Болезненная пальпация переходной складки подвижность зуба характерны для
Опубликовано: 23.04.2024
Слишком сильная подвижность зубов, которая отчетливо ощущается при надавливании на коронку — опасный симптом. Если проигнорировать его, зуб продолжит расшатываться, что приведет к его потере.
Патологическая и физиологическая подвижность
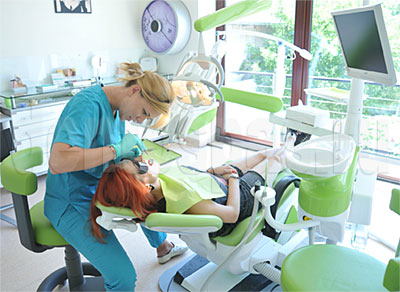
Здоровые зубы имеют небольшую подвижность, которая почти не ощущается. Она является физиологической, обусловлена работой связочного аппарата и важна для амортизации жевательной нагрузки, ее правильного распределения между тканями в составе зубочелюстной системы. Если подвижность увеличивается, становится заметной, это указывает на патологию. Тактика ее устранения определяется тем, по каким именно причинам зубы стали подвижными.
Нарушения в ежедневной гигиене. Если чистка зубов выполняется недостаточно качественно, на поверхности эмали в наддесневом и поддесневом пространстве скапливаются мягкие отложения, которые быстро превращаются в твердый налет, зубной камень. Он становится причиной заболеваний пародонта: воспаления, нарушения питания тканей, деструктивных процессов в них. Ткани пародонта перестают выполнять свои функции, зуб уже не так надежно удерживается в лунке, появляется его подвижность. Другая возможная причина — неправильный подбор зубной щетки и других средств гигиены, ошибки в их использовании. Зубы могут постепенно расшатываться, если при чистке воздействие на их поверхность оказывается слишком сильным или неравномерным.
Нарушения прикуса. При патологиях строения зубного ряда нарушается окклюзия (смыкание зубов), жевательная нагрузка распределяется неравномерно. Расшатываться могут те зубы, на которые приходится чрезмерная нагрузка. Другая причина подвижности — смещение под действием неправильно расположенных «соседей».
Эндокринные нарушения, другие системные заболевания. Провоцируют нарушение питания тканей пародонта, из-за чего начинается их деструкция, и зуб перестает надежно удерживаться в лунке.
Проблемы протезирования. Если импланты или протезы были установлены неправильно или несвоевременно, не соответствуют зубному ряду пациента по размеру или форме, не обеспечивают нормальной окклюзии или правильного распределения жевательной нагрузки, сохранившиеся зубы могут расшатываться.
Патологии строения зубочелюстного аппарата. При короткой уздечке языка или губ связочный аппарат «работает» некорректно и не удерживает зуб в правильном положении.
Атрофия альвеолярного отростка. Может происходить из-за воспаления (пародонтит, гингивит, пришеечный кариес) или при невоспалительных патологиях (пародонтоз, травмы).
Воспалительные и невоспалительные заболевания пародонта (пародонтоз, пародонтит, гингивит и т.п.), ухудшающие состояние связочного аппарата.
У вас есть вопросы о подвижности зубов?
Мы перезвоним в течение 30 секунд
Подвижность зубов также может возникать в результате механической травмы. Такие случаи требуют срочной диагностики. Врач должен оценить состояние и целостность зуба. Для его восстановления может использоваться реставрация, протезирование или шинирование (используется для укрепления, фиксации в правильном положении).
- первая — амплитуда перемещения относительно соседних коронок в горизонтальном направлении не превышает 1 мм;
- вторая — смещение в горизонтальном направлении превышает 1 мм, возможно перемещение по вертикали (при надавливании коронка немного «проваливается» в десну);
- третья — зуб перемещается в любых направлениях;
- четвертая — подвижность увеличивается, коронка может прокручиваться вокруг своей оси.
Лечение подвижных зубов
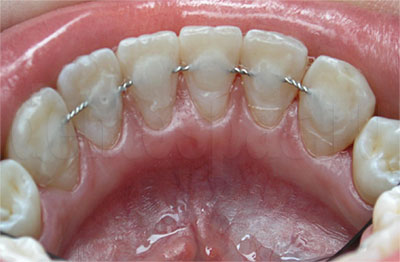
План лечения составляет стоматолог после осмотра, выполнения диагностических снимков, уточнения информации об общем состоянии здоровья пациента. Если подвижность спровоцирована другим заболеванием (нарушение в работе эндокринной системы, ортодонтические патологии, воспалительный процесс и т.п.), то сначала выполняют его лечение. Оно дополняется санацией полости рта: лечением кариеса, снятием зубного налета, решением других стоматологических проблем. Если заболевание связано с состоянием тканей пародонта, назначается пародонтологическое лечение.
Чтобы укрепить подвижные зубы, используют шинирование. Это — установка конструкций, которые фиксируют коронки в одном положении, не дают им расшатываться, связывают их с устойчивыми зубами в той же челюсти. Шинирование может быть съемным или несъемным. Съемные конструкции можно снимать для очистки, несъемные снимаются только в кабинете стоматолога.
- кольцевая: зубы укрепляют металлическими кольцами, которые надеваются на них. Они спаяны друг с другом;
- полукольцевая: «работает» так же, как и кольцевая, но вместо колец используются дуги. Конструкция устанавливается с внутренней стороны зубного ряда, незаметна снаружи;
- колпачковая: шина состоит из колпачков, соединенных друг с другом. Они закрывают режущую и внутреннюю поверхность коронок;
- вкладочная: конструкция схожа с колпачковой. Закрепляется на режущей поверхности зубов. Для установки может потребоваться обработка коронок. Крепление — более надежное, чем у колпачковой шины;
- коронковая: конструкция из нескольких искусственных коронок, которые устанавливаются после предварительной обточки. Используется при условии, что в тканях десны нет воспаления. Изготавливается из металлокерамики, прочна, незаметна.
Шинирование — упрощенный вариант лечения. В отдельных случаях оно восстанавливает правильное распределение жевательной нагрузки, позволяет восстановить нормальное состояние связочного аппарата и тканей пародонта в целом. В этом случае шина используется временно и снимается после того, как подвижность устранена. В других случаях шинирование останавливает подвижность, но нормальное состояние зубного ряда не восстанавливается, а процессы деструкции продолжаются.
Врачи стоматологии «Дентоспас» рекомендуют выполнять имплантацию и протезирование в таких ситуациях. Установка импланта стимулирует регенерацию тканей пародонта, способствует восстановлению нормального состояния зубочелюстной системы. При пародонтозе и других заболеваниях имплантация позволяет устранить патологию до того, как она затронет и другие зубы в ряду.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Краткое описание
Название протокола: Периодонтит острый
Периодонтит острый – острое воспалительное заболевание тканей периодонта [2, 4, 5].
Код протокола:
Код(ы) МКБ-10:
К04.4 Острый апикальный периодонтит пульпарного происхождения
Сокращения, используемые в протоколе:
ЭОД – электроодонтодиагностика
ЭОМ – электроодонтометрия
ЭДТА – этилендиаминтетрацетат
СИЦ – стеклоиономерный цемент
Дата разработки/пересмотра протокола: 2015 год
Категория пациентов: взрослые.
Пользователи протокола: врач-стоматолог-терапевт, врач-стоматолог общей практики, зубной врач.
Оценка на степень доказательности приводимых рекомендаций [1].
Таблица - 1 Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика . |

Автоматизация клиники: быстро и недорого!
- Подключено 290 клиник из 4 стран
- 1 место - 800 руб / 4500 тг в мес.
- Регистратура + Касса - 15 800 руб / 79 000 тг в год

Автоматизация клиники быстро и недорого!
- С нами работают 290 клиник из 4 стран
- Подключение 1 рабочего места - 800 руб / 4500 тг в месяц
- Узнать больше о системе
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация верхушечного периодонтита (ММСИ, 1987) [2, 4, 5]:
1. Острый верхушечный периодонтит:
а) фаза интоксикации;
б) фаза экссудации: серозная, гнойная
2. Хронический верхушечный периодонтит:
Клиническая картина
Cимптомы, течение
Жалобы и анамнез [2, 3, 4, 5, 7]:
Основным симптомом острого верхушечного периодонтита является постоянная локализованная боль. Клинические проявления обусловлены фазой течения острого периодонтита. При остром периодонтите переход фазы интоксикации в фазу экссудации проходит очень быстро.
Таблица – 2. Данные опроса
| Фаза воспаления | Жалобы | Анамнез |
| Интоксикации | наблюдается в самом начале воспаления, характеризуется жалобами на постоянную локализованную боль различной интенсивности, усиливающуюся при накусывании на зуб. Больной точно определяет зуб. | Зуб беспокоит 1-2 дня |
| Экссудации | постоянная острая ноющая боль, боль от малейшего прикосновения к зубу, ощущение выросшего зуба, появление припухлости в области больного зуба, возможны недомогание, головная боль, субфебрильная температура иногда до 38º. | Зуб беспокоит более 2-х дней |
Физикальное обследование:
Таблица – 3. Данные физикального обследования
| Фаза воспаления | Осмотр | Зондирование | Перкуссия, пальпация |
| интоксикации | лицо симметричное, открывание рта свободное. Коронка причинного зуба не изменена в цвете, имеется пломба или глубокая кариозная полость, которая, как правило, не сообщается с полостью зуба. Слизистая оболочка в области причинного зуба бледно-розового цвета. Зуб устойчив. | зондирование дна и стенок полости безболезненное | перкуссия слабо болезненная, пальпация десны в области верхушки корня безболезненная. |
| экссудации | возможна асимметрия лица за счет коллатерального отека мягких тканей в области причинного зуба. Регионарные лимфатические узлы на стороне причинного зуба увеличены, болезненны. Коронка зуба не изменена в цвете, имеется глубокая кариозная полость, не сообщается с полостью зуба. Зуб подвижен, слизистая оболочка в области причинного зуба гиперемирована, отечна, напряжена. | Зондирование дна и стенок безболезненное, грубое зондирование болезненно. | Перкуссия резко болезненна, пальпация болезненна, может быть резко болезненна, в ряде случаев возможна флюктуация. |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) и дополнительные диагностические обследования, проводимые на амбулаторном уровне:
1. сбор жалоб и анамнеза
2. общее физикальное обследование (внешний осмотр и осмотр собственно полости рта зондирование кариозной полости, перкуссия зуба, пальпация десны и переходной складки)
3. определение реакции зуба на температурные раздражители
4. ЭОД
5. рентгенография зуба.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне): нет
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет
Инструментальные исследования:
Таблица – 4. Данные инструментальных исследований
| Фазы воспаления | Реакция зуба на температурный раздражитель | ЭОД, мкА | Рентгенография |
| интоксикации | боль отсутствует | свыше 100 мкА | изменений в периодонте нет |
| экссудации | боль отсутствует | свыше 100 мкА | определяется небольшое расширение периодонтальной щели. Через 1-2 дня отмечается утрата четкости рисунка губчатого вещества костной ткани. |
Показания для консультации специалистов: по показаниям - консультация хирурга-стоматолога для проведения периостотомии
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз.
Дифференциальную диагностику проводим с острым гнойным пульпитом, острым одонтогенным остеомиелитом, острым гайморитом (при локализации причинного зуба на верхней челюсти), обострением хронического периодонтита, а также острый верхушечный периодонтит в фазе интоксикации с острым верхушечным периодонтитом в фазе экссудации.
Таблица - 5 Дифференциально-диагностические признаки острого периодонтита

Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
· устранение боли;
· остановить развитие патологического процесса;
· предупреждение развития осложнений;
· восстановление анатомической формы и функции зуба;
· восстановление эстетики зубного ряда.
Тактика лечения [6, 7, 8, 9, 10, 11, 12]:
Лечение проводится на амбулаторном уровне.
Применяют следующие методы лечения:
1) Консервативный метод;
2) Хирургические методы лечения (по показаниям – периостотомия).
По показаниям проводится премедикация.
Таблица - 6 Лечение острого периодонтита в фазе интоксикации
| Посещения | Проводимое лечение |
| Первое | при необходимости проводят обезболивание. Препарирание кариозной полости, раскрытие полости зуба, расширение устьев корневых каналов, поэтапная эвакуация распада пульпы из корневого канала под ванночкой антисептика, инструментальная, химическая и антисептическая обработки канала, временная обтурация корневого канала, временная пломба. |
| Второе | Удаление временной пломбы, антисептическая обработка корневого канала, постоянная обтурация корневого канала, рентгенконтроль, наложение постоянной пломбы*. |
*Количество посещений зависит от выбора пломбировочного материала для обтурации корневого канала.
Таблица - 7 Лечение острого периодонтита в фазе экссудации.
| Посещения | Проводимое лечение |
| Первое | Обезболивание, препарирование кариозной полости, раскрытие полости зуба, эвакуация распада пульпы из корневого канала, инструментальная обработка канала, раскрытие верхушечного отверстия, при появлении оттока экссудата зуб оставляют открытым, дают рекомендации. При необходимости – консультация хирурга-стоматолога. |
| Второе | Антисептическая обработка корневого канала, временная обтурация корневого канала, временная пломба. |
| Третье | удаление временной пломбы, повторная антисептическая обработка корневого канала, постоянная обтурация корневого канала, рентгенконтроль, наложение постоянной пломбы*. |
*Количество посещений зависит от выбора пломбировочного материала для обтурации корневого канала.
Лечение в одно посещение.
Показанием для лечения острого периодонтита в одно посещение является проведение периостотомии в однокорневом зубе.
Медикаментозное лечение [2, 5, 9, 10, 13, 14]:
Периостит челюсти — воспалительный процесс, возникающий как осложнение заболеваний зубов и тканей периодонта. Чаще он протекает в виде ограниченного воспаления надкостницы альвеолярного отростка, реже воспалительные явления распространяются на надкостницу тела челюсти.
Начальный период заболевания протекает бурно, воспалительные явления нарастают с каждым часом. Однако следует помнить, что у некоторых пациентов патологический процесс развивается медленно, в течение 1—2 дней. В этот период самочувствие ухудшается, возникает слабость, повышается температура тела, появляется головная боль, исчезает аппетит, нарушается сон. Боли в области "причинного" зуба становятся нестерпимыми и распространяются в соответствующую половину челюсти с иррадиацией по разветвлению тройничного нерва: в висок, ухо, шею, глаз. В дальнейшем боль уменьшается и приобретает ноющий характер.
С развитием процесса в надкостнице появляется отек околочелюстных мягких тканей. Локализация отека довольно типична и зависит главным образом от расположения зуба, явившегося источником инфекции. Наиболее резко отек выражен в первые дни заболевания, затем он несколько уменьшается и распространяется на соседние области вниз по клетчатке. Кожа над отечными тканями натянута, цвет ее не изменен. Регионарные лимфоузлы увеличены, при пальпации болезненны.
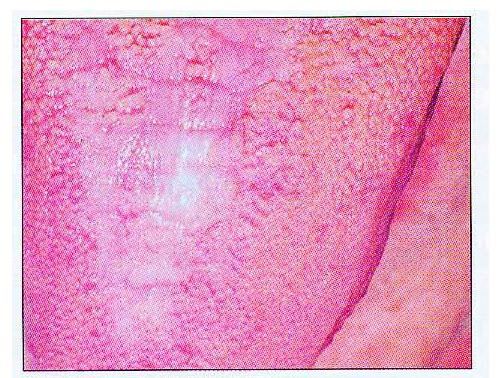
В полости рта развиваются гиперемия, отек десны, слизистой оболочки переходной складки и прилегающих к ней участков щеки на протяжении нескольких зубов. Переходная складка при этом бывает сглажена, и в ее толще пальпируется плотный резко болезненный инфильтрат, при гнойной форме образуется валикообразное выпячивание — поднадкостничный абсцесс. Определяется очаг флюктуации. Постепенно гной расплавляет надкостницу и изливается под слизистую, образуя поддесневой абсцесс. При исследовании "причинного" зуба выявляется, что его полость и корневые каналы заполнены гнилостным распадом пульпы. Зуб может быть запломбирован, в ряде случаев имеется глубокий патологический зубодесневой карман. В этот период болевая реакция при перкуссии зуба выражена не резко, а иногда отсутствует. На рентгенограмме альвеолярного отростка и тела челюсти при остром периостите изменений не обнаруживается.
Лучшие результаты при лечении пациентов с острым гнойным одонтогенным периоститом дает комплексная терапия, когда своевременное хирургическое вмешательство сочетается с проведением лекарственной и физиотерапии. Для успешного выполнения оперативного вмешательства необходимо добиться хорошего обезболивания тканей на месте будущего разреза. Чаще применяют проводниковую и инфильтрационную анестезию. В качестве анестетиков используют 1—2 % раствор новокаина, 2 % раствор лидокаина, 2 % раствор остокаина, 2 % раствор ксилокаина и др. Разрез при периостите делают длиной 1,5—2,5 см, рассекая слизистую и надкостницу по переходной складке на всю глубину тканей до кости. Для свободного оттока гнойного экссудата и предупреждения склеивания краев раны в нее вводят на 1—2 сут тонкий резиновый дренаж, который может быть изготовлен из хирургических перчаток или полиэтиленовой пленки. Одновременно со вскрытием поднадкостничного очага производят удаление "причинного" зуба, послужившего источником инфекции, если его дальнейшее сохранение нецелесообразно.
После хирургического вмешательства для скорейшего рассасывания воспалительного инфильтрата назначают 4—6 раз в день полоскания полости рта теплым (40—42 °С) раствором калия перманганата (1:3000) или 1—2 % раствором натрия бикарбоната. Хороший эффект дают токи УВЧ, СВЧ, флюктуоризация, лучи гелий-неонового лазера малой мощности. Целесообразно назначать сульфаниламиды (норсульфазол, сульфадимезин, сульфадиметоксин, бисептол), пиразолоновые производные (анальгин), антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, перитол, фенкарол), препараты кальция (10 % раствор кальция хлорида, кальция глюканат и кальция лактат), витамины (особенно витамин С).
Рубрика МКБ-10: K04.4
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Острый апикальный периодонтит пульпарного происхождения: Диагностика
- 5 Дифференциальный диагноз
- 6 Острый апикальный периодонтит пульпарного происхождения: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Верхушечный периодонтит в зависимости от этиологических факторов разделяют на две основные группы:
• Неинфекционной природы, из которых чаще всего встречают:
- обусловленный механическими факторами (травматический);
- возникающий под действием химических веществ (медикаментозный, токсический);
Также возможно их общее взаимодействие в развитии воспалительного процесса.
В основе воспаления тканей периодонта стоит поступление микроорганизмов, их токсинов, продуктов распада пульпы в околоверхушечные ткани. Реакция в свою очередь зависит от состояния организма, так как воспаление хотя и местное, но его клинические проявления - отражение общей реактивности организма. Кроме того, местно протекающее воспаление в свою очередь оказывает большее или меньшее воздействие на весь организм.
Основная роль при остром воспалительном процессе принадлежит эндотоксинам грамотрицательных бактерий, которые оказывают выраженное антигенное воздействие на иммунологическую систему околозубных тканей (костную, костно-мозговую, лимфатическую). Бактериальный эндотоксин, обладающий токсическим и пирогенным действием, приводит к образованию биологически активных веществ и усиливает проницаемость сосудов. Происходит дегрануляция тучных клеток, нарушается синтез гепарина и гистамина. Развитие воспаления протекает с нарушением процессов экссудации, инфильтрации, микроциркуляции и образованием тромбоза, что приводит к гипоксии с угнетением функции периодонта.
Клинические проявления [ править ]
Острый апикальный периодонтит характеризует прогрессирующее воспаление околоверхушечных тканей с нарастающими симптомами интоксикации. При остром периодонтите возникает резкая локализованная боль усиливающегося характера. Интенсивность боли зависит от количества и характера воспалительного экссудата в околозубных тканях. Продолжительность острого периодонтита от 2-3 сут до 2 нед. Развитие острого воспаления в периодонте с учётом клинических проявлений и патологической анатомии протекает в две взаимосвязанных и переходящих из одной в другую стадиях - интоксикации и экссудации.
Острый апикальный периодонтит пульпарного происхождения в начале развития болезни характеризует нерезко выраженная ноющая боль. Она локализована в области причинного зуба, который чувствителен при накусывании.
Объективно: зуб интактен, возможно, травматическое повреждение, но чаще всего больной зуб имеет кариозную полость или постоянную пломбу. Зондирование области кариозного поражения безболезненно. Реакция на перкуссию выражена незначительно. Слизистая оболочка десны и переходной складки у зубочелюстного сегмента без воспалительных изменений или гиперемирована, при пальпации возможна незначительная болезненность. Регионарные лимфатические узлы могут быть незначительно увеличены и слабо болезненны, ЭОД свыше 100 мкА. Рентгенологически, как правило, не наблюдают изменений в периодонте.
При прогрессировании процесса в периодонте возникает апикальный абсцесс. Дальнейшее скопление экссудата клинически характеризует интенсивная боль пульсирующего характера. Отток воспалительного экссудата нарушен или не происходит из-за недостаточного дренажа через кариозную полость, наличия коронковой или корневой пломб, ортопедической конструкции и т. д. Боль иррадиирует по ходу ветвей тройничного нерва. Боль постоянная с временным ослаблением. Скопление экссудата у верхушки корня зуба вызывает у больного ощущение удлинения зуба (симптом "выросшего зуба"). Даже слабое прикосновение к зубу вызывает резкую боль. Развитие апикального абсцесса характеризуют все пять признаков воспаления: местное повышение температуры, боль, отёк, гиперемия, нарушение функции.
Пациенты нередко отмечают общее недомогание, головную боль, нарушение сна, субфебрильную температуру тела.
Объективно: в зубе нередко можно видеть кариозную полость, не сообщающуюся с полостью зуба, или зуб интактен, или под пломбой. Пульпа зуба, как правило, находится в состоянии гангренозного распада. Перкуссия зуба в вертикальном и горизонтальном направлениях вызывает резкую боль, поэтому не рекомендуют проводить её традиционно - достаточно лёгкого прикосновения к зубу, чтобы не причинять пациенту дополнительной боли. Подвижность зуба увеличивается. Слизистая оболочка десны в области верхушки корня причинного зуба гиперемирована, отёчна, переходная складка сглажена, её пальпация резко болезненна. Определяют увеличение и болезненность как поднижнечелюстных, так и подподбородочных лимфатических узлов. В области поражённого зуба возможен коллатеральный отёк, который при остром гнойном периодонтите следует отличать от инфильтрации тканей, наблюдаемой при периостите, абсцессе или флегмоне. При периодонтите определяют лишь пастозность отёчной ткани десны, пальпация которой не вызывает резких ощущений у больного. При флегмоне обнаруживают воспалительный инфильтрат, резко болезненный при пальпации. Кожные покровы над инфильтратом спаяны с подлежащими тканями, напряжены, лоснятся, имеют интенсивно розовый или красный цвет.
Острый апикальный периодонтит пульпарного происхождения: Диагностика [ править ]
При исследовании крови у большинства больных острым апикальным периодонтитом и развитием абсцесса отмечают лейкоцитоз, повышение скорость оседания эритроцитов (СОЭ).
Рентгенологически при остром периодонтите обычно не наблюдают видимых изменений в периодонте. При этом компактная пластинка альвеолы бывает невредимой и гладко очерченной. Ширина и очертания периодонтального пространства не изменены, так как накопившийся в нём серозно-гнойный или гнойный экссудат не обладает рентгеноконтрастностью. При выраженной остеолитической интенсивности процесса можно иногда наблюдать расширение периодонтальной щели и слабые деструктивные изменения. У некоторых больных может определяться потеря чёткости рисунка губчатого вещества - "диффузия"
Дифференциальный диагноз [ править ]
Острый апикальный периодонтит пульпарного происхождения: Лечение [ править ]
Терапия острого верхушечного периодонтита или периапикального абсцесса направлена на прекращение воспалительного процесса в периодонте и предотвращение распространения гнойного экссудата в окружающие ткани - надкостницу, околочелюстные мягкие ткани, кость. Основные задачи при эндодонтическом лечении периодонтита:
- устранение очага одонтогенной инфекции;
- формирование и санация системы канала корня;
- его полноценная обтурация.
Консервативное лечение проводят под инфильтрационной или проводниковой анестезией с премедикацией у пациентов с рядом сопутствующих заболеваний или при лабильности психологических заболеваний.
Более быстрому стиханию воспалительных явлений способствует блокада - введение по типу инфильтрационной анестезии 5-10 мл 0,25-0,5% раствора анестетика (лидокаина, тримекаина, артикаина) с линкомицином в область преддверия рта по ходу альвеолярного отростка соответственно поражённому и двум-трём соседним зубам.
Необходимо иметь в виду, что без оттока экссудата из периодонта (через канал зуба) блокады малоэффективны, часто безрезультатны. Блокаду можно сочетать с разрезом по переходной складке до кости или с перфорацией передней стенки кости при помощи бора соответственно околоверхушечному отделу корня. Это показано также при безуспешной консервативной терапии и нарастании воспалительных явлений, когда не представляется возможным удалить зуб в силу каких-либо обстоятельств.
После эндодонтических лечебных мероприятий при остром периодонтите, у отдельных больных при выраженном отёке тканей в области поражённого зуба, регионарном лимфадените, чтобы приостановить распространение воспалительных явлений, целесообразно применять холод (пузырь со льдом на область мягких тканей соответственно зубу в течение 1-3 ч). Общее лечение острых форм периодонтита заключается в назначении внутрь производных пиразолона - метамизола натрия, ибупрофена (по 200 мг), диклофенак (по 50 мг), ацетилсалициловой кислоты (по 0,25-0,5 г). Эти препараты обладают аналгезирующим, противовоспалительным, жаропонижающим и десенсибилизирующим свойствами.
Отдельным больным по показаниям назначают сульфаниламидные препараты (сульфадиметоксин, сульфапиридазин по 1-2 г в сутки). Вместе с тем микрофлора, как правило, бывает часто устойчива к сульфаниламидным препаратам. Зарубежные специалисты при лечении острых форм периодонтита обязательно рекомендуют назначать антибиотики, считая такую терапию также профилактикой эндокардита, миокардита. В этой связи, пациентам с иммунодефицитными состояниями, больным пожилого возраста, имеющим сопутствующие заболевания, особенно сердечно-сосудистой системы, соединительной ткани, болезнями почек целесообразно назначать антибиотики, по показаниям, согласовав выбор препарата и курс его применения с лечащими врачами. Это могут быть препараты - группы макролидов (эритромицин, рокситромицин, азитромицин), а также курс лечения канамицином (по 250 000 ЕД 4-6 раз в сутки), линкомицином, ципрофлоксацином, индометацином и НПВС - диклофенаком (по 0,025 мг) 3-4 раза в сутки. Далее назначают теплые полоскания, соллюкс, а при стихании воспалительных явлений - другие физические методы лечения: УВЧ, флюктуоризацию, электрофорез дифенгидрамина, кальция хлорида, протеолитических ферментов, воздействие гелий-неонового и инфракрасного лазера.
При неэффективности лечебных мероприятий и нарастании воспалительных явлений зуб следует удалить. Удаление зуба показано при значительном его разрушении, непроходимости канала или каналов, наличии инородных тел в канале. Как правило, удаление зуба приводит к быстрому стиханию и последующему исчезновению воспалительных явлений. Это можно сочетать с разрезом по переходной складке до кости в области корня причинного зуба.
Лечение острого периодонтита зубов с труднопроходимыми или непроходимыми каналами, как правило, предполагает применение хирургических методов с применением блокады нервов анестезией и назначением антибиотиков. Если не удаётся получить отток экссудата через корневой канал, то, по показаниям, проводят разрез по переходной складке с дренированием очага или удаление зуба. При сохранении зуба после устранения острых воспалительных явлений предпринимают попытку прохождения каналов стержневыми инструментами, если не удаётся полностью пройти каналы, то необходимо обработать систему каналов с применением депофореза гидроокиси меди и кальция. По показаниям, зуб рекомендуют лечить с помощью альтернативных зубосохраняющих методов или удалить.
Профилактика [ править ]
Прочее [ править ]
При своевременном врачебном вмешательстве острый периодонтит может закончиться полным выздоровлением и восстановлением периодонта, но структура периодонта изменяется, вместо правильно расположенных волокон возникает рубцовая ткань. Однако "амортизирующая" функция периодонта сохранена.
Другой исход острого апикального периодонтита - переход процесса в хроническое состояние. Острые клинические явления стихают и исчезают, но воспалительный процесс остаётся и принимает хроническое течение, которое даёт ряд типичных для него изменений.

дерматовенеролог / Стаж: 24 года
Дата публикации: 2019-03-27
гинеколог / Стаж: 27 лет
Периодонтит — воспаление оболочек корня зуба и рядом расположенных с ней тканей. Обычно периодонтит образуется по причине распространения инфекции со стороны корневого канала через отверстие, расположенное на верхушке корня, а также из-за кариеса. Бывает, что периодонтит возникает после лечения кариеса.

Для периодонтита характерна боль нарастающего и пульсирующего характера, которая, как правило, является еще и локализованной. В момент смыкания зубов или при любой механической нагрузке болевые ощущения становятся очень сильными. В такой период затруднительным будет прием даже жидкой пищи. В редких случаях может повышаться температура тела.
Развитие периодонтита начинается с проникновения микроорганизмов в периодонт, что происходит через корневой канал в случае разворачивающегося пульпита, влекущего за собой воспалительный процесс.
Периодонтит протекает в двух состояниях:
- при травмах или продолжительном действии на организм мышьяка;
- при сепсисе.
Известно, что составные элементы периодонта, которые насыщены рецепторами, способны реагировать на изменение давления, увеличивающегося в период протекания периодонтита. Таким образом, воспаления характеризуется продолжительным болевым синдромом.
В процессе воспаления наблюдается пропотевание жидкости. В случае оттока жидкости по корневому каналу зуба болевой синдром наименее выражен. В такой ситуации и создаются условия для формирования хронического периодонтита. Другой вид, острый периодонтит, развивается в двух формах — серозной и гнойной.
Первыми проявлениями периодонтита является резкая боль, которая не позволяет даже дотронуться к зубу. Кроме того, зуб при периодонтите становится более подвижным, десна припухает вместе с рядом прилегающей щекой и губой. Также наблюдается повышение температуры тела, что также является характерным признаком периодонтита.
Это заболевание достаточно непредсказуемое по причине возможных осложнений (острого сепсиса, остеомиелита, воспалительного процесса гнойного типа). При обнаружении первых признаков периодонтита следует сразу обратиться к врачу.
Причины возникновения периодонтита
Относительно месторасположения воспалительного процесса при периодонтите различают:
- апикальный (или верхушечный) периодонтит, при котором инфекционный очаг расположен между верхушкой корня и стенкой зубной альвеолы;
- маргинальный (или краевой) периодонтит, в ходе которого воспаление берет свое начало от края поврежденной десны.
Относительно характера воспаления выделяют серозные и гнойные формы болезни, а также фиброзный, гранулематозный и гранулирующий периодонтиты.
Причины острого периодонтита
К основным причинам возникновения острого периодонтита относят:
- острый воспалительный процесс пульпы, который возникает по причине кариозных зубов, периодонтальная и пульповая ткани взаимосвязаны;
- применение мышьяка с целью девитализации пульпы, что и приводит к воспалительному процессу пульповой ткани в результате токсичного действия пасты мышьяка, который в дальнейшем перемещается в периодонт;
- использование сильных антисептиков и различных прижигающих средств, которые вводят в корневой канал, что приводит к воспалительным процессам окружающих тканей;
- попадание большого количества пломбировочного материала в пространство периодонта.
Причины хронического периодонтита
Главными предшествующими факторами развития хронического периодонтита будут:
- запущенный кариес;
- пульпит;
- запущенная форма острого периодонтита.
Чаще всего развитие хронической формы периодонтита является следствием острой формы, а также перегрузки тканей в случае травматической окклюзии или адентии. Хроническая форма периодонтита может быть инфекционного или неинфекционного происхождения.
Причины инфекционного периодонтита
На развитие хронического инфекционного периодонтита влияет полибактериальная микрофлора, которая присутствует в ротовой полости. Главными возбудителями воспалительных процессов периапикальных тканей будут стрептококки, порфиромонады, стафилококки, дифтероиды, протей, различные дрожжеподобные грибы и прочее.
Известно, что возбудители микробной природы проникают в ткани посредством дентинных канальцев или отверстий корневого канала, а также через костный тип альвеол. Второй возможный путь проникновения — экстрадентальный.
Другими предшествующими факторами возникновения периодонтита инфекционного вида являются хронические одонтогенные инфекции, к которым относят: пародонтит, остеомиелит, пульпит (язвенный), перикоронарит. Инфекцию можно занести и из других очагов в случае тонзиллита или скарлатины.
Причины неинфекционного периодонтита
Что касается периодонтита неинфекционной природы, то его причиной может послужить травма зуба с поврежденным пародонтом внутриканального штифта. Если говорить о медикаментозном хроническом периодонтите, то часто он возникает в качестве реакции на использование резорцин-формалина или любых других препаратов, которые вызывают коагуляционный некроз.
Клинические проявления периодонтитов
Симптоматика острого периодонтита включает:
- острую боль в области зубов, которая обычно усиливается в момент перкуссии;
- припухлость щек или губ;
- образование на поверхности десен отеков (отечного инфильтрата);
- подвижность зубов;
- субфебрильную температуру;
- увеличение в размерах лимфоузлов.
Хроническому периодонтиту характерна следующая симптоматика:
- болезненность в момент приема пищи (особенно горячей);
- зубные боли при надкусывании;
- отечность слизистой рядом с зубом;
- гиперемированность слизистой ротовой полости;
- возникновение подслизистой, подкожной гранулемы.
Кроме того, в период обострения в области пораженного зуба часто возникает свищевой ход, из которого происходит выделение характерного гнойного экссудата. Иногда происходит открытие свищевых ходов в районе щек, скул и подбородка. Обычно из устья такого свищевого хода выделяется серозно-гнойное содержимое. Также может просто набухать грануляционная ткань. В момент прекращения обострения после закрытия свища на его месте возникает рубец.
Случается, что хроническому типу гранулематозного периодонтита присуще бессимптомное течение, сильное увеличение гранулемы, образование гноя, видоизменение в кисту, что протекает параллельно с другими клиническими проявлениями. Самым типичным набором симптомов при данной разновидности периодонтита будет: пухлая десна, сильная зубная боль, измененность цвета зуба, гиперемия, флюс. Если киста достигает внушительного размера, неизбежен патологический перелом челюсти.
Фиброзный тип хронического периодонтита отличается своей слабовыраженной симптоматикой, когда боль в области зуба может совсем отсутствовать. Такая форма периодонтита считается самой безобидной. Однако при обострении хронического периодонтита происходит усиление боли, наблюдается отек мягких тканей коллатерального типа, может развиваться подвижность зубов и увеличиваются лимфоузлы.
Среди осложнений форм хронического периодонтита встречаются абсцессы мягких тканей шеи и лица, периостит, остеомиелит челюстей, абсцесс головного мозга, менингит, гайморит гнойного вида и сепсис.
Лечение периодонтита
Лечение периодонтита будет зависеть от его вида и степени клинической выраженности, а также от причин, которые спровоцировали данное заболевание:
- Среди традиционных методик лечения периодонтита: использование паст, способных рассасывать гранулемы и кисты, а также препаратов, способствующих регенерации костной ткани.
- Методика резекции верхушки корня зуба проводится, если консервативная терапия оказывается неэффективной. Однако к такому методу лечения обращаются очень редко, так как главным в лечении данного заболевания является сохранение собственного зуба.
- Во время терапии важно купировать болевой синдром, ликвидировав очаг воспаления, и предотвратив воспалительный процесс для других частей челюстно-лицевой зоны.
- При слабо выраженной экссудации инфекционного апикального периодонтита достаточно будет провести чистку корневого канала с применением антисептика, анестетика или фермента. Канал будет герметично закрыт спустя три дня после введения специальной турунды с одним из вышеперечисленных компонентов.
- При остром течении периодонтита следует для начала очистить каналы экссудата. Обычно дренаж делают через корневой или десневой канал, или через оставшуюся после удаления зуба лунку. Если же данный способ на практике будет невозможен, тогда используют дренаж через разрез по переходной складке (чаще всего данным методом пользуются в случае осложненного абсцесса).
- При значительной выраженности признаков интоксикации врачи назначают применение антибиотиков (или сульфаниламидных медикаментов). Если зубные боли значительны, тогда выписывают анальгетики, а для ликвидации аутоинтоксикации рекомендуют принимать 10% раствор хлорида кальция.
- Все манипуляции следует проводить с применением обезболивающих средств. Трепанацию зуба или срыв пломбы обычно осуществляют с помощью специальных турбинных бор-машин. Лучшим обезболивающим на сегодняшний день считаются инфильтрационная или проводниковая анестезии, которые основаны на применении 2-х% раствора лидокаина.
- Если же периодонтит развился до состояния периостита, тогда проводят горизонтальное иссечение инфильтрата. Купирование очагов при периодонтите происходит с помощью 2-х% содового раствора или отвара эвкалипта. После того как воспалительный процесс утихнет, врачи проводят инструментальную обработку корневого канала, за которой следует медикаментозная. При отсутствии экссудации пальпация десен будет безболезненной, а значит, канал можно будет запломбировать. Но если экссудат будет продолжать выделяться, тогда потребуется дренирование полости канала. Обычно трудность дренирования существует при манипуляции с многокорневыми зубами. В этом случае дренирование заменяют методом серебрения или же резорцин-формалиновым методом. После этого зуб закрывают на 4 дня и продолжают пломбировать корневые каналы посредством специальной пасты.
- В случае, если периодонтит возник по причине воздействия сильных препаратов, тогда лечение начинается с устранения фактора, спровоцировавшего данное состояние. В этом случае первая цель лечения — уменьшение интоксикации периодонтита, а также снижение экссудации. Последнее можно достичь посредством ликвидации содержимого в корневых каналах. Осуществляется это с помощью механической обработки, а также с помощью антидотов, снижающих выделение экссудата.
- Если природа периодонтита травматическая, тогда основное лечение будет состоять в устранении причин, вызвавших недуг. Последнее может заключаться в сошлифовывании пломбы, травмирующей десну, к примеру. Если же травмирование было более серьезным, что привело к смещенности зуба или повреждению пучка сосудов, тогда проводится проверка на электровозбудимость зуба. Такое обследование будет обязательным, поскольку поможет подтвердить или опровергнуть возможный перелом корня зуба.
- Говоря о лечении обострений хронического периодонтита, можно с уверенностью сказать, что оно будет таким же как и лечение гнойного типа. В этом случае важно провести дренирование канала, чтобы произошел отток экссудата, что так важно при лечении многокорневых зубов. С помощью рентгена можно определить, какой из протекающих воспалительных процессов в каналах является самым выраженным, и какой из каналов нужно дренировать в первую очередь.
- После устранения воспаления проводят антимикробно-инструментальную обработку корневых каналов. Также не исключено применение импрегнационных или физических методов терапии.
Следует сказать, что перенесенный периодонтит может спровоцировать рецидив, если человек переохладился или повторно перенес травму. Последнее приведет к неизбежному удалению зуба с возможностью дальнейшей имплантации.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также:

