Что такое остеома десны
Опубликовано: 23.04.2024
Липома или жировик - опухоль, состоящая из рыхлой соединительной ткани и жировых клеток. В полости рта она встречается редко, главным образом в тканях щеки. В ткани челюстей бывает очень редко. Развивающаяся в мягких тканях липома имеет шаровидную форму и может достигать больших размеров. Из-за мягкой консистенции ее можно принять за флуктуацию или лимфангиому и даже мягкую фиброму.
Хондрома, тоже редко встречающаяся опухоль, состоящая из хрящевых клеток. Появляется она, главным образом, на верхней челюсти. Злокачественное перерождение хондромы приводит к образованию хондросаркомы.
Остеома — результат доброкачественного разрастания костной ткани. Редко встречающаяся опухоль. По плотности разросшейся ткани различают компактную, губчатую и мозговую (медуллярную) остеому. Она встречается на поверхности челюстей, реже — в их теле, обычно центрально.
Гетеротопная остеома развивается в тканях, где при нормальных условиях костная ткань отсутствует, так, в ткани околоушной железы, в ткани мышц, например в шило-подъязычной мышце.
Центральная остеома, в результате давления, оказываемого на ветви нервов, вызывает невралгические боли. На рентгеновском снимке изменения, подобные таковым при центральной остеоме, наблюдаются при центральной фиброме с окостенением, распространенном экзостозе, комплексной одонтоме, а также деформирующем фиброзном хроническом остите (болезни Педжета). Последний встречается в основном на верхней челюсти. Эти заболевания различают на основании клинических симптомов и рентгеновских снимков. Для болезни Педжета на рентгеновском снимке характерно чередование прозрачных и непрозрачных зон, а также размытые границы между ними.
С точки зрения амбулаторной стоматологической практики большее значение имеют гиперпластические явления в ткани: экзостоз, эностоз, нёбный и нижнечелюстной валики.
Экзостоз встречается как на нижнем, так и на верхнем альвеолярном отростке со стороны преддверия рта в форме горошины, боба, нередко в форме множественных выбуханий кости. Это явление гиперплазии существенно утолщает лицевую стенку альвеолярного отростка, и поэтому имеет значение при удалении зуба.
Эностоз — более или менее распространенное, часто резко очерченное уплотнение кости неправильной формы, появляющееся в губчатой ткани альвеолярного отростка челюстей. Вероятно, это гиперплазия, образовавшаяся в результате остаточной хронической инфекции вокруг корня. На рентгеновском снимке образование можно принять за цементому, центральную остеому, остаток корня, слюнный камень, проектирующийся на нижнюю челюсть. Диагноз слюнного камня Вартонова протока можно подтвердить рентгеновским снимком соответствующей стороны дна рта. С остатком корня можно спутать эностоз, локализующийся на лунке удаленного корня. Об остатке корня свидетельствует то обстоятельство, что на внутриротовом рентгеновском снимке можно проследить периодонтальную щель, и, возможно, что видна также тень, соответствующая корневому каналу. В том случае, если у больного имеются невралгические жалобы и рентгеновский снимок не убедителен, диагноз ставится на основании результатов пробного вскрытия альвеолярного отростка.
Нельзя принимать за экзостоз неровности альвеолярного отростка, появившиеся в результате удаленных в различное время зубов. Последнее — не что иное, как субинволюция (недостаточная атрофия) отдельных сегментов альвеолярного отростка.
Нёбный валик, появляющийся по средней линии, соответственно шву посередине нёба, покрытый истонченной и плотной слизистой оболочкой, представляет собой гиперплазию костной ткани различной формы и величины. Валик может иметь формы: выбухания с размытыми границами (torus palatinus simplex), форму вытянутого вдоль средней линии веретена (torus palatinus fusiformis), двойного узла (torus palatinus nodosus bifidus), многочисленных узлов (torus palatinus nodosus multiplex) и, наконец, многодольчатую форму (torus palatinus lobularis multiplex).
Нижнечелюстной валик — это гиперплазия костной ткани, встречающаяся на язычной поверхности нижней челюсти, как правило, в области малых коренных зубов, нередко с обеих сторон, в виде больших или меньших шаровых сегментов.
- Рекомендуем к прочтению "Липомы средостения"
Остеома относится к доброкачественным новообразованиям, которые не обусловлены болезнями зубов и их осложнениями. Опухоль поражает одну или обе челюсти, растет из кости и выявляется чаще у взрослых людей. Почему появляется эта опухоль, что она собой представляет и как ее лечат? Об этом поговорим в статье.
Об остеоме челюсти

Новообразование формируется в результате замещения здоровых структур кости патологическими. Клетки, которые призваны обеспечивать прочность, начинают расти и располагаться беспорядочно.
Остеома в области челюсти, являясь доброкачественной опухолью, отличается медленным ростом. Сама она не беспокоит неприятными симптомами, поэтому человек долго не догадывается о ее существовании. Часто патологию выявляют неожиданно, на рентгеновских снимках, сделанных в период лечения зубов.
Разновидности заболевания
По характеру развития и структуре специалисты различают несколько видов остеомы челюсти:
- внутрикостную, растущую в толще твердой ткани и имеющую четкие границы;
- трубчатую, которую можно считать продолжением кости, так как новообразование имеет сходную с ней структуру и отличается шаровидной формой;
- компактную, чье главное отличие от других – в более широком основании или ножке.
Опухоли различают и по локализации в ротовой полости:

- Остеома нижней челюсти. По мере увеличения размеров она сдавливает нижнечелюстной нерв, провоцируя неврологические проблемы. Когда опухоль затрагивает мыщелковый отросток, страдает подвижность нижней части лица. В некоторых случаях челюсть становится абсолютно статичной.
- Остеому, расположенную в верхней челюсти, отличает способность прорастать в гайморовы пазухи, глазницы и даже нос. Это вызывает трудности с дыханием и движением глаз. Когда опухоль обнаруживают в области твердого неба, это бывает препятствием для протезирования. При крупных верхних остеомах лицо становится ассиметричным.
Причины возникновения
Существует ряд факторов, которые могут спровоцировать образование остеомы. Помимо ушибов и переломов челюстной кости, в этот список входят длительное травмирование слизистой рта:
Другой группой факторов риска считаются воспаления:
- околозубных тканей (периодонтит);
- надкостницы (периостит) (рекомендуем прочитать: каковы симптомы и лечение воспаления надкостницы зуба?);
- челюстной кости сверху и снизу (остеомиелит, представляющий гнойно-некротический процесс);
- гайморовых пазух (гайморит);
- иные патологии.

Симптомы болезни
Не все опухоли челюсти дают симптомы на первых этапах развития. Как уже упоминалось, остеома долгое время может никак не проявляться. По мере увеличения она сдавливает нервы, вызывая болевой симптом. Чем крупнее становится новообразование, тем сильнее дискомфорт. Это отражается и на внешности — человек ходит со щекой, которая опухла и болит.Что касается остеомы нижней челюсти, она еще и затрудняет работу височно-нижнечелюстного сустава.
Разросшаяся остеома приводит к таким изменениям, как:
- асимметрия лица;
- нарушение формы челюстной кости;
- развитие аномального прикуса;
- трудности с открыванием рта и пережевыванием пищи.
Опухоль, расположенную на нижней челюсти, необходимо своевременно удалить. В противном случае она может стать причиной полной дисфункции челюстного сустава.
Остеома, имеющая поверхностное расположение, определяется как плотная и неподвижная опухоль с четкими границами, ровной или бугристой поверхностью. Она не влияет на цвет слизистых и не срастается с тканями пародонта. В отличие от кисты, в остеоме не возникает гнойных процессов.
Диагностика

Постановка диагноза начинается с физикального исследования. Однако его не достаточно для определения природы образования, поэтому врач назначает рентгенографию и компьютерную томографию челюсти. На фото рентгеновских снимков крупная остеома хорошо различима. Если потребуется, дополнительно выполняются термография и сцинтиграфия. Одной из главных задач врача является дифференцирование челюстной остеомы от других патологий кости:
- одонтомы (опухоли из элементов зубных тканей);
- остеоидной остеомы, которая так же, как и простая, является доброкачественной опухолью, поражающей костные ткани, но имеет другой клеточный состав;
- гиперостоза (оссифицирующего воспаления надкостницы);
- слюнного камня.
Губчатую остеому иногда можно спутать с хондромой (новообразованием, состоящим из хрящевых клеток) и фиброзной остеодисплазией (дефектом развития костей). Для подтверждения доброкачественного характера образования назначается биопсия.
Если опухоль расположена на верхней челюсти и проросла в гайморову полость или нос, показано обследование у ЛОР-врача. Это необходимо, чтобы определить размеры патологии и оценить степень деструктивных изменений.
Лечение опухоли

Избавление от челюстной остеомы возможно только путем хирургической операции. Терапия доброкачественных процессов не предусматривает полного удаления органа, где локализована опухоль, поэтому при лечении остеомы производится частичная:
- резекция кости верхней челюсти;
- резекция, позволяющая убрать новообразование нижней челюсти.
Показаниями к операции по удалению опухоли челюсти являются:
- стойкий болевой синдром;
- нарушения в работе зубочелюстного аппарата;
- появление косметических дефектов.
После уточнения локализации назначается хирургическое вмешательство (резекция — удаление пораженного фрагмента кости). Доступ к операционному полю, как правило, происходит через полость рта:
- сначала врач выделяет слизисто-надкостничный лоскут;
- затем отделяет опухоль путем резекции пораженного участка челюсти;
- после этого выполняет шлифование;
- останавливает кровотечение и ушивает рану.

После операции могут образоваться косметические погрешности. В таких случаях выполняют коррекцию, которая заключается в восстановлении участков, утраченных в результате удаления части нижней или верхней челюсти. Обычно для этого берут ткани самого пациента.
Запущенная, крупная остеома становится причиной боли и требует обширной резекции, с последующей длительной реабилитацией. Чтобы вмешательство были минимально травматичным, крайне важно выявить новообразование и удалить его как можно раньше.
Остеома представляет собой редко встречающуюся, медленно растущую, доброкачественную опухоль остеогенной природы, которая чаще всего возникает в челюстно-лицевой области. Данные виды неоплазм могут быть обнаружены как на поверхности кости (формируется из накостницы - периферическая, периостальная или экзофитная форма), так и в структуре костномозгового пространства (формируется из эндоста - эндостальная или центральная форма). Редкостью является случай верификации остеомы в структуре мышечной ткани.
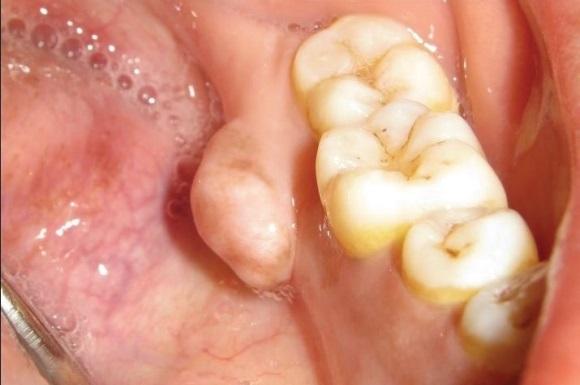
Патогенез периферической остеомы остается до конца нерешенным клинико-научным вопросом: существуют мнения, что новообразование можно отнести к истинным опухолям или же к реактивным поражениям, спровоцированным травмой, постоянной тракцией мышц, прикрепленных к периосту, а также действием инфекционных факторов. Эндокринные изменения, в свою очередь, могут быть прямым этиологическим фактором, инициирующим возникновение новообразования. В зависимости от действия эндокринных факторов относительно опухоли, они могут быть классифицированы как центральные и периферические, или внекостные.
Остеома является наиболее распространенной доброкачественной опухолью носа и придаточных пазух и самым распространенным новообразованием в области фронтального синуса. Одиночные периферийные остеомы, возникающие в области нижней челюсти, являются довольно редкими поражениями, и диагностируются у людей разных возрастных категорий(от 4,8 месяцев до 50 лет), при этом одинаково часто как у мужчин, так и у женщин. Обычно клинически опухоль растет бессимптомно, а рентгенологически проявляется отчетливой контрастной областью поражения круглой или овоидной формы. В зависимости от гистологической картины, различают компактную, губчатую и смешанную формы остеомы. Наличие множества мелких остеом в структуре нижней челюсти диагностируется как синдром Гарднера, для которого также характерно присутствие околоректального полипоза и сопутствующих скелетных аномалий. По этим симптомам можно дифференцировать синдром Гарднера и множественную ретенцию зубов.
Лечение остеом проводится посредством хирургического иссечения новообразования, но лишь у тех пациентов, которые жалуются на сопутствующие дискомфортные симптомы опухоли. До сих пор в литературе зарегистрировано лишь 26 клинических случаев верификации одиночных периферических остеом нижней челюсти, не связанных с синдромом Гарднера.
Исходя из крайней редкости заболевания, цель данной статьи состоит в иллюстрации необычного клинического случая одиночной периферической остеомы, обнаруженной в структуре нижней челюсти, а также в проведении ретроспективного анализа литературных данных относительно патогенеза, дифференциальной диагностики и выбора метода лечения данного вида доброкачественной опухоли.
Клинический случай
30-летняя пациентка обратилась на кафедру стоматологии с основной жалобой на припухлость c внутренней стороны заднего участка нижней челюсти, которую она отмечала с 8-летнего возраста. 8 лет назад имеющееся с детства образование увеличилось до 5 мм в диаметре, после чего начало прогрессивно расти. Хотя отек был бессимптомным, но из-за своих больших размеров провоцировал чувство дискомфорта при приеме пищи. Последнее и мотивировало пациентку обратиться за стоматологической помощью. В собственном и семейном анамнезе у больной не отмечалось никаких наследственных заболеваний, как и недавнего факта травмы проблемного участка челюсти. Исходя из того, что никаких других симптомов, кроме имеющейся во рту опухоли обнаружено не было, синдром Гарднера был исключен из списка возможных диагнозов. Клинически был обнаружен одиночный овальный узел на ножке с лингвальной стороны челюсти в области 36 и 37 зубов. Размер опухоли превышал 1 см в диаметре (фото 1), а покрывающая ее слизистая не имела никаких признаков изменений или воспаления. При пальпации опухоль была безболезненной, также мануально удалось установить ее дольчатую форму и твердую консистенцию.
Фото 1: Вид опухоли в полости рта.
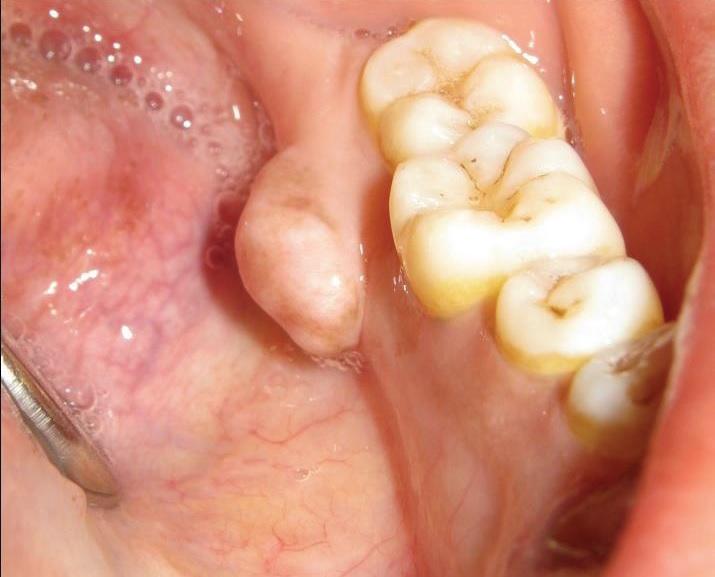
На кросс-секционной рентгенограмме нижней челюсти визуализируется четкий рентгеноконтрастный участок неправильной формы, соединенный с кортикальной пластинкой челюсти в области 37 зуба посредством ножки (фото 2). Рентгенологическая плотность образования аналогична плотности тела нижней челюсти. В процессе проведения дифференциальной диагностики были проанализированы возможные варианты костного экзостоза, периферической остеогенной фибромы, остеоид-остеомы, остеобластомы и остеосаркомы. После тщательного разъяснения пациенту сути будущей хирургической процедуры и возможных рисков манипуляции было проведено полное иссечение опухоли с использованием роторных инструментов и костного долота. В ходе оперативного вмешательства под местной анестезией также была проведена эксцизионная биопсия новообразования.
Фото 2: Кросс-секционная рентгенограмма нижней челюсти.
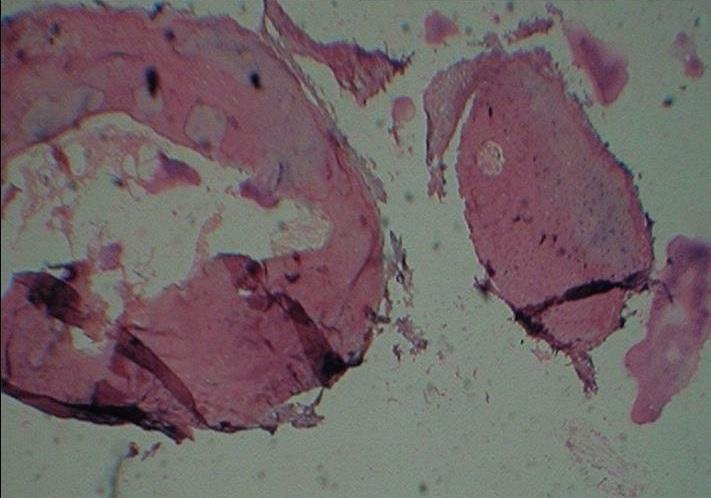
Гистопатологический анализ участка поражения помог установить, что опухоль состоит из плотной костной ткани, в которой наблюдаются концентрические наслоения костных пластин, а также клети остеоцитов в лакунах (фото 3). Результаты гистопатологического исследования наряду с клиническими и рентгенологическими данными помогли подтвердить диагноз остеомы компактного типа.
Фото 3: Окраска гематоксилин-эозином (увеличение в 10 раз).
Обсуждение
Согласно классификации Всемирной Организации Здравоохранения, остеома принадлежит к доброкачественным новообразованиям, состоящих из дифференцированных зрелых клеток костной ткани с преобладанием ламинарной структуры, и с очень медленным типом роста.
Пока не ясно, являются ли остеомы истинными доброкачественными новообразованиями или гамартомами. Хотя, с другой стороны, последняя классификация болезней ВОЗ определяет остеому как истинно доброкачественную опухоль костной ткани, четко дифференцируя ее от экзостозов и гамартом других типов.
Истинная этиология поражения основательно не выяснена, хотя Fetissof и Varboncoeur утверждают, что опухоль развивается либо из эмбриональных хрящевых остатков, либо из персистирующих эмбриональных клеток, содержащихся в структуре надкостницы. Согласно эмбриологической теории, остеомы происходят из области швов костных структур, заполненных тканями разного эмбрионального происхождения (перепончатой или энхондральной). Другими возможными этиологическими факторами являются воспаление, травма или эндокринные патологии. Kaplan и коллеги предположили, что сочетание влияния травмы и постоянной мышечной тяги в области периоста, играет ключевую роль в развитии периферийного типа новообразования. Но вышеупомянутые теории формирования остеомы не объясняют механизм ее развития в описанном клиническом случае. Regezi и Sciubba в результате комплексного анализа пришли к выводу, что ни одна из предложенных этиологических теорий полностью не объясняет причину и механизм развития новообразования.
Гистологически можно выделить три типа остеом: твердую, или компактную (состоящую из плотного, как слоновая кость, компактного вещества с небольшим количеством губчатой кости, такой тип патологии довольно трудно резецировать), губчатую (трабекулярную), или зрелую (состоящую из мягкой губчатой кости и костномозгового вещества) и смешанную. Одиночные периферические остеомы (ПО) челюстей являются довольно редко встречающимися поражениями и чаще всего диагностируются у людей молодого возраста с одинаковой частотой как у мужчин, так и у женщин. Пациентка, описанная в упомянутом выше клиническом случае, была 30-летнего возраста. Как правило, остеомы являются бессимптомными опухолями и могут часто оставаться незамеченными до тех пор, пока не провоцируют видимой асимметрия лица или функциональных нарушений прикуса. В таком случае патологию обязательно нужно подтвердить посредством рентгенологического исследования. Наиболее распространенной топографией остеом являются область тела нижней челюсти позади премоляра с язычной поверхности и участок мыщелкового отростка. Менее часто остеомы встречаются в области угла, венечного отростка и ветви нижней челюсти или же в области наружного слухового прохода, орбиты, височной кости, верхней челюсти, скуловой дуги и крыловидных отростков. Часто остеомы могут быть верифицированы в составе синдрома Гарднера, характеризующегося наличием нескольких опухолей в структуре челюсти, параректальных полипов с высокой степенью малигнизации, кожных фибром, врожденных гиперпигментаций сетчатки, ретенцией зубов, эностозов, эпидермальных кист и сверхкомплектных зубов. Синдром Гарднера является аутосомно-доминантным заболеванием, вызванным мутацией в структуре APC-гена супрессора, отвечающего за возникновение аденоматозного полипоза толстого кишечника. Крайне редко, но выявление остеом возможно и при синдроме Хаберланда (энцефалокраниокожном липоматозе).
Рентгенологически периферическая остеома может иметь форму гриба или участка поражения овальной формы, которая тесно контактирует со смежной кортикальной пластинкой нижней челюсти. При это плотность кости в области челюсти и в области новообразования почти идентична. Методов традиционной рентгенографии, как например окклюзионной рентгенограммы, как правило, достаточно, для того, чтобы диагностировать остеому как в нашем случае. Когда же опухоль находится более глубоко в тканях челюстно-лицевой области, для ее идентификации можно использовать другие высокоэффективные методы визуализации: панорамную рентгенографию, затылочно-подбородочную проекцию рентгенографии пазух носа, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) или же конусно-лучевую компьютерной томографию (КЛКТ). Спиральная компьютерная томография предоставляет возможности для трехмерной реконструкции остеомы: с помощью радионуклидной визуализации можно отличить активно растущие новообразования («горячие») и стабильные поражения («холодные»). В структуре губчатой остеомы преобладает сосудистый компонент, в то время как в компактном типе опухоли сосудистых элементов почти не наблюдается. Дифференциальную диагностику разных типов образования можно провести с помощью внутривенной ангиографии.
Дифференциальную диагностику остеомы проводят с костными экзостозами, остеохондромой, остеоид-остеомой, периостальной остеобластомой, периферической остеосаркомой, периферической остеогенной фибромой, болезнью Педжета, фиброзной дисплазией и одонтомой. Экзостозы являются гамартомами, которые обычно располагаются на нижней челюсти или в области нёба. Как правило, экзостозы перестают расти после полового созревания, в то время как остеомы продолжают медленно увеличиваться в размере, занимая ограниченный объем и формируя дольчатую рентгеноконтрастную структуру. Остеохондромы состоят из участков эндохондрального окостенения, кальцинированного хряща и жировой или костномозговой ткани в просвете трабекулярного пространства. Остеоид-остеомы, напротив, характеризируются быстрым ростом, зачастую являются болезненными и содержат большое количество сосудов и остеоидного компонента. Периостальная остеобластома также представляет собой быстро растущую болезненную опухоль круглой или овальной формы, прикрепленную к определенному участку кортикальной пластинки. Паростальная остеосаркома часто диагностируется в задней области нижней челюсти, представляя собой гомогенное или гетерогенное образование с плохо верифицируемой дольчатой склеротической структурой. На периферии опухоли часто наблюдаются телеангиоэктазии, а на рентгенограмме можно заметить треугольник Кодмана. Периферийную остеогенную фиброму можно обнаружить лишь в области десны, она представляет собой реактивное поражения плотной консистенции, часто встречающееся в переднем отделе верхней челюсти. Симптомы болезни Педжета более характерны для анатомических участков бедренной кости, черепа и позвонков, в области же челюстей поражение костной ткани наблюдается значительно реже и чаще у старшей возрастной группы. При этом поражение кости, как правило, всегда является двусторонним, и чаще поражает верхнюю, чем нижнюю челюсть. Костная ткань при болезни Педжета деформируется и увеличивается в размере. Фиброзная дисплазия обычно наблюдается в заднем участке верхней челюсти и рентгенологически представляет собой размытую контрастную массу, которая может напоминать матовое стекло, апельсиновую корку или пучки ваты. Одонтомы часто утрудняют физиологическое прорезывание постоянных зубов, при этом их рентгенологическая плотность почти идентична таковой у эмали и дентина, а область поражения всегда окружена рентгенконтрастной капсулой.
Выводы
При клиническом осмотре пациентов с остеомами следует обратить значительное внимание на семейный анамнез, чтобы исключить возможный диагноз синдрома Гарднера. Бессимптомные остеомы должны находиться под постоянным наблюдением, а патологии, которые вызывают дискомфортную симптоматику, нужно удалять хирургическим путем, предварительно организовав комплекс клинических и рентгенологических исследования для точной постановки окончательного диагноза.
Авторы:
Rohit Agrawal
Shipra Agrawal
Shitij Bhargava
Mahesh Motlani
Rahul Agrawal
Остеома — это вид доброкачественной опухоли, образующейся на костях. Она имеет благоприятное течение, растёт медленно, не становится злокачественной, не поражает соседние ткани. Появляется обычно в возрасте 5-20 лет.
Акции

Оперативные вмешательства со скидкой 7%.

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам check-up со скидкой до 20%!

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой от 30 до 55%!

Консультация врача-хирурга по поводу операции бесплатно!
- Остеома
- Что такое остеома?
- Причины развития опухоли
- Симптомы заболевания
- Виды остеом
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
- Популярные вопросы
Причины возникновения
Существует две теории возникновения остеом: из остатков эмбрионального хряща или из периоста зрелой кости. В ряде случаев возникновение остеом связывают с перенесенными воспалительным процессом или травмой Источник:
Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. - Серия Медицина. - 2005. - № 1(29). - С. 95-97. .
Считается, что развитию остеом также способствуют:
- травмы;
- переохлаждение;
- воспаление и перенесенные инфекции;
- некоторые заболевания (ревматизм, подагра, сифилис);
- генетическая предрасположенность.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Таблица симптоматики, в зависимости от расположения опухоли
Расположение опухоли
Описание симптомов
Задняя стенка лобной пазухи
Непреходящие головные боли, повышенное внутричерепное давление
Нижняя стенка лобной пазухи
Заметное невооруженным глазом выпячивание глазного яблока
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения
Ухудшение зрения, боль
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги
Частые головные боли, эпилептические припадки
Бедренная, таранная, большеберцовая кости
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы
Височная и теменная кости
Только эстетический дефект, неприятных симптомов нет
Опухоль мешает нормально ходить
Боль за грудиной
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются "эностозы", они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются "экзостозы". Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Диагностика опухоли

Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- риноскопия носа;
- гистологическое исследование части ткани опухоли.
Врач во время диагностики должен определить:
- степень функциональности пораженной конечности или ткани;
- болезненность опухоли при надавливании;
- скорость роста новообразования путем соотношения его размеров и длительности присутствия патологии у пациента;
- месторасположение остеомы.
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
- Рентгенография позволяет узнать: месторасположение остеомы в кости, строение опухоли, степень деструкции кости, на которой находится новообразование, – а также определить, единичная опухоль или это множественное разрастание.
- Доброкачественность опухоли подтверждается медленным ростом, правильной структурой и геометрией, четким контуром, минимальным обызвествлением.
- Также назначается анализ крови, потому что формула крови имеет большое значение.
- При очень маленьких остеомах рентгенография не информативна, поэтому проводится компьютерная томография, позволяющая визуализировать малейшие детали структуры опухоли и замерить размеры деструкции.
- В обязательном порядке проводится диффдиагностика с хроническим абсцессом Броди, рассекающим остеохондрозом, остеопериоститом, склерозирующим остеомиелитом, остеогенной саркомой. Это касается остеоидных остеом.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра "СМ-Клиника" рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра "СМ-Клиника" удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В «СМ-Клиника» работают одни из лучших челюстно-лицевых хирургов и нейрохирургов, которые проводят минимально травматичные операции с применением современных техник и инструментов.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив. Поэтому важно обращаться в надежную клинику и к опытному хирургу.
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Возможные риски, связанные с остеомами
Обычно опухоли не мешают больным, и они никогда не становятся злокачественными. Осложнения бывают, когда остеома давит на соседний орган или мягкие ткани. Тогда появляется ярко выраженная симптоматика, и появляется необходимость оперировать пациента. Самое серьезное осложнение остеомы – это абсцесс мозга.
Восстановление
После проведения операции по удалению опухоли, больному необходим период реабилитации в стационаре под наблюдением врачей для предотвращения возможных осложнений в виде инфекций. Также пациенту показана специальная диета с повышенным содержанием кальция для ускорения процесса регенерации тканей.
Профилактика
Специальных профилактических мер по предотвращению появления остеомы не существует. Врачи рекомендуют ежегодно делать рентген, чтобы своевременно выявить опухоль и при необходимости удалить.
Специалисты хирургического отделения медицинского центра "СМ-Клиника" успешно проводят операции по удалению различных видов остеом. Если вы заметили уплотнение на какой-либо кости, обратитесь к специалисту, который поставит диагноз и оперативно назначит лечение.
Специальной профилактики этой болезни нет. Основной причиной возникновения остеом считается генетическая предрасположенность.
- избегать травм;
- своевременно вылечивать болезни опорно-двигательного аппарата;
- проходить обследование при выявлении любых новообразований неясного происхождения.
Популярные вопросы
- Кудайбергенова С.Ф. Остеома носовой полости / С.Ф. Кудайбергенова [и др.] // Вестник КАЗНМУ. - 2012. - № 2. - С. 92-93.
- Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. - Серия Медицина. - 2005. - № 1(29). - С. 95-97.
- Карцинома
- Липома
- Лимфома
Записаться на прием онколога в «СМ-Клиника» вы можете круглосуточно, позвонив по телефону в Санкт-Петербурге +7 (812) 435 55 55 или заполнив форму обратной связи

Сенько Владимир Владимирович ведущий хирург онколог, заместитель главного врача по хирургии, руководитель хирургического стационара стаж: 21 год

Гриневич Владимир Станиславович оперирующий онколог, маммолог, онкопроктолог стаж: 25 лет
Остеома — доброкачественная опухоль костной ткани, встречающаяся у 2,7—5,9 % больных с доброкачественными опухолями костей лица. В настоящее время высказывается предположение, что число истинных остеом существенно меньше, поскольку этот диагноз часто ошибочно выставляют при реактивной гиперплазии, экзостозах челюстей, некоторых формах фиброзной дисплазии [3, 17].
Остеомы, как правило, растут очень медленно и безболезненно, длительное время не давая о себе знать. Их клиническая картина слабовыраженна и зависит от локализации и размеров опухоли. Развиваясь в области тела нижней челюсти, остеомы приводят к деформации соответствующего участка, эстетическим и функциональным нарушениям. Остеомы верхней челюсти при значительных размерах вызывают экзофтальм, диплопию, слезотечение, нарушение носового дыхания и невралгические боли вследствие сдавления ветвей тройничного нерва. При локализации в области лобного синуса и решетчатого лабиринта опухоль способна деформировать стенки пазух, разрушать их, прорастая в орбиту и полость черепа [3, 15].
Поражение мыщелкового отростка нижней челюсти встречается довольно редко и характеризуется специфической симптоматикой. Остеомы этой локализации представляют определенную сложность для диагностики и хирургического лечения, оставаясь бессимптомными продолжительное время, однако на поздних стадиях могут являться причиной выраженных эстетических и функциональных нарушений [3, 9, 17].
Впервые остеому мыщелкового отростка подробно описал Eckert (1899), указывая на смещение нижней челюсти, нарушение открывания рта, а также изменение контуров лица на стороне поражения мыщелкового отростка нижней челюсти среди ее основных клинических проявлений [1]. В дальнейшем в литературе были представлены немногочисленные сообщения, преимущественно о единичных наблюдениях данного заболевания [1, 11, 13, 14]. Deboise А. (1981), отмечая, что остеома является наиболее частым доброкачественным новообразованием структур височно-нижнечелюстного сустава (ВНЧС), приводит лишь 3 собственных наблюдения [9]. Наибольшее число клинических наблюдений остеом мыщелкового отростка — 23 — принадлежит Х. Zhang (1997) [18]. Автор, однако, не указывает, во всех ли случаях диагноз истинной остеомы был подтвержден гистологически.
Клиническое наблюдение
Пациент К., 36 лет, история болезни № 4408 от 19.03.2004 г., поступил в челюстно-лицевое отделение № 2 ГКБ № 12 г. Киева с жалобами на деформацию лица за счет смещения нижней челюсти, нарушение прикуса, затрудненное пережевывание пищи, хруст в левом ВНЧС, умеренные болевые ощущения при повышенной нагрузке на сустав. Впервые деформацию лица — смещение подбородка вправо — отметил в ноябре 2002 года. Позднее проявилась более четкая клиническая картина, выраженность смещения и нарушение прикуса медленно прогрессировали до момента обращения. Объективно у пациента наблюдалась выраженная асимметрия лица за счет смещения нижней челюсти вправо (рис. 1).

Рис. 1. Подбородок смещен в правую сторону, состояние физиологического покоя.
В предкозелковой области четко пальпировалась смещенная латерально головка левого ВНЧС. Открывание рта — до 4,5 см, при этом отмечался хруст в области левого ВНЧС и Z-образная девиация нижней челюсти. Боковые движения челюсти вправо были ограниченны, прикус — косой, смещение средней линии вправо на 1 см (рис. 2).

Рис. 2. В предкозелковой области четко пальпируется смещенная латерально головка левого ВНЧС.
На серии рентгенограмм (ортопантомограмма, рентгенограмма нижней челюсти в прямой проекции и в укладке по Генишу слева, компьютерной томограмме области сустава с 3D-воспроизведением) определялась тень костной плотности с размером 2х1,7 см, связанная с левым мыщелковым отростком и размещающаяся в подвисочной ямке. Структуры левого ВНЧС были сохранены, хотя и несколько деформированы. При планировании оперативного вмешательства пациенту была изготовлена стереолитографическая модель черепа (рис. 3), на которой были произведены необходимые измерения и определен хирургический доступ.

Рис. 3. Стереолитографическая модель черепа, новообразование левого мыщелкового отростка нижней челюсти.
23.03.2004 пациенту проведена операция: удаление новообразования мыщелкового отростка нижней челюсти под эндотрахеальным наркозом с интубацией через нос. Для этого предушным и полувенечным доступом был обеспечен подход к скуловой дуге, которая была затем резецирована и смещена вниз на волокнах жевательной мышцы (рис. 4).

Рис. 4. Операционная рана, венечный доступ, остеотомия скуловой дуги: 1 — скуловая дуга, 2 — области остеотомий.
Волокна височной мышцы были частично пересечены и отслоены, за счет чего выполнен доступ к подвисочной ямке, где спереди и медиально от головки челюсти визуализировалось костное новообразование (рис. 5).

Рис. 5. Область подвисочной ямки, создан доступ к новообразованию.
Опухоль отделена от мягких тканей и фиксирована с помощью специального костного фиксатора, выполненного в виде штопора (рис. 6).

Рис. 6. Макропрепарат остеомы мыщелкового отростка нижней челюсти.
Новообразование было удалено в пределах здоровой кости. Скуловая дуга уложена на место и фиксирована двумя проволочными швами кости. Мягкотканный лоскут был уложен на место, рана послойно ушита. Послеоперационный период протекал без осложнений. Смыкание челюстей в правильном положении было отмечено на следующий день после операции без проведения каких-либо ортопедических мероприятий (рис. 7).

Рис. 7. Состояние физиологического покоя нижней челюсти на первый день после операции. Смыкание зубов в физиологическом прикусе с восстановлением средней линии.
Радикальность удаления опухоли подтверждалась данными компьютерной томографии (рис. 8).

Рис.8. Симметрия лица, состояние физиологического покоя, 9 лет после операции.
Вертикальные движения нижней челюсти в полном объеме восстановились на 5-е сутки. Отмечался незначительно выраженный парез лобной и скуловой ветвей лицевого нерва, функция которых полностью восстановилась на 7-й день после операции. Послеоперационный отек височной и скуловой области удерживался 8 суток. 2.04.2004 пациент выписан в удовлетворительном состоянии с рекомендациями рационального протезирования.
16.01.2013 г. пациенту К. был проведен повторный плановый осмотр с использованием клинических и инструментальных методов исследования. Жалоб со стороны ВНЧС пациент не предъявлял. При двусторонней пальпации ВНЧС хруста и крепитации не наблюдалось, болевая симптоматика отсутствовала. Объективно: контуры лица симметричны, максимальное открывание рта — 4 см, (рис. 9, 10), средняя линия лица восстановлена, движения нижней челюсти не ограничены, без признаков латеральной девиации.

Рис. 9. Максимальное открывание рта, 9 лет после операции.

Рис. 10. Ортопантомограмма, 9 лет после операции.
По данным ортопантомограммы и компьютерной томографии в режиме 3D-реконструкции, структурные элементы левого ВНЧС имеют четкие анатомические контуры и структуру костной ткани в пределах нормы. Соотношение мыщелкового отростка и суставной ямки обеспечивало функциональную стабильность ВНЧС и рассматривалось как приемлемое (рис. 11, 12).

Рис.11. Данные компьютерной томографии.

Рис. 12. 3D-реконструкция черепа, 9 лет после операции.
Обсуждение
Локализация остеомы в области ВНЧС представляет собой редкую клиническую ситуацию. Скудность клинической симптоматики, характерная для остеом, обусловливает доминирование в клинической картине неспецифических функциональных нарушений со стороны ВНЧС, что делает необходимым проведение дифференциальной диагностики с другими заболеваниями сустава — гиперплазией ветви, деформирующим артрозом, анкилозом, внутрисуставными нарушениями, привычным вывихом и т. д.
Рентгенологические исследования в стандартных укладках являются вполне информативными для постановки правильного диагноза, однако оказываются явно недостаточными для выбора метода хирургического лечения. Для уточнения локализации новообразования с учетом изменившихся анатомических соотношений, его взаимосвязи с элементами сустава и характера структурных изменений в последнем необходимо проведение компьютерной томографии с 3D-реконструкцией. Тщательное обследование позволяет решить вопрос о дальнейшей хирургической тактике.
При переднемедиальном положении остеомы по отношению к мыщелковому отростку она располагается в области подвисочной ямки. Удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента
Chen Y. (2003) утверждает, что при локализации опухоли в области суставного отростка в большинстве случаев показана его резекция с последующей артропластикой и ортопедическим лечением [8]. Этой же точки зрения придерживаются и другие авторы, рекомендуя сочетать резекцию мыщелкового отростка с последующей пластикой сустава, удлинением ветви, сочетанными операциями на верхней и нижней челюсти для коррекции прикуса и аппаратным лечением [4, 7, 18]. В то же время приведенное наблюдение свидетельствует, что в некоторых случаях возможно и даже необходимо проводить удаление опухоли с сохранением элементов сустава. Об этом также свидетельствуют данные Piattelli A. (1995) и других авторов [11, 13].
Необходимо, однако, отметить, что при переднемедиальном положении остеомы по отношению к мыщелковому отростку (по данным литературы, это наиболее типичная локализация) она располагается в области подвисочной ямки. Эта область является хирургически исключительно труднодоступной и расположена вблизи жизненно важных структур, поэтому удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента.
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане. Доступ к новообразованию должен быть достаточным для его радикального удаления и обеспечивать хороший обзор.
В настоящее время предложен ряд вариантов оперативного доступа к подвисочной ямке, в большей или меньшей степени удовлетворяющих этим требованиям, однако не все они целесообразны в случае остеомы мыщелкового отростка.
В 1961 году J. F. Barbosa разработал доступ к подвисочной ямке, который предполагал проведение разреза по Веберу — Фергюссону с последующей мобилизацией скулового комплекса и резекцией участка ветви нижней челюсти [6]. D. J. Crockett (1963), используя аналогичный доступ, ограничил резекцию ветви только венечным отростком [10, 16]. Этот так называемый передний путь, как правило, сочетается с резекцией верхней челюсти и обеспечивает широкий обзор, в то же время он является очень травматичным и неблагоприятным с косметической точки зрения. Подвисочная ямка может быть также достигнута проведением зачелюстного разреза с последующими остеотомиями ветви нижней челюсти на различном уровне, ротацией или выведением костного фрагмента из области операции. В случае резекции участка ветви последний в конце операции может быть возвращен на место и фиксирован в виде свободного аутотрансплантата [16].
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане
В 1985 году N. R. Attenborough предложил использовать венечный доступ для визуализации структур крыло-небной и подвисочной ямки. Этот способ предполагал проведение предушного и полувенечного разрезов с последующим удалением скуловой дуги и венечного отростка [5]. H. L. Obwegeser усовершенствовал этот способ путем сочетания мобилизации всего скулового комплекса с остеотомией венечного отростка. Скуловая кость при этом смещалась книзу на волокнах жевательной мышцы, а венечный отросток отводится кверху [12]. Кроме вышеназванных, используются многочисленные модификации и комбинации доступа в зависимости от клинической ситуации [10]. Как свидетельствует наш опыт, применение венечного доступа является методом выбора при удалении опухолей, локализованных в подвисочной ямке. Он обеспечивает хороший обзор и свободу хирургических манипуляций, позволяет избежать травмы крупных сосудов и ветвей лицевого нерва, а также косметически наиболее приемлем.
Отметим также, что при длительно растущих костных опухолях в области ВНЧС сустав может претерпевать значительные морфофункциональные изменения, которые требуют послеоперационной ортопедической коррекции, однако, как было показано на примере нашего наблюдения, компенсаторные возможности сустава достаточно высоки, что в ряде случае при малотравматичном и радикальном удалении опухоли позволяет добиться восстановления функции без проведения дополнительных мероприятий в послеоперационном периоде.
Таким образом, наблюдение пациента в отдаленные сроки после операции (9 лет), свидетельствующие о безрецидивном течении и отсутствии глубоких функциональных нарушений, подтверждает эффективность использованных подходов к удалению новообразования ВНЧС. Тщательная диагностика и проведение оперативного вмешательства с использованием подходов, обеспечивающих широкий доступ к подвисочной ямке, позволили провести радикальное удаление остеомы мыщелкового отростка нижней челюсти, избегая при этом дополнительной травмы анатомических образований данной локализации, обеспечивая быстрый восстановительный послеоперационный период и удовлетворительный результат на протяжении 9 лет с полным восстановлением функции ВНЧС.
Читайте также:

