Что значит склероз зубов
Опубликовано: 02.05.2024
Перелечивание зубов — повторное эндодонтическое лечение, которое требуется, если у пациента возникают боли, воспаление после первичного обращения к стоматологу. Перелечивание — более сложная процедура в сравнении с первичным лечением, его цена выше, но оно позволяет сохранить зуб, который в противном случае либо будет удален, либо станет причиной серьезных осложнений.
Почему нужно перелечивание?
Некачественное первичное лечение. Распространенная, но не единственная причина повторного воспаления. Требуется после ошибок стоматолога:
- некачественное пломбирование. Если подготовленная полость заполнена при пломбировании не до конца, спустя некоторое время внутри нее разовьется очаг инфекции;
- в канале оставлены металлические изделия. Это может быть штифт из серебра, который используется как филер. Со временем серебро подвергается коррозии. Образующийся при этом оксид серебра является токсичным;
- неплотное прилегание пломбы, ее подтекание или отсутствие герметичности провоцирует повторное инфицирование.
Повторное инфицирование верхушки корня из-за воспалительных процессов в пародонте. Осложнение возникает, если заболевания пародонта не лечатся длительное время. Инфицированным может оказаться даже качественно запломбированный корневой канал.
Часть очага воспаления или инфицирования в верхушке корня не была устранена. Это — проблема первичного лечения. Существует ряд ситуаций, при которых полное устранение воспаления в верхушке корня осложнено.
У вас есть вопросы о перелечивании зубов?
Мы перезвоним в течение 30 секунд
Перелечивание перед протезированием
До установки протеза выполняется тщательная диагностика. Любой риск инфицирования, появления очага воспаления под ортопедической конструкцией должен быть исключен. На подготовительном этапе «ДентоСпас» рекомендует выполнять перелечивание тех зубов, для которых выявлены показания (скрытый воспалительный процесс, некачественная пломбировка и т.п.).
Перелечивание перед протезированием выполняется даже в случае, если болевые ощущения и другой дискомфорт отсутствуют. На опорные зубы и их корни при протезировании будет приходиться повышенная нагрузка, и потому важно исключить риск патологических изменений. Если выполняется препарирование перед установкой коронки, возможно оголение пульпы. Она должна быть надежно защищена от инфицирования, в том числе со стороны корневых каналов. Повторное инфицирование под установленной ортопедической конструкцией может привести к появлению кист, нагноений, гранулем. В этом случае протез или коронку придется снимать и проводить сложное лечение, чтобы сохранить опорный зуб.
«ДентоСпас» рекомендует выполнять перелечивание зуба, если:
- он снова начинает болеть спустя некоторое время;
- рентгенограмма показывает неполное заполнение полости пломбировочным материалом;
- после завершения первичного лечения боль не проходит или усиливается;
- рентгенограмма показывает скрытый очаг воспаления;
- на рентгеновском снимке видны посторонние предметы (обломок стоматологического инструмента, штифт и т.п.);
- инфекция продолжает распространяться, поражает ткани.
Как перелечивают зубы?
Задача стоматолога при повторном эндодонтическом лечении — устранить очаг воспаления, повторно очистить корневые каналы, выполнить их качественную пломбировку.
- вскрытие корневого канала (требует препарирования коронки);
- удаление старого пломбировочного материала;
- обследование;
- обработка. Может потребоваться обработка корневых каналов по всей длине;
- повторное пломбирование (полное заполнение корневых каналов пломбировочным составом, восстановление коронки с помощью постоянной пломбы).
Врачи «ДентоСпас» используют:
- апекслокаторы, эндодонтические моторы, другое стоматологическое оборудование и инструмент;
- медикаментозные средства для обработки и удаления инфекции;
- качественные пломбировочные материалы.
После перелечивания болевые ощущения, признаки инфицирования должны пройти. В прикорневых тканях не должно появляться патологических изменений. Если после первичного лечения костная ткань подверглась деструктивным изменениям, она должна постепенно восстанавливаться (может потребоваться дополнительная терапия).
Реактивный протезный экзостоз (гиперостоз). Протезный гиперостоз — реакция альвеолярной кости на частично съёмный нижнечелюстной зубной протез. Протезный гиперостоз у мужчин встречают в два раза чаще, чем у женщин. Обычно он развивается в возрасте старше 40 лет, примерно через 10 лет после протезирования зубов, и локализуется в области нижних моляров или премоляров. В результате постепенного увеличения размеров гиперостоз приводит к воспалению тканей под мостовидным протезом и даже к его смещению. На рентгенограммах выявляют коническое затемнение на широком основании, которое полностью выполняет пространство под мостовидным протезом, после его удаления гиперостоз подвергается обратному развитию.
Луночный склероз.
Луночный склероз — бессимптомный реактивный процесс в тканях лунки зуба после его удаления, наблюдают при заболеваниях ЖКТ, почек и других органов. Это стойкая метка системного заболевания, даже если это заболевание удаётся вылечить. Луночный склероз в большинстве случаев наблюдают у лиц старше 40 лет, одинаково часто у мужчин и у женщин независимо от их расовой принадлежности. К рентгенологическим признакам луночного склероза относят: 1) сохранение компактной пластинки альвеолы, которая в норме после удаления зуба рассасывается в период от 6-й до 16-й недели и 2) развитие склероза кости в пределах лунки. Лечение при луночном склерозе не требуется.
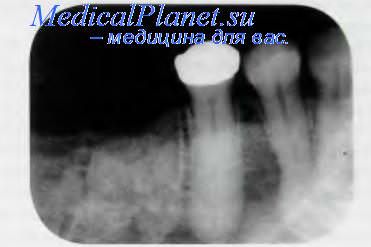
Луночный склероз
Идиопатический остеосклероз, или эностоз.
Идиопатический остеосклероз (эностоз) — отложение плотной кости в костно-мозговых ячейках челюстей. Заболевание не связано с воспалением или инфекцией, частота его не зависит от пола или расовой принадлежности. Обычно поражается область нижних премоляров и моляров. На рентгенограммах отмечают затемнения вблизи верхушек зубов (55%), межкорневом пространстве (28%) или на отдалении от зубов (17%). В случаях, когда поражение связано с зубом, жизнеспособность последнего не утрачивается, апикальное периодонтальное пространство не изменено, изредка облитерировано. Лечение не требуется.
Склерозирующий остеомиелит.
Склерозирующий остеомиелит — пролиферативная реакция костной ткани с отложением её в костно-мозговых ячейках челюстей в ответ на воспаление пульпы. Его чаще наблюдают у лиц моложе 20 лет. Поражённый зуб обычно больных не беспокоит. В бол ьшинстве случаев очаг поражения локализуется в области нижних моляров. На рентгенограммах отмечают затемнение в области верхушки зуба и расширение апикального периодонтального пространства, часто выявляют кариозное поражение пульпы или обширные пломбы в коронке. Хотя рентгенологически склерозирующий остеомиелит напоминает псриапикальный идиопатический остеосклероз, поражённый зуб обычно имеет нежизнеспособную пульпу. В связи с этим часто приходится проводить эндодонтическое лечение.
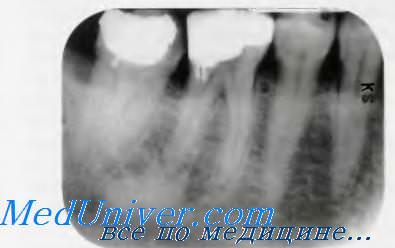
Склерозирующий остеомиелит
Периапикальная цементодисплазия, или цементома.
Периапикальную цементодисплазию относят к фиброзно-костным дисплазиям. Встречают преимущественно у уроженок Африки. Поражение обычно протекает бессимптомно, локализуется в области передних зубов нижней челюсти, которые сохраняют свою жизнеспособность. В течении заболевания выделяют три стадии. I стадия характеризуется периапикальным остеопорозом альвеолярной кости, II стадия — появлением на рентгенограммах периапикального просветления. На III стадии в рентгенопрозрачной зоне появляются кальцифицированные сферулы, которые, сливаясь, превращаются в центральную рентгеноконтрастную массу; на этой стадии поражённый зуб на рентгеновском снимке имеет вид мишени. Лечение обычно не требуется.
Одонтома.
Одонтому, которую обычно относили к одонтогенным опухолям, в настоящее время считают гамартомой, состоящей из эмали и дентина с патологической структурой. Различают две формы одонтомы: составную, компоненты которой напоминают зубы, и сложную, которая на снимках имеет вид рентгеноконтрастной массы, не имеющей сходства с зубами. Большинство одонтом диагностируют в первые два десятилетия жизни при рентгенологическом исследовании или по несостоявшемуся прорезыванию постоянного зуба. Наиболее часто одонтома локализуется на верхней челюсти, у двух третей больных она исходит из передних зубов. Составная одонтома на рентгенограммах имеет вид конгломерата из мелких зубов, сложная одонтома — шишковатого затемнения, состоящего из эмали, дентина и пульпы. Одонтомы обычно растут медленно, но если они сочетаются с фолликулярной кистой, то отличаются быстрым ростом. Лечение заключается в удалении одонтомы.

Клинический случай эндодонтического лечения верхних резцов с сильно склерозированными каналами. Как сориентироваться в ситуации, когда "устьев нет".
Сегодня хотел бы поделиться клиническим случаем, который продемонстрирует, как вроде бы банальная ситуация может привести к серьезным осложнениям, а также о том, как этих осложнений избежать.
Реферативная пациентка, направлена коллегой с просьбой помочь провести эндодонтическое лечение перед протезированием в 12 и 21 зубах. Доктором была предпринята самостоятельная попытка лечения, но неожиданно выявилась проблема сильной облитерации устьев в обоих зубах, что не позволило врачу найти входы в корневые каналы. В арсенале направившего стоматолога были только бинокуляры, которые, увы, не позволили ему уверенно ориентироваться внутри зуба.
Вот в таком виде попали эти зубы ко мне. Что мы видим?

Во-первых, мы видим, что доктор молодец, что вовремя осознал риск поисков устьев "вслепую", без увеличения. Поскольку в обоих случаев до перфорации стенки корня оставалось пару взмахов наконечником.
Во-вторых, вектор поисков был смещен в небную сторону в обоих случаях.
В-третьих, облитерация действительно не оставила даже намека на устье там, где оно уже должно было показаться. Особено непростой оказалась ситуация в зубе 21.

Зеленым штрихом показаны очертания реального корневого канала. И здесь хорошо видно, насколько поиски устья велись в стороне от истинного хода корневого канала, грозя закончиться перфорацией.
Как же найти вход в канал, когда даже самый тонкий файл (№6,№8) ничего не "цепляет"? Нужно убирать склерозированный дентин. Это можно делать вращающимся инструментом на длинной ножке или УЗ-насадкой. Но главное помнить 2 важных правила:
1. Любые действия агрессивными инструментами внутри зуба (канала) можно проводить ТОЛЬКО под контролем зрения. В идеале под контролем вооруженного зрения, т.е. хорошего освещения и увеличения. Мы прогнозируемо можем сделать только то, что видим глазами. Если мы работаем виртуально, на ощупь, "на опыте" - прогнозируемо мы можем сделать только перфорацию, что значительно ухудшит дальнейшие перспективы зуба и доверие ваших пациентов.
2. Использовать практические законы ориентации в пульпарной камере при поиске устьев. Один из самых важных - по цвету тканей.

Это помогает понять, где надо "копать", чтобы найти вход. Убрав некоторое количество склерозированного дентина под микроскопом, мы получили едва заметную на большом увеличении точку.

Однако, этого оказалось вполне достаточно, чтобы убедиться, что это и есть вход в корневой канал. Дальнейшая работа по обработке и расширению каналов в данной ситуации была довольно проста. Установлена рабочая длина с помощью ручных К-файлов №10, №15. Дальнейшая инструментация каналов проводилась системой BioRaCe до размеров №50.04.
Пломбировка канала в 12 зубе проводилась только в апикальной трети с помощью горячей гуттаперчи (для последующей реставрации зуба с помощью штифтовой конструкции) . В 21 зубе применялась холодная гидравлическая обтурация гуттаперчей с биокерамическим покрытием и биокерамическим силером.

Ход лечения обоих зубов по рентегенограммам:

Пациентка была возвращена направившему врачу на продолжение лечения и протезирование.
Выводы из данного случая, особенно для молодых докторов:
- внутри каналов делайте только то, что видите, не работайте на ощупь!
- если столкнулись с проблемой - остановитесь вовремя! Не надо геройствовать, если у вас не хватает оснащения, навыков, опыта, чтобы справиться с ситуацией. Отправьте пациента более опытным и оснащенным коллегам, или, по крайней мере, предупредите пациента о значительном риске для него в случае продолжения. Это будет лучше для вас обоих и убережет от ненужных конфликтных ситуаций.
- используйте правила ориентации в пульпарной камере! Они очень действенны, их всего несколько, об одном из них сегодня мы поговорили.
В последующих статьях и случаях я расскажу и про другие правила ориентации внутри зуба, которые помогут вам не наломать дров. Stay tuned!
После удаления нерва зуб становится более хрупким. Если восстановить его неправильно, то он может полностью разрушится или выпасть уже через два-три года. Но при правильном восстановлении зуб без нерва прослужит вам десять и больше лет. О том, что приводит к разрушению зуба и какие методы восстановления позволят сохранить зуб на долгие годы, вы можете прочитать ниже.

Что такое пульпа
Пульпа – это волокнистая рыхлая соединительная ткань, расположенная в зубной полости. Она пронизана множеством лимфатических и кровеносных сосудов, нервных окончаний. Благодаря пульпе, то есть нерву, зуб является живым и реагирует на любые раздражители извне.
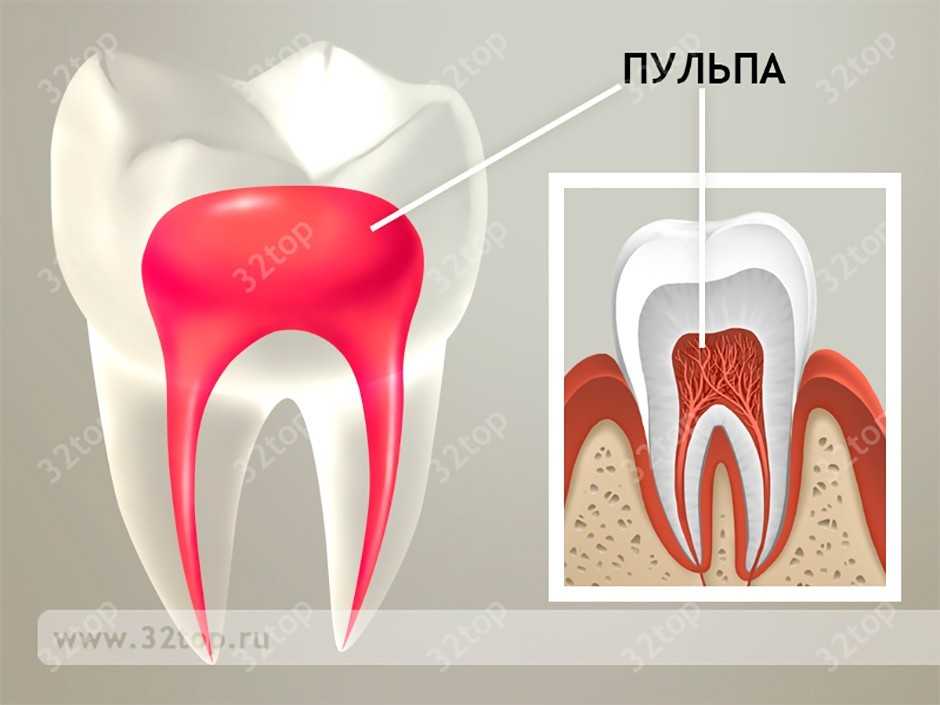
При повреждении оболочки зуба может возникнуть резкая устойчивая боль. Если будет выявлен воспалительный процесс пульпарных тканей, то врач предложит пациенту провести депульпацию, то есть удалить все его живые ткани. Данный вариант – крайняя мера, которая проводится, если препарирование поврежденного кариесом или другими болезнями зуба не дало результатов.
Показания к проведению депульпации
Выделяют следующие показания для операции по удалению зубного нерва:
- Лечение кариозного поражения, пульпита, не принесшее результата
- Появление гиперчувствительности после протезирования
- Повреждение пульпарных тканей грубым антисептиком или токсическим веществом
- Необходимость протезирования зуба, имеющего искривленное положение или подверженного глубокому кариесу
- Повреждение целостности, которое создало доступ к нервному окончанию (скол, отлом части коронки)
- Наличие кисты
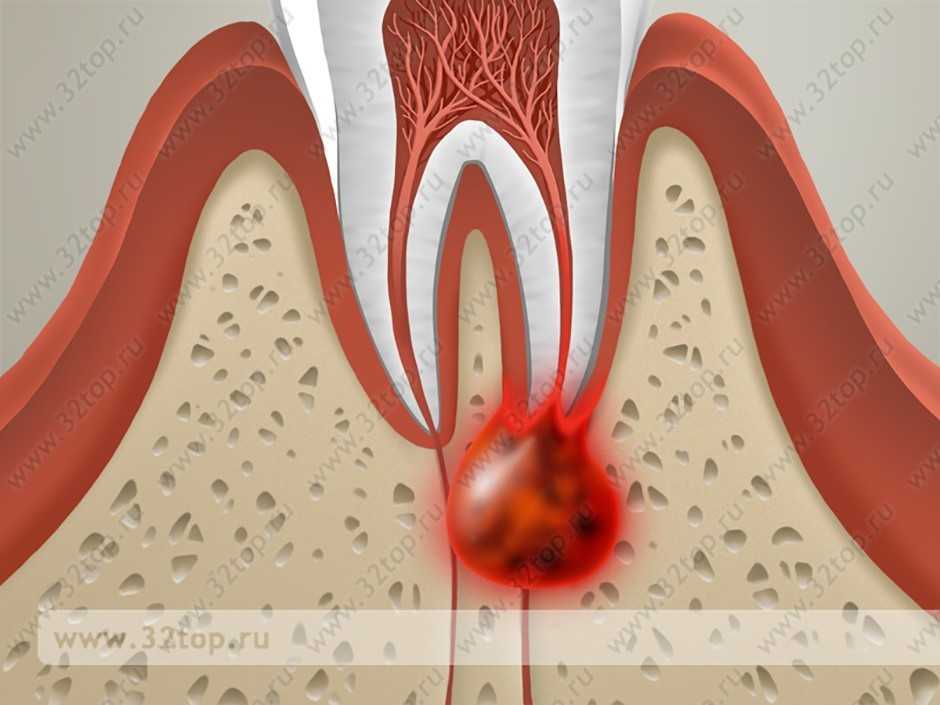
Характеристика зуба с удаленным нервом
Депульпированный зуб в первую очередь становится очень хрупким. Повышенная уязвимость объясняется тем, что в его тканях больше не происходит кровообращения и он не получает и необходимые минеральные вещества и витамины. По этой причине грамотный стоматолог предложит пациенту после удаления нерва и чистки корневых каналов начать процесс восстановления зуба. Его сохранность будет зависеть от мастерства лечащего врача.
Если лечение будет проведено успешно и зубные ткани удастся восстановить и сохранить, то зуб прослужит не меньше десятилетия. Если же терапия была проведена некорректно, при этом должный уход отсутствует, есть вероятность утратить зуб в кратчайшие сроки. Для качественного лечения следует обратиться в проверенные стоматологии вашего города.
Также зуб без нерва обычно становится менее чувствительным. Если раньше он остро реагировал на горячее и холодное, то теперь воспринимает любые температуры спокойно, так как болеть в нем попросту нечему.
Последнее отличие – потемнение. Из-за того же недостатка питательных веществ депульпированный зуб со временем темнеет и сильно выделяется на фоне остальных зубов.

Варианты сохранения зуба после депульпации
В современной стоматологии существует несколько вариантов сохранения зуба после удаления нерва.
Пломбирование
С зубом, лишенным нерва, можно жить долгие годы, если восстановить его целостность и функциональность при помощи пломбы. При этом даже после качественного пломбирования может случиться раскол зуба. Если это произошло и трещина охватывает зубной корень, потребуется проведение имплантации.
Установка коронки
В отдельных случаях стоматолог может порекомендовать пациенту установку искусственной металлокерамической коронки. Это необходимо, если зуб сильно разрушен, или для лечения пульпита потребовалось удалить слишком много тканей. Плотность прилегания данной конструкции позволяет эффективно защитить зуб изнутри от попадания воздуха и воды, инфицирования и возможной утраты. Корректно установленная коронка не ощущается пациентом как инородный элемент. Она повторяет цвет и форму зуба, а значит, позволяет сохранить его эстетичность и функциональность.
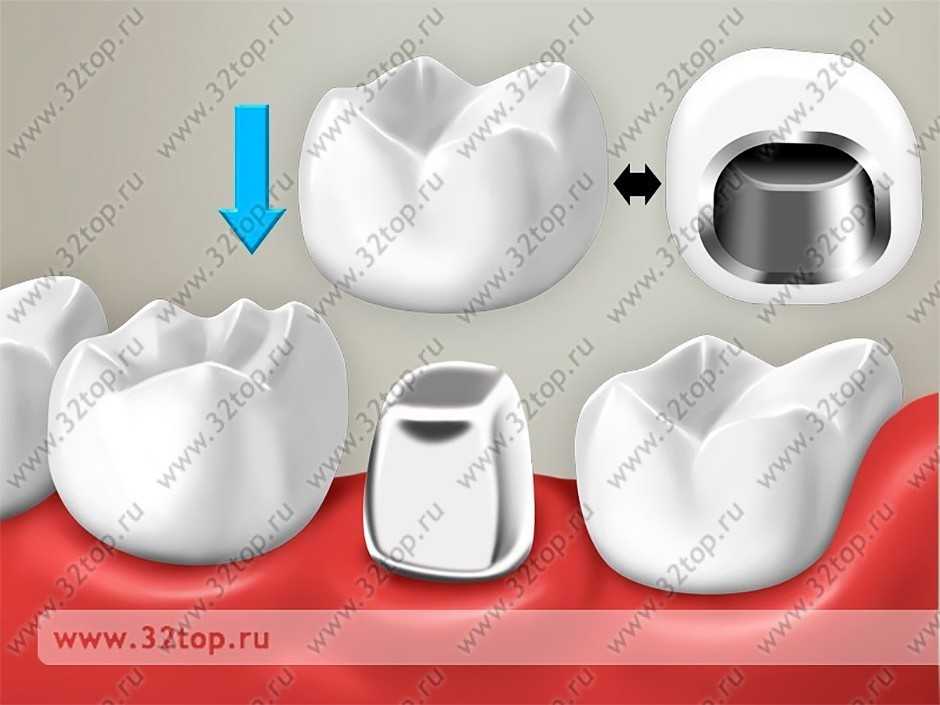
Установка вкладки из керамики
Стоматолог может предложить реставрацию поврежденного зуба при помощи керамической вкладки. Ее установка допустима в том случае, если зуб сохранился минимум на треть. Вкладки отличаются более долгим сроком службы по сравнению с пломбами, поэтому восстановленный этим способом зуб может служить больше 10 лет.
Реставрационные работы после депульпации должна проводиться врачом с использованием микроскопа. Это позволит зафиксировать любые микротравмы, если они имеются. Это важно, так как их игнорирование может привести к тому, что все врачебные манипуляции окажутся бесполезными и зуб разрушится.

Как продлить срок жизни зуба без нерва
Срок службы восстановленного зуба с удаленной пульпой зависит от эффективности терапии и выбранного метода реставрации, качества ухода и условий эксплуатации, соблюдения рекомендаций специалиста и профилактических визитов к врачу дважды в год.
Депульпированный зуб после восстановления его целостности и функций прослужит долгое время, если обеспечить ему должный уход и обеспечить адекватные условия. Поэтому для его здоровья необходимо соблюдение следующих мер:
- Сокращение потребления напитков с газом, красителями, цитрусовыми кислотами
- Отказ от потребления чрезмерно твердых продуктов, например, орехов. Рекомендуется заранее измельчать такую пищу
- Предотвращение перепадов температуры в процессе приемов пищи. Не следует сочетать горячую и холодную еду и напитки
- Использование щетки с мягкой щетиной, чистка пастой без едких компонентов и абразивов
- Прием витаминно-минерального комплекса
- Баланс рациона питания, потребление в пищу овощей и фруктов, цельного зерна, молочных продуктов. Особенно необходима пища с кальцием, калием, железом, фосфором.
Это поможет сохранить неживой зуб, лишенный нерва, на максимально возможный срок.
Отзывы о жизни зуба после депульпации
Стоматологи утверждают, что зубы после удаления пульпы редко живут дольше 10 лет, но ими движет осторожность - они не хотят внушать пациентам ложные надежды. Мы просмотрели информацию с двух десятков стоматологических сайтов и форумов и убедились, что по факту люди часто ходят с депульпированными зубами и более 10 лет. Если каналы были хорошо очищены и запломбированы, а в зуб поставлена качественная пломба, то он лишь темнеет со временем, но сохраняет свою крепость.
Десять лет и меньше обычно служат зубы, которые лечились старым методом, с закладыванием мышьяка. Они действительно разрушаются быстрее, и пациенты жалуются, что уже через 5-10 лет им пришлось ставить протез или имплант.
Так что при правильном восстановлении 10 лет - далеко не предел, особенно если вы регулярно посещаете стоматолога и тщательно чистите зубы.
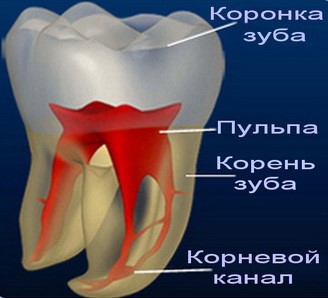
Так устроено в природе, что вроде бы маленький с виду зуб на деле оказывается очень сложным органом. Под прочной скорлупой твердой ткани скрывается очень нежная субстанция – «пульпа зуба» - ткань, образованная сообществом нервной ткани и кровеносных сосудов. Она нужна для обеспечения питанием тканей зуба изнутри, а также для формирования жевательных рефлексов. Но очень часто, к сожалению, так случается, что мы, стоматологи, вынуждены эту очень полезную ткань удалять. Причин для такой операции (именно операции, ведь лечение каналов приравнивается по сложности с микрохирургией) великое множество, но их можно свести к трем основным моментам:
1. Наличие воспаления в пульпе. Попадание инфекции в пульпу всегда ведет к очень бурному воспалению – те самые страшные зубные боли, от которых «хочется лезть на потолок», как раз и вызываются воспаленной пульпой. И в силу своих биологических особенностей «зубной нерв» не способен выздороветь – любое воспаление всегда оканчивается гангреной. Аналогичным образом «нерв» может погибнуть при долго существующем глубоком кариесе от воздействия токсинов бактерий. А мертвые ткани нужно срочно удалять, пока они не отравили собой окружающие здоровые ткани.
2. Травма пульпы. Резкий сильный удар по зубу или долгая перегрузка (например, при постоянном щелканье семечек) может привести не только к разрушению твердых тканей, но и к гибели пульпы, даже без воздействия инфекционного агента. При этом зуб может даже не болеть, и лишь изменение цвета может свидетельствовать о том, что зуб мертвый.
3. Подготовка к протезированию. Перед покрытием зуба коронкой врач-ортопед вынужден снимать с зуба примерно 2 мм твердых тканей, а это довольной большой объем. Если зуб имел маленькую коронку или был наклонен, то при обработке может вскрыться полость зуба и оголится пульпа. К тому же опорные зубы часто испытывают перегрузку. Всё это неизбежно приводит к гибели «нерва», и поэтому перед протезированием рекомендуется все сомнительные зубки подвергнуть «депульпированию», то есть удалению пульпы.
Таким образом, если появилась причина удалить «нерв» из зуба, то от этой процедуры, к сожалению, уже никуда не деться (ну разве, что только в третьем варианте, и то только на свой страх и риск – ведь для качественного удаления пульпы из «коронованного» зуба коронку рекомендуется снимать). Ведь если не провести эндодонтическое лечение токсины из мертвой пульпы будут медленно просачиваться из зуба, отравляя окружающие здоровые ткани.
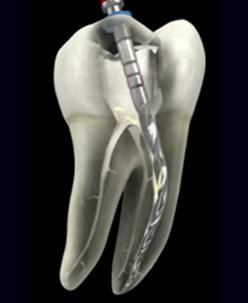
Как же проходит процесс депульпирования?
Сначала доктор обезболивает рабочую зону – удаление нерва всегда проводится с анестезией. После тщательно раскрывает полость зуба. Это необходимо для того, чтобы врач мог не только найти все корневые каналы (это тоннели в корнях зуба, где проходят нервы и кровеносные сосуды), но и качественно их обработать. Это очень важный этап – ведь в зубе может быть от 1 до 4 (а в некоторых случаях даже 5) каналов, и каждый из них должен быть качественно пролечен. Золотое правило эндодонтии гласит: «Качество лечения зуба оценивается по самому плохо пролеченному каналу».
После нахождения всех каналов и определения их анатомии, наступает этап механической и медикаментозной очистки и обработки каналов. Он сводится к тому, что доктор с помощью специальных тонких инструментов удаляет из канала всю органику (столь любимую микробами) и придает ему форму ровного конуса – подобная форма удобна для последующего промывания и пломбирования. После чего канал тщательно промывается от опилок дентина, остатков пульпы специальными растворами антисептиков. Иногда к медикаментозной обработке добавляют ещё ультразвуковую или лазерную стерилизацию канала, а в совсем запущенных случаях (когда инфекции в канале было очень много) можно заполнить канал специальной обеззараживающей пастой и оставить её на несколько дней.
Наконец, после того как стоматолог добивается максимальной стерильности корневых каналов, наступает этап их пломбирования.
Вот несколько критериев, которые должны быть точно соблюдены при проведении качественного эндодонтического лечения:
1. Обработка и пломбирование каналов должны проходить под анестезией.
2. Эндодонтическое лечение должно проводиться под контролем рентгенографии.
3. Каналы должны быть запломбированы герметично.
4. Контрольный рентген-снимок через год. Стоматолог может гарантировать соблюдение протокола лечения, а вот исход лечения определяет организм пациента.
Повторное лечение каналов.
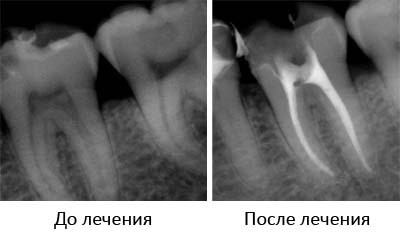
Лечение корневых каналов одна из самых сложных процедур современной стоматологии. На ее исход влияет множество факторов от физиологических особенностей пациента до технического оснащения стоматологического кабинета. Даже настрой и чувство усталости врача играют здесь не последнюю роль. Неудивительно, что очень большой процент (некоторые исследователи указывают целых 80 %) ранее леченых каналов требуют повторного вмешательства.В большинстве случаев решение о необходимости повторного эндодонтического лечения (также употребляются слова "ревизия") принимается по итогам рентген-диагностики.
Итак, что может послужить поводом для ревизии:
1. Корневой канал запломбирован не полностью или же не запломбирован совсем. Также возможен вариант, когда корневой канал был пропитан резорцин-формалиновой смолой, которая не видна на рентгене и поэтому нельзя уверенно оценить качество лечения.
2. Канал запломбирован до конца, но пломбировочный материал не достаточно плотный. Так чаще всего бывает при пломбировании канала пастой - метод довольно простой, но не обеспечивает нужной герметичности, что в свою очередь снова приводит к распространению микроорганизмов и возникновению очагов хронического воспаления.
3. Каналы запломбированы удовлетворительно, но у корня есть очаг воспаления. Такое случается в том случае, когда в канале остался инфекционный очаг.
Данные причины являются основными для повторного эндодонтического лечения. Самое плохое в ситуации "плохо пролеченные каналы" это то, что такой зуб может не вызывать никакого дискомфорта. Возникает справедливый вопрос - "Так зачем же их перелечивать? Они же не болят !"
Дело в том, что такие зубы как бомбы замедленного действия. В них происходит постоянная и непрерывная борьба между Вашим иммунитетом и бактериями. Пока организм справляется - все хорошо. Но стоит ему ослабить "хватку" (например, во время простуды или после переохлаждения) - бактерии лихо перейдут в наступление и тогда не миновать Вам флюса и бессонной ночи. И очень обидно, если такое случается под свеже поставленной металлокерамической коронкой. Более того, врачами кардиологами давно доказано, что наличие вот таких вот "безобидных" очагов воспаления во много раз повышает риск такого серьёзного заболевания как бактериальный эндокардит.
Итак, вывод один - если корневые каналы пролечены плохо, их однозначно нужно перелечивать.
Однако порой даже при наличии показаний к перелечиванию стоматологи вынуждены отказаться от ревизии каналов, например:
1. Высокий риск осложнений при лечении. Изначально сама по себе процедура лечения каналов очень сложная, а уж "исправление чужих ошибок" сложнее в разы. Естественно с увеличением трудности процедуры, растет и риск осложнений. Поэтому если возможный вред зубу от ревизии выше прогнозируемой пользы от повторного лечения лучше отказаться. Лучшее враг - хорошего
2. Длительное благоприятное течение. Если проблемный зуб был вылечен более 5 лет назад и на рентгенограмме не выявляется признаков воспалительного процесса, а сам зуб за все это время не вызывал беспокойства, то можно предположить , что организм в данном случае одержал окончательную победу над бактериями. И значит, лечения не требуется.
3. Наличие сопутствующих патологий. Если у зуба помимо плохо пролеченных каналов и очагов воспаления есть еще глубокие пародонтальные карманы, или его коронка сильно разрушена, то всегда возникает вопрос целесообразности лечения подобного зуба, ведь даже с хорошо пролеченными каналами такой зуб может полежать удалению.
Читайте также:

