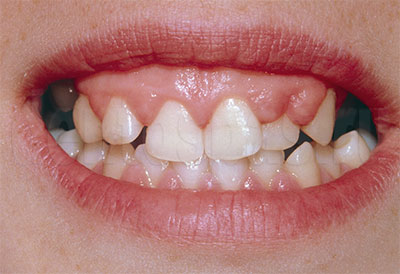
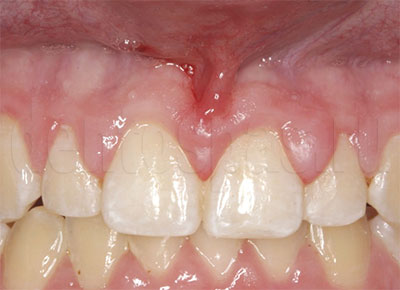
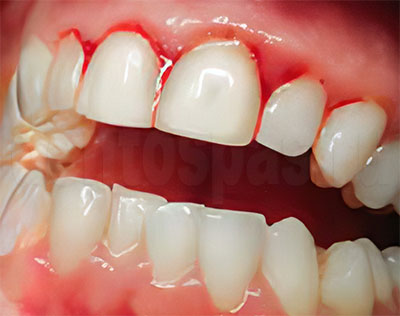
Дисплазия десен что такое
Опубликовано: 26.04.2024
Незавершённый дентиногенез. Незавершённый дентиногенез — наследственная аномалия, состоящая в нарушении развития дентина молочных и постоянных зубов. Её встречают у 1 из 8000 родившихся детей. В зависимости от клинических особенностей нарушенного дентиногенеза, системных проявлений и гистологической картины аномалию делят на три типа по Шилдзу.
I тип по Шилдзу — проявление незавершённого остеогенеза, системного заболевания, характеризующееся хрупкостью костей, голубыми склерами, разболтанностью суставов и нарушением слуха. Эта аномалия обусловлена дефектом гена, кодирующего aльфаl цепи коллагена I типа. Тип II по Шилдзу, по-видимому, — результат дефекта гена, регулирующего синтез фосфопротеина дентина и локализующегося на хромосоме 4. Дентин имеет те же качества, что и при типе I, но отсутствует остеогенетический компонент. Тип III по Шилдзу, или изолят Брандивина, встречают у представителей всех рас, живущих изолированными группами, и был впервые выявлен у одной из таких групп в южном Мэриленде. Лежащий в его основе генетический дефект картируется на хромосоме 4 в области, которая перекрывается с дефектной областью при II типе. Поражённые зубы при III типе опалесцируют (как и при I и II типах), но имеют форму раковины.
Молочные зубы при незавершённом денти-ногенезе поражаются в большей степени, чем постоянные. Прорезавшиеся зубы вначале имеют нормальный вид, но вскоре цвет их становится янтарно-жёлтым или серовато-коричневым, появляется опалесценция. Режущий край и жевательная поверхность начинают разрушаться, что приводит к стиранию и появлению трещин. На рентгенограммах коронки зубов имеют луковицеобразную форму, шейка сужена, корни короткие, конические, корневые каналы облитерированы. Поражённые зубы часто ломаются.
Дисплазия дентина.
Дисплазия дентина — наследственная аномалия развития дентина, для которой характерны изменение формы полости зуба, образование дентиклеи, короткие корни зубов и идиопатические периапикальные просветления. Различают два типа аномалии: I тип (корневая дисплазия дентина) и II тип (коронковая дисплазии дентина). Для обоих типов аномалии характерно аутосомно-доминантное наследование. Различают их на основании рентгенологической и гистологической картины. При гистологическом исследовании коронки имеют нормальное строение, а в центральной части корней отмечают «завихрения» при ровных наружных очертаниях дентина (картина, напоминающая «поток, обтекающий валуны»).
При I типе дисплазии дентина поражаются молочные и постоянные зубы. Они имеют нормальные размеры, консистенцию и форму, имеют полупрозрачный янтарный оттенок. Хотя прорезывание не нарушено, оно иногда задерживается. Линия зубной дуги может быть нарушена, зубы подвижны и вследствие значительного укорочения длины корней могут выпасть от незначительной травмы. В основу классификации Кэрролла положена степень поражения зубов. I тип дисплазии дентина делится на 4 подтипа в зависимости от степени укорочения корней. Чем раньше проявляется нарушение дентиногенеза, тем более выражены облитерация пульпарной полости и недоразвитие корней. При 1а подтипе корень почти отсутствует. При Ib и Iс подтипах корни более выражены, полость зуба почти облитерирована, в ней на рентгенограммах имеется одна или несколько горизонтальных рентгенопрозрачных линий. При Id подтипе длина корня нормальная, характерно наличие крупных камней в пульпарной полости и корневых каналах. Появление периапикальных очагов просветления в основном наблюдают при подтипах Ia, Ib и Iс. Они имеют воспалительную природу и обусловлены проникновением бактерий из кариозных участков вдоль микроскопических нитевидных остатков пульпы или из области периодонтального дефекта вблизи апикальной пульпы; определённую роль играют небольшая длина корня, расшатанность зуба и близость расположения апикальной пульпы к воспалённому периодонту.
При II типе дисплазии дентина поражаются молочные и постоянные зубы, но гистологические изменения в них, клиническая и рентгенологическая картина отличаются. По своим гистологическим и клиническим особенностям изменения в молочных зубах напоминают незавершённый дентиногенез, зубы полупрозрачны и похожи на янтарь. На рентгенограммах коронки имеют форму луковицы, тонкие конические корни; как и при незавершённом дентиногенезе, характерна ранняя облитерация пульпарной полости. При гистологическом исследовании постоянных зубов выявляют интерглобулярный дентин в коронке, камни в пульпарной полости и патологически изменённый дентин в области корня, не содержащий дентинных трубочек. Хотя постоянные зубы обычно имеют нормальный цвет, но большие, чем в норме размеры; в случае, представленном на рисунке, отмечают слабую опалесценцию и янтарный оттенок, которые особенно выражены у нижних зубов и напоминают незавершённый дентиногенез; верхние медиальные резцы несколько увеличены. На приведённой рентгенограмме отмечают типичную картину: изменение формы полости зуба, наличие дентиклеи, узкий корневой канал, напоминающий стебель осота. Поражённые зубы выпадают реже из-за отсутствия тенденции к спонтанному воспалительному процессу, приводящему к изменениям в периапикальной зоне.
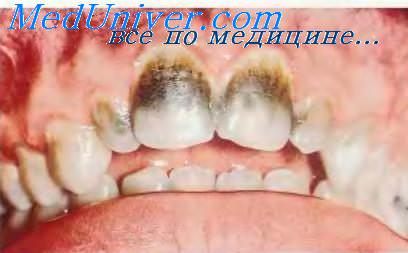
Региональная одонтодисплазия
Региональная одонтодисплазия (зубы-призраки). Региональная одонтодисплазия — редкая аномалия развития, характеризующаяся нарушением образования дентина и эмали и её истончением, отложениями кальция в пульпе и зубном фолликуле. Хотя причину в большинстве случаев установить не удаётся (идиопатическая региональная одонтодисплазия), иногда она бывает проявлением некоторых синдромов, сосудистых аномалий и аномалий развития. При микроскопическом исследовании количество дентина уменьшено, он интерглобулярный, отмечают изменения эмали, дентикли. Зубы-призраки часто поражаются кариесом и болят, поэтому их обычно удаляют. Иногда они не прорезываются. Поражённые зубы на рентгенограммах имеют низкую рентгеноконтрастность, «разрежены», напоминая призраки. Граница между дентином и эмалью, отчётливо выраженная в норме, не прослеживается, полость зуба значительно увеличена, корни резко укорочены. Поражение может затрагивать один или несколько рядом расположенных зубов, отсюда и название «региональная одонтодисплазия». На рисунке показана типичная картина региональной одонтодисплазии у больного с наследственно-семейной эктомезодермальной аномалией (синдром Гольтца—Горлина).
Гиперплазия десны — это ее разрастание, увеличение числа клеток, из-за которого объем пародонта становится больше. Пораженный участок выглядит как новообразование или опухоль, он может закрывать зубы, мешаться во рту. Такие разрастания являются доброкачественными, считаются безопасными, но требуют своевременного лечения.
![Гиперплазия десны]()
Почему разрастается десна?
Выделяют несколько причин увеличения объема тканей пародонта:
- воспаление или травма — нарушает механизмы регуляции и восстановления, провоцирует разрастание десневой ткани в области поражения;
- прием некоторых препаратов. Гиперплазию могут провоцировать иммунодепрессанты, блокаторы кальциевых каналов, антиконвульсанты, некоторые другие лекарственные средства;
- осложнение некоторых системных заболеваний, включая лейкемию, нарушения гормонального фона, обмена веществ;
- опухолевые процессы;
- скопление мягкого налета или зубного камня в пришеечной части коронок, у десневого края;
- отдельные нарушения прикуса (увеличенные межзубные промежутки, рост зубов с наклоном);
- осложнение некоторых заболеваний пародонта (включая гингивит, пародонтит).
На этапе диагностики пародонтолог должен точно определить причины разрастания клеток, чтобы назначить правильное лечение.
Симптомы гиперплазии десен
Разрастание десны на начальных этапах может быть похоже на отек или формирование опухоли. Постепенно появляются специфические симптомы:
- на поверхности слизистой или под ней появляются уплотнения, которые постепенно увеличиваются, могут становиться более объемными;
- объем десен увеличивается: они становятся шире, десневой край поднимается выше. При этом ткани остаются плотными, признаков отека нет;
- межзубные промежутки заполняются десневой тканью;
- края десны поднимаются, закрывают поверхность коронок;
- при жевании, при чистке зубов разросшиеся участки травмируются, могут воспаляться, после чего их поверхность уплотняется;
- цвет слизистой постепенно становится ярко-розовым.
![Гиперплазия верхней десны]()
Стадии заболевания
Гиперплазия развивается постепенно, скорость роста новых клеток может зависеть от причины заболевания. Всего выделяют три стадии разрастания.
На первой стадии ткани пародонта увеличиваются в объеме на участках межзубных промежутков. Межзубные десневые сосочки становятся крупнее, могут выглядеть воспаленными или кровоточить, быть чувствительными. При увеличении объема их легче травмировать. При пережевывании твердой еды может возникать болезненность.
На втором этапе рост клеток затрагивает маргинальную десну (участок у десневого края). Он выглядит отечным или опухшим, может казаться более толстым, уплотненным. На этом этапе десневой край начинает подниматься, постепенно закрывая пришеечную часть коронки, из-за чего зубы кажутся «короткими».
На третьей стадии увеличение объема десневой ткани становится хорошо заметным: десна покрывает больше, чем 3/4 высоты зуба, ее толщина может увеличиваться, возможно формирование «бугров», выступающих участков, дополнительных наростов. Цвет слизистой становится однородным, розовым. Она чувствительна, легко травмируется, склонна к болезненности и кровоточивости.
Виды гиперплазии десны
Ткани пародонта могут разрастаться по-разному, с вовлечением разных участков десны. Выделяют несколько видов гиперплазии:
- локализованная: рост новых клеток происходит на ограниченном участке, рядом с одним зубом или группой зубов (только с одной или с обеих сторон);
- генерализованная: десна разрастается по всей поверхности на одной или обеих челюстях;
- папиллярная: новые клетки образуются только на участке десневого сосочка, патология не затрагивает другие десневые ткани;
- маргинальная: разрастается десневой сосочек и область десневого края;
- диффузная: происходит разрастание и маргинальной, и прикрепленной десны (увеличение тканей пародонта на всю высоту от десневого края и до мукогингивальной границы).
Гиперплазия может быть ограниченной. Увеличение тканей в этом случае похоже на опухоль, строго изолировано, имеет широкое основание или ножку. Оно выглядит как нарост или бугорок.
![Гиперплазия десны, вызванная гингивитом]()
Порядок лечения
На первом этапе проводится диагностика. Врач осматривает полость рта, оценивает разросшиеся ткани. Возможен дополнительный рентгенографический контроль, проведение биопсии. На этапе диагностики подтверждают доброкачественную природу новообразования, определяют причину, по которой оно появилось.
Лечение проводится хирургическим путем после обязательного обезболивания. Разросшиеся ткани отслаиваются, удаляются, выполняется ушивание слизистой. Процедуру проводит пародонтолог или стоматолог во время приема. Объем таких вмешательств небольшой, они легко переносятся, не требуют специальной реабилитации. В отдельных случаях дополнительно врач может назначить кровоостанавливающие препараты, местные антисептики, рекомендовать обезболивающие средства.
Дополнительно при лечении проводится санация полости рта. Она необходима, если десна разрослась из-за воспаления, постоянного контакта с мягким налетом или зубным камнем в области десневого края, в результате осложнения при других эндодонтических и пародонтологических заболеваниях.
Если гиперплазия была спровоцирована приемом лекарственных средств, нужна консультация с лечащим врачом для замены назначенных препаратов на более безопасные. Если причина роста клеток — системные заболевания, нарушения обмена веществ, гормонального фона, их нужно устранить, чтобы десна не разрасталась повторно. Если ткани пародонта разрастаются из-за нарушения прикуса или появления промежутков в зубном ряду (после потери зуба), рекомендовано ортодонтическое лечение или протезирование.
Возможные осложнения
Без лечения гиперплазия десен быстро ухудшает состояние зубочелюстной системы:
- снижается качество самостоятельной гигиены: очищать зубы, закрытые разросшейся десной, не удается. Это повышает риск деминерализации эмали, кариеса, других заболеваний;
- при локализованной гиперплазии меняется распределение жевательной нагрузки. Пораженный участок чувствителен к механическим нагрузкам, мешает жеванию. Если десна разрастается по всей поверхности, употребление еды становится болезненным;
- повышается риск воспаления тканей пародонта и периодонта, развития опасных пародонтологических заболеваний.
Врачи клиники «ДентоСпас» отмечают, что лечение гиперплазии десны легче всего проходит на начальных стадиях. Обращаться к пародонтологу за консультацией лучше сразу после появления признаков патологии: отеков, болезненности, изменения цвета слизистой, увеличения объема тканей.
Дисплазия зубов – это наследственное стоматологическое заболевание, характеризующееся нарушением процесса формирования твердых тканей зуба.
Согласно статистике, данную патологию одинаково часто диагностируют и у мальчиков, и у девочек в детской стоматологии. При этом дисплазия может поражать ткани как молочных, так и коренных зубов.
Причины дисплазии
Точные причины дисплазии эмали и дентина до сих пор не установлены. По мнению ученых, развитию патологического процесса могут способствовать аномалии мезодермальных клеточных образований, возникшие еще в период эмбрионального развития.
Мезодермальным клеточным образованием называют тот участок зародышевого листка, из которого формируются кровеносные сосуды, кости, позвоночник, почки и хрящи.
Симптомы дисплазии
Основные проявления дисплазии дентина и эмали наблюдаются при таких стоматологических заболеваниях, как:
- несовершенный дентиногенез;
- синдром Стентона-Капдепона;
- несовершенный амелогенез.
Синдром Стентона-Капдепона
Болезнью или синдромом Стентона-Капдепона называют наследственное нарушение формирования тканей эмали и дентина. Основными симптомами данной патологии являются:
- прорезывание зубов, имеющих естественный оттенок и форму, и последующее изменение цвета их эмали на серый;
- постепенное разрушение и скалывание зубной эмали;
- ранняя, стремительно прогрессирующая стираемость дентина;
- просвечивание контуров зубной полости сквозь дефекты дентина;
- снижение чувствительности пульпы.
Коренные зубы при болезни Стентона-Капдепона подвержены разрушению и истиранию в меньшей степени, чем молочные. В некоторых случаях заболевание и вовсе протекает бессимптомно, при этом зубы находятся в отличном состоянии и выглядят практически здоровыми.
Несовершенный дентиногенез
Несовершенным дентиногенезом называют патологию, характеризующуюся нарушением процесса формирования слоя твердой зубной ткани, расположенного под эмалью (дентина). По статистике, данное заболевание обнаруживается у одного из 8000 младенцев, при этом у девочек его диагностируют чаще.
В зависимости от симптоматики, выделяют 4 формы несовершенного дентиногенеза:
- I типа (заболевание выступает в качестве одного из симптомов врожденного нарушения костеобразования, а его основными признаками, помимо дисплазии зубов, являются ломкость костей, изменение формы среднего уха и окрашивание глазных склер в голубой цвет);
- II типа (основные признаки патологии – опалесценция (просвечивание) зубов, изменение естественного цвета эмали на мутно-серый, повышенная истираемость зубов в зоне смыкания зубных рядов);
- корневая дисплазия (малая развитость или полная закупорка зубных корней, раннее расшатывание и выпадение зубов, минимальное отличие оттенка зубных коронок от естественного);
- коронковая дисплазия (просвечивание зубной эмали, частое травмирование кровеносных сосудов пульпы, сопровождающееся небольшими местными кровотечениями, окрашивание зубов в янтарный или коричневато-серый цвет продуктами распада крови).
Несовершенный амелогенез
В свою очередь, несовершенным амелогенезом называют нарушение процесса эмалеобразования, приводящее к изменению оттенка и полной или частичной утрате зубных тканей.
В зависимости от клинической картины, выделяют 4 подвида данной патологии:
- 1 тип (эмаль приобретает коричневый или желтый оттенок сразу после появления зубов, наблюдается неровность дентинно-эмалевого соединения);
- 2 тип (спустя 1-3 года после появления первых зубов эмаль приобретает коричневый оттенок, становится шероховатой, матовой, покрывается трещинами);
- 3 тип (в момент прорезывания зубы покрыты тонкой белой эмалью, которая быстро исчезает, обнажая дентин);
- 4 тип (при прорезывании зубы покрыты матовой, меловидной эмалью, которая легко отделяется от дентина при механическом воздействии).
Чувствительность пульпы при дисплазии зубов обычно существенно снижена. Поэтому болевые ощущения у лиц, страдающих от этого заболевания, в основном бывают обусловлены не повышенной чувствительностью зубов, а травмированием десен острыми краями поврежденных коронок.
Лечение дисплазии
На сегодняшний день медицина не располагает методами, которые могли бы позволить пациентам навсегда избавиться от всех проявлений дисплазии зубов. Основной целью лечения данной патологии является максимальное сохранение твердых зубных тканей от разрушения путем проведения следующих лечебных манипуляций:
- пломбирования;
- реминерализирующей терапии;
- художественной реставрации зубов;
- витаминотерапии.
При отсутствии ожидаемого эффекта от проводимого лечения, а также при существенной убыли твердых зубных тканей производится протезирование зубов с использованием самых современных и эффективных протезных приспособлений.
Не затягивайте с лечением, обращайтесь в круглосуточную стоматологию «А.Дент» и наши врачи окажут вам достойное лечение.
Европейская клиника- Виды дисплазии
- Степени дисплазии
- Диагностика заболевания
- Лечение дисплазии
- Восстановительный период
Дисплазия – это нарушение строения тканей организма, с упрощением их структуры, деформацией клеток и их составных частей. Обусловленные генетическими причинами врожденные дисплазии, как правило, имеют многообразные проявления, часто множественные и в разных системах.
Дисплазии слизистых оболочек имеют локальную привязку к определённому органу, как-то желудок, кишечник, шейка матки. В отличии от всех прочих дисплазий этот вид патологии не наследуется и не связан с глобальным генетическим сбоем, а вызывается жизнедеятельностью патологической микрофлоры.
Виды дисплазии
Дисплазии очень разнообразны и разнородны, врожденные и благоприобретенные дисплазии по сути очень разные процессы, одни захватывают несколько систем, другие – только участки слизистой оболочки.
Врожденные дисплазии проявляются аномалиями развития – отклонениям в строении, не мешающими нормальному функционированию, и пороками развития – эти аномалии уже нарушают функционирование анатомической области.
Дисплазии слизистой не формируют пороков и аномалий развития, но способны привести к злокачественным процессам. Абсолютно разные проявления дисплазий не позволяют создать единую классификацию, каждый исследователь проблемы предлагает собственную систематизацию разнородной патологии, не свободную от недостатков.
Врожденные дисплазии формируются во внутриутробном периоде, клинические проявления затрагивают покровные ткани и костно-мышечную систему, разделение их весьма условно.
Выделяют дисплазию эктодермы – поверхностной ткани зародыша, из которой формируются наружные покровы: кожа с ногтями и волосами и слизистая ротовой полости с зубами. Патология может проявиться в любом возрасте, в любом наборе признаков и с любой их выраженностью. Это может быть только сухость кожи с небольшими пятнышками атрофии и почти полным отсутствием зубов или гнездная плешивость с без ногтей и с лунообразными дефектами зубной эмали при полном наборе зубов. Возможно и просто снижение числа потовых желез в коже, что приводит к быстрому перегреванию уже в младенчестве и опасности внезапной смерти.
У подавляющего большинства страдающих генетической дисплазией соединительной ткани возможны нарушения всех систем организма от незначительных до опасных для жизни и с любым набором признаков: неврологические нарушения, пороки сердечных клапанов, изменения скелета, аневризмы сосудов, размягчение колец трахеи, опущение почек, а также приводящие к внезапной смерти сочетанное поражение сердечно-сосудистой и дыхательной систем. Наиболее активный всплеск проявлений отмечается в подростковом возрасте, когда, например, резко прогрессирует сколиоз и плоскостопие, появляется сердечная аритмия и близорукость. Сформировано несколько синдромов с характерными внешними проявлениями, опять-таки с вариабельной выраженностью – от мизерных отдельных проявлений до чрезвычайно выраженных с ранней гибелью от осложнений, как синдром Марфана и несовершенный остеогенез.
Дисплазия суставов проявляется врожденными пороками развития крупных – тазобедренных и коленных, а также мелких суставов кисти и стопы, и по своей сути может считаться все той же дисплазией соединительной ткани, но в отдельно взятой суставной системе. Как правило, патология выявляется у грудничка, но в минимальной форме может проходить незаметно, констатируют которую при обследовании по поводу случайной травмы ноги.
Дисплазию фиброзную выдают одиночные и множественные кисты в костях. Некоторые люди до глубокой старости проживают здоровую жизнь и узнают о генетической патологии в виде небольшой кисточки случайно при рентгене по другому поводу. Другие страдают хроническими болями и деформацией конечности, часто с укорочением, из-за множества кистозных полостей в костной ткани.
Дисплазию слизистых оболочек внутренних органов «зарабатывают» в процессе жизни. В большинстве случаев процесс не проявляется симптомами или имеет нехарактерные и нестабильные минимальные признаки, находят его при микроскопии кусочка ткани. Дисплазия может прогрессировать от легкой степени, через среднюю и тяжелую вплоть до рака нулевой стадии – и в этом её главная опасность. Тяжелую степень дисплазии сложно, а иногда и невозможно достоверно отличить от неинвазивного рака in situ.
Дисплазия желудка клинически может проявляться желудочной патологией, нередко у пациента отмечается инфицирование хеликобактерией. Патология заключается в упрощении клеточного строения – снижении дифференцировки, изменении клеточных ядер и других внутриклеточных структур. Легкая дисплазия не только переходит в среднюю, но и регрессирует, аналогично протекает и средняя, а тяжелая считается предраковым процессом и подлежит серьёзному лечению и наблюдению. Желудочная дисплазия по частоте встречаемости существенно уступает метаплазии – формированию в слизистой участков из клеток очень похожих на клетки толстой или тонкой кишки. При микроскопии вокруг любой дисплазии обязательно находят участки кишечной метаплазии и это тоже предраковый процесс.
Первичная дисплазия уротелия - нечасто встречающаяся патология, проявляющаяся симптоматикой раздраженного мочевого пузыря с частыми и болезненными позывами на мочеиспускание. Этот вариант дисплазии не принято разделять на степени, вероятность развития рака на диспластичном фоне чуть больше 15% и переход в нулевую стадию рака займет от 4 до 8 лет.
Цервикальная или дисплазия слизистой шейки матки очень частая патология, поскольку её ведущая причина – инфицированность вирусом папилломы человека. Сам вирус убить невозможно – он устойчив к любым лекарствам, но он смертен и у подавляющего большинства женщин самостоятельно излечивается в ближайшие два-три года.
Степени дисплазии
На трёх женщин с легкой дисплазией шеечной слизистой приходится одна пациентка со средней и тяжелой дисплазией. У девяти из десяти женщин место патологического изменения слизистой расположено у перехода плоского эпителия в железистый, который в норме находится у начала цервикального канала, но вследствие родов и абортов может перемещаться вглубь канала ближе к полости матки.
Дисплазия характеризуется появлением неправильных клеток – атипичных, но межклеточные структуры совсем не страдают. Клетки изменяют свою форму, ядра в них тоже меняют размер, форму и цвет. Ядра более крупные, неровные с толстой наружной оболочкой, внутриклеточная жидкость светлеет и увеличивается в объёме. Вместо абсолютно одинаковых клеточек эпителия появляется полная клеточная пересортица, усиленно делящаяся на такие же дефектные экземпляры. Вероятность развития рака в этой группе разноразмерных клеток доходит до 50%, правда, на это потребуются многие годы.
Степени дисплазии или по современной классификации, подчеркивающий возможность прогрессии до злокачественного процесса, цервикальной интраэпителиальной неоплазии или CIN градуируются следующим образом:
- Легкая цервикальная дисплазия или CIN I – патология располагается в одной трети пласта эпителия. Исследования показали, что у двух третей женщин в течение трёх лет с момента заражения вирусом папилломы человека 16 и 18 типов (ВПЧ) процесс самопроизвольно разрешится вследствие естественной гибели пораженной вирусом клетки, которую вирус не успеет покинуть и слущится вместе со своим клеточным «домиком». У трёх из десяти зараженных женщин ВПЧ продолжит жить дальше, а у одной перейдёт в среднюю степень дисплазии, тем не менее легкая дисплазия не считается предраком.
- Средняя степень цервикальной дисплазии или CIN II – поражение охватывает больше половины толщины эпителия – до двух третей. У трёх из сотни с течением времени такая дисплазия прогрессирует в тяжелую.
- При тяжелой степени цервикальной дисплазии или CIN III свободным от атипических клеток остается только поверхность эпителия, визуально даже в электронном микроскопе это патологическое состояние очень похоже на рак in situ. Предполагается, что у каждой седьмой женщины с диагностированной CIN III уже есть злокачественные клетки, тем не менее, у каждой третьей пациентки тяжелая дисплазия может уйти в среднюю и легкую степень и даже исчезнуть. Проблема в одном – нельзя сказать у кого в будущем будет рак шейки матки, а кто им не заболеет.
Риск рака реален у женщины с длительной цервикальной неоплазией, поэтому оперируют даже легкую дисплазию, не исчезнувшую после 36 месяцев наблюдения. Кстати, инфицирование ВПЧ не обещает обязательной дисплазии, у каждой четвертой зараженной женщины вирус не внедряется внутрь клеток – «проносится» мимо к выходу из половых путей.
Диагностика заболевания
Дисплазия слизистой не болит, не мешает жить – у неё нет симптомов.
Самый простой способ выявления патологии слизистой шейки матки был придуман Папаниколау в 1940-х годах и состоял он из взятия соскоба поверхностных клеток. Сегодня применяется модифицированный инструментарий, позволяющий собрать больше материала. Исследование клеток под микроскопом – цитология позволяет определиться во следующим диагностическим этапом – кольпоскопией.
Расширенная кольпоскопия – осмотр тканей под большим увеличением от пятикратного до 30-кратного, с дополнительным усилением «картинки» специальными обработками растворами, что помогает выбору оптимального места для взятия кусочка ткани – биопсии участка дисплазии. Кусочки слизистой размером не менее 3 миллиметров отправляются на микроскопию – гистологию. Биопсия исключается при воспалении и инфекциях, но только на время.

Дальше при морфологическом подтверждении дисплазии проводится выскабливание слизистой оболочки цервикального канала для выявления его изменений, у женщины дисплазия может локализоваться в железистых криптах – ямках слизистой и зона эпителиального перехода способна смещаться выше. Выскабливание визуализирует скрытый от глаза патологический субстрат.
Лечение дисплазии
При врожденных дисплазиях радикального лечение не существует, при некоторых опасных для жизни пороках развития проводятся операции, но вся терапия направлена только на уменьшение симптомов с увеличением двигательной активности и паллиативная по своей сути.
При дисплазии суставов разработаны эффективные, но тягостные методики многомесячной фиксации для создания покоя и предоставления времени для не случившегося во внутриутробном периоде развития.
При дисплазии желудка проводится избавление от хеликобактерии, налаживается ритм питания, модифицируется диета и образ жизни в сторону нормального, используются защищающие слизистую от повреждений лекарственные средства.
Лечение дисплазии шейки матки зависит от её выраженности: при легкой степени дисплазии прибегают к консервативным мероприятиям. Вирус папилломы человека устойчив к лекарственному воздействию, но его жизнедеятельность поддерживают нарушения слизистой оболочки при хроническом воспалении, способствует снижение иммунитета при гормональных нарушениях и системных заболеваниях.
Здоровой женщине проще избавится от ВПЧ, но при наличии у неё болезней необходимо помочь организму – излечить острое воспаление, перевести хронический процесс в длительную ремиссию, добиться гормонального баланса, нормализовать сахар и другие элементы крови.
При длительно существующей CIN I, которую наблюдают почти 3 года без тенденции ткани к нормализации структуры, тоже оперируют – удаляют сектор шейки. Сектор похож на геометрическую фигуру – конус, отсюда и название операции – конизация.
Среднюю и тяжелую дисплазию лечат только хирургией – проводится конизация шейки матки радиоволновым или лазерным методами. Операция высокоэффективна, почти не оставляет рубцов и не мешает в дальнейшем забеременеть и выносить ребенка.
Восстановительный период
Биопсия шейки матки для диагностики дисплазии при правильном выполнении не чревата проблемами, но некоторым пациенткам с хроническими воспалительными процессами половой сферы требуется профилактическое применение антибиотиков. Не допускается использование в послеоперационном периоде вагинальных тампонов и промывания влагалища, на 2 недели также исключается половая жизнь.
После конизации по поводу дисплазии несколько дней беспокоят не столько боли, сколь неприятные ощущения внизу живота. Будут и выделения, в первые дни могут быть прожилки крови или окрашивание кровью. С течением времени выделения осветляются и уменьшается их количество. Длительность истечения зависит от скорости заживления. Возможно усиление менструации. На полное восстановление слоя слизистой потребуется несколько недель, период ограничений увеличивается, как минимум до месяца, то есть на это время полностью исключается секс, тампоны, спринцевания и высокие физические нагрузки.
Восстановление обязательно должен контролировать врач. Результат лечения оценивает контрольная кольпоскопия и соскоб слизистой – не должно быть признаков атипии и участков дисплазии.
Предраковые процессы и дисплазии умеют лечить обычные гинекологи, но наблюдение специалиста с онкологической подготовкой, тем более в специализированной онкологической клинике поднимает диагностику и терапию на должный уровень качества.

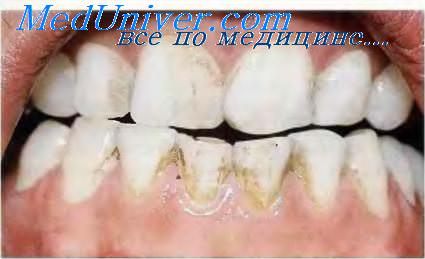
Все чаще, в стоматологические клиники обращаются с проблемой внешнего вида зубов. Пациентов беспокоит не только изменение оттенка эмали, но и ее деформация.
Основной причиной таких проявлений считается дисплазия эмали и дентальных тканей, которая не только снижает эстетику улыбки, но и может привести к полному разрушению зуба.
Содержание статьи:
Что это такое?
Дисплазия эмали – это группа заболеваний некариозного происхождения, характеризующаяся неправильным развитием дентальной ткани.
Данная патология относится к врожденным, формирующимся в период внутриутробного развития плода, либо провоцируется генетическими факторами.
Аномальное развитие тканей закладывается в период формирования зачатков. Симптомы заболевания не имеют возрастной привязки. Они могут проявлять как в период первого прорезывания зубов, так и во взрослом возрасте.
Дисплазия может поражать весь зубной ряд, но чаще всего локализуется в его переднем отделе. Нарушение целостности с одинаковой интенсивностью наблюдается на всех сегментах зуба: цемента, дентина, эмали.

Фото: дисплазия зубной эмали у ребенка
Как проявляется?
Данная патология имеет определенные признаки, позволяющие ее дифференцировать от других заболеваний, поражающих эмаль:
- изменение цвета эмали, которая приобретает серый оттенок;
- истончение эмали, в результате которого повышается чувствительность зуба;
- частичное или полное отсутствие эмалевого слоя;
- нехарактерная форма режущей части, которая включает в себя множество зазубрин и сколов;
- неоднородность и деформация поверхности. Чаще всего на эмали при визуальном осмотре обнаруживаются продольные борозды и трещины, а при инструментальном обследовании — ребристость;
- появление пятен неправильной формы белого цвета, которые по мере развития заболевания, темнеют. Сначала они становятся желтыми, а затем приобретают коричневый оттенок;
- симметричное расположение пятен на одноименных зубах одной челюсти;
- однородность поверхности в области пятна, здесь эмаль плотная и гладкая, но со временем становится точечной или бороздчатой;
- пораженный участок не окрашивается кариес-маркерами;
- в области патологического пятна наблюдается убыль тканей, приводящая к постепенному их разрушению;
- возможно возникновение болевого синдрома на воздействие местных раздражающих факторов. После устранения источника болезненные ощущения исчезают.
В связи с нарушением формирования дентина, зубы принимают неправильную форму: конусовидную, бочкообразную, грушевидную.

Кто в группе риска?
В числе провоцирующих факторов можно назвать:
- поздний токсикоз или патологии, вызвавшие выраженное нарушение обменных процессов во время беременности;
- эндокринные заболевания (затрагивающие обмен веществ) во время активного роста ребенка на первых годах его жизни;
- отсроченная реакция на прием некоторых медикаментов;
- несоответствующие жизненные условия;
- неправильный подход к кормлению ребенка.
Классификация
При диагностике патологии, стоматолог опирается на определенную классификацию, которая выделяет несколько видов, в зависимости от области и характера локализации.
-
Корневую. Поверхность эмали не повреждена, но имеет небольшое отклонение по цвету.
Дентинные каналы, представлены в небольшом количестве, облитерированы в полость зуба и имеют форму полумесяца.
Корни пораженных зубов укорочены и сужены, что приводит к их преждевременной потере. Поверхность корневой части диспластична. Коронковую. Характеризуется изменением цвета эмали, который постепенно приобретает желтый оттенок. В области коронковой части наблюдается патологическое истирание эмали, которая начинает обнажать дентин.
Чаще всего, патологические участки располагаются в центральной части зуба или ближе к его режущей поверхности. Одонтодисплазию. Отличается сильным истончением, как эмали, так и дентина. Патология может одинаково поражать как временные, так и постоянные зубы.
Чаще всего, зубы имеют неправильную форму и меньшие размеры. В некоторых случаях, в полости обнаруживаются дентикли.

Еще 3 вида выделяют по характеру поражений эмали:
-
Пятнистая. Выражается в появлении белых пятен округлой формы на любой поверхности передних и боковых резцов. Пятна имеют четкие границы и блестящую поверхность. Со временем она приобретает шероховатость.
Толщина тканей пораженного участка не отличается от толщины здоровой эмали. В большинстве случаях, пятна не изменяются на всем протяжении жизни. Эрозивная. Отличается чашеобразной или овальной формой углублений, формирующихся в результате повреждения эмали. Для углублений характерна общая ширина и глубина.
Дно в пораженной области покрыто истонченной эмалью, сквозь которую просвечивается дентин. Дальнейшее развитие патологии приводит к полной потере эмали в области истончения. Бороздчатая. При данной форме заболевания, отмечается формирование борозды на вестибулярных поверхностях зубов. Борозда расположена параллельно режущей части зубов.
В области борозды эмаль истончена или полностью отсутствует.

Кому стоит выбрать металлические брекеты Pilot, читайте в отдельной публикации.
В этой статье мы расскажем о причинах гипоплазии зубной эмали у детей.
Причины возникновения
В качестве причин, вызывающих дисплазию эмали, отмечают три основных фактора:
-
Болезни наследственного характера. Чаще всего, они приводят к потемнению эмали и ее истончению. В основном, патология начинает проявляться у детей уже на молочных зубах.
В результате патологического процесса истончается по всей поверхности, приводя к обнажению дентина. При наследственных заболеваниях зубная эмаль имеет желтый цвет сразу после прорезывания. Общие заболевания, протекающие в острой форме, приведшие к нарушению процессов обмена минеральных компонентов.
Как правило, вследствие таких причин, дисплазия может иметь очаговый характер, и поражать единичные экземпляры.
Данная патология чаще всего осложняется кариозными процессами, которые отличаются быстрым прогрессированием.
К таким заболеваниям относятся рахит, периостальная дистрофия, мраморная болезнь.
Последствия
Практически для всех видов дисплазий характерно появление осложнений и серьезных последствий.

При отсутствии лечения дисплазия приводит как минимум к эстетическому недостатку. В более сложных случаях наблюдается обнажение дентина и присоединение инфекций.
Такие зубы чаще всего поражает кариес, который быстро добирается до пульпарной камеры, провоцируя гнойные воспаления. При этом могут пострадать не только твердые, но и прилегающая к нему мягкие ткани.
Зубы, пораженные дисплазией, отличаются хрупкостью и подвержены легким сколам, что нарушает их целостность и форму.
В большинстве случаев, без соответствующей терапии, патология приводит к полному разрушению зуба или его сильному расшатыванию, которое является показанием для удаления.
Способы устранения
Для лечения дисплазии применяют несколько типов методов. Одни из них носят корректирующий характер, другие направлены решать проблему общим укреплением дентальной ткани.
Методы лечения подбираются в зависимости от степени поражения и интенсивности симптомов.

Об особенностях лечения дисплазии дентина вы узнаете из нашего очередного обзора.
В следующей статье мы поговорим о плюсах и минусах самолигирующих брекетов Clarity Sl (Кларити).
Терапевтические
Данная группа включает лечение, направленное на визуальную корректировку внешнего вида эмали.

Для этого применяют следующие методы:
-
Композитное реставрирование. Применяется при небольших очагах дисплазии. Процедура проводится под местной анестезией с препарированием поврежденных участков.
После подготовки полостей и поверхности зуба, его обрабатывают адгезивным средством и наносят светоотверждаемый композит. Чаще всего, для этого применяют Консайз и Эвикрол.
Данные материалы позволяют точно передать внешний вид и структуру здоровой эмали. Они обладают высокой прочностью и не окрашиваются со временем. Виниры. при обширных поражениях, рекомендуют провести установку виниров. Они представляют собой тонкие пластинки из керамики, точно повторяющие рельеф вестибулярной и режущей части зубов.
Перед фиксацией виниров проводят небольшое обтачивание, что необходимо для визуального уменьшения объема. Накладки устанавливают с помощью специального клея или обычного композита.
По своему внешнему виду, они ничем не отличаются от поверхности настоящих зубов и защищают истонченную эмаль от агрессивного воздействия внешних факторов. Протезирование коронками. Применяется в случае объемного разрушения.
Используют либо единичные коронки, либо мостовидные протезы, которые изготавливаются по индивидуальным слепкам.
Об одном из методов устранения повреждений эмали, смотрите на видео:
Общеукрепляющие
Лечение общеукрепляющего типа показано при небольших проявлениях дисплазии в стадии пятна, характеризующихся постепенным видоизменением.
Терапия заключается в реминерализации и включает в себя применение следующих препаратов:
- кламин. Применяется внутрь по 1 таблетке в сутки в течение месяца. Препарат необходимо принимать за 20 минут до еды.
- глицерофосфат кальция. Также как и предыдущее средство, показано для приема на протяжении 1 месяца. Средство принимают не более 1,5 г в день;
- поливитаминный комплекс, например, Квадевит или Компливит. Принимают не больше 2 таблеток день;

- электрофорез с раствором глицерофосфата кальция. Проводят не менее 10 сеансов 3 раза в год;
- обработку эмали фторидом натрия.
Профилактика
К основной профилактической мере, которая снизит вероятность возникновения дисплазии, относится общее укрепление защитных сил организма.
Кроме того, рекомендуется:
- проводить регулярные осмотры у стоматолога;
- своевременно лечить заболевания общего характера и проводить профилактику их возникновения;
- придерживаться полноценного сбалансирования питания.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также: