Естественные ямки на зубах
Опубликовано: 11.05.2024
Кариес - это патологический процесс в твердых тканях зуба, возникающий после прорезывания зубов
и сопровождающийся деминерализацией и протеолизом в результате воздействия общих и местных
неблагоприятных факторов.
G.V. Black (1895) предложил классификацию кариозных полостей по классам в зависимости от их
локализации на разных поверхностях зубов. Она имеет большое практическое значение при лечении
кариеса препарированием.
К I классу относятся кариозные полости, расположенные в естественных ямках, углублениях и фиссурах
премоляров и моляров и слепых ямках фронтальных зубов.
Ко II классу относятся кариозные полости, расположенные на контактных поверхностях премоляров и моляров.
К III классу относятся полости, расположенные на контактной поверхности резцов и клыков.
К IV классу относятся полости, расположенные на контактной поверхности резцов и клыков с нарушением
целостности угла и режущего края коронки.
К V классу относятся полости в пришеечной области всех зубов на вестибулярной или оральной поверхностях.
Позже было предложено выделить VI класс - полости, расположенные на нетипичных поверхностях - режущем
крае фронтальных зубов и буграх премоляров и моляров.
Основным методом лечения кариеса является препарирование.
ПРИНЦИПЫ ПРЕПАРИРОВАНИЯ КАРИОЗНЫХ ПОЛОСТЕЙ
Препарирование (лат. preparare - приготовление, подготовка) - это оперативное вмешательство
на твердых тканях зуба. Цель препарирования:
1. Иссечение патологически измененных тканей эмали и дентина.
2. Создание условий для наложения пломбировочного материала с последующим восстановлением
анатомической формы и функции зуба.
Основные принципы Блэка следующие:
1. Удаление нависающих краев эмали, не имеющих опоры, с целью предупреждения их отлома.
2. Тщательное, полное удаление кариозного дентина.
3. «Расширение ради предупреждения» - профилактическое расширение полости до иммунных
(невосприимчивых) зон зуба с целью предупреждения рецидива кариеса.
4. Создание полости ящикообразной формы, обеспечивающей устойчивость пломбы и зуба к силам (нагрузкам),
возникающим при жевании.
В настоящее время, когда кариес рассматривается с позиций местных, общих факторов и резистентности твердых
тканей зуба, а стоматологами широко используются композиционные материалы, нет необходимости в полном
объеме выполнять принципы Блэка.
Сегодня стоматологи придерживаются критерия «биологической целесообразности» препарирования.
Не обязательно расширять кариозные полости до иммунных зон зубов (бугров, граней, выпуклых поверхностей
коронок) по Блэку. В соответствии с принципом биологической целесообразности (Лукомский И.Г., 1955) участки
эмали и дентина надо иссекать экономно, до видимых здоровых тканей зуба.
Основными этапами препарирования кариозной полости являются следующие:
1. Раскрытие кариозной полости.
2. Некрэктомия (иссечение патологически измененных эмали и дентина).
3. Формирование полости, т.е. придание ей формы, способствующей лучшей адгезии пломбировочного материала.
4. Отделка (финирование) краев полости.
Препарирование кариозных полостей I класса
При формировании полостей I класса создаются следующие виды полостей: ящикообразная, цилиндрическая,
овальная и др. Внешние контуры сформированной полости I класса зависят, в основном, от строения фиссур,
а также от распространенности и глубины кариозного процесса (рис. 1).

Рис.1. Полости I класса в премоляре верхней челюсти:
а - до препарирования
б - после препарирования
в - вид полости с окклюзионной поверхности
При наличии двух и более кариозных полостей, расположенных на жевательной поверхности премоляров
и моляров, которые разделены толстыми валиками здоровой эмали и дентина, их следует обрабатывать раздельно.
Если такие полости разделяются тонкими перегородками сомнительной прочности, целесообразнее их объединить
в одну общую полость (рис.2). 
Рис.2. Варианты формирования полостей I класса в зависимости от поражения фиссур кариесом:
а - формирование двух полостей на жевательной поверхности, разделенных
прочной стенкой
б - объединение двух полостей с формированием одной
в - формирование полости с иссечением всей фиссуры
Пигментированные глубокие фиссуры должны быть включены в пределы создаваемой полости, особенно в тех случаях,
когда при зондировании в них задерживается зонд.
Первые моляры нижней челюсти имеют фиссуру, которая располагается продольно по жевательной поверхности.
Вторые моляры нижней челюсти имеют крестообразную фиссуру. Фиссуры в этих зубах не прерываются.
Поэтому при формировании полостей I класса в этих зубах фиссуры должны быть иссечены полностью.
Очертания сформированных полостей в этих зубах внешне должны быть сходны с расположением и строением этих фиссур. 
Рис.3. Формирование кариозной полости в первом моляре нижней челюсти:
а - кариозная полость до препарирования
б, в, г - различные варианты формирования полости
В молярах верхней челюсти фиссуры между передними и задними буграми прерываются хорошо развитым
эмалевым валиком. Если этот валик не разрушен кариесом, то при формировании полости он должен быть сохранен.
Следовательно, полость I класса формируют в пределах пораженной передней или задней фиссуры.
В первом премоляре нижней челюсти между буграми имеется хорошо выраженный эмалевый валик, который как бы
прерывает фиссуру и разделяет ее на две самостоятельные. Если этот валик не разрушен кариесом, то при формировании
полости он должен быть сохранен, а такую полость формируют только в пределах пораженной части фиссуры.
Во втором премоляре нижней челюсти фиссура эмалевым валиком не прерывается, следовательно, при формировании
полости I класса она в целях предупреждения поражения кариесом должна быть иссечена полностью.
Другим вариантом полостей, относящихся к I классу, являются кариозные полости на щечной или оральной поверхности
моляров, расположенные в естественных ямках. При небольшой кариозной полости и сохранении значительного слоя
неизмененных твердых тканей на жевательной поверхности полость создается только в пределах этой естественной ямки,
овальной формы (рис.4).
Когда полость достигает больших размеров, то после удаления некротизированных тканей остается тонкий слой эмали
до жевательной поверхности. Во избежание его отлома при жевании полость выводят на жевательную поверхность,
где формируют дополнительную площадку.
Кариозные полости I класса могут локализоваться также и в естественных ямках фронтальных зубов на оральной поверхности
(особенно вторых резцов верхней

Рис.4. Формирование кариозной полости в естественной ямке на щечной поверхности моляра нижней челюсти:
а - до препарирования
б - после препарирования
Раскрытие полостей I класса проводят фиссурным или шаровидным борами. Дно и стенки можно обрабатывать
конусовидным бором для углового наконечника.
При обработке дна конусовидный бор ставят перпендикулярно жевательной поверхности зуба, а при обработке стенок
его наклоняют в сторону обрабатываемой стенки. При обработке боковых стенок полости фиссурным бором его держат
перпендикулярно жевательной поверхности без наклона. Сформированная кариозная полость I класса, расположенная
на жевательной поверхности, имеет следующие элементы: стенки (их четыре), дно (поверхность, обращенная к полости зуба),
края, углы.
Препарирование кариозных полостей II класса
Согласно классификации Блэка, ко второму классу относятся полости, расположенные на контактных поверхностях
моляров и премоляров.

Рис.5. Элементы кариозной полости:
1 - края
2 - стенки
3 - углы
4 - дно кариозной полости
Существует три основных варианта формирования кариозных полостей II класса: без дополнительной площадки,
с дополнительной площадкой и МОД-полость (медио-окклюзионно-дистальная).
Показанием формирования кариозной полости без дополнительной площадки является расположение полости
близко к жевательной поверхности коронки зуба. Такую полость при необходимости можно продлить по жевательной
поверхности, создавая условия для фиксации пломбировочного материала. Продление полости по жевательной
поверхности возможно в связи с тем, что она располагается на большом расстоянии от полости зуба.
Без дополнительной площадки формируют также и полость, расположенную на контактной поверхности в пришеечной области.
Основным условием для этого является хороший доступ к кариозной полости за счет отсутствующего соседнего зуба.
Такую полость нет необходимости выводить на жевательную поверхность.
Ее обычно формируют овальной формы, что зависит от распространенности кариеса в пришеечной области.
Показанием к формированию кариозной полости с дополнительной площадкой является расположение ее на контактной
поверхности в пришеечной области, когда доступ к ней затруднен в связи с плотным контактом с соседним зубом.
Особенностью и трудностью препарирования полости с дополнительной площадкой является необходимость выведения
ее на жевательную поверхность, удаляя большое количество эмали и дентина, располагающихся над ней.
Алмазным шаровидным бором препарируют жевательную поверхность, проникая в кариозную полость, что ощущается
бором чувством провала. Затем трепанационное отверстие расширяют фиссурным бором, удаляя все ткани над этой
кариозной полостью. Особого внимания требует препарирование придесневой стенки. Она препарируется под прямым
углом к дну. Если угол будет тупым, может произойти выпадение пломбы при жевательной нагрузке.
Препарирование придесневой стенки производят фиссурным бором или торцевой частью обратноконусного бора.
После формирования основной полости приступают к созданию дополнительной площадки в фиссуре на жевательной поверхности.
Дополнительная площадка создает условия для лучшей фиксации пломбировочного материала и равномерного распределения
жевательного давления.
Основные требования к созданию дополнительной площадки: - ширина должна быть равна ширине основной полости
или меньших размеров:
- минимальный размер должен быть не менее 1/3 длины жевательной поверхности, а максимальный не менее 2/3
при поражении фиссур, которые должны быть иссечены и входить в эту дополнительную площадку;
- глубина должна быть ниже эмалево-дентинного соединения на 1 -2 мм.
При недостаточной глубине дополнительной площадки может произойти надлом пломбы, а несоответствие в размерах
основной и дополнительной площадок ведет к выпадению пломбы. Дно основной полости должно переходить в дно
дополнительной площадки под прямым углом. Если угол будет острым, то может произойти скол наложенной пломбы.
При создании тупого угла произойдет выпадание пломбы при жевательной нагрузке.
Дополнительную площадку формируют в фиссурах, максимально сохраняя бугры, поэтому форма дополнительной
площадки соответствует форме фиссур.
МОД-полости формируются при одновременном поражении кариесом обеих контактных поверхностей. В этих случаях
дополнительную площадку формируют в фиссуре на жевательной поверхности с обязательным сошлифовыванием
бугров для профилактики отлома части коронки зуба.
Препарирование кариозных полостей III класса
К третьему классу относятся полости, расположенные на контактной поверхности резцов и клыков без поражения
режущего края. Имеется несколько вариантов препарирования полостей третьего класса, из них два основных:
препарирование кариозной полости без дополнительной площадки и с дополнительной площадкой.
Без дополнительной площадки формируется полость при хорошем доступе к ней, что возможно при отсутствии
соседнего зуба или наличии широкого межзубного промежутка. Создается полость треугольной формы с основанием
у десневого края и вершиной, обращенной к режущему краю. Такая форма полости создается, когда губная и оральная
стенки достаточно прочные.
При расположении небольшой кариозной полости в придесневой области ее форма может быть овальной
(при условии хорошего доступа к ней).

Рис.6. Формирование кариозной полости III класса без дополнительной площадки:
а - до препарирования б - после препарирования
Доступ к кариозной полости создают через оральную стенку и помимо основной полости на контактной поверхности
создают дополнительную площадку на оральной поверхности.
Основные требования к созданию дополнительной площадки:
- ширина дополнительной площадки на оральной поверхности должна быть равна ширине основной полости или быть
меньших размеров при обширном поражении контактной поверхности;
- по длине она должна быть не менее 1/3 оральной поверхности зуба; по глубине - ниже эмалево-дентинного соединения на 2 - 3 мм;
- стенка у режущего края должна располагаться не ближе 2,5 - 3 мм от него.
Из косметических соображений необходимо сохранять эмаль с губной поверхности и раскрытие кариозной полости проводить
с оральной поверхности коронки зуба. При проведении некрэктомии пигментированный дентин должен быть удален полностью,
чтобы он не просвечивал через эмаль вестибулярной стенки полости.
Дно полости делают плоским, ровным, для чего применяется конусовидный или фиссурный бор для углового наконечника.
Конусовидным бором работают со стороны межзубного промежутка, а фиссурным - с оральной поверхности. Этими же борами
формируют придесневую и боковые стенки, а также дополнительную площадку.
При обработке придесневой стенки конусовидный бор удерживают параллельно оси зуба и перемещают в губооральном направлении.
При обработке боковых стенок конусовидный или фиссурный бор ведут от придесневой стенки к режущему краю. При глубоких полостях
во избежание обнажения пульпы допустимо формирование валикообразного дна.
В полостях с разрушением вестибулярной и оральной поверхностей эмаль иссекают и формируют полость, переходящую с вестибулярной
на оральную поверхность. В подобных случаях целесообразно создание углублений в виде опорных ямок в направлении режущего края,
а также нарезок в придесневой и боковых стенках полости с помощью колесовидного или небольшого шаровидного бора.
Условия препарирования полостей в резцах облегчается их более удобным расположением в полости рта. Однако, учитывая их менее
прочное анатомическое строение, необходимо проявлять особую осторожность.
Препарирование кариозных полостей IV класса
Препарирование кариозных полостей IV класса сходно с препарированием полостей III класса. Без дополнительной площадки формируется
полость при хорошем доступе к ней и при условии достаточно прочных вестибулярной и оральной стенок. Ее форма соответствует кариозному
поражению. При затрудненном подходе к кариозной полости для лучшей фиксации пломбировочного материала создается
дополнительная площадка на оральной поверхности. Она препарируется так же, как при III классе.
При стирании режущего края дополнительная площадка создается вдоль режущего края, так как он становится достаточно широким.
Препарирование кариозных полостей V класса
Препарирование кариозных полостей V класса представляет некоторые трудности в связи с близостью пульпы в области шейки зуба
и опасностью обнажить ее.Полости V класса чаще всего возникают на вестибулярной поверхности в области пришеечной трети коронки.
Обычно создают полость овальной формы, повторяя форму придесневого края.
Особое внимание обращают на обработку придесневой стенки: она формируется под прямым углом к дну. Допускается создавать ее
под острым углом ко дну, так как жевательная нагрузка не будет влиять на наложенную пломбу. Учитывая топографию полости зуба,
дно сформированной полости создают чаще выпуклым.
Принципы Блэка базировались на успехах зубоврачевания того времени, когда в практике для пломбирования применялись цементы и амальгамы.
В настоящее время, когда в стоматологии широко используются композиционные материалы, нет необходимости в полном объеме выполнять принципы Блэка.
Сегодня стоматологи придерживаются принципа «биологической целесообразности» препарирования (Лукомский И.Г., 1955). Согласно этому принципу, участки эмали и дентина надо иссекать экономно, до видимых здоровых тканей зуба. Этот принцип и лежит в основе модифицированного препарирования, которое используют для подготовки небольших и средних полостей различных классов. Для полостей, полностью локализующихся на поверхности корня, находящихся в пределах коронки, но большого размера, и также распространяющихся на поверхность коронки и корня одновременно, то есть там, где необходима дополнительная ретенция, используют традиционное препарирование с формированием скоса эмали или без него.
Стирание зубов — физиологический процесс, который заключается в стирании или утрате окклюзионной, режущей и интерпроксимальной поверхностей в результате длительного трения зубов. Несмотря на то что стирание обычно наблюдают у пожилых людей, оно возможно также у молочных зубов у детей. Стиранию, которое обычно является генерализованным, способствуют бруксизм и чрезмерная нагрузка на зубы. При осмотре часто выявляют уплощение режущего края и окклюзионной поверхности, фасетки стёртости и расширение контактных пунктов. Поверхность зуба гладко отшлифована, расширена и наклонена под углом, верхнее межпроксимальное пространство отсутствует, линия эмалево-дентинного соединения не видна, полость зуба в коронковой части уменьшена. Однако пульпа обнажается редко, так как отложение вторичного дентина и рецессия пульпы происходят одновременно по мере стирания. Поражённые зубы обычно не чувствительны к тёплому, холодному, исследованию зондом. Восстановление стёртых зубов может оказаться невозможным из-за изменившегося вертикального размера лица.
Сошлифование (абразия) зубов. Под сошлифованием понимают патологическую утрату ткани зуба в результате механического износа. Причин сошлифования зубов много, но обычно оно бывает вызвано слишком частой и усердной чисткой зубов абразивными зубными пастами. При сошлифовании, вызванном зубной щёткой, образуется округлая блюдцеобразная или V-образная ямка на вестибулярной поверхности шеечной области смежных зубов. Участок, подвергшийся абразии, часто отполирован и имеет жёлтый цвет из-за обнажения дентина. Дентин обычно твёрдый, без признаков кариеса, покрыт тонким налётом; десневой край не воспалён. Наиболее часто поражаются премоляры на недоминантной стороне из-за больших усилий, прикладываемых при чистке зубной щёткой. Дентин поражённого зуба чувствителен к холодному, горячему и исследованию зондом. Сошлифование часто приводит к обнажению пульпы и перелому зуба.
Абразивная ямка на зубах может образоваться также от давления кламмерами частичного съёмного протеза или в результате повреждения, наносимого самим пациентом (привычка удерживать зубами булавки, гвозди, курительную трубку). Неправильное пользование зубочисткой и флоссом также вызывают сошлифование проксимальных поверхностей зубов. Фарфоровый зубной протез может вызвать сошлифование режущей и жевательной поверхности естественного зуба-антагониста. Фарфоровые протезы верхних резцов вызывают сошлифование нижних со скашиванием режущей поверхности. Наличие абразивных веществ в пище, жевание табака, употребление кокаинового порошка, длительное вдыхание песчаной пыли, кварца, кремния способствует сошлифованию. При жевании табака сошлифование более выражено на стороне, которой чаще жуют. Длительное употребление кокаина путём втирания в десну вызывает ограниченное сошлифование верхних резцов.
Сошлифование зубов происходит медленно и представляет собой хронический процесс. Обычно проходит много лет, прежде чем появятся его признаки. Результаты восстановления формы зуба могут оказаться неудовлетворительными, если не устранить причину сошлифования.
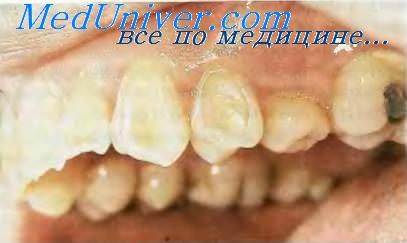
Откол зуба.
Под отколом понимают утрату ткани зуба на уровне или ниже эмалево-цементной границы, обусловленную чрезмерной нагрузкой на зуб. При отколе образуется клиновидный дефект эмали и дентина вдоль шейки зуба на вестибулярной её поверхности. Дефект является результатом эксцентрической окклюзионной нагрузки, при которой под влиянием сжимающей и растягивающей силы в зубе появляется изгиб-ное и касательное напряжение, приводящее к разрыву химической связи между эмалью и дентином. Обычно зуб прочно удерживается в лунке, на жевательной его поверхности имеются фасетки стёртости, факторы, способствующие сошлифованию и эрозии, отсутствуют. Наиболее часто откол наблюдают у лиц старше 35 лет. Обычно поражается один зуб в квадранте (как правило, это нижний премоляр). Откол может сочетаться с другими повреждениями зуба, сошлифованием и стиранием.
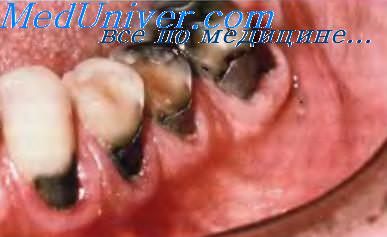
Эрозия зубов.
Эрозия —дефект ткани зуба, образующийся при частом и длительном воздействии на него кислот, например, содержащихся в пищевых продуктах, желудочном соке. Эрозии способствуют гипосаливация, препараты, вызывающие сухость во рту. Это объясняется тем, что слюна, обладая щелочной реакций, выполняет буферную функцию в полости рта. Обычно эрозии подвергаются губная и щёчная поверхности зубов.
По характеру эрозии часто можно судить о вызвавшей её причине. Например, сосание лимона (лимонная кислота) вызывает характерные изменения вестибулярной поверхности верхних резцов. Вначале на ней появляются горизонтальные гребешки, в дальнейшем на их месте образуются гладкие желтоватые вдавления. Режущие края поражённых зубов истончаются, что в конце концов приводит к их перелому. Аналогичные эрозии возникаютулиц, регулярно занимающихся плаванием, и объясняются смачиванием передних зубов хлорированной водой бассейна.
Образование эрозий на язычной поверхности верхних зубов, иначе называемое перимолизом, служит признаком хронической регургитации или рвоты, наблюдающихся при булимии, нервной анорексии, беременности, грыже пищеводного отверстия диафрагмы, желудочно-пищеводном рефлюксе, злоупотреблении алкоголем. При осмотре отмечают выстояние краёв жевательной поверхности нескольких пломб над эрозированной эмалью. Ранний признак эрозии — чувствительность эмали. Употребление сладких газированных напитков ускоряет развитие эрозии. При появлении первых признаков эрозии показано назначение фтора, а при более выраженных изменениях, когда обнажается дентин, необходимо закрыть обнажённый дентин реставрационным материалом. Для успеха лечения важно устранить причину эрозии, избавиться от вредной привычки. При желудочно-пищеводном рефлюксе назначают антациды, блокаторы Н2-рецепторов гистамина, ингибиторы протонного насоса. Больным рекомендуют также после рвоты или регургитации прополоскать полость рта раствором натрия бикарбоната.
Окклюзионная поверхность естественных зубов — часть поверхности зуба от вершин бугорков до самого глубокого участка центральной фиссуры. Она характеризуется анатомическими особенностями, генетически приспособленными для функции.
Окклюзионная поверхность имеет следующие элементы: вершины бугорков, их основания, скаты, гребни, треугольные валики скатов бугорков и ограничивающие так называемый окклюзионный стол краевые ямки, центральные и дополнительные фиссуры (рис. 2.19). Внутренние скаты бугорков зубов обращены к центральной фиссуре.
Бугорки зубов — основной элемент окклюзионной поверхности. Их расположение определяет форму зуба. Каждый бугорок имеет основание, вершину и скаты.
Вершина бугорка каждого зуба немного смещена к середине жевательной поверхности.
Рис. 2.19. Морфология окклюзионной поверхности верхнего премоляра (а) и центрального резца (б) [Hohmann A., Hielscher W., 1993].
а: 1 — вершина небного бугорка; 2 — треугольный валик внутреннего ската бугорка; 3 — центральная фиссура; 4 — краевая ямка; 5 — гребень бугорка; 6 — вершина щечного бугорка; 7 — краевой валик по периферии окклюзионной поверхности; 8 — наружный скат бугорка; 9 — основание бугорка; б: 1 — режущий край; 2 — зубной бугорок; 3 — срединный валик; 4, 5 — мезиальный и дистальный краевые валики; 6 — ямки.
Вершины всех бугорков соединены краевым валиком, который ограничивает окклюзионную поверхность по периферии. Поперечный наибольший диаметр зуба в 2 раза больше диаметра окклюзионной поверхности (рис. 2.20). От вершины бугорка зуба к середине его жевательной поверхности проходят треугольные валики. По этим выпуклым валикам — гребням бугорка — скользят противолежащие окклюзионные поверхности.
Скаты бугорков, обращенные к центральной фиссуре, обозначают как внутренние, а расположенные орально и вестибулярно как наружные. В аппроксимальных областях зуб имеет мезиальные и дистальные краевые ямки. Краевые ямки двух рядом расположенных зубов образуют ямку для бугорка зуба-антагониста.
Центральная фиссура разделяет щечные и язычные бугорки зубов. В центральной и дополнительных фиссурах сходятся скаты и гребни основных бугорков.
Окклюзионная (небная) поверхность верхних резцов и клыков с мезиальнои и дистальной сторон имеет два краевых валика, которые в нижней трети зуба соединяются зубным бугорком.
Рис. 2.20. Окклюзионные поверхности, скаты бугорков, «окклюзионный стол» верхнего правого премоляра.
В — наружная, вестибулярная; Д — дистальная; М — мезиальная; Н — оральная поверхность зуба; 2, 1 — мезиальные и дистальные скаты щечного бугорка; 4, 3 — мезиальные и дистальные скаты небного бугорка; 5, 6, 7, 8 — внутренние скаты бугорков; 9, 10 — краевые ямки. Между вершинами бугорков и центром зуба — треугольные валики скатов бугорков. Внутренние скаты бугорков 5, 6, 7, 8, ограниченные краевым валиком, — «окклюзионный стол».
Между серединой режущего края и этим бугорком располагается срединный небный валик, по обе стороны которого имеются бороздки. Зубной бугорок — наиболее выпуклая часть зуба — место окклюзионных контактов.
Щечные бугорки нижних и небные верхних жевательных зубов называются опорными, так как они раздавливают пищу, определяют характер перемещений нижней челюсти в пределах окклюзионного поля, перераспределяют жевательные силы таким образом, чтобы основная жевательная нагрузка была по оси зуба.
Язычные бугорки нижних и щечные верхних жевательных зубов называются неопорными, «защитными». В центральной окклюзии они имеют легкий контакт с антагонистами или, по мнению ряда авторов, не имеют такого контакта. Эти бугорки осуществляют функцию разделения пищи, создают на своих скатах скользящие поверхности для антагонистов, при жевании защищают язык и щеки от попадания их между зубами.
Точечные (не плоскостные) множественные, равномерные контакты антагонирующих зубов — самая благоприятная для функции жевания форма окклюзии, которая должна создаваться при моделировании окклюзионной поверхности (рис. 2.21). При этом возможна обработка пищи любой консистенции, жевательное давление распределяется по оси зубов, нагрузка на пародонт минимальна, небольшие точечные контакты уменьшают стирание жевательных плоскостей. Контакт бугорков и фиссур по принципу «пестик в ступке» создает стабильность нижней челюсти в положении центральной окклюзии, не препятствует перемещению нижней челюсти в пределах окклюзионного поля.
Рис. 2.21. Точечные окклюзионные контакты бугорков и фиссур зубов верхней и нижней челюстей.
Кружочки — опорные щечные бугорки нижних зубов и соответствующие контакты с зубами верхней челюсти; черные точки — опорные небные бугорки верхних зубов и соответствующие контакты с зубами нижней челюсти.
Рис. 2.22. Три варианта соотношения бугорков и ямок в положении центральной окклюзии.
а — «свободная центральная окклюзия»: вершины бугорков в контакте с дном ямок, свободные пространства вокруг бугорков, аксиальные нагрузки на пародонт обозначены стрелками; б — точечные контакты скатов бугорков: возможны горизонтальные нагрузки на пародонт, вершины бугорков не подвержены стиранию: 1, 2, 3 — классы окклюзионной поверхности; в — «лингвализированная окклюзия» (используют при протезировании на имплантатах).
Рис. 2.23. Траектории основных движений нижней челюсти [по R. Marxkors, 1993].
а — «окклюзионный компас» на верхних первых молярах; б — «окклюзионные компасы» на зубах нижней челюсти — зеркальное отображение таковых на зубах верхней челюсти. Черная линия — путь переднего движения; синяя — путь рабочего движения; зеленая — путь балансирующего движения; красные точки — центральная окклюзия.
Существуют два способа моделирования окклюзионных контактов в положении центральной окклюзии (рис. 2.22): трехточечные контакты скатов опорных бугорков и контакт вершин бугорков с фиссурами и краевыми ямками. Второй метод легче осуществим, исключает горизонтальную нагрузку, возникающую между внутренними скатами опорных бугорков, однако при его применении возрастает опасность чрезмерного стирания вершин бугорков.
Если обозначить путь движения каждого опорного бугорка в соответствующей ямке или фиссуре противолежащего зуба из положения центральной в положение передней окклюзии, в рабочую и балансирующую стороны, получится траектория основных движений нижней челюсти, так называемый окклюзионный компас (рис. 2.23). На зубах верхней челюсти путь переднего движения
бугорков нижних зубов направлен вперед, а на зубах нижней челюсти — назад. Движение опорного бугорка в рабочую сторону перпендикулярно пути переднего движения, а движение опорного бугорка в балансирующую сторону направлено под углом -45° к пути переднего движения. Следовательно, бугорки каждого зуба должны быть так расположены, чтобы при боковых движениях нижней челюсти проходили «в пролет» между бугорками противолежащих зубов и чтобы не было окклюзионных препятствий на рабочей и балансирующей сторонах.
Если окклюзионная поверхность зубов утрачена (отсутствие зубов), при ее восстановлении используют окклюзионную плоскость, проходящую через 3 точки: контакт нижних центральных резцов (резцовая точка) и вершины дистально-щечных бугорков вторых нижних моляров. Эта плоскость параллельна камперовской горизонтали и используется для установки модели нижней челюсти в артикулятор по средним данным (с помощью, например, балансира) (рис. 2.24).
Рис. 2.24. Окклюзионная плоскость между резцовой точкой и дистально-щечными бугорками вторых моляров.
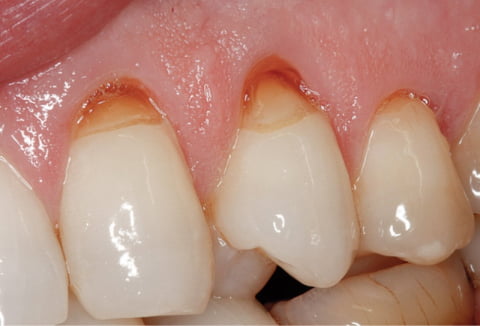
Не всегда патологии твердых тканей зубов являются следствием кариеса и других воспалительных процессов. Клиновидный дефект зуба только внешне напоминает застарелое кариозное поражение. Механизм развития этой патологии другой, и изучен не до конца.
При клиновидном дефекте на месте, где зубная коронка примыкает к десне, деформируется эмаль. Вначале это шероховатая матовая лунка, затем плоскости поражения смыкаются и по форме напоминают клин (букву V).
Почему развивается клиновидный дефект зубов пока неизвестно. Есть несколько теорий и все они рассматривают излишнюю нагрузку на зубную эмаль.
Почему на зубах образуются клинья и что с этим делать
Дефект может развиться как на верхней, так и на нижней челюсти, на одном или нескольких зубах. Чаще всего страдают клыки и премоляры — а именно они испытывают большую жевательную нагрузку. Заболевание развивается постепенно и незаметно. Со временем дефект углубляется в дентин, и человек чувствует боль. Если проблему продолжать игнорировать, основание зуба истончается настолько, что может переломиться.
Клиновидный дефект появляется у людей разного возраста, в том числе — у подростков. Однако, чем старше человек, тем больше риск развития патологии.
Момент появления клиновидного дефекта невозможно отследить самостоятельно. Но если проходить регулярные осмотры у стоматолога, лечение будет начато вовремя и пройдет с минимальными затратами времени и средств.
На первый взгляд клиновидный дефект можно перепутать с пришеечным кариесом. Пораженные зубы отмечены пятнами и углублениями треугольной формы, в острой стадии развития — до 4 мм в глубину.

Насчет того, откуда на зубах возникают клинья, есть три общепризнанные теории:
- Химическая. Виновник — агрессивные кислоты из пищи, напитков и возникшие вследствии нарушения кислотного баланса полости рта.
- Механическая. Дефект вызывает нагрузка извне.
- Физико–механическая. Патология развивается в ответ на неправильную жевательную нагрузку.
Как выглядит клиновидный дефект
Патология поражает наиболее заметные зубы. Клиновидная выемка появляется на внешней, выпуклой стороне зуба — чаще на симметричных зубах челюсти. Прогрессирующий клиновидный дефект легко разглядит даже непрофессионал — на гладкой блестящей зубной эмали выделяются матовые участки в форме треугольника. Чем более запущено заболевание — тем ярче пигментация клина, от белесо–желтой до коричневой.
Причины развития патологии
Причин появления клиновидного дефекта достаточно много. Среди них
- Агрессивная чистка зубов. Речь о излишне сильном давлении на зубы, хаотичном движении зубной щетки. При ежедневном уходе щетку нужно направлять сверху вниз мягкими счищающими или круговыми движениями. Если тереть зубы горизонтально — вы травмируете эмаль. Не используйте щетки с жесткой щетиной.
- Воздействие кислот, которые поступают с пищей. Их поставщики — цитрусовые соки, газировка. Кислота нарушает естественную защиту зубов и эмаль быстрее стирается при чистке зубов, пережевывании пищи.
- Неправильный прикус. В этом случае нагрузка между зубами распределяется неправильно и дополнительное давление приходится на область перехода коронки к корню зубов. Дополнительные факторы риска — бруксизм (скрежет зубами), дистония жевательной мускулатуры, дефекты зубного ряда.
- Частое отбеливание зубов. Эмаль разрушают не только бесконтрольные домашние отбеливания соком лимона, содой и подручными абразивными веществами, но профессиональные процедуры, если их проводить чаще, чем 1–2 раза в год. Чтобы не стать обладателем истирающейся в пришеечной области зубной эмали, замените частые отбеливания на реминерализацию и фторирование.Отбеливающие пасты тоже нельзя применять постоянно. Они отлично работают курсами, продолжительностью не более 30 дней, 1–2 раза в год.
- Болезни ЖКТ и гормональный дисбаланс. Повышенная кислотность желудка может ослабить эмаль и привести к образованию клиновидного дефекта. В группе риска и женщины старше 40-летнего возраста — гормональная перестройка влечет вымывание кальция.
- Заболевания десен. При пародонтите и пародонтозе обнажаются шейки зубов и их тонкую эмаль разрушают кислоты, бактерии зубного налета.
- Злоупотребление алкоголем и курение. Спиртные напитки и табачный дым агрессивны по отношению к микрофлоре рта. Это приводит к деминерализации и разрушению зубов.
- Частое употребление твердой пищи.
- Некорректное лечение у ортодонта.
- Наследственность.
- Химиотерапия при лечении онкологических заболеваний.
Стадии развития клиновидного дефекта
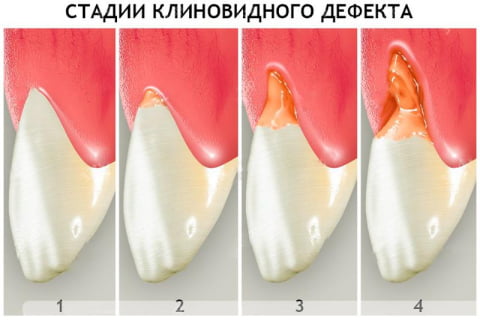
Клиновидный дефект развивается постепенно. Можно выделить такие стадии развития процесса:
- Первые изменения эмали. Небольшой участок у основания зуба слегка темнеет и утрачивает блеск. Со временем на нем появится пигментация. На этой стадии разглядеть будущий дефект можно только при помощи специального прибора.
- Поверхностное поражение. У основания зуба заметна трещинка, в самой широкой своей части не превышающая 3,5 мм. Десна проседает, оголяется шейка зуба. Пациенту неприятна слишком горячая или холодная пища, но болезненность быстро проходит.
- Прогрессирующая стадия. Клиновидный дефект углубляется до 4 мм, становится желтовато-коричневым, матовым. Форма треугольника уже отчетливо просматривается — две пораженные плоскости зуба сходятся под углом 45 градусов. Зубы болезненно реагируют на температурные раздражители, кислую пищу. Пациенту больно чистить зубы. Он ощущает дефект как некую ступеньку в основании зуба, где задерживаются остатки мягкой пищи. На этой стадии больной зуб уже заметен окружающим при улыбке и разговоре.
- Запущенная форма. Эмаль истончается, поражен дентин, а в сложных случаях — даже пульпа. Клин углубляется до 0,5 см, шейка зуба обнажена. Если разрушения достигли пульпы, воспаляется нервно-сосудистый пучок зуба. Появляется острая приступообразная боль, зуб реагирует на температуру и вкус пищи, прикосновения, процесс жевания и доставляет много неудобств.
Диагностика
Клиновидный дефект зуба обычно выявляет стоматолог в ходе планового осмотра или лечения. Он оценивает расположение и форму патологии, плотность ткани зуба. Важно подтвердить, что мы имеем дело не с эрозией зубов, поверхностным, пришеечным кариесом или некрозом эмали.
Врач исследует стоматологический статус пациента (гигиена полости рта, количество пораженных кариесом, пломбированных и удаленных зубов, состояние десен) и проведет термопробу. Это реакция зуба температурные раздражители.
При установке диагноза помогает витальное окрашивание: клиновидный дефект хорошо окрашивается раствором йода, но сохраняет цвет при обработке метиленовым синим. Также важно определить какие есть патологии прикуса и как они влияют на возникновение патологии.
Чтобы исключить влияние соматических заболеваний, врач может направить пациента к эндокринологу и гастроэнтерологу.
Лечение
При лечении клиновидного дефекта зуба врач сначала восстанавливает его целостность, затем проводит профилактику его дальнейшего разрушения. К лечению клиновидного дефекта при необходимости подключаются стоматологи узких специализаций: терапевты, ортодонты, ортопеды.
Восстановить состояние зуба помогут:
- Установка пломб. Врач удаляет измененные ткани в пришеечной зоне, а на их место устанавливает пломбировочный материал. При восстановлении средних и сложных дефектов врач использует жидкотекучий композит светового отверждения, компомерные материалы. Они достаточно эластичны и могут частично компенсировать нагрузку на зубы. Лучшие пломбы устанавливают в сэндвич–технике: нижний слой изготавливают из стоматологического цемента, верхний – из композитных материалов. Для лучшей эстетики врач может предложить установить керамические виниры.
- Фторирование и реминерализация. Процедуры восстанавливают содержание минералов в эмали, это оздоравливает зуб и тормозит процесс разрушения;
- Протезирование. Если зуб сильно разрушен и существует риск перелома в основании коронки, врач будет вынужден установить протез. Обычно это несъемное протезирование из металлокерамики или при помощи керамических коронок.
Если клиновидный дефект только начал развиваться, затормозить процесс помогут:
- Реминерализующая терапия. На пораженную часть накладывают аппликации с препаратами кальция и натрия, пациенту рекомендуют курсовой прием витаминосодержащих комплексов. Курсы реминерализации нужно повторять регулярно и помогают они только на начальном этапе заболевания;
- Фторирование. Действенно при глубоких повреждениях эмали, аппликации с препаратами фтора запечатывают канальца ткани зуба, снижают его чувствительность;
- Терапия лазером. Уменьшает чувствительность зубов, сдерживает развитие заболевания. Лечить лазером рекомендовано для беременных и кормящих женщин и пациентов с аллергией.
Для домашнего ухода врач порекомендует пасты и гели, обогащенные специальным минеральным составом.
Как предупредить развитие дефекта
Если клиновидный дефект не лечить, заболевание будет развиваться и зуб разрушится. А методы лечения имеют свои недостатки, недостаточно долговечны и не гарантируют, что патология не захватит соседние зубы.
Чтобы избежать неприятного заболевания, нужно учесть факторы риска, бережно относиться к собственному здоровью и состоянию зубов.
Важнейшие меры профилактики:
- правильно чистить зубы и подбирать средства гигиены полости рта;
- регулярно проходить обследование в хороших стоматологических клиниках;
- доверять манипуляции на зубах только проверенному ортодонту;
- вовремя исправить прикус;
- своевременно лечить заболевания пародонта;
- исключить газировку и кислые соки. Питаться свежими продуктами, содержащими достаточно витаминов и полезных минералов;
- вовремя выявлять и лечить заболевания ЖКТ, нервной и эндокринной систем.
Статьи
ЛЕЧЕНИЕ ЗУБОВ
ЛЕЧЕНИЕ КАРИЕСА
ЛУЧЕНИЕ ПУЛЬПИТА
ПРОТЕЗИРОВАНИЕ ЗУБОВ
ВИДЫ ЗУБНЫХ ПРОТЕЗОВ
МОСТОВИДНЫЕ ПРОТЕЗЫ
ЗУБНЫЕ ОТЛОЖЕНИЯ
ВИДЫ ЗУБНЫХ ОТЛОЖЕНИЙ
ПРОФИЛАКТИКА И ГИГИЕНА
УДАЛЕНИЕ ЗУБОВ
ПРОФЕССИОНАЛЬНАЯ ЧИСТКА ЗУБОВ
Зубные отложения делят на 2 группы – неминерализованные и минерализованные.
К неминерализованным отложениям относится зубной налет, наддесневой зубной камень, зубная бляшка.
К минерализированным – поддесневой зубной камень и пищевые остатки.
ЗУБНОЙ НАЛЕТ
Зубной налет– это желтовато-белое или серо-белое мягкое образование, которое неподвержено самоочищению. Зубной налет согласно современной классификации относят к неминерализованным зубным отложениям. В зависимости от расположения налета на зубе выделяют: выше линии десен (наддесневой), ниже линии десен (поддесневой) и вдоль линии десен (краевой).
В результате не соблюдения регулярной гигиены полости рта, употребления кофе, крепкого чая и курения может произойти трансформация мягкого зубного налета в пигментированный назубный налет.
ОСНОВНЫМИ ОТЛИЧИТЕЛЬНЫМИ ПРИЗНАКАМИ ЗУБНОГО НАЛЕТА ЯВЛЯЕТСЯ:
- Более плотная фиксация пигментированного налета к поверхности зуба;
- Изменение цвета от светло-коричневого до черного.
Отмечено, что при регулярной чистке зубов после еды, пигментированный назубный налет практически не образуется. Он может обнаруживаться лишь на участках труднодоступных для очищения (например межзубные промежутки, фиссуры и естественные ямки зубов).
ЗУБНАЯ БЛЯШКА
Зубная бляшка - мягкое, аморфное, плотно фиксированное к поверхности зуба неминерализованное назубное отложение. Микроорганизмы, присутствующие в зубной бляшке, все естественным образом присутствуют в полости рта, и, как правило, безвредны. Тем не менее, отказ от обычной чистки зубов означает, что они могут накапливаться в большом количестве. Длительное скопление большого количество микроорганизмов приводит к тому, что в процессе жизнедеятельности выделяют кислоты, которые в свою очередь вызывают разрушении твердых тканей зубов.
ЗУБНОЙ КАМЕНЬ
Зубной камень– представляет собой слой минеральных отложений на поверхности зубов желтовато-коричневого цвета, образующийся в результате минерализации зубного налета. Состоит на 90% из неорганических веществ (соли кальция и магния) и на 10% из органических веществ (слущенный эпителий, микробные клетки, лейкоциты и др.). Оттенок минерализованных зубных отложений говорит об их твердости. Чем они темнее, тем выше скорость их образования. А по структуре они намного тверже и плотнее прикреплены к тканям зуба, чем светлые.
В ЗАВИСИМОСТИ ОТ ЛОКАЛИЗАЦИИ И ИСТОЧНИКА МИНЕРАЛОВ РАЗЛИЧАЮТ:
- наддесневой зубной камень - находится выше уровня десны, обнаруживается при осмотре врачом стоматологом.
- поддесневой зубной камень – находится ниже уровня десны, не обнаруживается при визуальном осмотре, для обнаружения проводится зондирование десневого желобка специальными инструментами.
ПОЧЕМУ И КАК ОБРАЗУЕТСЯ ЗУБНОЙ КАМЕНЬ?
Плохое гигиеническое состояние полости рта является одной из ведущих причин в образовании зубного камня. При этом начальным субстратом для образования зубного камня является мягкий назубный налет. Этот вид налета пациент легко может удалить при регулярной чистке зубных рядов (минимум два раза в день). Если же по каким-либо причинам процесс чистки не возможен, на зубах скапливается в большом количестве мягкий налет и микроорганизмы, которые представляют собой матрицу зубного камня. Из-за высокого содержания белков, а также солей кальция и магния в слюне, происходит их оседание на матрице зубного налета. В результате их накопления мягкий налет перерождается в виде зубного камня.
НА ЭТАПЫ МИНЕРАЛИЗАЦИИ ЗУБНЫХ ОТЛОЖЕНИЙ ВЛИЯЮТ ТАКИЕ ФАКТОРЫ КАК:
- объем выделяемой слюны;
- вязкость слюны;
- содержание минеральных компонентов в слюне;
- кислотно-основный баланс полости рта;
- протезы и ортодонтические аппараты;
- наличие патологии десен;
- скученное положение зубов;
- содержание в пищевом рационе легко усваиваемых углеводов;
- наличие общесоматических заболеваний;
- наличие вредных привычек (например курения);
- и др.
ЧЕМ чревато НАЛИЧИЕ ЗУБНЫХ ОТЛОЖЕНИЙ В ПОЛОСТИ РТА?
- Зловонный запах изо рта.
- Увеличивается риск развития воспалительных заболеваний десен. Наддесневые зубные отложения, находящиеся выше уровня десны, негативно влияют на состояние краевой (маргинальной) части десны. А именно: травмируют маргинальную часть десны и зубодесневые сосочки, способствуют углублению десневого кармана, тем самым провоцируя развитие воспалительных заболеваний пародонта. Поддесневые минерализованные зубные отложения способствуют возникновению воспаления в десневом кармане. А именно: за счет возникновения микротравмирования десны зубным камнем, разрушения зубо-десневого прикрепления и образования пародонтальных карманов с гнойным отделяемым.
- Кариозное поражение зубов. Твердые ткани зуба разрушаются под воздействием кислот, выделяемых бактериями зубного налета в процессе их жизнедеятельности.
- Пигментированный налет имеет значительное отличие от естественного оттенка зубов, нарушая красоту улыбки.
СНЯТИЕ НАЗУБНЫХ ОТЛОЖЕНИЙ
Наша клиника предлагает различные методики снятия назубных отложений. О различных методах снятия назубных отложений читайте подробнее в статье: Профессиональные методы снятия назубных отложений.
Читайте также:

