Интрузия и экструзия зубов
Опубликовано: 24.04.2024
Чтобы исправить прикус, выровнять зубные ряды, обеспечить их правильную окклюзию, при ортодонтическом лечении зубы перемещают с помощью специальных аппаратов. Такое перемещение может выполняться только в одном или сразу в нескольких направлениях, проводиться для одного зуба, для группы единиц, для всего зубного ряда. Оно должно быть контролируемым, давать прогнозируемый результат, не травмировать зубочелюстную систему.
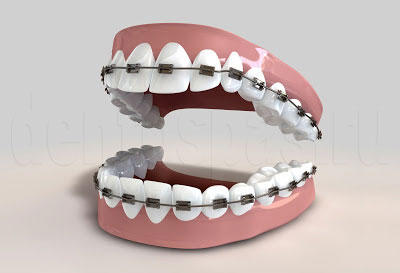
При коррекции прикуса зубы могут перемещаться в следующих направлениях:
- сагиттальное — исправление отклонений симметрии зубного ряда, перемещение выполняется мезиально или дистально (с увеличением или уменьшением межзубных промежутков, с устранением скученного или разреженного положения единиц);
- вертикальное — выравнивание ряда для устранения окклюзионных нарушений. Для этого выполняется зубоальвеолярное укорочение или удлинение (если зуб выступает над линией зубного ряда, выпирает или образует «впадину), могут выполняться центральные или эксцентрические тортоповороты;
- трансверсальное — коррекция «радиуса» зубной дуги, ее расширение или сужение.
Наклонно-вращательный и корпусный тип перемещения единиц
Корпусное перемещение. Предполагает одновременное смещение всего зуба, которое выполняется в одну и ту же сторону, на одно и то же расстояние для коронковой части и корня. Обычно это — движение в одном направлении при простой коррекции. Повороты, экструзии, интрузии тоже относятся к корпусным движениям.
Наклонно-вращательное перемещение. Предполагает более сложную коррекцию положения зуба. Для смещения коронки и корня в этом случае применяются разные силы, имеющие разное направление, обеспечивающие движение на разное расстояние. Например, корень может смещаться дистально, коронковая часть мезиально, и из-за этого меняется наклон зуба, он выравнивается. Такое движение может предполагать одновременную ротацию (с вращением единицы вокруг своей оси) и смещение в сторону щеки либо губы или языка либо неба. Если при коррекции для единицы выполняется наклон, ротация и вращение, считают, что перемещение проводится сразу по трем осям.
При коррекции прикуса перемещать можно отдельные единицы или их группы. При дистальной окклюзии для того, чтобы обеспечить нормальное смыкание, может выполняться выдвижение всей нижней челюсти, перемещение нижнего зубного ряда целиком.
Механизм перемещения зубов в ортодонтии
Для коррекции прикуса в ортодонтии зубам, зубным рядам, лицевому скелету и челюстным костям сообщают, передают определенные силы. Характер перемещения будет определяться видом, величиной действующей силы, точкой ее приложения, характеристиками опоры.
Виды действующих сил:
- функционально направляющие. Для их использования применяется отдельный класс ортодонтических аппаратов (с наклонными плоскостями, окклюзионными насадками, накусочными площадками и т.п.). Такая коррекция предполагает, что для выравнивания будет использоваться собственная сократительная сила жевательных мышц;
- механические. Обеспечивают структурные изменения в строении зубного ряда, могут быть первичными или вторичными. Первичные обусловлены строением ортодонтического аппарата (винта, лигатуры, эластичного кольца, пружины). Их упругие, эластичные свойства, сила сжатия или натяжения используются для постепенной коррекции положения единиц или участков зубных рядов.
Действующие силы могут быть вне- и внутриротовыми. При ортодонтической коррекции с помощью брекетов используются первичные внутриротовые силы, которые действуют в трех направлениях: трансверсальном, вертикальном, саггитальном, с дополнительной возможностью поворачивать зуб вокруг оси, выполняя его ротацию.
Действие таких сил обеспечивает использование эластичных тяг четырех классов:
- с направлением усилия вдоль одного зубного ряда для мезиального и дистального перемещения;
- с межчелюстным действием, которое позволяет смещать нижний ряд мезиально, а верхний дистально, опираясь на дополнительные ортодонтические конструкции (брекеты, коронки, кнопки);
- с межчелюстным действием для дистального смещения нижнего ряда и мезиального перемещения верхнего ряда, с использованием опор, установленных у первых моляров верхней челюсти и клыков нижней челюсти;
- с трапециевидным действием, при котором кольца устанавливаются крест-накрест и используются для коррекции вертикальных нарушений окклюзии.
Внеротовые силы применяются реже. Их действие обеспечивают специальные аппараты: лицевые дуги, подбородочные пращи, резиновые тяги, опирающиеся на упор, закрепленный в области шеи или лба, обеспечивающие воздействие вторичной силы на зубы. Аппараты, использующие внеротовые силы и такие способы перемещения, применяются при сложных, сочетанных патологиях, когда нужно не только выравнивание зубных рядов, но и коррекция положения челюстей относительно друг друга.
Внутриротовая сила может быть межчелюстной, если нужно обеспечить взаимное перемещение зубных рядов, групп, отдельных единиц. Чтобы применять такие силы при коррекции, используют более сложные ортодонтические аппараты. Обычно один из зубных рядов служит опорой, а второй испытывает нагрузку под действием аппарата.
Для более эффективного и щадящего перемещения зубов ортодонтическое лечение должно использовать малые, слабые силы. Их величину подбирают так, чтобы давление на периодонт не было избыточным, чтобы исключить нарушения гемодинамики, травматизацию тканей. Перемещение зуба не должно провоцировать избыточной подвижности. Процесс должен быть контролируемым, прогнозируемым, безопасным.
Стоматологи клиники «ДентоСпас» отмечают, что при использовании малых сил результат коррекции оказывается еще и более стабильным: новое положение зубов является устойчивым, риск повторного развития патологии минимален.
Перед началом лечения стоматологических пациентов с хроническими изменения стоматологического статуса, крайне важно обеспечить тщательный процесс диагностики имеющихся нарушений и оценить все возможные риски, ассоциированные с теми или иным видом ятрогенных вмешательств. В данной статье будет описан клинический случай лечения пациентки с врожденной формой множественной адентии, которая предварительно была реабилитирована посредством классических металлокерамических протезов. В ходе ее осмотра было диагностировано не только признаки патологической стираемости передних зубов, но и признаки множественных сколов керамики. Внешний вид пациентки был компрометирован за счет имеющейся огромной диастемы. В данной статье мы опишем, как метод ортодонтической интрузии, являясь одним из составляющих алгоритма комплексного лечения, позволил добиться эстетических, функциональных и биомеханически благоприятных результатов реабилитации.
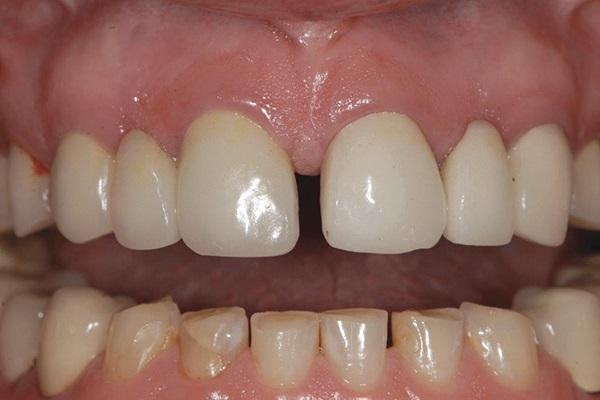
Обзор клинического случая
Соматически здоровая 45-летняя женщина обратилась за стоматологической помощью по поводу имеющихся у нее множественных эстетических и функциональных проблем. Ей не нравился внешний профиль ее улыбки, вид и форма зубов, а также факт наличия диастемы между центральными резцами (фото 1). Кроме того, пациентка отмечала снижение высоты коронок нижних передних зубов за последние несколько лет (фото 2), а также признаки сколов керамики в области коронок на дистальных зубах (фото 3). Ей казалось, что ее десна обнажаются слишком широко в области дистальных зубов верхней челюсти, и она решила заместить имеющиеся дефектные металлокерамические конструкции новыми, но уже с опорой на имплантатах (фото 4). Пациентка также отметила, что местная анестезия для нее является неэффективной из-за «выраженной и переплетенной иннервационной сетки», и в общем – она очень боится стоматологов из-за негативного опыта, полученного в юношеском возрасте.
Фото 1. Вид с ретрактором до лечения.
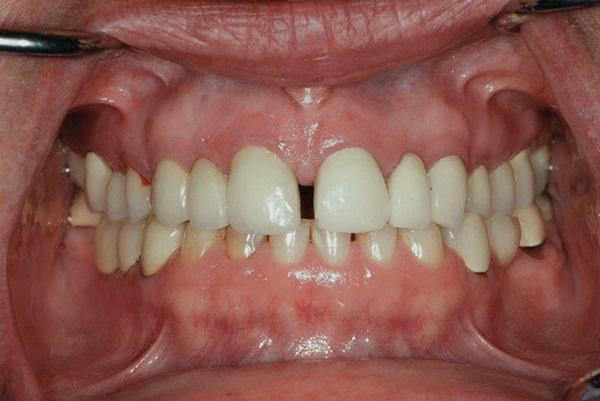
Фото 2. Признаки выраженной патологической стираемости передних зубов нижней челюсти.
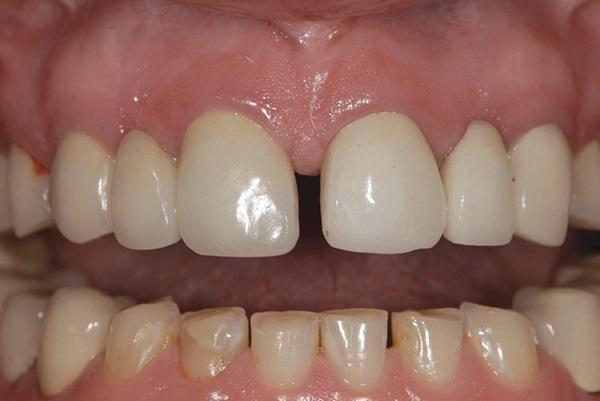
Фото 3. Окклюзионный вид нижней челюсти: признаки патологической стираемости и сколов керамики.
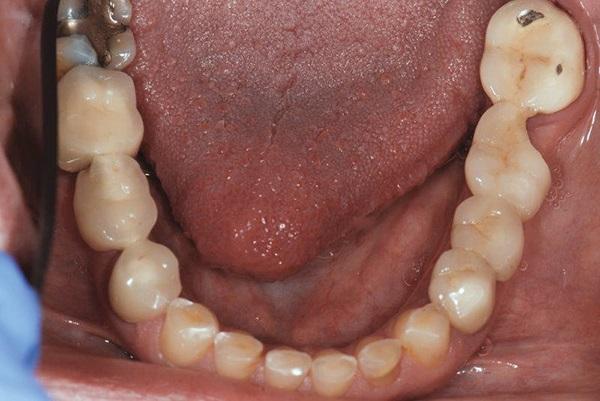
Фото 4. Вид улыбки пациентки до лечения.

Соматический и стоматологический анамнез
Общесоматических факторов, влияющих на процесс лечения, у пациентки обнаружено не было. Также она не принимала никаких медикаментов, которые потенциально могли бы увеличить риск развития каких-либо осложнений. Сама пациентка жаловалась на то, что в ходе предыдущих визитов она часто страдала от боли непосредственно в ходе лечения. Ранее она была реабилитирована посредством металлокерамических конструкций, которые позволили восстановить область дефектов зубного ряда в месте врожденно отсутствующих зубов. Протезы на верхней челюсти были установлены около 20 лет назад, а на нижней – около 10 лет назад. Кроме симптомов патологической стираемости передних зубов нижней челюсти, у больной не отмечалось никаких других нарушений в области височно-нижнечелюстного сустава.
Диагностика, оценка риска и прогноз
Пародонтальная оценка: В ходе зондирования тканей пародонта глубина карманов не превышала 3 мм, участки кровотечения были отмечены лишь вокруг отдельных зубов. Областей рецессии, чрезмерной подвижности или слизисто-десневых дефектов отмечено не было. Диагноз: умеренная потеря горизонтальной составляющей пародонтального прикрепления (
Виды ортодонтического перемещения зубов
Стоматология
В зависимости от направления действующей силы перемещение зубов может быть наклонно-вращательным (см. рис. 149,150), корпусным (см. рис. 152), к которому относят и вертикальное, т.е. зубо-альвеолярное удлинение или укорочение (см. рис. 153—156) и ротационным (вращение вокруг продольной оси, см. рис. 157).
Одним из самых распространённых видов ортодонтического перемещения является наклонно-вращательное. При этом движении зуб перемещается не корпусно, когда сохраняется параллельность со своей исходной продольной осью, а коронка с частью корня накло-няется в направлении действующей силы, в то время как апикальная часть корня смещается в противоположном направлении. Таким образом, образуются 4 зоны тканевых преобразований: две зоны давления (см. рис. 149,6 — зоны 1 и 4) и две зоны тяги (см. рис. 149,6 — зоны 2 и 3). К указанному виду движений относится вестибулооральный наклон (торк или инклинация) и мезиодистальный (ангуляция).
При таком виде движения определённое место в корне зуба не перемещается и вокруг него происходит вращение (см. рис. 150, а — 0). Расположение оси вращения зависит от ряда обстоятельств: места приложения силы к коронке, её клинической высоты, величины действующей силы, анатомического строения лунки. Но чаще всего ось вращения находится между средней и апикальной третью корня (см. рис. 149, б, в и 150, а). В этой точке периодонтальная щель сохраняет свою исходную величину, ткани периодонта не сдавливаются и, следовательно, не происходит перемещения. Если проследить от этой точки «0» (см. рис. 150, а) в сторону шейки и верхушки зуба до точек соприкосновения корня со стенкой лунки, то отчётливо видно, что степень сдавливания периодонта постепенно увеличивается (см. рис. 150, а — 2 и 6).
При изучении топографических взаимоотношений зуба в альвеоле на поперечном разрезе в области шейки (см. рис. 150, б) видно, что корень соприкасается со стенкой лишь на небольшом участке (см. рис. 150, б — 1). На рядом расположенных участках (рис. 150, б — 2) прослеживается весьма незначительное сдавливание периодонта, а в точке 0, которая является центром сопротивления или вращения, оно вообще отсутствует.
Для корпусного перемещения зуба необходимо создать такое усилие, чтобы его равнодействующая проходила через центр вращения или, по крайней мере, в непосредственной близости от него (рис. 142,152). Решение этого вопроса может быть двояким: первое — пе-реместить точку приложения силы ближе к центру вращения, что трудно сделать непосредственно в отношении корня, но можно удлинить жёсткое крепление с вестибулярной стороны применяемого аппарата по направлению к верхушке корня, создав пару сил; второе — создать путём сочетания двух аппаратов пару противоположно действующих сил, равных по величине. Например, если при ретрузии переднего зуба прилагается усилие какого-либо съёмного аппарата в области шейки к перемещению его лабиально, то можно создать второе усилие ближе к режущему краю с вестибулярной стороны, направив действие силы в оральную сторону.
Тканевые изменения при вертикальных перемещениях зубов подчинены общим закономерностям, а именно при нагрузке по оси зуба в направлении верхушки корня на дне лунки происходит резорбция костной ткани, а при обратном действии — вытяжении зуба — образование новой кости там же. Следует отметить, что при интрузии нежелательно проводить одновременно и экструзию соседнего, так как последняя будет преобладать.
Зубоальвеолярное удлинение («вытяжение», экструзия) под действием ортодонтических аппаратов планируется чаще всего в отношении боковых зубов при лечении глубокого прикуса или в отношении фронтальных зубов при лечении открытого прикуса, а также при устранении супра- или инфраокклюзии отдельных зубов. Под действием силы тяги происходит построение новой кости в области гребня альвеолярного отростка (т.е. у краёв лунки), дна альвеолы (см. рис. 153, 154) и всей её внутренней поверхности.
Экструзия одно-, дву- и многокорневых зубов происходит по одним и тем же законам, только у двух последних групп зубов наглядно обнаруживается образование новой кости у купола межкорневой перегородки (см. рис. 153, б — IV). Во всех случаях кость образуется и на краях альвеолы. Тканевые преобразования идентичны как при вытяжении зубов механически действующими аппаратами, так и при функционально направляющих; отличие может быть только в количественном отношении. После экструзии, как правило, требуется небольшая коррекция контуров десны, а иногда и костной лунки.
Зубоальвеолярное укорочение (погружение, вколачивание, интрузия) может быть прямым, чисто вертикальным или с наклоном в зависимости от точки приложения силы. Практическое применение этого вида перемещения зубов имеет место в отношении передних зубов при лечении глубокого прикуса и в отношении боковых зубов при исправлении открытого прикуса. При увеличенном давлении (действие ортодонтического аппарата) периодонт сдавливается в основном в области верхушки корня (зона давления) и меньше по остальной внутренней поверхности лунки и согласно этому происходит резорбция костной ткани (рис. 156).
Особое положение создаётся в межкорневых перегородках, на поверхности которых возникает широкая зона давления и резорбируется не только их купол, но и вся поверхность (см. рис. 156, IV). На фронтальном гистологическом срезе в области двух резцов, один из которых подвергался интрузии (рис. 155), перегородка вблизи последнего была сдавлена. На балочках губчатой кости, лежащих сразу под циркулярной связкой, изменений не отмечено, а на более глубоких заметно небольшое количество остеокластов. Соответственно перемещению перегородки периодонтальное пространство смещаемого зуба на стороне тяги было на треть шире, чем у соседнего. Пришеечная связка у перемещаемого зуба опущена, а у симметричного зуба — приподнята.
Н. В. Гнали
д. м. н., профессор, заведующий кафедрой стоматологии детского возраста СГМА, главный врач стоматологической клиники «МАКСИМА»
Основная цель клинической классификации, помимо систематизации знаний, — помощь врачу в установлении диагноза, планировании лечения, прогнозировании результатов. Оценивая существующие классификации острой травмы зубов (далее ОТЗ), можно отметить две тенденции в их составлении: первая — стремление описать все разновидности ОТЗ, состояние пульпы, периодонта, возможные осложнения, вторая — желание упростить классификацию, включив в нее наиболее часто встречающиеся повреждения.
Формат статьи не позволяет нам привести упомянутые классификации полностью, ограничимся лишь некоторыми замечаниями. Недостатком классификации, предложенной болгарскими авторами Сл. Давыдовым и 3. Пеневой (1964), по нашему мнению, является включение в нее раздела «Травматические периодонтиты», что не соответствует общепринятой классификации периодонтитов, в которой выделены острый, хронический периодонтит и хронический периодонтит в стадии обострения.
Термин «травматический» указывает только на причину возникновения периодонтита, а не на его течение. Введенные авторами нозологические формы «Расшатывание зубов без вывиха», «Разрыв сосудисто-нервного пучка без расшатывания зубов» являются не видами травмы, а ее последствиями.
В классификации, разработанной В. Ф. Василевской (1970), выделены виды переломов коронок в зоне эмали и дентина по признаку просвечивания пульпы, что представляется нам довольно условным ввиду одинакового лечения данной патологии. По нашему мнению, нецелесообразно введение в раздел «Комбинированная травма» одномоментных, но разных по форме повреждений двух-трех зубов одного больного. Помимо этого, в классификации учтены не все виды комбинированных повреждений зуба.
Крайне затруднительно использование на практике классификаций, предложенных Г. М. Иващенко (1963) и А. М. Константиновым (1985), ввиду несистемного и неполного перечисления нозологических форм травм. Так, Г. М. Иващенко не включил в рабочую классификацию определения вида и уровня линии перелома зуба, что необходимо знать при планировании лечения. А. М. Константинов использует не клиническую, а метрическую оценку повреждений — «Отлом 1/з или 2/з коронки».
Это достаточно сложно определить из-за разной величины, формы и локализации отколовшейся части; кроме того, эти сведения не являются определяющими при планировании лечения. Неприемлемо, по нашему мнению, выделение «осложненного» и «неосложненного» перелома корня, поскольку это предполагает объединение травмы как таковой с ее последствиями.
Одной из последних является классификация, разработанная В. В. Рогинским (1987). По нашему мнению, нет оснований усложнять классификацию указанием степени сформированности корня травмированного зуба. Не следует также вносить в классификацию как нозологическую форму сотрясение зуба, так как диагностировать его на основании признаков, предложенных автором, невозможно.
Некроз пульпы, выделенный автором (класс I—II, тип 3), является следствием травмы, а не нозологической формой.
В нашей стране наиболее известна классификация Н. М. Чупрыниной, опубликованная в последней редакции в 1993 г. (Чупрынина Н. М. , Воложин А. И. , Гинали Н. В. Травма зубов, 1993). В данной классификации, в частности, отдельно рассматриваются вывихи со смещением зуба в сторону рядом стоящего и поворот зуба по оси.
По нашему мнению, зуб физически не может повернуться по оси и тем более сместиться в сторону соседнего без предварительной экструзии, которая в данной классификации также рассматривается как самостоятельная форма вывиха. Кроме того, имеет место авторская трактовка понятий «сочетанная» и «комбинированная» травма, что противоречит общемедицинским представлениям в этой области. И, наконец, выделяется категория «травма зачатка».
Поскольку зачаток не является полноценным зубом и не может быть травмирован непосредственно, рассмотрение данной нозологии в классификации острой травмы зубов неоправданно.
Известна классификация ВОЗ, в которой выделено 8 классов ОТЗ:
- Класс 1. Ушиб зуба с незначительными структурными повреждениями.
- Класс 2. Неосложненный перелом коронки зуба.
- Класс 3. Осложненный перелом коронки зуба.
- Класс 4. Полный перелом коронки зуба.
- Класс 5. Коронково-корневой продольный перелом.
- Класс 6. Перелом корня зуба.
- Класс 7. Вывих зуба (неполный).
- Класс 8. Полный вывих зуба.
Классификация, созданная Jacobsen (1981), проста и доступна для практических врачей. Однако наибольшее распространение за рубежом получила классификация Andreason et all (Andreason J. O., Andreason F., Andreason L., Textbook and Color Atlas of the Traumatic Injuries to the Teeth, 2007):
- Перелом коронки.
- Перелом в пределах эмали.
- Перелом в пределах эмали и дентина.
- Простой коронко-корневой перелом в пределах эмали дентина и цемента.
- Перелом в пределах эмали, дентина и пульпы (рис. 1).
- Полный коронко-коронковый перелом в пределах эмали, дентина, пульпы и цемента (рис. 2) .
Рис. 1. КТ, визуализация зуба 11, MPR; перелом в пределах эмали, дентина и пульпы.
Рис. 2. КТ, визуализация зуба 22, сагиттальный реформат и объемный рендеринг; полный коронко-коронковый перелом в пределах эмали, дентина, пульпы и цемента.
- Перелом корня.
- Перелом корня в пределах цемента, дентина и пульпы (рис. 3) .
Рис. 3. КТ, визуализация зуба 21, MPR; перелом корня в пределах цемента, дентина и пульпы.
- Повреждение тканей периодонта.
- Ушиб.
- Подвывих (сублюксация).
- Вывих со смещением (латеральная люксация, рис. 4, 5) .
- Интрузия (вколоченный вывих).
- Экструзия (вывих с выдвижением из лунки, рис. 6 ).
- Полный вывих (авульсия, рис. 4 ).
Рис. 4. КТ, визуализация зуба 21, MPR; вывих со смещением (латеральная люксация) зуба 21, полный вывих (авульсия) зуба 22.
Рис. 5. КТ, визуализация зуба 21, MPR; вывих со смещением (латеральная люксация) отломка зуба 21 (сагиттальный реформат) и зуба 11 (корональный реформат), перелом альвеолярного отростка в области альвеолярной части небной кортикальной пластинки (аксиальный реформат).
Рис. 6. КТ, визуализация зуба 42, MPR; вывих со смещением, экструзия (вывих с выдвижением из лунки).
- Повреждение пульпы и тканей периодонта.
- Отдаленный результат: зуб с невитальной пульпой, но без деструкции костной ткани в периапикальной области (рис. 7) .
Рис. 7. КТ, визуализация зуба 23, MPR; травма три года назад, облитерация средней и апикальной трети корня.
В последние годы стоматология как наука и прикладная отрасль медицины активно развивается, в повседневную практику внедряются новые технологии, перенимается мировой опыт. В связи с этим нам представляется возможным рекомендовать к использованию в нашей стране классификацию Andreason и международную терминологию. Ниже приводится перечень и транскрипция терминов, используемых в зарубежной литературе при описании состояний, связанных с травмой зубов.
- Фрактура (fractura) — перелом.
- Сублюксация (subluxation) — подвижность без смещения, подвывих.
- Люксация (luxation) — вывих зуба или смещение отломка зуба.
- Люксация латеральная — боковое смещение с фрактурой стенки лунки.
- Экструзия (extrusion) — выдвижение из лунки.
- Интрузия (intrusion) — вколачивание, вколоченный вывих (рис. 8) .
- Авульсия (avulsion) — «полная люксация», полный вывих с экстракцией зуба.
- Контузия (contusion) — ушиб мягких тканей.
- Абразия (abrasion) — ссадина.
- Ляцерация (laceration) — разрыв, рассечение.
- Инцизия (incision) — разрез, порез.
- Пенетрация (penetration) — ранение мелким предметом с фиксацией его в тканях.
- Мальформация (malformation) — порок развития, характеризующийся изменением формы и структуры; нарушение морфогенеза.
- Диляцерация (dilaceration) — искривление корня под большим углом или искривление коронки относительно корня (рис. 9) .
- Инфламация (inflamation) — дословно «возгорание», воспаление, острое воспаление.
- Экзацербация (exacerbation) — дословно «возмущение», обострение хронического процесса.
Рис. 8. КТ-визуализация коронковой части зуба 11 в состоянии интрузии, взрослый пациент, в анамнезе травма молочного резца в детстве.
Рис. 9. КТ-визуализация зачатка 11, состояние после травмы молочных резцов; после авульсии резцов зачаток зуба 11 развивается в состоянии диляцерации; травма спровоцировала развитие фолликулярной кисты от зачатка 11.
Обследование больного с травмой зубов проводит стоматолог-терапевт. Он же лечит больного, в случае необходимости привлекая хирурга, ортодонта, ортопеда. Обследование состоит из выяснения жалоб пострадавшего, анамнеза (опрос), определения общего состояния больного и состояния пародонта в области травмированного зуба, анализа полученных данных, установления диагноза и выработки плана лечения.
До недавнего времени радиодиагностика (рентгенодиагностика) в стоматологии считалась дополнительным методом исследования, однако при исследовании травмированных зубов этот вид исследования всегда был необходим и актуален. Поэтому в отношении травмы зубов можно сказать, что радиодиагностическое исследование обязательно во всех случаях травмы.
Максимум информации о состоянии и положении травмированного зуба, а также о степени повреждения окружающей костной ткани дает компьютерная томография (КТ), выполненная на специализированном челюстно-лицевом томографе с конусной коллимацией луча.
Исследование с помощью спиральных и последовательных компьютерных томографов крайне редко используется в стоматологии, особенно в детской практике, из-за высокой лучевой нагрузки и низкой разрешающей способности приемников изображения. Однако конусно-лучевые КТ с единым плоскостным сенсором предназначены специально для исследования челюстно-лицевой области.
Аппараты такого класса обеспечивают высокое качество изображения, а лучевая нагрузка составляет всего 30—60 микрозиверт (0,03—0,06 мЗв, что в 2—3 раза меньше, чем, например, при обычной рентгенографии придаточных синусов носа), поэтому данный метод не имеет прямых противопоказаний для применения в детской стоматологии.
Если отсутствует возможность сделать компьютерную томограмму, необходимо провести полипозиционную внутриротовую рентгенографию. В зависимости от принадлежности зуба к сектору интра-оральные снимки делают в прямой (орторадиальной) и косой (эксцентрической) проекциях.
При этом не следует забывать, что, во-первых, исследование проводится при выраженном болевом синдроме, изменении конфигурации окружающих зуб тканей и, во многих случаях, при контаминации окружающей слизистой оболочки кровью.
Во-вторых, чтобы избежать проекционного искажения при съемке однокорневых зубов, необходимо располагать приемник изображения параллельно вертикальной оси исследуемого зуба. В связи с этим мы рекомендуем проводить максимально бесконтактное и аподактильное позицио-нирование с параллельным положением оси зуба относительно плоскости сенсора или пленки (ортогональная проекция).
При работе с радиовизиографом это легко осуществляется с помощью стандартного позиционера. Если при исследовании используется пленка, ее необходимо фиксировать в пленкодержателе (film-fixer) или удерживать за край чехла зажимом типа москит.
При сочетанной травме проводят панорамную томографию зубных рядов (ортопантомографию), однако при изолированном поражении одного или нескольких зубов фронтального отдела данный метод исследования следует считать неинформативным.
Первоначально необходимо определить качество рентгенограммы: контрастность, резкость, проекционные искажения (удлинение, укорочение зубов). Расшифровывать снимок следует с учетом этих данных или сделать новый снимок, избежав допущенных ранее ошибок.
Следует провести анализ тени зуба, обратив внимание на очертания коронки и корня зуба, наличие в коронке полости, пломбы, ее дефектов (нависающие края, неплотное прилегание к стенкам полости). При изучении снимка выявляют размер, форму, расположение полости зуба, наличие в ней дентикля или внутриканальной гранулемы, расположение и величину устьев каналов.
По рентгенограмме определяют состояние корня: длину, форму, контуры, ширину канала, величину апикального отверстия, которые характеризуют степень сформированности корня, выявляют физиологическую или патологическую резорбцию корня. Необходимо обращать внимание на состояние пространства периодонтальной связки и замыкающей твердой пластинки альвеолы (lamina dura), отслеживать ее целостность, конфигурацию и соответствие анатомической форме.
Следует оценить состояние костной ткани, окружающей зуб, очертания вершин межзубных перегородок, соотношение их с эмалево-цементной границей, целостность, протяженность, оценить конфигурацию костного рисунка, выявить наличие патологических изменений и определить их характер. Лучевую диагностику проводят непосредственно в момент обращения, через несколько месяцев, а также, в ряде случаев, через сутки после травмы.
Повторные идентичные рентгенограммы травмированного зуба, сделанные через различные промежутки времени, необходимы не только для динамического наблюдения за репаративными процессами, но и для уточнения диагноза. Это связано с тем, что непосредственно после травмы (несколько часов), если не наблюдается выраженной подвижности или изменения положения коронковой части зуба, линия перелома может не визуализироваться. С течением времени происходит смещение отломка, связанное с усилением отека окружающих тканей и механического воздействия на коронку при жевании, щель между отломками расширяется и становится отчетливо заметной на снимке (рис. 10) .
Рис. 10. Внутриротовые снимки зуба 21: а — через час после травмы, б — через сутки.
Несмотря на стремительное развитие технологий и совершенствование методов лечения, острая травма зубов по-прежнему остается актуальной проблемой стоматологии. Ни предвидеть, ни принять какие-либо меры для предотвращения ситуаций, провоцирующих травму зубов, практически невозможно. В связи с этим прогноз при лечении ОТЗ в значительной степени зависит от своевременно и верно поставленного диагноза, на основе которого будет выбран оптимальный метод лечения.
Ортодонтическое вытяжение зубов, у которых есть риск развития заболевания периодонта, имеет место быть. Однако преимущество стоматологической имплантологии на сегодняшний день должно быть достигнуто не только за счет выживаемости остеоинтеграции, но и с эстетической точки зрения.Согласно Misch и др. (1) замена центрального резца на верхней челюсти является сложной процедурой в стоматологической имплантологии. В междисциплинарном лечении таких случаев у взрослых пациентов с имплантатами следует учитывать ортодонтическое лечение, особенно ортодонтическую экструзию, которая может принести много преимуществ как при коррекции выравнивания зубов, так и при коррекции регенерации тканей периодонта. В своем систематическом обзоре Mohamed Korayem и др. (4) изучали более 79 уникальных статей, описывающих преимущества создания места для имплантатов путем ортодонтической экструзии, поскольку их заключение, основанное на доступной литературе, заключается в том, что ортодонтическая экструзия не восстанавливаемого зуба до размещения имплантата представляется ценной альтернативой обычному хирургическому способу его увеличения.

Author: Dimitar Filtchev
Ортодонтическая экструзия зубов
Факторами, которые обеспечивают успешность постановки одного ортодонтического имплантата, являются количество доступной кости, тип мягких тканей, правильное расположение имплантата, временная реставрация, конструкция абатмента и окончательная реставрация короны (2,12, 14,15,19,20). Достижение идеального вида ткани часто считается самым сложным аспектом этого восстановительного процесса (17,18). Существует много исследований, которые поддерживают использование ортодонтической экструзии в качестве подхода к лечению, которое может обеспечить значительный прирост как альвеолярной кости, так и мягких тканей перед размещением имплантата. Такие случаи показывали, что экструзия создает оптимальное место для размещения имплантатов с улучшенной эстетикой и здоровыми тканями. Это наиболее эффективный и минимально инвазивный способ. Хотя остеоинтегрированные имплантаты показали стабильное улучшение с точки зрения их применения в случаях потери зубов, качество и количество альвеолярной кости и десневых тканей остаются определяющими факторами для прогноза восстановления после имплантации. Успех реабилитации зависит от остеоинтеграции имплантата, здоровья твердых и мягких тканей и гармонии с естественными зубами.
В своем клиническом докладе Stephen Chu и Denis Tarnow (14) приводят основные концепции ортодонтической экструзии и подчеркивают новую диагностическую классификацию анатомии периодонта перед лечением, обеспечивая лучшее понимание ортодонтических и биомеханических принципов и методов, которые следует выбирать на основе анатомических соображения для каждого пациента. Были классифицированы различные типы реакции мягких тканей на ортодонтическую экструзию и они описаны следующим образом:
Тип 1: Увеличение ширины прикрепленной десны и общей ширины мягких тканей.
Тип 2: Увеличение общей ширины мягких тканей без изменения ширины прикрепленной десны.
Тип 3: Ширина прикрепленной десны и общая ширина мягких тканей остаются неизменными.
В заключение авторы заявили, что освоение методов ортодонтической экструзии является неоценимым дополнением к междисциплинарной практике, поскольку они дают предсказуемые результаты для врачей и пациентов. Еще одна интересная статья, которая дает нам указания относительно ортодонтического лечения перед постановкой имплантатов, — это работа Maurice и Henry Salama’s (5), которая предложила классификацию, систематизирующую широкий диапазон регенеративного потенциала извлеченных топографических участков. Они предлагают нам 3 типа извлеченных участков и важные соображения, с которыми они сталкнулись.
Создание места для имплантата
Современный подход к достижению оптимальных эстетических и восстановительных результатов требует знаний в постановке диагноза, координации и выполнении сложной междисциплинарной помощи. Создание места для имплантата с использованием ортодонтической экструзии требует понимания многих важных концепций и принципов как ортодонтии, так и пародонтологии.

Фото 1. Изначальная ситуация у пациента
В этом случае при первом посещении у пациента было острое воспаление и была назначена антибактериальная терапия. На следующем этапе выполняли удаление зубных отложений и проводилизондирование, затем пациенту были даны инструкции по гигиене полости рта. Были сделаны две основные фотографии: одна фронтально с максимально широкой улыбкой и видимыми зубами, а другая фотография верхней челюсти с убранными губами и черным контрастом (Flexipalette, Smile Line Powered by StyleItaliano). Короткое видео было снято с пациентом. Врач попросил его улыбнуться из состояния покоя до максимальной позиции улыбки. В спонтанном разговоре пациент также выразил свои ожидания, заботы и мнение об окончательном эстетическом результате лечения зубов.

Фото 2. После начального периодонтологического лечения

Фото 3. После этого было проведено эндодонтическое лечение выдвинутого зуба, и на всех зубах верхней челюсти были установлены брекеты с мягкой лигатурой. Выдвинутый зуб был снабжен круглой проволокой 14 CuNiTi. Брекет экстрадированного зуба помещался на 1 мм более апикально каждые две недели и выполнялась его активация. Когда необходимо, брекет на экстрадированном зубе был удален. Зубы, прилегающие к экстрадированному, блокировались лигатурой.

Фото 4. Ортодонтическое выдвижение благодаря апикальному перемещению брекета. Экструзия производилась до тех пор, пока на коронке не было больше пространства, чтобы разместить брекет.

Фото 5. Перед извлечением зуба после ортодонтического лечения был сделан рентген, который показал вертикальное увеличение кости на 1 см после ортодонтического выдвижения.

Фото 6. Мягкие ткани после экстракции: окклюзионный и фронтальный вид.
Положение края резца определялось в соответствии с эстетическими правилами и предпочтениями пациента. Положение будущей улыбки определялось с помощью программного обеспечения для проектирования улыбок VisagiSmile, которое использует чтение лица, а также психологические особенности и пожелания пациента в соответствии с концепцией Visagismа.

Фото 7. Мостик, усиленный адгезивным волокном после извлечения.
Была проведена периодонтальная терапия, и через 2 месяца была запланирована операция имплантации.

Фото 8. 3D конусно-лучевое сканирование перед операцией. Для оценки твердой ткани было сделано конусно-лучевое сканирование.

Фото 9. Размещение имплантатов.
Фиксация имплантата
Хирургическая процедура начиналась с крестообразного разреза и отслоения слизисто-надкостничного лоскута. Вся толщина десневой ткани была отслоена с помощью лоскута. Первое просверливание кости было необходимо для взятия материала на биопсию. Материал был направлен на гистологическое обследование. Была произведена фиксация имплантатов (TM; Zimmer Biomet, Warsaw, IN, USA), они имели диаметр 4,1 мм и длину 11,5 мм и помещались в соответствии с рекомендованным протоколом, с минимальным крутящим моментом 20 Н · см. Вертикальное расположение имплантатов было определено на 2-3 мм от будущего эмалево-цементного соединения, а платформа имплантата не была размещена в соответствии с анатомической структурой кости.

Фото 10. Стабильность имплантатов оценивали с использованием ультразвукового метода в единицах ISQ измерительного прибора (Osstell Mentor, Integration Diagnostics, Göteborg, Sweden) во время операции. Два измерения проводились с помощью динамометрического ключа, с вестибулярной и медиальной стороны, и регистрировалось среднее значение.

Фото 11. Восполнение тканей вокруг имплантатов костным материалом.

Фото 12. Швы вокруг заживающих абатментов.
Швы были удалены на 10-й день после операции.

Создание временных коронок
Проектирование на CAD / CAM первых временных коронок.
Непосредственную предварительную оценку выполняли, как только была достигнута первичная стабильность всех имплантатов (35 Н · см или более, ISQ выше 55). Временные абатменты были отсканированы в полости рта с помощью цифрового внутриротового сканера (Bluecam, Cerec, Dentsply Sirona). Рабочее поле было изолировано стерильным коффердамом. Порошок CEREC Powder следует осторожно наносить на абатменты и соседние зубы. Зубы были точно сканированы и соотнесены в программном обеспечении CEREC.
Форма реставрации была разработана с использованием CEREC 4.0 и отфрезерована в фрезеровочном агрегате CEREC.

Фото 14. Профиль первых временных коронок.
Блоки Lava Ultimate использовались для изготовления коронок. Конструкция была протестирована и затем закреплена (зацементирована) вне полости рта композитным цементом (Choice, Bisco).

Фото 15. Временные коронки в полости рта. Реставрация была вне окклюзии. Высота соответствовала эмалево-цементному соединению соседних зубов.

Фото 16. Профиль десны после снятия временных коронок. Первая временная реставрация была снята спустя два месяца, и были созданы новые временные коронки. Вертикальный уровень десны соответствовал эстетике и гармонировал с соседними зубами.

Фото 17. Вторые временные коронки.
После второго месяца были установлены вторые временные коронки, воссоздающие профиль будущей реставрации.

Фото 18. Профиль десны после снятия вторых временных коронок. Фронтальный вид.

Фото 19. Вид мягких тканей с окклюзионной поверхности.
Постановка постоянной конструкции
После формирования индивидуально воссозданного профиля была установлена постоянная конструкция с индивидуальными абатментами.

Фото 20. Окончательная конструкция, сделанная Dr. Vincenzo Musella, MDT

Фото 21. Индивидуальные абатменты.

Фото 22. Окончательные конструкции после цементировки.
Через 6 месяцев пациент был вызван для последующего визита, и имплантаты были исследованы клинически и радиологически.

Фото 23. Улыбка пациента в конце лечения.

Фото 24. Финальный результат спустя 4 года.

Фото 25. Ткани остаются стабильными спустя 4 года после лечения.

Фото 26. Каждые 6 месяцев пациент был вызван для последующего визита, и имплантаты были исследованы клинически и радиологически
a- снимок показывает имплантат 1.1
b- снимок показывает имплантат 2.1
с- панорамный рентгеновский снимок верхней челюсти
d- внутриротовой снимок

Фото 27. Биопсия, которую мы брали во время размещения имплантата, была представлена в основном пластинчатой костью, и только изредка мы могли найти тканую кость. Остеокластов не обнаружено (отсутствие резорбции), но также очень мало остеобластов. Медуллярные пространства образованы соединительной тканью с большим количеством тучных клеток. В заключение: биопсия образована довольно хорошей трабекулярной костью, пластинчатой структурой и стабильным клеточным составом.
В заключение
За последние 8 лет 18 имплантатов были установлены в эстетической зоне у 14 пациентов со средним возрастом 54 года. После экстракции зубов наблюдался средний горизонтальный и вертикальный коэффициент прироста кости. Качество кости имело 2 или 3 тип согласно Misch, а стабильность имплантата составляла в среднем 75 мкм и 40 н / см. Все имплантаты были остеоинтегрированы, и после 2 лет наблюдения вертикальный рост кости составил в среднем 0,6 мм. Все пациенты были удовлетворены «розовыми» и «белыми» эстетическим качествами. Во время процесса заживления никаких осложнений не наблюдалось. В конце второго месяца у всех пациентов был сформирован достаточный объем прикрепленной десны, который мог быть дополнительно сформирован и контурирован вторыми временными конструкциями или окончательной реставрацией.
По результатам спустя год в соответствии с критериями успеха имплантологического лечения, введенными Szmukler et al., был отмечен 100% успех. После второго месяца потери костной ткани не наблюдались, тогда как в течение года наблюдалось среднее увеличение кости на 0,34 мм. Все имплантаты были идеально остеоинтегрированы и не было никакой потери костной ткани или ремоделирования мягких тканей после 4-летнего периода.
В представленном клиническом случае удалось достичь прироста костной ткани в 1 см. Основным преимуществом этого метода является то, что качество и количество кости получают только посредством ортодонтической экструзии без серьезных хирургических вмешательств. Экструзия позволяет обеспечить достаточный объем кости для размещения имплантатов и хорошего эстетического состояния. Еще большее биологическое значение имело то, что благодаря этой медленной и постепенной экструзии был достигнут прирост кости вокруг соседних боковых резцов. Это позволило сохранить их в естественном состоянии.
Ортодонтическое вытяжение зубов
Вывод: ортодонтическое вытяжение зубов, подлежащих к удалению, перед размещением имплантатов является очень хорошей альтернативой хирургическому наращиванию тканей в создании места для имплантата.
Перевод выполнен Филановичем С. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
1. Single tooth replacement: surgical considerations. In: Misch CE. Contemporary Implant Dentistry. 3rd ed. St. Louis, MO: Mosby; 2008:739
2. M. Sachiko, S. Takeshi. Case report: modality and risk management for orthodontic extrusion procedures in interdisciplinary treatment for generating proper bone and tissue contours for the planned implant. Int. J. of Implant Dent. 2015;1:26
3. Holst S, Blatz MB, Hegenbarth E, et al. Prosthodontic considerations for predictable single-implant esthetics in the anterior maxilla. J Oral Maxillofac Surg. 2005; 63(9 suppl 2): 89-96.
4. Korayem M, Flores-Mir C, Nassar U ,et al. Implant site development by orthodontic extrusion: a systematic review. Angle Orthod.2008; 78:752-760.
5. Salama H, Salama M. The role of orthodontic extrusive remodeling in the enhancement of soft and hard tissue profiles prior to implant placement: a systematic approach to the management of extraction site defects. Int J Periodontics Restorative Dent 1993;13:312-333.
6. Holst S, Hagenbart EA, Schlegel KA, Holst Al. Restoration of restorable central incisors using forced orthodontic eruption, immediate implant placement, and an all -ceramic restoration: a clinical report. J Prosthetic Dent. 2007 Oct; 98(4): 251-5.
7. Danesh-Mayer MJ, Brice Dm. Implant site development using orthodontic extrusion: a case report. N Z Dent L. 2000 Mar;96(423):18-22.
8. St. L. Rasner. Orthodontic extrusion: An adjunct to implant treatment.
9. P. M. Tondi, Fabiana A. K., Marcos R. Kuabara. Orthodontic extrusion as an Aid in oral rehabilitation.
10. J. Joo, S. Son, J. Lee. Implant site development for enhancing aesthetics of soft tissue and simplification of implant surgery using a forced eruption.
11. G J Brown, R R Welbury. Case report; Root extrusion a practical solution in complicated crown – root incisor fractures.
12. C Maiorana, S Speroni, A S Herford, M Ciccii. Slow orthodontic teeth extrusion to enhance hard and soft periodontal tissue quality before implant positioning in aesthetic area. Open dent J. 2012;6:137-142.
13. N. Bach, J. Baylard, R. Voyer. Orthodontic extrusion: Periodontal Considerations and applications.
14.M. Hochman, S. Chu, D. Tarnow. Orthodontic extrusions for implant site development Revisited: A new classification determined by anatomy and clinics outcomes. See Of Ortho. 2014
15. Buskin R, CAstelloniP, Hochstapler Jl. Orthodontic extrusion and orthodontic extraction in pre prosthetic treatment using implant therapy. Pratt Periodontics Aesthetic Dentistry. 2000 Mar ; 12(2): 213-9.
16. Mantzikos T, Shamus I. Fored eruption and implant site development : soft tissue response . Am J Orthod Dentafacial Othop. 1997 dec; 112(6); 596- 606;
17. T. Mantzikos , I. Shames. Forced eruption and implant site development; an osteology response. Am j Dentafacial orthop. 1999 May; 115(5):583-91.
18. Kaitsas R, Pauline MG, Paologne G. Guided orthodontic regeneration: A tool to enhance conventional regenerative techniques in implant surgery. Int Orthod. 2015 dec; 13(4):539-54.
19.OOsterkamp BC, Polder Bj. Orthodontic extrusion preliminary to impalntology in aesthetic zone. Ned Tijdschr Tandheelkd.2015 Nov ; 122(11):585- 8.
Читайте также:

