Контактный скат краевого гребня зуба это
Опубликовано: 23.04.2024
К полостям II класса относятся кариозные полости, локализующиеся на контактных поверхностях моляров и премоляров.
Одна из причин появления полостей II класса заключается, как правило, в неудовлетворительной гигиене полости рта, в частности пренебрежением зубной нитью. Традиционным местом образования зубной бляшки служит поверхность зуба от десны до контактного пункта, поскольку оттуда ее удалить невозможно.
К полостям II класса относятся кариозные полости, локализующиеся на контактных поверхностях моляров и премоляров.
Одна из причин появления полостей II класса заключается, как правило, в неудовлетворительной гигиене полости рта, в частности пренебрежением зубной нитью. Традиционным местом образования зубной бляшки служит поверхность зуба от десны до контактного пункта, поскольку оттуда ее удалить невозможно.
Диагностика. При осмотре необходимо тщательно оценивать состояние контактных поверхностей зубов для своевременного выявления кариеса. Признаки, которые указывают на поражение контактной поверхности зуба, включают:
1) жалобы пациента на застревание пищи (чаще) или флосса (реже) в межзубном промежутке, что указывает на наличие шероховатости боковой поверхности эмали в результате деминерализации;
2) мутно-белые или сероватые пятна, расположенные под краевым гребнем и видимые при осмотре. Иногда тонким диагностическим зондом удается войти в полость со стороны межзубного промежутка;
3) контактные полости, обнаруживаемые случайно при анализе рентгеновского снимка, сделанного по другому поводу.
Практика показывает, что в большинстве случаев проходит много времени, прежде чем пациент обратит внимание на контактную полость, и визит к стоматологу часто вызван болью, характерной для глубокого кариеса или пульпита.
Своевременная диагностика кариозного поражения II класса очень важна, так как локализация и протяженность полости влияют не только на доступ при препарировании, но и на объем иссечения тканей зуба.
Препарирование. Существуют следующие виды доступа при препарировании полостей II класса:
• окклюзионный доступ с иссечением краевого гребня (препарирование по Блэку) — наиболее распространен и применяется при обширных кариозных поражениях;
• окклюзионный доступ с сохранением краевого гребня, или тоннельное препарирование («tonnel prep») — применяется только при локализации кариозной полости в области экватора и несколько ниже (т. е. между экватором и шейкой зуба). Препарирование полости проводят со стороны жевательной поверхности с сохранением краевого гребня зуба. При тоннельном препарировании затруднена проверка качества удаления кариозных тканей и велик риск случайного вскрытия пульпы;
• прямой доступ — используется при отсутствии соседнего зуба или возможности препарирования непосредственно через кариозную полость в соседнем зубе вестибулярный или язычный доступ с сохранением краевого гребня — рекомендуется при обнаружении небольшой кариозной полости с локализацией в пришеечной области апроксимальной поверхности.
При препарировании кариозных полостей II класса необходимо соблюдать следующие правила.
1. Эмаль, лишенную подлежащего дентина, необходимо удалять.
2. Стенку зуба окклюзионной поверхности, пораженную кариесом более чем на У2 расстояния от срединной фиссуры до вершины бугра, необходимо сошлифовать для последующего перекрывания композитным материалом. Это позволит предотвратить откол стенки зуба в отдаленные сроки.
3. При препарировании жевательной поверхности следует, по возможности, сохранять сужение между язычными и вестибулярными буграми — зону резистентности, которая обеспечит зубу после пломбирования достаточную прочность. Сужение формируется слегка конвергирующими вестибулярной и язычной стенками.
4. Касательная, проведенная к зубу, и стенки полости (вестибулярная и язычная) должны быть перпендикулярны.
5. Десневую стенку полости следует формировать параллельно шейке зуба: это предотвратит откол пломбы под действием жевательной нагрузки.
Этапы препарирования полости II класса с применением окклюзионного доступа.
1. Препарирование начинают с окклюзионной поверхности, установив фиссурный бор на внутренний скат краевого гребня окклюзионной поверхности и слегка наклонив его в сторону контактной поверхности. Обычно сразу возникает чувство «проваливания» в кариозные ткани.
2. Удаление тканей зуба проводят в щечно-язычном направлении в соответствии с распространением кариозного процесса, причем тонкий слой эмали, прилежащей к соседнему зубу, снимают эмалевым но жом для того, чтобы не повредить соседний зуб.
3. Поврежденный дентин удаляют шаровидным бором соответствующего размера на низкой скорости.
4. Полость формируют в соответствии с требованиями резистентности и ретенции.
Наиболее неблагоприятный вариант для сохранения тканей депульпированного зуба, пораженного кариесом — полость типа МОД (мезиально-окклюзионно-дистальная) в сочетании с доступом для эндодонтического лечения. В этом случае прочность зуба значительно снижается: если интак-тный моляр выдерживает нагрузку в 341 кг, то после эндодонтического лечения и препарирования МОД-полости эта величина составляет только 122 кг. В таких случаях рекомендуется изготовление коронки; можно провести восстановление зуба композитным материалом с обязательным иссечением и перекрыванием бугров.
Пломбирование. Правильное пломбирование полостей II класса считается одной из наиболее сложных задач: именно при восстановлении контактных поверхностей зубов возникает наибольшее количество затруднений. Это связано с тем, что в норме боковые поверхности интактных зубов плотно прилегают друг к другу, образуя так называемый контактный пункт. Для правильного моделирования контактной поверхности зуба необходимо обратить внимание на следующие элементы:
1) отверстие треугольной формы между зубами в придесневой области, которое в норме заполнено десневым сосочком;
2) собственно контактный пункт, локализующийся в области экватора;
3) контактный скат краевого гребня зуба.
Наиболее распространенные ошибки, возникающие при пломбировании полостей II класса, включают:
• отсутствие плотного контакта между пломбой и сосед ним зубом, что приводит к постоянному застреванию пищи в межзубном промежутке и травмированию межзубного сосочка;
• формирование контактного пункта в области краевого гребня зуба, а не на уровне экватора, что приводит к сколам пломбировочного материала;
• избыточное введение материала в область десневой стенки полости — создание «нависающего края», что служит причиной постоянной травмы межзубного сосочка и развития кармана в отдаленные сроки;
• отсутствие хорошей адаптации материала к десневой стенке, что приводит к развитию вторичного кариеса.
Пломбирование контактных полостей невозможно без использования различных матричных систем, матриц, межзубных клиньев и др. Применение матрицы во время пломбирования:
• способствует удержанию материала в полости во время его конденсации;
• улучшает адаптацию материала в области десневой стенки;
• обеспечивает создание правильного контура контактной поверхности;
• в ряде случаев, если матрица плотно затянута вокруг шейки зуба матрицедержателем, предохраняет полость от попадания крови и десневой жидкости.
Матрицы могут иметь различный дизайн. Матрица со специальным ушком применяется в случаях, если десневая стенка полости расположена ниже уровня десны. В некоторых случаях, при обширных разрушениях коронковой части зуба, приходится использовать матрицедержатель. Для правильного восстановления контактного пункта необходимы межзубные клинья различных размеров. Они плотно прижимают матричную ленту к тканям зуба, обеспечивая фиксацию матрицы и предотвращая образование нависающего края материала в межзубном промежутке.
Клинья бывают пластиковыми и деревянными. С помощью деревянных клиньев можно проводить «предварительное расклинивание». Клин вводят между межзубным сосочком и матрицей, обеспечивая плотное прилегание матрицы к зубу: треугольное сечение клина должно соответствовать форме и размеру межзубного сосочка. Намокая, клин разбухает и слегка раздвигает зубы.
При пломбировании полостей II класса, даже в девитальных зубах, необходимо проводить обезболивание, так как наложение матрицедержателя или введение клина болезненны для пациента.
Правильно сформированная контактная поверхность зуба ни в коем случае не может быть плоской — она имеет форму, близкую к сферической. Зона контакта между зубами должна располагаться в области экватора и чуть выше — как в интактных зубах. Распространенной ошибкой является моделирование контактного пункта на уровне краевых гребней зубов: в этом случае помимо застревания пищи в межзубном промежутке возможны сколы материала, из которого выполнена пломба. Как правило, эта погрешность связана с использованием плоской матрицы, не имеющей выпуклого контура в области экватора.
Формирование контактного ската краевого гребня осуществляется с помощью штрипсов или дисков «SofLex». Наличие ската краевого гребня предотвращает сколы материала в этой области и застревание пищи.
При пломбировании полостей II класса традиционно применяют композитные материалы класса гибридов, пакуемые композиты и амальгаму. В связи с повышенными эстетическими требованиями амальгаму используют в основном при пломбировании моляров.
Гибридные композитные материалы обеспечивают хороший эстетический и функциональный эффект при пломбировании полостей II класса, однако если разрушение контактной поверхности зуба значительно и необходим особенно плотный контакт материала и матрицы, следует использовать постериориты из-за их пакуемой консистенции. Первым слоем при работе с постериоритами следует наносить текучие материалы (особенно в придесневой области) для обеспечения адаптации материала к тканям зуба.
Применение ормокеров и упроченных компомеров также обеспечивает хороший эффект пломбирования; упроченные стеклоиономерные цементы используют при пломбировании очень мелких полостей.
Качество пломбирования полостей П класса проверяют с помощью флосса. Тестом для оценки качества восстановления контактной поверхности зуба служит затрудненное введение флосса в межзубный промежуток, свободное скольжение по поверхностям зуба и пломбы и выведение его с характерным щелчком. Если флосс застревает в межзубном промежутке или надрывается, то это указывает на наличие дефекта или нависающего края пломбы, которые необходимо выявить и устранить.

Отвечает Рыжов Артём Вячеславович ортопед, хирург, имплантологЕсли раньше при лечении кариеса зубов и его осложнений достаточно было лишь заместить дефект твердых тканей при помощи пломбировочного материала (силикофосфатные, силикатные цементы, амальгамы), то в настоящее время задачи, стоящие перед врачом, усложнились. Так, например, при лечении уже недостаточно произвести лишь замещение дефекта и восстановить анатомическую форму зуба. Необходимо также предупредить развитие осложнений (рецидивного кариеса и т. д.), восстановить, а иногда и улучшить эстетические параметры зуба, восстановить функциональную ценность зуба и его биомеханические характеристики.
Особенности реставрации жевательных зубов
При проведении эстетической реставрации боковых зубов наиболее важной задачей является восстановление их анатомической формы. Это связано с тем, что зубные ткани и ткани, окружающие зуб, составляют очень сложную биомеханическую структуру, обеспечивающую восприятие, распределение и поглощение циклической жевательной нагрузки. Зуб — это подвижная, динамическая конструктивная система, которая деформируется при возникновении нагрузки и полностью возвращается в исходное состояние после снятия нагрузки. Форма деформации коронки зуба — уменьшение ее по высоте и увеличение в диаметре. Считается, что именно посредством расширения коронки жевательная нагрузка распределяется в зубном ряду на соседние зубы.
Дефекты зубных тканей нарушают целостность биомеханической структуры, прерывая пути поглощения жевательной нагрузки, и являются концентраторами напряжений. В последующем в результате циклически повторяющихся нагрузок возникает локальная усталость зубных тканей и в местах избыточного напряжения формируются микротрещины, которые, сливаясь между собой, образуют переломы структур зуба.
Обычно пациенты с переломом стенки зуба или сколом реставрации говорят о том, что «поломка» случилась в результате незначительной жевательной нагрузки. Это действительно так, потому что усталость зубных тканей и реставрационного материала формировалась в участке избыточного напряжения в течение длительного периода, а незначительная жевательная нагрузка, спровоцировавшая сам перелом или скол, была только «последней каплей» (Радлинский С. В., 2006).
Поэтому неправильно выполненная с анатомической точки зрения реставрация может привести к развитию разного рода осложнений (сколы реставрации, откол коронки зуба и т. д.).
Восстановление контактного пункта
В своей практической работе при лечении жевательных зубов врач чаще всего сталкивается с дефектами II класса по Блэку. При этом самой сложной проблемой является восстановление контактного пункта. Напомним, что необходимо воссоздать следующие элементы: 1) контактный скат краевого гребня; 2) собственно контактный пункт; 3) отверстие треугольной формы в придесневой области, которое формируют при помощи клиньев (деревянных, пластиковых и т. п.). Собственно контактный пункт создают путем использования матриц (металлических, пластиковых и т. п.) и различных матричных систем. При этом следует учитывать толщину используемых матриц. Необходимо отметить, что если ширина естественного контактного пункта составляет около 10 микрон, то металлические матрицы имеют толщину в среднем около 35—40 микрон, а пластиковые — 50 микрон. Следовательно, важно правильно подбирать матрицы в зависимости от конкретной клинической ситуации и обязательно проводить расклинивание зубов, особенно при реставрации мезиоокклюзионнодистальных полостей, когда необходимо использовать матрицы с двух сторон зуба.
Для облегчения восстановления контактного пункта, аппроксимальных граней, для более глубокой и полной полимеризации композиционного материала были разработаны специальные устройства и инструменты [2]:
1. Светопроводящий конус — Light Tip (Denbur), который имеет 4 основных размера, изготовлен из пластика и надевается на световод полимеризационной лампы. Использование конуса позволяет проводить более глубокую полимеризацию композиционного материала в сложных для доступа областях — придесневой стенке, в местах прилегания пломбировочного материала к матрице. Кроме того, световым конусом можно прижать пломбировочный материал к внутренней поверхности матрицы и тем самым сформировать аппроксимальную поверхность зуба.
2. Инструмент Contact-Pro 2 (CEJ Dental) позволяет создавать межаппроксимальные контактные пункты на медиальной и дистальной поверхностях моляров и премоляров. Инструмент представляет собой ручку с двусторонними рабочими конструкциями из светопроводящего материала. Рабочая часть устанавливается на дно полости зуба. Эргономично расположенные световые конусы, помещенные на концах инструмента, обеспечивают подачу света в самые глубокие области полости.
3. Инструмент Optra Contact (Ivoclar Vivadent) позволяет создать из композиционного материала контактный пункт с распоркой с внутренней стороны матрицы.
4. Система LM-MultiHolder (LMInstruments) представляет собой насадки разной формы, которые сделаны из прозрачного пластика и являются светопроводящими.
5. Для восстановления контактного пункта мы в своей работе чаще всего применяем технику инкрементации, направленную на уменьшение полимеризационной усадки композита. Сущность ее заключается в следующем. Сначала устанавливается матричная система и расклиниваются зубы. Затем, после кондиционирования и нанесения адгезива, на дно и стенки полости наносится композит повышенной текучести и проводится его фотополимеризация. Вторая порция композита повышенной текучести вносится на придесневую стенку и боковые грани полости, фотополимеризация этой порции не проводится. В это время из композиционного материала вне полости рта формируется горошина, которая по размеру соответствует диаметру полости в области контактной поверхности. Полимеризация горошины проводится также вне полости, например на листе блокнота. Далее на контактную поверхность вносится готовая горошина из композита, которая фотополимеризуется вместе с композитом повышенной текучести. Затем проводится пломбирование полости вокруг этой горошины. При этом формируется маргинальный гребень толщиной примерно 1,5—2 мм. Таким образом, полость II класса переводится в полость I класса.
В результате пломбирования методикой инкрементации усадка композита на контактной поверхности происходит вне зуба. Далее можно удалить фиксирующее кольцо матричной системы для лучшего доступа к моделированию окклюзионной поверхности зуба. При реставрации используются в основном опаковые оттенки, и лишь на завершающем этапе — эмалевые цвета.
Клинический пример
Пациентка Т., 24 лет, обратилась в клинику по поводу санации полости рта.
После обследования был поставлен диагноз: зуб 25 хронический фиброзный пульпит, зуб 24 — кариес (рис. 1).
После проведения инфильтрационной анестезии Ubistesini Forte 1,5 ml, очищения поверхности зубов от пелликулы пастой «Клинт» (VOCO) был определен цвет будущих реставраций. Вначале наложен коффердам, удалена несостоятельная реставрация зуба 25 и проведено его эндодонтическое лечение (рис. 2). После установления матричной системы наложена базовая прокладка из стеклоиономерного цемента «Ионофил Моляр» (VOCO, Германия), коронка зуба восстановлена из наноигбридного композиционного материала «Грандио» (рис. 3). Хотим отметить, что наногибридный композит «Грандио» лишен ряда недостатков, присущих большинству композиционных материалов. Материал хорошо адаптируется в полости даже без применения композита повышенной текучести, а также не прилипает к инструментам, что обеспечивает комфорт в работе. Кроме того, «Грандио» имеет хорошие манипуляционные характеристики: он легко вносится в полость, прекрасно моделируется, хорошо полируется, обладает высочайшей цветостойкостью, которая достигается за счет гидрофобных свойств мономера: реставрации из «Грандио» не изменяют цвет в течение длительного времени под воздействием пищевых красителей (чай, кофе, красное вино и т. п.), а также сигаретного дыма.
Но наиболее важным преимуществом «Грандио», на наш взгляд, является то, что
такие физико-механические характеристики, как модуль эластичности и коэффициент температурного расширения, у него приближены к таковым показателям твердых тканей зуба, в отличие от других нанокомпозитов. Следовательно, риск развития осложнений, связанных с указанными физико-механическими
свойствами материалов (откол части стенки зуба в отдаленные сроки после реставрации), при использовании «Грандио» намного ниже. После реставрации 25-го зуба приступили к препарированию зуба 24. Для оценки качества проведения этапа некрэктомии использовался кариес-маркер (VOCO) (рис. 4). После промывания водой видно, что нет участков окрашенного дентина (рис. 5).
Далее установлена матричная система, проведено кондиционирование твердых тканей зуба гелем «Вокоцид» (рис. 6). После нанесения однокомпонентного адгезива «Солобонд М» в полость на придесневую стенку внесен композит повышенной текучести «Грандио флоу» (рис. 7). Затем на листе бумажного блокнота приготовлены горошины из «Грандио» оттенка А3, проведена их фотополимеризация. Эти горошины внесены в полость и фотополимеризованы вместе с композитом повышенной текучести (рис. 8). Вокруг горошин адаптирован оттенок А3 композита «Грандио» (рис. 9).
Смоделирована окклюзионная поверхность зуба 24. После удаления коффердама проведено шлифование и полирование реставраций (рис. 10).
Таким образом, благодаря наличию в арсенале врача нанокомпозита «Грандио», обеспечивающего прекрасные эстетические и прочностные характеристики реставрации, а также применению методики инкрементации можно оптимально решить проблему краевого прилегания композиционного материала в сложной для реставрации придесневой области и, следовательно, предотвратить развитие осложнений (рецидивный кариес, откол части коронки зуба и т. д.).

- Приём
- Бесплатно
Врач осмотрит вас и поставит диагноз.
Вы получите три плана лечения со сроками и стоимостью.
Перед вами вторая статья, посвященная анатомии зубов. На этот раз займемся верхним первым моляром, одним из самых красивых и в то же время сложных с точки зрения анатомии зубов. Очень мощный зуб, один из самых крупных. Является ключом окклюзии, поэтому корректное его восстановление — приоритетная задача, которую нужно решать без ошибок. Разбор этой темы потребует знания особой терминологии, разговор пойдет и о движениях нижней челюсти, и об окклюзионных контактах.
Думаю, начинающим особенно сложные специальные термины можно пока пропускать, улавливая основу, но рано или поздно каждому необходимо научиться пользоваться профессиональным языком!
На заготовке для моделирования я рисую окклюзионный компас (рис. 1) — для нас он является ориентиром, отделяющим одни элементы поверхности от других. Но также компас показывает направление движения бугров зуба-антагониста, проецируя их на жевательную поверхность. И вершины бугров не должны находиться на пути движения. Чаще всего линии окклюзионного компаса совпадают с глубокими фиссурами.

Рис. 1. Окклюзионный компас.
Итак, первым на свет появляется мезиально-небный бугор (рис. 2).

Рис. 2. Первым появляется мезиально-небный бугор 16 зуба.
Это очень мощный бугор, в мезиодистальном направлении он заполняет пространство более половины, а если быть точным, от мезиального аппроксимального края до середины дистально-щечного бугра. На схеме окклюзионного компаса мы видим зеленую линию — она показывает медиотрузионный путь мезиально-щечного бугра нижнего шестого (МЩБ 46). Поэтому вершина нашего небного бугра не должна попадать на этот путь. В то же время вершина бугра смещена к центру зуба, так как это давящий бугор, испытывающий большую нагрузку, он имеет большое основание и более округлую форму, если смотреть в мезиодистальном направлении.
Следующий бугор — дистально-щечный (рис. 3), он своим основанием вплетается в дистальный край мезиально-небного бугра, формируя при этом принципиально важный элемент — Krista Transversa (поперечный гребень).

Рис. 3. Следующий бугор — дистально-щечный.
Этот гребень огибает центральную ямку и препятствует чрезмерному смещению нижней челюсти назад за счет контакта с тем же мезиально-щечным бугром нижнего шестого. Помимо этого, мезиальный край дистально-щечного бугра граничит с латеротрузионным путем МЩБ 46 и не должен заходить за пределы этой линии (синяя линия на окклюзионном компасе).
Щечные бугры 16 защитные, поэтому более остры, вершина смещена щечно к краю (рис. 4).

Рис. 4. Защитные щечные бугры.
Мезиально-щечный — самый маленький из бугров, его краевой гребень идет параллельно центральной фиссуре, резко закругляясь, переходя в аппроксимальную часть. Этот угол лежит в основе правила кривизны коронки, определяющего сторону реставрируемого зуба. И очень важно, что этот бугор находится на латеропротрузионном пути МЩБ 46. Это значит, что все пространство между черной и синей полосками в окклюзионном компасе — это место возможного нахождения МЩБ 46, и если не выраженны или стерты клыки или высота перекрытия передних зубов незначительна, а мезиально-щечный восстановлен чрезмерно, — возможны суперконтакты и сколы. Именно в этом заключаются особенности его формы: основание бугра от центральной ямки до вершины не выраженно и по высоте он самый маленький (рис. 5).

Рис. 5. Самый маленький из бугров — мезиально-щечный.
Замыкает круг мезиальный эмалевый валик, краевой гребень его объединяет краевые гребни небного и щечного мезиальных бугров. Основной выступ спускается по направлению центральной фиссуры и сужается. Краевой гребень мезиального эмалевого валика принимает на себя контакт дистального ската мезиального щечного бугра 46 (рис. 6).

Рис. 6. Мезиальный эмалевый валик.
Происходит окончательное формирование центральной ямки, где в окклюзионном контакте встречаются три сформированных нами бугра и МЩБ 46, формируя трехточечный контакт (рис. 7).

Рис. 7. Дистально-небный бугор.
Дистально-небный бугор — самый интересный и странный. Он отделен от мезиально-небного бугра косой фиссурой. Начинается он у основания дистального ската дистально-щечного бугра, как запятая, формирует дистальный эмалевый валик.
Он, в свою очередь, имеет окклюзионный контакт с мезиальным скатом мезиального-щечного бугра 47. И очень важно, что последний при медиотрузионном движении нижней челюсти будет перемещаться как раз в направлении этой косой фиссуры.
Поэтому основание бугра не выраженно, а краевой гребень идет не по косой а параллельно центральной фиссуре. Это объясняется тем, что дистально-небный бугор контактирует с антагонистами в двух точках: дистальным скатом — с мезиальным эмалевым валиком 47, а мезиальным скатом — с дистальным эмалевым валиком 46.
И, конечно, оценить моделирование можно, только рассматривая его в зубном ряду (рис. 8—10), отмечая расположение бугров в разных проекциях, не забывая о линиях Шпее и Уилсона, например.

Рис. 8. 16 зуб в зубном ряду.

Рис. 9. 16 зуб в зубном ряду.

Рис. 10. 16 зуб в зубном ряду.
Если смотреть спереди, небные бугры всегда располагаются ниже относительно щечных. Правильно, если смотреть на зубы со стороны оклюзионной плоскости, вершины одноименных бугров (щечных и небных) должны выстраиваться в одну линию.
Тяжело в учении — легко в бою. Вот пример живой работы реставрации верхнего шестого (рис. 11) — ситуация после подготовки к реставрации, установлена матричная система, препарирование — никаких скосов эмали, небные бугры подготовлены для перекрытия композитом.

Рис. 11. Подготовка к реставрации.
Рис. 12—16: готовая работа, никаких штифтов и изолирующих прокладок!

Рис. 12. Изготовление реставрации.

Рис. 13. Изготовление реставрации.

Рис. 14. Готовая реставрация в полости рта.

Рис. 15. Готовая реставрация в полости рта.

Рис. 16. Готовая реставрация в полости рта.
Нужно много тренироваться, чтобы реставрации получались такими, как натуральные зубы. Причем, если даже вы каждый день на приеме делаете по десять реставраций, в конце рабочего дня сделайте еще одну, на модели, или хотя бы часть ее. И тогда через несколько недель вы почувствуете разницу между вашими свежими и более ранними работами!
Но для начала, возможно, имеет смысл лепить все это из пластилина. Это позволит быстрее разобраться в размерах и пропорциях основных элементов, не забивая пока голову интеграцией реставрации в зубной ряд.
Идея такая: на лист бумаги наносятся основные ориентиры бугров и фиссур, желательно с окклюзионным компасом. Затем каждый бугор лепится отдельно и в конце концов собирается в одно целое. Можно использовать пластилин разных цветов (рис. 17—23).

Рис. 17. Формирование бугров на листе бумаги.
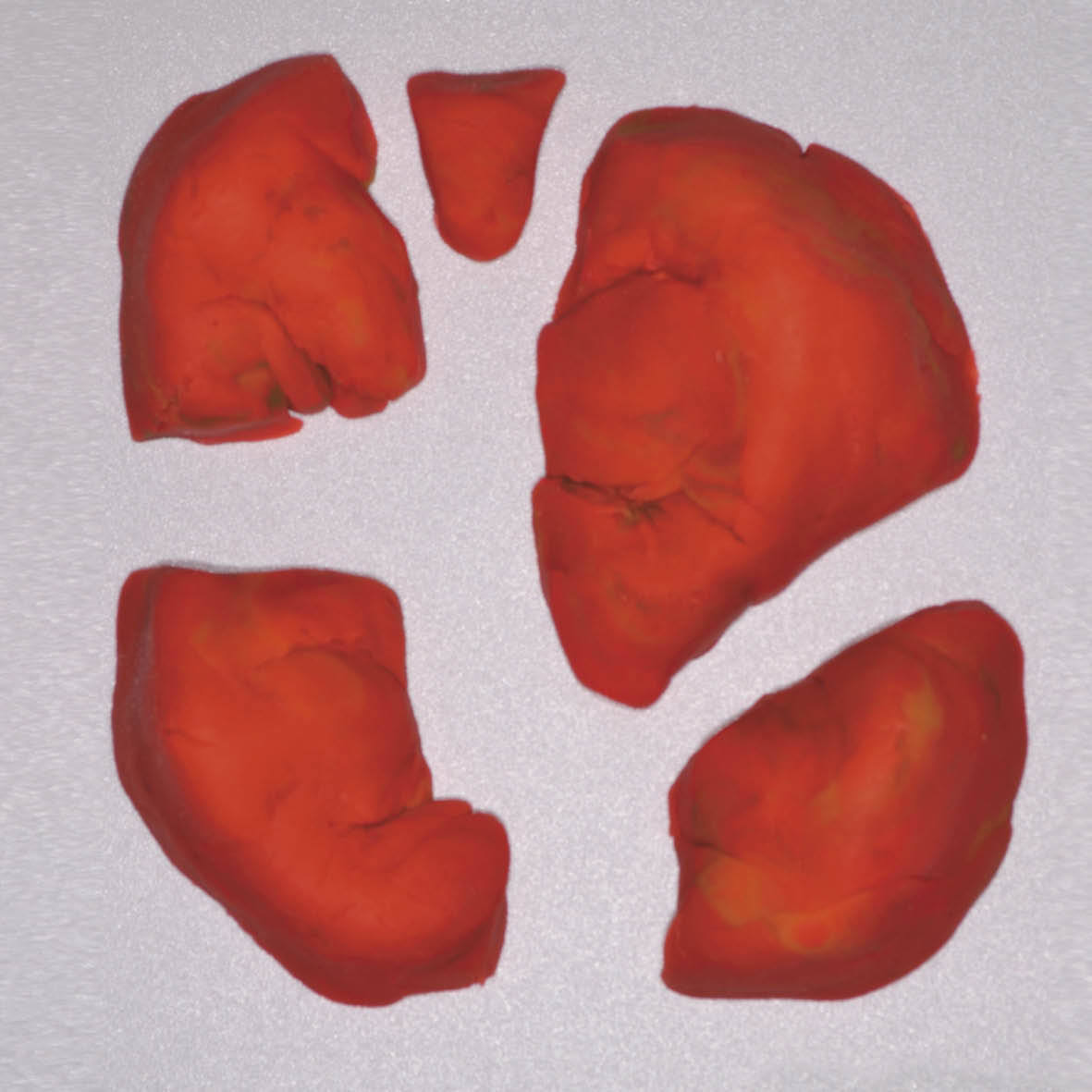
Рис. 18. Готовые бугры.

Рис. 19. Снятие готовых бугров с листа.

Рис. 20. Соединение бугров.

Рис. 21. Соединение бугров.

Рис. 22. Соединение бугров.

Рис. 23. Готовое изделие.
И еще один совет. Учиться нужно у природы. Например, пришел к вам пациент с идеальными зубами (да, и такое бывает) — сфотографируйте, снимите слепок и отлейте модель из гипса (рис. 24, 25), это вам поможет более наглядно разобраться в премудростях анатомии.

Рис. 24. Интактные зубы верхней челюсти.

Рис. 25. Интактные зубы верхней челюсти.
Я всегда держу подобные модели у себя на рабочем столе и постоянно поглядываю на них во время реставраций.
Все вопросы можно присылать автору по адресу [email protected] .
Для кариозных полостей второго класса характерно поражение участков контактной поверхности жевательных зубов, причем в этих случаях на апроксимальных поверхностях в эмали образуется дефект конической формы с вершиной, обращенной к пульпе. Величина пораженного участка определяется сферичностью апроксимальных стенок: чем она выраженнее, тем меньше вероятность возникновения кариеса.
Если стенки имеют большую выпуклость, то кариозный дефект имеет вид щели; при широких плоскостных контактах кариозный участок более обширен. Кариозные полости второго класса, развиваясь в щечно-язычном направлении, ограничиваются обычно апроксимально-щелочными и апроксимально-язычными закруглениями, поскольку именно эти участки зубной поверхности подвергаются эффективному самоочищению.
Препарирование кариозных полостей второго класса обычно начинают с сепарации, облегчающей осмотр и выявление кариозной полости, а также доступ к ней. Сепарацию проводят односторонним металлическим сепарационным диском. В случае скрытого кариеса края полости путем соответствующего препарирования выводят на иммунные зоны с целью профилактики вторичного кариеса.
В дальнейшем осуществляют раскрытие и формирование полости, ее расширение в щечно-язычном направлении без затрагивания углов, маловосприимчивых к кариесу. В щечно-небном направлении полость необходимо раскрыть настолько, чтобы ее края не соприкасались с соседним зубом. Боковые стенки полости оформляют в виде отвесных плоскостей. Чрезвычайно важно сохранение над пульповой камерой возможно более толстого слоя дентина. С этой целью дно полости формируют в виде ступеньки, которая в зависимости от глубины поражения дентина может иметь большую или меньшую высоту.
При формировании полостей второго класса очень важное значение приобретает, препаровка придесневого края полости, или десневой стенки. Своеобразную методику ее препарирования предлагает М. А. Зингер (1970). Он рекомендует формировать придесневую стенку не под произвольным углом (90° или 45°), а с использованием специальной таблицы, в зависимости от направления дентинных канальцев в препарируемом участке зуба. Такой способ формирования придесневой стенки не предусматривает непосредственного контакта пломбы с пульпой зуба, в связи с чем необходимость наложения фосфатцементной прокладки на десневую стенку отпадает. В законченном виде препарированная полость второго класса имеет форму ящика с двумя отвесными боковыми стенками.
При развитии кариеса на обеих апроксимальных поверхностях зубов обе билатеральные полости формируют в одну общую полость даже в тех случаях, когда одна из них ранее подвергалась пломбированию. В данном случае обе полости одновременно являются факторами фиксации пломбы. Если подобного рода полости образуются на премолярах, особенно верхних, рекомендуется покрывать их коронками с целью предотвращения возможного раскалывания.
Полости третьего класса, локализующиеся на апроксимальной поверхности фронтальных зубов, без повреждения режущего края, отличаются по особенностям препарирования от полостей второго класса прежде всего в связи со своеобразием топографии резцов и клыков. Для их апроксимальной поверхности характерна форма треугольника с основанием в пришеечной части коронки и вершиной, направленной к режущему краю. В связи с этим все полости третьего класса, не выходящие за границы апроксимальной поверхности, формируют в виде треугольника [Гутнер Я И., 1964; Альшиц А. М., 1969].
Формирование такой полости возможно лишь в случаях, когда или отсутствует рядом стоящий контактный зуб, или имеется возможность создать надлежащий промежуток между зубами при помощи сепаратора. Эмалевый край таких полостей можно оставлять без дентинной опоры по двум соображениям: с косметической целью и из-за отсутствия жевательной нагрузки на данный участок. Если же зубы раздвинуть не удается или эмаль с язычной стороны не имеет дентинной опоры, то полость выводят на язычную поверхность.
Дно неглубоких полостей третьего класса формируют плоским. При глубоком кариесе, делая дно, необходимо помнить о топографических особенностях фронтальных зубов, особенно верхних резцов, у которых пульпарная камера повторяет форму коронки зубов, а ее стенки образованы весьма тонкими слоями эмали и дентина. Без учета указанных особенностей при препарировании фронтальных зубов, как резцов, так и клыков, можно легко перфорировать свод пульпарной камеры с обнажением пульпы, что почти всегда приводит к ее инфицированию и гибели. В связи с этим создание дна ящикообразной полости при глубоком кариесе проводят таким образом, чтобы оно имело валикообразную форму. Вспомогательным тестом для более осторожного углубления в толщу дентина является усиление боли и видимая при освещении зеркалом просвечивающая розовая точка пульпы.
Для улучшения фиксации пломбировочного материала в полостях третьего класса рекомендуется формирование ретенционных нарезок в придесневой и боковых стенках с помощью колесовидного или шаровидного бора небольшого диаметра. При поражении кариозным процессом двух рядом стоящих зубов полости формируют одновременно, по приведенной выше методике.
Перед вами вторая статья, посвященная анатомии зубов. На этот раз займемся анатомией верхнего моляра, одним из самых красивых и в то же время сложных с точки зрения анатомии зубов. Очень мощный зуб, один из самых крупных. Является ключом окклюзии, поэтому корректное его восстановление — приоритетная задача, которую нужно решать без ошибок. Разбор этой темы потребует знания особой терминологии, разговор пойдет и о движениях нижней челюсти, и об окклюзионных контактах.
А. О. МАРТЫНОВ
директор и художественный руководитель клиники «ЗУБР» (Невинномысск)
Думаю, начинающим особенно сложные специальные термины можно пока пропускать, улавливая основу, но рано или поздно каждому необходимо научиться пользоваться профессиональным языком!
На заготовке для моделирования я рисую окклюзионный компас (рис. 1) — для нас он является ориентиром, отделяющим одни элементы поверхности от других. Но также компас показывает направление движения бугров зуба-антагониста, проецируя их на жевательную поверхность. И вершины бугров не должны находиться на пути движения. Чаще всего линии окклюзионного компаса совпадают с глубокими фиссурами.

Итак, первым на свет появляется мезиально-небный бугор (рис. 2).

Это очень мощный бугор, в мезиодистальном направлении он заполняет пространство более половины, а если быть точным, от мезиального аппроксимального края до середины дистально-щечного бугра. На схеме окклюзионного компаса мы видим зеленую линию — она показывает медиотрузионный путь мезиально-щечного бугра нижнего шестого (МЩБ 46). Поэтому вершина нашего небного бугра не должна попадать на этот путь. В то же время вершина бугра смещена к центру зуба, так как это давящий бугор, испытывающий большую нагрузку, он имеет большое основание и более округлую форму, если смотреть в мезиодистальном направлении.
Следующий бугор — дистально-щечный (рис. 3), он своим основанием вплетается в дистальный край мезиально-небного бугра, формируя при этом принципиально важный элемент — Krista Transversa (поперечный гребень).

Этот гребень огибает центральную ямку и препятствует чрезмерному смещению нижней челюсти назад за счет контакта с тем же мезиально-щечным бугром нижнего шестого. Помимо этого, мезиальный край дистально-щечного бугра граничит с латеротрузионным путем МЩБ 46 и не должен заходить за пределы этой линии (синяя линия на окклюзионном компасе).
Щечные бугры 16 защитные, поэтому более остры, вершина смещена щечно к краю (рис. 4).

Мезиально-щечный — самый маленький из бугров, его краевой гребень идет параллельно центральной фиссуре, резко закругляясь, переходя в аппроксимальную часть. Этот угол лежит в основе правила кривизны коронки, определяющего сторону реставрируемого зуба. И очень важно, что этот бугор находится на латеропротрузионном пути МЩБ 46. Это значит, что все пространство между черной и синей полосками в окклюзионном компасе — это место возможного нахождения МЩБ 46, и если не выраженны или стерты клыки или высота перекрытия передних зубов незначительна, а мезиально-щечный восстановлен чрезмерно, — возможны суперконтакты и сколы. Именно в этом заключаются особенности его формы: основание бугра от центральной ямки до вершины не выраженно и по высоте он самый маленький (рис. 5).

Замыкает круг мезиальный эмалевый валик, краевой гребень его объединяет краевые гребни небного и щечного мезиальных бугров. Основной выступ спускается по направлению центральной фиссуры и сужается. Краевой гребень мезиального эмалевого валика принимает на себя контакт дистального ската мезиального щечного бугра 46 (рис. 6).

Происходит окончательное формирование центральной ямки, где в окклюзионном контакте встречаются три сформированных нами бугра и МЩБ 46, формируя трехточечный контакт (рис. 7).

Дистально-небный бугор — самый интересный и странный. Он отделен от мезиально-небного бугра косой фиссурой. Начинается он у основания дистального ската дистально-щечного бугра, как запятая, формирует дистальный эмалевый валик.
Он, в свою очередь, имеет окклюзионный контакт с мезиальным скатом мезиального-щечного бугра 47. И очень важно, что последний при медиотрузионном движении нижней челюсти будет перемещаться как раз в направлении этой косой фиссуры.
Поэтому основание бугра не выраженно, а краевой гребень идет не по косой а параллельно центральной фиссуре. Это объясняется тем, что дистально-небный бугор контактирует с антагонистами в двух точках: дистальным скатом — с мезиальным эмалевым валиком 47, а мезиальным скатом — с дистальным эмалевым валиком 46.
И, конечно, оценить моделирование можно, только рассматривая его в зубном ряду (рис. 8—10), отмечая расположение бугров в разных проекциях, не забывая о линиях Шпее и Уилсона, например.



Если смотреть спереди, небные бугры всегда располагаются ниже относительно щечных. Правильно, если смотреть на зубы со стороны оклюзионной плоскости, вершины одноименных бугров (щечных и небных) должны выстраиваться в одну линию.
Тяжело в учении — легко в бою. Вот пример живой работы реставрации верхнего шестого (рис. 11) — ситуация после подготовки к реставрации, установлена матричная система, препарирование — никаких скосов эмали, небные бугры подготовлены для перекрытия композитом.

Рис. 12—16: готовая работа, никаких штифтов и изолирующих прокладок!





Нужно много тренироваться, чтобы реставрации получались такими, как натуральные зубы. Причем, если даже вы каждый день на приеме делаете по десять реставраций, в конце рабочего дня сделайте еще одну, на модели, или хотя бы часть ее. И тогда через несколько недель вы почувствуете разницу между вашими свежими и более ранними работами!
Но для начала, возможно, имеет смысл лепить все это из пластилина. Это позволит быстрее разобраться в размерах и пропорциях основных элементов, не забивая пока голову интеграцией реставрации в зубной ряд.
Идея такая: на лист бумаги наносятся основные ориентиры бугров и фиссур, желательно с окклюзионным компасом. Затем каждый бугор лепится отдельно и в конце концов собирается в одно целое. Можно использовать пластилин разных цветов (рис. 17—23).







И еще один совет. Учиться нужно у природы. Например, пришел к вам пациент с идеальными зубами (да, и такое бывает) — сфотографируйте, снимите слепок и отлейте модель из гипса (рис. 24, 25), это вам поможет более наглядно разобраться в премудростях анатомии.


Я всегда держу подобные модели у себя на рабочем столе и постоянно поглядываю на них во время реставраций.
Читайте также:

