Коричневая эмаль зубов доминантный или
Опубликовано: 26.04.2024
Среди наиболее распространенных генетических нарушений созревания эмали – патологии, которые сопровождаются гипоплазией и тауродонтизмом, а также гипокальцификация. Каждое из них имеет собственные клинические проявления, характерные изменения структуры и также делится на формы.
Гипоматурация
Это заболевание, которое иначе называют гипоматурационный несовершенный амелогенез, возникает вследствие дефекта образования и минерализации эмалевой матрицы. В тканях эмали при нормальной толщине снижается содержание минералов, что хорошо заметно на рентген-снимках по низкой плотности и сколам. На этом фоне на эмали быстро появляются пигментные пятна.
Гипоматурация имеет такие формы:
- Нарушение созревания с наследованием, сцепленным с Х-хромосомой.
У мужчин при такой патологии зубы имеют стабильный желто-белый оттенок, крапинки, а со временем темнеют. Отдельные места покрыты непрозрачной эмалью с умеренно гладкой поверхностью. Ближе к шейке структура эмали изменена меньше. У женщин на поверхности заметны вертикальные полосы, при этом на эмали бывают пятна белого цвета.
- Нарушение созревания по аутосомно-рецессивному типу наследования с пигментацией.
Эмаль сохраняет естественную толщину, но со временем может скалываться. Цвет – от молочного до неестественного светло-янтарного, причем видоизмененная эмаль легко и быстро окрашивается пигментами. Иногда наблюдают резорбцию эмали зачатков зубов до прорезывания.
- Нарушения созревания с аутосомно-доминантным типом наследования, или «снежная шапка».
Для этой формы присуща эмаль неестественного матово-белого цвета, которая покрывает от трети до восьмой части режущей или жевательной поверхности. При этом эмаль остается плотной, хоть и пигментированной. Дефект поражает преимущественно постоянные зубы в детской стоматологии.
Нарушения созревания эмали с гипоплазией и тауродонтизмом

Некоторые специалисты объединяют его с гипоматурацией, другие – выделяют отдельно. Формирование эмалевой ткани нарушается во время дифференцировки тканей. Патология может сопровождаться бороздчатой или тонкой гипоплазией.
Эмаль окрашивается в различные цвета – от белого и желтого до неприятного коричневого, покрывается непрозрачными крапинками и приобретает патологическую склонность к истиранию. На снимках заметны большие полости резцов и симптоматика тауродонтизма. В многокорневых зубах расширена пульповая полость и удлинена коронка. Корень короткий, а расстояние от окклюзионной поверхности до зоны бифуркации увеличено.
Гипокальцификация эмали
Причиной гипокальцификационного несовершенного амелогенеза становится нарушение минерализации эмалевой ткани. При этом состоянии эмаль сохраняет естественную толщину, однако изменяется ее блеск и цвет. Эмаль теряет прочность и приобретает склонность к сколам.
Гипокальцификация имеет такие формы:
- С аутосомно-рецессивным типом наследования.
Темная эмаль быстро скалывается, при этом проявления патологии более серьезные, чем при доминантном типе.
- С аутосомно-доминантным типом наследования.
Встречается чаще остальных наследственных поражений эмали при частоте в среднем 1:20 000. Эмаль белого или бело-желтого цвета сохраняет толщину, но имеет тусклые, матовые, желто-коричневые зоны. На вестибулярных поверхностях она расслаивается и постепенно отделяется от дентина. Поражение зачастую симметричное. Эмаль стремительно скалывается и обнажает дентин, который окрашивается пигментами. На рентген-снимке видно, что эмаль не контрастирует с дентином, кроме того, коронки имеют изъеденный контур.
Если на приеме в детской зубной клинике обнаружили наследственные нарушения созревания тканей эмали, стоматолог предложит комплексное лечение, направленное на восстановление функций и эстетики зубов. В отдельных случаях показана прямая или непрямая реставрация – композитными материалами, коронками или винирами.
На период ортодонтического лечения выполняют временную реставрацию тонкостенными металлическими коронками на моляры, композитным пломбировочным материалом или стеклоиономерным цементом. Этот метод более щадящий к зубам, чем протезирование.

Красивые белоснежные зубы — современный стандарт успеха. Но похвастаться ослепительным белым естественным цветом зубов могут немногие: чаще для достижения подобного эффекта применяют отбеливание, профессиональное или домашнее. Какого цвета должны быть естественные зубы? Как сохранить светлую эмаль? Какие существуют причины для изменения цвета зубов? На эти и другие вопросы отвечает Startsmile.
Какие цвета зубов бывают
Как правило, цвет эмали зубов — молочно-белый и полупрозрачный, но с течением жизни ткань может окрашиваться под воздействием различных факторов. Цвет зубов зависит не только, а точнее не столько, от эмали, сколько от оттенка и качества дентина, который просвечивает через эмаль. Чем человек моложе, тем более плотный слой эмали у него на зубах. Кроме того, поверхность зуба неравномерна, а значит, и свет отражается неровно. Чем более плотный слой эмали наблюдается на зубах и чем сильнее выражен ее поверхностный микрорельеф, тем он меньше просвечивает, и, значит, зуб выглядит белее. И наоборот, с возрастом зубная поверхность сглаживается, слой эмали уменьшается, и сквозь нее начинает все сильнее просвечивать дентин, естественный цвет которого намного темнее эмали и может быть светло-коричневым, желтым или серым. С возрастом количество эмали сокращается, дентин также подвергается изменениям, и сквозь поверхностные структуры зуба начинает просвечивать красно-коричневая пульпа, следовательно, и сами зубы приобретают более темные оттенки. При этом следует учитывать, что зубные ткани обычно окрашены неравномерно по своей поверхности: у режущего края цвет светлее, чем у корня. Разные зубы также имеют различный оттенок. Например, клыки чаще всего темнее резцов. Сегодня все возрастные изменения цвета зубов легко корректирует эстетическая стоматология, впрочем, как и любые другие проблемы, связанные с внешним видом зубного ряда.
Естественный цвет зубов
Говоря о естественном цвете зубов, нельзя не упомянуть об особенностях людей с разными оттенками кожи. Например, во время недавнего сравнительного исследования представителей славянской и иранской группы ученые выявили такую особенность. У людей славянской и иранской групп чаще всего встречается красно-коричневый оттенок зубов, реже — красновато-серый. При этом у славян зубы также могут быть красновато-желтыми, у иранцев же этого цвета в окрасе зубов не выявлено, равно как и серого — как у одной, так и у другой группы. Сравнительный анализ других народностей показывает сходные результаты, говорящие о том, что на цвет зубов во многом влияют генетические особенности и в меньшей степени — среда, в которой живет человек.
Многие считают, что у людей с черным цветом кожи красивые белые зубы, однако чаще всего это не так. Улыбки афроамериканцев просто кажутся светлее. Подобный эффект, кстати, наблюдается у загорелых людей, причем даже тех, кто лишь немного побыл на солнце. Поэтому при ответе на вопрос, какого цвета должны быть естественные зубы, следует опираться на многие факторы, в том числе — на перечисленные выше.
Кстати, американская стоматологическая ассоциация утверждает, что легче всего поддаются отбеливанию зубы с желтоватым оттенком. На втором месте — коричневатый оттенок эмали, а хуже всего реагируют на процедуру отбеливания зубы серого цвета, которые часто встречаются среди американцев.
Как выбрать цвет зубов
Практика стоматолога-ортопеда сопряжена с необходимостью выбора оттенка зубных протезов. При протезировании или реставрации одного или нескольких зубов в ряду цвет подбирается в соответствии с натуральными зубами пациента. При изготовлении полных съемных или несъемных ортопедических конструкций у пациента есть возможность выбрать желаемый цвет зубов. В этом случае следует ориентироваться не только на собственные желания, но и на оттенок кожи, волос и белков глаз. Как правило, зубы, которые намного светлее белков глаз, выглядят неестественно и слишком сильно выделяются при улыбке. Кроме того, следует учитывать также и материал, из которого изготавливаются коронки или виниры. Так, пластик и композитные материалы, используемые для восстановления зубов, выглядят иначе, чем металлокерамика, даже при одинаковом индексе цвета.
Обратите внимание, что при разном освещении цвет зубов будет восприниматься по-разному. Именно поэтому при подборе оттенка виниров или зубных протезов необходимо следовать целому списку условий, как, например, естественное освещение, нейтральный цвет стен в помещении и одежды у пациента и врача, отсутствие на губах яркой помады и так далее.
Определения цвета зубов
При изготовлении зубных протезов техники руководствуются специальной таблицей цвета зубов. Согласно шкале Вита, которую используют практически все стоматологические клиники в мире, натуральные зубы могут иметь всего несколько оттенков: коричневый, желтый, серый и красный. В зависимости от категории интенсивности, цвета обозначаются цифрами от 1 до 4. Таким образом, если стоматолог говорит о цвете зубов под индексом А1, он имеет в виду самый светлый оттенок из красновато-коричневого диапазона таблицы, соответственно, А2 будет чуть темнее, А3 — еще темнее. Индекс В соответствует желтому тону зубов и точно так же изменяется по светлоте оттенков (В1, В2 и так далее). Серый оттенок обозначается латинской буквой С (С1, С2 и так далее), а красновато-серые зубы — D (именно латинская, а не русская Д). Числовой индекс шкалы означает интенсивность цвета и начинается с единицы, таким образом, цвета зубов 0 фактически не существует.
Каким должен быть цвет зубов ребенка?
О здоровье молочных зубов говорит их прозрачный чистый белый цвет. Они начинают закладываться еще на шестой неделе внутриутробного развития, и к моменту рождения все двадцать молочных зубов уже полностью сформированы. Поэтому маме во время беременности важно обращать пристальное внимание на свое здоровье и всегда советоваться с врачом при приеме каких бы то ни было лекарственных препаратов. В частности, прием во время беременности антибиотиков тетрациклинового ряда ведет к стойкому окрашиванию костей и зубов ребенка. Тетрациклин способен соединяться с кальцием и влиять на процесс минерализации тканей, которые только находятся в процессе формирования. Желтые и серые полосы на зубах, появившиеся в результате накопления тетрациклина, очень сложно поддаются отбеливанию, так как эмаль окрашивается не только снаружи, но и изнутри.
Если зуб поменял цвет
Изменение цвета зуба может говорить о происходящих в нем патологических изменениях и служить сигналом для немедленного обращения к врачу. Стоматолог определит, какие предпосылки послужили причиной тому, чтобы зуб изменил свой цвет.
Зуб может почернеть из-за травмы. В этом случае начинаются некротические процессы в области пульпы. Кроме того, зуб может изменить цвет и стать черным, если ранее к нему был применен пломбировочный материал с содержанием металлов: олова, серебра, ртути, цинка — «амальгама». Сегодня стоматологи редко применяют такие материалы, предпочитая работать с современными композитными пломбами, которые можно подбирать под цвет зубов. К почернению детских зубов может привести прием в раннем возрасте некоторых лекарственных препаратов, в частности, антибиотиков.
Те, кто связан с металлургической промышленностью, а также курильщики часто имеют черно-коричневый окрас улыбки. Желтый цвет зубов свидетельствует о том, что их обладатели часто пьют крепкий чай или кофе. Белоснежную улыбку также могут испортить такие красящие продукты, как, например, красное вино, черника, фруктовые соки, свекла. Особенно негативно в этом плане будет влиять цветная газировка, так как наряду с сильными красителями она содержит кислоту, размягчающую эмаль.
Цвет зубов и системные болезни
Множество различных заболеваний приводят к тому, что зуб меняет цвет. Например, при нарушении обмена фтора в организме, или флюорозе, на зубах начинают появляться белые пятна или полоски, а серый цвет иногда приобретают депульпированные зубы, а также зубы людей, подвергшихся отравлению тяжелыми металлами.
Розовый цвет зубов может говорить о том, что некогда каналы зуба были залечены с использованием резорцин-формалиновой смеси: именно она со временем дает такой эффект. В этом случае необходимо эндодонтическое отбеливание. Непролеченный вовремя хронический пульпит, пародонтит или полученная некогда травма также могут стать причиной того, что зуб стал розового цвета. О гибели пульпы, а также о некоторых системных заболеваниях, таких, как порфирия, ревматизм, инфекционные болезни — тиф, холера, дизентерия, может свидетельствовать красный цвет зуба.
Реставрация цвета зубов
Для того чтобы зубы, окрашенные в результате происходящих в организме патологических процессов, поменяли цвет, необходимо прежде всего разобраться с причинами заболевания и по возможности вылечить его или перевести в стадию ремиссии. После этого есть смысл попробовать сделать профессиональное отбеливание. Также можно проводить окрашивание зубов в белый цвет с помощью специального декоративного лака, который держится на зубах целый день, а вечером счищается зубной щеткой. Если это не изменит ситуацию, то есть смысл принять более радикальные меры по восстановлению цвета зубов. В частности, добиться нужного эффекта поможет установка люмииров. Они не такие прозрачные, как виниры, поэтому способны перекрыть любой нежелательный оттенок, сделав улыбку белоснежной.
Сегодня стоматологические клиники Москвы предлагает множество вариантов осветления зубов. Но, чтобы сохранить красивую улыбку даже после отбеливания, необходимо внимательно следить за здоровьем полости рта, не пренебрегать гигиеной и регулярными осмотрами у врача.
Оттенок зубного ряда определяет дентин – слой, который виден через эмаль. Молодые элементы смотрятся более белыми за счет толстого дентинного слоя и неравномерной зубной поверхности – свет от нее отразится не в полной мере, дентин просветится не так явно. Какой цвет зубов считается нормальным, как его определить, восстановить, сохранить, и пойдет речь в настоящем обзоре.

Шкала Vita, зачем ее применяют?
Шкала Вита (Vita или Vitascale) – традиционная шкала тонов зрительного восприятия оттенка зубных единиц. Она имеет вид рейки из пластмассы с зафиксированными на ней типами зубной эмали (бумажными, пластиковыми, картонными, керамическими).
Рейку применяют для подбора цвета зубов при установке ортопедических изделий (коронок, протезных систем, пластинок) и чтобы сравнить результат до и после процедуры отбеливания.
Врач выясняет оттенок эмали следующим путем: по очереди прикладывает каждый подвижный элемент рейки к фрагментам зубного ряда и выясняет схожесть тонов.

Факторы, определяющие природный цвет зубов
Если верить исследованиям, на цвет улыбки, в первую очередь, влияет генетический фактор, а затем – место обитания и образ жизни человека.
Чаще пациенты отмечают серость своих зубов. Причиной тому становятся старые пломбы и лишение единиц пульпы – «мертвые» элементы утрачивают природный блеск, становятся сероватыми.
Не менее редкий случай – желтый тон эмали. Такой оттенок эмалевого слоя достается человеку по наследству. Желтизна дентина может просвечиваться и через очень тонкую эмаль. Зубы желтеют и с возрастом – это нормальное явление.
В стоматологию «Имплант-Эксперт» с проблемой изменения цвета зубов обращаются нередко и чаще всего виной неприятного явления, помимо уже описанных факторов, становятся:
-
патологии внутренних органов (желудка, поджелудочной железы и пр.); кариозные поражения элементов ряда; злоупотребление продуктами-красителями (кофе, крепкий чай, какао); употребление некоторых медикаментов (антибактериальных препаратов тетрациклинового ряда); курение; несоблюдение правил личной гигиены; небольшая прочность костной ткани; нехватки, переизбыток витаминов в организме.

Поскольку вышеприведенные факторы не перестают активно участвовать в жизни людей, обладателей естественной белоснежной улыбки в мире очень мало.
Цвет молочных зубов у детей
Цвет улыбки у ребенка закладывается еще в период внутриутробного развития. Молочные зубы белые. Изменить оттенок элементов не в лучшую сторону могут препараты железа (по завершении терапевтического курса белизна возвращается).
Избыточное содержание фтора – причина серости временных зубов, они становятся шероховатыми, покрываются пятнышками. Решение проблемы дантисты видят в покупке фильтра для уменьшения концентрации фтора в воде, использование зубной пасты без минерала.
Не с лучшей стороны влияют на цвет молочных зубов антибиотики, а также продукты с искусственными красителями.

Как восстановить цвет улыбки?
Алгоритм восстановления утраченной белизны зубов традиционный. На первом этапе доктор исключает факт развития у пациента хронических патологий, способных вызвать нарушение цвета. По возможности их предстоит вылечить и добиться стойкой ремиссии.
Затем следует отбеливание зубов. Методику отбеливания наши стоматологи выбирают совместно с пациентом. Выбор зависит от состояния зубной эмали, возраста, самочувствия, пожеланий и финансовых возможностей человека.
Альтернативой отбеливанию становится установка виниров, люминиров. Эффективна также процедура реставрации элементов с использованием фотополимерных материалов. Мера помогает «замаскировать» трещины, неровности, пятна на единицах. Такой метод не рекомендуют лишь при ослабленных, воспаленных корнях, если зуб сильно подвижен.
Заключительный этап – это проведение профилактических мер для сохранения белизны зубов.

Как сохранить белый цвет зубов: советы стоматологов?
Для сохранения белоснежного цвета зубов врачи рекомендуют соблюдать несколько несложных правил:
- Чистить зубы дважды в день (утром и вечером) не менее трех минут, используя пасту с фторидами, соединениями кальция.
- Не прикладывать лишних усилий при чистке зубов, не пользоваться щетками с жесткой щетиной. Абразивные пасты применять не чаще двух раз в неделю.
- Не использовать при чистке зубов соду, соль, мел и прочие не предназначенные для этих целей компоненты.
- Ограничить употребление сладостей, газировок, энергетиков. После сладкого ополаскивать ротовую полость водой.
- Включить в рацион больше твердых продуктов, которые повышают слюноотделение и способствуют механической чистке зубной поверхности.
- Отказаться от курения, в том числе кальяна.
- Не допускать резких температурных перепадов в ротовой полости.
- Регулярно (1 раз в 6 месяцев) посещать стоматолога.
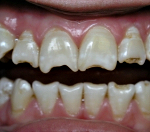
Несовершенный амелогенез – это генетически детерминированные нарушения структуры эмали зубов. Основные жалобы сводятся к изменению цвета зубов, повышению их чувствительности, появлению на поверхности эмали углублений, борозд, ямок. Постановка диагноза «несовершенный амелогенез» базируется на основе собранного анамнеза, данных физикального осмотра, результатов рентгенографии. Лечение направлено на устранение эстетического и функционального дефектов. При несовершенном амелогенезе показаны реминерализирующая подготовка, восстановление формы и цвета зубов с помощью реставраций или путем протезирования.
- Причины несовершенного амелогенеза
- Классификация несовершенного амелогенеза
- Симптомы несовершенного амелогенеза
- Диагностика несовершенного амелогенеза
- Лечение несовершенного амелогенеза
- Цены на лечение
Общие сведения
Несовершенный амелогенез (коричневая дистрофия эмали) – наследственное заболевание, которое возникает вследствие нарушения закладки и формирования эктодермальных листов, проявляется дефектами эмали временных и постоянных зубов. Различают 3 типы наследования несовершенного амелогенеза: аутосомно-доминантный, аутосомно-рецессивный и Х-сцепленный. Популяционная частота - 1:7000-1:14000. Из всех наследственных поражений эмали наиболее часто встречается гипокальцификация с аутосомно-доминантным типом наследования, частота диагностирования которой достигает 1:20000. Страдают в равной степени представители женского и мужского пола. Несовершенный амелогенез может быть не только изолированной патологией, но и сочетаться с другими системными нарушениями. Часто встречаются комбинации несовершенного амелогенеза с суженной дугой верхней челюсти, обратной кривой Шпее, вертикальным типом роста, открытым скелетным прикусом.

Причины несовершенного амелогенеза
Несовершенный амелогенез является наследственным пороком развития эмали. Передача мутантного генетического материала осуществляется как через половую Х-хромосому, так и через аутосомы. При аутосомно-доминантном типе наследования вероятность проявления заболевания у потомства составляет 50%, при аутосомно-рецессивном – 25%. Основной причиной несовершенного амелогенеза являются мутации гена амелогенина, который связан с Х-хромосомой. Всего различают до 14 таких мутаций.
Ген KLK4 (относится к семейству генов калликреина) расположен в участке теломеры 19 хромосомы. При патологической активности KLK4 формируются кристаллы эмали меньшей толщины. Ген MMP-20 кодирует образование фермента - кальций-зависимой протеиназы, влияет на образование органического матрикса эмали. Ген DLX3 регулирует процессы остеогенеза, ассоциирован с развитием несовершенного амелогенеза, также находится в непосредственной связи с возникновением трихо-денто-оссального синдрома, тауродонтизма. Роль генов, локализированных в 4 хромосоме (энамелина, амелобластина, амелотина), в происхождении несовершенного амелогенеза остается недостаточно изученной.
Классификация несовершенного амелогенеза
В стоматологии различают четыре основные формы несовершенного амелогенеза:
- Гипопластический тип. Возникает при нарушении дифференцировки тканей. При развитии гипопластической формы нарушается секреторная деятельность амелобластов.
- Гипоматурация. Развивается при сбое на этапах формирования и первичной минерализации эмалевой матрицы. Толщина эмали в пределах нормы, но содержание минеральных веществ снижено. При гипоматурации наблюдаются следующие изменения: патологическое расщепление эмалевых матричных белков – протеинов, аномальная протеиназная активность.
- Гипокальцификационная форма несовершенного амелогенеза. Возникает при нарушении фазы минерализации. Сопровождается аномальным ростом кристаллитов и уменьшением минеральной составляющей эмали.
- Гипоматурация с гипоплазией и тауродонтизмом. Сбой происходит на этапах дифференцировки тканей и наслоения эмалевой матрицы.
Симптомы несовершенного амелогенеза
Выраженность клинической картины зависит от формы несовершенного амелогенеза. Для всех четырех типов характерны следующие проявления: истончение эмали, изменение ее цвета, нарушение прозрачности, появление на щечных поверхностях углублений, частичное или полное отсутствие эмали, наличие патологической стираемости зубов.
При гипопластическом типе несовершенного амелогенеза зубы нормальной формы. Наблюдается снижение толщины эмали, вследствие чего развивается дизокклюзия. На щечных стенках в продольном направлении расположены точечные дефекты. Чашеобразные углубления часто встречаются и на жевательных поверхностях моляров, что в последующем приводит к сколу бугров, снижению высоты прикуса, смещению суставной головки височно-нижнечелюстного сустава. Цвет зубов варьирует от светло-желтого до темно-коричневого. При гипопластической форме несовершенного амелогенеза происходит задержка прорезывания зубов с резорбцией их корней.
Гипоматурационный тип несовершенного амелогенеза характеризуется нормальной толщиной эмали со сниженным содержанием минеральных веществ. Это приводит к низкой рентгеновской плотности эмали. Цвет изменяется от молочного, матово-белого (при «снежной шапке») до янтарного. Вестибулярная поверхность зубов покрыта мелкими точками, вертикальными полосами. Для гипокальцификационной формы несовершенного амелогенеза характерны следующие признаки: изменение цвета, утрата блеска, нарушение структуры, появление частых сколов. Эмаль становится мягкой, вследствие чего происходит постепенное отделение ее от дентина.
При несовершенном амелогенезе сохраняется достаточная толщина слоя эмали, как правило, только в пришеечной области, что объясняется более высоким уровнем кальцификации. Также часто наблюдается рассасывание непрорезавшихся зубов. При гипоматурации с гипоплазией и тауродонтизмом эмаль временных и постоянных зубов имеет разнообразную окраску, покрыта непрозрачными крапинками. Из-за сколов зубы при несовершенном амелогенезе приобретают различную форму: конусовидную, закругленную, цилиндрическую с изъеденными режущими краями.
Диагностика несовершенного амелогенеза
Весомое значение при проведении диагностики несовершенного амелогенеза отводится сбору анамнеза и выявлению генетически детерминированных факторов заболевания. Во время клинического обследования врач-стоматолог определяет нарушение структуры эмали в виде борозд, ямок, крапинок. Отсутствует естественный блеск, зубы выглядят «гипсовыми». При локализации поражений в участке жевательной поверхности диагностируют снижение высоты прикуса. Вследствие истончения эмали оголяется дентин, окрашивание которого приводит к изменению цвета зубов от желтого до темно-коричневого. Часто стоматологи выявляют сочетание несовершенного амелогенеза с открытым прикусом.
При проведении рентгенографии определяется меньшая толщина эмали, на коронках зубов проецируются участки различной формы неодинаковой плотности. В большинстве случаев при гипопластической форме несовершенного амелогенеза, гипоматурации и гипокальцификации пульповая камера, корневые каналы, форма корней без патологических изменений. Изредка встречается облитерация каналов по причине дистрофической кальцификации пульпы. Гипоматурация с гипоплазией и тауродонтизмом имеет характерные рентгенографические признаки: расширенная пульповая камера, укороченный корень, увеличенное расстояние от окклюзионной плоскости до участка бифуркации.
Несовершенный амелогенез необходимо дифференцировать с проявлениями несовершенного дентиногенеза, а также с такими некариозными поражениями зубов, как гипоплазия эмали, флюороз, эрозия, некроз эмали. Для определения наследственного характера несовершенного амелогенеза и выявления сочетанной системной патологии показана медико-генетическая консультация.
Лечение несовершенного амелогенеза
Основой лечения несовершенного амелогенеза является симптоматическая терапия. На первом этапе проводится реминерализирующая подготовка. С этой целью используют аппликации фтор- и кальцийсодержащих препаратов. Процедуры проводят через каждые 3 месяца. Также стоматологи рекомендуют покрывать пораженные участки эмали фторидами и в домашних условиях. Хорошего эффекта удается достичь при использовании препарата, содержащего в качестве действующего вещества казеин фосфопептид и аморфный кальций фосфат. С профилактической целью проводят герметизацию фиссур боковых зубов стеклоиономерными материалами, выделяющими фтор.
Устранение эстетического дефекта при несовершенном амелогенезе может осуществляться как с помощью реставраций, так и путем протезирования. Так как кислотное протравливание агрессивно воздействует на твердые ткани зубов, композиционные материалы рекомендуют использовать позже. На начальном этапе для восстановления жевательных поверхностей боковых зубов применяют стеклоиономерные цементы. Это обусловлено их биосовместимостью, хорошей адгезией к эмали и дентину, приемлемой эстетикой.
Использование гибридных композиционных материалов стоматологи считают временной мерой. При истончении эмали в дентине происходят компенсаторные процессы, вследствие чего его структура становится гиперминерализированной. Это в разы снижает силу химического сцепления, так как во время протравливания дентинные канальцы остаются закрытыми. Оптимальным методом восстановления эстетики и функции является ортодонтическая подготовка с последующим протезированием.
При использовании в качестве основного метода лечения несовершенного амелогенеза прямой реставрации композиционными материалами прогноз неблагоприятный, так как зубы и дальше продолжают разрушаться. Хороших стойких результатов удается достичь при выравнивании окклюзионных кривых съемной ортодонтической аппаратурой с последующим покрытием зубов коронками.
Причины нарушения цвета зубов
Нарушение цвета зубов может происходить как с поверхности зубов, так и со стороны пульпарной полости. Нарушения цвета зубов условно подразделяют на внешние (расположенные на поверхности зуба) и внутренние (расположенные в толще зуба). Наружные изменения цвета со временем могут преобразоваться во внутренние.
- Широко распространенное поверхностное окрашивание зубов с жизнеспособной пульпой является результатом употребления напитков или пищевых продуктов с высоким содержанием красителей. Табак вызывает желто-коричневое или темное окрашивание, обычно в перешеечной части зубов и, главным образом, на лингвальных поверхностях. При жевании, табак быстро проникает в эмаль и образует еще более темные пятна, а марихуана может давать четкие кольца в пришеечной части зубов рядом с десневым краем. Кофе и чай вызывают образование выраженных и стойких коричневых или черных пятен на эмали зуба.
- Внутреннее окрашивание может быть вызвано приемом лекарственных средств, например, тетрациклина. Зубы наиболее чувствительны к тетрациклиновому окрашиванию в период формирования, т. е. начиная со второго триместра беременности и примерно до 8-летнего возраста. Считается, что молекулы тетрациклина поглощаются дентином в период минерализации зубов. Если окрашенные тетрациклином зубы подвергаются воздействию солнечного света, то постепенно приобретают темно-серый или коричневый оттенок. Поскольку тетрациклин поглощается дентином в период минерализации зачатков, то взрослые люди, зубы которых уже сформировались, могут использовать антибиотики без риска изменения цвета зубов. Однако недавно было выявлено, что полусинтетическое производное тетрациклина, применяемое для лечения угревой сыпи, вызывает окрашивание зубов у подростков. Предполагают, что пигментация зубов происходит благодаря способности миноциклина образовывать хелатные соединения с железом и создавать нерастворимые комплексы.
- В тех областях, где питьевая вода содержит большое количество фтора, дети в период развития эмали и минерализации зубных зачатков могут усваивать избыточное количество фтора, что вызывает нарушение метаболизма амелобластов, приводит к образованию дефектной матрицы и неправильной минерализации – эндемичный флюороз эмали. Существует два типа поражения зубов при флюорозе: изменение цвета и поверхностные дефекты. Пораженные зубы обычно имеют блестящую поверхность и могут быть бумажно-белыми с участками желтой или коричневой (иногда черной) окраски.
- Пломбы и реставрации также нередко вызывают изменение цвета зубов. Деструктуризация реставрационных материалов, соответствующих цвету зуба, таких как акриловые материалы, стеклоиономерные цементы или композиты, со временем придает зубу серый или менее насыщенный цвет. Металлические пломбы и вкладки из амальгамы, сплавов серебра и золота, могут просвечивать через эмаль.
- Изменение цвета зубов могут также вызывать масла, соединения йода, нитраты, материалы для пломбирования корневых каналов, штифты и другие материалы, используемые при реставрации. Степень окрашивания зубов определяется продолжительностью времени, в течение которого эти вещества проникали в дентинные канальцы.
- Окрашивание зубов может происходить и при системных заболеваниях. Хотя существует немало генетических или детских заболеваний, которые изменяют цвет зубов, большинство из них встречается редко.
Примерами таких состояний являются:
- Зелено-голубое или коричневое окрашивание временных зубов, наблюдаемое у детей, перенесших гемолитическую желтуху в младенческом возрасте. Эти пятна являются результатом постнатального окрашивания дентина билирубином и биливердином.
- Характерное коричневое окрашивание зубов, вызванное разрушением большого количества эритроцитов при фетальном эритобластозе как следствии несовместимости резус-факторов материи плода.
- Красно-коричневое окрашивание зубов у лиц, страдающих порфирией — очень редким заболеванием, при котором вырабатывается избыточное количество пигмента.

- Изменения цвета, формы и структуры зубов почти неизбежно происходят при старении. Характер и степень таких изменений зависят от сочетания генетических факторов, образа жизни и различных вредных привычек. Многолетнее курение и употребление кофе оказывают кумулятивный эффект окрашивания. Эти и другие виды пигментного налета становятся еще более заметными из-за неизбежного образования трещин и других изменений поверхности зубов в пределах их кристаллической структуры, в подлежащем дентине и пульпе. Кроме стираемости и травмирования зубов, могут начать разрушаться старые амальгамовые пломбы и другие реставрации. Даже при очень внимательном подходе к этим проблемам зубы с возрастом будут изменять свой цвет вследствие естественной стираемости, а также в результате воздействия среды полости рта. Вначале обычно происходит истончение эмали. При этом щечная поверхность зуба становится более плоской и вследствие утраты прозрачного эмалевого слоя происходит постепенное изменение цвета зуба. Когда эмаль истончается, благодаря естественному механизму защиты в дентине и пульпе начинается процесс образования вторичного дентина. Эта возросшая масса дентина начинает темнеть. Тонкая эмаль в сочетании с потемневшим дентином придает зубам более «старый» вид.
- Пятна белого цвета, симметрично расположенные на одноименных зубах, могут быть симптомом гипоплазии эмали. Одной из особенностей пятен при гипоплазии является то, что они не окрашиваются красителями, и наружный слой эмали остается гладким, блестящим. Меловидные зубы могут быть следствием избыточного отбеливания, длительного применения с этой целью соды. Небольшие меловидные полоски — штрихи, расположенные в под поверхностных слоях эмали характерны для штриховой формы флюороза. Для пятнистой формы флюороза характерно наличие меловидных пятен без полос. Меловидно-крапчатая форма флюороза отличается значительным многообразием. Обычно эмаль зубов имеет матовый оттенок, и на этом фоне видны пигментированные пятна с четкими границами. Иногда на эмали обнаруживается большое количество пятен и точек. Выраженный белесоватый цвет может быть обусловлен плотным зубным налетом, образовавшимся вследствие недостаточной или неправильной индивидуальной гигиены полости рта.
- Депульпированные зубы теряют характерный блеск и приобретают более сероватый оттенок. Подобное, а иногда и более интенсивное изменение цвета, наблюдается в зубах с некрозом пульпы. Серое окрашивание также может быть обусловлено отравлением тяжелыми металлами — ртутью и свинцом.
- Зубы с зеленоватым оттенком появляются при поражении их поверхности специфическими грибками. Зеленое прокрашивание может возникать при соприкосновении зуба с пломбами из медной амальгамы. Желтые зубы могут быть следствием воздействия паров брома и йода, а также постоянного употребления крепкого чая и кофе. Темно-коричневая кайма нередко появляется у курильщиков. Темно-коричневый (вплоть до черного) цвет зубов может появляться при профессиональных контактах с металлами (марганец, железо, никель). Изменение цвета коронки зуба может возникнуть сразу после травмы, особенно, в пришеечной области с небной стороны, где тоньше слой эмали, что является диагностическим признаком травмы. Таким образом, изменение цвета зубов клинически проявляется большим разнообразием оттенков.
Изменение цвета и яркости зубов – сегодня одна из наиболее часто запрашиваемых пациентами у стоматолога процедур. Географически свое развитие все современные технологии отбеливания зубов берут из Соединенных Штатов Америки.
В разные времена и у разных народов было свое представление о красоте. И то, что одна культура воспринимает как прекрасное, другая может считать безобразным. Например, в Японии более 4 тыс. лет назад существовала традиция декоративного окрашивания зубов. Эта процедура считалась косметической, и ее основным результатом было придание эмали зубов темно-коричневого цвета.
Гармония цвета вместе с целостностью симметрией и пропорциональным соотношением, является базовым критерием эстетики в композиции. Поэтому и пациенты считают, что среди факторов, влияющих на привлекательность улыбки, цвет зубов является самым важным. Спрос на косметические услуги резко возрос в последние годы повсеместно.
Следует различать такие понятия как осветление и отбеливание зубов
это возвращение им естественного цвета за счет механического удаления поверхностного пигментного налета. Осветление зубов происходит за счет удаления над - и поддесневых зубных отложений ультразвуком. Снятие зубного налета аппаратом «Аэрфлоу. Полировка зубов щетками со специальными абразивными пастами. Эти манипуляции осветлят зубы до естественного цвета, данного вам природой .
– это уже изменение оттенка зуба за счет выделения атомарного кислорода, который проникает в эмаль и дентин зуба и расщепляет пигмент. Существуют несколько методик отбеливания зубов. Все профессиональные методы отбеливания делятся на клинические (процедуру проводит врач стоматолог в стоматологическом кабинете) и домашнее (пациент самостоятельно использует каппы с отбеливающим гелем дома). Клинические отбеливающие системы бывают со световым и химическим активатором. Традиционно в клинических системах используют перекись водорода – 25 -38%. Такие системы способны отбелить зубы до 15 тонов. Домашние системы содержат более низкий процент перекиси водорода до 10%. Эффективность домашнего отбеливания существенно ниже – от 1 до 8 тонов. Что касается агентов, составляющих основу любой отбеливающей системы, то здесь с 1884 года, когда Harlan первым предложил использовать перекись водорода, по сей день принципиально ничего не изменилось. Преимущество профессионального отбеливания состоит в том, что процедура проводиться и контролируется врачом.
Показания к отбеливанию зубов
- Желание пациента сделать свои зубы более светлыми.
- Легкая и средняя форма флюороз.
- Возрастные изменения цвета зубов (пожелтение).
- Окрашивания в результате вредных привычек.
- Проникающее окрашивание от частого употребления красящих продуктов и напитков.
Противопоказания
- Возраст пациента (несовершеннолетние дети и подростки).
- Беременность и кормление грудью.
- Аллергические реакции на отбеливающие компоненты.
- Прием светочувствительных препаратов, таких как доксициклин, третиноин, ципровлоксацин, гидрохлортиозид т т.д.
- Общие заболевания: онкологические и эндокринные заболевания, бронхиальная астма, гипертоническая болезнь.
- Завышенные ожидания пациента от процедуры отбеливания.
- Наличие кариозных полостей, пломб, реставраций, коронок в зоне отбеливания.
- Широкая пульпарная камера.
- Гиперестезия эмали (повышенная чувствительность зубов).
- Значительная убыль эмали в результате патологической и возрастной.
- Острые и обострившиеся заболевания пародонта.
- Заболевания слизистой оболочки полсти рта.
- Заболевания височно-нижнечелюсного сустава сопровождающиеся ограничением открывания рта.
- Наличие у пациента выраженного рвотного рефлекса.
Возможные осложнения
- Появление гиперестезии (может длиться от нескольких часов до нескольких дней). Для устранения необходимо провести курс ремтерапии до и после процедуры отбеливания. Использование десинситайзеров, специальных ополаскивателей и паст для чувствительных зубов.
- Раздражение слизистой оболочки полости рта (жжение).
- Регрессия цвета. В течение 2 недель после процедуры отбеливания в процессе окисления происходит изменение оптических качеств зуба, придающих ему более непрозрачный вид. Через 2 недели кислород рассеивается, и зуб приобретает реальный светлый оттенок.
- Изменение вкусовых ощущений. Носит временный характер.
Для сохранения полученных результатов пациент должен соблюдать следующие рекомендации
- Ежедневно соблюдать правила индивидуальной гигиены полости рта.
- В первые 48 часов после процедуры отбеливания не употреблять в пищу красящих продуктов, в последующие 2 недели соблюдать прозрачную диету.
- Регулярно посещать стоматолога не реже 1 раза в пол года.
- Повторный курс отбеливания через 1.5- 2 года (при необходимости).
Схема проведения процедуры отбеливания зубов
Зубные пасты с отбеливающим эффектом
Часто пациенты спрашивают: достаточно ли использовать отбеливающую зубную пасту чтоб отбелить зубы?
Основное предназначение отбеливающих зубных паст – поддержание достигнутого профессиональным отбеливанием результата.
Отбеливающие компоненты, вводимые в состав зубных паст:
- Вещества, растворяющие зубной налет (протеолитические энзимы: бромелаин, папаин)
- Вещества с повышенным очищающими свойствами (бикарбонат натрия)
- Вещества подавляющие формирование налета (ксилит, бромелаин, триклозан с кополимером)
- Вещества, подавляющие минерализацию налета (пирофосфаты, цитрат цинка)
Решив использовать зубные пасты с отбеливающим эффектом, необходимо учитывать ряд моментов: На рынке широко распространены зубные пасты на основе полирующих абразивов. Постоянное использование таких паст приводит к истиранию эмали зубов, поэтому такие пасты не рекомендуется применять как регулярные. Можно подобрать различные режимы их использования. Но такие пасты категорически не подходят лицам, имеющим пришеечные дефекты зубов.
Иногда производители зубных паст обещают осветление зубов на несколько тонов. Этот эффект достигается с помощью зубной пасты в составе которой имеется пероксид карбомида, как и системы домашнего отбеливания. При этом концентрация пероксида карбомида должна составлять 8-10процентов. Главной отличительной особенностью такой зубной пасты является ее специфический перекисный вкус. Эти пасты технологически очень трудны в производстве , поэтому предложения на рынке единичны.
Читайте также:

