Механизм образования зубных отложений
Опубликовано: 29.04.2024
Зубной налет — это специфические, различные по структуре отложения на поверхности зуба или десневого края, появляющиеся вследствие скопления и роста микроорганизмов.
- Причины образования зубного налета
- Механизм образования зубного налета
- Классификация зубного налета
- Симптомы зубного налета
- Диагностика зубного налета
- Лечение зубного налета
- Прогноз и профилактика зубного налета
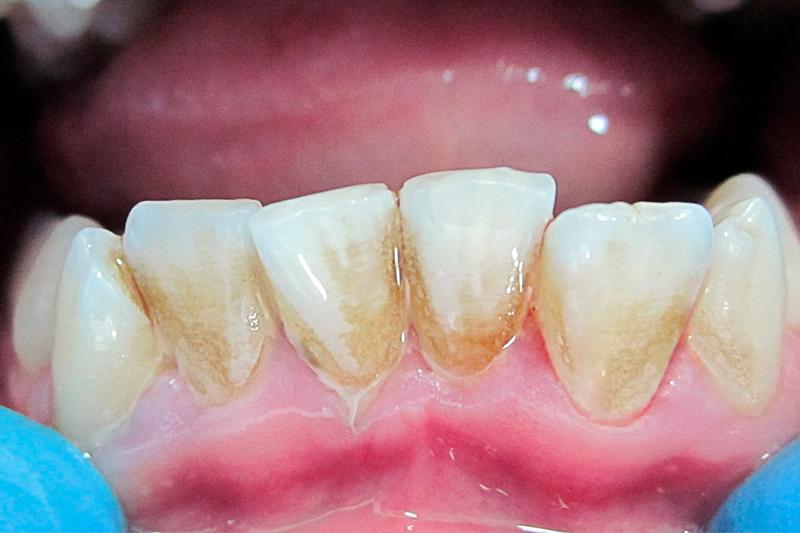
Налет на зубах имеет вид липких отложений, сложно замечаемых невооруженным глазом. В основном скапливается налет на зубах, протезах, коронках и пломбах, также может проявляться на языке и деснах. В результате таких отложений развивается воспалительный процесс мягких тканей полости рта и десен, при запущенной форме начинается кариес. Под воздействием бактерий, находящихся во рту и питающихся углеводами, десны начинают болеть и кровоточить, что в скором времени приводит к потере зубов.
Причины образования зубного налета
Основная причина, по которой в полости рта образуется зубной налет, — это большое количество микроорганизмов, живущих во рту. Опасность этих бактерий заключается в том, что они умеют достаточно быстро расти и размножаться. После того, как человек произвел тщательную чистку зубов, по истечении уже двух часов на поверхности зуба начинает появляться тончайшая пленка, являющаяся зубным налетом.
На образование и размножение бактерий, паразитирующих в полости рта, влияют следующие факторы:
- Употребление в больших количествах продуктов, имеющих в своем составе легкие углеводы, такие как сладости, конфеты, выпечка.
- Частое употребление кофе или чая, содержащих такие же легкие углеводы. При употреблении этих напитков образуется налет, остаются темные следы на краях зубов возле десен, что приводит к быстрому наступлению первой фазы накопления налета.
- Курение является основной причиной быстрого образования налета на зубах. Если человек зависим от табакокурения, то ему необходим более тщательный уход за полостью рта. Смола, содержащаяся в никотине, способствует образованию на поверхности зуба налета коричневого цвета, и, как результат, в ротовой полости скапливается очень много бактерий. Никотин пагубно влияет на дентин и разрушает его, в результате чего зубная эмаль начинает темнеть. Если не следить за ротовой полостью, то при постоянном курении зубы очень быстро приобретут черный или темно-коричневый цвет и за короткое время разрушатся.
- Неправильная и нерегулярная гигиена полости рта является причиной образования зубного налета. Если забывать чистить зубы, то мягкий налет будет становиться твердым, образуя камень. Он удаляется только в кабинете у стоматолога.
Зубной налет образуется также при недостаточности акта жевания, во время сна, гипосаливации, ксеростомии, при употреблении продуктов с высоким содержанием белков и низкой жирностью, приеме препаратов железа.
Механизм образования зубного налета
Зубной налет бывает двух типов: мягкий (имеет вид бесструктурной пленки) и твердый (зубной камень). Образование налета происходит естественным образом в результате действия микроорганизмов, находящихся в полости рта. Изначально на поверхности зуба образуется тонкая пленка — пелликула, состоящая из энзимов, кислых протеинов, иммуноглобулинов слюны и сывороточных белков, участвующих в обменных процессах с жидкостью в полости рта. Микроорганизмы полости рта разрастаются и оседают на поверхности зуба, образуя пленку. Отложения формируются за счет постоянного деления и налипания новых бактерий и их продуктов жизнедеятельности.
Образование зубного налета происходит в три стадии:
- Первая стадия отложения налета начинается через два дня после того, как человек прекращает осуществлять гигиенические процедуры в полости рта. В этот период образуется бесклеточная пленка, ее появление происходит стремительно за счет контакта твердых тканей зуба со слюной. В этот период появляются кокки и микрококки.
- Вторая стадия отложения налета начинается на второй-четвертый день прекращения гигиенических процедур. В этот период происходит формирование пелликулы, состоящей из микроорганизмов (фузобактерий и фламинов) на ее поверхности.
- Третья стадия отложения налета начинается на четвертый-девятый день, когда образуется уже зрелая бляшка. В этот период зубную эмаль покрывают спирохеты и спириллы, способные разрушить поверхность зуба.
Классификация зубного налета
Зубной налет имеет несколько мест образования. Наддесневой зубной налет образуется на зубе и может располагаться в области края десны на его гладкой поверхности или на поверхностях, контактирующих друг с другом. Поддесневой зубной налет находится ниже края десны в области поверхности зуба или прикрепляется к эпителию десны.
Также различают зубной налет по цвету образований. Липкая пленка, имеющая желтый или желтовато-белый цвет, является естественным отложением на поверхности зуба. Она появляется во время спокойного состояния человека (когда он спит, не ест и не разговаривает) вследствие жизнедеятельности различных микроорганизмов. Появление такого типа налета сопровождается неприятным запахом изо рта и специфическими вкусовыми ощущениями. При отсутствии постоянной гигиены эти новообразования являются основой для дальнейшего развития зубных камней.
Налет на зубах зеленого оттенка встречается в основном у детей и подростков. Такие образования появляются в результате скопления бактерий, имеющих в своем составе хлорофилл.
Образования на зубах коричневого и темно-коричневого цвета встречаются, как правило, у курящих людей. В зависимости от количества потребляемого никотина варьируется и цвет налета.
Симптомы зубного налета
Можно определить наличие зубного налета, опираясь на основные симптомы заболевания. При его появлении в полости рта эмаль зуба теряет свой блеск, что связано с образованием тончайшей белесой пленки. Помимо этого, зубам со специфическим налетом свойственно менять свой цвет вплоть до почернения зуба. Вследствие жизнедеятельности бактерий и микроорганизмов у человека появляется неприятный запах изо рта. Во время касания зубов кончиком языка ощущается характерная шероховатость поверхности зуба. Также она может быть покрыта белыми или бело-желтыми массами, имеющими вязкую структуру.
Основные локализации скопления налета — это места, в которых можно хорошо закрепиться и в силу пористой поверхности дать возможность бактериям размножаться. Зубной налет можно наблюдать в пришеечной области коронки, около мест пломбировки, в местах крепления зубных протезов и в промежутках между зубами. Если вовремя не удалить зубной налет, то вскоре он может перерасти в камень или стать причиной развития кариеса или пульпита.
Диагностика зубного налета
Определить наличие зубного налета можно двумя способами. Посетить врача-специалиста и пройти осмотр, по результатам которого врач определит, имеется ли у пациента налет на зубах. Второй способ довольно простой и не требует похода к врачу. Все, что требуется, — это зеркало и хорошее освещение. Тщательно осмотрев зубы, можно самостоятельно узнать, есть ли налет на их поверхностях.
Если отмечено наличие зубного налета, необходимо установить, какую форму он имеет. Зубной налет мягкой формы при посещении врача диагностируется с помощью специальных препаратов, окрашивающих его. Для этого используется фуксин или эритрозин, также могут быть применены другие вещества. Препараты для окрашивания налета могут выпускаться в форме спреев, таблеток или ополаскивателей. По результатам окрашивания специалист проводит оценку отложений по специальной шкале и назначает лечение и гигиенические процедуры.
В случае твердого налета (зубной камень) потребуется механическое удаление при помощи специальных инструментов и аппаратов в кабинете врача-стоматолога.
Лечение зубного налета
Для предотвращения дальнейшего развития кариеса и разрушения зубов необходимо провести качественное лечение и удаление зубного налета. Избавиться от липкой пленки на зубах можно различными способами, которые в большей или меньшей степени помогают обрести первоначальный вид зуба и сохранить его здоровье. Необходимо помнить, что если требуется снятие застаревшего зубного налета, то эта процедура проводится исключительно стоматологом с использованием специальных инструментов и аппаратов. Такой налет в домашних условиях можно устранить частично и только лишь при правильных гигиенических процедурах, однако полное избавление возможно только при посещении врача.
Современная медицина, применяющая профессиональную чистку зубного налета, дает возможность не только вернуть зубам красоту, устранить неэстетичный оттенок эмали, но и способствует предотвращению развития такого заболевания, как кариес. Если не лечить налет вовремя, то бактерии, живущие в полости рта, будут проникать вглубь десны и способствовать развитию воспалительных процессов и появлению гнойных образований.
На сегодняшний момент врачи повсеместно используют несколько типов обработки зубов, способствующих устранению налета. Удаление посредством ультразвука позволяет добиться прекрасных результатов, однако этот метод подходит не всем. Если у пациента имеются нарушения сердечно-сосудистой системы или установлен кардиостимулятор, то такой метод лечения противопоказан. Зубной налет и камень удаляются с поверхности зуба под воздействием на них волн ультразвука. Кислород, выделяемый во время работы аппарата, обеззараживает полость рта.
Не уступает по популярности ультразвуковому и лазерное удаление зубного налета. Принцип работы похож на предыдущий: налет и камень разрушаются под воздействием лазера. Стоит отметить, что такой тип процедуры стоит немного дороже, чем ультразвуковое очищение.
Также стоматологи используют метод воздушно-абразивной обработки, при котором поверхность зубов обрабатывается специальным раствором, позволяющим легко удалить не только налет, но и очаги его появления. Этот метод принято использовать в качестве дополнительного способа к ультразвуковой или лазерной чисткам зубов.
Еще один метод удаления налета — химический. В процессе работы поверхность зуба обрабатывается препаратами, в состав которых входит щелочь и кислота, разрушающие налет и камень. Однако этот метод нельзя использовать как основной в силу того, что вместе с налетом разрушению подвержен и зуб, и его эмаль.
Прогноз и профилактика зубного налета
При диагностике зубного налета первой стадии проблем с его удалением не будет. Для этого достаточно регулярно чистить зубы, а также исключить курение, употребление черного кофе или чая. При второй и третьей стадии налета, когда он переходит в зубной камень, есть риск развития кариеса. При посещении врача и удалении, а также правильном лечении прогноз выздоровления благоприятный.
В целях профилактики рекомендуется регулярно проводить гигиеническую чистку зубов и посещать стоматолога.
Уже через 5 мин после тщательной очистки поверхности моляров определяется около 1 млн микробов на 1 мм2 поверхности. В основном это факультативные плеоморфные шарики и S. sanguis. Грамотрицательных форм либо вовсе нет, либо их очень мало в молодом налете. Описаны три фазы созревания микробной пленки.
1-я фаза: через 2 дня после прекращения ухода происходит пролиферация грамположительных кокков и микрококков.
2-я фаза: через 2—4 дня появляются в значительном количестве фузобактерии и филаменты.
3-я фаза: через 4—9 дней появляются спирохеты и спириллы.
Микробный состав бляшки в зависимости от фазы ее созревания:
1-я фаза: бактериальная пленка состоит из Streptococcus spp., Neisseria, преобладает Nocardia, тогда как в 3-й фазе, через 9 дней, определяются Streptococcus spp., Veilonella, а превалирует Corynebacterium. Fusobacterii в 9-дневной бляшке находятся в большем количестве, чем в молодой. Рост анаэробных видов, таких как вейонеллы и фузобактерии, зависит от предшествующего роста аэробов и факультативных представителей и чисто механического увеличения толщины слоя. Когда его толщина становится достаточной для изоляции от кислорода, тогда и начинается размножение анаэробов.
Из перидантального кармана при воспалении пародонта можно выделить от 10 до 200 мг налета, практически целиком состоящего из микробов. Общая площадь внутренней поверхности десневых карманов, на которой оседают микробы, в среднем составляет 10—15 см2. К тому же эта поверхность покрыта еще и язвами. При этом характерно, что лишь при язвенном гингивите и агрессивном пародонтите определяются бактерии внутри мягких тканей. При язвенном гингивите это спирохеты средних и крупных размеров, редко — другие формы, преимущественно Porphiromonas gindivalis. При других же формах пародонтита и гингивита микробы фактически не внедряются вглубь тканей. Причиной этого служит наличие плотного слоя лейкоцитов на границе между эпителием кармана и микробными скоплениями, способных достаточно надежно предохранять нижележащие ткани от проникновения в них патогенной флоры.

Формирование зубного камня
Зубной камень — это минерализованная зубная бляшка. Уплотнение мягкого налета за счет выпадения солей происходит в период от 1 дня до 2 нед. после формирования бляшки, но первые признаки обызвествления можно выявить уже через 4—8 ч. Бляшка обызвествляется на 50 % в течение первых 2 дней, а за остальные дни (до 12-го дня) обызвествление достигает от 60 до 90 %. Не обязательно обызвествляется вся масса налета. На ранних стадиях налет содержит малое количество минералов, которое нарастает по мере превращения налета в камень. Максимальная концентрация минеральных компонентов достигается в течение 2 дней.
Источником обызвествления наддесневого налета является слюна, поддесневого — десневая жидкость. Характерна особенность налета накапливать в своем составе минералы в концентрации, которая в 2—20 раз превосходит их содержание в слюне. Примечательно, что в процессе минерализации главную роль играет не кальций, а фосфор.
Начинается обызвествление вдоль внутренней поверхности наддесневого налета и на прикрепленной к зубу части поддесневого налета. Сначала обызвествляются отдельные участки, затем они увеличиваются в размерах. В итоге из них образуются массивные скопления камня. По мере формирования камня меняется его минеральный состав и количество покрывающего микробного налета: увеличивается количество филаментов. По мере роста очаги обызвествления сливаются в единый конгломерат, а тонкие микробные оболочки становятся практически неразличимыми.
Время начала формирования камня и скорость его образования значительно отличаются у разных людей, в разные периоды жизни, в разных участках зубных рядов. Среднее увеличение количества камня — 0,1—0,15 % сухого веса в день. Время, в течение которого объем камня достигает максимума, колеблется от 10 нед. до 6 мес.
Уменьшение массы камня после достижения максимального объема, известное как явление реверсии камня, может быть объяснено тем, что крупные образования камня разрушаются от давления пиши, губ и языка.
В этой связи для профилактики образования камня полезно использование зубных паст, так как они обеспечивают уменьшение кальция в составе камня и его связь с фосфором.
Рацион питания играет важную роль, в первую очередь благодаря его влиянию на функциональную активность жевательной системы. Для этого рекомендуется увеличение потребления грубой пиши (овощей и фруктов, не подвергавшихся термической обработке). Необходимо уменьшение доли богатых моно-, ди- и олигосахаридами, а также крахмалом продуктов, поскольку их потребление способствует активному росту микробных ассоциаций и снижению резистентности эмали, однако это правомерно только в случае неадекватного гигиенического ухода. В случае же качественного гигиенического ухода данный фактор не так уж значим, как об этом принято думать, — главная роль принадлежит фактору нагрузки на жевательный аппарат.
Что такое зубной налет? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сидихина Н. О., стоматолога со стажем в 11 лет.

Определение болезни. Причины заболевания
Зубной налёт — это мягкая, липкая биоплёнка, которая состоит из бактерий, продуктов их жизнедеятельности, слюны, остатков еды и тканевого детрита (разрушенных клеток). Налёт появляется на участках, на которых проще закрепиться:
- на шероховатых поверхностях зубов;
- в пришеечной области коронок;
- около пломб;
- в местах крепления зубных протезов;
- в промежутках между зубами;
- в естественных углублениях зуба;
- в труднодоступных для чистки местах;
- на негерметичных краях реставрации зубов;
- над и под десной;
- на мостах, брекетах, коронках.
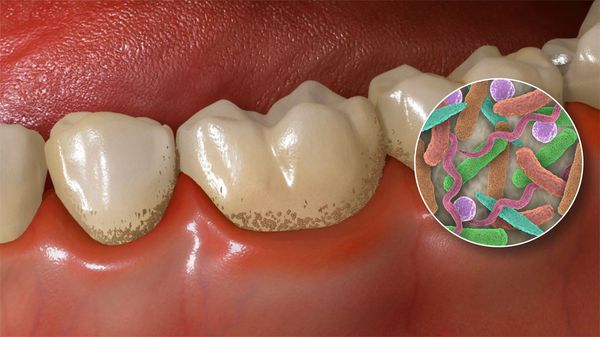
Зубной налёт состоит из скоплений микроорганизмов, обитающих в полости рта: стрептококков, лактобактерий, стафилококков, нейссерий, вейлонелл, фузобактерий, актиномицетов и дрожжеподобных грибков. Микробы прикрепляются к пелликуле — тонкой плёнке на поверхности зубов. Уже через сутки их число увеличивается до сотен миллионов. А течение нескольких дней микроорганизмы объединяются и образуют бляшку, покрывающую зубную эмаль.
Чтобы сформировалась зубная бляшка, необходимо одновременное действие нескольких факторов:
- нехватка слюны, в том числе во время сна, её застой и повышение кислотности;
- количественный и видовой состав микрофлоры полости рта;
- присутствие углеводов;
- плохая гигиена полости рта.
Зубной налёт появляется при употреблении большого количества углеводов и неправильной или нерегулярной гигиене полости рта. Сахара, которые ест человек, употребляют и микробы, составляющие бляшку. Бактерии способны превращать углеводы в кислоту, которая разрушает зубную эмаль и способствует развитию кариеса [1] [4] [24] .
Симптомы зубного налета
Зубной налёт может проявляться следующими изменениями в полости рта:
- эмаль теряет блеск и приобретает тёмный оттенок;
- жизнедеятельность микроорганизмов вызывает неприятный запах изо рта;
- зубы на ощупь становятся шероховатыми;
- дёсны начинают кровоточить, особенно во время чистки зубов;
- пациенты, избегая кровоточивости, недостаточно хорошо чистят зубы, в результате количество налёта увеличивается;
- возникают покраснение и припухлость дёсен, боль при чистке и пережёвывании пищи;
- повышается чувствительность зубов к температурным или химическим раздражителям;
- усиливается подвижность зубов;
- образуется зубной камень;
- выделяется гной [1][5][18][26] .
Патогенез зубного налета
Через несколько минут после приёма пищи на зубах начинается формироваться плёнка — пелликула , которая состоит из гликопротеинов слюны. Пелликула плотно фиксирована на поверхности зуба, е ё невозможно смыть водой или слюной. Сама по себе плёнка ещё не содержит колоний бактерий и не приводит к кариесу. Патологический процесс начинается спустя несколько суток:
1. Через 48 часов количество микроорганизмов значительно увеличивается и образуется единая бактериальная сеть из более чем 750 различных видов бактерий.
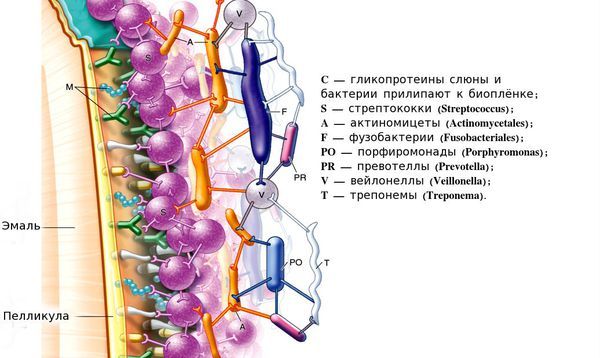
2. На четвёртый — девятый день на зубной эмали формируется зрелая бляшка. Бактерии в её составе преобразуют сахара в кислоты, которые растворяют кальций и разрушают поверхность эмали.
3. Промежутки между призмами эмали увеличиваются. Микроорганизмы проникают в эти пространства и начинается образование кариеса.
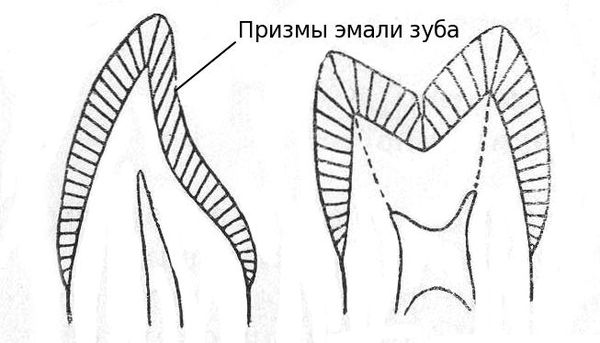
4. Зубная бляшка ограничивает доступ кислорода к поверхности эмали, что способствует размножению анаэробных бактерий (способных жить без кислорода). Сквозь бляшку из слюны не могут проникать и кальций с фосфором, поэтому если из-за плохой гигиены на поверхности зуба образовалась бляшка, то фторсодержащие пасты и эликсиры, даже самых лучшие и дорогостоящие, совершенно бесполезны.
Выраженные нарушения в биохимическом составе полости рта приводят к заболеваниям дёсен, зубов (и как следствие неприятному запаху изо рта) и даже осложнениям на внутренних органах, например на сердце. [1] [17] [21] [24] .
Классификация и стадии развития зубного налета
Зубные отложения подразделяют на минерализованные и неминерализованные:
1. Неминерализованные — это кутикула, пелликула, мягкий зубной налёт и зубная бляшка:
- Кутикула — это остатки оболочки, которая присутствовала на зубе в момент его прорезывания и исчезла после;
- Пелликула (приобретённая кутикула), с одной стороны, защищает эмаль от кислот, с другой — способствует прикреплению микроорганизмов к поверхности зуба;
- Мягкий зубной налёт — клейкие наслоения микроорганизмов, продуктов их жизнедеятельности, слюны, остатков еды и разрушенных клеток.
- Зубная бляшка — плотное образование из микробов и продуктов их жизнедеятельности, способное создать кислую среду и разрушить эмаль.
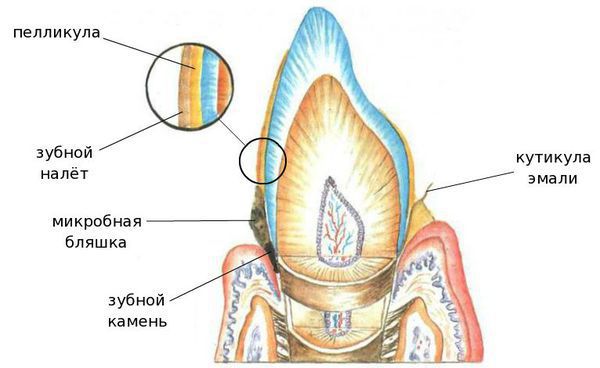
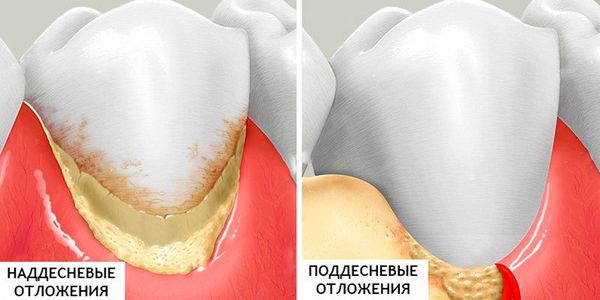
2. Минерализованные отложения — это наддесневой и поддесневой зубной камень (затвердевший налёт):
- Наддесневой зубной камень располагается на поверхности зубов наддесневого края. Чем светлее зубной камень, тем он плотнее и быстрее образуется. Зубной камень является отвердевшей зубной бляшкой. Расположен в основном в области открытия протоков больших слюнных желёз: на язычной поверхности нижних фронтальных зубов, в подъязычной области расположения протоков подъязычных и поднижнечелюстной слюнных желёз, на щёчной поверхности верхних моляров.
- Поддесневой камень расположен на поверхности корня зуба ниже уровня десны. Этот вид камня встречается у пациентов с различными заболеваниями пародонта ( тканей, окружающих и удерживающих зуб ).
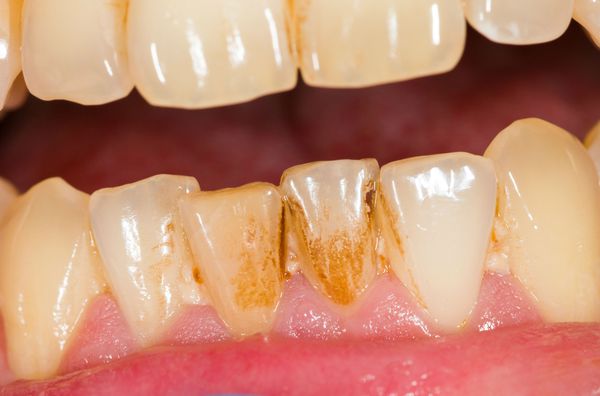
Зубной налёт различают по цвету:
- Липкая плёнка желтовато-белого оттенка — естественные отложения на поверхности зуба, которые появляются во время сна, после приёма пищи. При отсутствии гигиены полости рта возникает затхлый или гнилостный запах изо рта и кислый привкус. Приводит к появлению зубных камней, которые сможет убрать только стоматолог при помощи специальных инструментов.
- Пигментированный зубной налёт образуется при употреблении красящих продуктов: кофе, крепкого чая. Налёт у курильщиков окрашен в коричневый цвет, это вызвано отложением табачных смол и никотина.
- Тёмный зелёный налёт (налёт Пристли), как правило, образуется на молочных зубах и проходит с появлением постоянного прикуса. Выглядит как неровная тёмная кайма, может распределиться вдоль всего зуба или быть в виде пятнышек, и является источником неприятного запаха. Его образуют некоторые видов бактерий, обитающие в полости рта ребёнка. Возможны и другие причины возникновения пигментированного налёта — эндокринологические и желудочно-кишечные заболевания (нарушение обмена веществ, патологии щитовидной железы, гастрит, дуоденит, холецистит, воспаление поджелудочной железы, печени и желчевыводящих протоков), приём препаратов железа и иных витаминов; смена климата. В этих случаях оттенок налёта может быть чёрным, зелёным, коричневым или оранжевым. Налёт и бактерии, которые его образуют, не разрушают ткани зуба, но могут маскировать кариес [1][3][27] .
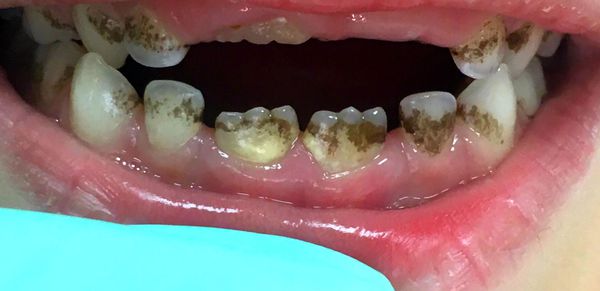
Осложнения зубного налета
Если налёт не убирать, то он превращается в зубной камень и приводит к воспалению слизистой оболочки рта и дёсен. Отёчность десневого края способствует формированию ложных карманов и одновременно с этим усиливает выделение десневой жидкости. Это создаёт благоприятные условия для развития бактериальной микрофлоры, которая является ключевым фактором тяжёлых осложнений: кариеса, гингивита, пародонтита, стоматита, инфекционного эндокардита.
Кариес — это размягчение твёрдых тканей зуба кислотами, выделяемыми бактериями зубного налёта. Разрушению способствует частое употребление сахаров, высокая кислотность в полости рта, снижение слюноотделения [1] [4] [5] .
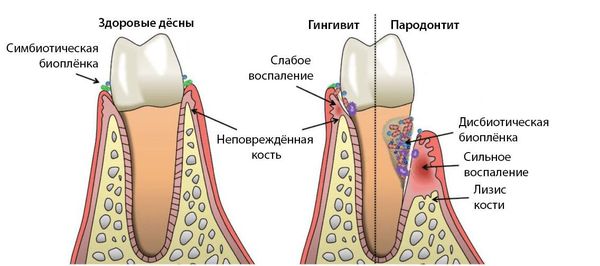
Гингивит — это воспаление дёсен, которое сопровождается покраснением, отёком, кровоточивостью и неприятным запахом изо рта. Плохая гигиена позволяет микробным бляшкам накапливаться между десной и зубами, что приводит к воспалению. При этом бороздки между зубами и десной увеличиваются и появляются десневые карманы. Они содержат бактерии, которые, помимо гингивита, могут вызывать кариес корня зуба и пародонтит. Чаще всего к гингивиту приводит зубной налёт. К второстепенным факторам относят: неправильный прикус, зубной камень, плохое восстановление зубов, сухость во рту, изменения гормонального фона, системные нарушения (сахарный диабет, СПИД, авитаминоз, лейкоз, лейкопения), приём лекарственных препаратов [14] [16] [24] .
Пародонтит — это воспалительное заболевание дёсен, при котором атрофируются ткани, в том числе костные, удерживающей зуб в лунке. Ведущую роль в развитии заболевания играют патогенные микроорганизмы зубного налёта. Продукты жизнедеятельности бактерий увеличивает проницаемость кровеносных сосудов, это приводит к иммунному ответу организма и хроническому воспалению.При пародонтите появляется кровоточивость, покраснение и отёк десны, её отхождение от корней зубов, в тяжёлых случаях — гнойное отделяемое из пародонтальных карманов. Также увеличивается подвижность зубов при жевании, а между зубами и десной начинают застревать остатки пищи. Пародонтит — необратимый процесс, так как сопровождается уже деструкцией тканей [18] [19] [26] [28] .
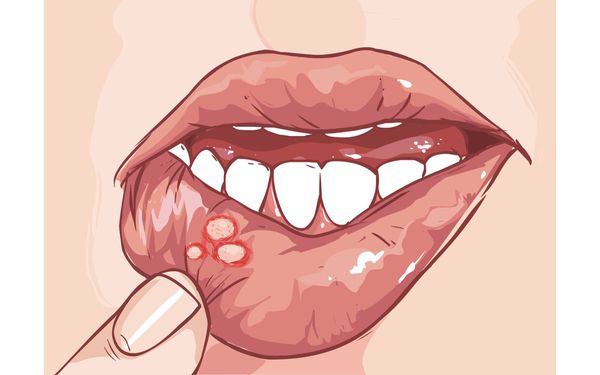
Стоматит — воспалительное заболевание полости рта с образованием язв и эрозией. К патологии приводят бактерии, которые поражают участки с микротравмами. В тяжёлых случаях на слизистой оболочке появляются пузыри, участки отмирания клеток (некроз). У лиц с ослабленным иммунитетом стоматит может стать причиной общей интоксикации [1] [27] .
Галитоз — дыхание с неприятным запахом, вызванное патологическим ростом микроорганизмов в пародонтальных карманах вокруг зубов. Галитоз может быть проявлением общих расстройств при метаболических нарушениях и поражении органов желудочно-кишечного и дыхательного тракта [29] [30] .
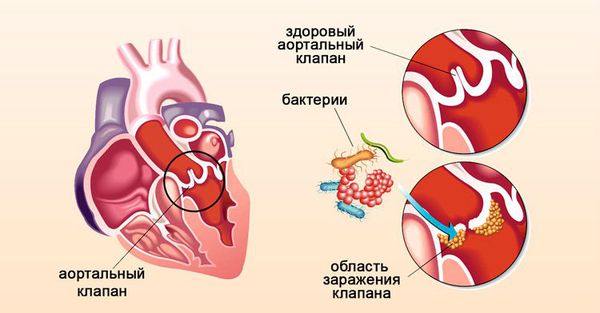
Инфекционный эндокардит — это воспаление внутренней оболочки сердца, которое сопровождается поражением клапанного аппарата и клеток сосудов условно-патогенными возбудителями (в большинстве случаев стрептококками и стафилококками). Бактерии из десневых карманов попадают в кровь, затем прилипают к клеткам сердца или сосуда (чаще уже повреждённого) и вызывают воспаление [6] [12] [25] [32] [32] .
Диагностика зубного налета
Зубной налёт определяется визуально во время осмотра. При этом стоматолог отмечает:
- уровень самостоятельной гигиены полости рта;
- прикус (расположение зубов, скученность);
- изменение формы, цвета, текстуры, поверхности, размеров слизистой полости рта;
- наличие и вид зубных отложений.
Здоровая десна имеет бледно-розовый оттенок, по рельефу похожа на апельсиновую корку. В норме контур десны плотно прилегает к зубу, сосочки полностью заполняют межзубные пространства, слизистая десневой границы легко определяется.
После осмотра стоматолог при помощи окрашивания специальными красителями выявляет количество зубных отложений и оценивает уровень гигиены: от хорошего до очень плохого. Для большинства пациентов достигнуть удовлетворительной гигиены полости рта — достаточно сложная задача.
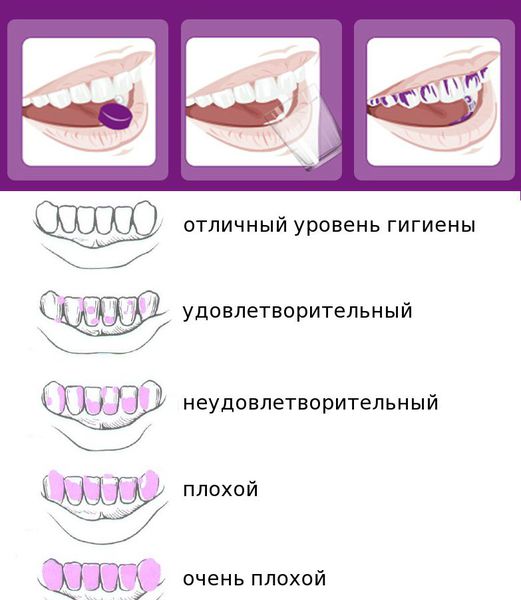
Реакция на воспаление со стороны мягких тканей оценивается по показателям:
- объём мягких тканей и глубина поддесневых карманов;
- интенсивность кровоточивости;
- подвижность зубов.
Воспалительную реакцию со стороны костей челюстей и убыль костной ткани определяют при помощи рентгенологического обследования [1] [7] [9] [27] .
Лечение зубного налета
После диагностики стоматолог удаляет бактериальный налёт. Для этого:
- полость рта обеззараживают антисептиками;
- поверхности зубов с помощью аппарата Air Flow под давлением обрабатывают специальным раствором;
- зубы полируют щёткой, резиновыми чашечками, пастой со фторидами, полировочной штрипсой (тонкой полоской из металла или пластика).
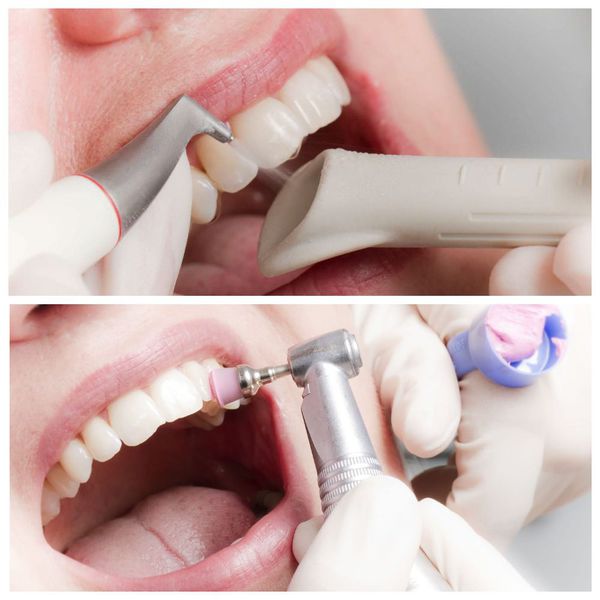
В завершении гигиены врач проводит антисептическую обработку, останавливает кровотечение и накладывает лечебные и антисептические повязки на десну. При выраженном воспалении слизистой назначается курс антимикробных аппликаций и заживляющих мазей. При обильных зубных отложениях рекомендован повторный осмотр [5] [12] [22] [25] .
Прогноз. Профилактика
При регулярном посещении стоматолога зубной налёт выявляют на начальной стадии и легко удаляют. Гигиеническую чистку зубов рекомендовано проводить раз в шесть месяцев. Если налёт не удалён, он переходит в плотное образование и развивается кариес. При своевременном обращении к врачу и правильном лечении прогноз будет благоприятным. При остром кариесе следует 2-4 раза в год посещать стоматолога, обрабатывать полость рта хлоргексидином, есть меньше углеводов и каждые 2-3 года контролировать микробиологические показатели слюны.
Профилактические осмотры, своевременное лечение, удаление зубного налёта существенно оздоравливают полость рта и предупреждают развитие заболеваний дёсен и зубов, однако без удовлетворительной самостоятельной гигиены добиться благоприятных долгосрочных результатов невозможно [7] [9] [15] .
Самое первое в гигиене и борьбе с налётом — это зубная щётка. Её подбирают индивидуально, согласно анатомическим особенностям пациентов. При выборе и использовании учитывают основные моменты:
- Предпочтительны щётки с искусственными щетинками с закруглёнными концами. Натуральную щетину, как правило, быстро колонизируют бактерии, к тому же она недолговечна, а острые концы щетинок могут травмировать десну и твёрдые ткани зуба.
- Охват щетины — не более двух-трёх зубов, это позволит чистить их лучше.
- Ручка удобно располагается в руке.
- Зубные щетки меняют каждые 6-10 недель.
Электрические щетки с вращающимися или колеблющимися головками рекомендованы пациентам с нарушенными мануальными навыками. Они хорошо удаляют налёт при постоянном использовании.
Помимо щётки, важную роль играет зубная паста. Она должна хорошо очищать, не повреждать эмаль, быть приятной на вкус, надолго защищать от микробов. Важное значение в её составе имеют следующие соединения:
- фториды (соединения фтора, например с натрием) — стабилизируют уровень минералов в зубной эмали;
- пирофосфат, хлорид цинка, цитрат цинка — уменьшают наддесневой зубной камень;
- хлорид стронция, гидроксиапатиты и нитрат калия — избавляют от повышенной чувствительности зубов;
- карбонат кальция — нейтрализует кислоты, тем самым защищая зубы [2][3][8] .
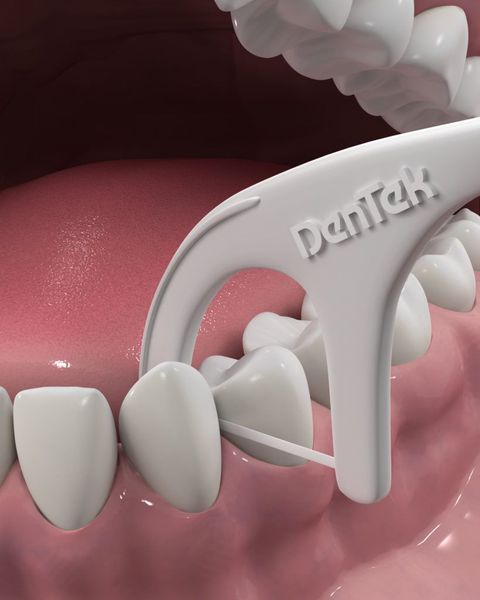
Для гигиены межзубных пространств будут полезны зубные нити(флоссы) и нити на держателе (флоссеты). Они легко проникают в межзубные промежутки и удаляют остатки пищи и налёт.
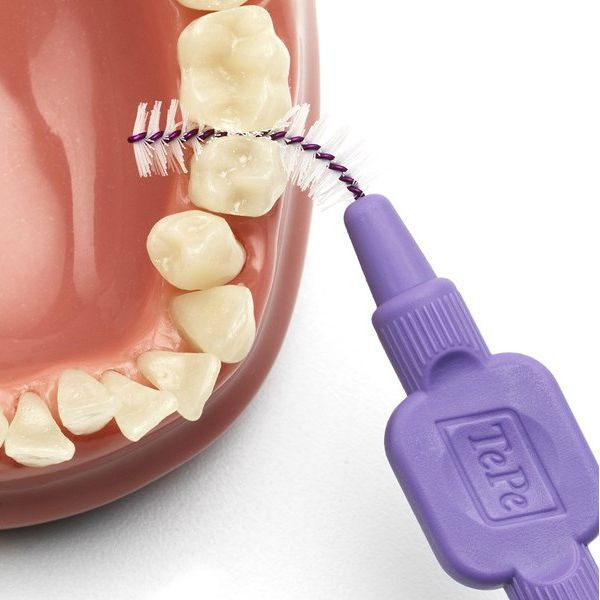
Пациентам с имплантами следует применять интерпроксимальные ёршики. Они состоят из спирально-изогнутого основания с конически или цилиндрически расположенными щетинками. Зубные нити и интерпроксимальные ёршики предназначены только для одноразового применения.
Для удаления остатков пищи можно применять деревянные или пластиковые зубочистки, но следует помнить, что они не избавят от налёта.
При наличии несъёмных конструкций (брекеты, коронки, импланты) полезен и незаменим ирригатор — прибор, который струёй воды под давлением очищает зубную поверхность и маcсирует мягкие ткани.
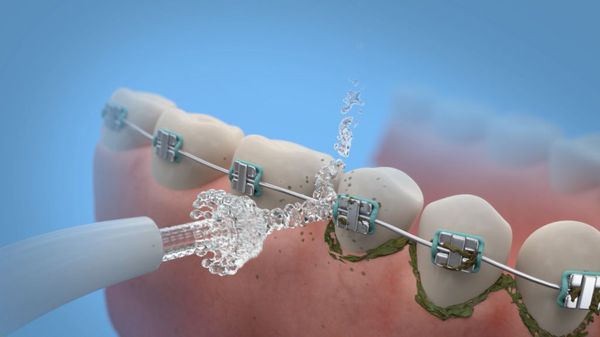
Ополаскиваетели для рта не являются самостоятельным средством для устранения зубных отложений, и удаляют налёт только в комплексе с другими средствами. При хронических заболеваниях пародонта полоскать рот не рекомендуется — это повышает риск попадания частичек инфицированных отложений в десневой карман и может усилить воспаление.
Хлоргексидин — это антисептик, который обладает антибактериальным действием и уменьшает зубные отложения. Но из-за побочного раздражающего действия (вплоть до химического ожога сосочков языка с нарушением вкусовой чувствительности) курс хлоргексидина в составе ополаскивателя ограничивают до двух недель, с повторением через три месяца.
Жевательная резинка в течение 15-20 минут после приема пищи механически очищает зубы за счёт повышения слюноотделения. Жевательные резинки следует выбирать без сахара, с ксилитом — сахарозаменителем, который препятствует размножению бактерий в полости рта.
Одним из важных факторов профилактики зубных отложений является питание. Для предотвращения кариеса важно получать из пищи достаточно минералов (кальция и фтора) и снижать количество сахара. Также следует исключить курение и уменьшить употребление красящих продуктов — чёрного кофе или чая [2] [3] [8] [10] .

Зубные отложения – это не просто косметический дефект. Явление причисляют к одной из главных причин, провоцирующих кариес и заболевания десен. Негативное воздействие зубного налета обусловлено тем, что в нем обитает огромное количество патогенных бактерий.
Исходя из того, какую опасность для организма представляют скопления отложений, в стоматологии большое значение уделяют профилактике их образования. Правильная организация ежедневной личной гигиены в совокупности с профессиональными методиками помогут вернуть зубам первозданную чистоту, а дыханию свежесть.
- Классификация зубных отложений
- Механизм образования зубных отложений
- Стадии формирования
- Какой врач удаляет зубные отложения?
- Диагностика зубных отложений
- Методы удаления зубных отложений
- Ультразвуковое воздействие
- Порошково-струйное очищение Air flow
- Лазерная процедура
- Инструментальный способ
- Противопоказания
- Профилактические меры
- Полезное видео про зубной камень
Классификация зубных отложений
Классификация зубных отложений делит их на два основных вида: мягкий налет и твердые камни. Все они имеют свои особенности.
Мягкий налет и зубная бляшка – это неминерализованные зубные отложения. В первом случае они достаточно просто счищаются с поверхности эмали. А вот бляшка является уже более вязким, гранулированным отложением. Она сформирована из мягкого налета, слизи и продуктов, выделяемых бактериями. Бляшка отличается плотной фиксацией к поверхности эмали или искусственных коронок.
Минерализованные зубные отложения принято называть камнями или calculus dentalis. Из-за того, что мягкий налет своевременно не удаляется или счищается не полностью, как раз и образуется пленка на эмали. Ее частичная минерализация начинается уже через 12 часов. А через полгода формируются полноценные камни. Удалить их можно только в клинических условиях.
Камни принято разделять на над- и поддесневые зубные отложения. В первом случае они локализуются выше уровня десны. Поэтому образования хорошо заметны и невооруженным глазом. Минерализованные зубные отложения, локализующиеся под краем десны, их обнаружить можно только во время осмотра у врача. В стоматологии применяют несколько методик диагностики. Но и при визуальном осмотре доктор уже может предположить о том, что какие-то единицы поражены поддесневыми камнями.
Механизм образования зубных отложений
Поверхностные образования на зубах и зубные отложения появляются у каждого человека. Именно поэтому важно качественно и регулярно счищать их щеткой и пастой. По статистике неудовлетворительная гигиена ротовой полости является самой весомой причиной развития патологии.
Специалисты выявили ряд факторов, которые также провоцируют формирование и закрепление на поверхности зубов налета, бляшек и камней:
- Чрезмерное слюноотделение.
- Заболевания или сбои в работе систем организма, приводящие к изменению состава слюны, а именно физико-химических свойств жидкости.
- Нарушения обмена веществ, спровоцированные неправильным питанием или заболеваниями пищеварительной системы.
- Продолжительный прием антибактериальных средств.
- Курение и алкоголь. При наличии вредных привычек зубной камень минерализуется достаточно интенсивно. Контактируя с никотином, как правило, он приобретает темно-коричневый оттенок.
Стадии формирования
Механизм образования зубных отложений состоит из 3 этапов:
- В течение 1,5–2 месяцев происходит накапливание минеральных компонентов. В этот период начинается зарождение кристаллов.
- Затем в течение 1,5–2 лет продолжается рост камней. В этот период кристаллы совершенствуют свою структуру.
- Заканчивается процесс формирования камней и насыщением кристаллов. Этот период растягивается от 1,5 до 5 лет.
Стоит отметить, что на первой стадии отложения имеют еще мягкую консистенцию. В последующие 2 этапа они приобретают плотность и прочное прикрепление к поверхности части зуба.
Исследования показали, что скорость окаменения налета неодинакова у различных пациентов. В связи с этим существует разделение людей, на тех, кто склонен к медленному, умеренному или быстрому образованию твердых отложений. Есть группа пациентов, у которых мягкий налет не минерализуется совсем.
Какой врач удаляет зубные отложения?
В стоматологических клиниках пациентам предлагают несколько способов решения проблемы при скоплении отложений на зубах. Обратившись за помощью к гигиенисту, человек может рассчитывать на полное удаление налета, бляшек и камней.
Опытный специалист определит стадию патологии, локализацию отложений. Исходя из клинической картины, анамнеза и пожеланий самого пациента, врач подберет оптимальный способ лечения патологии.
Диагностика зубных отложений
Наддесневые отложения можно разглядеть в зеркале. С внутренней стороны единиц чувствуется шероховатость, а эмаль изменяет цвет.

Методы выявления зубных отложений в клинике несколько иные:
- визуальный осмотр,
- зондирование,
- проведение проб.
Оценка состояния ротовой полости пациента осуществляется при помощи индексирования. Исследования условно разделяют на 4 группы:
- методы, оценивающие площадь налета,
- индексы определения толщины образований,
- пробы, позволяющие установит массу камней или бляшек,
- диагностика зубных отложений относительно их физических, микробиологических и химических параметров.
Определить наличие отложений под десной помогает визуальный осмотр и зондирование пародонтальных карманов.
Методы удаления зубных отложений
В современной стоматологии есть несколько эффективных, безопасных и безболезненных способов удалить все виды налета и камней.
Ультразвуковое воздействие
Методика основана на том, что звуковые колебания способны разрушать кристаллическую решетку твердых образований. Тем самым нарушается их фиксация к поверхности. В то же время обрабатываемая зона омывается антисептическим раствором или водой под большим давлением. Уже после первой процедуры пациент избавляется от налета, камней, локализующихся под- и над десневым краем.
Порошково-струйное очищение Air flow
Под большим давлением аппарат Air flow подает смесь абразивного компонента и антисептического раствора. Доктор аккуратно обрабатывает пораженные участки. Затем места прикрепления камня шлифуются.
Методика славится своей эффективностью и дополнительным отбеливанием зубов. Осветление эмали достигается за счет удаления всех отложений и пигментов с ее поверхности.
Лазерная процедура
Очищение ротовой полости от отложений при помощи лазерного луча признано самой передовой и эффективной методикой. Аппаратура воздействует только на патологические отложения, разрушая их. Здоровые ткани зубов и десен не подвергаются негативному воздействию. Наоборот, лазерный луч уничтожает практически всю патогенную микрофлору, что положительно влияет на ход лечения заболеваний тканей пародонта.
Инструментальный способ
После обнаружения отложений на зубах пациента, стоматолог-гигиенист вооружается специальным набором крючков, кюреток, зондов. С их помощью камни как бы срываются с мест прикреплений.
Механическое очищение не назовешь приятной процедурой. Поэтому способ требует терпения или применения анестетиков. После обработки всего зубного ряда поверхность шлифуют и дезинфицируют антисептическими препаратами.

Противопоказания
Несмотря на то что представленные способы удаления зубных отложений считаются безопасными, каждый из них имеет свои противопоказания.
Применение ультразвука нежелательно:
- при беременности,
- при заболеваниях сердечно-сосудистой системы,
- при наличии имплантов,
- в детском возрасте.
Порошково-струйный способ противопоказан при:
- астмах, хронических бронхитах,
- серьезных нарушениях в работе сердца,
- аллергических реакциях на цитрусовые,
- в раннем детстве.
Лазерное воздействие не применяют, если:
- пациенту менее 18 лет,
- диагностирован пародонтит в стадии обострения,
- множество наращенных и запломбированных зубов,
- наличие эндопротезов,
- пациентка беременна,
- диагностирована аритмия, астма, хронический бронхит,
- есть такие заболевания, как ВИЧ, гепатит, туберкулез.
Механический метод удаления зубных отложений не имеет абсолютных противопоказаний. К нему можно прибегнуть и в раннем детстве, и в период вынашивания ребенка.
Профилактические меры
Стоматологи называют комплексный регулярный уход за полостью рта самой лучшей профилактикой формирования зубных камней. Полноценная ежедневная чистка должна включать в себя использование ряда средств:
- Зубная щетка.
- Паста.
- Флоссы (зубные нити).
- Ополаскиватели для ротовой полости.
К профилактике образований зубных отложений относят и общее укрепление организма, избавление от вредных привычек, организацию сбалансированного питания.
Специалисты обращают внимание на тот факт, что даже тщательная ежедневная гигиена не всегда гарантирует полное очищение труднодоступных мест. Поэтому важно посещать стоматолога-гигиениста не менее чем раз в полгода. Комплекс таких мероприятий отразится на чистоте зубов, а, соответственно, и на здоровье ротовой полости в целом.
Зубной налет – плотно прилегающие к коронке зуба или десневому краю специфические отложения, образующиеся в полости рта из бактерий, слюны, остатков пищи, тканевого детрита. Зубной налет способствует изменению цвета эмали, ощущению шероховатости поверхности зубов, появлению неприятного запаха изо рта. Диагностика зубного налета включает консультацию стоматолога-гигиениста, визуальный осмотр полости рта после окрашивания зубов специальными красителями, оценку гигиенического индекса. Для удаления зубного налета прибегают к механической чистке зубов при помощи зубных щеток и паст, а также к проведению процедуры профессиональной гигиены полости рта.
- Причины образования зубного налета
- Механизм образования зубного налета
- Классификация зубного налета
- Симптомы зубного налета
- Диагностика зубного налета
- Лечение зубного налета
- Прогноз и профилактика зубного налета
- Цены на лечение
Общие сведения
Зубной налет – клейкие наслоения на поверхности зубной эмали, основу которых составляют скопления микроорганизмов и продуктов их обмена. Зубной налет образуется на коронке зуба (особенно, на контактных поверхностях, в фиссурах, углублениях, ямках, пришеечной области, межзубных промежутках), а также вдоль и ниже десневого края. Зубной налет в стоматологии относится к неминерализированным зубным отложениям и может встречаться в любом возрасте. Его поверхность покрыта слизистой мукоидной пленкой, поэтому зубной налет не смывается слюной и водой, но может частично удаляться во время приема пищи. Через несколько часов после полного удаления зубной налет появляется вновь. При существовании более 1-3 суток (в среднем 48 ч) зубной налет созревает и за счет огромной концентрации бактерий, выделяющих агрессивные ферменты, вещества, растворяющие кальций, и эндотоксины, он приобретает патогенный потенциал.

Причины образования зубного налета
Зубной налет возникает в период покоя жевательно-речевого аппарата при отсутствии или ненадлежащем качестве гигиенического ухода за зубами и полостью рта. На скорость и степень образования зубного налета влияют правильность и тщательность соблюдения гигиены полости рта, анатомическое строение зубов (в т. ч., наличие пломб, протезов, ортодонтических аппаратов и конструкций), микробная обсемененность ротовой полости, уровень процессов самоочищения (количество, вязкость слюны, рН и защитные свойства ротовой жидкости), характер пищевого рациона и интенсивность жевания, состояние ЖКТ, курение.
Зубной налет образуется быстрее во время сна, при недостаточности акта жевания, гипосаливации, ксеростомии, при избыточном употреблении рафинированных углеводов (сахарозы, глюкозы, фруктозы, лактозы и крахмала), продуктов с высоким содержанием белков и низкой жирностью, мягкой по консистенции пищи, приеме препаратов железа.
Механизм образования зубного налета
В возникновении зубного налета основную роль играют микроорганизмы, обитающие в полости рта (стрептококки, вейлонеллы, нейссерии, дифтероиды, лактобактерии, стафилококки, лептотрихии, фузобактерии, актиномицеты, дрожжеподобные грибки и др.). Процесс образования зубного налета протекает в несколько этапов. Поверхность зуба покрыта очень тонкой (толщиной до 1 мкм) бесструктурной пленкой – пелликулой, состоящей из электростатически связанных между собой кислых протеинов, гликопротеинов, энзимов, сывороточных белков и иммуноглобулинов слюны. Являясь полупроницаемой, пленка участвует в обменных процессах с ротовой жидкостью. За счет секреции специфических высокоадгезивных гетерополисахаридов (гликанов, леванов и декстранов) микроорганизмы из полости рта легко адсорбируются на поверхности пелликулы с образованием мягкого зубного налета, не имеющего постоянной внутренней структуры. Благодаря пористому строению в него могут проникать мельчайшие остатки пищи, разрушенные клетки эпителия, лейкоциты, макрофаги. Аккумуляция микробных отложений осуществляется за счет деления и налипания новых колоний, накопления продуктов их жизнедеятельности.
Зрелый зубной налет (зубная бляшка) на 50-70% объема состоит из плотного слоя бактерий. Микробный состав зубного налета быстро меняется, изначально доминируют аэробные формы, затем начинают преобладать анаэробы. В процессе анаэробного гликолиза из поступающих с пищей углеводов кариесогенными микроорганизмами продуцируется большое количество органических кислот (молочной, пировиноградной, муравьиной), которые, близко и длительно контактируя с эмалью зуба, деминерализуют твердые ткани. Из-за ограничения процесса диффузии в зрелом зубном налете нейтрализации этих кислот не происходит. Сами микроорганизмы устойчивы к образованной кислоте. Со временем происходят качественные изменения зубного налета, он минерализуется с образованием зубного камня.
Классификация зубного налета
По локализации выделяют наддесневой (находящийся на открытой поверхности зуба) и поддесневой, расположенный ниже десневого края (в зубодесневой бороздке или десневом кармане) зубной налет.
В зависимости от анатомо-топографических участков прикрепления наддесневой зубной налет может быть зубодесневым (образующимся на гладких поверхностях зуба в области десневого края) и проксимальным (образующимся на контактных поверхностях); поддесневой - зубоприкрепленным (к поверхности зуба) и эпителиально-прикрепленный (к эпителию десны). В десневой бороздке также выделяют зону неприкрепленного поддесневого зубного налета.
Симптомы зубного налета
Зубной налет проявляется изменением цвета и потерей блеска зубной эмали, ощущением шершавости зуба, неприятным запахом изо рта (галитозом). Зубной налет может быть белого, зеленого и коричневого цвета. Обычно наблюдается мягкий зубной налет в виде беловатой или слегка желтоватой вязкой массы, тонким слоем покрывающей поверхность зуба. Чаще всего белый зубной налет накапливается в пришеечной области коронки, межзубных промежутках, фиссурах жевательных поверхностей, по десневому краю, вокруг пломб, на ортопедических и ортодонтических конструкциях.
Пигментированный зубной налет образуется вследствие окрашивания эмали при употреблении кофе, крепкого чая. Появление коричневого зубного налета может быть связано с курением - воздействием никотина и смол. Налет курильщика с трудом поддается очищению с помощью обычной зубной щетки и пасты.
Коричневый зубной налет у некурящих может возникать при большом количестве пломб из медной амальгамы, а также у работников, изготавливающих изделия из меди, латуни и бронзы. У детей коричневый зубной налет на временных зубах может появиться при соединении избытка невосстановленного железа, выделяемого слюной, и серы, образующейся в ротовой полости при распаде протеинов.
Зеленый зубной налет появляется при развитии в полости рта хлорофиллсодержащих микроорганизмов (например, грибка Lichen clentalis). Зеленый зубной налет наблюдается преимущественно на губной и щечной поверхностях фронтальной группы зубов верхней челюсти, встречается у лиц любого возраста, чаще у детей и молодых пациентов.
Длительно существующий зубной налет подвергается минерализации (кальцификации) и приводит к образованию твердых отложений (зубного камня), к глубоким изменениям в тканях зуба - развитию кариеса, пульпита. По мере продвижения под десневой край зубной налет вызывает повреждение эпителия десневой бороздки, раздражение окружающих опорных тканей, развитие воспалительных заболеваний пародонта (гингивита и пародонтита) и потерю зуба.
Диагностика зубного налета
Диагностировать зубной налет можно самостоятельно в домашних условиях, при помощи обычного зеркала или во время осмотра полости рта у стоматолога.
При наличии признаков зубных отложений важно определить их вид (мягкий зубной налет, зубной камень). Для визуализации зубного налета применяются специальные красители (фуксин, эритрозин, бисмарк коричневый) в виде растворов, ополаскивателей, таблеток, окрашивающих области, пораженные налетом, в яркий цвет.
Количественная и качественная оценка зубного налета проводится на основании гигиенического индекса Федорова–Володкиной, начисляемому в баллах по интенсивности окрашивания отложений йод-йодисто-калиевым раствором (жидкостью Шиллера-Писарева).
Лечение зубного налета
Своевременное удаление мягкого зубного налета способствует оздоровлению органов полости рта, предупреждению заболеваний зубов и пародонта. Наиболее простой и эффективный способ удаления мягкого зубного налета – механическая чистка зубов помощью зубной пасты, щетки и других средств гигиены. Плотный зубной налет и налет курильщика можно удалить при обработке зубов жесткими щетками и специальными мелкодисперсными пастами. Возможно использование ирригатора полости рта для чистки труднодоступных участков (межзубных пространств, зубодесневых складок), брекет-систем, коронок, мостов, зубных протезов.
При массивных скоплениях зубного налета, который невозможно снять дома самостоятельно, необходимо посетить стоматолога-гигиениста для проведения профессиональной гигиены полости рта, включающей этапы ультразвукового скейлинга, чистки с помощью аппарата Air-flow, полировки абразивной пастой и глубокого фторирования эмали зубов. Иногда для восстановления обычного цвета зубной эмали может потребоваться химическое или фотоотбеливание.
Прогноз и профилактика зубного налета
Зубной налет представляет не только эстетический недостаток, поскольку является потенциально опасным, приводит к образованию зубного камня, развитию кариеса, пульпита, гингивита, пародонтита, преждевременной потере зубов. Поэтому удаления зубного налета должно являться частью ежедневного гигиенического ухода за полостью рта.
Мерами предупреждения накопления зубного налета является тщательная и правильная чистка зубов зубной щеткой и пастой 2 раза в день, применение зубной нити (флосса) и специальных ершиков для межзубных промежутков, полоскание рта в течение 15-30 сек. после каждого приема пищи, прохождение регулярной профессиональной гигиены полости рта.
Профилактику зубного налета у детей начинают проводить с момента появления первого молочного зуба; для коррекции гигиенических мер необходимо посещение детского стоматолога после исполнения ребенку 1,5 лет. Важно исключение или ограничение потребления простых сахаров, курения.
Читайте также:

