На рентгенограмме темная линия между зубом и костной тканью означает
Опубликовано: 30.04.2024
Периодонтальный абсцесс — флюктуирующая припухлость неподвижной части десны, образующаяся в результате бактериального её воспаления и нарушения дренирования деснсвого кармана. При осмотре выявляют также подвижность вовлечённого в процесс зуба, выделение гноя, некроз ткани десны, отсутствие зернистого рисунка десневого края.
Больные жалуются на тупую постоянную боль в очаге поражения, которая особенно интенсивна при отсутствии оттока гноя. Боль усиливается при давлении на зуб или окружающие его мягкие ткани. Хотя исследование зондом болезненно, оно нередко приводит к прорыву абсцесса и тем самым приносит облегчение. Периодонтальный абсцесс может сопровождаться лихорадкой, недомоганием, регионарным лимфаденитом и неприятным вкусом во рту. Пульпа поражённого зуба обычно жизнеспособна, хотя гной через верхушку латерального канала может проникнуть в полость пульпы. Лечение заключается в удалении некротических тканей, адекватном дренировании, местной периодонтальной терапии и регулярном удалении зубного налёта.
Рентгенологические признаки периодонтита
Основной признак периодонтита — разрушение альвеолярной кости. Однако этот признак не специфический. Он свидетельствует об имевшем место воспалительном процессе, сопровождавшемся резорбцией кости, но не позволяет судить о давности воспалительного процесса.
Местные факторы периодонтита — неправильно наложенная пломба. Местные факторы могут косвенно способствовать развитию периодонтита. К ним относят зубной камень, скученность зубов, травматический прикус, выталкивание зуба, высокая пломба. Под высокой понимают пломбу, которая выступает над проксимальной поверхностью зуба и выдаётся в десну.
Это происходит при недостаточной обработке кариозной полости перед окончательным её закрытием амальгамной или композитной пломбой. Высокую пломбу считают ятрогенной причиной периодонтита. На риунке дефект кости связан с пломбой, выступающей над мезиальной поверхностью второго моляра. Отмечают также небольшое выстояние пломбы над мезиальной поверхностью второго премоляра, однако это вызвало лишь некоторую неровность контуров гребня альвеолярной кости. Высокая пломба подлежит удалению с последующим сошлифовыванием острых краев кариозной полости или повторным пломбированием.
Местные факторы периодонтита: открытый контакт и не оптимальная форма контактного пункта. Оба эти фактора могут стать причиной задержки остатков пищи в зубах, образования зубного налёта и развития периодонтита. Под открытым контактом понимают отсутствие контактного пункта на проксимальной поверхности зуба.
Размеры контактного пункта и его поверхность могут оказаться неоптимальными. Причиной этого бывают расшатанность зуба, обусловленная неправильным прикусом или периодонтитом, выталкивание зуба, смещение прорезавшихся зубов, стирание и уплощение контактных пунктов и неаккуратное формирование проксимальной поверхности при пломбировании зуба (ятрогенная причина).
На рисунке промежуток между первым и вторым молярами характеризуется обоими факторами, имеется дефект кости, а недостаточно высокий контактный пункт требует наращения.
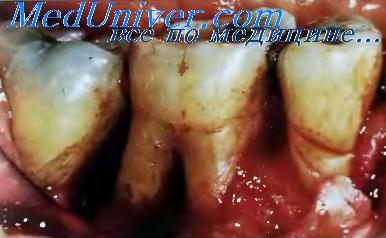
Периодонтит
Локальное разрушение кости при периодонтите.
Неизменённый гребень альвеолярной дуги имеет выпуклую форму, повышенную рентгеноконтрастность, непрерывно переходит в компактную пластинку как на вестибулярной, так и на язычной поверхности и находится на 1—1,5 мм апикальнее эмалево-цементной границы. Локальное разрушение кости происходит под действием цитокинов. На рентгенограммах при этом отмечают неровность контуров гребня, образование треугольных дефектов, разрежение кости, изменение структуры межальвеолярных перегородок в виде расш иренных нутритивных каналов, особенно в переднем отделе нижней челюсти.
Эти каналы имеют вид вертикальных рентгенопрозрачных линий и свидетельствуют о повышенной васкуляризации этого отдела и подверженности деструкции при отсутствии лечения. Как правило, периодонтит и его осложнения безуспешно лечатся в непрофессиональных стоматологических клиниках и только единицы среди них добились успеха в данном вопросе.
Тем не менее, стоматология продолжает развиваться и некоторые стоматологические клиники применяя современный инструментарий и материалы научились решать и эти вопросы.
Генерализованное разрушение кости при периодонтите.
При генерализованном разрушении альвеолярная кость подвергается резорбции в нескольких участках, часто протяжённых. Обычно резорбция происходит в горизонтальной плоскости, но в некоторых участках продолжается вертикально в глубь кости. В представленном примере отмечают горизонтальное генерализованное разрушение, вертикальное разрушение дистальнее второго премоляра и мезиальнее первого моляра, уплощение контактного пункта в результате стирания, выталкивание и корневой кариес первого моляра, зубной камень, III класс фуркации корней первого моляра и обнажение корня второго моляра. Контуры десны говорят о глубоких периодонтальных каналах.
Дефекты кости при периодонтите.
Угловые или вертикальные дефекты кости классифицируют по остаткам стенок после деструкции альвеолярной кости в результате периодонтита. Хотя рентгенограммы позволяют выявить вертикальные дефекты, о них лучше судить путём ощупывания зондом или выполнив хирургическое вмешательство. Кратер на снимке представляет собой выскобленный участок альвеолярной кости, окружающей зуб.
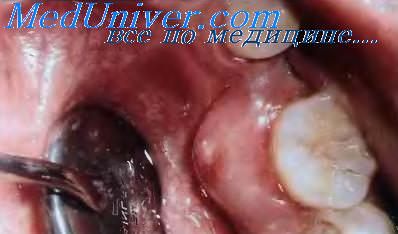
Периодонтальный абсцесс
Одностенный вертикальный дефект при периодонтите.
При этом дефекте сохраняется лишь одна стенка межальвеолярной перегородки. Стенка может иметь медиодистальный уклон, как это отмечается дистальнее второго премоляра на рисунке, или уклон к щёчной или язычной поверхности, как, например, между молярами на рисунке. Этот дефект трудно закрыть.
Двустенный вертикальный дефект при периодонтите.
При двустенном костном дефекте сохраняются две стенки межальвеолярной перегородки. Рентгенологически это проявляется сочетанием уклона и вертикального дефекта, как на рисунке. В результате образуется дефект в межальвеолярной перегородке мезиальнее или дистальнее зуба. Такие дефекты составляют 35% всех дефектов и 62% дефектов нижней челюсти. На нашем примере кратер расположен мезиальнее вдоль второго нижнего моляра.
Трёхстенный вертикальный дефект и траншееобразный дефект при периодонтите.
Трёхстенный дефект окружён костью с трёх сторон, четвёртую стенку дефекта образует корень зуба. Дефект окружает лишь часть корня. Если он окаймляет щёчную или язычную поверхность либо окружает зуб, то говорят о циркулярном, или траншееобразном дефекте. В случаях, когда дефект затрагивает периапикальную часть, может развиться некроз пульпы вследствие воспалительного процесса или нарушения кровоснабжения.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В зубной формуле, применяемой для сокращения записи, временные зубы (20) обозначают римскими цифрами, постоянные (32) - арабскими. Правую или левую половины верхней и нижней челюсти обозначают знаком угла, открытым соответственно влево, вправо, вверх или вниз.
Основную массу зуба составляет дентин. В области коронки дентин покрыт эмалью, а корень - цементом. На рентгенограмме эмаль представлена интенсивной линейной тенью, окаймляющей дентин коронки; она лучше видна на контактных поверхностях зуба. Дентин и цемент на рентгенограмме не различаются.
Между корнем зуба и кортикальной пластиной альвеолы челюсти находится узкое щелевидное пространство - периодонтальная щель (ширина 0,15-0,25 мм), которая занята периодонтом (зубная связка). Он состоит из плотной соединительной ткани (пучки фиброзных волокон, прослойки рыхлой соединительной ткани, кровеносные и лимфатические сосуды, нервы), фиксированной к цементу и кортикальной пластинке лунки. Периодонт обеспечивает фиксацию зуба и участвует в снабжении его кровью.
На рентгенограммах молочные зубы отличаются от постоянных: коронка и корни молочных зубов меньших размеров, корневые каналы и полости зуба более широкие. Корни моляров отходят друг от друга под большим углом.
Полость зуба на рентгенограммах определяется в виде очага разрежения с четкими контурами на фоне коронки зуба, корневые каналы - в виде линейных очагов разрежения с ровными и четкими замыкающими контурами.
В альвеолярном отростке зубы отделены один от другого межзубной перегородкой, покрытой десной. Вершины межзубных перегородок у детей располагаются на уровне эмалево-цементной границы, у взрослых - на расстоянии 1,5-2 мм от нее. Построенные из губчатой кости перегородки по периферии окаймлены четко выраженной замыкающей кортикальной пластинкой, являющейся продолжением кортикальной пластинки лунки. Вершины межзубных перегородок заострены в области передних зубов и имеют форму усеченной пирамиды в зоне премоляров и моляров После удаления зубов межзубные перегородки атрофируются, альвеолярный край уплощается.
Верхняя челюсть - парная кость, состоящая из тела и четырех отростков (лобного, скулового, небного и альвеолярного). На теле верхней челюсти различают четыре поверхности (переднюю, носовую, глазничную и подвисочную).
Передняя поверхность расположена между нижним краем глазницы и альвеолярным отростком. На 0,5-1 см ниже края глазницы открывается нижнеглазничный канал, в котором проходят верхнечелюстной нерв (вторая ветвь тройничного нерва) и соответствующие артерия и вена. Ниже отверстия на передней стенке имеется вдавление (клыковая, или собачья, ямка), где обычно вскрывают пазуху при оперативном вмешательстве.
Через верхнюю (глазничную) поверхность, формирующую крышу пазухи, проходит подглазничный канал с верхнечелюстным нервом и сосудами. Верхняя стенка пазухи очень тонкая и легко подвергается деструкции при воспалительных и опухолевых заболеваниях верхней челюсти с вовлечением в процесс глазницы.
Носовая поверхность внутренней стенки пазухи формирует наружную стенку полости носа. В переднем отделе ее проходит слезно-носовой канал, открывающийся в нижний носовой ход. Выводное отверстие пазухи, расположенное выше ее дна, открывается в средний носовой ход. Этим и объясняется тот факт, что отток из пазухи лучше происходит в положении лежа.
Подвисочная поверхность задненаружной стенки обращена в крыло-небную ямку - место введения анестезирующих препаратов при «туберальной» анестезии.
В теле челюсти находится воздухоносная верхнечелюстная (гайморова) пазуха, по форме напоминающая пирамиду.
Верхнечелюстные пазухи появляются на 5-м месяце внутриутробного развития в виде небольших ямок на носовой поверхности тела верхней челюсти. Уже у семимесячных плодов на рентгенограмме черепа видны костные стенки пазухи.
У детей в возрасте 2,5-3 лет пазухи заняты зачатками зубов и определяются в виде треугольных просветлений в верхнем и наружном отделах. На дне пазухи имеются зачатки зубов; у детей до 8-9 лет они располагаются на уровне дна полости носа. У детей и подростков корни моляров иногда находятся в прямом контакте со слизистой оболочкой верхнечелюстной пазухи.
Объем пазухи увеличивается по мере прорезывания зубов, формирование ее заканчивается к завершению прорезывания постоянных зубов (к 13-15 годам). После 50-60 лет объем пазухи (15-20 см 3 ) начинает уменьшаться. У взрослых пазуха располагается между первым премоляром (иногда клыком) и вторым-третьим моляром. Увеличение пневматизации пазухи может наблюдаться после удаления зубов. Иногда пазуха распространяется и в перегородки между премолярами и молярами, на область верхнечелюстного бугра.
Левая и правая пазухи могут быть разного размера, в них встречаются костные перегородки.
На рентгенограммах нижняя граница пазухи представлена в виде тонкой нигде не прерывающейся линейной тени. В зависимости от пневматизации и особенностей расположения пазухи (высокое или низкое) между корнями зубов и компактной пластинкой дна пазухи определяется слои губчатого вещества разной толщины. Иногда корни зубов находятся вблизи верхнечелюстной пазухи или в ней самой, что облегчает распространение инфекции из периапикальных тканей на слизистую оболочку (одонтогенный гайморит). Выше нижней границы пазухи видна тонкая линейная тень - отражение дна полости носа.
Корковый слой основания скулового отростка виден на внутриротовых рентгенограммах над областью первого моляра в виде перевернутой петли. При наложении тени тела скуловой кости на корни моляров затрудняется или становится невозможной оценка состояния периапикальных тканей. Наложения можно избежать, меняя направление центрального пучка рентгеновских лучей.
Нижние отделы верхнечелюстного бугра видны на внутриротовых рентгенограммах верхних моляров. Кзади от него проецируется крючок крыловидного отростка, имеющий разную длину и ширину. Взаимоотношение между бугром и крыловидными отростками основной кости хорошо видно на ортопантомограммах, по которым можно оценить и состояние крылонебной ямки.
Верхушка венечного отростка на некоторых внутриротовых контактных рентгенограммах определяется позади верхних моляров.
В задних отделах твердого неба на снимках вприкус на уровне первого или второго моляров может быть виден очаг просветления округлой формы с четкими контурами - проекция слезно-носового канала, располагающегося на стыке верхнечелюстной пазухи и полости носа.
Структура костной ткани альвеолярного отростка мелкоячеистая, преимущественно с вертикальным ходом костных перекладин.
На внутриротовых рентгенограммах между центральными резцами через межзубную перегородку проходит полоса просветления - межчелюстной (резцовый) шов. На уровне верхушек корней центральных резцов, иногда проецируясь на них, выявляется резцовое отверстие в виде овального или округлого четко очерченного очага просветления разной величины. По средней линии твердого неба на уровне премоляров иногда видно гладкое или бугристое костное образование разных размеров - torus palatinum.
Нижняя челюсть - непарная плоская кость подковообразной формы губчатого строения, состоящая из тела и двух ветвей, отходящих под углом 102-150° (угол нижней челюсти). В теле челюсти различают основание и альвеолярную часть, содержащую по 8 зубных альвеол с каждой стороны.
Варианты строения челюстных костей наиболее четко выявляются на прямых панорамных рентгенограммах и ортопантомограммах Рентгено-анатомические детали представлены на схемах с ортопантомограммы и панорамных рентгенограмм верхней и нижней челюстей. По нижнему краю челюсти с переходом на ветвь проходит кортикальный слой, более толстый в центральных отделах (0,3-0,6 см) и истончающийся к углам челюсти.
Костная структура нижней челюсти представлена петлистым рисунком с более четко контурируемыми горизонтально идущими (функциональными) балками. Строение костной структуры определяется функциональной нагрузкой: давление на зубы передается через периодонт и кортикальную пластинку лунки на губчатую кость. Этим и обусловлена выраженная пет-листость костной ткани в альвеолярных отростках именно по периферии лунок зубов. Величина костных ячеек неодинакова: более мелкие находятся в переднем отделе, более крупные - в зоне премоляров и моляров.
У новорожденного нижняя челюсть состоит из двух половин, между которыми по средней линии располагается соединительная ткань. В первые месяцы после рождения происходит окостенение и слияние их в одну кость.
На внеротовых рентгенограммах в боковой проекции на угол или корни моляров проецируется подъязычная кость, а на ветвь кзади от моляров - воздушный столб глотки, продолжающийся книзу почти вертикально за пределы челюсти.
Ниже корней моляров иногда определяется очаг разрежения костной ткани с нечеткими контурами - отражение поднижнечелюстной ямки (место расположения поднижнечелюстной слюнной железы).
Наружная косая линия простирается до переднего края ветви, проеци-руясь на моляры в виде полосы склероза разной формы и плотности. После удаления моляров и атрофии альвеолярной части она может оказаться краеобразующей.
Внутренняя косая линия, проходящая ниже наружной косой линии (место прикрепления челюстно-подъязычной мышцы), располагается на внутренней поверхности и может проецироваться на корни моляров.
Верхний отдел ветви заканчивается спереди венечным отростком, сзади мыщелковым отростком, разделенными вырезкой нижней челюсти.
На внутренней поверхности посередине ветви находится отверстие нижнечелюстного канала (очаг разрежения костной ткани треугольной или округлой формы, в диаметре редко достигающий 1 см).
Положение нижнечелюстного канала, представленного в виде полосы разрежения костной ткани, вариабельно: он проходит на уровне верхушек корней моляров, реже - непосредственно над нижним краем челюсти.
На всем протяжении нижнечелюстной канал виден на панорамных рентгенограммах, просвет его 0,4-0,6 см. Канал начинается нижнечелюстным отверстием, расположенным в ветви на разной высоте. Кортикальные пластинки канала, особенно верхняя, хорошо видны. У детей канал располагается ближе к нижнему краю, у молодых людей, а также при потере зубов и атрофии альвеолярной части смещается крани-ально. Этот факт следует учитывать при планировании оперативных вмешательств.
Внутриротовые рентгенограммы не позволяют установить взаимоотношения между корнями зубов и каналом. На ортопантомограммах между верхней стенкой канала и верхушками зубов обычно определяется слой губчатой кости толщиной 0,4-0,6 см.
На уровне верхушек корней премоляров у взрослых и клыков у детей канал заканчивается подбородочным отверстием округлой или овальной формы (диаметр 5-7 мм), иногда распространяясь кпереди от него. При проецировании отверстия на верхушку премоляра возникает необходимость дифференцировать его от патологического процесса (гранулемы).
Подбородочная ость на снимках фронтального отдела нижней челюсти вприкус определяется в виде выступающего костного образования на язычной поверхности челюсти.
На язычной поверхности нижней челюсти соответственно корням клыка и премоляров иногда определяется гладкое или бугристое костное образование разной величины - torus mandibulars.
В случае отсутствия кортикальной пластинки нижней челюсти с язычной стороны (аномалия развития) на рентгенограмме в боковой проекции определяется костный дефект размером 1 x 2 см округлой, овальной или эллипсоидной формы с четкими контурами, который локализуется между углом челюсти и нижнечелюстным каналом, не достигая верхушек корней зубов.
Сосуды, проходящие в кости, иногда находят отражение в виде полосы или участка разрежения костной ткани округлой или овальной формы, располагающегося между корнями. Они лучше видны после потери зубов. Задняя верхняя альвеолярная артерия проходит через латеральную стенку верхнечелюстной пазухи.
Иногда над или между верхушками корней второго и третьего моляров видно большое небное отверстие в виде нечетко очерченного очага разрежения.
Инволютивные изменения зубов заключаются в постепенном стирании эмали и дентина, отложении заместительного дентина, склеротических изменениях и петрификации пульпы. В результате отложения заместительного дентина на рентгенограммах определяется уменьшение размеров полостей зуба, корневые каналы сужены, плохо контурируются, а при полной облитерации не видны. Инволютивные изменения зубов, особенно нижней челюсти, отмечаются при рентгенологическом исследовании уже в возрасте 40-50 лет в виде очагового остеопороза. В возрасте 50-60 лет на рентгенограммах выявляются диффузный остеопороз, атрофия и уменьшение высоты межлуночковых перегородок, сужение периодонтальных щелей. В результате уменьшения высоты альвеолярного края обнажаются шейки зубов. Наряду с истончением костных балочек и уменьшением их количества в единице объема происходит истончение кортикального слоя, особенно хорошо выявляемое рентгенологически по нижнему и заднему краю ветви нижней челюсти. Структура тела нижней челюсти приобретает крупнопетлистый характер, горизонтальный ход трабекул в соответствии с силовыми траекториями не прослеживается.
Инволютивные изменения более выражены у людей при полной потере зубов, если они не пользуются съемными протезами.
После удаления зубов луночки постепенно исчезают, уменьшается высота альвеолярного края. Иногда лунки после удаления зубов определяются на рентгенограммах в виде очага разрежения в течение нескольких лет (чаще после удаления нижних моляров и резцов).
На снимках челюстной области, сделанных с помощью современных рентгеновских аппаратов, видны различные стоматологические патологии – кариес, пульпит, абсцесс, изменения корневой части зубов, непрорезавшиеся и неправильно расположенные зубы. На рентгене также обнаруживаются дефекты прикуса и челюстные патологии, а у детей под молочными зубами можно рассмотреть зачатки постоянных.

Виды рентгеновских снимков
- Рентген прикуса – в этом случае делается снимок сомкнутых зубных рядов. На рентгене видны неровности зубных рядов и дефекты их смыкания.
- Периферийный – в этом случае делается снимок одного элемента зубного ряда, который виден полностью – от верхушки до корня.
- Окклюзионный – на такой рентгенограмме, проводимой при сжатых челюстях, видны все проблемы зубного ряда – непрорезавшиеся элементы, разрушенные корни, кисты, опухоли. Окклюзионное рентгеновское обследование применяется для диагностики проблем с челюстями и нёбом – переломов, травм, дефектов развития (волчья пасть), костных аномалий.
- Панорамный снимок, или ортопантомограмма, захватывает не только зубы, но и костные ткани. Применяется для диагностики различных стоматологических патологий, перед протезированием и установкой имплантов.
Как разобраться в снимке
Сначала надо найти левую и правую сторону снимка. Для этого на изображении ставят латинские буквы L (левая) и R (правая). Иногда рентгенограмму подписывают так, чтобы сразу догадаться, как ее расположить. При правильном положении можно прочитать имя и фамилию пациента.
Рассмотрим снимок внимательнее:
- Затемнение в нижней части зуба – признак пульпита. Темный цвет зубных тканей обусловлен их низкой плотностью, вызванной разрушением. При запущенном заболевании на рентгенограмме видны дентикли – полости, находящиеся в корневом канале.
- Светлый участок на снимке зуба указывает на рентгенпозитивную пломбу. Большинство современных пломбировочных материалов специально делают такими, чтобы врач мог посмотреть, как стоит пломба или насколько полноценно закрыты каналы. Пломбировочные материалы на основе силиката, цемента и пластмассы негативны и на снимке не видны, но такие пломбы в наше время достаточно редки.
- Кариес на снимках определяется сложно. Маленькие полости, слабо затрагивающие зубные ткани, выявляются только при наличии определенного опыта. Глубокие кариозные полости видны хорошо и представляют собой темные пятна на более светлом фоне. Клиновидный дефект смотрится как светлая полоса, расположенная в районе шейки зуба.
- Кисты выглядят как темные участки, расположенные возле корня зуба. Они имеют ровные края и чётко отграничены от соседних тканей. Иногда кистозные полости затрагивают сразу два элемента зубного ряда.
- На снимке видны гранулемы – доброкачественные опухоли, возникающие возле корня. Очень часто это новообразование возникает при некачественной пломбировке корневых каналов.
- Периодонтит – гнойное поражение ткани возле корня, выглядит как темное образование, похожее на небольшой мешочек.
- На снимке можно хорошо разглядеть непрорезавшиеся, частично прорезавшиеся зубы и обломки зубных корней. По данным рентгена стоматолог определяется с тактикой удаления.
- Рентген дает полное представление о расположении зубов мудрости, даже непрорезавшихся. Опытный стоматолог никогда не возьмется за сложное удаление «восьмерки», предварительно не сделав рентген.
- При пародонтите и пародонтозе видно уменьшение объёма челюстных костей, склеротические процессы и атрофические изменения. Очень часто у таких зубов наблюдается разрушение костной ткани.
- На рентгене видны признаки патологического стирания зубной эмали, наблюдающиеся у людей, вовремя не проводящих протезирование. Поскольку жевательная функция перегружается на неприспособленные для этого передние зубы, их эмаль стирается. Постепенно возникает гиперцементоз – избыточное отложение цемента у корней стертых зубов. Это защитная реакция на повышенные нагрузки, которым подвергаются передние элементы зубного ряда. На снимке такое нарушение выглядит как утолщение цемента.
- На рентгене также видны штифты, установленные в зуб. Определяются металлические культевые вкладки, поэтому врач легко может узнать, как восстанавливался определенный элемент зубного ряда.
Особенности рентгеновских снимков зубных рядов у детей
Хотя количество молочных зубов меньше, чем постоянных, на рентгеновских снимках видно больше зубных элементов. На рентгенограмме просматриваются не только молочные зубы, но и зачатки постоянных. Такое обследование назначают при затруднении прорезывания или адентии – отсутствии части элементов зубного ряда.
Посмотрев на такой снимок, стоматолог может с точностью сказать, прорежутся ли постоянные зубы у ребёнка и есть ли для них место на десне.
На панорамных рентгенограммах хорошо видны височно-нижнечелюстной сустав, гайморовы пазухи, носовые раковины, перегородки.
С рентгеновским снимком зубов нужно обратиться к специалисту. Профессионал расшифрует результаты максимально хорошо и выявит все имеющиеся болезни.
Для правильной диагностики важно, чтобы снимки делались на современной цифровой технике. Тогда пациент получит минимум облучения, а стоматолог – максимум информации. В клинике «Инвита» установлено именно такое оборудование, позволяющее диагностировать самые разные зубные патологии.
Как подготовить зубы к установке брекетов? Какие процедуры необходимо провести перед установкой брекет системы, чтобы ортодонтическое лечение проходило эффективно, быстро и без осложнений. Специалисты ЦКС стоматология в Харькове имеют огромный опыт работы с ортодонтическими пациентами. Лечение проводится на базе прогрессивных методик и технологий современной ортодонтии. Личный опыт работы с брекет системами базируется на двадцатилетнем собственном опыте работы и наблюдении пациентов закончивших лечение много лет назад.
Все подготовительные к установке брекетов процедуры можно разделить на три группы:
- Способствующие качественному ортодонтическому лечению (группа А);
- Сохраняющие здоровье полости рта (группа В);
- Профилактика осложнений ортодонтического лечения (группа С).
Как подготовить зубы к брекетам
Подготовка к установке брекет системы начинается с предварительной консультации ортодонта. Врач-ортодонт осматривает строение лица пациента, его осанку, строение полости рта. В полости рта необходимо изучить строение мягких тканей, а также твердых - это зубы и кости. Осматривая пациента, ортодонт одновременно изучает рентгенограммы. Обстоятельная консультация ортодонта может быть проведена с изучением (рассмотрением) рентгеновских снимков - панорамная рентгенография (ОПТГ) и телерентгенография (ТРГ). Невозможно составить представление о пациенте изучая только внешний вид строения зубов, зубных рядов, слизистой, губ и щек или изучая только их рентгенограммы. Полная картина складывается из сопоставления внешней картинки и данных рентгенологии.
Невозможно составить представление о всех нюансах строения зубо-челюстной системе по интернету или со слов пациента по телефону и в переписке.
После того, как план готов и пациент принимает условия ортодонтического лечения, приступают к подготовке установки брекетов.
У пациентов желающих установить брекеты больше всего вопросов возникает в отношении зубов мудрости. Начнем с самого злободневного.
Брекеты удаление восьмерок (зубов мудрости)
У подростков зубы мудрости не видны. Их можно видеть только на рентгене. На панорамном снимке восьмые зубы выглядят в виде зачатков без сформированной корневой системы.

Зачатки зубов мудрости на панорамном рентген. снимке
В таких ситуациях невозможно достоверно решить будут ли такие зубы причиной проблем в будущем или нет. Поэтому мы предлагаем не надо удалять такие зубы мудрости. Нельзя наносит необоснованную травму физическую и психологическую, если зубы безобидны. Ортодонтическому лечению они не будут мешать - это точно. О целесообразности удаления таких зубов стоит судить либо после завершения лечения, либо если у пациента есть жалобы на самочувствие вызванные ими. Поэтому в таких ситуация наблюдаем з развитием ситуации с восьмыми зубами после завершения ортодонтического лечения удаления брекетов. Подготовка к установке брекет системы не коснется таких зубов мудрости.
Какие зубы мудрости требуют удаления однозначно и безапелляционно.

Горизонтально расположенные зубы мудрости на панорамном рентген. снимке
Зубы мудрости расположенные горизонтально - это огромная угроза здоровью полости рта. Их удаление не связано с ортодонтическим лечением. Они требуют срочного удаления даже в случае, если пациент не собирается устанавливать брекеты. Если же обострение проблем с такими зубами в ходе лечения брекет системой, может доставить много проблем. Поэтому стоит избавиться от них до установки аппаратуры. Удаление таких зубов относиться к группе В.

Фрагмент панорамного снимка
На рентгенограмме "ЗЕЛЕНЫМ" выделена межзубная костная стенка (между зубами "6" и "7"). Так выглядит здоровая костная ткань. Костная перегородка между зубами "7" и "8" резорбирована (место выделено "КРАСНЫМ"). Виной тому зуб мудрости и его движение в сторону "7-го" зуба. Зубы мудрости нарушили опорно удерживающий аппарат впереди стоящих зубов, нарушив полноценность их здоровья.
Часто приходиться видеть у пациентов ситуации, когда с одной стороны зуб мудрости занимает нормальное положение и является функционально полноценным зубом (отмечено желтой стрелкой). С другой стороны зуб мудрости в горизонтальном положении (отмечено красной стрелкой) — угроза группы "В".
В таких ситуациях к удалению восьмерок, перед установкой брекетов, следует относится селективно.

Панорамный снимок

- Время чтения статьи: 1 минута
Основные болезни десен у людей
В зависимости от типа и распространенности процесса, можно разделить патологии десен на 3 основные группы. Вид и стадия заболевания классифицируются по симптомам, выраженности течения, рентгенограммам и прочим данным, которые устанавливает врач.
Гингивит. Заметили у себя припухание десны возле зуба, кровоточивость при чистке? Или, может, резко изменился запах изо рта, став неприятным или зловонным? Скорее всего, у вас гингивит – воспаление десны, окружающей зуб. Такое происходит при небрежном отношении к гигиене полости рта и скоплении налета, в котором усиленно размножаются бактерии. Десневые сосочки отекают, краснеют, а при переходе болезни в хроническую форму разрастаются, что выглядит совсем не эстетично. Вы можете удивиться, заявив, что чистите зубы положенные три минуты и используете одну из лучших зубных паст. Но главную роль в полноценной гигиене играет не марка пасты и даже не время чистки, а правильная техника выполнения движений, которую, к сожалению, каждый пациент интерпретирует по-своему.
Пародонтит. Если не предпринять никаких мер по избавлению от гингивита, он плавно перетечет в пародонтит – заболевание, нарушающее целостность зубо-десневого прикрепления. Зуб держится в альвеоле за счет связочного аппарата, который при пародонтите разрушается с оголением шеечной части и расшатыванием зуба. Пациент страдает от гиперчувствительности, затрудняется прием еды. В пространстве между зубом и десной скапливаются пища, налет, камень, со временем там появляется гной. В острой стадии повышается температура, возникает резкая болезненность десен. На рентгенограмме потеря костной ткани определяется как затемнение вдоль корня зуба различной длины и ширины.
Пародонтоз. Заболевание, которое часто путают с пародонтитом. Обе эти патологии поражают опорный аппарат зуба, но при пародонтозе нарушено питание тканей, а причиной убыли тканей является дистрофия, а не воспаление. Десна может выглядеть вполне здоровой, но по мере прогрессирования болезни "оседает" еще больше. Кровоточивости и припухания при этом не бывает. Пародонтоз больше характерен для лиц пожилого возраста вследствие возрастного склерозирования сосудов и ухудшения кровоснабжения пародонта.
Что вызывает болезни десен?
Основные факторы, приводящие к вышеописанным проблемам, это:
Неудовлетворительная гигиена полости рта;
Гормональные изменения (например, отдельно выделен гингивит беременных);
Некоторые системные заболевания (сахарный диабет, СПИД);
Прием лекарственных препаратов;
Возрастные изменения трофики тканей;
Работа на вредном производстве.
Десны очень чувствительны к тому, что происходит в полости рта и организме в целом, поэтому на них отражается как банальная небрежная чистка зубов, так и хронически протекающий инфекционный процесс.
Лечение болезней десен
Диагностика и лечение болезней десен – задача исключительно врача-стоматолога, обладающего всем арсеналом средств и знаний для успешной борьбы с проблемой. У профессионала спектр методик весьма велик: от лекарственной терапии и профессиональной чистки до ювелирных микрохирургических вмешательств на десне.
Что вам могут предложить в клинике?
Проф.чистку зубов (ультразвуковым, лазерным или пескоструйным методом). Главная цель – убрать налет, камень и отложения с зубов.
Аппаратное лечение. Приборы типа "Вектор" позволяют очищать глубокие пародонтальные карманы, полировать корневую часть, улучшать регенерацию тканей.
Лечебные аппликации. Проводятся специальными средствами с антибактериальным эффектом. Применяются в комплексном лечении. Также популярны препараты "Солкосерил", "Холисал", "Мараславин" и т.д.
Физиопроцедуры (массаж, дарсонвализация, вакуум-терапия и др.). Нормализуют кровообращение, улучшают питание тканей, уменьшают кровоточивость.
При недостаточном эффекте от консервативного лечения назначается кюретаж, позволяющий провести выскабливание пародонтальных карманов. Неплохой результат приносят хирургические лоскутные операции и шинирование зубов.
Болезни десен требуют особого отношения к состоянию полости рта и организма, поэтому необходимо предпринимать все меры для недопущения прогрессирования имеющейся патологии. Наносите визит к стоматологу несколько раз в год для обследования и помните о системной профилактике, соблюдая здоровый образ жизни в целом.
Читайте также:

