Пересадили зуб в глаз
Опубликовано: 01.05.2024
Среди наиболее распространенных причин потери зрения и других зрительных расстройств, ученые называют помутнение роговицы глаза, вызванное инфекцией, травмой или воспалительным процессом. В последствие, из-за недостаточного проникновения света через роговицу глаза, человек начинает терять зрение. Группа врачей-стоматологов и офтальмологов из Дюссельдорфа (Германия) нашли уникальный способ восстановления зрения при помощи протеза, выполненного из корня зуба.

Так называемая операция по пересадке «части зуба в глаз» или остео-одонто-кератопротезирование показана пациентам с нарушением или полной потерей зрения, однако пересадка возможна только для больных с неповрежденной сетчаткой глаза и зрительным нервом. Операция назначается в случае, если, по мнению врачей, традиционные методики не позволят получить качественные результаты.
На подготовительном этапе, у пациента удаляют здоровый зуб с корнем и фрагментом прилегающей к нему кости. Далее удаляется коронка зуба и вырезается тонкая костная пластинка, в центре которой просверливают отверстие, а далее в него вставляют оптический цилиндр из плексигласа. На итоговом этапе, имплантат вшивается в роговицу и покрывается лоскутом из слизистой оболочки, взятой из ротовой полости пациента. «Главная проблема искусственных имплантатов роговицы заключается в том, что протез из неорганического материала нелегко соединить с живыми тканями, чтобы имплантат мог прослужить долгий период», - говорит проф. Герд Гирлинг, директор офтальмологической клиники при университетской больнице г. Дюссельдорф. «Процедура остео-одонто-кератопротезирования позволяет создать плотное и надежное соединение между искусственным цилиндром (заменяющим роговицу)» и минеральным веществом в зубной пластинке, которое в свою очередь плотно прилегает к костной ткани». Врачам из университетской больницы Дюссельдорфа уже удалось провести несколько успешных подобных операций по восстановлению зрения слепым пациентам.
Методика остео-одонто-кератопротезирования была изобретена итальянским врачом-офтальмологом Бенедетто Стрампелли в 1960-х годах.
Среди наиболее распространенных причин потери зрения и других зрительных расстройств, ученые называют помутнение роговицы глаза, вызванное инфекцией, травмой или воспалительным процессом. В последствие, из-за недостаточного проникновения света через роговицу глаза, человек начинает терять зрение. Группа врачей-стоматологов и офтальмологов из Дюссельдорфа (Германия) нашли уникальный способ восстановления зрения при помощи протеза, выполненного из корня зуба.

Так называемая операция по пересадке «части зуба в глаз» или остео-одонто-кератопротезирование показана пациентам с нарушением или полной потерей зрения, однако пересадка возможна только для больных с неповрежденной сетчаткой глаза и зрительным нервом. Операция назначается в случае, если, по мнению врачей, традиционные методики не позволят получить качественные результаты.
На подготовительном этапе, у пациента удаляют здоровый зуб с корнем и фрагментом прилегающей к нему кости. Далее удаляется коронка зуба и вырезается тонкая костная пластинка, в центре которой просверливают отверстие, а далее в него вставляют оптический цилиндр из плексигласа. На итоговом этапе, имплантат вшивается в роговицу и покрывается лоскутом из слизистой оболочки, взятой из ротовой полости пациента. «Главная проблема искусственных имплантатов роговицы заключается в том, что протез из неорганического материала нелегко соединить с живыми тканями, чтобы имплантат мог прослужить долгий период», - говорит проф. Герд Гирлинг, директор офтальмологической клиники при университетской больнице г. Дюссельдорф. «Процедура остео-одонто-кератопротезирования позволяет создать плотное и надежное соединение между искусственным цилиндром (заменяющим роговицу)» и минеральным веществом в зубной пластинке, которое в свою очередь плотно прилегает к костной ткани». Врачам из университетской больницы Дюссельдорфа уже удалось провести несколько успешных подобных операций по восстановлению зрения слепым пациентам.
Методика остео-одонто-кератопротезирования была изобретена итальянским врачом-офтальмологом Бенедетто Стрампелли в 1960-х годах.
Когда 78-летнему мужчине сняли повязки, он смог увидеть членов своей семьи и прочитать текст.
В медицине сейчас применяются и другие технологии для возвращения зрения, в частности импланты вживляют прямо в кору головного мозга.
Израильские врачи провели успешную операцию по пересадке полностью искусственной роговицы KPro, разработанной компанией CorNeat. Первым, кому удалось вернуть зрение таким образом, стал 78-летний мужчина, который ослеп 10 лет назад.
- После операции пациент снова смог читать текст и видеть окружающих. Врачи из Израиля отметили, что замены роговицы на искусственный аналог ждут еще как минимум девять человек.
- Сейчас для подобных операций чаще всего используется донорская роговица — ее берут у погибших людей.
- Компания планирует расширяться и получить разрешение на установку имплантов в США, Канаде, Франции и Нидерландах.
Роговица — прозрачная оболочка глаза — необходима для правильной фокусировки света. При повреждении роговица начинает мутнеть. Чаще всего этот процесс протекает быстро и почти всегда приводит к потере зрения.
Что из себя представляет роговица KPro
Имплант CorNeat KPro предназначен для замены деформированной, поврежденной или помутневшей роговицы. Он сделан из биомиметического материала. Его структура похожа на внеклеточный матрикс, который составляет основную часть стромы (прозрачной оболочки) роговицы.
- Установка имплантата — операция более простая, чем те методики, которыми пользуются сейчас. Она требует минимального количества швов и разрезов.
- Во время операции конъюнктива (внешняя оболочка глаза) отсоединяется от склеры (белочной оболочки), образовывая карман. Роговица пациента удаляется, и пришивается имплант, покрывающий как роговицу, так и склеру. После имплантации конъюнктиву пришивают обратно к склере.
- Вся процедура занимает примерно час. Еще неделю имплантат приживается. По данным врачей, этот процесс протекает успешно за счет синтетического состава имплантата, кроме того, риски заражения сведены к нулю.
Новые технологии в восстановлении зрения
Замена донорского материала синтетическим, использование новейших технологий и замена массивных устройств на компактные — главные тренды офтальмологии. Некоторые из них применяются на практике, правда, пока проходят стадию испытания. С помощью имплантов заменяют не только роговицу.
- В Швейцарии создали складной протез сетчатки глаза Polyretina. Это фотогальваническая пленка, покрытая слоем химического вещества, которое может поглощать свет и конвертировать его в электрический сигнал. Пленка размещена на сферическом основании, чтобы можно было удобно разместить ее на глазном дне.

Nature Communications
- Британские ученые напечатали на 3D-принтере аналог роговицы, частично состоящий из ее настоящих клеток — кератоцитов. Но большую часть материала составляют коллаген и альгинат натрия.
- Японские офтальмологи первыми пересадили человеку роговицу из перепрограммированных стволовых клеток. До этого использовали только биоматериал от погибших доноров. Плюс такого трансплантата в том, что в нем нет клеток иммунной системы, а значит, риск отторжения невелик.

Custom Medical Stock Photo / Globallookpress
Есть еще одна операция по восстановлению зрения, ставшая уже привычной в современной медицине. Это замена хрусталика глаза на искусственный. Сегодня в основном применяются гибкие интраокулярные линзы, которые устанавливают через микроразрез. Чаще всего эту операцию делают при катаракте, то есть помутнении хрусталика.
Искусственные глаза
Для того чтобы незрячие люди могли видеть, ученые создают электронные устройства, реализующие концепцию «искусственного зрения». Они стараются сделать их максимально безопасными, приближенными к биологическим тканям людей и с максимально возможным разрешением. Эти технологии уже используются в медицине.
Ретинальные системы, или «бионический глаз»
- Это система внешних и внутренних устройств, предназначенных для восстановления зрения у тех, кто потерял его из-за проблем с сетчаткой. Главный элемент таких устройств — матрицы микроэлектродов, которые пропускают нейронные сигналы.
- «Бионическими глазами» занимались несколько компаний. Одна из них — Second Sight — выпустила протез Argus II. Он состоит из нескольких частей, одна — имплант, который закрепляют на сетчатке глаза, другая — очки со встроенной камерой, которая передает информацию об изображении на небольшой процессор, а он отправляет сигнал в имплант. Тот, в свою очередь, стимулирует зрительный нерв.
- В России такую систему впервые установили в 2017 Григорию Ульянову, который с детства страдал куриной слепотой, а с возрастом полностью потерял зрение. С протезом он смог увидеть очертания предметов, определять расстояние до них и даже самостоятельно передвигаться. В мире такими системами пользуются порядка 350 человек. Несмотря на то что они полностью не восстанавливают зрение, известен случай, когда пациент научился читать и смог различать черты лица.
Компании, создающие ретинальные системы, остановили производство, так как появилось новое поколение кортикальных протезов. Тем не менее проекты по улучшению ретинальных имплантов еще есть, но ни один из них не прошел клинические испытания.
Кортикальные системы имплантации
- Это подгруппа протезов, способных вызывать зрительные восприятия у слепых людей за счет стимуляции зрительной коры мозга, а не зрительного нерва. Этот подход может быть единственным доступным лечением слепоты, вызванной глаукомой, атрофией зрительного нерва, травмой сетчатки, зрительных нервов и другими заболеваниями. Кортикальный подход не требует наличия здоровой сетчатки и даже самого органа зрения.
- Second Sight создала систему Orion, которая имеет тот же принцип, что и Argus II. В очках, которые носит пациент, расположена камера. Изображение трансформируется в импульсы, которые проходят в кору головного мозга. Первому человеку имплантировали Orion в 2018 году. Он смог различать объекты и источники света. Правда, пока «картинка» имеет низкое разрешение, поэтому разработчики пытаются сделать ее более качественной.
© Сетевое издание «Московские новости»
Свидетельство о регистрации СМИ сетевого издания «Московские новости» выдано федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 30.10.2014 года номер ЭЛ № ФС 77 — 59721.
- Мир в огне
- Киберпанк
- Капитал
- Правила игры
- Культурный код
Мы используем файлы cookie, чтобы все работало нормально. Мы верим, что даже в эру побеждающего киберпанка есть место для бережного подхода к данным и конфиденциальности пользователей. Подробности — в нашей Политике конфиденциальности.
обо всяко и про разно
садись. два. неси дневник
Занимательная офтальмология. Око за око, зуб за зуб?
А вот кому ужасов нашего городка? В рамках офтальмологического ликбеза расскажу вам про одну достаточно редкую операцию по восстановлению зрения в крайне сложных случаях. Представьте себе, как вы пойдете однажды в поход с палатками, каноэ, казаном и спальниками. После долго дня и тяжелого перехода вечером сядете у костра, возьмете в руки алюминиевую кружку с горячим чаем, в котором чаинки еще не улеглись на дно. К этому моменту походному гитаристу уже свяжут руки, а гитару закопают под старой сосной. Массовик-затейник в своей палатке еще не подготовил текст сценария для следующей ролевой игры с использованием весел, туалетной бумаги, налобных фонариков, альпенштоков и лифчиков. Наступит неловкая пауза, и кто-то скажет: "а давайте страшные истории рассказывать". И вот тут вы пододвинетесь поближе к потрескивающим поленьям, проводите взглядом улетающую в черноту неба искринку, глубоко вздохнете и скажете: "расскажу-ка я вам про остео-одонто-кератопротезирование. "
В своей рубрике "Занимательная офтальмология" я стараюсь рассказывать простым языком о том, как устроен уникальный и чрезвычайно сложный человеческий орган — глаз, как работает одно из самых важных человеческих чувст — зрение, как чудеса инженерной и компьютерной мысли помогают офтальмологам, окулистам, оптометристам и глазникам в их нелегком труде. Недавно я случайным образом узнал про одну неожиданную и странную операцию, про которую очень захотелось рассказать. Называется она остео-одонто-кератопротезирование (ООКП) и представляет она собой достаточно сложную хирургическую процедуру по восстановлению зрения в случаях кардинальных повреждений роговицы, склеры или конъюнктивы, при которых не показана сквозная кератопластика или трансплантация стволовых клеток из-за необратимых патологических изменений переднего отрезка глаза. Также такую операцию могут проводить при серьезных термических или химических ожогах глаза, множественных отторжениях роговичных трансплантов и других серьезных патологиях, когда зрение не удается восстановить менее радикальными методами. Другими словами, когда все плохо.
Как можно было догадаться из названия поста и из медицинского названия процедуры, в этой операции как-то замешан зуб. Собственно, в обиходе эту операцию так и называют — "зуб в глазу". Думаю, уже на этом предложении многим читателям стало плохо, поэтому давайте же быстрее перейдем к душещипательным подробностям…
На первой стадии операции у пациента удаляют здоровый зуб с корнем и фрагментом прилегающей к зубу кости, который послужит основой биологического имплантанта. Из зуба с костной тканью вырезается тонкая пластина, в которой сверлится отверстие под специальную цилиндрическую линзу требуемой диоптрийности, выполненную из органического стекла. Полученный оптический биопротез вживляют пациенту в щеку (иногда в плечо) и оставляют там на срок 2-4 месяца, чтобы имунная система сумела привыкнуть к нему, а зубно-костная основа протеза обросла фиброзной капсулой.

Параллельно происходит вторая часть первой стадии, не менее веселая по своей сути. На поврежденном глазу проводится поверхностная кератэктомия (удаляется верхняя часть роговицы), а с внутренней стороны щеки пациента вырезают небольшой участок слизистой оболочки (диаметром около 3 см). Этот кусочек слизистой помещают на роговицу и пришивается к склере, он в будущем будет служить основой для приживления биотрансплантанта. В течение нескольких месяцев лоскут приживляется и прорастает сосудами, которые впоследствии будут питать биопротез.
Вторая стадия операции включает в себя непосредственную имплантацию протеза в глаз. В лоскуте слизистой оболочки, приживленной поверх роговицы, делается срез для биопротеза. Также делается отверстие в роговице, удаляется радужная оболочку, хрусталик и даже часть стекловидного тела. Трансплантационный комплекс извлекается из щеки (плеча) и устанавливается на положенное ему место в глаз. Срезанный ранее лоскут кладется обратно, закрывая базу установленного импланта. Поверх всей этой красоты зачастую ставится контактная линза, изображающая наличие цветной радужки.

Несмотря на сложность процедуры, требующей несколько операций, растянутых во времени на несколько месяцев, остео-одонто-кератопротезирование становится все более востребованной операцией, так как обладает достаточно высоким процентом успешных исходов и позволяет вернуть зрение в случаях, когда другие методы по ряду причин неприменимы. Интересно, что этот метод был впервые разработан итальянским офтальмологом Бенедетто Стрампелли ещё в 1963 году. Но только в последнее время эта операция стала более доступной как с технологической точки зрения, так и с клинической. Любителям японских хорроров подкидываю свежую тему для очередного ужастика — у пациента после ООКП развивается кариес в глазу, во время операции оказывается, что использовался зуб мудрости, и имплантированный в глаз зуб позволяет бедолаге видеть искривление пространства-времени.
Вот тут коротенькое видео, демонстрирующее все стадии операции. Слабонервным и беременным можно не бояться, ничего страшного там не показывают.


Нужно ли сохранять зубы мудрости?
Мы считаем – да. Хотя зубы мудрости и не участвуют в процессе пережевывания пищи, все-таки они могут приносить пользу человеку. Для их удаления должны быть четкие медицинские показания. И сейчас мы вам предоставим очередное доказательство пользы собственных зубов-восьмерок.
Нашей пациентке Ким – около 20 лет, она родом из Кореи, проживает в Москве, так как ее родители работают в корейском посольстве. Обратилась в Немецкий Имплантологический Центр по причине воспаления зуба 4.6 – нижней правой шестерки. Зуб был разрушен , развился абсцесс. На зубе стояла временная пломба (ставили в другой клинике):

Там, где ставили временную пломбу, ей сказали зуб удалять. Поэтому Ким и пришла к нам с одной простой целью – атравматично удалить шестерку, которая начала сильно ее беспокоить и болеть. Сделав компьютерную томографию и посмотрев зуб, мы предложили ей вариант, услышав который, Ким вначале не поверила своим ушам. Наше предложение состояло в том, чтобы, удалив шестерку, сразу на ее место… пересадить ее же нижний правый зуб мудрости! Это называется операцией аутотрансплантации.
Пересадка зуба мудрости как способ заместить дефект
Конечно, Ким очень удивилась, но мы показали ей фотографии успешных операций (а они у нас все успешные), видимо наша убедительность и желание пациентки сыграли положительную роль в принятии решения о трансплантации восьмого зуба. Она обрадовалась и согласилась на операцию.
Притом, что в этом случае нам не пришлось даже делать стереолитографическую модель зуба, так как все хирургические манипуляции (удаление и пересадка) выполнялись в первый же день ее обращения нам в клинику.
Операции трансплантации зубов, как правило, требуют подготовки в несколько дней, такой пример мы описываем в следующем клиническом примере. Но в данном случае, учитывая текущую клиническую ситуацию и опираясь на наш многолетний успешный опыт пересадки зубов, мы смогли пересадить зуб 8 на место зуба 6 максимально быстро. Все показания для текущей трансплантации зубов у нас были.
Донором являлся ретинированный (полностью скрытый под десной) зуб мудрости 48. Фактически, как мы шутили, зуб-сосед проблемной шестерки. То есть зуб рос-рос 20 лет, ждал своего часа, и этот час пробил! Теперь этот зуб-донор еще лет 30 минимум поживет на новом месте.

Если посмотреть сбоку на шестой зуб, то видна синюшная, буквально фиолетовая десна :

Такой цвет десны обусловлен развившимся воспалительным процессом. У пациентки развилась деструкция костной ткани на фоне запущенного периодонтита. В корне шестого зуба была трещина.
Отличие трансплантации своего зуба от имплантации зубным имплантом
Кстати, для своего пересаженного зуба, наличие воспалительного процесса в мягких и костных тканях значения не имеет, потому что там все ткани свои и, естественно, организм свои пересаженные ткани будет защищать. То есть организм не относится к пересаженному зубу как «свой-чужой», что всегда происходит в случае имплантации зуба титановым или циркониевым имплантом.
При наличии воспалительного процесса нельзя в это место поставить искусственный имплант. А свой зуб – можно поставить, потому что на нем есть т.н. связка зуба, на которой есть все клетки, которые будут бороться.
Естественно, место после удаления зуба мы максимально все обработали, аккуратно прочистили и промыли.

На этом фото мы приступили к обработке раны. Видно, что в десне присутствовал воспалительный процесс, костная ткань частично, но сильно разрушена. Признаки деструкции костной ткани хорошо видны на компьютерной томографии:

Кстати, даже при разрушении костной ткани, пересаживая собственный зуб, мы не нуждаемся в костной пластике, кость подсаживать дополнительно не надо. И вот почему. Зуб сам питается и регенерирует. Даже если бы не было передней стенки зуба, если бы вестибулярной щечной стенки не было, если пересаживаешь такой зуб, потом от своей связки происходит его восстановление, даже кость растет.
Поэтому, если есть возможность выбора между пересадкой собственного зуба и имплантацией зубного (титанового, циркониевого) импланта, лучше делать выбор в сторону трансплантации своего зуба.
Приступаем к атравматичному удалению зуба мудрости

За 40 секунд мы сделали разрез в области зуба-донора, который спланировали удалить и пересадить на место удаленной ранее шестерки. Произвели аккуратное удаление зуба мудрости, поместив его на непродолжительное время в физраствор:

Многие задаются вопросом: есть ли корни у зуба мудрости? Да, конечно, есть – это коренной зуб. Обращаем ваше особое внимание, что у этого зуба мудрости 48 еще не закончился рост собственных корней, его созревание еще не завершено. Ростковая зона корня нижнего зуба мудрости сохранена и этот зуб в последующем, через 2 недели, не требует удаления нервов! То есть он не только врастает, но и полностью приживается со своим нервом.
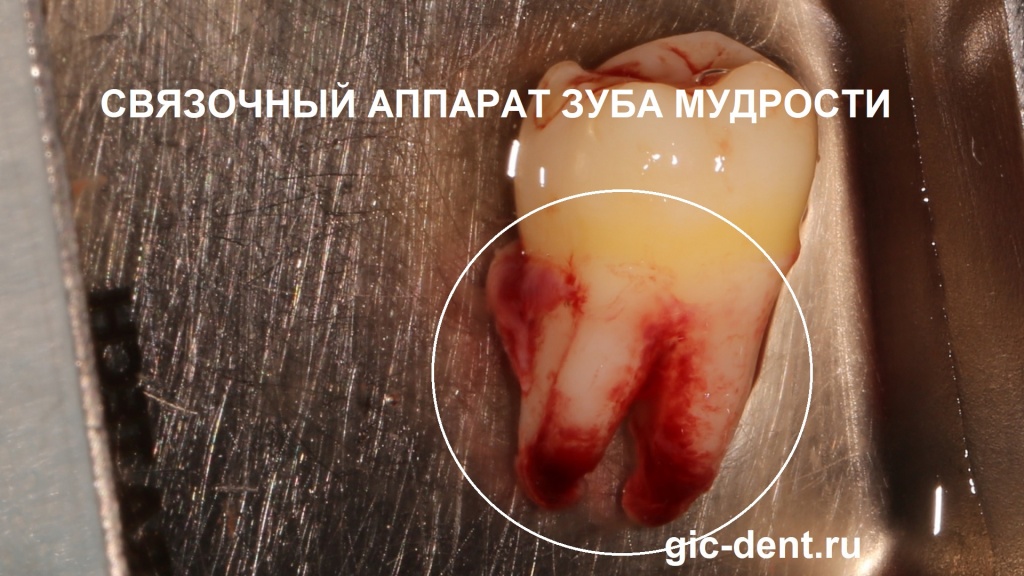
На фото также видно, какой у него мощный связочный аппарат , который обеспечивает высокий потенциал приживаемости. Действительно, этот зуб прижился, и кроме того - у него живой нерв.
Пересадка зуба мудрости на место 4.6

Зуб-донор был четко поставлен на место проблемного шестого зуба. Как будто там всю жизнь и находился: идеальные внешние размеры, зуб мудрости на место удаленного был трансплантирован без какой-либо внешней обточки. Идеальная операция аутотрансплантации.

Имплантированный зуб плотно ушит , чтобы обеспечить максимальную соприкасаемость тканей между собой и нормальный процесс приживления.
После аутотрансплантации через 2 недели
Пациентка Ким пришла к нам через 2 недели на профосмотр и снятие швов:

Ее уже ничего не беспокоило. Зуб имел допустимую физиологическую подвижность. Десна стала светлее. Конечно, весь фиолетовый цвет еще не ушел, но она уже стала более розовая.
Обратите внимание на белую область – это не гной, а фибриновый налет, о котором мы расскажем поподробнее чуть ниже.

На снимке видно, что зуб-донор четко встал в позицию удаленного зуба 46:

У нашей Ким появился новый коренной зуб-шестерка. И пациентка, и врачебный персонал НИЦ очень довольны итогом операции по трансплантации зуба.
Про фибрин и фибриновый налет
Фибрин - высокомолекулярный, неглобулярный белок, образующийся из фибриногена, синтезируемого в печени, в плазме крови под действием фермента тромбина; имеет форму гладких или поперечно-исчерченных волокон, сгустки которых составляют основу тромба при свёртывании крови. Таким образом фибрин способствует скорейшему заживлению раны, формируя фибриновый налет.
Фибриновый налет - естественное явление, возникающее в полости рта в районе оперативного вмешательства (на месте где удалили зуб, наложили швы и т.п.). Он возникает на 3-4-й день после хирургического вмешательства в полости рта. И это один из нормальных и неминуемых этапов заживления лунки, покрытой кровяным сгустком. За ним следует перестройка ткани, покрытие раны защитным эпителием и восстановление нормальной слизистой.

Фибриновый налет очень часто пациенты путают с гноем, начиная беспокоиться и звонить своим стоматологам.
Почему возникает фибриновый налет?
Заживление раны в ротовой полости происходит в условиях влажной среды. Если на коже у вас возник порез, то после остановки кровотечения рана будет покрыта струпом. Все мы с детства знаем, что эту корочку нельзя срывать. Кровяной сгусток, покрытый фибриновым налетом, — это по сути та же «корочка», только во рту. И ее также нельзя трогать! В противном случае процесс заживления будет проходить дольше, а результат окажется менее благоприятным.
Фибриновый налет выполаскивать не нужно!
После удаления зуба, трансплантации или имплантации зуба интенсивное полоскание полости рта противопоказано, в противном случае вы можете выполоскать кровяной сгусток и фибриновый налет. В результате появятся болезненные ощущения, а процесс заживления раны будет проходить хуже.
Поэтому полоскать не нужно , а особенно антисептическими и освежающими ополаскивателями, которые зачастую содержат спирт. Тем не менее, полость рта можно омывать. Делать своего рода ванночки, чтобы смыть остатки пищи. Для этого подойдет раствор ромашки или даже простой черный чай, который достаточно набрать в рот, немного подержать на травмированном месте и аккуратно сплюнуть.

Имплантация уже стала привычной практикой при потере или удалении зуба — на его место устанавливается имплантат, который затем нагружается коронкой. Но что делать тем, кому имплантация противопоказана в силу возраста? Детям, подросткам, юношам и девушкам до 18-21 года врачи не рекомендуют проводить установку имплантатов, так как зубочелюстная система все еще развивается, и вмешиваться в этот процесс не следует. В таком случае на помощь приходит трансплантация зуба.
Что это такое?
Трансплантация или пересадка зубов — это операция, при которой стоматолог-хирург пересаживает уже имеющийся зачаток зуба или сам зуб в то место, где он отсутствует. Чаще всего это аутотрансплантация зубов — то есть для восстановления пробела в зубном ряду используются собственные зубы пациента или их зачатки.

Пересаженный зачаток зуба развивается в новой лунке так же, как и его соседи в своих родных лунках. Его корневая система прорастает в челюстную кость, так что питание зуба ничем не отличается от питания его соседей. Это обеспечивает надежность результата пересадки. В итоге такой зуб полноценно замещает утраченный. Эту методику используют при:

- врожденном отсутствии зуба, когда не произошло формирования зачатка зуба;
- потере зуба из-за травмы;
- удалении из-за глубокого кариеса;
- удалении зуба по рекомендации ортодонта, так как некоторые дефекты развития зуба способны привести к нарушению прикуса.
Помимо трансплантации существует методика реимплантации зуба. Коренное различие между ними заключается в том, что при реимплантации врач сначала удаляет зуб, а затем приживляет его в ту же самую лунку. Чаще всего такая методика применяется для устранения очага инфекции, который нельзя ликвидироватьметодами консервативной терапии. Общая черта реимплантации и пересадки зубов — важно сохранить целостность зуба и его корней.
Как проходит пересадка?
Оптимальный вариант для успешной трансплантации — это зачаток зуба, окруженный фолликулом, в котором еще не сформировались корни. Зубной фолликул или зубной мешочек состоит из клеток и волокон, которые окружают зачаток зуба.
Трансплантация зуба — этапы:
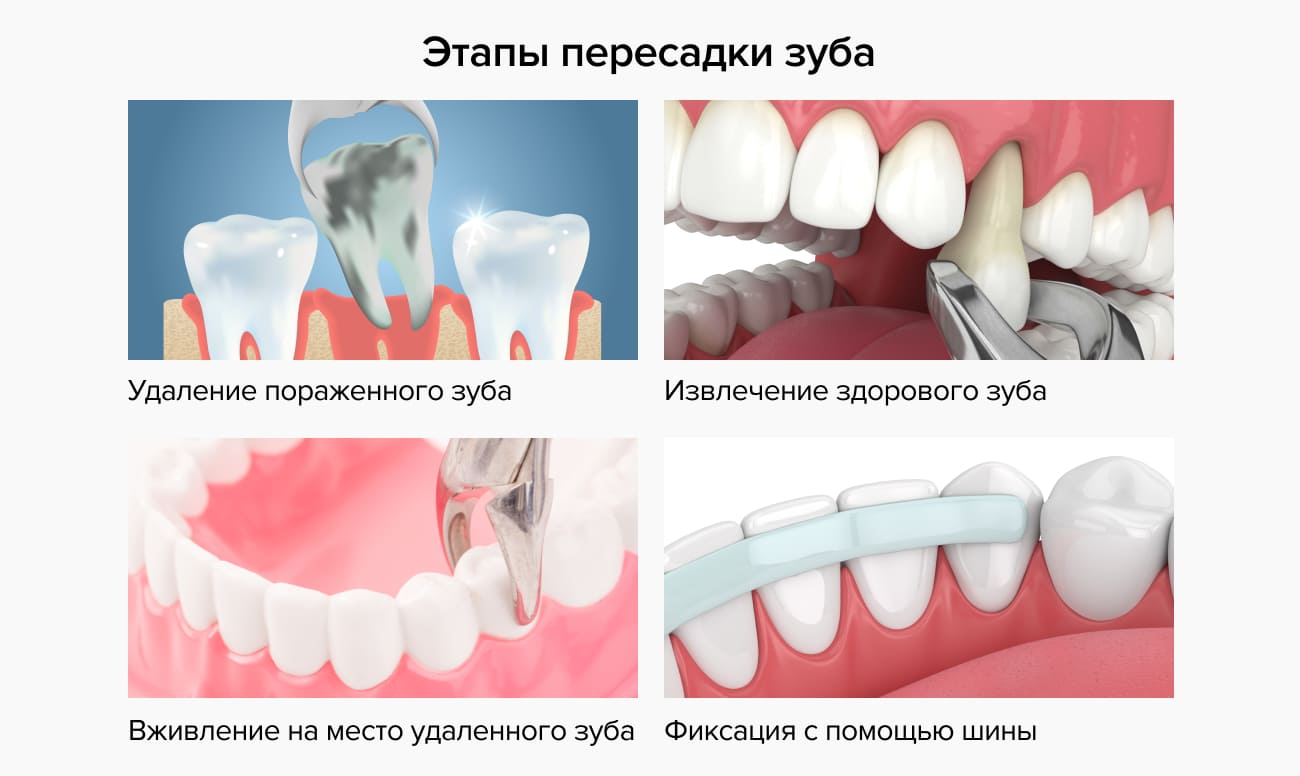
- диагностический — получение рентген-снимков, проведение компьютерной томографии;
- удаление пораженного зуба;
- промывание лунки раствором антисептика и антибиотика — при необходимости в ней оставляют тампон, если удаление и пересадка проводятся в разные дни;
- извлечение здорового зуба или его зачатка из лунки;
- вживление его на место удаленного или утраченного зуба;
- фиксация с помощью шины;
- наложение швов.
Спустя в среднем 25 дней шины удаляют. За это время зуб должен прижиться на новом месте. Такая технология полностью восстанавливает красоту улыбки, жевательные функции и позволяет предотвратить развитие дефектов прикуса, так как зубы могут смещаться в сторону дефекта, заполняя пустое место.
Откуда берут зубы для пересадки?
Для аутотрансплантации зубов в переднем отделе самыми подходящими считаются премоляры — 4-е и 5-е малые коренные зубы, которые начинают прорезываться только в период формирования постоянного прикуса. Через несколько месяцев после пересадки можно начать ортодонтическое лечение, чтобы сместить зубы, которые закроют образовавшийся промежуток.
Пересадка зуба мудрости — оптимальный вариант для восстановления в жевательной зоне. Удаление восьмерки никак не повлияет на пережевывание пищи и формирование прикуса, кроме того, оно не нанесет вреда красоте улыбки. Например, успешно практикуется пересадка зуба мудрости на место 6-го или 7-го зуба и не портит эстетику. Главное условие для успеха операции — достаточная степень сформированности фолликула зуба мудрости: он должен быть виден на рентгеновском снимке.
Показания и противопоказания
Имплантация собственных зубов показана при отсутствии любого зуба — в зоне улыбки или в жевательном отделе. Цель такой операции — восстановление полноценного функционирования зубочелюстной системы, что очень важно для детей и подростков.
Но у этой методики есть и противопоказания:
- отсутствие достаточного промежутка для пересадки между соседними зубами;
- аутоиммунные заболевания, нарушения работы эндокринной, сердечно-сосудистой, нервной систем;
- местные воспаления или инфекции;
- нарушение восстановления костной ткани;
- недостаточная гигиена полости рта.
Также играет важную роль психологическая готовность пациента выполнять все указания врача и способность перенести такую операцию, так как она выполняется в детском и подростковом возрасте.
Трансплантация зубов: за и против
Хотя, на первый взгляд, у этой методики немало плюсов, в стоматологии нет единого мнения по этому вопросу. К числу достоинств трансплантации относятся возвращение нормального пережевывания пищи, профилактика развития дефектов прикуса, восстановление красоты улыбки. Ключевой момент — эти операции можно проводить детям и подросткам, которым противопоказана имплантация.
Однако есть ряд особенностей, на которые указывают врачи, не вполне одобрительно относящиеся к такой методике:
- есть риск отторжения зуба — это происходит в 5-20 % случаев;
- у некоторых пациентов корни трансплантированных зубов рассасываются в течение 2-3 лет;
- если корни трансплантированных зубов срастутся с челюстью напрямую, а не через периодонтальную связку, то довольно быстро начнут разрушаться;
- поскольку у зубов мудрости очень разветвленная корневая система, то для приживления их на месте жевательных зубов требуются дополнительные травмирующие манипуляции;
- необходимость ортодонтической коррекции.
При этом стоит отметить, что на успех приживления влияют возраст пациента и тип трансплантата — фолликул приживается успешнее, чем уже сформировавшийся зуб. Тем не менее пересадки проходят успешно в 80-95 % случаев.
Стоимость процедуры
На нее влияет целый ряд факторов:
- уровень клиники;
- тип трансплантата;
- какой именно зуб выступает в его роли;
- нужно ли удалять пораженный зуб;
- требуется ли особая подготовка лунки, пломбирование каналов и так далее.
В итоге цена трансплантации зуба варьируется от 20 000—25 000 рублей до 30 000—35 000 рублей.
Читайте также:

