Сульфид железа на зубах
Опубликовано: 26.04.2024



Зубная эмаль, благодаря своему составу, практически прозрачна. Ее природный цвет является наследственным признаком и может быть чисто белым, желтовато-белым и бело-голубым. При этом считается, что эмаль с естественной желтизной гораздо прочнее голубоватой. Однако основной цвет зубу придает дентин(внутренний слой зуба), так что если эмаль темнеет, мутнеет и приобретает неестественный оттенок, это может говорить о наличии заболевания, чаще всего даже скрытого.
Дисколоритом в стоматологической практике называют изменение цвета зубов, которое вызвано теми или иными причинами. Это ни в коем случае не заболевание, однако игнорировать его не нужно. Зачастую цвет зубной эмали далек от белоснежного. Это явление встречается повсеместно – зубы начинают ни с того, ни с сего изменять свой оттенок. Изменение цвета эмали может быть приобретенным в процессе жизни либо быть врождённым – наследственным. На цвет зубной эмали могут влиять:
- приобретенное изменение цвета эмали;
- вода в некоторых районах насыщена солями и минералами, которые влияют на цвет зубов;
- внешнее воздействие – к примеру, близкое расположение складов с химикатами или складов;
- вредные привычки, в особенности курение и наркомания;
- травмы челюсти и зубов.
Цвет эмали напрямую связан с причинами окраски. Рассмотрим основные изменения окраски эмали вызванные различными факторами приобретенными и врожденными:
- Красная эмаль Покраснение эмали может быть вызвано наследственной болезнью порфирией, так как для нее характерно нарушение пигментации тканей, при сильной травме зуба может разорваться пульпа зуба, из-за чего произойдет сильное кровоизлияние в эмаль;
- Синяя эмаль Обычно причиной посинения эмали является некроз пульпы из-за инфекционного заражения(не леченный кариес) или травмы. Если у зуба удалена пульпа, то с годами он может посинеть. Эмаль может стать голубоватой или синей из-за гипертиреоза. Иногда эмаль синеет из-за приема тетрациклина, особенно если им лечится мать в третьем триместре беременности. Если долго употреблять воду насыщенную железом, то эмаль тоже может посинеть.
-Зеленая эмаль Если зубы окрашиваются в зеленый цвет, то можно говорить о присутствии в ротовой полости грибковой инфекции. Иногда зубы зеленеют при контакте с металлами, например, с пломбами, содержащими медь или никель. Похожий эффект возникает и у рабочих с металлургических предприятий, которые постоянно вдыхают пары, насыщенные этими металлами.
-Коричневая эмаль Такая эмаль в первую очередь появляется у людей с вредными привычками, в особенности если они употребляют много крепкого кофе или черного чая. Также причиной возникновения коричневого налета может стать регулярное полоскание рта марганцовкой. Тот же эффект достигается, если на организм продолжительно воздействует хлорированная вода или йод. Постоянное отравление парами ртути или свинца, а также регулярное вдыхание паров никеля, марганца или железа также способствует окрашиванию зубов в коричневый цвет; Иногда простыми коричневыми пятнами кажутся зачатки кариозных пятен. Зубы коричневеют из-за кислотного некроза. Из-за резус-конфликта матери и ребенка у малыша разрушается большое количество эритроцитов, так что зубная эмаль может стать коричневатой.
- Черная эмаль. Раньше стоматологи в своей практике применяли хромовую кислоту, магнезию и ляпис, которые окрашивали эмаль в черный цвет. Сейчас эти материалы уже не используются. А вот до сих пор применяемая серебряная амальгама вполне может привести к почернению зубной эмали. Эмаль может почернеть из-за длительного контакта с ртутью, никелем, марганцем и железом. Черные крошащиеся зубы – это первый признак метамфетаминовой наркомании.
-Розовая эмаль Эмаль окрашивается в розовый из-за незначительных повреждений пульпы. В этом случае кровь проникает в микротрещины зубов, что и придает эмали розоватый цвет. Если канал зуба перед пломбированием обрабатывают резоцин-формалиновым составом, то со временем зуб станет розовым.
-Серая эмаль Изначально серебряная амальгама, контактируя с зубом, придает ему серый оттенок, со временем темнеющий до черного. Неудаленная некротированная пульпа иногда способствует окрашиванию зуба в серый цвет и потере здорового блеска. Зубы сереют при отравлении ртутью или свинцом; Если новорожденного ребенка длительно лечить тетрациклином, то зубы могут посереть. При болезни аргирии в организме находится не выводимое большое количество серебра, из-за чего эмаль также окрашивается в серый цвет.
-Желтая эмаль Зубы в первую очередь желтеют из-за недостаточного ухода, однако это связано скорее с появлением налета, чем с дисколоритом. Длительное воздействие антибиотиков может окрасить зубы в желтый цвет. Особенно это относится к тетрациклину. Постоянное употребление сахаросодержащих продуктов и регулярное курение также способствует пожелтению зубов. С возрастом зубы желтеют сами по себе из-за истончения эмали и просвечивания желтого от природы дентина. Некоторые травмы также приводят к пожелтению зубов. Некоторые заболевания, такие как проблемы с надпочечниками, гематогенная желтуха и Аддисонова болезнь, окрашивают зубы в желтый цвет.
Если вы обнаружили, что зубная эмаль окрасилась в неестественный цвет, следует насторожиться – важно устранить основную причину изменения цвета зубов, то есть вылечить болезнь. При приобретенном изменеии цвета эмали иногда достаточно провести профессиональную гигиену полости рта и обучиться правильному уходу в домашних условиях. Часто при дисколорите осветлить эмаль не удается, так что лучшим решением будет установка виниров ,полукоронок ,коронок.. Впрочем, поверхностное окрашивание иногда удается исправить кабинетным отбеливанием с поддерживающим курсом домашнего отбеливания. Для того что бы составить правильный алгоритм устранения дисколорита необходимо обратиться к стоматологу для составления комплексного подхода к решению вашей проблемы.
Другие подробности Вы можете уточнить по телефонам клиники 8 (812) 244-03-05, 8 (911) 094-00-00
Что такое зубной налет? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сидихина Н. О., стоматолога со стажем в 11 лет.

Определение болезни. Причины заболевания
Зубной налёт — это мягкая, липкая биоплёнка, которая состоит из бактерий, продуктов их жизнедеятельности, слюны, остатков еды и тканевого детрита (разрушенных клеток). Налёт появляется на участках, на которых проще закрепиться:
- на шероховатых поверхностях зубов;
- в пришеечной области коронок;
- около пломб;
- в местах крепления зубных протезов;
- в промежутках между зубами;
- в естественных углублениях зуба;
- в труднодоступных для чистки местах;
- на негерметичных краях реставрации зубов;
- над и под десной;
- на мостах, брекетах, коронках.
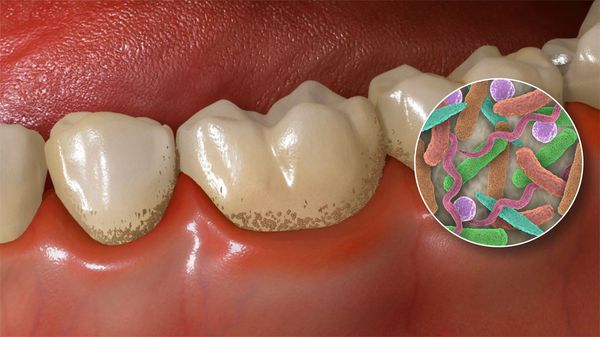
Зубной налёт состоит из скоплений микроорганизмов, обитающих в полости рта: стрептококков, лактобактерий, стафилококков, нейссерий, вейлонелл, фузобактерий, актиномицетов и дрожжеподобных грибков. Микробы прикрепляются к пелликуле — тонкой плёнке на поверхности зубов. Уже через сутки их число увеличивается до сотен миллионов. А течение нескольких дней микроорганизмы объединяются и образуют бляшку, покрывающую зубную эмаль.
Чтобы сформировалась зубная бляшка, необходимо одновременное действие нескольких факторов:
- нехватка слюны, в том числе во время сна, её застой и повышение кислотности;
- количественный и видовой состав микрофлоры полости рта;
- присутствие углеводов;
- плохая гигиена полости рта.
Зубной налёт появляется при употреблении большого количества углеводов и неправильной или нерегулярной гигиене полости рта. Сахара, которые ест человек, употребляют и микробы, составляющие бляшку. Бактерии способны превращать углеводы в кислоту, которая разрушает зубную эмаль и способствует развитию кариеса [1] [4] [24] .
Симптомы зубного налета
Зубной налёт может проявляться следующими изменениями в полости рта:
- эмаль теряет блеск и приобретает тёмный оттенок;
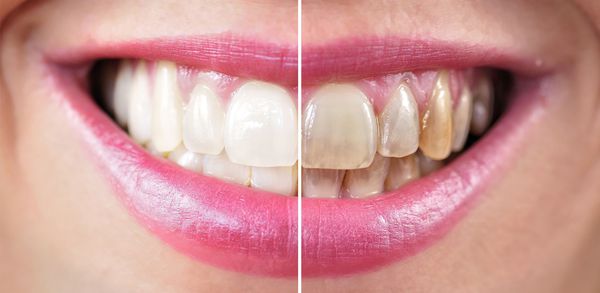
- жизнедеятельность микроорганизмов вызывает неприятный запах изо рта;
- зубы на ощупь становятся шероховатыми;
- дёсны начинают кровоточить, особенно во время чистки зубов;
- пациенты, избегая кровоточивости, недостаточно хорошо чистят зубы, в результате количество налёта увеличивается;
- возникают покраснение и припухлость дёсен, боль при чистке и пережёвывании пищи;
- повышается чувствительность зубов к температурным или химическим раздражителям;
- усиливается подвижность зубов;
- образуется зубной камень;
- выделяется гной [1][5][18][26] .
Патогенез зубного налета
Через несколько минут после приёма пищи на зубах начинается формироваться плёнка — пелликула , которая состоит из гликопротеинов слюны. Пелликула плотно фиксирована на поверхности зуба, е ё невозможно смыть водой или слюной. Сама по себе плёнка ещё не содержит колоний бактерий и не приводит к кариесу. Патологический процесс начинается спустя несколько суток:
1. Через 48 часов количество микроорганизмов значительно увеличивается и образуется единая бактериальная сеть из более чем 750 различных видов бактерий.
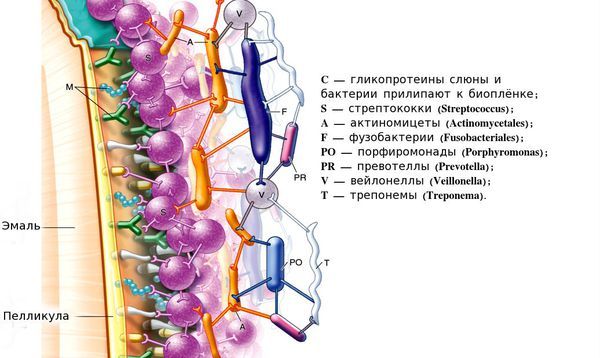
2. На четвёртый — девятый день на зубной эмали формируется зрелая бляшка. Бактерии в её составе преобразуют сахара в кислоты, которые растворяют кальций и разрушают поверхность эмали.
3. Промежутки между призмами эмали увеличиваются. Микроорганизмы проникают в эти пространства и начинается образование кариеса.
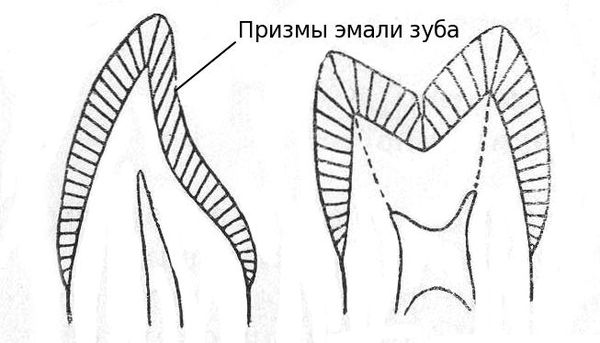
4. Зубная бляшка ограничивает доступ кислорода к поверхности эмали, что способствует размножению анаэробных бактерий (способных жить без кислорода). Сквозь бляшку из слюны не могут проникать и кальций с фосфором, поэтому если из-за плохой гигиены на поверхности зуба образовалась бляшка, то фторсодержащие пасты и эликсиры, даже самых лучшие и дорогостоящие, совершенно бесполезны.
Выраженные нарушения в биохимическом составе полости рта приводят к заболеваниям дёсен, зубов (и как следствие неприятному запаху изо рта) и даже осложнениям на внутренних органах, например на сердце. [1] [17] [21] [24] .
Классификация и стадии развития зубного налета
Зубные отложения подразделяют на минерализованные и неминерализованные:
1. Неминерализованные — это кутикула, пелликула, мягкий зубной налёт и зубная бляшка:
- Кутикула — это остатки оболочки, которая присутствовала на зубе в момент его прорезывания и исчезла после;
- Пелликула (приобретённая кутикула), с одной стороны, защищает эмаль от кислот, с другой — способствует прикреплению микроорганизмов к поверхности зуба;
- Мягкий зубной налёт — клейкие наслоения микроорганизмов, продуктов их жизнедеятельности, слюны, остатков еды и разрушенных клеток.
- Зубная бляшка — плотное образование из микробов и продуктов их жизнедеятельности, способное создать кислую среду и разрушить эмаль.
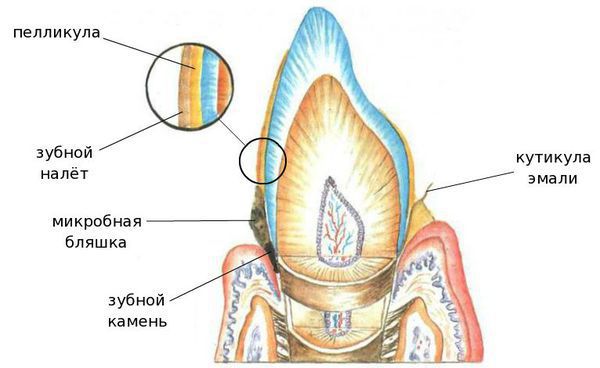
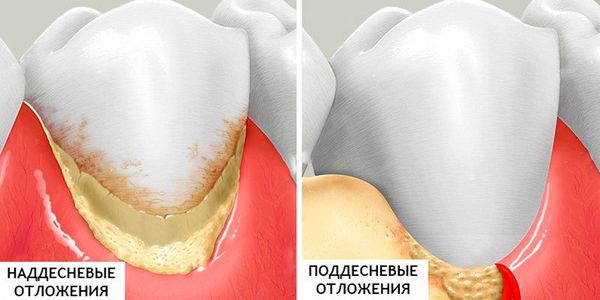
2. Минерализованные отложения — это наддесневой и поддесневой зубной камень (затвердевший налёт):
- Наддесневой зубной камень располагается на поверхности зубов наддесневого края. Чем светлее зубной камень, тем он плотнее и быстрее образуется. Зубной камень является отвердевшей зубной бляшкой. Расположен в основном в области открытия протоков больших слюнных желёз: на язычной поверхности нижних фронтальных зубов, в подъязычной области расположения протоков подъязычных и поднижнечелюстной слюнных желёз, на щёчной поверхности верхних моляров.
- Поддесневой камень расположен на поверхности корня зуба ниже уровня десны. Этот вид камня встречается у пациентов с различными заболеваниями пародонта ( тканей, окружающих и удерживающих зуб ).
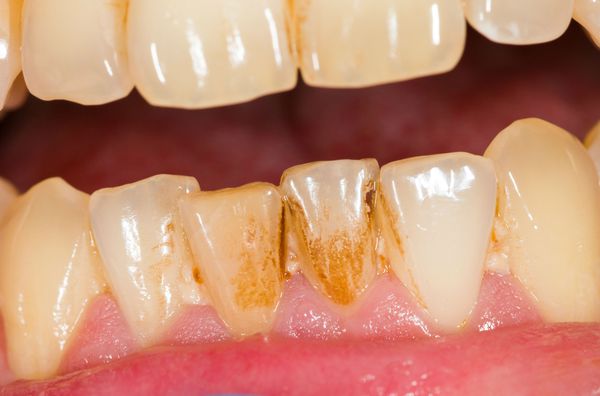
Зубной налёт различают по цвету:
- Липкая плёнка желтовато-белого оттенка — естественные отложения на поверхности зуба, которые появляются во время сна, после приёма пищи. При отсутствии гигиены полости рта возникает затхлый или гнилостный запах изо рта и кислый привкус. Приводит к появлению зубных камней, которые сможет убрать только стоматолог при помощи специальных инструментов.
- Пигментированный зубной налёт образуется при употреблении красящих продуктов: кофе, крепкого чая. Налёт у курильщиков окрашен в коричневый цвет, это вызвано отложением табачных смол и никотина.
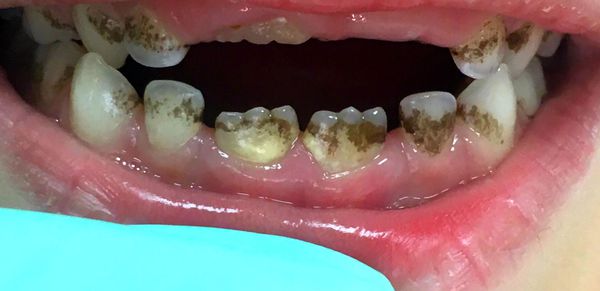
- Тёмный зелёный налёт (налёт Пристли), как правило, образуется на молочных зубах и проходит с появлением постоянного прикуса. Выглядит как неровная тёмная кайма, может распределиться вдоль всего зуба или быть в виде пятнышек, и является источником неприятного запаха. Его образуют некоторые видов бактерий, обитающие в полости рта ребёнка. Возможны и другие причины возникновения пигментированного налёта — эндокринологические и желудочно-кишечные заболевания (нарушение обмена веществ, патологии щитовидной железы, гастрит, дуоденит, холецистит, воспаление поджелудочной железы, печени и желчевыводящих протоков), приём препаратов железа и иных витаминов; смена климата. В этих случаях оттенок налёта может быть чёрным, зелёным, коричневым или оранжевым. Налёт и бактерии, которые его образуют, не разрушают ткани зуба, но могут маскировать кариес [1][3][27] .
Осложнения зубного налета
Если налёт не убирать, то он превращается в зубной камень и приводит к воспалению слизистой оболочки рта и дёсен. Отёчность десневого края способствует формированию ложных карманов и одновременно с этим усиливает выделение десневой жидкости. Это создаёт благоприятные условия для развития бактериальной микрофлоры, которая является ключевым фактором тяжёлых осложнений: кариеса, гингивита, пародонтита, стоматита, инфекционного эндокардита.
Кариес — это размягчение твёрдых тканей зуба кислотами, выделяемыми бактериями зубного налёта. Разрушению способствует частое употребление сахаров, высокая кислотность в полости рта, снижение слюноотделения [1] [4] [5] .
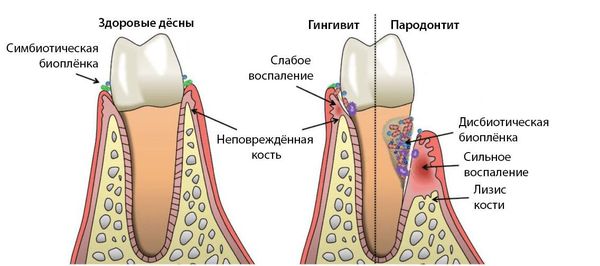
Гингивит — это воспаление дёсен, которое сопровождается покраснением, отёком, кровоточивостью и неприятным запахом изо рта. Плохая гигиена позволяет микробным бляшкам накапливаться между десной и зубами, что приводит к воспалению. При этом бороздки между зубами и десной увеличиваются и появляются десневые карманы. Они содержат бактерии, которые, помимо гингивита, могут вызывать кариес корня зуба и пародонтит. Чаще всего к гингивиту приводит зубной налёт. К второстепенным факторам относят: неправильный прикус, зубной камень, плохое восстановление зубов, сухость во рту, изменения гормонального фона, системные нарушения (сахарный диабет, СПИД, авитаминоз, лейкоз, лейкопения), приём лекарственных препаратов [14] [16] [24] .
Пародонтит — это воспалительное заболевание дёсен, при котором атрофируются ткани, в том числе костные, удерживающей зуб в лунке. Ведущую роль в развитии заболевания играют патогенные микроорганизмы зубного налёта. Продукты жизнедеятельности бактерий увеличивает проницаемость кровеносных сосудов, это приводит к иммунному ответу организма и хроническому воспалению.При пародонтите появляется кровоточивость, покраснение и отёк десны, её отхождение от корней зубов, в тяжёлых случаях — гнойное отделяемое из пародонтальных карманов. Также увеличивается подвижность зубов при жевании, а между зубами и десной начинают застревать остатки пищи. Пародонтит — необратимый процесс, так как сопровождается уже деструкцией тканей [18] [19] [26] [28] .
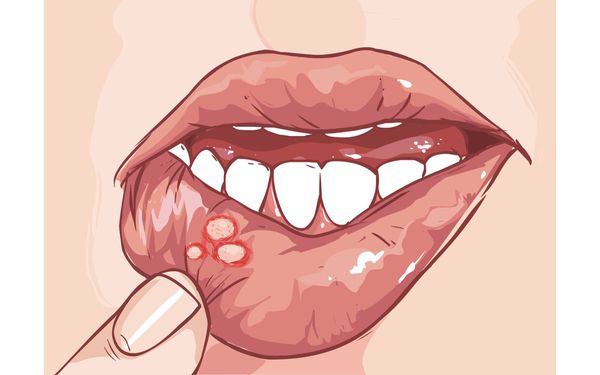
Стоматит — воспалительное заболевание полости рта с образованием язв и эрозией. К патологии приводят бактерии, которые поражают участки с микротравмами. В тяжёлых случаях на слизистой оболочке появляются пузыри, участки отмирания клеток (некроз). У лиц с ослабленным иммунитетом стоматит может стать причиной общей интоксикации [1] [27] .
Галитоз — дыхание с неприятным запахом, вызванное патологическим ростом микроорганизмов в пародонтальных карманах вокруг зубов. Галитоз может быть проявлением общих расстройств при метаболических нарушениях и поражении органов желудочно-кишечного и дыхательного тракта [29] [30] .
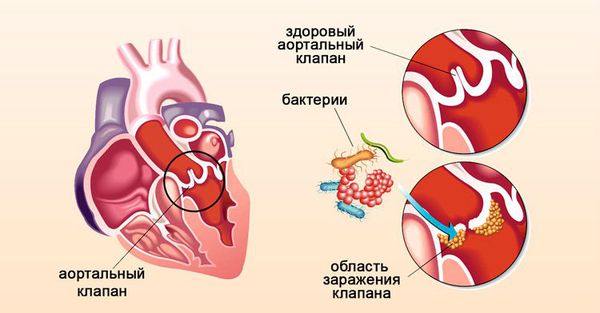
Инфекционный эндокардит — это воспаление внутренней оболочки сердца, которое сопровождается поражением клапанного аппарата и клеток сосудов условно-патогенными возбудителями (в большинстве случаев стрептококками и стафилококками). Бактерии из десневых карманов попадают в кровь, затем прилипают к клеткам сердца или сосуда (чаще уже повреждённого) и вызывают воспаление [6] [12] [25] [32] [32] .
Диагностика зубного налета
Зубной налёт определяется визуально во время осмотра. При этом стоматолог отмечает:
- уровень самостоятельной гигиены полости рта;
- прикус (расположение зубов, скученность);
- изменение формы, цвета, текстуры, поверхности, размеров слизистой полости рта;
- наличие и вид зубных отложений.
Здоровая десна имеет бледно-розовый оттенок, по рельефу похожа на апельсиновую корку. В норме контур десны плотно прилегает к зубу, сосочки полностью заполняют межзубные пространства, слизистая десневой границы легко определяется.
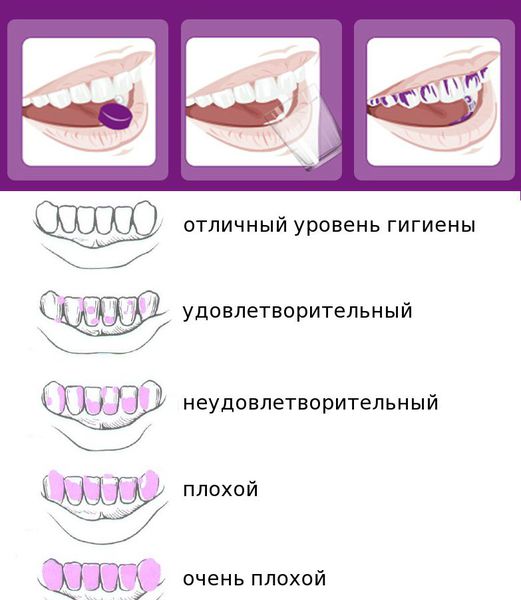
После осмотра стоматолог при помощи окрашивания специальными красителями выявляет количество зубных отложений и оценивает уровень гигиены: от хорошего до очень плохого. Для большинства пациентов достигнуть удовлетворительной гигиены полости рта — достаточно сложная задача.
Реакция на воспаление со стороны мягких тканей оценивается по показателям:
- объём мягких тканей и глубина поддесневых карманов;
- интенсивность кровоточивости;
- подвижность зубов.
Воспалительную реакцию со стороны костей челюстей и убыль костной ткани определяют при помощи рентгенологического обследования [1] [7] [9] [27] .
Лечение зубного налета
После диагностики стоматолог удаляет бактериальный налёт. Для этого:
- полость рта обеззараживают антисептиками;
- поверхности зубов с помощью аппарата Air Flow под давлением обрабатывают специальным раствором;
- зубы полируют щёткой, резиновыми чашечками, пастой со фторидами, полировочной штрипсой (тонкой полоской из металла или пластика).
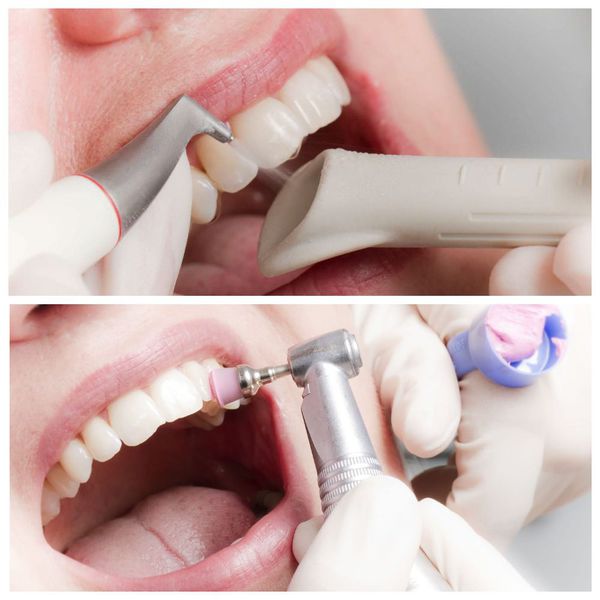
В завершении гигиены врач проводит антисептическую обработку, останавливает кровотечение и накладывает лечебные и антисептические повязки на десну. При выраженном воспалении слизистой назначается курс антимикробных аппликаций и заживляющих мазей. При обильных зубных отложениях рекомендован повторный осмотр [5] [12] [22] [25] .
Прогноз. Профилактика
При регулярном посещении стоматолога зубной налёт выявляют на начальной стадии и легко удаляют. Гигиеническую чистку зубов рекомендовано проводить раз в шесть месяцев. Если налёт не удалён, он переходит в плотное образование и развивается кариес. При своевременном обращении к врачу и правильном лечении прогноз будет благоприятным. При остром кариесе следует 2-4 раза в год посещать стоматолога, обрабатывать полость рта хлоргексидином, есть меньше углеводов и каждые 2-3 года контролировать микробиологические показатели слюны.
Профилактические осмотры, своевременное лечение, удаление зубного налёта существенно оздоравливают полость рта и предупреждают развитие заболеваний дёсен и зубов, однако без удовлетворительной самостоятельной гигиены добиться благоприятных долгосрочных результатов невозможно [7] [9] [15] .
Самое первое в гигиене и борьбе с налётом — это зубная щётка. Её подбирают индивидуально, согласно анатомическим особенностям пациентов. При выборе и использовании учитывают основные моменты:
- Предпочтительны щётки с искусственными щетинками с закруглёнными концами. Натуральную щетину, как правило, быстро колонизируют бактерии, к тому же она недолговечна, а острые концы щетинок могут травмировать десну и твёрдые ткани зуба.
- Охват щетины — не более двух-трёх зубов, это позволит чистить их лучше.
- Ручка удобно располагается в руке.
- Зубные щетки меняют каждые 6-10 недель.
Электрические щетки с вращающимися или колеблющимися головками рекомендованы пациентам с нарушенными мануальными навыками. Они хорошо удаляют налёт при постоянном использовании.
Помимо щётки, важную роль играет зубная паста. Она должна хорошо очищать, не повреждать эмаль, быть приятной на вкус, надолго защищать от микробов. Важное значение в её составе имеют следующие соединения:
- фториды (соединения фтора, например с натрием) — стабилизируют уровень минералов в зубной эмали;
- пирофосфат, хлорид цинка, цитрат цинка — уменьшают наддесневой зубной камень;
- хлорид стронция, гидроксиапатиты и нитрат калия — избавляют от повышенной чувствительности зубов;
- карбонат кальция — нейтрализует кислоты, тем самым защищая зубы [2][3][8] .
Для гигиены межзубных пространств будут полезны зубные нити(флоссы) и нити на держателе (флоссеты). Они легко проникают в межзубные промежутки и удаляют остатки пищи и налёт.
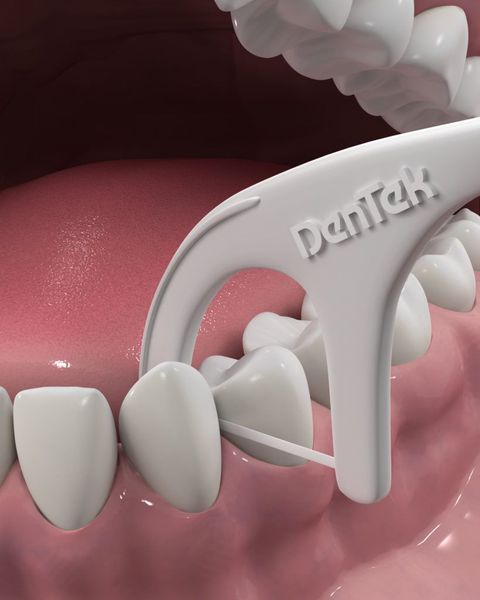
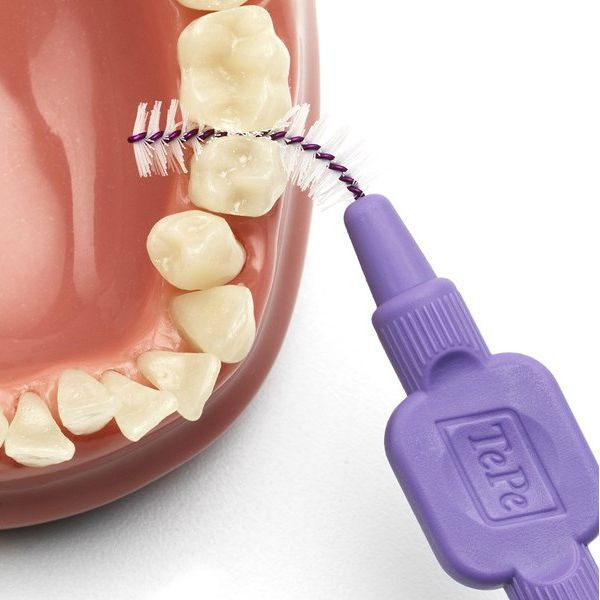
Пациентам с имплантами следует применять интерпроксимальные ёршики. Они состоят из спирально-изогнутого основания с конически или цилиндрически расположенными щетинками. Зубные нити и интерпроксимальные ёршики предназначены только для одноразового применения.
Для удаления остатков пищи можно применять деревянные или пластиковые зубочистки, но следует помнить, что они не избавят от налёта.
При наличии несъёмных конструкций (брекеты, коронки, импланты) полезен и незаменим ирригатор — прибор, который струёй воды под давлением очищает зубную поверхность и маcсирует мягкие ткани.
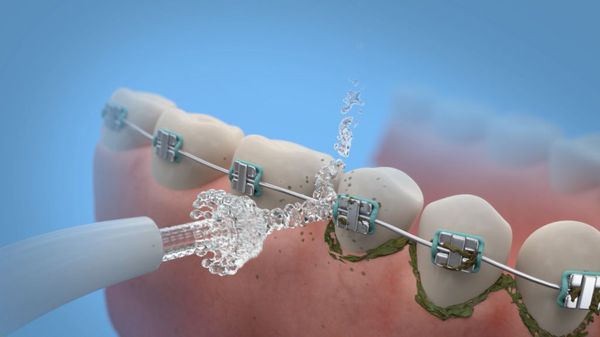
Ополаскиваетели для рта не являются самостоятельным средством для устранения зубных отложений, и удаляют налёт только в комплексе с другими средствами. При хронических заболеваниях пародонта полоскать рот не рекомендуется — это повышает риск попадания частичек инфицированных отложений в десневой карман и может усилить воспаление.
Хлоргексидин — это антисептик, который обладает антибактериальным действием и уменьшает зубные отложения. Но из-за побочного раздражающего действия (вплоть до химического ожога сосочков языка с нарушением вкусовой чувствительности) курс хлоргексидина в составе ополаскивателя ограничивают до двух недель, с повторением через три месяца.
Жевательная резинка в течение 15-20 минут после приема пищи механически очищает зубы за счёт повышения слюноотделения. Жевательные резинки следует выбирать без сахара, с ксилитом — сахарозаменителем, который препятствует размножению бактерий в полости рта.
Одним из важных факторов профилактики зубных отложений является питание. Для предотвращения кариеса важно получать из пищи достаточно минералов (кальция и фтора) и снижать количество сахара. Также следует исключить курение и уменьшить употребление красящих продуктов — чёрного кофе или чая [2] [3] [8] [10] .

Во все цвета радуги
Зубы имеют множество оттенков. Индивидуальный естественный цвет зубов определяется дентином, но на него оказывают влияние цвет, прозрачность, толщина и степень минерализации эмали. Голубой или розовый оттенок эмали дополняется цветом дентина, который варьирует от желтого до коричневого. Так формируются различные цветовые варианты нормы.
Со временем цвет зубов может меняться в результате внешнего или внутреннего окрашивания. Внешнее происходит в ходе локального воздействия ряда факторов на ткани зуба, при этом хромогены (соединения, в состав которых входят пигменты) располагаются на его поверхности. Внутреннее изменение цвета связано с процессом системного воздействия на организм, хромогены располагаются в тканях зуба (обычно в дентине). Стоматологи также выделяют интернализированное изменение цвета (в результате попадания хромогенов внутрь зуба через трещины и сколы).
Особенности внешнего изменения цвета
Внешнее изменение цвета разделяют на непосредственное и косвенное окрашивание. Непосредственное окрашивание происходит в результате проникновения в пелликулу зуба хромогенов, что приводит к изменению основного цвета. Косвенное окрашивание возникает при химическом взаимодействии различных соединений на поверхности зуба.
Непосредственное окрашивание. Изменяющие цвет хромогены содержатся во многих продуктах питания (чай, кофе, специи, овощи, красное вино). Табак, многие лекарства также вызывают окрашивание зубов. Хромоген проникает внутрь пелликулы, которая как губка впитывает и удерживает красители. Выявлены хромогенные бактерии, ответственные за зеленое или оранжевое окрашивание зубов у детей (при ненадлежащей гигиене полости рта).
Косвенное окрашивание. Связано с катионовыми антисептиками и солями металлов, которые либо бесцветны, либо дают цвет в результате химического взаимодействия с другими соединениями. Например, почернение эмали у тех, кто принимает железосодержащие добавки; зеленое окрашивание в результате использования растворов для полоскания рта, содержащих соли меди; фиолетово-черное окрашивание, возникающее при применении растворов для полоскания рта, содержащих перманганат калия.
Причины внутреннего изменения цвета зубов
Метаболические. Нарушения метаболизма (алкаптонурия, врожденные эритропоэтиновая порфирия и гипербилирубинемия) вызывают изменение цвета зубов. Алкаптонурия — врожденное нарушение метаболизма, сопровождающееся изменением цвета зубов (коричневый цвет). Врожденная эритропоэтиновая порфирия — редкое рецессивное аутосомное нарушение метаболизма, придающее красно-коричневый цвет твердым тканям зубов. Врожденная гипербилирубинемия характеризуется желто-зеленым изменением цвета, вызванным отложением пигмента желчи в минерализирующихся твердых тканях зуба, особенно у неонатальной линии, в результате массированного гемолиза при резус-несовместимости.
Наследственные. Несовершенный амелогенез — наследственное состояние, при котором нарушено формирование эмали. Внешний вид зубов сильно изменен: эмаль гипоплазийная, тонкая, цвет от желтого до коричневого, может быть гипоминерализирована (зависит от типа несовершенного амелогенеза). Предполагается, что цвет зубов отражает степень гипоминерализации эмали: чем он темнее, тем тяжелее степень этого состояния.
Несовершенный дентиногенез — наследственное нарушение дентина. Несовершенный дентиногенез 1-го типа связан с несовершенным остеогенезом (смешанное нарушение соединительной ткани коллагена 1-го типа). Характеризуется опаловым цветом молочных зубов, особенно если это состояние является результатом доминантного наследования.
Несовершенный дентиногенез 2-го типа может быть выражен в более тяжелой форме в молочных зубах, чем в постоянных. Пульповые камеры зубов облитерируются. При сколе эмали дентин быстро изнашивается. Клиническую картину (янтарный, серый, пурпурно-голубой или опаловый цвет) считают результатом абсорбции хромогенов в пористый дентин после его обнажения.
Несовершенный дентиногенез 3-го типа похож на несовершенный дентиногенез первых двух типов, характеризуется множественными обнажениями пульпы в молочных зубах.
Исследователи отмечают, что молочные и постоянные зубы при дисплазии дентина 1-го типа имеют нормальные очертания и формы, но янтарную прозрачность. Пульповые камеры в молочных зубах часто облитерированы, в то время как в постоянных зубах выявляются только серповидные отростки пульпы, параллельные эмалево-дентинному соединению. При дисплазии дентина 2-го типа зубы имеют коричневый цвет, пульповые камеры поражаются с образованием дентиклей.
Ятрогенные. Тетрациклиновое окрашивание возникает в результате системного применения тетрациклина. Беременным и кормящим женщинам, детям младше 12 лет следует избегать приема препарата. Изменение цвета зависит от дозировки, длительности приема, возраста пациента в момент назначения. Некоторые авторы отмечают уменьшение интенсивности окрашивания с течением времени, объясняя это фотоокислением под воздействием света. Аналоги тетрациклина вызывают различные изменения цвета, например хлортетрациклин — синевато-серый оттенок, окситетрациклин — кремовый.
Тетрациклиновое изменение цвета классифицируют по распространенности, степени и локализации поражения.
Флюороз может быть результатом повышенного содержания фтора в питьевой воде или появиться вследствие использования фторсодержащих растворов для полоскания рта и зубных паст. Этот тип изменения цвета более распространен в эмали, варьирует от крапинок до диффузного опакового пятна, располагающегося на меловидно-белом или коричнево-черном фоне.
Травматические. Причиной изменения цвета зуба выступают образующиеся вследствие травмы продукты кровотечения пульпы. В травмированном зубе накапливаются молекулы гемоглобина, при их распаде высвобождаются ионы железа, которые, связываясь с кислородом, образуют оксид железа. В дальнейшем оксиды могут соединяться с серой, образуя темно-серый сульфид железа. Проникновение в дентин определяет интенсивность изменения цвета.
Резорбция корня вследствие травмы зуба часто представляет собой розовое точечное поражение у эмалево-цементного соединения, при этом другие симптомы отсутствуют. Резорбция всегда начинается на поверхности корня, может быть внутренней или наружной.
Гипоплазия эмали постоянных зубов возникает в результате повреждения зубного зачатка развивающегося зуба вследствие травмы или инфекции молочных зубов, что вызывает местный дефект эмали (постнатальное изменение цвета). Образование углублений или желобков способствует дальнейшей интернализации наружных хромогенов.
Гиперкальцификация дентина может возникнуть вслед за травмой. Временное нарушение кровоснабжения зуба и поражение одонтобластов вызывает избыточное неправильное отложение дентина в пульповой камере и стенках корневого канала. Зуб постепенно теряет прозрачность и становится желтым или желто-коричневым.
Идиопатические. Молярно-резцовая гипоминерализация (МРГ) — состояние неизвестной этиологии, характеризующееся значительно гипоминерализованной эмалью с поражением резцов и первых постоянных моляров. Гипоминерализация эмали проявляется асимметрично, поражая один моляр и оставляя противоположный моляр относительно неповрежденным или с минимальными подповерхностными изъянами. Дефекты эмали могут варьировать от белых до желтых или коричневатых участков. Всегда четко видна граница между здоровой и пораженной эмалью.
В настоящее время к возможным этиологическим факторам МРГ относят инфекции в раннем детстве, диоксин в грудном молоке и генетические факторы.
Возрастные. Эмаль подвергается истончению и структурным изменениям, а как отложение вторичного, третичного дентина и дентиклей способствует потемнению в процессе старения.
Интернализированное изменение цвета
Красители проникают в твердые ткани зуба через дефекты развития или приобретенные дефекты, в результате заболеваний твердых тканей. Попадание красящего вещества в пористые структуры зуба с дефектами развития часто изменяет цвет уже окрашенного зуба.
Приобретенные дефекты, возникающие из-за кариеса, ненадлежащего качества реставрационных материалов, могут привести к изменению цвета.
• Стирание, эрозия зубов. Вследствие этих процессов красители воздействуют на дентин. При потере эмали и обнажении дентина зубы выглядят темнее (поскольку цвет дентина становится более заметным).
• Рецессия десны. Обнажение дентина делает зубы более восприимчивыми к интернализации красящих веществ.
• Кариес. Сопровождается почернением зуба.
• Реставрационные материалы. Серо-черное изменение цвета, заметное вокруг старых амальгамных пломб, вызвано миграцией олова в дентинные канальцы.
• Эндодонтическое лечение. Препараты, содержащие эвгенол, придают зубу оранжево-желтый оттенок при ненадежной герметизации устья корневого канала. Серебряные штифты в корневых каналах придают зубу серо-черный оттенок вследствие окисления.
Решение эстетических проблем, связанных с изменением цветом зуба, — одно из активно развивающихся направлений стоматологии. Методы разнообразны и многочисленны. Современный подход включает комбинированное использование разных методик, что дает наиболее эффективный результат.

В современном мире улыбка стала не только символом расположения, но и имиджевой составляющей многих людей. Рассказываем о причинах черного налета на зубах и о том, как из него избавиться, чтобы улыбка стала вновь ослепляющей.

5 причин изменения цвета зубов
1. Недостаточная гигиена
2. Вредные привычки
4. Прием лекарственных препаратов
5. Кариес
В Великобритании было проведено исследование для установления степени важности здоровых и светлых зубов. В проведенном опросе участвовали около 4000 человек.
- 82% опрошенных считают, что люди с «белыми» зубами более успешны, чем люди с потемневшими зубами.
- 40% опрошенных полагают, что люди с неухоженной улыбкой имеют низкий достаток.
- 30% опрошенных считают, что женщины с нездоровой полостью рта, скорее всего одиноки. 70% указали на то, что белые зубы делают человека моложе на 5-10 лет.
Черный налет на зубах у взрослых — одна из частых причин обращения к стоматологу. Некоторые пытаются самостоятельно разобраться с тем, как убрать черный налет на зубах, но забывают о том, что, избавившись от проблемы, не устраняют ее причину.
Причины изменения цвета зубов:
- нарушения микробного состава полости рта;
- плохая гигиена;
- вредные привычки (курение, чрезмерное употребление кофе и кока-колы);
- порок развития зуба;
- прием лекарственных препаратов;
- кариес.
Знакомьтесь: Black stain
Темный налет на зубах, называемый в профессиональной литературе «Black stain», может появиться в результате активности определенного вида хромогенных бактерий, находящихся в полости рта. Доминирующим видом среди них являются Актиномицеты.

Марина Амбарцумова , врач-стоматолог
Это неэстетическое проявление по сути своей — «склады» железа, образовавшиеся в результате химического взаимодействия на поверхность зуба сульфида водорода (под воздействием анаэробных бактерий, вырабатывающих водород) и железа, содержащихся в слюне, десневой жидкости или крови во рту (при кровоточивости десен).
Этот налет может быть от коричневого до черного цвета, зубам он никак не вредит, но вызывает эстетический дискомфорт как у взрослых, так и у детей.
Поскольку появление темного слоя связан с жизнедеятельностью микробиоты полости рта, то у таких пациентов есть необходимость в консультации гастроэнтеролога, поскольку полость рта, являясь частью желудочно-кишечного тракта, часто выступает индикатором той или иной патологии пищеварительной системы.
К сожалению, черный налет убрать в домашних условиях крайне сложно, так как эти пятна имеют тенденцию к кальцификации, то есть по сути являются нерастворимой солью с повышенным содержание кальция и фосфора.
Без проблем Black stain снимается профессиональной чисткой в кабинете стоматолога. С ним легко справляется как ультразвук, так и метод Air Flow, представляющий собой напор воды с абразивным порошком, бережно о чищающий поверхность зубов, с последующей полировкой специальной щеткой и пастой.
Но есть и положительный момент, стоматологи заметили, что пациенты с наличием Black stain на зубах, в меньшей степени поражаются кариесом или не имеют его вовсе. Предполагают, что это связано с содержанием кальция и фосфатов в биопленке темного пятна, которые укрепляют эмаль и значительно увеличивают ее устойчивость к кариесу.
5 причин изменения цвета зубов

Расскажем о том, что еще может спровоцировать появления такой неприятной эстетической проблемы.
1. Недостаточная гигиена
Темный коричневый налет, а также желтый, оранжевый и даже зеленоватый может быть связан с плохой гигиеной полости рта, когда недостаточно вычищаются зубы. Если загрязнения не счищаются дважды в день утром и вечером, они уплотняются и прикрепляются к зубу с большей силой, а в дальнейшем могут окраситься пигментами из пищи или продуктами жизнедеятельности бактерий, населяющих этот слой грязи.
Мягкий налет состоит из протеинов слюны, остатков пищи, слущенного эпителия, к которым с легкостью прикрепляются различные микроорганизмы. Со временем, все вышеперечисленное превращается в «зубную бляшку».
Продуктами жизнедеятельности микроорганизмов, находящихся в бляшке, являются кислоты, которые начинают вымывать минералы из эмали. Прочность и структура последней нарушается, внутрь зуба проникают стрептококки и начинает развиваться кариес. Поэтому такой налет не только нарушает эстетику зуба, провоцирует неприятный запах изо рта, но и напрямую связан с риском возникновения кариеса.
⠀
Зубной камень – это, по сути, минерализованная «зубная бляшка». Он также опасен развитием кариеса, воспалением десен, возникновением неприятного запаха изо рта. Со временем он окрашивается в желтый, а иногда и в черный цвет. Камень пережимает кровеносные сосуды в десне, вызывая тем самым атрофические изменения в ней, то есть она отмирает, происходит ее убыль, оголяются корни, и наблюдается подвижность зубов.
⠀
Чтобы не допустить появления окрашенного пигментами из пищи и бактериями налета на зубах, необходимо чистить зубы дважды в день, выметающими движениями от десны к зубу. Щетку или насадку необходимо менять каждые 3-4 месяца, поскольку со временем щетинки теряют упругость и «мохрятся», их очищающая способность резко снижается.
Детям родители должны помогать дочищать зубы как минимум до 7 лет, именно к этому возрасту у ребенка развивается лучезапястный сустав так, чтобы он смог выполнить те самые выметающие движения, которые позволяют адекватно очищать все поверхности зубов. Удобнее это делать в положении, когда родитель находится за спиной у ребенка. Следите за тем, чтобы плечо и локоть находились перпендикулярно к туловищу во время чистки зубов как у детей, так и у взрослых.
Использование зубных нитей также необходимо для того, чтобы не скапливались загрязнения и не образовывался кариес между зубами. Часто сложности в очистке зубов могут быть связаны с неправильно подобранной зубной пастой или щеткой. Например, слишком мягкая щетина может не справляться с загрязнениями, а слишком жесткая оставлять царапины на эмали, тем самым создавая условия для более легкого прикрепления налета на шероховатую поверхность зуба в последующем. То же относится и к сильно или слабоабразивным пастам.
Если в домашних условиях уплотненный, а тем более твердый зубной камень сложно счистить, то следует обратиться за помощью к стоматологу, который проведет профессиональную чистку зубов и отполирует их.
2. Вредные привычки
Курение также провоцирует окрашивание эмали: дым и смолы, попадающие в полость рта, оседают на зубах, формируя прочный липкий слой, который повышает риск развития кариеса.
Привычка пить крепкий кофе в больших количествах также ведет к окрашиванию зубов. Кофе имеет высокую кислотность (около pH 4.0), которая делает эмаль более пористой и шероховатой, поэтому пигмент из кофе с легкостью задерживается на поверхности зубов. Часто в этих случаях появляется черный налет на зубах с внутренней стороны, где хуже всего производится чистка.
Снять окрашивание от смол и кофе можно с помощью профессиональной чистки зубов в кабинете стоматолога.
3. Флюороз
Часто за черный налет принимают коричневые пятна и полосы, которые образуются по причине флюороза.
Эта патология связана с повышенным поступлением в организм соединений фтора во время развития постоянного зуба и формирования (минерализации) у него эмали, это детский возраст с рождения и до 7 лет. Чаще всего повышенное количество фтора попадает в тело человека с водой.
Значительно улучшить эстетику зубов с флюорозом можно в стоматологической клинике, где в зависимости от показаний проводится профессиональное отбеливание, техника микроабразии, реставрация пломбировочным материалом или ортопедическое лечение.
Профилактика флюороза заключается в применении фильтров для воды в регионах, где присутствует повышенное содержание фтора в воде. Необходимо также следить за тем, чтобы ребенок во время чистки зубов пастами с фторидами их не проглатывал.
За зубами с флюрозом необходимо более тщательный уход, так как риск возникновения кариеса на зубах с патологией эмали выше.
4. Прием лекарственных препаратов
Прием некоторых лекарств также может привести к изменению цвета зубной эмали. Так, например, антибиотик Тетрациклин способен изменить цвет зуба от лимонно-желтого до серо-коричневого.
Это некариозное поражение также связано с нарушениями формирования и минерализации тканей зуба во внутриутробном развитии плода или детском возрасте. Попадая в организм во время беременности или возрасте до 12 лет, когда формируются зачатки зубов, химическое вещество из Тетрациклина связывается с кальцием. В результате появляются соединения, вызывающие пигментацию эмали, которые не ведут к функциональным повреждениям зуба, но доставляют эстетический дискомфорт.
Восстановлением эстетики тетрациклиновых зубов проводится врачами-стоматологами с помощью процедуры отбеливания, реставрации пломбировочным материалом или ортопедически с применением виниров.
Не следует принимать антибиотик Тетрациклин в период беременности и детям до 12 лет во избежание нарушений со стороны формирования эмали.
Зубы могут потемнеть в результате длительного использования такого антисептического препарата для полоскания полости рта, как Хлоргексидин. Применение данного лекарства более 10 дней может привести к неприятностям в виде окрашивания тканей зуба в серый цвет.
Если вы или ваш ребенок проходите лечение любыми антибиотиками и не восстанавливаете микрофлору кишечника пробиотиками, то будьте готовы в последующем также столкнуться с налетом на зубах. Это будет связано с нарушением микробиоты полости рта. Сегодня в продаже можно встретить оральные пробиотики в виде таблеток для рассасывания. Грамотно подобранные пробиотики помогут восстановить бактериальный состав кишечника и полости рта.
5. Кариес
Если на зубе или зубах появилось пятно коричневого цвета, то необходимо исключить вероятность развития кариеса. Начинается он со стадии «белого пятна», когда эмаль начинает терять минералы. Эта стадия еще обратима, и если эмаль наполнить минералами, то ее структура может восстановиться.
Со временем, если процесс не остановить, пятно будет темнеть, приобретая коричневый цвет. На этой стадии требуется иссечение инфицированных тканей с последующей реставрацией зуба пломбировочным материалом.
Причин черного налета на зубах у ребенка и взрослого может быть множество — от проблем с иммунитетом, хронических заболеваний печени, курения, дисбактериоза до банального приема железосодержащих препаратов. Разобраться, почему у ребенка черный налет на зубах, поможет врач-стоматолог.
На современном этапе развития стоматологии все большее распространение получают методы лечения, предполагающие сохранение жизнеспособности пульпы и восстановление ее функций. Особенно это актуально при лечении пульпита временных зубов с несформированными корнями, когда важно сохранить пульпу для завершения роста корней.
Лечение пульпитов временных зубов у детей должно быть своевременным и адекватным. Временные зубы играют большую роль в формировании зубных рядов и челюстей, своевременном прорезывании и правильном размещении постоянных зубов, нормальном развитии функций зубочелюстной системы, тогда как раннее удаление приводит к сбою процессов нормального формирования.
Выбор метода лечения пульпита зависит от диагноза заболевания, возраста ребенка и возможности установления психологического контакта с ним. С развитием новых технологий в стоматологии наметилась тенденция к увеличению частоты использования витальных методов лечения, которые имеют ряд преимуществ: сокращается количество посещений пациентом стоматологического кабинета, исключается применение препаратов, обладающих резорбтивным эффектом. Среди витальных методов наибольшее распространение получил метод витальной ампутации (пульпотомия), основанный на морфологических различиях в строении корневой и коронковой пульпы.
При лечении пульпита временных зубов методом витальной ампутации применяют препараты на основе 35%-ного формокрезола и 2%-ного глутаральдегида. Однако, согласно исследованиям, во многих случаях применение данных препаратов оказывалось безуспешным. Также существует мнение о возможном цитотоксическом и мутагенном действии формокрезола. В связи с этим возникла необходимость поиска новых, более эффективных препаратов для лечения пульпита временных зубов. На сегодняшний день это препараты на основе сульфата железа (ViscoStat, Astringedent).
По литературным данным (Р. Е. Макдональд, Д. Эйвери, М. С. Даггал), лечение временных зубов методом витальной ампутации с использованием 35%-ного формокрезола примерно в половине случаев оказалось безуспешным: в течение периода исследования (12 месяцев) у детей данной группы наблюдались жалобы на болевые ощущения в области леченого зуба, были обнаружены изменения на рентгенограмме в 5—6 зубах из 50 (деструкция костной ткани в периапикальной области, в зоне фуркации корней). Cоответственно, процент успешного лечения составил 89 %. При использовании препаратов сульфата железа в течение всего периода наблюдения (1 год) лишь в одном зубе из 50 на рентгенограмме были выявлены изменения: деструкция костной ткани в периапикальной области и в зоне фуркации корней. Соответственно, успех проведенного эндодонтического лечения составил 98 %. Таким образом, процент успешного лечения при применении препаратов сульфата железа гораздо выше, чем в случае использования препаратов на основе формокрезола.
Материалы и методы исследования
Витальная ампутация пульпы — метод удаления воспаленной и инфицированной коронковой пульпы с целью сохранения витальной корневой пульпы.
Метод витальной ампутации заключается в удалении богатой клеточными элементами коронковой пульпы и сохранении корневой пульпы, которая обеспечивает нормальное физиологическое течение процесса роста и развития временного зуба и окружающих его структур. Применение пульпотомии основано на различиях в строении коронковой и корневой пульпы зубов: коронковая имеет более рыхлое строение за счет большого количества анастомозов сосудов и наличия клеточных элементов. Следовательно, при воспалении более значительные изменения микроциркуляции происходят в коронковой пульпе. В корневой пульпе клеточные элементы практически отсутствуют, преобладают соединительнотканные волокна, следовательно, в корневой пульпе менее выражен отек тканей, нет сдавления сосудов и явлений застойной гиперемии. Эта особенность строения позволяет провести ампутацию коронковой пульпы с последующим сохранением функции жизнеспособной корневой пульпы.
Препаратами сульфата железа, используемыми при витальной ампутации во временных зубах, являются ViscoStat и Astringedent.
ViscoStat — вязкий, содержащий 20 % трехвалентного сульфата железа, гемостатик-гель, обладает щадящим коагулирующим действием по отношению к мягким и твердым тканям зуба. Гемостаз достигается, главным образом, за счет образования коагуляционных пробок (тромбов) в просветах капилляров. Данное средство применяется для остановки капиллярного кровотечения, обеспечивает качественное проведение пульпотомии временных зубов в одно посещение.
Эффективность раствора ViscoStat (рис. 1) значительно возрастает при использовании специального приспособления Dento-Infusor, так как действие гемостатиков зависит от способа их нанесения.
Рис. 1. ViscoStat — вязкий, содержащий 20 % трехвалентного сульфата железа, гемостатик-гель, обладает щадящим коагулирующим действием.
С помощью щеточки на конце насадки Dento-Infusor гемостатик «втирают» в капилляры, что приводит к образованию тромбов. При этом также удаляются тромбы вне просветов капилляров. Такая процедура предохраняет образовавшиеся сосудистые тромбы от удаления при смывании.
В результате мы имеем чистую, сухую поверхность.
Описание клинических наблюдений
Клинический случай: пациент Фролов А. А., 4,5 лет. Обратился с жалобами на боль в области 74 зуба, возникающую во время приема пищи. При осмотре 74 зуба была обнаружена кариозная полость, заполненная размягченным дентином. Полость зуба была вскрыта в одной точке, прикосновение к которой вызывало боль. Зуб в цвете изменен не был. Перкуссия безболезненна, слизистая оболочка и переходная складка в проекции корней причинного зуба без патологии. В результате был поставлен диагноз хронический фиброзный пульпит 74 зуба и проведено лечение методом витальной ампутации с применением ViscoStat-геля по следующей схеме:
Местная анестезия: Ультракаин Д-С 1,7 мл, 1:200 000.
Препарирование кариозной полости и вскрытие полости 74 зуба. Некротизированный дентин со стенок и дна кариозной полости удаляется. Важно тщательно отпрепарировать кариозную полость до вскрытия пульпарной камеры. Затем кариозная полость широко раскрывается для создания прямого перехода в полость зуба. Резекция свода полости зуба осуществляется стерильным бором. Во временных молярах после вскрытия отверстия шарообразным бором нависающие края срезаются цилиндрическим бором. Данная манипуляция требует от врача знания топографии пульпарной камеры, чтобы не допустить перфорации и обеспечить непосредственный доступ к устьям корневых каналов. Антисептическая обработка (хлоргексидина биглюконат 0,05 %).
Удаление коронковой пульпы (пульпотомия) с помощью шаровидного бора на низких оборотах. Далее осуществляют обработку устьев корневых каналов, формируя дополнительные площадки для снятия излишнего давления с корневой пульпы. Затем проводят глубокую пульпотомию стерильным твердосплавным бором на удлиненной ножке (рис. 2) .
Рис. 2. Проведена пульпотомия.
С помощью наконечника Dento-Infusor осуществляется нанесение раствора ViscoStat на устьевую пульпу. Гемостаз достигается в течение 10—30 секунд.
В процессе втирания раствора дополнительно распыляется вода, для того чтобы коагуляционные сгустки не налипали на обрабатываемые ткани. Тщательно ополаскивается и очищается слюноотсосом рабочая зона. Количество требуемого гемостатика для одного зуба составляет 1/3—1/2 объема полости зуба. После остановки кровотечения устьевая пульпа покрыта коричневым струпом, кровотечение отсутствует (рис. 3, 4) .
Рис. 3. Аппликация геля ViscoStat на устья каналов.
Рис. 4. Коагулированная устьевая пульпа.
Нанесение тонкого слоя цинкоксидэвгенолового цемента на обработанные ткани и дно пульпарной камеры. Далее выполняется изолирующая прокладка из стеклоиономерного цемента (рис. 5) .
Рис. 5. Наложение на дно полости зуба цинкоксидэвгенолового цемента и прокладки из стеклоиономерного цемента.
Проведение реставрации зуба (рис. 6, 7) .
Рис. 6. Восстановление зуба.
Рис. 7. Окончательный вид реставрации фотополимерным материалом.
Заключение
Препараты сульфата железа появились на рынке стоматологических материалов относительно недавно. В ходе исследований и проведения клинических опытов были изучены физико-механические свойства препаратов сульфата железа, доказана их большая эффективность перед препаратами формокрезола (98 % и 89 %) при лечении пульпита временных зубов у детей методом витальной ампутации.
Процент успешного лечения при помощи препаратов сульфата железа гораздо выше, чем при использовании препаратов на основе формокрезола. Использование препаратов сульфата железа (ViscoStat) позволяет осуществить быструю остановку кровотечения и обеспечить качественное проведение метода пульпотомии временных зубов в одно посещение, избежать осложнений и необходимости повторных посещений для пациентов.
Литература
- В. К.Леонтьев, проф. Л. П. Кисельников. Детская терапевтическая стоматология. Национальное руководство. — М.: ГЭОТАР-Медиа, 2010.
- Стоматология детей и подростков / под редакцией Ральфа Е. Макдональда, Дейвига Р. Эйвери (перевод Т. В. Виноградовой). — М.: МИА, 2003.
- М. С. Даггал, М. Е. Дж. Керзон, С. А. Фэйл, К. Дж. Тоумба, А. Дж. Робертсон. Лечение и реставрация молочных зубов (перевод Т. В. Виноградовой). — М.: МЕДпресс-информ, 2006.
- Л. С. Персин, В. М. Елизарова, С. В. Дьякова. Стоматология детского возраста. — Медицина, 2005.
- Р. Беер, М. А. Бауман, Андрей А. Киельбаса. Иллюстрированный справочник по эндодонтологии. — М.: МЕДпресс-информ, 2008.
- Т. В. Виноградова. Руководство по стоматологии детского возраста. — Медицина, 1987.
- М. В. Курякина. Терапевтическая стоматология детского возраста. — М., Нижний Новгород: НГМА, 2001.
- А. А. Колесов. Стоматология детского возраста. — М., 1991.
Полный список литературы находится в редакции.
Читайте также:


