В чем выражаются местные острые реакции пульпы в ответ на препарирование зубов
Опубликовано: 26.04.2024
Острый пульпит - острая воспалительная сосудисто-тканевая реакция пульпы зуба на повреждающее действие инфекционных и иных раздражителей. Для острого пульпита характерны самопроизвольные кратковременные или длительные приступы зубной боли, усиливающейся при температурных изменениях и в ночное время. Острый пульпит диагностируется по данным анамнеза, субъективных жалоб, инструментального осмотра полости рта, электроодонтодиагностики, рентгенографии зуба. Острый пульпит лечится консервативно биологическим методом и оперативно – с помощью ампутации или экстирпации пульпы зуба.
- Причины острого пульпита
- Классификация острого пульпита
- Симптомы острого пульпита
- Диагностика острого пульпита
- Лечение острого пульпита
- Прогноз и профилактика острого пульпита
- Цены на лечение
Общие сведения
Острый пульпит - воспалительный процесс, затрагивающий анатомические структуры пульповой камеры коронки и каналов корня зуба. Ткань пульпы, содержащая большое количество нервных окончаний, кровеносных и лимфатических сосудов, является серьезным противоинфекционным барьером и на действие агрессивных факторов отвечает воспалительной реакцией с развитием острого пульпита. По частоте распространения в терапевтической стоматологии пульпит занимает второе место после кариеса. Заболеваемости острым пульпитом одинаково подвержены и мужчины, и женщины. У детей из-за особенностей строения зубочелюстной системы острая форма пульпита встречается намного реже хронической.

Причины острого пульпита
Этиологическими факторами острого пульпита выступают различные типы раздражителей, среди которых ведущая роль принадлежит инфекции, проникающей в ткани пульпы из кариозной полости зуба (нисходящий путь), из очагов верхушечного периодонтита, пародонтита, гайморита, остеомиелита (восходящий путь), а также при острых инфекционных заболеваниях, сепсисе (гематогенный и лимфогенный путь).
Острый пульпит - частое осложнение среднего и глубокого кариеса, возбудителями которого являются ассоциации стрептококков (гемолитического и негемолитического), стафилококков (золотистого), грамположительных палочек, фузобактерий, актиномицетов и дрожжеподобных грибов. Вирулентные микроорганизмы и их токсины попадают из кариозной полости в пульповую камеру через дентинные канальцы или размягченный дентин. Протекая обычно в закрытой полости зуба, острый пульпит приводит к нарушениям в системе микроциркуляции (венозному застою, мелким кровоизлияниям, тромбообразованию), гипоксии, дисметаболизму, дистрофическим изменениям нервных волокон и всех структурных элементов пульпы.
К острому пульпиту могут приводить острая травма зуба - подвывих и полный вывих зуба, трещины, скол коронки, перелом зуба в корневой или коронковой части. Острый пульпит может быть следствием ранения пульпы стоматологическим инструментарием, нарушения правил препарирования зубов (вибрация, высокие скорости, отсутствие водяного охлаждения), образования дентиклей и петрификатов в зубной полости.
В развитии острого пульпита определенную роль играет токсическое действие химических веществ, используемых в стоматологии (спирта, эфира, фенола, пломбировочных и прокладочных материалов, цементов, компонентов бондинговых систем и протравок).
Классификация острого пульпита
По клинико-морфологическим признакам различают: очаговый (серозный и гнойный) и диффузный (гнойный и некротический) острый пульпит. В зависимости от этиологии пульпиты подразделяют на инфекционные (бактериальные) и асептические (травматические, химические и др.). По локализации выделяют коронковый, корневой и тотальный пульпит; по исходу - обратимый (с регенерацией пульпы) и необратимый.
В развитии острых форм пульпита первостепенное значение имеет экссудативная стадия с нарастанием отека, появлением серозного экссудата, часто трансформирующегося в серозно-гнойный или гнойный. При очаговом гнойном пульпите острое воспаление имеет ограниченный характер (пульпарный абсцесс), при диффузном - экссудат заполняет коронковую и корневую пульпу с развитием флегмоны.
Симптомы острого пульпита
Для острого пульпита характерна приступообразная, спонтанно возникающая зубная боль, обусловленная нарушением оттока скопившегося воспалительного экссудата и его давлением на нервные окончания пульпы. Острый серозный очаговый пульпит сопровождается кратковременными (по 10–20 мин.), четко локализованными болевыми приступами, длительными (до нескольких часов) светлыми промежутками. Боль ноющая, усиливается от перемены температуры, чаще от холодной воды и пищи, и не проходит после устранения причины. В течение ночи боль имеет более интенсивный характер. Острый серозный пульпит довольно быстро (через 1-2 суток) переходит в диффузный, при котором болевой синдром становится более интенсивным и продолжительным с постепенным укорочением светлых безболевых промежутков.
Пульсирующая зубная боль может иррадиировать в различные зоны: по ходу ветвей тройничного нерва, висок, бровь, ухо, затылок; усиливаться при нахождении в горизонтальном положении. Реакция зуба на температурные раздражители болезненная и продолжительная. Уменьшение характерной интенсивной боли на поздних стадиях острого диффузного гнойного пульпита связано с деструкцией нервных волокон. Длительность течения острого пульпита составляет от 2 до 14 суток.
Диагностика острого пульпита
Диагноз острого пульпита ставится стоматологом, исходя из данных анамнеза, инструментального осмотра полости рта, электроодонтодиагностики (ЭОД) пульпы зуба, рентгенографии (радиовизиографического исследования).
При остром серозном пульпите выявляется глубокая кариозная полость и болезненность области дна при зондировании; перкуссия зуба безболезненна. При гнойной форме острого пульпита зондирование может быть безболезненно, а перкуссия зуба вызывать боль. ЭОД фиксирует постепенное снижение значения электровозбудимости; реодентография и лазерная допплеровская флоуметрия (ЛДФ) - изменение кровоснабжения пульпы зуба. Острый пульпит могут подтвердить данные термического теста, рентгенографии зуба.
Дополнительно проводятся лабораторные исследования: анализы крови (клинический и биохимический, иммунологический); определение уровня иммуноглобулинов в ротовой жидкости. Острый пульпит необходимо дифференцировать от глубокого кариеса, острого периодонтита, альвеолита, папиллита, неврита тройничного нерва, острого гайморита. При затруднении верификации острого пульпита показаны консультации невролога, хирурга, отоларинголога.
Лечение острого пульпита
Лечение острого пульпита направлено на купирование воспаления пульпы и по возможности - восстановление ее нормального функционирования. Для снятия болевого синдрома назначаются анальгетики. При асептическом остром серозном пульпите у лиц молодого возраста возможно сохранение ткани пульпы с применением консервативного (биологического) метода. После механической и медикаментозной обработки кариозной полости с применением нераздражающих антисептиков, антибиотиков, протеолитических ферментов на ее дно накладывается лечебная противовоспалительная и регенерирующая паста с постановкой временной пломбы на 5-6 дней, а в дальнейшем - окончательным пломбированием зуба при отсутствии жалоб со стороны пациента. В ряде случаев возможно использование физиопроцедур – лазеротерапии, флюктуоризации, апекс-фореза.
Острый серозно-гнойный и гнойный пульпит приводят к необратимым изменениям и потере функциональной способности пульпы, что требует ее удаления: частичного (ампутации) или полного (экстирпации), которое выполняется под местной проводниковой или инфильтрационной анестезией (витальное) или после применения девитализирующих средств (девитальное).
Витальная ампутация (пульпотомия) направлена на сохранение жизнеспособности корневой пульпы и показана при остром очаговом пульпите многокорневых зубов и случайном обнажении пульпы. Проводится вскрытие полости зуба с удалением коронковой и устьевой пульпы, наложением на культю дентиностимулирующей пасты и герметизацией пульпарной камеры. Витальная экстирпация (пульпэктомия) заключается в тщательной медикаментозной и инструментальной обработке корневых каналов с полным удалением некротизированной пульпы и восстановлении зуба пломбой.
Девитальная экстирпация пульпы проводится при остром диффузном пульпите с предварительным наложением на вскрытую пульпу девитализирующей пасты, содержащей мышьяковистые или другие соединения (в однокорневых зубах на 24 ч, в многокорневых - на 48 ч) и постановкой временной пломбы. Полное удаление пульпы, обработка корневых каналов с их пломбировкой и наложением постоянной пломбы проводится при следующем посещении. Результаты эндодонтического лечения контролируются рентгенологически.
Прогноз и профилактика острого пульпита
Исход острого пульпита зависит от характера и распространенности воспалительного процесса в пульпе. Это может быть регенерация пульпы - при асептическом серозном пульпите или некроз пульпы с развитием одонтогенной инфекции, либо переход в хроническую форму - при гнойном диффузном воспалении. При лечении острого пульпита – прогноз, как правило, благоприятный.
Профилактика острого пульпита заключается в своевременном выявлении и лечении кариозных очагов в молочных и постоянных зубах, соблюдение правил препарирования зубов.
-
14 февраля 2018 9152
Лечение глубокого кариеса постоянных зубов
Джерод Джонсон, DDS
Витальные методы лечения широко используются на современном этапе развития стоматологии. Как правило мы предотвращаем или убираем кариозные поражения, используя различные варианты лечения. Однако вопрос по эндодонтическому лечению постоянных зубов с глубокими кариозными поражениями у детей остается открытым. 1,2
Есть несколько методик лечения глубокого кариеса постоянных зубов у детей и подростков. Их главная цель - сохранить жизнеспособность пульпы, не доводя процесс до эндодонтического лечения или удаления постоянного зуба. В том случае, когда уже наблюдается некроз пульпы, особенно в зубах с несформированными корнями, лечение становится затруднительным в связи с:
- тонкими дентинными стенками, склонными к образованию трещин
- большим количеством продуктов распада пульпы
- сложностью в ирригации каналов
- отсутствием апикального упора
Сохранение жизнеспособности пульпы - это ключ к достижению апексогенеза, которое в свою очередь ведет к физиологичному формированию верхушки корня. 3–5 Помимо сложности в диагностике заболеваний и в анатомии зубов, неудобство в работе также может вызвать поведение ребенка в стоматологическом кресле. 6
Разработки в использовании силиката кальция легли в основу ProRoot MTA (ПроРут Эм-Ти-Эй), доказавшего свою эффективность в отношении лечения глубокого кариеса постоянных зубов с несформированными корнями. 7 Минерал триоксид агрегат, или МТА, это биосовместимый с тканями зуба материал, состоящий из трехкальциевого и двухкальциевого силиката. Материал успешно применяется как для непрямого, так и прямого покрытия пульпы, для частичной и полной пульпотомии в постоянных зубах. 8
Когда МТА связывается с межклеточной жидкостью, он выделяет кальций, который в свою очередь входит в состав гидроксиапатитов. 9 Это проявляется в химической связи с дентином и запечатывании дентинных канальцев. 10 Щелочная среда МТА создает неблагоприятные условия для бактерий и обеспечивает достаточную герметичность в канале. 11–12
Время застывания МТА составляет от двух до четырех часов, в связи с чем невозможно сразу же провести постоянную обтурацию корневых каналов. К минусам так же можно отнести высокую стоимость материала и сложность в обращении с ним. 7
Так, при контакте МТА с гипохлоритом натрия может произойти окрашивание зуба в темный цвет. Окрашивание может быть связано и с оксидом висмута, входящим в состав рентгенконтрастных пломбировочных паст. Остальные химические вещества приводят к менее выраженному дисколориту зубов. 13
Непрямое покрытие пульпы
Непрямое покрытие пульпы зуба можно проводить при обратимом характере пульпита. В зубе должны отсутствовать симптомы необратимого пульпита (спонтанные боли, продолжительные болевые реакции на холодное, невозможность купирования боли при приеме анальгетиков), должны быть ответные реакции на тесты, показывающие жизнеспособность пульпы (холодовая проба, ЭОД) и отсутствие изменений в периапикальных тканях зуба.
Несмотря на то, что нельзя точно оценить оставшуюся толщину дентина между пульпой и кариозным поражением, необходимо не менее 0,5 мм неинфицированного дентина. Когда же толщина дентина составляет менее 0,5 мм, в пульпе могут развиться патологические изменения. 14
Цель непрямого покрытия пульпы состоит в том, чтобы перекрыть бактериям доступ к питательному субстрату, замедляя тем самым развитие кариозного процесса. Успешность этого метода описана в одном из исследований. 15 В ходе этого исследования после препарирования кариозной полости и забора материала для посева бактериальных культур наблюдалось уменьшение образования бактериальных колоний. 16 Одним из хорошо изученных свойств МТА является получение стабильного барьера для предотвращения дальнейшего развития кариозного процесса. 10
Непрямое покрытие пульпы проводят после частичного удаления, когда удаляется только кариозный инфицированный дентин, или удаления и инфицированного, и поврежденного кариесом дентина. Хотя одним из преимуществ частичного удаления (пошагового удаления) является предотвращение вскрытия пульпы, специалистам необходимо также владеть навыками при случайном вскрытии пульпы.
Клинический случай 1: Частичное удаление пораженных тканей
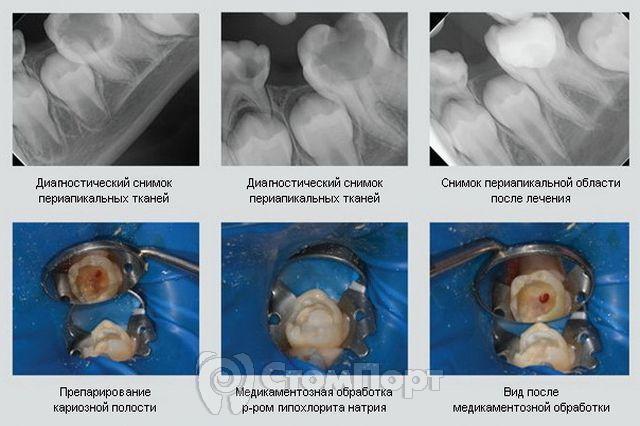
Девочка, 6 лет, при осмотре выявлено 4 глубокие кариозные полости на первых постоянных молярах. Пациентка отмечала положительную реакцию на холодное в течение нескольких недель. На момент обследования не выявлено жалоб на спонтанные боли.
На рентгенограмме определялась стадия несформированного корня, отсутствие патологических изменений в периапикальной области. Проведена анестезия, изоляция зубов с помощью коффердама. Препарирование полости до эмалево-дентинной границы, по направлению к пульпе. При препарировании оставлен плотный пигментированный дентин в целях возможного вскрытия пульпы.
Проведена реставрация композитом Filtek цвета А2В. При этом проведенное лечение не предусматривало повторного препарирования зубов до тех пор, пока, как один из вариантов, реставрация не стала несостоятельной вследствие нарушения герметизации, либо до появления каких-либо симптомов. На профилактических осмотрах первые постоянные моляры были асимптоматичны, на прицельных снимках не было выявлено никаких периапикальных изменений. Замечу, что при оставлении в полости плотного пигментированного дентина на рентгенограмме может наблюдаться участок просветления, поэтому при лечении глубокого кариеса необходимо учитывать результаты как объективных, так и дополнительных методов исследования. Рекомендовано также оставлять на дне сформированной полости цветной стеклоиономерный цемент по типу Fuji Triage, как предупреждение того, что не было произведено полного удаления пораженных тканей.
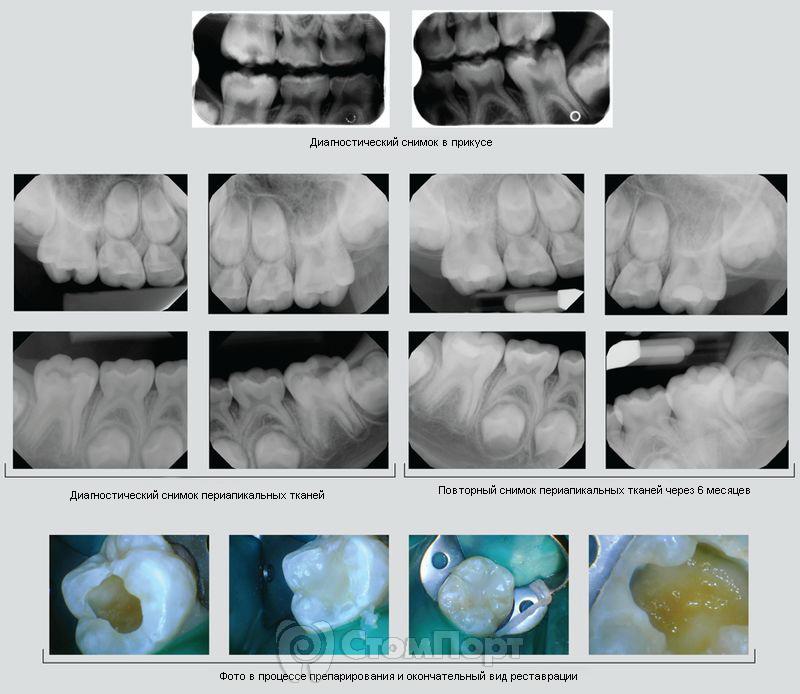
Клинический случай 2: Полное удаление пораженных тканей
Пациент 17 лет обратился с жалобами на боли на верхней челюсти. Пациент связывал боль с зубом 2.6. При осмотре большая кариозная полость на жевательной поверхности, зондирование дна болезненно. Пациент предъявлял жалобы на боль при накусывании. Проведено обезболивание, установлен коффердам. Произведено препарирование без вскрытия пульпы, в области проекции рогов пульпы с помощью амальгамтрегера и ватного шарика наложен NeoMTA (NuSmile). Зуб восстановлен композитным материалом.
Прямое покрытие пульпы
Первоначально прямое покрытие пульпы проводили при помощи гидроокиси кальция. 17 Действие гидроокиси кальция основано на индукции коагуляционного некроза в поверхностных слоях пульпы и на стимуляции образования дентинного мостика. Впоследствии гидроксид кальция растворялся, в связи с чем в заместительном дентине образовывались поры; в 89% по истечении 2 лет наблюдались дефекты в образованных дентинных канальцах. 18 Учитывая возможные риски нарушения герметизации реставрации, от этого материала вскоре отказались.
Также на образование дентинного мостика при использовании гидроокиси кальция уходило намного больше времени по сравнению с использованием МТА. 19 Недавнее исследование по прямому покрытию рогов пульпы показало значительное преимущество МТА над использованием гидроокиси кальция. Важно то, что независимо от применения того или иного материала в области рогов пульпы шло образование заместительного дентина. 20
Клинический случай 3: Лечение вместо удаления
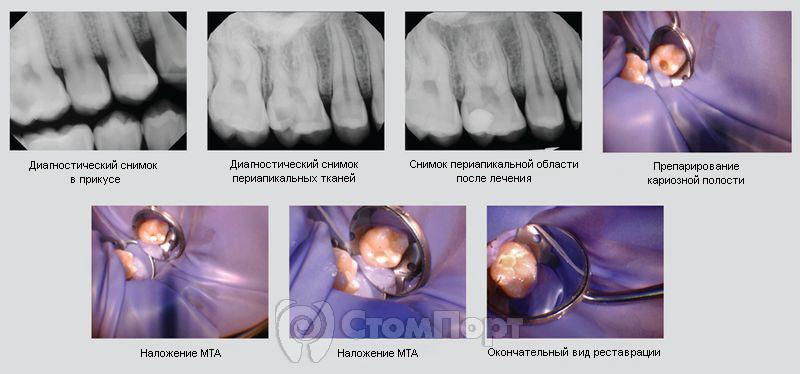
Пациентка 8 лет обратилась с жалобами на первый нижний постоянный моляр слева. После проведения осмотра было рекомендовано удалить постоянные моляры из-за наличия глубоких кариозных полостей и деформации зубного ряда вследствие раннего удаления временных моляров. Семья отказалась от удаления и приняла решение лечить зуб. В зубе 3.6 диагностирован обратимый пульпит. Проведены обезболивание зуба, изоляция зуба коффердамом. Произведено препарирование полости зуба со вскрытием пульпы. Проведена медикаментозная обработка зуба р-ром гипохлорита натрия, после чего в зоне вскрытия пульпы при помощи амальгамтрегера и ватного шарика был наложен ProRoot MTA. Поверх материала был помещен влажный ватный шарик, временное закрытие полости цементом IRM. Позже зуб был восстановлен композитным материалом. Через 2 года после лечения зуб пациентку не беспокоил, на рентгенограмме не было выявлено периапикальных изменений.
Частичная пульпотомия по Cvek
Пульпотомия по Cvek названа в честь доктора Miomir Cvek, распространявшего методику частичной пульпотомии. Данный метод заключается в удалении некротизированной пульпы или части вскрытой пульпы, оставляя лишь здоровую пульпу в апикальной зоне с целью максимального сохранения жизнеспособных тканей в пульпе зуба. Далее кладут лечебный материал для покрытия оставшейся пульпы. 21
На протяжении многих лет для покрытия пульпы использовали гидроокись кальция, но вскоре и силикат кальция, такой как минерал триоксид агрегат, начал показывать неоднозначный результат в лечении. 22 Сохранение жизнеспособной пульпы было доказано в ходе гистологического исследования, в котором при прогрессировании кариеса оставалась ответная реакция со стороны пульпы. По мере прогрессирования кариеса пульпа начинала реагировать на инвазию бактерий; исследование показало, что даже при наличии воспаления, некроза в коронарной части пульпы под ними всё ещё может находиться здоровая пульпа. 23
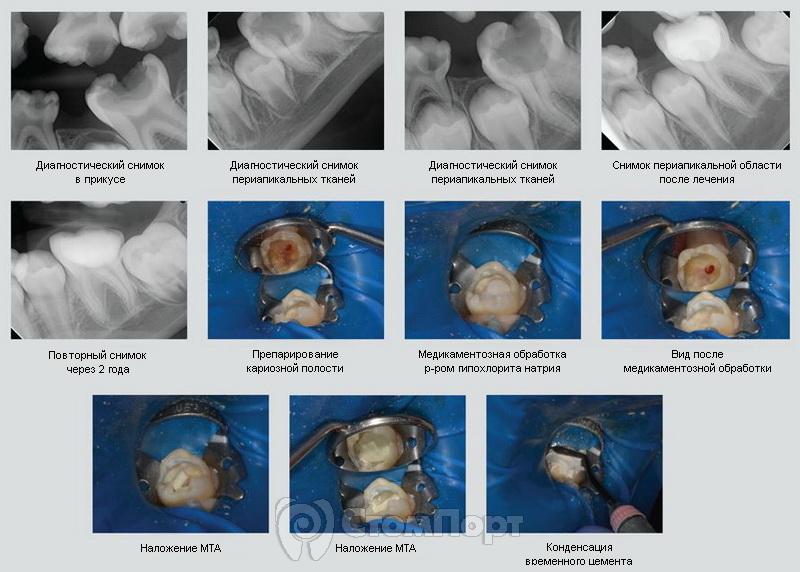
Клинический случай 4: Случайное вскрытие и последующая реставрация зуба
Мальчик 11 лет обратился с жалобами на боль на нижней челюсти слева. Ранее он обращался к стоматологу, который назначил ему курс антибиотиков и направил на лечение каналов к эндодонтисту, но пациент так и не смог посетить специалиста. Пациент сообщил об умеренной периодичной боли в зубе.
При осмотре зуба 3.6 была выявлена глубокая кариозная полость на жевательной поверхности. Холодовой тест положительный, боль исчезала сразу же после устранения раздражителя. На рентгенограмме выявлены глубокая кариозная полость с поражением твердых тканей более 2/3, стадия несформированного корня. Диагноз: обратимый пульпит без патологических периапикальных изменений.
Была проведена анестезия и изоляция зуба с помощью коффердама. Далее препарировали кариозную полость, вскрыли пульпы зуба. После чего была произведена частичная пульпотомия алмазным бором компании Komet USA, медикаментозная обработка оставшейся пульпы 6% р-ром гипохлорита натрия (Vista Dental). На вскрытую полость зуба с помощью амальгамтрегера и ватного шарика был наложен ProRoot MTA (Dentsply). Полость зуба закрыли стеклоиономерным цементом Fuji IX (GC America), далее зуб был восстановлен композитным материалом Filtek Supreme цвета A2B (3M).
На повторном приеме у пациента отсутствовали жалобы, на рентгенограмме не было выявлено никаких периапикальных изменений. Необходимы профилактические осмотры для наблюдения за процессом апексогенеза.
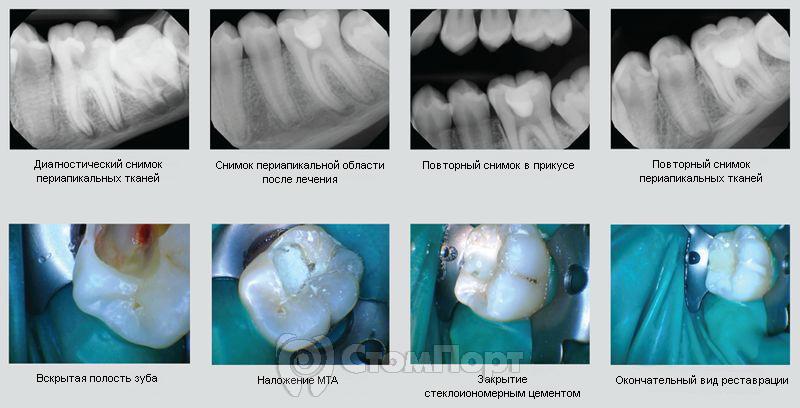
Пульпотомия
Пульпотомия является довольно распространенной методикой при лечении временных зубов, также возрастает использование этой методики при лечении постоянных зубов. В систематическом обзоре сообщается об успешных показателях в 89,6% при проведении пульпотомии во временных зубах с использованием MTA. 24 Свойства МТА применимы при пульпотомии и в постоянных зубах. Не так давно была также доказана успешность использования материала в зубах с симптомами необратимого пульпита. 25
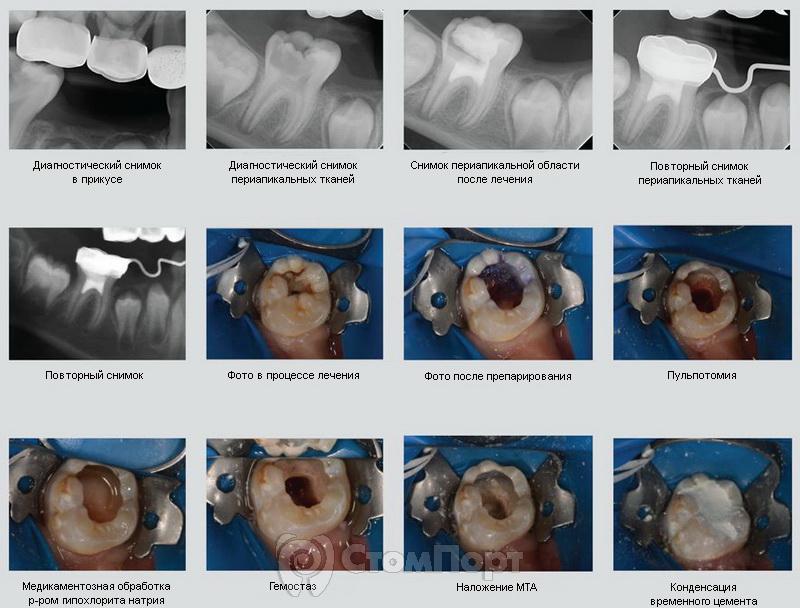
Клинический случай 5: Необратимый пульпит
У пациента был выявлен необратимый пульпит в зубе 4.6. Рентгенограмма показала стадию несформированной верхушки. После анестезии и наложения коффердама было проведено препарирование кариозной полости. Во вскрытой полости зуба виднелись жизнеспособные ткани пульпы, был проведен гемостаз. Использован р-р гипохлорита в качестве медикаментозной обработки, на вскрытую полость зуба внесен ProRoot MTA.
Поверх MTA наложили влажный ватный шарик, зуб закрыли временным цементом IRM. Позднее зуб был восстановлен металлической коронкой. В последующие посещения зуб оставался асимптоматичным, наблюдалось дальнейшее формирование корня зуба.
Заключение
Цель вышепредставленных методов лечения заключается в сохранении жизнеспособности пульпы, избегая тем самым удаления зуба или эндодонтического лечения каналов. При правильной постановке диагноза данные методики более эффективны в сохранении зубов по сравнению с эндодонтическим лечением каналов. Специалисту важно установить правильный диагноз, основываясь на данных объективных и дополнительных исследований, полученных в ходе обследования, чтобы в дальнейшем провести корректное лечение.
При должном исполнении специалиста ждёт высокий успех при лечении глубоких кариозных полостей на постоянных зубах. Необходимо делать всё возможное, чтобы сохранить жизнеспособность пульпы при лечении детей и подростков.
Об авторе:
Джерод Джонсон, DDS, получил степень бакалавра в области биомедицинской инженерии в Университете штата Айова в 2009 году и степень доктора в 2013. Получил сертификат по детской стоматологии в стоматологической школе Университета штата Невада, Лас- Вегас. Д-р Джонсон является членом Американской ассоциации детских стоматологов, повышение квалификации в сфере психологии, седации, госпитальной стоматологии, травме зубов, поддерживающей терапии, общей ортодонтии, ретенции после ортодонтического лечения, профессиональной гигиены полости рта и в сфере диетологии. Джероду Джонсону нравится обучать детей и их родителей правильной гигиене полости рта, прививать им здоровую привычку ухода за зубами на всю жизнь.
Список литературы находится в редакции и может быть предоставлен по запросу.
Острый пульпит — одна из форм пульпита, который является воспалением мягких тканей зуба, состоящих из нервных окончаний, соединительной ткани и сосудов. Они обеспечивают кровоснабжение зуба и называются пульпой. Острые формы пульпита характеризуются самопроизвольными краткосрочными и продолжительными приступами боли, которые усиливаются при воздействии раздражителей и ночью.
Причины
Поскольку острый пульпит зуба возникает по причине проникновения патогенных микроорганизмов в пульпу, важно определить пути, по которым она проходит:
- гематогенный/лимфогенный — через кровь и лимфу при острых инфекционных заболеваниях;
- нисходящий — при запущенном кариесе из кариозной полости;
- восходящий — из очагов развития периодонтита, остеомиелита, остита.
Причинами возникновения пульпита являются:
- осложнения кариеса;
- травмы коронковой или корневой части зуба;
- неправильное проведение препарирования зуба;
- токсическое воздействие химических стоматологических веществ, применяемых в процессе лечения.
Виды острого пульпита
В соответствии с клинико-морфологическими признаками принято выделять:
- острый очаговый пульпит (серозный и гнойный);
- острый диффузный пульпит (гнойный и некротический).
В соответствии с причинами возникновения пульпиты бывают:
- инфекционные — возникшие вследствие проникновения в пульпу патогенных микроорганизмов;
- асептические — возникшие вследствие травмы или токсического воздействия.
Диагностика пульпита
Правильная диагностика острого пульпита очень важна, поскольку его симптомы схожи с симптомами других заболеваний. Врач-стоматолог ставит диагноз на основе:
- визуального осмотра ротовой полости;
- данных анамнеза;
- результатов рентгенодиагностики;
- результатов применения температурных и физических раздражителей.
Для острого гнойного пульпита характерна боль при постукивании по поверхности зуба (перкуссии). Помимо этого, проведение дополнительных исследований позволяет выявить изменение кровоснабжения пульпы больного зуба. При остром серозном пульпите также наблюдаются болезненные симптомы при перкуссии, в процессе проведения визуального осмотра можно выявить кариозную полость.
Симптомы
Симптомы острого пульпита заключаются в ярко выраженных приступах боли. При остром серозном очаговом пульпите они длятся от 10-ти до 20-ти минут, а промежутки между ними составляют по несколько часов. Болевые симптомы могут усиливаться по причине воздействия холодной или горячей пищи или воды и не проходят ещё некоторое время даже после устранения раздражителя. Ночью боли усиливаются.
При отсутствии лечения острый серозный пульпит переходит в диффузный. Это происходит всего через пару дней. Для него характерны более интенсивные длительные болевые ощущения с короткими периодами «затишья». Боль не локализуется в одном месте, а может отдаваться в висок, ухо, затылок. По мере разрушения нервных волокон при запущенном диффузном пульпите может наблюдаться уменьшение болевых ощущений.
Как проводится лечение?
На лечение острого пульпита может потребоваться от двух до четырнадцати дней. Оно предусматривает купирование воспаления, сохранение и восстановление функционирования пульпы. Такое нередко бывает возможным при серозном пульпите у молодых пациентов. Для того, чтобы исключить болевые симптомы, стоматолог назначает обезболивающие средства. Лечение проходит под местной анестезией. После обработки кариозной полости на её дно наносят специальную пасту и накладывают временную пломбу. При нормальном течении лечения через 5–6 дней её меняют на постоянную. При серозно-гнойном пульпите восстановление пульпы невозможно, поэтому её удаляют (частично или полностью).
Лечение острого пульпита уже не первый год успешно проводят в отделении стоматологии клиники ЦЭЛТ.
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара, Российская Федерация
Московский государственный медико-стоматологический университет
Кафедра стоматологии НОУ ВПО "Медицинский институт "РЕАВИЗ", ООО "Лечебно-учебный центр профессора Шумского", Самара
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара;ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;НОУ МИ «РЕАВИЗ», Москва;ГБОУ ВПО «Самарский государственный медицинский университет» Минздрава России, Российская Федерация
ГБОУ ВПО «Самарская государственная медицинская академия» Минздрава России,
ГБОУ ВПО «Самарская государственная медицинская академия» Минздрава России,
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Российская Федерация
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара;ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;НОУ МИ «РЕАВИЗ», Москва;ГБОУ ВПО «Самарский государственный медицинский университет» Минздрава России, Российская Федерация
К вопросу о кальцификатах пульпы зубов
Журнал: Российская стоматология. 2015;8(1): 76-77
Бурда А. Г., Митронин А. В., Шумский А. В., Емельдяжев И. В., Ткач Т. М., Бурда Г. К., Мартынова С. А., А.. М. К вопросу о кальцификатах пульпы зубов. Российская стоматология. 2015;8(1):76-77.
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара, Российская Федерация





НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара, Российская Федерация
Московский государственный медико-стоматологический университет
Кафедра стоматологии НОУ ВПО "Медицинский институт "РЕАВИЗ", ООО "Лечебно-учебный центр профессора Шумского", Самара
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара;ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;НОУ МИ «РЕАВИЗ», Москва;ГБОУ ВПО «Самарский государственный медицинский университет» Минздрава России, Российская Федерация
ГБОУ ВПО «Самарская государственная медицинская академия» Минздрава России,
ГБОУ ВПО «Самарская государственная медицинская академия» Минздрава России,
ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Российская Федерация
НУЗ «Дорожная стоматологическая поликлиника» ОАО «РЖД», Самара;ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России;НОУ МИ «РЕАВИЗ», Москва;ГБОУ ВПО «Самарский государственный медицинский университет» Минздрава России, Российская Федерация
Минерализованные структуры пульпы зубов имеют различный генез и строение, встречаются и обозначаются, как правило, кальцификаты пульпы. В МКБ они больше относятся к разделу К04.2 Дегенерация пульпы. Дентикли, петрификация пульпы, не к разделу K04.3 Неправильное формирование твердых тканей в пульпе.
Кальцификаты бывают нескольких размеров (микроскопические и макроскопические, занимающие почти всю полость зуба). Могут быть и разные типы минерализованных структур: круглые или овальные, гладкие и неопределенной формы, шероховатые. Состав их матрикса: коллагеновые волокна с кристаллами гидроксиапатита.
Существует мнение, что причиной образования петрификатов в пульпе являются бактерии, например, Nanobacterium Sanguine-urn (Ciftcioglu N., Kajander О., 1998; Ciftcioglu N. и соавт., 1998). Экспериментальные исследования показали, что в образовании петрификатов могут также участвовать нанобактерии (Kajander О. и соавт., 1998).
Ткань пульпы может перевоплощать свои клетки в одонтобластоподобные и образовывать дентикли (Moss-Salentijn L., Klyvert М. 1983). В пульпе зуба высокая коллагенпродуцирующая активность фибробластов и щелочной фосфатазы, которая может приводить к инициации кальцификации (Tsuka-moto Y. и соавт., 1992; Yokose S. и соавт., 2000). Минерализованные структуры пульпы разного генеза и строения — это обызвествленные структуры или кальцификаты пульпы зуба. Зарубежные исследователи нередко применяют термины «камни» или «конкременты пульпы» (pulpstones), которые объединяют такие понятия, как петрификаты и дентикли.
Дентикли — единичные или множественные дентиноподобные образования округлой или неправильной формы размером до 2—3 мм, иногда, образуя конгломераты, могут вызывать облитерацию полости зуба, просвета системы корневого канала (Мамедова Ф.М., Крахмалев В.А., 1988; Быков В.Л., 1998). Дентикли могут являться разновидностью третичного дентина, в качестве реакции на повреждение ткани — дефект при кариозном процессе в ответ на патологическую стираемость и др., жевательную перегрузку на зуб, что рассматривается как проявление защитной реакции пульпы (Bjorndal L., Mjor I., 2001; Tziafas D., 2004).
Наследственные врожденные нарушения при формировании твердых тканей зуба могут сопровождаться наличием в пульпе кальцификатов. Несовершенный дентиногенез (dentinogenesis imperfecta) приводит к тому, что вся полость зуба может быть заполнена дентиклями; дисплазия Капдепона (синдром Стентона—Капдепона) приводит к сужению и уменьшению объема полости зуба и корневых каналов с наличием дентиклей (кальцификатов); облитерация полости зуба может наблюдаться при мраморной болезни (Грошиков М.И., 1985; Kalk W., Batenburg R., Vissink A., 1998; Collins M. и соавт. 1999; Brenneise C., Conway K., 1999; Shankly P., Mackie I., Sloan P., 1999).
Дентиноподобная ткань может развиваться после травмы: M. Borum, J. Andreasen (1998) сообщали о том, что облитерация в отдаленной перспективе развивается в молочных резцах 36% зубов; о развитии петрификатов после травмы как в молочных, так и в постоянных зубах сообщали I. Heling и соавт. (2000). При различных вывихах, а также переломах корня происходит образование петрификатов и дентиклей, а также возможно и развитие внутренней резорбции (Секлетов Г.А., Секлетов А.Г., 2000). Возможны также и другие факторы развития кальцификатов пульпы: наличие металлической пломбы; препарирование зуба под коронку; ортодонтическая «нагрузка» на зуб; метаболические нарушения; системная терапия глюкокортикостероидами; гипервитаминоз D; тиреотоксикоз; возрастные изменения и др.
По химическому составу дентикли похожи на дентин и в участках минерализации пульпы — основной минеральный компонент брушит (Kodaka Т. и соавт., 1998). Известно, что в них содержание кальция 32,1%, фосфора 14,7%, а коэффициент Са/Р равен 2,19, ионов фтора до 0,88%, натрия 0,75%, магния 0,51%, ионы калия, хлора, марганца, цинка и железа имеются в очень низких концентрациях (LeMay О., Kaqueler J., 1991). Свободнолежащие дентикли целиком окружены пульпой, пристеночные — прикреплены к стенке пульпарной камеры, интерстициальные — погружены в дентин, могут быть обнаружены в исследованиях на шлифах зубов (Кононович Е.Ф., 1965; Быков В.Л., 1998; Ковалевский А.М., Иорданишвили А.К., 2001). Ложные дентикли образуются за счет малодифференцированных клеток, находящихся в адвентиции сосудов. Дифференцировка низкоорганизованных дентиклей останавливается на стадии преодонтобластов, откладывающихся вокруг погибших клеток, и они не содержат дентинных трубочек, (Коэн С, Бернс Р., 2000).
Распространенность дентиклей наблюдается в возрасте 31—40 лет и достигает 58,6% всех зубов (Al-Hadi Hamasha A., Darwazeh A., 1998). Дентикли выявляли в еще не прорезавшихся молочных и постоянных зубах, а также у эмбрионов, динамика развития очага петрификаци в пульпе зуба зависит от рецидивирующей дезорганизации соединительной ткани пульпы (Коэн С., Бернс Р., 2000). Дентикли в пульпе зубов выявлялись у 53,3% пожилых пациентов (Вахромеева Е.Н., 2008). Распространенность кальцификатов в молочных молярах A. Arys и соавт. (1993) выявила с помощью микрорентгенографии и светооптической микроскопии в 95% молочных моляров.
Имеется и понятие «петрификаты» — очаговое или диффузное отложение (солевая дистрофия) минеральных солей по ходу сосудов или в очаге воспаления, когда они не утилизируются организмом и выпадают в осадок (Иванов B.C., 1990, Dard М., 1988). Проходит ряд физиологических и биохимических процессов, когда в минерализации принимает участие целый ряд белков: аполипопротеины, гликопротеины, фибрин, матриксные протеиназы 3-го типа, остеонектин, остеопонтин, которые связаны между собой и атеросклеротической бляшкой при помощи фермента трансглутаминазы и на этой белковой матрице оседает карбонат и кальций (Bini A. и соавт., 1996; Ciftcioglu N. и соавт., 2003).
Гистологические исследования установили, что процесс петрификации протекает быстро и может иметь разнонаправленные выросты, а крупные петрификаты наблюдались уже в молочных зубах у детей, у взрослых они иногда сопровождались полной облитерацией пульпарной камеры (Шайда Л.П. и соавт., 2002). Гистологические исследования пульпы, извлеченной из 7000 удаленных зубов пациентов, установили, что кальцификаты пульпы встречались в 84% случаях, причем у женщин они встречались в 83% случаев, а у мужчин — в 83,5%. Однако в 73,6% случаев кальцификаты встречались в пульпе зубов нижней челюсти (Olivares Н., Ovalle С., 2001).
Следовательно, данные показывают, что кальцификация пульпы как молочных, так и постоянных зубов часто обнаруживается, а причины кальцификации различны по объему. Данная патология может приводить к развитию ишемии и некрозу пульпы. Безусловн, это осложняет проведение эндодонтического лечения.
Клиника, диагностика и тактика препарирования каналов корня при наличии кальцификатов пульпы. Кальцификаты пульпы развиваются бессимптомно, выявляясь лишь рентгенологически. Клинические проявления наличия кальцификатов в пульпе, как правило, отсутствуют. Вместе с тем, наличие дентиклей и других минерализованных структур в пульпе может приводить к сильной боли (Stajer A.L., Kokai L.E., 1997; Ковалевский А.М., Иорданишвили А.К., 2001). Внешне при осмотре могут быть изменения цвета коронки зуба (Robertson A., Andreasen F.M., Bergenholtz G. и соавт., 1996, 1998; West J.D., 1997; Robertson A., 1998). При кальцификации пульпы зубов можно провести рентгенологические исследования и увидеть полость зуба, уменьшенную в размере. Чаще расположение кальцификатов обнаруживается в коронковой пульпе, устьях и апикальной части корневых каналов.
Эндодонтическое лечение зубов при наличии кальцификатов пульпы предусматривает проведение ее девитализации; обнаружение и раскрытие полости зуба с учетом измененной топографии, доступа к устьям корневых каналов; препарирование и качественное удаление петрификатов и самой ткани пульпы, нередко с помощью ультразвуковых методов; традиционной ирригации системы каналов с помощью раствора гипохлорита натрия, ЭДТА. Важно обеспечить профилактику осложнений при проведении эндодонтического лечения зубов, содержащих кальцификаты пульпы: работа под оптическим увеличением; применение современных боров и файлов эндодонтических систем, ультразвуковых насадок; снятие риска перфорации коронки и корня зуба; неполноценного удаления ткани пульпы; некачественного пломбирования системы каналов; устранение факторов, способствующих развитию инфекционного процесса в периодонте. При эндодонтическом лечении зуба с петрификатом в пульпе важно полностью удалить его, иногда допустимо «обходить» дентикль инструментом по его границе со стенками полости зуба под тщательным визуальным контролем. Дентикль, как правило, отличается по цвету от дентина стенок полости зуба и отличается прозрачностью, серо-голубым оттенком, бывают петрификаты темные, интенсивно желтые. При обнаружении дентикля в устье и/или самом корневом канале использование деминерализующих жидкостей способствует очищению корневых каналов. Имеющиеся в канале петрификаты можно обойти эндодонтическими никель-титановыми файлами современных систем. Возможно также удаление дентикля в каналах, в том числе апикальной части корня с использованием лазерных технологий. Важно в этом случае световод лазерной установки или рабочую часть ультразвуковой насадки подводить к соприкосновению с дентиклем, затем работой инструмента фрагментировать камень пульпы. В редких случаях невозможности удаления препятствия допустимо проведение гемисекции или удаления зуба.
Соответственно, соблюдение правил диагностики и применение современных технологий позволит повысить качество эндодонтического лечения при наличии кальцификатов пульпы зубов.

Самым распространенным стоматологическим заболеванием в мире, по статистике, является кариес зубов. В зависимости от части зуба, которая поражена кариозным процессом, он делится на разные виды. Большинство пациентов обращаются к стоматологу при кариесе дентина. В чем особенности этой формы заболевания, как ее лечат, расскажем в статье.
В этой статье
- Строение зуба и виды кариозного поражения
- Кариес дентина зубов и его особенности
- Как болит зуб при кариесе дентина?
- Изолированный кариес дентина: в чем его особенности
- Основные методы диагностики
- Как осуществляется лечение кариеса дентина?
- Профилактика кариеса дентина постоянных и молочных зубов
Строение зуба и виды кариозного поражения
Зуб состоит из нескольких частей. Сверху он покрыт твердой минерализованной эмалью, под ней располагается дентин, еще глубже — корень зуба и пульпа.
Кариес представляет собой патологический процесс, который сопровождается деминерализацией и размягчением твердых зубных тканей с последующим образованием кариозной полости. Процесс может поражать любую часть зуба, в зависимости от этого выделяют кариес эмали, дентина или цемента.
Для кариозного поражения эмали характерны такие симптомы, как ее размягчение, появление белого или коричневого пятна, шероховатость, иногда кариозная полость расположена в эмали.
Если поражение затрагивает костную ткань зуба, которая составляет его основную массу, в этом случае говорят о кариесе дентина. Для такой формы поражения характерно образование кариозной полости непосредственно в дентине.

Кариес цемента затрагивает корень зуба и способствует его оголению. Он часто возникает при заболеваниях десен, когда нет плотного соприкосновения между зубом и десной.
Кариес дентина зубов и его особенности
Дентин представляет собой твердую костную ткань, которая расположена между зубной эмалью и корнем и составляет основу зуба. Хотя дентин является твердым веществом, он обладает рыхлой структурой, содержит много органических компонентов и без надежной защиты зубной эмали легко разрушается под воздействием кислоты, которую вырабатывают бактерии. Если кариозный процесс уже затронул дентин, заболевание будет развиваться быстрее, чем при кариесе эмали.
Для кариеса дентина характерны такие признаки:
- образование кариозной полости (если при поражении эмали полости может не быть, то при кариесе дентина в зубе всегда есть дырка);
- зубная боль (как правило, кариозное поражение костной ткани зуба сопровождается болевыми ощущениями — сначала как реакция на горячее, холодное, кислое, сладкое, а при более глубоком поражении — как самостоятельная боль);
- неприятный запах изо рта (он возникает как результат процессов гниения, происходящих в кариозной полости);
- дискомфорт при жевании (возникает, если кариозная полость располагается на жевательной или контактной поверхности зубов);
- трудности при использовании зубной нити (при чистке межзубных промежутков нить застревает, рвется или повреждается);
- изменение цвета зуба (приобретает желтоватый или коричневатый оттенок).
Любой из этих симптомов, а особенно совокупность признаков, с большой долей вероятности указывает на поражение дентина кариесом и требует обращения к стоматологу.
Как болит зуб при кариесе дентина?

Для разных стадий кариеса характерны разные виды боли. При поражении дентина выделяют стадии среднего и глубокого кариеса. В первом случае кариозная полость расположена ближе к эмали, при глубокой стадии — она максимально приближена к области зубных нервов.
Для средней стадии кариеса дентина характерна болевая реакция в ответ на температурные или вкусовые раздражители, боль быстро проходит, а промежутки без болевых ощущений довольно продолжительные.
Если кариес в стадии глубокого поражения дентина, для него характерна интенсивная длительная боль с короткими промежутками без болевых ощущений.
Наиболее опасен глубокий кариес, потому что в любой момент он может осложниться пульпитом, периодонтитом, гнойным воспалением, распространением инфекции за пределы зубных тканей. Но и средний в любой момент может перейти в стадию глубокого, поэтому при зубной боли любого характера надо как можно быстрее обратиться к стоматологу.
Изолированный кариес дентина: в чем его особенности
Иногда в дентине постоянного зуба образуются очаги поражения, обширные кариозные полости при сохранении целостности эмали. Так развивается изолированный, атипичный кариес. Его отличие от классической формы в том, что кариозное поражение не затрагивает эмаль, а сразу переходит на дентин.

Это происходит, например, в тех случаях, когда человек долгое время в целях профилактики употребляет препараты фтора. Это приводит к укреплению эмали, расположенной поверх пораженного дентина, и как бы «запечатывает» патологический процесс внутри зуба.
Основные методы диагностики
Самостоятельное определение кариеса дентина возможно по болевым ощущениям и другим неприятным симптомам. Однако точный диагноз может поставить только врач, проведя полноценную стоматологическую диагностику. Она включает основные и дополнительные методы исследования.
К основным методам диагностики при кариесе дентина относят следующие:
- Зондирование — с помощью острого зонда врач определяет наличие и глубину кариозных полостей. Если дно полости имеет мягкую структуру и светло-коричневый цвет, это может говорить об остром течении кариеса. Плотный пигментированный дентин в области дна — о хронической форме заболевания. Также с помощью зондирования можно обнаружить свисающие края зубной эмали, сколы на ней, по локализации боли при зондировании определить глубину кариозного поражения.
- Перкуссия — постукивание по зубам пинцетом или обратной стороной стоматологического зонда.
- Пальпация — ощупывание.
Эти методы применяются для определения жизнеспособности пульпы, что особенно важно при дифференциальной диагностике.
К дополнительным методам исследования относят:
- Термометрию — измерение температуры зубных тканей.
- Электроодонтометрию — исследование пульпы с помощью электротока.
А такие методы используются для оценки состояния пульпы:
- Рентгенография — рентгеновский снимок зуба помогает определить точное местоположение кариозной полости, ее глубину.
- Трансиллюминация — метод просвечивания широко используется при диагностике скрытого кариеса дентина, например, при изолированной, атипичной форме протекания. При просвечивании здоровые ткани выглядят прозрачными, а пораженные кариесом создают эффект тени.
Когда врач поставил предварительный диагноз на основе вышеперечисленных методов, может потребоваться дифференциальная диагностика кариеса дентина с другими видами стоматологических заболеваний — кариеса эмали, пульпита, периодонтита.
Как осуществляется лечение кариеса дентина?

Лечение среднего кариеса дентина и кариозного поражения в глубокой стадии проводится только оперативным путем через препарирование кариозной полости. На любой стадии такого кариеса при лечении будут возникать болевые ощущения, поэтому в большинстве случаев используется местная анестезия.
Стоматологическое лечение кариеса дентина проходит в несколько этапов:
- Очистка поверхности зуба от налета и зубного камня.
- Подбор оптимального цвета пломбы, который будет максимально совпадать с натуральным оттенком зубов.
- Обезболивающий укол с анестезирующим препаратом в область зуба, который требует лечения. Для уменьшения болезненности зону укола смазывают гелем-анестетиком.
- Изоляция зуба от слюны и соседних зубов при помощи латексной накладки — коффердама.
- Препарирование полости с помощью бормашины. Стоматолог удаляет очаг поражения кариесом: выравнивает края эмали, которые свисают над полостью, снимает размягченный и пигментированный слой дентина, формирует правильную полость для удобного и качественного пломбирования.
- Промывка, обработка антисептиками и просушка полости после препарирования.
- Протравка кислотой и нанесение адгезива являются важным этапом лечения кариеса постоянных зубов. Эти процедуры обеспечивают лучшее сцеплением пломбы со стенками полости.
- Установка изолирующей или лечебной прокладки. Первая предотвращает отрицательное воздействие пломбы на зубную пульпу, вторая оказывает терапевтический эффект, если надо снять воспаление.
- После препарирования полости и ее тщательной подготовки к пломбированию устанавливают пломбу. Сегодня преимущественно ставят пломбы из фотокомпозитных материалов. Они быстро высыхают под влиянием света, отличаются хорошей прочностью и не дают усадку.
- Выравнивание по прикусу, полировка и шлифовка помогают подогнать пломбу под анатомические особенности челюсти, придать ей необходимые эстетические характеристики.
- Рекомендации стоматолога по профилактике рецидивного кариеса, уходу за зубами, подбор оптимальных гигиенических средств.
На этом процесс лечения среднего кариеса дентина можно считать завершенным. Терапия глубокого кариеса имеет свои особенности.
Выполнив препарирование полости, стоматолог устанавливает на ее дно в области самой болезненной точки лечебную прокладку с кальцием. Некоторые специалисты не советуют полностью препарировать размягченный дентин при глубоком кариесе. После обработки антисептиком они сначала рекомендуют установить временную прокладку с лечебным действием, а через определенный период убрать временную пломбу и выполнить окончательную реставрацию зуба.
Профилактика кариеса дентина постоянных и молочных зубов
Меры профилактики кариеса дентина аналогичны профилактике кариозного поражения других частей зуба.
К ним относятся:
- Правильное питание с минимальным количеством сахаров и быстрых углеводов, богатое фтором, кальцием, фосфором. Отказ от частых перекусов.
- Тщательная ежедневная чистка зубов два раза в день с применением зубной щетки, пасты, нити. Снизить риск кариеса помогает дополнительное использование ирригатора для очистки труднодоступных мест и межзубных промежутков, а также ополаскивателей для полости рта.
- Плановое посещение стоматолога два раза в год, а также незамедлительное обращение к врачу при первых признаках кариеса.
- Профессиональная чистка зубов на специальном оборудовании дважды в год.
- При необходимости и по назначению врача употребление витаминно-минеральных комплексов, в состав которых входят полезные для здоровья зубов компоненты.
- Употребление фторированной питьевой воды, которая обогащена минеральными веществами.
Соблюдение этих мер профилактики позволяет поддерживать здоровье и красоту зубов, снижает риск развития кариеса и других стоматологических заболеваний.
Читайте также:

