Зубная бляшка презентация по микробиологии
Опубликовано: 28.04.2024
Зубная бляшка. Структура зубной бляшки. Состав зубной бляшки.
Зубная бляшка — наиболее сложный и многокомпонентный биотоп полости рта, в состав которого входят практически все представители микрофлоры полости рта. Количество бляшек и их соотношение значительно варьирует у разных людей и в разные периоды их жизни.
Зубные бляшки — скопления бактерий в конгломерате протеинов и полисахаридов. Матрицу бляшки составляют вещества, попадающие на поверхность зубов со слюной, а также частично образующиеся как метаболиты микроорганизмов. Выделяют над- и поддесневые бляшки, а также бляшки, образующиеся на поверхности зубов и в межзубных щелях. Количественные и качественные изменения микробиоценоза играют решающую роль в возникновении кариеса зубов и пародонтита.
Зубная бляшка начинает формироваться уже через 1-2 ч после чистки зубов. Бляшкообра-зование начинается с взаимодействия кислых групп гликопротеинов слюны с ионами Са2+ зубной эмали, одновременно основные группы гликопротеинов реагируют с фосфатами гидрокси-апатитов. В результате на поверхности зуба образуется тонкая плёнка — пелликула, а присутствие микробов, особенно кислотообразующих, стимулирует её образование. Плёнка облегчает микробную колонизацию поверхности зуба и десневых карманов. Первыми там появляются стрептококки — S. sanguis и S. sativarius, а затем прочие представители аэробной и факультативно-анаэробной флоры. Жизнедеятельность микроорганизмов снижает окислительно-восстановительный потенциал, что создаёт условия для колонизации региона анаэробами— вейло-неллами, актиномицетами и фузобактериями.
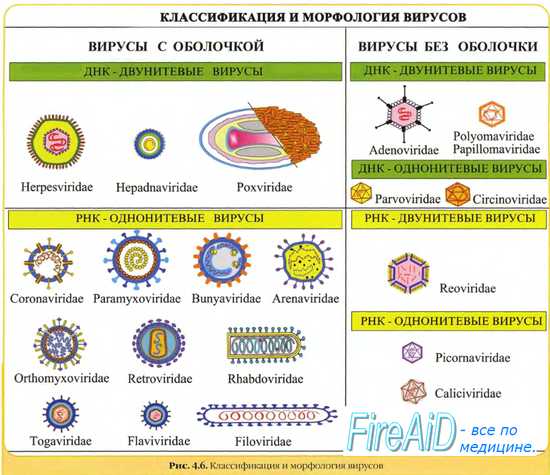
При различных значениях рН микробный пейзаж зубных бляшек может значительно варьировать, в частности на верхних зубах преобладают аэробы и факультативные анаэробы (стрептококки и лактобаниллы), на нижних — анаэробы (вейлонеллы и фузобактерии). При образовании бляшек в межзубных щелях микробная колонизация протекает гораздо интенсивнее, но замены аэробных микроорганизмов анаэробами не происходит.
Значительное влияние на развитие зубных бляшек оказывает диета. При высоком содержании в ней углеводов происходит образование большого количества молочной кислоты в результате их ферментации стрептококками и лактобациллами. Молочную кислоту разлагают вейло-неллы, нейссерии и фузобактерии до уксусной, муравьиной, пропионовой и других органических кислот, что обусловливает резкий сдвиг рН среды в кислую сторону. Из углеводов микроорганизмы также могут образовывать различные полисахариды. Внутриклеточные полисахариды аккумулируются в виде запасных гранул. Их разложение также приводит к образованию различных органических кислот. Внеклеточные полисахариды частично утилизируются бактериями, например стрептококками, облегчают их адгезию к субстратам.
В процессе бляшкообразования происходит существенное изменение состава микрофлоры. В первой фазе длительностью 2-4 ч образуется так называемая «ранняя* зубная бляшка, в которой преобладают аэробные и факультативно-анаэробные бактерии — стрептококки, стафилококки, нейссерии и лактобактерии. Общее содержание бактерий не превышает 100-1000 в 1 г. Во второй фазе (4-5-е сутки) их сменяют анаэробные лептотрихии и фузобактерии. Общее содержание бактерий увеличивается до 1-10 млн в 1 г. В третьей фазе (6-7-е сутки и далее) микробиоценоз приобретает качественный окончательный состав, но в нём постоянно происходят количественные сдвиги. Резко снижается содержание аэробов и факультативных анаэробов (нейссерии, стрептококки) с преобладанием облигатных анаэробов (бактероиды, фузобактерии, вейлонеллы, актиномицеты, пептостреп-тококки). Последние выделяют комплекс токсических субстанций и ферментов (коллагеназа, проте-аза, гиалуронидаза и др.), повреждающие прилежащие ткани. Протеазы способны разрушать AT (IgA и IgG), что облегчает дальнейшую микробную колонизацию. Общее содержание бактерий достигает десятков и сотен миллиардов в 1 г. Зубные бляшки могут образовываться и на поверхности пломб; микробный состав бляшек зависит от характера и качества пломбировочного материала.

Слайд 1

Слайд 2

Слайд 3

Слайд 4

Слайд 5

Слайд 6

Слайд 7

Слайд 8

Слайд 9

Слайд 10

Слайд 11

Слайд 12

Слайд 13

Слайд 14

Слайд 15

Слайд 16
Презентацию на тему "Зубная Бляшка" можно скачать абсолютно бесплатно на нашем сайте. Предмет проекта: Разные. Красочные слайды и иллюстрации помогут вам заинтересовать своих одноклассников или аудиторию. Для просмотра содержимого воспользуйтесь плеером, или если вы хотите скачать доклад - нажмите на соответствующий текст под плеером. Презентация содержит 16 слайд(ов).
Слайды презентации

Выполнила: Бучнева Валерия 275 гр. стоматологический факультет

1. Зубная бляшка. 2. Условия формирования зубной бляшки. 3. Разновидности зубных бляшек. 4. Значение зубной бляшки для возникновения кариеса. 5. Роль биосинтеза гликанов в деминерализации зубной эмали. 6. Роль процессов гликолиза в деминерализации зубной эмали.

1. Зубная бляшка
Зубная бляшка— скопление бактерий в конгломерате протеинов и полисахаридов. Матрицу бляшки составляют вещества, попадающие на поверхность зубов со слюной, а также частично образующиеся метаболиты микроорганизмов. Зубная бляшка — наиболее сложный и многокомпонентный биотоп полости рта, в состав которого входят практически все представители микрофлоры полости рта.

2. Условия формирования зубной бляшки.
Зубная бляшка начинает формироваться уже через 1-2 ч после чистки зубов. Бляшкообразование начинается с взаимодействия кислых групп гликопротеинов слюны с ионами Са2+ зубной эмали, одновременно основные группы гликопротеинов реагируют с фосфатами гидроксиапатитов. В результате на поверхности зуба образуется тонкая плёнка — пелликула, а присутствие микробов, особенно кислотообразующих, стимулирует её образование. Плёнка облегчает микробную колонизацию поверхности зуба и десневых карманов. Первыми там появляются стрептококки — S. sanguis и S. sativarius, а затем прочие представители аэробной и факультативно-анаэробной флоры. Жизнедеятельность микроорганизмов снижает окислительно-восстановительный потенциал, что создаёт условия для колонизации региона анаэробами— вейло-неллами, актиномицетами и фузобактериями.


3. Разновидности зубных бляшек.
Наддесневая бляшка Поддесневая бляшка Бляшки, образующиеся на поверхности зубов Бляшки, образующиеся в межзубных щелях.

4. Значение зубной бляшки для возникновения кариеса.
Зубные бляшки имеют излюбленные места прикрепления, что в итоге определяет локализацию кариозного поражения. Наиболее восприимчивы к кариесу фиссуры и слепые ямки. На гладких поверхностях кариозные поражения возникают в области контактных поверхностей, корня.

Основной и самой главной причиной образования кариесогенной бляшки является частое употребление сахарозы, что сопровождается интенсивным размножением кислотообразующих бактерий. В условиях ограниченного поступления сахарозы рост бляшек не приводит к возникновению кариеса. Факторы, которые контролируют состав микроорганизмов в бляшках, получили название экологических детерминантов. Эти факторы могут быть разделены на несколько взаимосвязанных групп, взаимодействие которых и определяет возможность возникновения кариеса.

Факторы, влияющие на процесс образования налёта:
Реакция среды (уровень pH). Характер питания. Меры, предпринимаемые для гигиены полости рта. Сопротивляемость хозяина. Специфические и неспецифические факторы защиты. Состав и количество ротовой жидкости. Сопутствующие заболевания.

5. Роль биосинтеза гликанов в деминерализации зубной эмали.
Зубной налет (зубная бляшка) - скопление микроорганизмов, обитающих в полости рта, на поверхности зубов с включением бесструктурного вещества органической природы: белков, липидов, углеводов. Среди углеводов важное значение имеет декстран - гомоолигосахарид, состоящий из остатков глюкозы. Декстран обладает способностью адгезировать (сорбировать) бактерии в зубную бляшку.

6. Роль процессов гликолиза в деминерализации зубной эмали.
Зрелый зубной налет в 1г содержит около 2,5 • 1011 бактерий. Основным источником энергопродукции бактерий зубного налета являются процессы анаэробного распада углеводов: молочнокислое, маслянокислое, пропионовокислое брожение. Лактат и другие органические кислоты, продуцируемые микробным налетом при утилизации углеводов пищи, и являются главными ''виновниками" ацидозных сдвигов не только в области зубного налета, но и в ротовой жидкости.

Наиболее ацидогенными являются моно- и дисахариды. В порядке убывания ацидогенности их можно расположить следующим образом: сахароза, инвертный сахар, глюкоза, фруктоза, мальтоза, галактоза, лактоза. Особая ацидогенность сахарозы обусловлена приспособляемостью микроорганизмов к избытку сахарозы и объясняется ее очень быстрой ферментацией в зубном налете, выраженным стимулирующим действием на рост зубного налета, высокой способностью стимулировать выработку в зубном налете полисахаридов, в частности, полисахаридов с адгезивными свойствами.

Исходя из выше сказанного, кариозный процесс можно определить как результат взаимодействия ряда кариесогенных и защитных факторов, при котором преобладает процесс деминерализации. В условиях, когда преобладающее влияние оказывают защитные факторы, наступает ремине-рализация эмали. В этой связи заслуживают внимания данные о существовании двух гипотез относительно патогенности зубных бляшек. Одна из них, гипотеза неспецифических бляшек, более давняя, признает присутствие патогенного начала во всех бляшках. Альтернативная, или гипотеза специфических бляшек, признает их патогенность только в тех случаях, когда имеет место кариозное поражение зубов.

Гипотеза специфических бляшек создает новый подход при лечении кариеса — оно должно быть направлено против групп микроорганизмов, которые вызывают кариес. Суть лечения заключается в подавлении кариесогенных бляшек и замене их непатогенными. В результате механической очистки и действия ряда препаратов патогенная бляшка может быть разрушена, а из микроорганизмов окружающей слюны произойдет образование новой бляшки (вторичное замещение), которая содержит большее количество некариесогенных видов S. sanguis, S. mitis и низкое количество S. mutans.
Презентация была опубликована 7 лет назад пользователемBekzhan Adilzhanov
Похожие презентации
Презентация на тему: " Биопленка: новый взгляд на бляшкуВ течение последних 120 лет исследователи-стоматологи пытались понять микробную природу болезней ротовой полости. Их взгляды." — Транскрипт:
1 Биопленка: новый взгляд на бляшку
2 В течение последних 120 лет исследователи-стоматологи пытались понять микробную природу болезней ротовой полости. Их взгляды на зубную бляшку и составляющие ее микроорганизмы менялись от гипотез о специфичности бляшки к предположениям об ее неспецифичности и
4 снова возвращались к теории о наличии специфических пародонтальных патогенов в бляшке. Изменения во взглядах на бляшку и образующие ее микроорганизмы влияют на стратегию профилактики заболеваний пародонта и контроля за ними. В последние годы некоторые исследователи-стоматологи стали рассматривать бляшку как биопленку. Такое изменение взгляда на бляшку является важной основой будущих усилий по профилактике и лечению. Данная статья освещает различные, менявшиеся с годами представления специалистов-стоматологов о бляшке, выдвигая на первый план современный взгляд на бляшку как на биопленку, и описывает разновидности терапии болезней пародонта. Несмотря на усилия специалистов-стоматологов, инфекции ротовой полости по-прежнему широко распространены. Среднестатистический взрослый американец имеет от 10 до 17 разрушенных, удаленных или запломбированных постоянных зубов. Большинство жителей США болели гингивитом, меньшая часть страдает умеренно выраженными или тяжелыми формами заболеваний пародонта (рис. 1).
6 Общепризнанно, что микрофлора ротовой полости является многообразной и наличие специфических бактерий во внутриротовой бляшке рассматривается как необходимая, но недостаточная причина возникновения заболевания. До конца не ясно, как именно микроорганизмы бляшки (рис. 2) вызывают заболевания ротовой полости. Компоненты зубной бляшки и входящие в нее микроорганизмы изучаются с помощью аналитического оборудования, и полученные результаты влияют на стратегию контроля и профилактику заболеваний зубов. За последние два десятилетия современные научные методы изменили взгляд на зубную бляшку, и сейчас многие ученые- стоматологи рассматривают ее как биопленку. Биопленка Биопленка это хорошо организованное, взаимодействующее сообщество микроорганизмов. Классическим примером биопленки может служить тонкое наслоение на скалах, находящихся посреди течения. Подобные бляшки образуются и в ротовой полости. В природе биопленки
8 распространены повсеместно. Они формируются в условиях текучести. Установлено, что свыше 95% существующих в природе бактерий находятся в биопленках. Иногда биопленки могут быть полезными, например, их применяют для обеззараживания отработанных и сточных вод. Тонкое наслоение, формирующееся на зубах, пример, знакомый большинству специалистов- стоматологов. Биопленки выстилают нефтепроводы, аквариумы, постоянные катетеры, внутренние имплантаты, контактные линзы и протезы (рис. 3). Биопленки могут оказаться смертоносными. Болезнь легионеров, унесшая жизни 29 человек в Филадельфии в 1976 г., в конечном счете оказалась связанной с бактериями биопленки в системе кондиционирования воздуха. Миллионы долларов ежегодно расходуются на работы по контролю за этими биопленками. Изменение взглядов на бляшку Национальный институт стоматологических и черепнолицевых исследований недавно проводил международную конференцию по микробной экологии. Эта встреча сосредоточила внимание на новом взгляде на бляшку как на биопленку. Конференция подчеркнула важность изменения мнения о зубной бляшке и ее роли в развитии заболеваний ротовой полости. Такая смена взглядов стоматологов на бляшки происходит не впервые, за последние 120 лет эти воззрения претерпели различные изменения. Период с 1880 по 1930 получил название золотого века микробиологии. За это время были дифференцированы возбудители многих важнейших системных инфекций. Исследователи также искали единственную специфическую причину заболеваний ротовой полости. Предполагая, что бляшка содержит специфический микроорганизм, вызывающий заболевания пародонта, ученые-стоматологи исследовали бляшки в поисках этого возбудителя. Используя доступные в то время методики (микроскопию влажных и окрашенных мазков), ученые идентифицировали различные группы потенциальных возбудителей заболеваний пародонта. У пациентов с заболеваниями пародонта были выделены амебы, спирохеты, веретенообразные бактерии и стрептококки, считавшиеся, таким образом, потенциальными возбудителями. Лечение болезней пародонта в то время различалось в зависимости от предполагаемых причин заболевания и включало красители, систематическое применение мышьяксодержащих антимикробных препаратов, внутримышечные инъекции препаратов ртути, а также вакцины е годы возвестили о новом взгляде на роль бляшки и ее микроорганизмов в этиологии заболеваний пародонта. Ученые-стоматологи предположили, что заболевания пародонта связаны с неким конституциональным дефектом индивидуума. Считалось, что механические раздражители, такие как камни и нависающие края реставраций, также играют важную роль в патогенезе заболеваний пародонта. На смену уверенности в наличии единственного микробного возбудителя заболеваний пародонта пришли теории неспецифичности бляшек. Гипотеза о неспецифичности бляшки предполагала, что в деструкции пародонта играет роль скорее вся бактериальная флора бляшки, чем специфические бактерии одного вида. Вся бляшка рассматривалась как патогенная. Кроме того, наличие бляшки означает отягощенное течение заболевания. Контроль за бляшками считался необходимым для ограничения производства веществ, раздражающих десны и приводящих к воспалению и разрушению пародонта. Идентификация специфических микроорганизмов была не важна, важен был строгий контроль за бляшками, и это стало центральным моментом в терапии болезней пародонта е отмечены возвращением к гипотезе о специфичности бляшки. Исследователи успешно показали возможность передачи заболеваний пародонта между хомяками. Электронная микроскопия подтвердила наличие спирохет в соединительной и эпителиальной тканях пациентов с острым язвенно- некротическим гингивитом в противоположность здоровым лицам контрольной группы. Допустив, что вызванные разными видами микробов бляшки отличаются друг от друга, ученые снова вернулись к поиску специфического микробного пародонтального возбудителя и лечения, нацеленного на причинный фактор. Новейшие методы микробиологических исследований, такие как микроскопия в затемненном поле, трансмиссионная электронная микроскопия, сканирующая электронная микроскопия, исследования ДНК и иммунологический анализ помогли в исследованиях.
10 С тех пор ученые продолжают поиски специфического этиологического агента с переменным успехом. Haffajee и Socransky подробно описали причины, затрудняющие точное указание специфических патологических агентов. Некоторые из этих трудностей относятся к процессу отбора микробиологических проб и их культивированию. Эти проблемы включают: получение образца из пародонтального кармана, трудности культивирования некоторых микроорганизмов и большое количество пародонтальных патогенных микроорганизмов, которые могут быть обнаружены в пародонтальном кармане и затем выращены. Забор проб еще более усложняется тем фактом, что в пародонтальном кармане содержатся не только патогенные, но и сапрофитные виды микрофлоры. Другая группа проблем в точном определении возбудителей болезней пародонта относится к самой природе этих заболеваний. Во- первых, патология пародонтита не одно, а группа различных заболеваний. Во-вторых, эти заболевания имеют периоды активности и «затишья», и активность заболевания варьирует в пределах организма. И, наконец, трудность в идентификации специфических возбудителей пародонтита связана с колебаниями индивидуальной реакции организма хозяина. Несмотря на эти трудности, нынешние исследователи по- прежнему согласны с тем, что заболевания пародонта являются инфекциями, вызванными специфическими патогенными микроорганизмами. Недавно было обращено внимание на Bacteroides forsythus, а также на P. gingivalis и A. actinomycetemcomitans как на первичных важнейших возбудителей большинства инфекций пародонта, явно связанных с другой подгруппой микроорганизмов (C. rectus, E. nodatum, F. nucleatum, P. intermedia/nigrescens, P. micros, S. intermedium и T. denticola) как с возможными болезнетворными микробами. Исследователи заняты разработкой и совершенствованием диагностических тестов для обнаружения возбудителя пародонтита и его лечения. Были предложены антибиотики общего действия, такие как амоксициллин, метронидазол, тетрациклин, доксициклин и аугментин. Было также представлено местное применение антимикробных средств: тетрациклиновых волокон, гелей метронидазола и миноциклина, тонких пластинок хлоргексидина и полимера доксициклина. Хотя эти подходы увеличили наши возможности справиться с заболеваниями пародонта, они все же не смогли обеспечить стабильный успех. Рассмотрение бляшки как биопленки обещает помочь в попытках эффективно лечить пародонтит. Бляшка как биопленка Раньше изучались бактерии, выращенные в колониях на чашках Петри в лабораториях. Более усложненная микроскопия, такая как однофокусный сканирующий лазер, позволила исследовать биопленки в их естественных состояниях. Микроорганизмы в биопленке ведут себя не так, как бактерии в культурной среде. Основные свойства биопленки: - Взаимодействующая общность разных типов микроорганизмов - Микроорганизмы собраны в микроколонии - Микроколонии окружены защитным матриксом - Внутри микроколоний различная среда - Микроорганизмы имеют примитивную систему связи - Микроорганизмы в биопленке устойчивы к антибиотикам, антимикробным средствам и реакции организма хозяина Наблюдаемые в микроскоп бактерии в биопленке распределены неравномерно. Они сгруппированы в микроколонии, окруженные обволакивающим межмикробным матриксом (рис. 5).
12 Матрикс пронизан каналами, по которым циркулируют питательные вещества, продукты жизнедеятельности, ферменты, метаболиты и кислород. Эти микроколонии имеют свои микросреды, отличающиеся уровнями рН, усваиваемостью питательных веществ, концентрациями кислорода (рис. 6). Бактерии в биопленке общаются между собой посредством химических раздражений (сигналов) (рис. 7). Эти химические раздражители вызывают выработку бактериями потенциально вредных белков и ферментов. Наши предшествующие попытки предвидеть и контролировать заболевания пародонта были основаны на свойствах бактерий, выращенных в лабораторных условиях. С пониманием сути биопленки было показано,
14 что существуют большие различия в поведении бактерий в лабораторной культуре и в их естественных экосистемах. К примеру, бактерия в биопленке вырабатывает такие вещества, которые она не продуцирует, будучи в культуре. Кроме того, матрикс, окружающий микроколонии, служит защитным барьером. Это помогает понять, почему антимикробные средства как общего действия, так и применяемые местно, не всегда дают успешные результаты, даже тогда, когда они нацелены на конкретный вид микроорганизмов. Это также помогает объяснить, почему механическое удаление бляшек и личная гигиена ротовой полости продолжают оставаться неотъемлемой составной частью лечения заболеваний пародонта. Биопленки могут быть удалены механическими средствами, однако они немедленно начинают восстанавливаться, поэтому поиск путей борьбы с биопленками продолжается. Новые рубежи Промышленные исследователи внедряют новые технологии борьбы с биопленками. Один из подходов предполагает вмешательство в обмен сигналами между бактериями таким образом, чтобы они не могли общаться между собой. Другой путь подражание природной защите, выработанной обитателям океана, например, китами и дельфинами, не накапливающими бактериальные биопленки. Исследователи-стоматологи также продолжают следовать по пути новых стратегий для препятствия развития биопленок в ротовой полости. Возможные стратегические направления для предотвращения развития биопленок в ротовой полости Регуляция питания - примесь питательных веществ, образующих основания (аргинин) - уменьшение циркуляции в зубодесневом желобке благодаря противовоспалительным средствам - ингибирование ключевых микробных ферментов Регулирование рН биопленки - сахарозаменители - антимикробные средства - фтористые соединения - стимуляция выработки оснований Регулирование окислительно- восстановительного потенциала - вещества-восстановители - вещества-окислители Изменение концентрации кислорода, рН, усваиваемости питательных веществ в бляшке показало возможность моделирования микрофлоры биопленки и может оказаться полезным. Например, пародонтальным патогенным микроорганизмам для роста необходим низкий окислительно- восстановительный потенциал. Показано, что добавление окислителя, такого как метиленовый синий, в пародонтальные карманы подавляет рост P. gingivalis. Поскольку увеличение циркуляции в зубодесневом желобке улучшает обеспечение питанием поддесневой биопленки, регулирование этой циркуляции может в будущем использоваться для контроля за поддесневой биопленкой. Использование противовоспалительных средств может не только помочь подавить разрушительные тенденции в организме хозяина, но и уменьшить поступление питательных веществ в биопленку в процессе циркуляции в зубодесневом желобке.
Презентация на тему Зубная бляшка, предмет презентации: Медицина. Этот материал содержит 10 слайдов. Красочные слайды и илюстрации помогут Вам заинтересовать свою аудиторию. Для просмотра воспользуйтесь проигрывателем, если материал оказался полезным для Вас - поделитесь им с друзьями с помощью социальных кнопок и добавьте наш сайт презентаций ThePresentation.ru в закладки!
Слайды и текст этой презентации

Выполнил: студент группы 204
Муругов Михаил Владимирович

Зубная бляшка— скопление бактерий в конгломерате протеинов и полисахаридов. Матрицу бляшки составляют вещества, попадающие на поверхность зубов со слюной, а также частично образующиеся метаболиты микроорганизмов.

Условия формирования зубной бляшки.
Зубная бляшка начинает формироваться уже через 1-2 ч после чистки зубов. Бляшкообразование начинается с взаимодействия кислых групп гликопротеинов слюны с ионами Са2+ зубной эмали, одновременно основные группы гликопротеинов реагируют с фосфатами гидроксиапатитов. В результате на поверхности зуба образуется тонкая плёнка — пелликула, а присутствие микробов, особенно кислотообразующих, стимулирует её образование.
Плёнка облегчает микробную колонизацию поверхности зуба и десневых карманов. Первыми там появляются стрептококки — S. sanguis и S. sativarius, а затем прочие представители аэробной и факультативно-анаэробной флоры. Жизнедеятельность микроорганизмов снижает окислительно-восстановительный потенциал, что создаёт условия для колонизации региона анаэробами— вейло-неллами, актиномицетами и фузобактериями.


Разновидности зубных бляшек.
Наддесневая бляшка
Поддесневая бляшка
Бляшки, образующиеся на поверхности зубов
Бляшки, образующиеся в межзубных щелях.

Значение зубной бляшки для возникновения кариеса.
Зубные бляшки имеют излюбленные места прикрепления, что в итоге определяет локализацию кариозного поражения. Наиболее восприимчивы к кариесу фиссуры и слепые ямки. На гладких поверхностях кариозные поражения возникают в области контактных поверхностей, корня.

Основной и самой главной причиной образования кариесогенной бляшки является частое употребление сахарозы, что сопровождается интенсивным размножением кислотообразующих бактерий. В условиях ограниченного поступления сахарозы рост бляшек не приводит к возникновению кариеса. Факторы, которые контролируют состав микроорганизмов в бляшках, получили название экологических детерминантов. Эти факторы могут быть разделены на несколько взаимосвязанных групп, взаимодействие которых и определяет возможность возникновения кариеса.

Факторы, влияющие на процесс образования зубной бляшки:
Реакция среды (уровень pH).
Характер питания.
Меры, предпринимаемые для гигиены полости рта.
Специфические и неспецифические факторы защиты.
Состав и количество ротовой жидкости.
Сопутствующие заболевания.

Роль процессов гликолиза в деминерализации зубной эмали.
Зрелый зубной налет в 1г содержит около 2,5 • 1011 бактерий. Основным источником энергопродукции бактерий зубного налета являются процессы анаэробного распада углеводов: молочнокислое, маслянокислое, пропионовокислое брожение. Лактат и другие органические кислоты, продуцируемые микробным налетом при утилизации углеводов пищи, и являются главными ''виновниками" ацидозных сдвигов не только в области зубного налета, но и в ротовой жидкости.
Зубной налет Прохорова Екатерина
№ слайда 2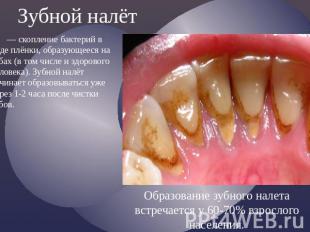
Зубной налёт — скопление бактерий в виде плёнки, образующееся на зубах (в том числе и здорового человека). Зубной налёт начинает образовываться уже через 1-2 часа после чистки зубов.
№ слайда 3
На образование и распределение зубного налета влияют: • количественный и качественный состав бактериальной микрофлоры полости рта; • скорость секреции и свойства слюны; • состояние десны и степень ее воспаления; • стадия прорезывания и функциональное состояние зуба; • анатомия и морфология поверхностей зуба; • качество пищи и количество потребляемых ферментируемых углеводов; • наличие навыков гигиены полости рта и использования фторидов и других средств профилактики; • активные движения языка, губ и челюстей во время жевания и речи.
№ слайда 4
Зубной налет может быть белого, зеленого и коричневого цвета. Зубной налет может быть белого, зеленого и коричневого цвета. Мягкий белый зубной налет, накапливается преимущественно в период покоя речевого и жевательного аппарата и при отсутствии надлежащей гигиены полости рта. Этот вид зубного налета может являться причиной запаха изо рта, неприятных вкусовых ощущений. Зеленый зубной налет, чаще наблюдаемый у детей и молодых пациентов. располагается тонким слоем преимущественно на губных поверхностях фронтальных зубов. Появление этого налета связано с жизнедеятельностью микроорганизмов, содержащих хлорофилл. Коричневый зубной налет чаще встречается у курильщиков, а его цвет зависит от никотина и интенсивности курения. Он с трудом поддается очищению с помощью зубных щеток и паст, поэтому для его удаления требуется обработка зубов жесткими щетками и специальными мелкодисперсными пастами.Коричневый зубной налет может встречаться и у некурящих, при наличии у них большого количества пломб из медной амальгамы, а также у лиц, работающих над изготовлением медных, латунных и бронзовых изделий.
№ слайда 5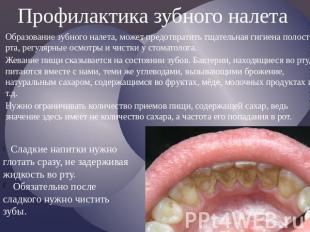
Профилактика зубного налета Образование зубного налета, может предотвратить тщательная гигиена полости рта, регулярные осмотры и чистки у стоматолога. Жевание пищи сказывается на состоянии зубов. Бактерии, находящиеся во рту, питаются вместе с нами, теми же углеводами, вызывающими брожение, натуральным сахаром, содержащимся во фруктах, мёде, молочных продуктах и т.д. Нужно ограничивать количество приемов пищи, содержащей сахар, ведь значение здесь имеет не количество сахара, а частота его попадания в рот.
№ слайда 6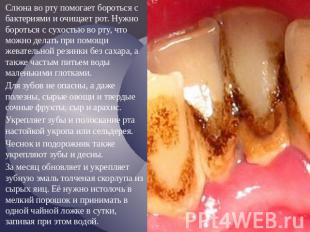
Слюна во рту помогает бороться с бактериями и очищает рот. Нужно бороться с сухостью во рту, что можно делать при помощи жевательной резинки без сахара, а также частым питьем воды маленькими глотками. Слюна во рту помогает бороться с бактериями и очищает рот. Нужно бороться с сухостью во рту, что можно делать при помощи жевательной резинки без сахара, а также частым питьем воды маленькими глотками. Для зубов не опасны, а даже полезны, сырые овощи и твердые сочные фрукты, сыр и арахис. Укрепляет зубы и полоскание рта настойкой укропа или сельдерея. Чеснок и подорожник также укрепляют зубы и десны. За месяц обновляет и укрепляет зубную эмаль толченая скорлупа из сырых яиц. Её нужно истолочь в мелкий порошок и принимать в одной чайной ложке в сутки, запивая при этом водой.
№ слайда 7
Удаление зубного налета: В состав препаратов, используемых для отбеливания зубов, входят: Перекись водорода. При проведении отбеливания перекись водорода проникает через органический матрикс эмали и дентина Карбамид пероксида. Обычно его применяют в 10-15 % концентрации. Как правило, отбеливатели на основе карбамида содержат карбопол, замедляющий выделение перекиси водорода. Перборат натрия. Препараты, содержащие этот отбеливатель, выпускают в виде геля или порошка. При отбеливании депульпированных зубов перборат натрия придает им блеск.
Читайте также:

