Антибиотики при лечении зубов после эндопротезирования
Опубликовано: 24.07.2024
При тяжелом протекании коксартроза, когда кости деформируются и появляются крупные остеофиты, пациентам рекомендуют хирургическое вмешательство. Без эндопротезирования сустава, по заверению ревматолога-ортопеда, человека ожидает инвалидность и полное обездвижение. В ряде случаев возможно и другое лечение артроза или остеоартроза даже третьей степени, однако многие все равно решаются на операцию, не до конца понимая, что ожидает их после.

Эндопротезирование сустава заставляет человека серьезно пересмотреть свой образ жизни
В чем риски операции?
Установка протеза требует удаления связок, стабилизирующих сустав. Поэтому после операции за его удержание в правильном положении будут отвечать только мышцы. Если они функционируют недостаточно, например, в силу недоразвитости и ненатренированности, к тому же пациент позволяет себе опасные резкие движения, это часто приводит к вывиху сустава.
Опасными после эндопротезирования являются даже такие простые движения:
- обычное сгибание ноги, например, во время сидения или подъем колена;
- разгибание – во время замаха при ударе по мячу;
- скрещивание ног внутрь, или приведение;
- отведение ноги в сторону;
- ротация вовнутрь или наружу (сведение и разведение ступней с прямыми ногами).
5 актуальных советов тем, кто прошел через протезирование при коксартрозе
- Избегайте сильных физических нагрузок, вплоть до длительной ходьбы – более получаса.
- Не поднимайте ничего тяжелого.
- Пользуйтесь рюкзаком, чтобы переносить вещи с места на место.
- Не берите в руку груз весом более 3 кг. Носить его лучше перед собой, прижав к груди.
- Не стойте очень долго. Всегда имейте с собой складной стульчик для отдыха.

После эндопротезирования нежелательно много ходить и стоять
8 табу для тех, у кого установлен эндопротез тазобедренного сустава
- Глубокие кресла. В них положение тела оказывается неблагоприятным для сустава, нагрузка далека от естественной и возможны осложнения.
- Скользкие поверхности. Вероятность травмирования на них возрастает в разы.
- Глубокие приседания. В отсутствии стабилизирующих связок мышцы могут не справиться с усиленной нагрузкой.
- Сидение на стуле по диагонали. Допустимы только естественные положения – по диагонали нагрузка на тело распределяется неравномерно, что очень опасно.
- Сидение со скрещенными ногами. Еще одно испытание для эндопротеза.
- Резкие повороты туловища. Чреваты механическими травмами.
- Подъем тяжести. Теперь об этом придется забыть насовсем.
- Опора на больную ногу. После эндопротезирования придется следить, чтобы вес тела распределялся равномерно. Стоять, опираясь на больную ногу, очень опасно.

Высокое кресло с подлокотниками – единственно возможный вариант для отдыха после установки эндопротеза
Как в домашних условиях пройти этап реабилитации после эндопротезирования? Советы человека, который живет с эндопротезами более десяти лет:
Как приспособиться в повседневной жизни
Предположим, вы легко преодолели послеоперационный период и вступили в обычную повседневную жизнь. Сложности будут подстерегать на каждом шагу, поэтому нужно на старте научиться их преодолевать.
- Вставание с кровати.
Высота кровати должна быть не меньше 50 см, а в идеале – на уровне стула. Вставать необходимо аккуратно. Сядьте, обопритесь на обе руки, аккуратно согните ноги и скрестите стопы. Одновременно поворачивайте таз и ноги над краем кровати. Вставайте только с помощью обеих рук.
Поднимаясь вверх, начинайте движение со здоровой ноги. Держитесь за перила и двигайтесь приставным шагом. Вниз – идите, начиная с больной ноги, тоже приставным шагом. В идеале необходима дополнительная опора на трость.
Во время уборки, готовки, работе в саду используйте средства домашней механизации, а также безопасные позы. Избегайте скользких половиков, плохо освещенных мест, неустойчивых стремянок. Садясь в автомобиль, сначала займите устойчивое положение сидя, а затем поставьте в салон обе ноги.
После лечения коксартроза путем эндопротезирования оптимальная физическая активность – ходьба на лыжах. Предпочитаете езду на велосипеде? Обзаведитесь моделью с «дамской рамой». И не забывайте о закаливании солнцем, воздухом и водой – лучшей профилактике осложнений.
Спать рекомендуют на здоровом боку, с подушкой между ног для стабилизации положения тела.

Пересмотрите свое отношение к домашним животным: самые крупные – часто становятся причиной травм
Как видите, эндопротезирование сустава накладывает ряд серьезных ограничений. При их игнорировании быстро наступают осложнения. В свою очередь, реабилитация после внутрисуставных инъекций «Нолтрекс», так же показанных при артрозе 3 степени, проходит значительно быстрее и гораздо менее болезненно за счет мягкого восстановления вязкости синовиальной жидкости.
Курс из нескольких инъекций позволяет вести полноценную жизнь в течение 9-18 месяцев, не задумываясь о том, как встать с кровати, с какой ноги начать подниматься по лестнице и кому отдать любимого домашнего питомца. Поинтересуйтесь такой возможностью у лечащего врача-ортопеда, прежде чем соглашаться на серьезную хирургическую операцию.
Бактерии ротовой полости посредством кровотока могут распространиться и в другие части организма. Ученые из Тайваня обнаружили, что в 10% случаев причиной инфекций после тотального эндопротезирования коленного сустава (ТЭКС) являются именно бактерии ротовой полости. Поэтому пациентам, которым предстоит операция ТЭКС, рекомендуют тщательнее следить за здоровьем полости рта. В последнем исследовании опубликованы результаты подтверждающие, что регулярное удаление зубного камня может снизить риск инфекций после ТЭКС.
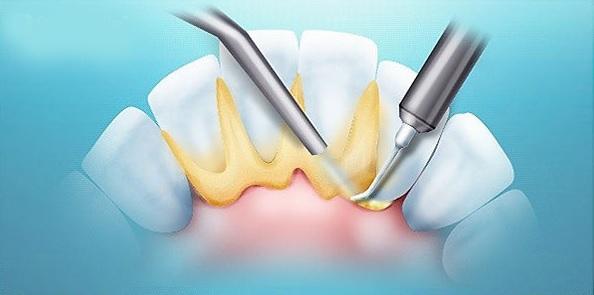
Операция ТЭКС рекомендована больным с остеоартритом на последней стадии. Она позволяет улучшить функционирование и снять боли в области колен. Однако в ряде случаев после операции у больных наблюдается инфекция в области установленного протеза коленного сустава. У 2% больных диагностируют такую инфекцию, которая считается наиболее вероятным осложнением после ТЭКС, приводящим к потери функциональности колена, повторной операции и повышению вероятности летального исхода.
Приблизительно в 10% случаев инфекции после ТЭКС вызваны бактериями ротовой полости, попадающими в кровоток. Это приводит к транзиторной бактериемии – временное присутствие в крови бактерий. Транзиторная бактериемия может возникать результате ряда стоматологических процедур: удаление зуба, зубного камня, а также как следствие ежедневной чистки зубов или пользования зубной нитью. Отмечается, что бактериемия чаще возникает у людей, которые плохо следят за гигиеной полости рта. В частности, одними из основных причин бактериемии, вызванной попаданием бактерий из ротовой полости, являются массивный зубной налет и воспаление десен.
Регулярные стоматологические процедуры по удалению зубного камня и налета проводят в большинстве клиник. Ученые из Национального университета Ченг Канга в г. Тайнань предположили, что гигиеническая чистка полости рта может снижать риск возникновения инфекций после ТЭКС. Исследователи провели сравнительный анализ, выявив взаимосвязь между регулярным посещением гигиениста для удаления зубного камня и вероятностью развития инфекции коленного сустава после ТЭКС. Для этого была проанализирована информация из исследовательской базы данных национальной страховой программы здравоохранения г. Тайнань, в которой содержаться данные о 99% населения страны.
Ученые проанализировали больничные карты 1291 больных, которым была проведена операция ТЭКС в период с 1999-2002 годы, и которые затем нуждались в повторной операции в течение 5 лет после первой, что было вызвано инфекцией в области протеза коленного сустава. Далее они сравнили их с картами участников контрольной группы, в которую вошли больные такого же пола и возраста, перенесшие операцию ТЭКС без последствий в виде инфекции.
Было выявлено, что больные первой группы реже посещали стоматолога для удаления зубного камня за 3 года до того, как им была проведена операция по замене эндопротеза на новый. Среди участников данной группы, 73,1% людей в течение указанного срока ни разу не посещали стоматологическую клинику для осмотра состояния зубов и гигиенических процедур. В контрольной группе этот показатель составил 67,8%. В первой группе только 7,1% участников с диагностированной инфекцией коленного сустава регулярно проходили процедуру по очистке зубов от камня. В контрольной группе этот показатель равен 10%.
В результате статистического анализа было обнаружено, что у пациентов, проходивших процедуру по удалению зубного камня от 1 до 4 раз в течение вышеуказанного 3-летнего периода, риск возникновения инфекции в области протеза коленного сустава на 16% ниже по сравнению с пациентами, не обращавшимися к стоматологу для проведения этих гигиенических процедур. У пациентов, посетивших гигиениста от 5 до 6 раз за вышеуказанный период, риск появления инфекции ниже на 31%. Основываясь на данных результатах, ученые пришли к выводу, что регулярное удаление зубного камня может снизить риск инфекции в области протеза коленного сустава в результате ТЭКС, поскольку эти процедуры улучшают здоровье полости рта и уменьшают вероятность развития транзиторной бактериемии, вызванной бактериями ротовой полости. Ученые подчеркивают, что для подтверждения этой взаимосвязи требуются дополнительные исследования.
Бактерии ротовой полости посредством кровотока могут распространиться и в другие части организма. Ученые из Тайваня обнаружили, что в 10% случаев причиной инфекций после тотального эндопротезирования коленного сустава (ТЭКС) являются именно бактерии ротовой полости. Поэтому пациентам, которым предстоит операция ТЭКС, рекомендуют тщательнее следить за здоровьем полости рта. В последнем исследовании опубликованы результаты подтверждающие, что регулярное удаление зубного камня может снизить риск инфекций после ТЭКС.

Операция ТЭКС рекомендована больным с остеоартритом на последней стадии. Она позволяет улучшить функционирование и снять боли в области колен. Однако в ряде случаев после операции у больных наблюдается инфекция в области установленного протеза коленного сустава. У 2% больных диагностируют такую инфекцию, которая считается наиболее вероятным осложнением после ТЭКС, приводящим к потери функциональности колена, повторной операции и повышению вероятности летального исхода.
Приблизительно в 10% случаев инфекции после ТЭКС вызваны бактериями ротовой полости, попадающими в кровоток. Это приводит к транзиторной бактериемии – временное присутствие в крови бактерий. Транзиторная бактериемия может возникать результате ряда стоматологических процедур: удаление зуба, зубного камня, а также как следствие ежедневной чистки зубов или пользования зубной нитью. Отмечается, что бактериемия чаще возникает у людей, которые плохо следят за гигиеной полости рта. В частности, одними из основных причин бактериемии, вызванной попаданием бактерий из ротовой полости, являются массивный зубной налет и воспаление десен.
Регулярные стоматологические процедуры по удалению зубного камня и налета проводят в большинстве клиник. Ученые из Национального университета Ченг Канга в г. Тайнань предположили, что гигиеническая чистка полости рта может снижать риск возникновения инфекций после ТЭКС. Исследователи провели сравнительный анализ, выявив взаимосвязь между регулярным посещением гигиениста для удаления зубного камня и вероятностью развития инфекции коленного сустава после ТЭКС. Для этого была проанализирована информация из исследовательской базы данных национальной страховой программы здравоохранения г. Тайнань, в которой содержаться данные о 99% населения страны.
Ученые проанализировали больничные карты 1291 больных, которым была проведена операция ТЭКС в период с 1999-2002 годы, и которые затем нуждались в повторной операции в течение 5 лет после первой, что было вызвано инфекцией в области протеза коленного сустава. Далее они сравнили их с картами участников контрольной группы, в которую вошли больные такого же пола и возраста, перенесшие операцию ТЭКС без последствий в виде инфекции.
Было выявлено, что больные первой группы реже посещали стоматолога для удаления зубного камня за 3 года до того, как им была проведена операция по замене эндопротеза на новый. Среди участников данной группы, 73,1% людей в течение указанного срока ни разу не посещали стоматологическую клинику для осмотра состояния зубов и гигиенических процедур. В контрольной группе этот показатель составил 67,8%. В первой группе только 7,1% участников с диагностированной инфекцией коленного сустава регулярно проходили процедуру по очистке зубов от камня. В контрольной группе этот показатель равен 10%.
В результате статистического анализа было обнаружено, что у пациентов, проходивших процедуру по удалению зубного камня от 1 до 4 раз в течение вышеуказанного 3-летнего периода, риск возникновения инфекции в области протеза коленного сустава на 16% ниже по сравнению с пациентами, не обращавшимися к стоматологу для проведения этих гигиенических процедур. У пациентов, посетивших гигиениста от 5 до 6 раз за вышеуказанный период, риск появления инфекции ниже на 31%. Основываясь на данных результатах, ученые пришли к выводу, что регулярное удаление зубного камня может снизить риск инфекции в области протеза коленного сустава в результате ТЭКС, поскольку эти процедуры улучшают здоровье полости рта и уменьшают вероятность развития транзиторной бактериемии, вызванной бактериями ротовой полости. Ученые подчеркивают, что для подтверждения этой взаимосвязи требуются дополнительные исследования.
Полная замена суставов от середины 60-х лет прошлого столетия стала самой популярной ортопедической операцией и является одним из самых успешных методов лечения целого ряда заболеваний, используемых ортопедами. Инфицирование тканей в области эндопротеза в связи со своими разрушительными последствиями представляет собой серьезную проблему. Несмотря на всевозможные профилактические меры при увеличении числа имплантаций, увеличивается и число инфекционных осложнений.
В 1969 году сообщалось о 9% появления инфекционных осложнений при заменах тазобедренного сустава. Благодаря современному подходу к операции сегодня частота возникновения глубокой инфекции снизилась до 1-2 % при заменах тазобедренного и коленного суставов.
Тем не менее, в случае ревизионной (повторной) операции ТБС появление воспалительных осложнений увеличивается на 4-11,8 %. Это связано со сложностью и объемом вмешательства, необходимостью использования костных лоскутов, ревизионного имплантата и наличием скрытой инфекции при реимплантации по причине асептической нестабильности.
Пациентам, перенесшим несколько операций по эндопротезированию, может грозить гематогенный перенос инфекции с пораженного протеза на здоровый в случае, если инфекция не будет вылечена как можно быстрее.
Подобная ситуация встречается не так уж и часто, но указывает на то, что инфекции искусственного сустава у пациентов с более, чем одним протезом, должны лечиться быстро и радикально.


Факторы риска
Риск возникновения инфекционных осложнений после операции замены тазобедренного сустава зависит от многих факторов. Влияние оказывают как системные, так и локальные причины. Высокий риск инфекции наблюдается у пациентов, имеющих в анамнезе септический артрит сустава или рожистое воспаление нижней конечности в случае эндопротезирования коленного сустава. Вследствие очень высокого риска гематогенной инфекции хронический остеомиелит является относительным противопоказанием к операции.
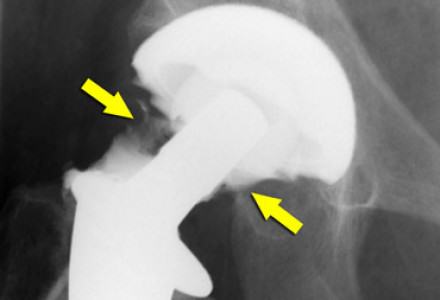
К системным факторам относятся прежде всего характер питания, как недоедание, так и избыточный вес, хронические дефекты иммунитета, алкоголизм, состояние после пересадки почек, диабет, повторные инфекции мочеполовой системы, опухоли, лечение иммуносупрессантами и кортикоидами.
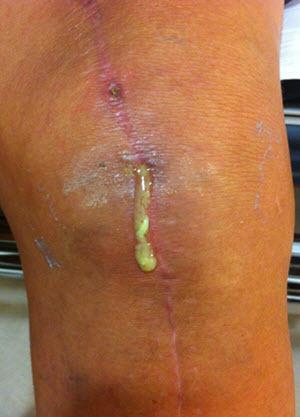
На местном уровне большое влияние имеет количество предшествующих операций на данном суставе. Менее важным фактором является способ проведения операции с учетом лишения тканей жизнеспособности, продолжительность операции, использованный тип протеза и качество шва.
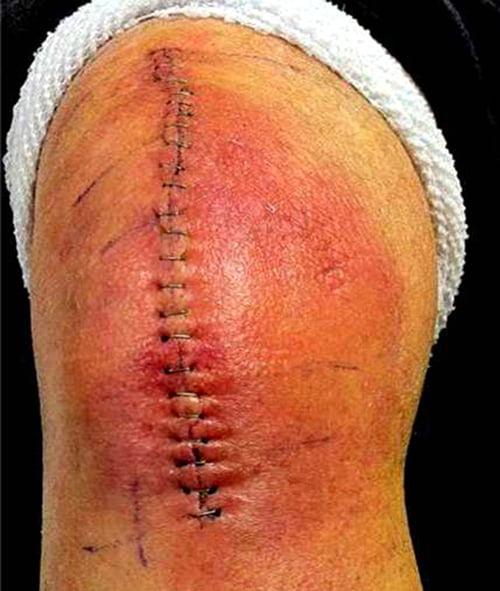
Нельзя забывать и о типе операционной, используемой воздухотехнике и соблюдении санитарных правил. В послеоперационном периоде играют роль медленное заживление раны, гематома, дегисценция (расхождение краев раны), поверхностная инфекция раны. В группе риска находятся пациенты с ревматоидным артритом. Механизм, объясняющий повышенную частоту возникновения инфекционных осложнений при хроническом артрите описан неточно. Стандартной частью предоперационной подготовки у больных ревматоидным артритом должна быть отмена метотрексата за несколько недель перед плановой операцией и изменение лекарственной поддержки после консультации с ревматологом.
Классификация глубоких инфекций
- Тип I. Ранняя острая инфекция возникает в первом, максимально во втором месяце после операции. Вызывается очень вирулентными штаммами. Состояние острое. Часто возникают системные признаки.
Первым признаком является повышение температуры тела в вечернее время, позже постоянная не очень высокая температура.

Местные признаки — покраснение, отек, припухлость, повышенная температура и выраженная болезненность. Может быть гнойное отделение из раны и/или из полости сустава.
- Тип II. Поздняя скрытая хроническая инфекция возникает вследствие заражения мало вирулентными микроорганизмами в ходе операции. Из-за мало вирулентности симптомы инфекции проявляются постепенно. Обычно спустя 6-12 месяцев обнаруживается ограничение подвижности и болезненность. Местно ничего не обнаруживается, поэтому инфекция часто ошибочно диагностируется и безуспешно лечится как асептическая нестабильность эндопротеза.
- Тип III. Поздний гематогенный эффект вызван инфекцией до того момента здорового протеза сустава. Обычно возникает через 2 года и больше после операции. Возбудитель проникает в здоровый сустав через кровь. В большинстве случаев после повышения температуры тела возникает ограничение функции сустава, боль, локальное покраснение, припухание и местное повышение температуры.
Согласно данной классификации разделяются и профилактические мероприятия. Возникновение острой и скрытой инфекции напрямую зависит от операционного вмешательства. Однако гематогенная инфекция уже никак не связана с операцией, поэтому в профилактике следует придерживаться совершенно других мер.
Профилактика поздних гематогенных инфекций
С течением времени достигается состояние равновесия, пациент сживается с имплантатом, поэтому такое серьезное осложнение, как поздняя гематогенная инфекция является для пациента шоком. Система профилактики подобных осложнений на данный момент не так хорошо проработана, как, например, в кардиологии у пациентов с искусственными клапанами. Профилактический прием антибиотиков сопряжен с большими рисками. Речь не идет только о финансовой стороне вопроса, но, главным образом, о возникновении резистентных штаммов бактерий, аллергических реакций или дополнительных побочных эффектов.
Стоматология
Самой большой проблемой является сложность выявления зависимости между бактериями и глубокой инфекцией аллопластики. В случае инфекции Streptococcus viridans или пептострептококками связь с ротовой полостью была статистически подтверждена. Об инфекциях, вызванных Staphylococcus aureus нельзя однозначно сказать, что они вызваны микрофлорой ротовой полости.
Бактерии возникают не только при рутинных стоматологических процедурах, но и в случае инфекций ротовой полости как таковых, поэтому нельзя пренебрегать гигиеной полости рта.
Антибиотикопрофилактика при стоматологических процедурах обычно не используется у всех пациентов с протезами суставов, но требуется при вмешательствах, где есть риск бактериемий, как например, удаление зубов, хирургические операции десен, хирургическое удаление задержавшихся молочных зубов, установка зубных имплантатов, мероприятия в апикальном пространстве зуба, установка ортодонтических систем, местная интралигаментарная анестезия, чистка зубов и имплантатов с предполагающимся кровотечением.
Гинекология
Гинекологические и акушерские операции относятся к классу операций по степени бактериальной контаминации с риском септическо-воспалительных осложнений 10-40%. Гинекологические процедуры с риском бактериемии — это абдоминальная, вагинальная и лапароскопическая гистерэктомия (удаление матки), онкологические операции, контаминированные вагинальной флорой, операции по реконструкции, операции дефектов тазового дна, связанных с недержанием мочи, использование ксенотрансплантатов. Из акушерских операций в группе риска, прежде всего, кесарево сечение.

Урология
В целом, можно сказать, что антибиотикопрофилактика не показана всем урологическим больным с заменой сустава, а только узкой, ясно охарактеризованной группе лиц, и у относительно малого количества процедур и ситуаций, при которых риск гематогенной инфекции значительно повышен.
К урологическим процедурам с риском бактериемии относятся операция простаты (полостная и эндоскопическая), операция опухоли мочевого пузыря (полостная и эндоскопическая), операции мочевых камней (полостные и эндоскопические), экстракорпоральная литотрипсия (дробление камней без разрушения кожи) и биопсия простаты. Бывают и ситуации в урогенитальном тракте, сопряженные с высоким риском бактериальной колонизации. Наиболее часто встречается мочевой катетер или интермиттирующая (периодическая) катетеризация, стент уретры, задержка мочи, инфекция мочевого тракта или воспаление простаты.
Общая хирургия
В настоящее время общая хирургия имеет широкий спектр значительно отличающихся острых и хронических состояний. Необходимость профилактического приема антибиотиков у пациентов с искусственным клапаном сердца широко известна, однако такие пациенты встречаются нечасто. Напротив, пациенты с заменой сустава, чаще тазобедренного или коленного, попадают в отделения общей хирургии практически ежедневно.
Знания о назначении антибиотикопрофилактики этой группе людей и о возможных рисках поздней гематогенной инфекции иплантата среди хирургов достаточно малы. В отличие от инвазивных стоматологических и урологических операций риск бактериемии при операциях на пищеварительном тракте ниже.
В области общей хирургии профилактическое назначение антибиотиков, помимо ситуаций, где терапия антибиотиками очевидна, показано в случаях развернутой формы острого аппендицита, перипроктального абсцесса, инвазивных эндоскопических операциях на толстом кишечнике, флегмонах и абсцессах мягких тканей и при хирургическом лечении трофических язв нижних конечностей и ампутации конечностей.
Пирсинг
В настоящее время уже встречаются пациенты, которые после эндопротезирования решаются на такие инвазивные процедуры, как пирсинг или татуировки, в том числе и в опасной области гениталий. В таких случаях рекомендуется такой же прием, как и в случае профилактики эндокардита или у пациентов с иплантатом сустава в группе риска. Необходимо не только принимать антибиотики перед процедурой, но и тщательно лечить гнойные осложнения.
Выбор антибиотика
При выборе необходимо исходить из наличия наиболее частых возбудителей инфекционных осложнений эндопротеза сустава с учетом локализации и нормальной микрофлоры области, которая подвержена риску с точки зрения возможной бактериемии.

Учитывая то, что предпочтительный способ приема per os, препарат должен иметь высокую биодоступность, стабильный уровень в сыворотке крови, дальнейшие фармакокинетические характеристики, важные с точки зрения профилактики инфекции. Препарат для профилактического приема должен быть минимально токсичным.
Рекомендуется принимать перорально амоксициллин 2 г (или цефалексин) за час до операции или клиндамицин 600 мг per os, инравенозно ампициллин 2 г или цефазолин 1 г за полчаса до операции. В случае аллергии на пенициллиновый ряд — клиндамицин 600 мг за полчаса до операции.
Заключение
Необходимо подчеркнуть, что задача врача — не навредить пациенту. Мы должны иметь в виду, что не использование профилактического приема антибиотиков перед рискованной операцией может оказать значительное влияние на дальнейшую жизнь пациента. Лечение гематогенной инфекции подразумевает повторные реоперации, назначение высоких доз антибиотиков и, не в последнюю очередь, долговременную госпитализацию с вероятностью заразиться резистентными, тяжело излечимыми штаммами бактерий, и все это с неоднозначным результатом.
Антибиотикопрофилактика, несомненно, довольно дорога, но инфекционные осложнения эндопротеза являются настолько серьезными, что на этом нельзя экономить. Применение антибиотиков в этом случае, однако, должно имеет рациональный подход, нельзя использовать антибиотики долгое время после операции только для того, чтобы чувствовать себя спокойно. Такой подход, согласно цитируемым статьям, не только не снижает частоту инфекционных осложнений, но и ведет к возникновению и распространению резистентных бактериальных штаммов, а также к давлению со стороны руководства в виде уменьшения финансирования антибиотикопрофилактики и лечения в связи с повышением расходов на антибиотики.
Лечение пациента с помощью эндопротезирования сустава не заканчивается снятием швов. Необходимо относиться ответственно к обеспечению как можно более лучшего и долгого функционирования имплантата. Профилактика инфекционных осложнений, несомненно, рассматривается врачами разных специализаций, конкретный специалист должен всегда ответственно подходить к оценке ситуации пациента. Большую помощь оказывает знающий и коммуникативный пациент. Антибиотикопрофилактика поздней гематогенной инфекции не показана по умолчанию всем пациентам с аллопластикой, а только узкой, определенной группе людей с высоким риском. Тем не менее, у таких пациентов профилактический прием антибиотиков с точки зрения современной медицины необходим.
Зубная имплантация становится все более востребованной стоматологической технологией в России. Однако наряду с неоспоримыми достоинствами она несет в себе и риск отторжения искусственного корня. Осложнения после имплантации могут возникать по разным причинам: из-за обширности операционной раны, врачебных ошибок, неправильного ухода за имплантом пациента и пр. Чтобы избежать их и свести риск отторжения импланта к минимуму, пациентам в постимплантационный период назначаются препараты различного фармакологического действия.

Содержание
Препараты после имплантации зубов
Особенности процесса вживления зубных имплантатов решающим образом сказываются на их функциональности и сроке службы. Основная задача в этот период – избежать осложнений, могущих привести к отторжению искусственного корня. Препараты после имплантации зубов назначаются с целью снизить риск этих осложнений, а также максимально избавить пациента от дискомфорта, которым может сопровождаться эксплуатация восстановленных зубов.
Риски постимплантационного периода
Интеграция зубного имплантата – сложный биохимический процесс, в котором участвует множество систем и клеток. Наращивание костной ткани идет со стороны окружающей имплант костной ткани. «Живая» кость как бы тянется своими клетками к искусственному корню и, достигнув его поверхности, прикрепляется к нему. Если в это время имплант начинает двигаться, образовавшиеся связи разрываются, и приживление начинается сначала.
Большую опасность для интеграции представляют находящиеся в ротовой полости патогенные микроорганизмы. Они проникают через швы операционные раны и место контакта слизистой десны с шейкой импланта, и возбуждают инфекцию. Последствием этого может стать пара- или периимплантит.
Справка. Параимплантит — это воспалительный процесс в зоне шейки импланта. При периимплантите деструктивный процесс распространяется на всю поверхность искусственного корня, вызывая некроз и потерю окружающей имплант костной ткани. При отсутствии своевременного лечения периимплантит приводит к самому опасному осложнению – отторжению титанового стержня.

Основными факторами риска для остеоинтеграции являются:
- микродвижения импланта (могут возникать как вследствие неправильного изготовления протеза, так и приема слишком твердой пищи).
- наличие патогенной флоры в ротовой полости из-за неправильного ухода за ней;
- воспалительные процессы в периодонте (гингивит, пародонтит и пр.).
Цель назначения антибиотиков
Антибиотики назначаются для предотвращения осложнений во время постимплантационного периода. Их задача:
- предотвратить постхирургические воспалительные процессы;
- снизить риск распространения имеющихся острых и хронических инфекций со слизистой оболочки на имплантат;
- увеличить скорость и качество остеоинтеграции.
В каких случаях назначается курс антибиотиков?
Основанием для антибиотикотерапии является постимплантационная клиническая картина. Учитывается также анамнез (наличие противопоказаний к тем или иным антибиотикам) и общее состояние здоровья пациента. О необходимости назначения антибиотиков говорят следующие факторы.
- Высокая травматичность операции. Под этим понимается обширность операционной зоны, использование протокола операции с отслоением лоскута, совмещение имплантации с остеопластикой и аугментацией, использование латеральных (устанавливаемых сбоку десны) имплантов и другие случаи, объективно увеличивающие травматичность хирургического вмешательства.
- Одномоментная имплантация (в лунку удаленного зуба).
- Немедленная нагрузка на имплант (установка протезной конструкции сразу после имплантации).
- Наличие пародонтита и других воспалительных процессов в ротовой полости.
- Хронические болезни носоглотки.
- Непредвиденные сложности во время операции.
- Установка одновременно нескольких имплантов.
- Наличие у пациента системных заболеваний (сахарный диабет, хронические и острые инфекции, иммунодефицит, нарушения кроветворения и остеогенеза и пр.).
Основные антибиотики, назначаемые после имплантации
Аугментин. Активные компоненты – амоксициллина тригидрат и клавулановая кислота. Выпускается в форме порошка для приготовления суспензии. Благодаря клавулановой кислоте эффективен против резистентных микроорганизмов.
Метронидазол. Один из наиболее часто применяемых препаратов при заболеваниях ротовой полости. В стоматологии используются как системные формы (таблетки), и так и местные – в виде крема или геля, наносящегося на операционную рану и место воспаления.
Цифран СТ. Действующий компонент – ципрофлоксацин гидрохлорида. Применяется при инфекциях в ротовой полости, поражении костей и мягких тканей.
Линкомицин. Активное вещество – линкомицина гидрохлорид. Хорошо проникает в кость, является эффективным средством для лечения периостита и остеомиелита. Успешно справляется с гнойными воспалениями полости рта.
Амоксиклав. В качестве активных компонентов содержит амоксициллин и клавулановую кислоту. Препарат мало подвержен разрушению ферментами бактерий, что делает его эффективным для лечения многих болезней, в том числе и инфекций ротовой полости.
Флемоксин (Флемоксин Солютаб). Действующий компонент – амоксициллин, обладающий широким спектром действия в отношении инфекций любой локализации, в том числе и в ротовой полости. Применяется в частности для снятия риска септического эндокардита после экстирпации зубов.
В большинстве случаев препараты назначаются перорально, но возможно совмещение системных и местных форм. Короткий курс (3-7 дней) считается оптимальным. При отягощающих факторах приём может продлеваться до 2-х недель. Первые результаты лечения проявляются обычно через 3-4 дня.
Как правило, прием лекарств начинается сразу после операции, но иногда для усиления эффекта и профилактического действия – за 1-2 дня до имплантации.
Препараты не антибактериального действия
Кроме антибиотиков в зависимости от клинической ситуации могут быть назначены и средства другого фармакологического действия:
- обезболивающие – если пациент испытывает значительную боль (хорошей эффективностью против зубных болей обладает кетанов);
- антигистаминные препараты – для снятия аллергических реакций (диазолин, супрастин);
- гормональные – при тяжелых воспалениях, для снятия отечности (дексаметазон);
- корректоры микроциркуляции и ангиопротекторы – для улучшения тканевого и костного метаболизма в зоне раны (солкосерил);
- витаминно-минеральные комплексы.
После операций в ротовой полости, особенно при наличии заболеваний пародонта, показано применение ополаскивателей в виде растворов, содержащих хлоргексидин, листерин, сангвинарин. Они не только оказывают обеззараживающее и противовоспалительное действие, но и препятствуют отложению зубного камня. В частности, после имплантации рекомендуется ополаскивать рот средством «Корсодил», содержащим хлоргексидин, касторовое масло и биглюконат.
Имплантация зубов – операция достаточно сложная как для пациента, так и для врача. К сожалению, сегодня все чаще пациенты сталкиваются с такой проблемой, как периимплантит или воспаление тканей вокруг установленного импланта. Во многом это заболевание связано с тем, что непосредственно в лунку вместе с имплантом попадают бактерии. Развиться такой патологический процесс может как непосредственно после вживления конструкции, так и через несколько лет после установки. Но именно первые месяцы после операции считаются наиболее критичными.
- Когда применяются?
- Показания
- Эффективность
- Правила приёма
Антибиотики при имплантации могут назначаться как до, так и после установки имплантов – зависит от клинической картины. Их применение позволяет значительно снизить риск развития воспалительных процессов и уменьшить вероятность осложнений после имплантации, в числе которых – отторжение установленных конструкций.
На операции по установке имплантов приобретение новой улыбки не заканчивается. Чтобы период реабилитации прошел как можно более успешно, без воспаления тканей, и имплантат благополучно прижился, врачи обязательно назначают прием лекарственных средств, в числе которых – антибактериальные препараты.
Когда нужны антибиотики при имплантации зубов?
Современные исследования доказывают, что одна из причин развития периимплантита 1 – нарушение микрофлоры полости рта. То есть «плохих» бактерий становится много по сравнению с полезными – это анаэробные палочки, стрептококки и другие кокки. Кроме того, играет большую роль непрофессиональная установка имплантов, либо выбор неправильных конструкций. К примеру, врач при установке может допустить соприкосновение имплантов, которые находятся в стерильной упаковке, с губами или языком пациента, то есть со слюной, где обитает множество болезнетворных бактерий.
Если речь идет об этапе приживления, то при недостаточной гигиене полости рта со стороны пациента, при наличии общих проблем с организмом (особенно вирусные и бактериальные инфекции полости рта или носа, в том числе в хроническом компенсированном виде) также велик риск развития воспалительных процессов.
Показания к антибиотикотерапии:
- плохая исходная гигиена полости рта,
- затрудненный уход за имплантами и коронками после их установки,
- одномоментная имплантация, при которой протезы устанавливаются сразу,
- установка имплантов на фоне пародонтита, пародонтоза или остеомиелита,
- вживление имплантов одновременно с удалением корней зубов,
- множественная установка имплантов,
- хронические заболевания носоглотки,
- сниженный иммунный статус пациента,
- операция по наращиванию костной ткани совместно с имплантацией.
Эффективность антибиотиков при имплантации зубов
На практике доказано, что пациенты, которые не принимают антибиотики ни на одном из этапов имплантации, находятся в «высокой» группе риска развития воспалительных процессов полости рта. И даже у пациентов, в полости рта которых поддерживается «нормальный» баланс микрофлоры, есть риск возникновения осложнений после операции, ведь на благоприятный исход влияет буквально каждая мелочь: состояние здоровья и всей полости рта, профессионализм и добросовестность лечащего врача, модель используемого импланта.

«Мы обязательно назначаем пациентам не только антибиотики, но также обезболивающие и антигистаминные препараты. Они принимаются в комплексе для снятия отеков, уменьшения воспаления, более быстрой реабилитации организма в целом. Мы очень часто проводим комплексное восстановление зубов на фоне воспалительных процессов тканей пародонта, поэтому антибиотикотерапия находится в числе обязательных процедур после имплантации зубов».
Двусоставные импланты для отсроченной нагрузки протезом, как правило, имеют пористое покрытие. С одной стороны, оно обеспечивает лучшую остеоинтеграцию конструкции в костной ткани. С другой стороны, именно шероховатая внешняя поверхность является местом скопления бактерий, которые приводят к развитию периимплантита. В большинстве ситуаций это актуально уже после приживления имплантов, поскольку со временем костная ткань немного проседает (это физиологичный процесс, который считается нормой) и верхушка импланта оголяется. Но в первые месяцы после установки на имплантах также могут скапливаться бактерии. Например, если конструкция находится немного над десной (при неправильной установке или некорректном выборе модели), а также в случае отсутствия герметичности соединения «имплант-абатмент».

Низкий риск развития воспалений тканей пародонта на фоне приема антибиотиков возникает в следующих случаях:
- при выборе двусоставных имплантов с противомикробным покрытием в области верхушки и при использовании абатментов с аналогичным гладким противомикробным покрытием,
- при выборе методов имплантации, при которых используются цельные односоставные импланты с гладким телом или шейкой, которая остается над десной. Кроме того, такие импланты фиксируются в более глубоких отделах кости, которые не подвергаются воспалительным процессам, поэтому риск периимплантита (особенно при приеме антибиотиков) заметно снижается.
Правила приема препаратов
Каждому пациенту назначается определенный антибактериальный препарат в зависимости от исходной клинической картины – до операции, только после, либо и до и после.
Мы намеренно не приводим список антибактериальных препаратов, которые могут быть назначены после имплантации зубов, поскольку существует практика, когда пациенты самостоятельно назначают себе лечение, руководствуясь рекомендациями не лечащего врача, а исключительно публикациями в сети интернет.
Важно помнить о том, что существуют определенные схемы приема препаратов, которых нужно строго придерживаться. Пациенту необходимо соблюдать следующие рекомендации:
- принимать антибиотики только по назначению врача в соответствии с назначенной дозировкой,
- соблюдать особенности приема: интервальность, до еды или одновременно с пищей,
- соблюдать длительность: антибиотики назначаются только курсом. Как правило, это 7-10 дней. Они имеют свойство накапливаться в организме, поэтому сокращать длительность приема не стоит – препараты окажутся попросту не эффективными,
- следите за рационом: во время антибиотикотерапии (что особенно актуально после установки имплантов) следует увеличить количество потребляемой воды (обычная вода, либо морсы без добавления сахара) до 2-х литров (если нет склонности к отекам), нужно исключить «тяжелую» пищу, консервацию,
- исключите прием алкоголя, минимизируйте курение,
- приобретайте оригинальные препараты, а не их аналоги. В составе первых – дополнительные элементы, которые усиливают действие основного вещества. Кроме того, согласно исследованиям 2 , аналоги на 30-40% менее эффективны.
При необходимости в клинике «Smile-at-Once» назначаются анализы на микрофлору полости рта (особенно в сложных клинических случаях, при наличии острого пародонтита или пародонтоза). Это позволяет подобрать препарат, который наиболее эффективно справится с определенным типом болезнетворных бактерий.
В любом случае профилактическая поддержка лечебными препаратами просто необходима, особенно если пациент заботится о своем здоровье и хочет получить красивую улыбку на долгие годы.
1 По данным исследований, результаты которых размещены на официальном сайте Международного фонда имплантологов (IF).
2 Согласно исследованиями «НИИ aнтимикробной xимиотерапии» Смоленской медицинской академии.
Читайте также:

