Болезни десен и пародонта периодонта
Опубликовано: 23.04.2024
Пародонт включает в себя ткани, окружающие зуб: десну, периодонт, альвеолярную кость, а также цемент зуба. Выделяют морфо-функциональный комплекс «зубодесневой сегмент». В Международной классификации стоматологических заболеваний, а также в Международной и Российской анатомической номенклатуре анатомических терминов (2003), термин «пародонт» отсутствует, вместо него употребляется термин «периодонт». В связи с этим, вместо термина «пародонтит» в зарубежной литературе применяют термин «периодонтит».
Классификация. Согласно Международной классификации выделяют следующие болезни десен и пародонта (периодонта): заболевания десен; пародонтит; пороки развития и приобретенные дефекты десен и пародонта; опухолеподобные, предопухолевые поражения и опухоли.
Отечественная классификация включает клинико-морфологические формы: гингивит; пародонтит; пародонтоз; десмодонтоз (прогрессирующий пародонтолиз); пародонтомы (эпулисы - опухолеподобные поражения десен и пародонта); предопухолевые поражения и опухоли.
Этиология воспалительных заболеваний десен и пародонта связана с факультативной микрофлорой рта, основой зубного налета, колонизирующей поверхность зубов — 12 видов бактерий из более, чем 500, изолированных из зубодесневой борозды (Porphyromonas gingivalis, Actinobacillus actinomycetemcomitans, Bacteroides forsythus, Prevotella intermedia, Treponema denticola и др.).
Патогенез остается не ясным. Сосудистая, неврогенная, аутоиммунная и другие теории патогенеза не раскрывают всех особенностей их развития. Принято выделять местные и общие факторы патогенеза.
Общие факторы: пубертатный период и беременность (периоды гормональной перестройки организма); заболевания с нарушениями кровообращения и микроциркуляции (артериальная гипертензия, атеросклероз, ревматические болезни, сахарный диабет, болезнь Иценко-Кушинга, гипо- и гипертиреоз и т.д.); заболевания органов пищеварения (язвенная болезнь, хронический гепатит и др.), авитаминозы, некоторые инфекционные болезни и болезни кроветворных органов. Большую роль играют генетически детерминированные индивидуальные особенности иммунной системы.
Местные факторы: зубная бляшка (зубной налет), травма (зубные камни, дефекты лечения зубов и протезирования), аномалии прикуса, развития зубов (их скученность и дистопия), аномалии развития мягких тканей полости рта (мелкое преддверие, короткая уздечка губ, неправильное ее прикрепление и др.).
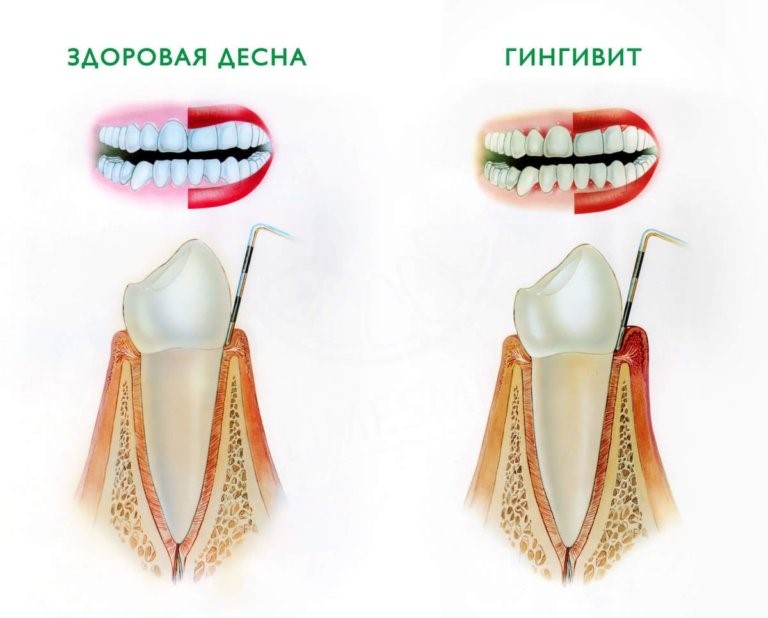
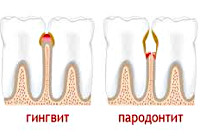
Гингивит — это группа заболеваний с развитием воспаления десны. Зубодесневое прикрепление при гингивите не нарушено. Повышенной склонностью к развитию гингивита отличается пубертатный период (пубертатный гингивит), а после после 60 лет его частота достигает практически 100%. Женщины болеют реже, чем мужчины. Развитие гингивита у женщин отмечается под влиянием повышенной концентрации прогестерона в период беременности (гингивит беременных) или при применении некоторых оральных контрацептивов (прогестеронзависимый гингивит).
Гингивит может быть первичным или вторичным, симптоматическим, проявлением ряда болезней, причем иногда как их первый клинический признак (гипо- и авитаминозы — цинга, скорбут, пеллагра, эндокринные болезни — сахарный диабет, заболевания крови и т.д.).
Классификация. Международная классификация выделяет гингивит:
- вызванный зубными бляшками: только зубными бляшками; модифицированный системными факторами (болезнями эндокринной системы, крови и др.), лекарственными препаратами (лекарственная гипертрофия десен, лекарственный гингивит) и нарушением питания (гингивит при дефиците витамина С и др.);
- не связанный с зубными бляшками: бактериальный, вирусный (первичный и вторичный герпетический гингивит, вызванный вирусом папилломы человека — остроконечные кандиломы, папилломы и др.), микотический (кандидоз и др.), наследственный (наследственный фиброматоз и др.), поражения при системных заболеваниях (при болезнях кожи и слизистых оболочек, при аллергических реакциях и др.), травматические поражения (ятрогенные и др.);
- некротический язвенный гингивит (болезнь Венсана).
В отечественной классификации различают первичный и вторичный (при системных болезнях) гингивит и его клинико-морфологические формы: катаральный (серозный), эрозивно-язвенный (включая острый язвенно-некротический гингивит Венсана или фузоспирохетоз), гипертрофический (отечная и фиброзная формы), плазмоцитарный (атипический гингивостоматит), гранулематозный, десквамативный, атрофический.
По этиологии и патогенезу выделяют травматический гингивит (при нависающей над десной пломбой, перегрузке группы зубов и др.; термический — при ожоге; лучевых воздействиях и др.); химический (в том числе, при профессиональных интоксикациях — хронической интоксикации свинцом, ртутью и т. д., к этой же группе относят гингивит курильщиков); при иммунных дефицитах, аллергический, инфекционно-аллергический, аутоиммунный; инфекционный (вирусный, бактериальный, микотический, который может быть проявлением генерализованной, например, гингивит при ОРВИ у детей, или местной инфекции); медикаментозный (ятрогенный).
По распространенности: папиллит (воспаление межзубного сосочка), маргинальный гингивит (воспаление свободного края десны), локализованный (очаговый) и генерализованный (диффузный) гингивит;
По течению: острый, хронический и рецидивирующий;
По степени тяжести: легкий (поражение преимущественно межзубной десны); средне-тяжелый (поражение межзубной и маргинальной десны); тяжелый (поражение всей десны, включая альвеолярную).
При гипертрофическом гингивите (рис. 22) по степени выраженности гипертрофии десны: легкая (десна прикрывает коронку зуба на 1/3); средне-тяжелая (десна прикрывает коронку до половины); тяжелая (десна прикрывает коронку более чем наполовину).

Рис. 22. Гипертрофический локализованный гингивит.
Гингивиты характеризуются экссудативным или продуктивным воспалением, а также дистрофическими, гиперпластическими или склеротическими изменения тканей десны.
Острые формы гингивита. Воспалительный инфильтрат вначале локализован в соединительной ткани десны, примыкающей к десневой борозде. Наблюдаются отек, кровоизлияния, а на поздних этапах развивается склероз тканей десны (рис. 22).

Рис. 23. Острый генерализованный серозный гингивит.
Хронический гингивит характеризуется волнообразным течением, с периодами обострения, сменяющимися периодами ремиссии.
В стадию обострения воспалительного процесса достоверными гистологическими признаками являются (рис. 24):
смешанный воспалительный инфильтрат слизистой оболочки десны, состоящий из макрофагов, лимфоцитов, плазматических клеток и нейтрофильных лейкоцитов;
акантоз многослойного плоского эпителия десны с участками гиперкератоза, наличие интраэпителиальных нейтрофильных лейкоцитов; иногда очаги некроза многослойного плоского эпителия десны с формированием эрозивно-язвенной формы гингивита;
грануляционная ткань, лимфоидные фолликулы в собственной пластинке слизистой оболочки.
Ремиссия воспалительного процесса сопровождается редукцией воспалительного инфильтрата, уменьшением в нем числа лейкоцитов, особенно интраэпителиальных, созреванием грануляционной ткани. В финале возможно полное восстановление структуры десны.

Рис. 24. Хронический гингивит. Разрастание грануляционной ткани с воспалительной инфильтрацией в ткани десны, акантоз эпителия. Окраска гематоксилином и эозином, х 200.
Распространен хронический гиперпластический гингивит, обусловленный ротовым дыханием (типичен при нарушениях носового дыхания, а также у больных бронхиальной астмой).
Острый язвенно-некротический гингивит (болезнь Венсана, фузоспирохетоз, «окопный рот», «изрытый рот») — оппортунистическая инфекция у ослабленных больных, при иммунодефицитных синдромах, например, при ВИЧ-инфекции. Вызывается симбиозом палочки Плаута–Венсана (Fusobacterium fusiforme) и спирохеты Венсана (Treponema vincentii) — микроорганизмами, постоянно присутствующими в полости рта.
Изменения начинаются с некроза и изъязвления межзубных сосочков, которые в последующем могут распространиться на десневой край. Гистологические признаки острого язвенно-некротического гингивита неспецифичны. Имеется неприятный гнилостный запах изо рта. Иногда отмечается лихорадка и лимфаденопатия, часто — зубные камни.
Некротически-язвенный процесс может распространяться на пародонт (язвенно-некротический пародонтит Венсана), слизистую оболочку мягкого нёба и миндалины (язвенно-плёнчатая ангина Венсана). Фибринозно-гнойная плёнка, покрывающая миндалины, грязно-зелёного цвета, при ее отторжении открываются язвы (дифтеритическое воспаление).
Грозным осложнением язвенно-некротического гингивита является нома (гангренозный стоматит, при котором могут поражаться губы, слизистая оболочка щек, глубокие ткани лица, челюсти). Нома наблюдается преимущественно у детей, ослабленных больных. Причиной являются бактерии, в том числе Treponema vincenti и Bacteroides melaninogenicus. В типичных случаях нома начинается с появления на десне маленького пузырька или язвы. Инфицированные некротические ткани черного цвета (вид гангрены), возможны перфорации щеки. Смерть может быть связана с развитием пневмонии, сепсиса.
Плазмоцитарный гингивит (атипический аллергический гингивостоматит) может быть аллергическим и идиопатическим. Происходит диффузное увеличение десен, поверхность которых становится эритематозной (гиперемированной). Хронический воспалительный инфильтрат представлен преимущественно плазматическими клетками, со стороны покровного многослойного плоского эпителия десны — спонгиоз (межклеточный отек), интраэпителиальные микроабсцессы. Воспалительный процесс может распространяться на небо. Характерно быстрое развитие стоматита, который часто усиливается средствами для чистки зубов, а также горячей или холодной пищей. На участках, лишенных зубов, обычно отмечаются менее интенсивные изменения.
Гранулематозный гингивит может быть обусловлен попаданием в десну инородных частиц, в т.ч. материалов, применяемых в стоматологической практике (элементы, содержащиеся в зубной профилактической пасте, частицы золота, никеля и т.д.) и характеризуется развитием гранулем. Поражения десны (красные или красно-белые пятна диаметром менее 2 см), чаще в области межзубных сосочков, могут быть единичными и многоочаговыми.
Десквамативный гингивит — клинический термин, обозначающий усиленное отторжение (десквамацию) покровного эпителия десны. В большинстве случаев десквамативный гингивит является местным проявлением ряда заболеваний (рубцового пемфигоида, плоского лишая, обыкновенной пузырчатки, приобретенного буллезного эпидермолиза, СКВ, хронического язвенного стоматита и т.д.). В части случаев причина его возникновения остается неясной. Считают, что такой десквамативный гингивит является следствием гормональных нарушений, аномальной локальной иммунной реакцией на некоторые вещества, содержащиеся в зубных бляшках. Он характеризуется эритемой, десквамацией покровного эпителия, болезненностью и кровоточивостью. Десквамации эпителия может предшествовать образование пузырьков, содержащих прозрачную или кровянистую жидкость. Возможно развитие эрозий.
Осложнения и исходы. Острый гингивит при устранении вызвавшей его причины может закончиться выздоровлением. Хронический гингивит нередко является предстадией пародонтита.
Пародонтит — гетерогенная группа заболеваний с воспалительными изменениями и нарушением репарации всех тканей пародонта. Развивается хроническое иммунное продуктивное воспаление с аутоиммунным компонентом. Болезнь начинается с маргинального гингивита и приводит к разрушению зубодесневого соединения, появлению патологических пародонтальных карманов с расшатыванием и последующим выпадением зубов.
Классификация:
хронический пародонтит (локализованный и генерализованный);
агрессивный пародонтит (локализованный и генерализованный пародонтит взрослых, быстротекущий препубертатный, ювенильный пародонтит);
пародонтит как проявление системных заболеваний (гематологических, наследственных, иммунных и др.);
некротический язвенный пародонтит (при прогрессировании язвенно-некротического гингивита);
пародонтит, вызванный поражением эндодонта;
По распространенности: локальный (очаговый) и генерализованный (диффузный).
По течению: острый и хронический (с фазами обострения и ремиссии).
По стадиям развития и степени тяжести:
начальная стадия. Начало деструкции костной ткани межзубных перегородок в виде разволокнения или исчезновения компактной пластинки, явлений остеопороза, незначительного снижения высоты межзубных перегородок (не превышает 1/4 длины корня зуба), глубина пародонтального кармана не более 2,5 мм;
стадия развившихся изменений (три степени тяжести):
а) легкая — глубина пародонтального кармана не превышает 2,5-3,5 мм, убыль альвеолярной кости до 1/3 длины корня зуба, неполная подвижность зубов;
б) средне-тяжелая — глубина пародонтального кармана 3,5-5 мм, убыль альвеолярной кости до 1/2 длины корня зуба, подвижность зубов 1-й, реже —2-й степени, тремы, диастемы (рис. 25);
в) тяжелая — глубина пародонтального кармана более 5 мм, убыль альвеолярной кости более 1/2 длины корня зуба, подвижность зубов 2-3-й степени (рис. 26, 27). В дальнейшем — полная резорбция костной ткани лунки зуба (верхушка корня зуба держится мягкими тканями, зуб, лишенный связочного аппарата, выталкивается из своего ложа).

Рис. 25. Хронический генерализованный пародонтит средне-тяжелой степени.

Рис. 26. Хронический генерализованный пародонтит тяжелой степени.

Рис. 27. Хронический генерализованный пародонтит тяжелой степени. Рентгенограмма.
Патологический процесс начинается с воспаления десны и проявляется хроническим катаральным или гипертрофическим маргинальным гингивитом. Первоначальные изменения начинаются в десневой борозде после образования зубного налета и зубной бляшки или камня. Она углубляется и образуется «псевдокарман». Воспалительный инфильтрат представлен макрофагами, лимфоцитами и плазмоцитами. В просвете десневых борозд образуется над- и поддесневой налет с колониями бактерий. Развивается реактивная пролиферация или образуются эрозии покровного эпителия. Постепенно разрушается подлежащая соединительная ткань, в том числе и периодонтальная связка в области зубодесневого соединения. На этой и последующих стадиях болезнь обозначают термином «пародонтит» (рис. 28).
Здоровье полости рта – это не только красивые зубы или отсутствие кариеса. Одними из самых распространённых патологий являются заболевания дёсен. Они приносят значительный дискомфорт пациенту, ухудшают качество жизни, создают источник постоянной инфекции, а также могут привести к выпадению зубов. Поэтому лечение заболеваний дёсен у взрослых нельзя откладывать «на потом».
Анатомия дёсенного аппарата
Дёсны являются одной из анатомических структур периодонта – тканей, непосредственно окружающих зуб. К периодонту относят такие элементы:
Альвеола (зубная лунка);
Связочный аппарат, удерживающий зуб в альвеоле;
Непосредственно, десна, состоящая из подвижных и неподвижных слизистых оболочек, уздечек, десневого края и переходных складок;
Дёсны переходят в слизистую ткань щёк или губ.
Важно понимать, что все анатомические структуры пародонта связаны между собой, потому заболевания дёсен могут переходить друг в друга, в зависимости от причины, вида, патогенеза, степени воспаления.
Причины болезней пародонта
В большинстве случаев воспалительные процессы в дёснах имеют инфекционную природу – то есть, вызываются патогенной микрофлорой. Вот несколько причин, способствующих началу воспаления:
Неправильная гигиена полости рта – нерегулярная чистка зубов, неподходящие зубные щётки или пасты. Пациент может не уделять гигиене рта достаточно времени, не вычищая зубной налёт из пришеечных зон. В некоторых случаях жёсткие зубные щётки приводят к микротравмам, царапинам слизистой. Всё это способствует скоплению условно-патогенной микрофлоры, которая всегда присутствует во рту, но привести к воспалению может только при создании ей благоприятных условий;
Наличие зубного камня. Сначала в пришеечной зоне зубов образовывается налёт. Со временем он твердеет – его невозможно вычистить щёткой. Камень разрастается, травмирует дёсны, а под ним размножаются бактерии, что также провоцирует начало болезни;
Болезни слизистых при брекетах или других ортодонтических конструкциях связаны с затруднённой чисткой зубов в первую очередь, и микротравмами слизистой – во вторую. Если брекеты лигатурные, с крючкообразными выступами, риск травматизации больше;
При неправильном протезировании зубов часто встречаются случаи заболеваний дёсен. Это может быть вызвано травмой при установке коронки или моста, либо при их неправильном изготовлении зубным техником. Съёмные или условно-съёмные зубные протезы часто создают неестественное давление на дёсны, что может привести к их воспалению;
Курение часто вызывает патологии слизистой вследствие нарушения кровообращения (табак сужает сосуды), химического воздействия (смолами, содержащимися во вдыхаемом дыму), даже ожогов (при вдыхании очень горячего дыма);
Заболевания желудочно-кишечного тракта, из-за которых нарушается всасывание питательных веществ, витаминов, микроэлементов;
Неполноценный рацион с недостаточным количеством микро- и макронутриентов;
Гормональные нарушения, болезни эндокринной системы (сахарный диабет, гипотиреоз).
В редких случаях на слизистых могут разрастаться доброкачественные или злокачественные новообразования, развиваться генетические патологии (синдром Папийона-Лефевра), аутоиммунные заболевания (гистоцитоз Х, десмодонтоз) и другие.
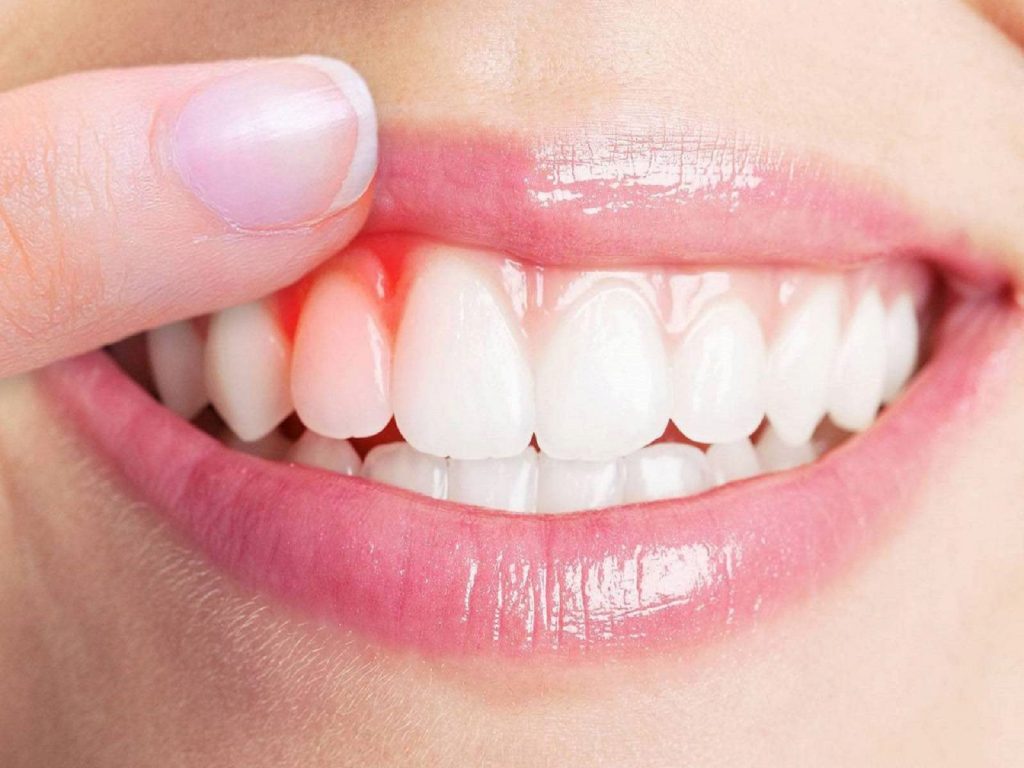
Общая симптоматика
У разных заболеваний дёсен свои, специфические симптомы. Но есть ряд признаков, которые должны указать пациенту на развитие патологии. При обнаружении подобных симптомов ни в коем случае нельзя «терпеть», а необходимо как можно быстрее записаться к врачу:
Повышение местной температуры;
Рыхлость, мягкость или, наоборот – неестественная твёрдость;
Кровотечение, поначалу – только во время гигиены рта;
Повышение чувствительности зубов;
Становится больно пережёвывать пищу, чистить зубы;
Десневой край может быть неравномерным, где-то выше или ниже, где-то краснее или белее;
Появление неприятного запаха изо рта, от которого невозможно избавиться ни полосканием, ни мятными жвачками.
Более подробные симптомы зависят от разновидности заболевания. Каждая патология имеет свои диагностические признаки.
Виды воспаления дёсен
Существует много видов болезней десенных тканей. Они отличаются причинами, симптомами, степенью поражения и уровнем последствий для пациента. Вот лишь самые распространённые из них:
Гингивит
Гингивит – наиболее часто встречающееся заболевание дёсен. Название происходит от латинского слова gingiva – десна, и окончания –itis, означающего воспаление. Болезнь поражает только краевую часть слизистой, не углубляясь в альвеолу, не затрагивая связочный аппарат зуба или костные ткани альвеолы. Существует несколько вариаций гингивита:
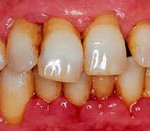
Катаральная форма. Практически всегда вызвана недостаточной гигиеной полости рта. Основными симптомами является болезненность, кровоточивость во время чистки зубов, покраснение десневого края, специфический запах изо рта. Эта форма гингивита легче всего поддаётся лечению. Но также, при отсутствии необходимых мер, легко переходит в пародонтит;
Гипертрофическая форма. Характеризуется увеличением межзубных сосочков, отёчностью слизистой, разрастанием в ней соединительной ткани. Чаще всего гипертрофический гингивит является следствием катарального, реже – начинается как самостоятельное заболевание (беременность может стать провоцирующим фактором).
Лечение гингивита должно проводиться в условиях стоматологического кабинета. Врач осмотрит пациента, проведёт диагностику и назначит необходимые процедуры и/или медикаменты. В обязательном порядке проводится чистка зубов от налёта или камня – часто уже одной такой манипуляции достаточно для полного излечения болезни. После процедуры врач пропишет различные гели, полоскания антисептиками, а в тяжёлых случаях – приём антибиотиков. При фиброзной гипертрофической форме может даже понадобиться хирургическая пластика.

Пародонтит
Пародонтит – это воспалительное заболевание дёсен, поражающие уже глубокие анатомические структуры (связочный аппарат альвеолы, надкостницу) с образованием пародонтальных карманов. Термин происходит от греческих слов para – около, odontos – зуб, и окончания –itis, означающего воспаление.
В лёгких случаях симптомы заболевания пародонта могут практически не отличаться от симптомов катаральной формы гингивита. Пациент может заметить лишь небольшое отхождение десенного края от шеек зубов, а также наличие под десной зубного камня.
Чем более запущена болезнь – тем ярче выражены симптомы:
Образование пародонтальных карманов. Сначала их глубина может составлять 2-3 мм, а в тяжёлых случаях достигать 5-6 мм;
Воспаление поражает связочный аппарат зубов, отчего пациент может обнаружить их шаткость;
Из-под десны, при надавливании на неё, выделяется гной;
Со временем зубы расходятся в разные стороны от механических нагрузок;
Оголяются шейки зубов.
Реже встречается локальный пародонтит – когда воспаление поражает ткани только вокруг одного-двух зубов. Причинами могут стать травмы от нависающего острого края пломбы, некачественно установленной коронки или моста. Реже локальный пародонтит развивается из-за неправильного прикуса.
Лечение пародонтита заключается в тщательном вычищении пародонтальных карманов методом открытого или закрытого кюретажа. В некоторых современных частных клиниках применяются лазерные технологии, позволяющие не только добиться полной стерильности, но и стимулирующие регенеративные процессы. Далее врач прописывает противовоспалительную терапию в качестве местных полосканий и перорального приёма антибиотиков. Иногда может понадобиться шинирование (фиксация) подвижных зубов для предотвращения ещё большего расшатывания.
Пародонтоз
Если гингивит с пародонтитом тесно связаны, то пародонтоз является совершенно другим заболеванием. Это, по большей части, дистрофические изменения слизистой и костной ткани. С греческого языка термин переводится как para – около, odontos – зуб, и окончание –os – как дистрофический, невоспалительный процесс. Хотя, согласно МКБ-10, пародонтоз признан одним из вариаций пародонтита, и вызывается инфекционным агентом.
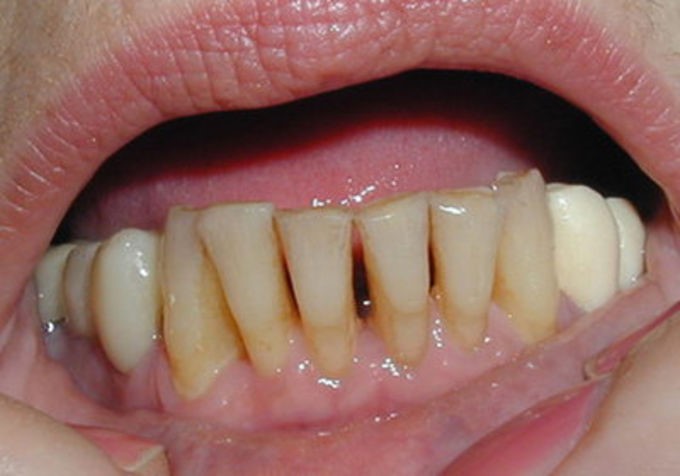
Главными отличиями пародонтоза от других заболеваний дёсен является его безболезненное течение. Дёсны не кровоточат, не краснеют, из-под них не выделяется гной. Нарушается кровообращение, отчего мягкие ткани истончаются, а костные межзубные перегородки атрофируются. Высота десны визуально уменьшается, шейки оголяются. Зубы становятся подвижными и подвержены риску выпадения.
Лечение пародонтоза должно быть комплексным:
Улучшение общего состояние организма, уменьшение влияния системных заболеваний;
Устранение местных раздражителей – неправильных зубных протезов, острых краёв пломб;
Укрепление сосудов, улучшение кровообращения в дёснах путём применения физиотерапии;
Медикаментозное лечение – питательные гели, улучшающие кровообращение и регенерацию аппликации, общий курс витаминов и микроэлементов.
Чаще всего пародонтоз поражает людей пенсионного возраста, у которых уже в силу прожитых лет накоплено множество хронических заболеваний, ухудшено кровообращение в дёснах, частично отсутствуют зубы.
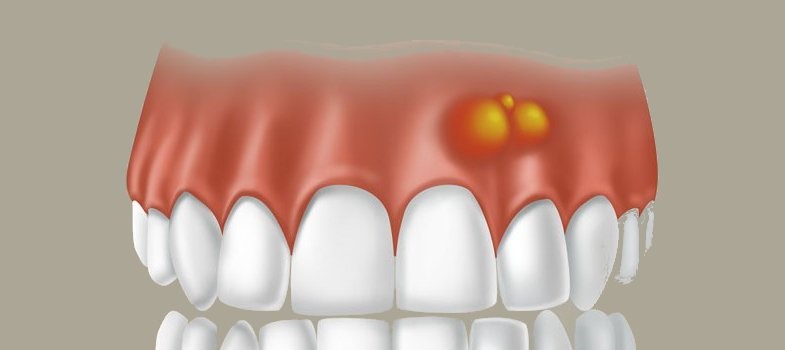
Флюсом, или периоститом, называют гнойное поражение надкостницы челюстных костей. Чаще всего причиной становится запущенный кариес и прочие проблемы с органами полости рта – слизистыми, зубным камнем. Визуально флюс выглядит как наполненная гноем полость, выступающая над поверхностью слизистой. Пациент жалуется на общее угнетение, ухудшение самочувствие, часто процесс сопровождается высокой температурой.
Если патологию не лечить, она перейдёт в гнойный абсцесс или даже флегмону – просачивание гноем мягких тканей, словно вода губку. Лечение флюса может быть консервативным и оперативным:
Консервативное (медикаментозное) лечение способно помочь только при начальных стадиях заболевания. Пациенту назначается антибиотикотерапия, противовоспалительные препараты, местные антисептики. Важно убрать первопричину патологии – кариес, зубной камень, вылечить гингивит;
Оперативное (хирургическое) лечение назначают в тяжёлых запущенных случаях, либо если медикаментозная терапия не дала результатов. Врач производит разрез полости, удаление оттуда гноя, промывание антисептиками с установкой дренажа. Также прописывается курс антибиотиков. В редких случаях привести к выздоровлению может только полное удаление зуба.
Эпулис
Эпулис (наддесневик) – опухолевидное разрастание на слизистой десны. Оно бывает доброкачественным и злокачественным, может расти вплоть до 3-4 см размера. Новообразование не вызывает боли, но причиняет дискомфорт во время жевания, разговора. Также оно негативным образом влияет на эстетику, искажая черты лица.
Причинами чаще всего называют травмы, ожоги, неаккуратное лечение зубов, неправильное протезирование, неподходящие брекеты. Злокачественный эпулис может развиться вследствие генетической склонности, вирусных заболеваний, низкого иммунитета. Как и в случае с любыми раковыми заболеваниями – точных причин никто не знает.
Лечение эпулиса заключается в иссечении поражения. Для этого применяются как хирургические инструменты, так и медицинский лазер. В случае сильных повреждений удаляется также часть периодонта и зубные единицы.
Диагностика заболеваний дёсен
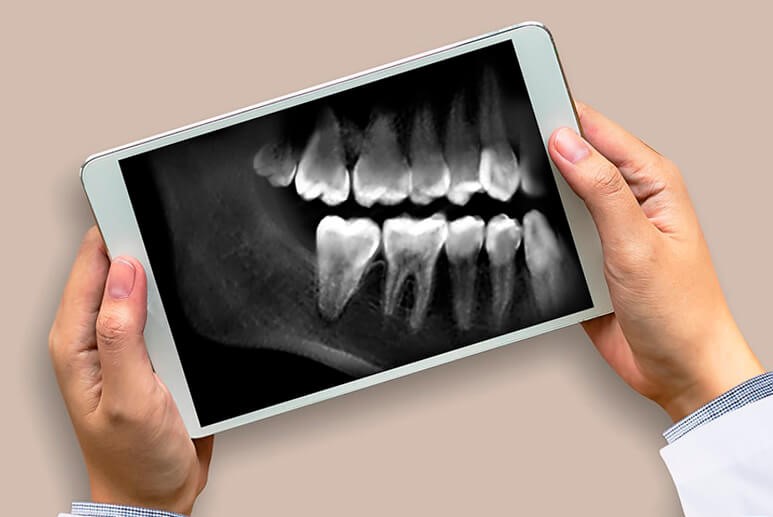
Для постановки точного диагноза одного только осмотра полости рта пациента будет недостаточно. Врач обязательно назначит рентген или ортопантомографию, а также некоторые функциональные пробы:
Определение гигиенического индекса. Происходит оценка тщательности чистки зубов, наличия кариеса, налёта и других патологий. У большинства современных людей индекс гигиены неудовлетворительный;
Температурный метод позволяет определить чувствительность каждого зуба. С помощью специального инструмента на коронку подаётся высокая или низкая температура, и пациент звуком даёт понять, где это вызывает боль;
Проба Шиллера-Писарева заключается в нанесении специального йодсодержащего состава. При неравномерном прокрашивании становятся видны очаги воспаления;
Определение глубины пародонтальных карманов при подозрении на пародонтит. Это осуществляется с помощью стоматологического зонда;
Витальное окрашивание эмали позволяет обнаружить кариес на самых ранних стадиях;
Электроодонометрия, как и в случае с температурным методом, даёт возможность определить чувствительность каждого зуба и тем самым обнаружить локализацию воспалительного процесса. Только в этом случае воздействие осуществляется слабым электрическим током;
Взятие мазка на бактериоскопию с последующим посевом и определением чувствительности к антибиотикам. Это необходимо делать, если препараты широкого спектра действия не помогают. В некоторых случаях воспаление может быть вызвано не бактериями а, например, грибками рода Candida;
При подозрении на герпес необходимо провести цитологическое исследование;
Если подозревается злокачественное новообразование, необходимо пройти дополнительные тесты – сдать анализы крови, тест на онкомаркеры, сделать МРТ, и биопсию с последующим гистологическим исследованием.
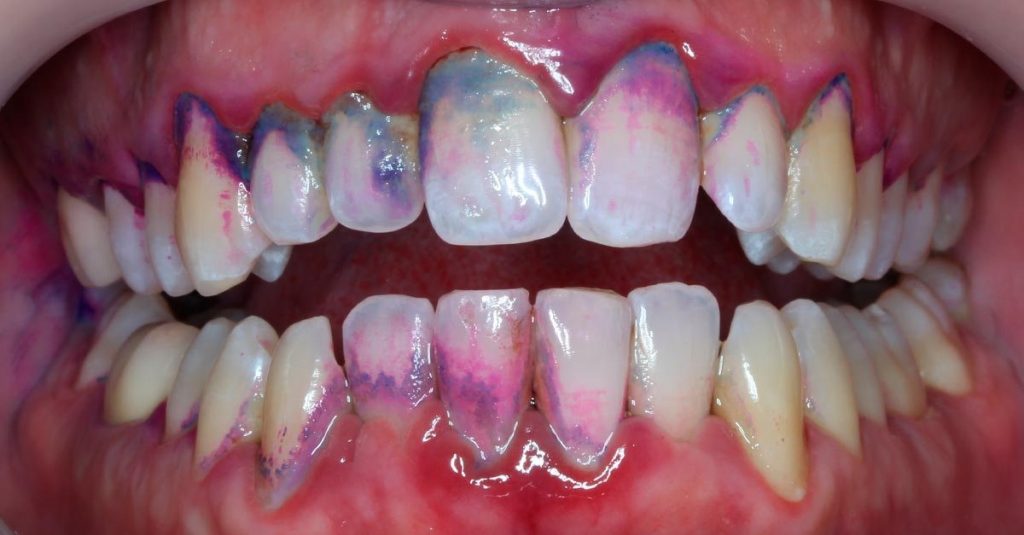
Витальное окрашивание эмали позволяет обнаружить кариес на самых ранних стадиях
Народные методы лечения

Стоматологические проблемы преследовали людей с самого зарождения вида Homo Sapiens. За всю историю своего существования люди наработали множество народных методов лечения. И хотя избавить полностью от сложных, запущенных болезней они не могут – облегчить симптомы на начальных стадиях того же гингивита определённо способны.
Чаще всего применяются природные антисептики:
Отвары, настои, аппликации этих растений позволяют уменьшить боль, снять отёчность, облегчив состояние пациента.
Не занимайтесь самолечением! При первых же симптомах обратитесь к своему лечащему врачу. Только полностью устранив причину можно вылечить болезнь. Если вы будете пытаться лечиться самостоятельно – есть риск, что к врачу вы придёте уже на запущенной стадии. В этом случае продолжительность лечения и его цена уже могут быть гораздо выше.
Вы можете применять народные средства не вместо, а вместе с профессиональным стоматологическим лечением. Но обязательно проконсультируйтесь о своих намерениях со своим врачом.
Стоматологические методы лечения
При разных заболеваниях дёсен часто применяются одинаковые методы лечения. Так, для санации ротовой полости используют такие процедуры:
Ультразвуковая чистка зубов от камня и налёта. Звуковые волны разрушают отложения, убирая причину болезни, создавая неблагоприятные условия для дальнейшего размножения бактерий. После процедуры эмаль обязательно полируется и укрепляется;
Снятие зубного камня и налёта пескоструйным аппаратом AirFlow. Этот метод считается более щадящим и менее травматичным, чем ультразвук;
Профессиональная чистка зубов лазером позволяет не только убрать отложения, но и добиться полной стерильности зубов, уничтожив всю патогенную микрофлору.
В качестве медикаментозного лечения применяют различные антисептические, противовоспалительные, антибактериальные средства:
Амоксициллин, Азитромицин, Линкомицин, Цефутил, Метронидазол и другие антибиотики широкого спектра действия. Они назначаются перед и после хирургических вмешательств, а также для лечения пародонтита, запущенного гингивита и других заболеваний;
Нестероидные противовоспалительные средства (НПВС) предназначены снять боль и уменьшить признаки воспаления. К таким препаратам относится Анальгин, Ибупрофен, Диклофенак и другие. Есть также гели для местного применения – Кетанов, Темпалгин;
Антисептические растворы для полоскания полости рта. Мирамистин, Фурацилин, Декасан, Хлоргексидин стоят недорого и доступны каждому;
Различные гели комплексного действия для аппликаций на дёсны – Метрогил-Дента, Метродент, Солкосерил, Актовегин. Их можно чередовать между собой, получая одновременно противовоспалительные и регенеративные эффекты.
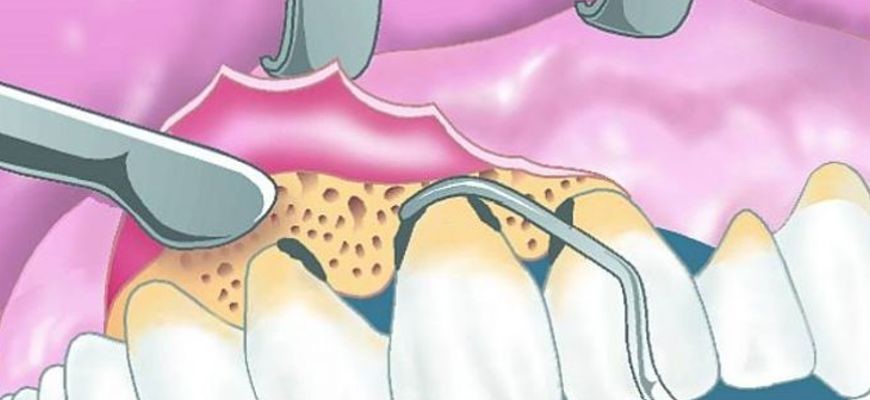
Хирургические методы лечения применяются в запущенных случаях, когда консервативными (медикаментозными) средствами не получается добиться желаемого результата:
Закрытый и открытый кюретаж (чистка пародонтальных карманов);
Вскрытие абсцесса или флюса;
Гингивопластика, лоскутные операции на дёснах;
Шинирование зубов металлом или стекловолокном;
Наращивание прикреплённой десенной ткани;
Наращивание костной ткани (остеопластика).
Профилактика заболеваний дёсен
Любую болезнь лучше предотвратить, чем лечить её. Профилактика болезней дёсен совершенно не сложная, она не потребует от вас особых усилий:
Чистка зубов должна осуществляться дважды в день, подходящими зубными щётками и пастами;
После еды желательно использовать специальные ополаскиватели, или хотя бы полоскать рот простой водой;
Не пренебрегайте стоматологической нитью, забудьте о деревянных зубочистках;
Регулярно посещайте стоматолога для своевременного обнаружения патологий на самых ранних стадиях;
Следите за состоянием своего ЖКТ, вовремя лечите кишечные расстройства;
Минимум дважды в году пропивайте курс поливитаминов.
Лечение заболеваний дёсен в нашей клинике
Если вас беспокоят слизистые рта, запишитесь на приём в нашу клинику. Мы оснащены всем необходимым оборудованием для диагностики и лечения. Наши специалисты регулярно повышают свою квалификацию за рубежом.
Для тех, кто испытывает дискомфорт от самого факта пребывания в стоматологическом кресле, разработана программа «Антистресс», в рамках которой можно использовать седацию или общий наркоз по желанию пациента. В таком случае, помимо врача и ассистента, на приёме присутствует врач-анестезиолог, доктор медицинских наук, Диасамидзе К.Э.
Мы предлагаем доступные цены на все услуги. В стоимость уже будет включена работа врачей, ассистентов, а также оплата расходников и медикаментов. Мы используем только качественные материалы, что гарантирует ожидаемый результат.
Запишитесь к нам на приём, и вы узнаете, что такое современная стоматология без боли. У нас нет очередей, зато есть возможность оформить рассрочку на все процедуры и манипуляции.
Оглавление
- Пародонтит – что это такое?
- Причины возникновения пародонтита
- Симптомы и осложнения
- Классификация
- Степени тяжести пародонтита
- Формы пародонтита
- Виды пародонтита по степени локализации
- Диагностика пародонтита
- Как лечить пародонтит?
- Профилактические меры
- Преимущества лечения в МЕДСИ
Пародонтит – распространенное стоматологическое заболевание, которым поражено около 90% взрослого населения планеты. Так же, как и кариес, он приводит к потере зубов. Но если об опасности, причинах и профилактике кариеса знают практически все, то пародонтит все еще остается для многих малоизвестным заболеванием.
Пародонтит – что это такое?
Наши зубы окружены так называемым пародонтом. Он состоит из десны, кровеносных сосудов, соединительной и костной ткани. Пародонт обеспечивает питание твердых тканей зуба и альвеолярного отростка (части челюсти, в которой расположены зубные лунки). И он же плотно удерживает зуб на его месте.
Пародонтит – это инфекционное воспаление пародонта. Чаще всего ему предшествует гингивит, при котором воспаляется поверхность десны. Появляются кровоточивость, дискомфортные ощущения. При пародонтите воспаление проникает глубже, симптомы могут усиливаться.
Если заболевание не лечить, оно переходит в пародонтоз, при котором разрушается костная ткань и начинают выпадать зубы.
Причины возникновения пародонтита
Пародонтит вызывают бактерии. А те факторы, благодаря которым в ротовой полости создается благоприятная среда для их питания и размножения, являются причиной этого заболевания. К ним относят:
- Плохую гигиену полости рта. После еды в промежутках между зубами, в десневых карманах (углублении между десной и тканью зуба) остаются частички пищи. Это отличная питательная среда для размножения бактерий. И чем реже или небрежнее мы чистим зубы, тем больше шансов развития воспаления
- Зубной камень. Каждый день на наших зубах образуется зубной налет – биопленка из бактерий. Затвердев, она образует зубной камень, который провоцирует воспаление прилегающих к зубу тканей
- Травмирование десен твердой пищей, плохо подогнанной пломбой или коронкой, жесткой зубной щеткой и т. д. Ранки являются благоприятной средой для патогенных микроорганизмов
Также к факторам, способствующим развитию пародонтита, относят:
- Невылеченные зубные воспаления (они распространяются на близлежащие ткани)
- Ослабление иммунитета из-за авитаминоза, неполноценного питания, постоянного стресса
- Курение и жевание табака
- Нарушения гормонального фона
- Снижение количества твердой пищи в рационе и, как следствие, – атрофию костных тканей
- Генетическую предрасположенность
Симптомы и осложнения
Коварство пародонтита в том, что чаще всего он протекает спокойно, без боли. Его симптомы неприятны, но не беспокоят настолько, чтобы бежать в больницу. А на плановом осмотре у стоматолога часто о них даже забывают упомянуть. Поэтому болезнь не лечится годами, пока не перейдет в запущенную форму.
Обязательно покажитесь врачу, если заметите хотя бы один из следующих признаков:
- Десны кровоточат во время чистки зубов
- У вас неприятный запах изо рта, который не исчезает после полоскания или чистки зубов
- Промежутки между зубами увеличились
- Некоторые участки десны имеют ярко-красный цвет
- Между зубом и десной появился промежуток – «карман»
- Эмаль стала чувствительной к холодному и горячему
- На участке зуба, прилегающем к десне, постоянный желтый налет
- Зубы словно стали тоньше у основания, удлинились
- Из десневых карманов выделяется гной
- Вы ощущаете боль при жевании и чистке зубов
Запускать болезнь опасно. Со временем воспаление разрушает ткани, пародонтальные карманы увеличиваются, зубы перестают в них держаться и в итоге выпадают – даже здоровые, не тронутые кариесом.
Классификация
Для выбора правильной стратегии лечения врач устанавливает тип пародонтита. Заболевание классифицируется по степени тяжести, остроте протекания, локализованности.
Степени тяжести пародонтита
В зависимости от тяжести пародонтита различают:
- Легкую степень, когда человека беспокоят только кровоточивость и дискомфорт во время чистки зубов. На данной стадии разрушено не более трети корня зуба, а глубина пародонтальных карманов – до 3 мм
- Среднюю степень, при которой карманы углубляются до 6 мм, а дегенеративные (разрушительные) процессы поражают до половины корня зуба. Пациент на этой стадии замечает, что зубы начинают расшатываться
- Тяжелую степень, во время которой изменяется внешний вид зубного ряда – увеличиваются межзубные промежутки, оголяются корни зубов. Десневые карманы увеличиваются, становятся очагами гнойных воспалений, так как в них попадает пища. Все больше тканей пародонта разрушается, зубы начинают выпадать
Формы пародонтита
По остроте заболевание делят на острую и хроническую формы.
Острый пародонтит обычно сопровождается выраженными болезненными ощущениями в месте воспаления, возникновением гнойных нарывов (абсцессов), образованием свищей, через которые гной выходит наружу. Возможно повышение температуры, общая слабость. Есть только один плюс – с острой формой чаще обращаются к врачу и начинают лечение пародонтита, что обычно предотвращает его переход в тяжелую запущенную стадию.
Хроническая форма пародонтита на ранних этапах проявляет себя, в основном, только кровоточивостью десен, неприятным запахом изо рта. Пациента почти ничего не беспокоит, но ткани пародонта тем временем воспаляются и разрушаются. Скрытая форма встречается чаще всего.
Виды пародонтита по степени локализации
По степени распространения различают:
- Локальную форму, когда поражен только отдельный участок
- Генерализованную форму, когда патологический процесс охватывает обширную область пародонта
Диагностика пародонтита
Для начала врачу необходимо ваше подробное описание проблемы. На ранних стадиях даже опытный стоматолог может не заметить заболевание – внешних признаков почти нет. А на основании ваших жалоб он обязательно назначит дополнительные исследования.
Для правильной диагностики заболевания, определения его тяжести врач стоматолог использует:
- Осмотр ротовой полости
- Рентгенографию или компьютерную томограмму – для оценки состояния тканей пародонта и корней зубов
- Реопародонтографию, при которой через ткани пародонта пропускается слабый ток. С помощью нее изучается тонус кровеносных сосудов в исследуемой области. Чем тяжелее стадия пародонтита, тем больше негативных изменений кровеносной системы определяет исследование
- Ультразвуковую остеометрию, с помощью которой оценивается степень деструктивных изменений в костной ткани
- Пробу Шиллера-Писарева, когда ротовая полость обрабатывается специальным раствором. Пораженные и здоровые ткани после обработки имеют разную интенсивность окраски
- Определение индекса кровоточивости
- Определение пародонтального индекса
- Микробиологические исследования ротовой полости – для определения типа патогенных микроорганизмов, вызвавших воспаление
- Клинические анализы мочи и крови – для выявления факторов, способствующих развитию пародонтита, а также общего состояния организма
Комплекс диагностических мер помогает определить причины, тяжесть заболевания, обширность его распространения. Дополнительные исследования помогают определить противопоказания и особенности применения терапии. В результате врач принимает взвешенное решение о методах лечения.
Как лечить пародонтит?
Современные методы позволяют вылечить даже тяжелые формы пародонтита. Но восстановить уже разрушенные ткани не удастся в любом случае. Именно поэтому нельзя допускать перехода пародонтита в тяжелую форму.
Схема лечения пародонтита обычно предусматривает:
- Ликвидацию источников инфицирования. Проводится санация ротовой полости: лечение кариозных зубов, удаление зубного камня, чистка пародонтальных карманов
- Регулярную тщательную гигиену ротовой полости. Врач-стоматолог объясняет пациенту, как правильно чистить зубы, как часто. Рекомендует лечебные зубные пасты и средства для полоскания
- Уничтожение бактериальной инфекции в пародонте. Обычно борьба ведется и на местном уровне (антибактериальные мази, аппликации, полоскания), и на системном – назначаются инъекции антибиотиков или таблетки
- Укрепление иммунитета с помощью поливитаминных комплексов, минеральных добавок, иммуномодулирующих препаратов
- Исправление прикуса, неправильно установленных коронок или пломб, которые стали причиной воспаления
- Общеукрепляющую, восстановительную терапию для тканей пародонта с помощью физиотерапевтических процедур и медикаментозных препаратов
- Коррекцию разрушенных тканей, зубного ряда в запущенных случаях. Здесь используются хирургические методы
Рассмотрим, какие процедуры и медикаменты применяются для лечения пародонтита.
- Ультразвуковая, аппаратная или лазерная чистка зубного камня и десневых карманов
- Полоскание ротовой полости антисептическими препаратами
- Обработка десен антисептическими, антибактериальными мазями и гелями
- Физиотерапевтические процедуры – УВЧ, электрофорез, воздействие ультразвуком, массаж десен, бальнеотерапия и так далее
- Шинирование зубов - хирургическая операция, при которой зубы скрепляются специальной лентой для предотвращения их выпадения
- Лоскутная операция, при которой лоскут десны срезается, открываются и вычищаются пародонтальные карманы. Затем лоскут пришивается на место таким образом, чтобы закрыть оголенные корни и укрепить десну
- Наращивание разрушенной костной ткани и другие хирургические вмешательства
Народные методы лечения можно применять только в комплексе с терапией, назначенной врачом, и только с его одобрения. Сами по себе они чаще всего не способны справиться с пародонтитом.
Профилактические меры
Лечение пародонтита – сложный процесс. Поэтому лучше всего предотвратить его развитие. К мерам профилактики относятся:
- Регулярные осмотры стоматолога (не реже двух раз в год)
- Тщательная и правильная чистка зубов. Щетка должна быть средней жесткости, движения при чистке – направлены к режущей кромке зубов, длительность процедуры – не менее 5 минут
- Регулярная профессиональная чистка зубного камня в клинике
- Полоскание ротовой полости после еды
- Регулярное использование зубной нити или ирригатора
- Включение в свой рацион твердой пищи, которая улучшает кровоснабжение десен и костной ткани челюсти, а также естественным образом очищает зубы от налета
- Осторожное отношение к слизистой оболочке рта, предотвращение ее травмирования
- Поддержание хорошего общего тонуса организма, укрепление иммунитета
- Своевременное протезирование отсутствующих зубов
- Регулярный массаж десен – несложная процедура, которую можно проводить самостоятельно. Для этого достаточно в течение 5-10 минут массировать десны пальцами (предварительно вымыв руки)
- Своевременное лечение общих заболеваний
Преимущества лечения в МЕДСИ
Сеть клиник МЕДСИ предлагает профессиональную диагностику и лечение пародонтита современными методами, а также профилактические мероприятия, такие как профессиональная чистка зубного налета и камня.
Преимущества обращения к нам – это:
- Комплексные консультации. Часто проблема затрагивает сразу несколько областей стоматологии, например, терапию и протезирование. В этом случае ваш врач обязательно пригласит на консультацию смежных специалистов
- Составление прозрачного и подробного финансового плана лечения, который поможет вам спланировать расходы и даст возможность «заморозить» цены на услуги
- Комфорт. Уютные места ожидания и приемные кабинеты, использование современных технологий диагностики и лечения дают вам ощущение комфорта на всем протяжении пребывания в клинике
- Отличная техническая оснащенность. В наших клиниках можно провести все необходимые диагностические обследования, включая конусно-лучевую компьютерную томографию. Все оборудование – от ведущих европейских производителей
- Возможность лечения во сне, с использованием щадящей медицинской седации (наркоза). Такое лечение поможет полностью избежать дискомфорта и провести объемные работы в короткое время
Вы можете быть уверены, что в наших клиниках вам проведут точную, комплексную диагностику, назначат правильное лечение и тщательно проследят за его эффективностью.
Здоровье зубов, десен и полости рта зависит от огромного количества факторов, объединяющих в себе образ жизни человека в целом и влияние на его здоровье окружающей среды. В той или иной степени, на здоровье зубов оказывают прямое воздействие следующие элементы:
- Питание. Режим питания, качество и характер употребляемых продуктов сказываются на состоянии зубов. Зубная эмаль чутко реагирует на слишком горячие или слишком холодные напитки и еду, излишне твердые продукты могут повредить целостность зуба.
- Гигиена. При несоблюдении правил гигиены полости рта не удаленные кусочки пищи становятся причиной размножения бактерий, провоцируя процесс гниения. Неправильная чистка зубов способствует накоплению зубного налета, формированию зубного камня и т.д.
- Заболевания. Воспалительные процессы в полости рта или носоглотке могут усугубить имеющиеся стоматологические проблемы или спровоцировать появление новых. Кроме того, хроническая инфекция ослабляет защитные свойства организма, снижая иммунитет.
- Экологические факторы. Качество воды, используемой для приготовления пищи и употребления напрямую сказывается на состоянии полости рта и организма в целом.
В нашей Стоматологии на Щелковской Диамед врачи-стоматологи успешно лечат заболевания зубов и десен. Мы настоятельно рекомендуем при проявлении болевого симптома, воспаления или других неприятных ощущений, сразу обращайтесь в стоматологию! Не затягивайте с визитом к врачу, так вы повышаете шанс сохранить естественный зуб, избежав удаления. Записаться к стоматологу вы можете по телефону 8 (495) 221-21-18 или заполнив онлайн форму записи. Мы находимся в шаговой доступности от м Щелковская.
Болезни зубов
Кариес
Пожалуй, именно кариес можно считать самой распространенной зубной болезнью, в той или иной степени развития встречающейся более чем у 75% населения. Однозначно определить причины развития кариеса может только специалист, так как это связано с множеством индивидуальных особенностей пациента: образом жизни, возрастом, наличием сопутствующих стоматологических заболеваний и других патологий, режимом питания, привычками и т.д.
Раньше считалось, что кариес может быть вызван недостаточной гигиеной полости рта и зубов, это по-прежнему основная, но не единственная причина. Детям часто говорят о том, что употребление большого количества сладостей может спровоцировать кариес, однако без наличия ряда дополнительных причин этого не произойдет.
Чаще всего причиной развития кариеса бывают:
Недостаточная гигиена полости рта. Лица, пренебрегающие гигиеническими процедурами полости рта после еды, в 90% случаев сталкиваются с проблемой кариеса. Недостаточная или не систематическая чистка зубов, неиспользование зубной нити способствуют формированию стойкого налета на поверхности зубов, который впоследствии превращается в зубной камень и способствует потери микроэлементов тканями зуба.
Нерациональное питание. Строгие диеты, с низким содержанием белков и микроэлементов, отсутствие в рационе продуктов, содержащих кальций могут стать причиной изменения качественного состава слюны, недостаточного или избыточного слюноотделения, нарушения баланса микрофлоры полости рта, провоцируя таким образом разрушение твердых тканей зубов.
Патология эмали. Неполноценное развитие тканей зуба может обусловить недостаточное поступление минералов из слюны в эмаль, что препятствует нормальному развитию, формированию и функционированию зуба.
Признаками кариеса является группа симптомов, выявить которые можно даже при самонаблюдении:
- изменение эмали зуба — потемнение, приобретение коричневатого или черного оттенка;
- боль, проявляющаяся чистке зубов, использовании зубной нити, пережевывании пищи;
- чувствительность зубной эмали к холодным, горячим продуктам и напиткам;
- хронический неприятный запах изо рта, независимо от соблюдения правил гигиены;
Пародонтит
Пародонтит — воспалительное заболевание тканей, окружающих зуб, характеризующееся постепенным разрушением соединения между костной тканью и корнем, увеличением подвижности зуба, вплоть до полного его выпадения.
Пародонтит имеет инфекционную природу появления. Инфекция проникает между зубом и десной, постепенно нарушая связь корня зуба с костью, способствуя увеличению подвижности зуба на месте, со временем связь корня и кости ослабевает, что может грозить потерей зуба. Пародонтозу могут быть подвержены абсолютно здоровые зубы, не затронутые иными стоматологическими проблемами.
При выявлении инфекции, устранить ее возбудителей не представляет особого труда, однако в данном случае немаловажными являются последствия пародонтита. Так как после устранения инфекции быстрее восстанавливаются мягкие ткани, а не связки, удерживающие корень зуба в кости, происходит заполнение образовавшегося кармана грануляционной тканью, что способствует появлению патологической подвижности и риска потери зуба. Таким образом лечение пародонтита складывается из двух основных частей: уничтожение инфекции, восстановление костной ткани и связки, удерживающих зуб в кости.
После курса лечения пародонтита пациенту длительное время необходимо уделять особое внимание гигиеническим процедурам, следить за состоянием зубов и систематически посещать стоматолога. Часто врач в качестве профилактики назначает особый уход за зубами и деснами при помощи использования специализированных средств для чистки зубов и гигиены полости рта.
Следует помнить, что даже полностью остановленный воспалительный процесс, при неблагоприятных условиях может развиться снова.
Профилактическими мерами являются: соблюдение гигиены полости рта, зубов, десен; своевременные посещения стоматолога; систематическое самонаблюдение за здоровьем зубов.
Пародонтоз
Пародонтоз — воспалительное заболевание тканей пародонта, характеризующийся воспалением десны, разрушением соединения между десной и телом зуба, приводит к потере зубов изначально здоровых зубов по причине сильной подвижности.
Пародонтоз имеет инфекционную природу появления. Инфекция проникает между зубом и десной, постепенно нарушая связь корня зуба с костью, способствуя увеличению подвижности зуба на месте, со временем связь корня и кости прерывается, зуб отмирает и выпадает. Пародонтозу могут быть подвержены абсолютно здоровые зубы, не затронутые иными стоматологическими патологиями.
При выявлении инфекции, устранить ее возбудителей не представляет особого труда, однако в данном случае немаловажными являются последствия пародонтоза. Так как после уничтожения инфекции быстрее восстанавливаются мягкие ткани десны, а не соединения корня зуба с костью, происходит заполнение образовавшейся полости мягкими тканями, способствуя излишней подвижности зуба и опять таки, его последующего выпадения. Таким образом лечение пародонтоза складывается из двух основных частей: уничтожение инфекции, восстановление костной ткани и связи корней зуба с тканями кости.
После курса лечения пародонтоза пациенту длительное время необходимо уделять особое внимание гигиеническим процедурам, следить за состоянием зубов и систематически посещать стоматолога. Часто врач в качестве профилактики назначает особый уход за зубами и деснами при помощи использования специализированных средств для чистки зубов и гигиены полости рта.
Следует помнить, что даже полностью вылеченный пародонтоз, при неблагоприятных условиях может развиться снова. Профилактическими мерами являются: соблюдение гигиены полости рта, зубов, десен; своевременные посещения стоматолога; систематическое самонаблюдение за здоровьем зубов.
Болезни десен
Пульпит
Пульпит — воспалительное заболевание мягких тканей зуба, имеющее инфекционную природу, являющееся наиболее распространенным последствием несвоевременного или некачественного лечения кариозных поражений, характеризующееся острой болью, резкой реакцией на температурный раздражители.
Пульпит является не столько самостоятельным заболеванием, сколько последствием неправильного лечения стоматологических заболеваний или отсутствия лечения как такового. Механизм развития болезни прост: при наличии кариозных поражений, оставленных без внимания, разрушение твердых тканей зуба может достигнуть корневой пульпы, в результате чего в сосудистый пучок, расположенный в центре зуба начинают проникать микроорганизмы и продукты их жизнедеятельности. Попадание болезнетворных агентов сопровождается ответной реакцией, сопровождающейся острой болью, резкой, продолжительной по времени реакцией на холодное или горячее — это и есть воспаление. Помимо кариеса пульпит может быть спровоцирован травмированием зуба – потерей части зуба или коронки, надломом, трещиной.
Симптомы пульпита разнообразны и зависят от формы течения заболевания. Различают острую и хроническую форму болезни. Острый пульпит характеризуется периодически возникающей болью в зубе, возникающей внезапно и самостоятельно исчезающей. Чаще всего боли проявляются в вечернее и ночное время. На начальных стадиях развития заболевания пульпит может не сильно беспокоить пациента, однако с течением времени приступы боли учащаются и усиливаются, боль приобретает пульсирующий характер, выражается большей интенсивностью. Иногда боль иррадиирует в челюсть, ухо, расположенные рядом участки, может вызвать приступ мигрени или головной боли. В дальнейшем боль становится невыносимой, мучительной и не снимается болеутоляющими препаратами.
Хронический пульпит проявляется несколько иначе. Данное заболевание в хронической форме дает о себе знать при любых термических изменениях – болезненные ощущения возникают при смене температуры, например при переходе из холодного помещения в теплое и наоборот, употреблении очень холодного или очень горячего. По мене устранения термического фактора боль постепенно стихает. Самопроизвольно возникающие беспричинные боли для хронического пульпита не характерны.
Лечение пульпита подразумевает удаление пульпы, установку пломбы на поврежденный зуб. При отсутствии лечения пульпита возможно развитие ряда осложнений и последствий. К наиболее распространенным можно отнести: периодонтит, периостит; остеомиелит и др.
Как проявляются болезни десен и зубов
Независимо от характера и сложности, зубные болезни необходимо лечить. Лица, посещающие стоматолога минимум дважды в год, регулярными визитами к врачу защищают себя от развития стоматологических патологий и зубных болезней. Своевременное обращение к врачу позволяет не только провести щадящее лечение и предупредить развитие заболевания, но и полностью устранить последствия болезни. Несвоевременное обращение к врачу может привести к развитию осложнений, появлению сопутствующих заболеваний, поражению здоровых зубов, потере зуба и нарушению жевательных функций.
Поводом для обращения к врачу являются следующие симптомы:
- изменение цвета зуба;
- Появление болезненных и дискомфортных ощущений в зубе или окружающих его тканях;
- Резкая реакция зубов на холодные и горячие продукты;
- Механическое повреждение зуба;
- Неприятный запах изо рта;
- Наличие зубного камня и обильного зубного налета.
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.
Читайте также:

