Диагностические ошибки лечения заболеваний твердых тканей зубов вкладками
Опубликовано: 24.07.2024
Современная эндодонтия в большинстве случаев гарантирует высокую эффективность лечения пульпита и периодонтита. Однако нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений.
Для оценки качества эндодонтического лечения чрезвычайно важно регулярное клиническое и рентгенологическое обследование.
По мнению Европейского эндодонтического общества, оценка результатов лечения корневых каналов должна выполняться в течение 1 года после лечения и далее по необходимости. О высоком качестве терапии свидетельствуют следующие результаты: отсутствие боли, отека и иных симптомов, отсутствие изменений в пазухах, сохранение функции зуба и рентгенологическое подтверждение наличия нормальной периодонтальной щели вокруг корня. Неравномерное расширение может рассматриваться как исход заболевания — рубцовые изменения тканей.
Причинами осложнений после пломбирования корневых каналов могут быть ошибки, допускаемые на этапах эндодонтического лечения.
1. На подготовительном этапе:
- Инфицирование корневого канала.
- Отсутствие адекватного доступа к устью корневого канала.
- Перфорация дна и стенок полости зуба.
2. В процессе механической обработки корневого канала:
- Обтурация просвета корневого канала дентинными опилками.
- Образование апикального уступа при искривлении канала («Zipping»).
- Чрезмерное латеральное расширение средней трети канала по внутренней кривизне корня («Stripping»).
- Перфорация стенок корня.
- Разрушение анатомического (физиологического) сужения.
- Перелом инструмента в канале.
3. В процессе пломбирования корневого канала:
- Неоднородное, недостаточное заполнение просвета канала.
- Выведение пломбировочного материала за пределы апикального отверстия.
- Продольный перелом корня.
Инфицирование корневого канала
Проникновение микроорганизмов в корневой канал может происходить по причине нещадящего препарирования с давлением на коронковую пульпу, при неосторожном выполнении ампутации и удалении тканей из устьевой части. Возможно развитие и размножение микробов вследствие повторного использования инструментов, в том числе боров, экскаватора. Инфицирование корневого канала повышает риск таких послепломбировочных осложнений, как болезненная перкуссия, отсутствие положительной динамики после лечения пульпита или периодонтита. В предупреждении данного осложнения большое значение придается тщательному изолированию операционного поля, поскольку микрофлора может проникнуть в канал вместе с ротовой жидкостью. Оптимальным является использование таких средств защиты, как коффердам и его аналоги (рис. 1) . Перед инструментальной обработкой целесообразно полное иссечение кариозного дентина со стенок кариозной полости с целью профилактики попадания инфекции в корневой канал.
Рис. 1. Лечение пульпита с применением коффердама.
Ошибки в создании доступа к устьям корневых каналов
Причины данной ситуации — недостаточное препарирование кариозной полости, неполное иссечение крыши пульповой камеры, отсутствие контроля введения эндодонтического инструмента (рис. 2) . Следствием являются следующие осложнения. Нависающие края полости не позволяют полностью удалить остатки пульпы из полости зуба, что неизбежно приводит к появлению пигментации и ухудшает эстетические параметры зуба.
Рис. 2. Неполное раскрытие полости зуба.
Из-за плохого обзора не всегда возможна идентификация всех имеющихся устьев корневых каналов, что исключает обработку и пломбирование необнаруженных каналов (рис. 3) .
Рис. 3. Некачественная обработка стенок полости.
Кажущаяся «экономия» твердых тканей зуба в процессе формирования полости может привести к некачественному эндодонтическому лечению.
Вместе с тем чрезмерное, излишнее удаление тканей вызывает снижение устойчивости зуба к механическому воздействию.
Мерой профилактики подобной ошибки является формирование правильного доступа, который характеризуется отсутствием нависающих краев и прямолинейностью стенок полости, которые должны быть ровными, без шероховатостей и зазубрин.
Травмирование корневой пульпы
При лечении пульпита ампутационным методом возможно травмирование корневой части пульпы в случае отсутствии адекватного доступа к устьям каналов (рис. 4) .
Рис. 4. Гипертрофированная десна препятствует обзору полости.
Излишнее давление на бор или экскаватор вызовет кровотечение из канала вследствие разрыва сосудисто-нервного пучка. Наложение лечебной прокладки над устьем канала под давлением способствует нарушению кровообращения и функционирования корневой пульпы (рис. 5) . В любом случае травма корневой пульпы повышает риск неэффективного лечения пульпита биологическим методом.
Рис. 5. Лечебная прокладка над устьями каналов.
Избежать данного осложнения возможно путем тщательного препарирования кариозной полости с полным иссечением измененного дентина и последующим осторожным удалением крыши пульповой камеры.
Перфорация дна и стенок полости зуба
Может произойти в ходе поиска устьев корневых каналов и их расширения; при плохом обзоре дна полости зуба в результате неадекватного формирования доступа к корневым каналам.
Наличие размягченного пигментированного дентина, интенсивное окрашивание твердых тканей зуба после проведенного ранее лечения (резорцин-формалиновый метод, серебрение) также в значительной степени затрудняют поиск устьев корневых каналов (рис. 6) .
Рис. 6. Пигментация дентина и остатки пасты на дне полости.
В ряде случаев причинами перфорации становятся следующие факторы: недостаточное или, напротив, чрезмерное расширение полости зуба; проведение эндодонтического лечения через искусственную коронку. Недостаточное знание анатомических особенностей, таких как смещение оси зуба и уменьшение высоты коронки вследствие ее значительного стирания, способствует совершению ошибок.
Профилактическими мерами перфорации стенок полости зуба являются рациональное иссечение твердых тканей, адекватное давление на бор в процессе препарирования, верное его направление и четкий контроль глубины введения вращающегося инструмента.
Неполное удаление корневой пульпы допускается в тех случаях, когда не обеспечен адекватный доступ к устьям каналов либо последние недоступны по причине расположения в них дентиклов. Причиной может явиться недостаточное расширение устьев каналов или неправильное определение рабочей длины. Анатомические особенности строения корней также могут стать фактором плохой проходимости канала для инструментов. Нарушение техники работы, например удаление тканей пульпэкстрактором с разрывом сосудисто-нервного пучка, неполное удаление корневой пульпы, приводит к кровотечению из канала, что препятствует выполнению дальнейших эндодонтических вмешательств.
Обтурирование просвета канала дентинными опилками проявляется невозможностью повторного введения эндодонтического инструмента малого размера на всю рабочую длину. Причиной является скопление в просвете канала дентинных опилок и их уплотнение. Попытка с усилием заново пройти канал может повлечь за собой выталкивание продуктов механической обработки корневого канала (эндолубриканты, дентинные опилки, остатки пульпы и др.) за пределы апикального отверстия, что может вызвать боли после эндодонтического лечения.
Подобное осложнение предупреждается путем осторожного прохождения канала до апикального сужения инструментами малого размера после каждого второго шага, а также промывания просвета канала растворами.
Образование апикального расширения (эффект «воронка-зубцы» (Zipping) чаще всего имеет место в искривленных каналах. Во время обработки канала соскальзывание кончика инструмента при вращении приводит к так называемому эффекту «воронка-зубцы». Причиной является использование негибких файлов большого размера, которые не могут повторять форму канала. Возможно блокирование просвета канала дентинными опилками. Значительно возрастает риск создания апикального расширения при работе с файлами, имеющими агрессивную верхушку.
Чрезмерное продольное расширение канала в средней трети по внутренней кривизне (Stripping) встречается при механической обработке изогнутых корневых каналов. Причины могут быть следующие: использование жестких, негибких файлов; механическая обработка без учета толщины стенок каналов, а также недооценка степени кривизны корня.
Вследствие избыточного удаления дентина в области внутренней кривизны корня не только снижается устойчивость зуба к механическому воздействию, но и существует реальный риск продольной перфорации стенки корневого канала.
Разрушение анатомического (физиологического) сужения происходит при неправильном определении рабочей длины. Другая причина — некоторое уменьшение в процессе выпрямления канала его рабочей длины. Если дальнейшая обработка канала производится на прежнюю рабочую длину, разрушение физиологического сужения неизбежно.
Профилактика данного осложнения заключается в точном определении рабочей длины и ее коррекции в процессе механической обработки искривленного корневого канала.
Перфорации стенок корневого канала встречаются чаще всего при инструментальной обработке изогнутых корней.
Перфорации устьевой и средней трети образуются в основном при удалении из канала пломбировочного материала в процессе создания ложа для анкерного штифта, а также при вкручивании последнего в канал.
Апикальные перфорации могут наблюдаться при работе недостаточно гибкими вращающимися инструментами в труднопроходимых, изогнутых каналах. Подобное осложнение возможно от приложения чрезмерного давления во время механической обработки ручными инструментами, при попытке с усилием пройти канал. Причина латеральной перфорации — прохождение искривленного канала эндодонтическим инструментом с агрессивной верхушкой без предварительного изгиба.
Мерами профилактики различного рода перфораций являются хороший доступ к устьям корневых каналов, анализ конфигурации корневых каналов по данным рентгенограммы (рис. 7) . В процессе механической обработки следует избегать обтурирования просвета канала дентинными опилками; предварительно изгибать инструмент; использовать антикурватурную технику прохождения канала.
Рис. 7. Излишнее препарирование и перфорация стенки первого моляра.
Перелом инструмента в корневом канале
Риск перелома инструмента очень высок в случае деформации файла (изгиба, раскручивания витков) и чаще всего имеет место при прохождении и расширении узких, искривленных, ранее запломбированных каналов (рис. 8) . Основными причинами данного осложнения могут стать отсутствие адекватного доступа к устью корневого канала; нарушение последовательности использования эндодонтических инструментов; применение инструментов без учета показаний; несоблюдение режима работы и скорости вращения; приложение значительного усилия при ручной или машинной эндодонтической обработке; усталость металла, обусловленная многократным использованием инструмента.
Рис. 8а. Введение изогнутого файла.
Рис. 8б. Отлом инструмента в корневом канале.
Профилактика поломки инструмента заключается в строгом соблюдении режима работы, использовании инструмента по показаниям. Необходимо учитывать последовательность применения инструментов. В ходе механической обработки рекомендуется использование эндолубрикантов.
Неполное и недостаточное обтурирование корневого канала в основном обусловлено неправильным определением рабочей длины, неполным прохождением канала (рис. 9) , применением методики одного гуттаперчевого или серебряного штифта в каналах, имеющих овальную, гантелеобразную, щелевидную (неправильную) форму, не соответствующую форме штифта, а также использованием для пломбирования жидко замешанной пасты (с помощью каналонаполнителя). В результате неизбежна усадка, а также растворение пасты через некоторое время после пломбирования.
Рис. 9а. Обтурирование корневых каналов: качественное.
Рис. 9б. Обтурирование корневых каналов: неполное.
Выведение пломбировочного материала за пределы апикального отверстия зачастую наблюдается после чрезмерной механической обработки корневого канала. Результатом является разрушение физиологического апикального сужения. Оно может нарушаться также вследствие хронического воспалительного процесса в тканях апикального периодонта. Кроме того, существует реальная возможность выведения материала за апекс при использовании машинного каналонаполнителя. Риск возникновения осложнения резко возрастает при пломбировании корневого канала без учета рабочей длины (рис. 10) .
Рис. 10. Выведение значительного объема силера за апекс.
Выведение пломбировочного материала за пределы апикального отверстия наблюдается в случае использования большого количества силера, а также в результате избыточного давления в процессе конденсации пломбировочного материала в корневом канале.
Выталкивание гуттаперчевого штифта за апекс может быть следствием неправильного определения рабочей длины и/или неверного выбора размера основного штифта (рис. 11) .
Рис. 11. Выведение гуттаперчевого штифта за верхушку корня.
Выведение гуттаперчи за пределы верхушки корня возможно в процессе латеральной конденсации гуттаперчи (рис. 12) .
Рис. 12. Латеральная конденсация штифтов.
Меры профилактики: контроль рабочей длины на всех этапах эндодонтического лечения; грамотное формирование корневого канала; сохранение целостности анатомического (физиологического) сужения.
Если выведение небольшого количества силера за пределы апикального отверстия может не вызывать проблем, поскольку он достаточно быстро резорбируется, то выведенная за верхушку гуттаперча, которая сама по себе биологически инертна, способна длительно поддерживать воспаление в тканях апикального периодонта, являясь механическим раздражителем.
Продольный перелом корня возможен в процессе латеральной конденсации гуттаперчевых штифтов и является следствием чрезмерного истончения стенок корневого канала в процессе механической обработки. Кроме того, продольный перелом корня может наблюдаться при сильном боковом давлении на спридер в процессе конденсации гуттаперчевых штифтов.
Меры профилактики — оценка состояния твердых тканей корня зуба, их толщины, а также совершенствование мануальных навыков и приложение адекватных усилий в процессе конденсации гуттаперчевых штифтов.
Боли после эндодонтического вмешательства
Могут быть обусловлены раздражающим действием продуктов механической обработки корневого канала (опилки корневого дентина, остатки пульпы, микроорганизмы), которые выталкиваются за пределы апекса в процессе инструментальной обработки канала. Причиной боли может стать корневой силер, выведенный в ткани апикального периодонта. В данном случае болевые ощущения носят кратковременный характер (от 3 до 14 дней) и могут проходить самостоятельно без какого-либо воздействия.
Особую проблему представляет боль, которая носит продолжительный характер (от нескольких месяцев до нескольких лет) и не устраняется при использовании лекарственных средств и физиотерапевтических мероприятий.
Одной из причин возникновения длительной боли являются последствия применения витального метода лечения пульпита в одно посещение, что связано с невозможностью воздействия на дельтовидные и дополнительные канальцы, которые недоступны для механической обработки. В результате остаются обрывки инфицированной пульпы, которые впоследствии могут стать источником хронической инфекции.
Следующим поводом продолжительных болевых ощущений может послужить выведение за апекс гуттаперчи.
Причинами некачественного эндодонтического лечения могут служить ошибки, допущенные врачом в процессе выполнения манипуляций. Так, неточное определение рабочей длины приведет к травме периапикальных тканей либо неполному удалению путридных масс из канала. Некачественная механическая и медикаментозная обработка, а также избыточное препарирование способствуют перемещению микроорганизмов в периодонт. Неполное обтурирование корневого канала, равно как и чрезмерное пломбирование могут вызвать воспаление тканей периодонта уже после постановки постоянной пломбы. Индивидуальная реакция может развиваться при непереносимости составных частей корневого наполнителя либо избыточном пломбировании.
Заключение
Показаниями к повторному эндодонтическому лечению являются жалобы пациента на периодические боли, чувствительность при накусывании, наличие свищевого хода, отечность по переходной складке. При рентгенологическом исследовании могут выявляться незапломбированные дополнительные канальцы или некачественная обтурация основного канала, в том числе с наличием инородного тела. Обнаружение на рентгенограмме деструкции в периапикальной области (отсутствует положительная динамика или нарастает процесс резорбции костных структур после пломбирования канала) свидетельствует о необходимости повторного лечения.
Сведения об авторе
Луцкая Ирина Константиновна, д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО, Беларусь, Минск
Lutskaya I.K., dms, professor, Head of the Department of Therapeutic Dentistry Belorussian Medical Academy of Postgraduate Education, Belarus, Minsk
Минск, ул. Киселева, 32
Тел: +(375) 17-334-72-86
Errors and complications arising at the stages of endodontic treatment
Аннотация. Нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений в эндодонтическом лечении. В статье автор перечисляет ошибки, возникающие на этапе эндодонтического лечения, причины осложнений, а так же приводит меры профилактики для их предотвращения.
Annotation. Violation of the impact algorithm or clinical protocols may contribute to the development of errors and complications in endodontic treatment. In the article, the author lists the errors that occur at the stage of endodontic treatment, the causes of complications, and also gives preventive measures to prevent them.
Ключевые слова: эндоднотия; периодонтит; пульпит; корневой канал; пульпа
Key words: endodnotia; periodontitis; pulpitis; root canal; pulp
Исправление прикуса — сложное лечение, при котором выполняется серьезное вмешательство в зубочелюстную систему. Если ортодонтическое лечение спланировано правильно, а пациент соблюдает рекомендации лечащего врача, то риск осложнений минимален. Тем не менее, важно знать, какими они могут быть, и что нужно делать, чтобы их не возникало.
![Осложнения после ортодонтического лечения]()
Деминерализация эмали
В норме эмаль сохраняет твердость, получая минеральные вещества при омывании слюной. При установке брекет-системы закрепленные на зубах пластинки мешают контакту эмали со слюной, и риск деминерализации повышается.
Чтобы исключить его и сохранить эмаль твердой, до установки брекетов выполняется реминерализация эмали: покрытие защитным лаком, который насыщает ее фтором. При долгом лечении возможно промежуточное проведение реминерализации при регулировке брекет-системы. Когда врач снимает ее, он шлифует, полирует эмаль и покрывает ее защитным лаком еще раз.
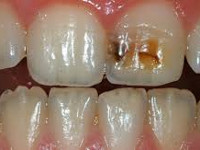
Кариес
Риск его появления при ортодонтическом лечении повышен из-за того, что искусственная конструкция во рту мешает чистке зубов. Налет скапливается быстрее, образуется зубной камень, под которым начинает развиваться кариес.
Чтобы исключить кариозное поражение, врачи «ДентоСпас» проводят профессиональную чистку зубов до установки брекет-системы. Поверхность эмали становится гладкой, ее проще очищать самостоятельно. Чистка может выполняться во время лечения, при регулировке брекет-системы. Врач дополнительно дает рекомендации по самостоятельной гигиене. Во время коррекции прикуса для ежедневной гигиены используют ортодонтические ершики и флоссы. Хороший эффект дает периодическое использование ирригатора.
Рецессия десны
Уменьшение объема десневой ткани рассматривается как побочный эффект коррекции прикуса. Если край десны опускается не больше, чем на 1 мм — это нормальная реакция, связанная с нагрузкой на зубочелюстную систему, временным изменением в питании тканей, изменением положения зубных корней. После завершения коррекции десневая ткань восстановится. Чтобы улучшить регенерацию, можно делать массаж при чистке зубов или использовании ирригатора.
Более выраженная рецессия (2 мм и более) считается осложнением. Может быть связана со слишком сильной нагрузкой на зубочелюстную систему, с исходным состоянием десневой ткани. Чтобы исключить такую рецессию, до начала лечения стоит пройти консультацию пародонтолога (если есть заболевания десен и предрасположенность к ним). Чтобы выравнивающая нагрузка была корректной и не провоцировала рецессию десны, важно своевременно регулировать брекет-систему у ортодонта, контролировать свое самочувствие при ее использовании (не должно быть выраженной боли, кровоточивости десен, отеков, других симптомов травмы).
Если рецессия уже происходит, нужно обратиться к пародонтологу и пройти лечение.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Гингивит и стоматит
Гингивит — воспаление десен, которое может возникать из-за неэффективной самостоятельной гигиены. Опасно дальнейшим поражением десневой ткани. Для профилактики гингивита используют растворы для полоскания полости рта, ежедневно контролируют удаление мягкого налета с поверхности у края десны и в межзубных пространствах. Если он уже начался, обращаются к врачу, который назначит антибактериальную терапию.
Стоматит поражает слизистые ткани. При использовании брекет-систем он может быть связан с постоянным травмированием внутренней поверхности щек, губ. Нужно обратиться к ортодонту и отрегулировать систему.
Аллергия
Аллергическая реакция может возникать на сплавы и металлы, использующиеся для изготовления ортодонтических конструкций. Их ношение в этом случае будет невозможным: из-за аллергии появится постоянный зуд, повышенное слюноотделение, раздражение, которое может перейти в воспаление. При склонности к аллергическим реакциям нужно предупредить об этом врача. Желательно заранее сдать тест для оценки реакции на металлы-аллергены. По его результатам ортодонт подберет брекет-систему из таких материалов, которые точно не провоцируют аллергическую реакцию.
![Кариес, возникший после ортодонтического лечения]()
Ошибки ортодонтического лечения
Анкилоз зуба. Если при коррекции создается чрезмерная нагрузка на один из зубов, связка его корня может погибнуть. Корень в этом случае срастается с альвеолой, становится жестко закрепленным в углублении челюсти. Это не опасно потерей зуба (ткани продолжают получать питание), но его перемещение, выравнивание становится невозможным.
Апикальная резорбция корня. Возникает при сильном и постоянном давлении на зубной корень, опасна его постепенным полным разрушением. Сопровождается болевыми ощущениями, воспалением. На раннем этапе не требует лечения: если давление будет устранено вовремя, ткани регенерируют самостоятельно. На поздних этапах приводит к потере зуба. Минимальная резорбция при ортодонтическом лечении считается нормой. После коррекции прикуса при правильном распределении жевательной нагрузки нормальное состояние тканей восстанавливается без дополнительной терапии. Если резорбция выражена, протекает остро, нужно срочное обращение к ортодонту для регулировки брекет-системы. Тревожными симптомами являются постоянный дискомфорт, болезненные ощущения, отечность, покраснение десен, боль при надавливании на коронку.
Плохой результат коррекции. Зубы становятся скученными или между ними появляются большие промежутки, они отклоняются вперед или назад, ротируются, нарушается смыкание зубных рядов. Такие осложнения появляются либо из-за несвоевременной регулировки брекет-системы (пациент не соблюдает график визитов к ортодонту), либо из-за серьезных ошибок при планировании лечения. Коррекцию прикуса должны проводить только квалифицированные ортодонты, после предварительной диагностики, с постоянным отслеживанием динамики лечения.
Результат коррекции не сохраняется. Положение зубов было выровнено, но уже через несколько месяцев зубной ряд начинает искривляться, а прежние проблемы с прикусом возвращаются. Это происходит, если пациент отказывается от ретенционного периода. Это — завершающая фаза лечения, на которой фиксируется новое положение зубов. В этот период нужно носить ретейнер — незаметный аппарат, который удерживает зубы в правильном положении. Без ретенции зубы будут смещаться в исходное положение, а к существовавшим раньше проблемам могут добавиться новые.
Стоматологи клиники «ДентоСпас» выполняют ортодонтическое лечение так, чтобы исключить риск любых осложнений. Для этого мы проводим тщательную диагностику, используем качественные брекет-системы, регулярно контролируем динамику коррекции, обязательно проводим ретенцию после исправления прикуса.

Протезирование – это процедура восстановления зубного ряда с помощью отдельных коронок, мостов, съемных челюстей и других замещающих конструкций. Она требует тщательной подготовки и соблюдения правил для восстановления функциональности зубного ряда и эстетики. Иногда после завершающего этапа протезирования могут возникать осложнения – к сожалению, от этого не застрахован никто. Но стоит различать осложнения, которые можно безболезненно поправить и скорректировать, а также те последствия, при которых придется глобально исправлять результат процедуры – вплоть до удаления искусственных имплантов и работы «все сначала». В данной статье мы расскажем об основных последствиях, также эксперты поделятся, как пациентам не допустить этих самых осложнений после лечения.
Почему могут возникать осложнения после протезирования?
Протезирование подразумевает внедрение постороннего предмета в полость рта. Организм может положительно воспринять данные элементы, а можно и отторгать конструкции. При возникновении этих нежелательных последствий важно определить основную причину, а уже затем исправлять ситуацию.
Основные виды причин осложнений при протезировании. К чему они приводят?
- Ошибки на этапе планирования установки конструкции – очень распространённая причина, в результате чего была некорректно подобрана форма и размеры протезной конструкции. Чтобы этого не произошло, на подготовительном этапе стоматолог-протезист должен выполнить снимки (если необходимо, то несколько снимков), комплексно продиагностировать состояние полости рта. Возможно, протезирование займет чуть больше, чем планировалось, но такое основательное планирование даст гарантию эффективного лечения.
- Недостаточная санация полости рта. Например, когда у пациента не был обнаружен кариес или пульпит в скрытой форме, а после процедуры лечения эти проблемы дали о себе знать. На стадии подготовки важно очистить зубы от камня и налета, пролечить все очаги воспаления, удалить разрушенные зубы, выполнить наращивание костной ткани. Во избежание осложнений, изделия по такой причине ставятся только при абсолютной санации полости рта!
- Нарушение одного из этапов процедуры протезирования. Это могут быть ошибки на стадии клинического процесса или на технической стадии. В первом случае часто недостаточно хорошо обтачиваются зубы, некорректно снимаются слепки, каркас неправильно припасовывается, была нарушена технология установки конструкции или же изначально специалист неправильно определили тип прикуса. Основные технические ошибки: некорректно подобранная форма зубов, некачественный каркас для конструкции, погрешности при отливании гипсовых моделей конструкции и др.
- Общие заболевания. Распространенные причины, которые приводят к отторжению систем, – остеопороз, сахарный диабет, скрытые или хронические воспалительные процессы в организме. Так или иначе, но протезирование – это нагрузка на организм, а при ослабленном иммунитете пациент не застрахован от возможных осложнений. Сначала необходимо пролечить заболевания или вывести их на стадию стойкой ремиссии, а уже потом переходить к установке конструкций.
- Некачественная гигиена. Несоблюдение правил гигиены приводит к скоплению патогенных микроорганизмов и необратимым осложнениям. Бактерии провоцируют кариес, воспаление десен, на фоне чего протезные конструкции могут отторгаться.
ТОП-9 осложнений после протезирования
Представляем вашему вниманию самые распространенные 9 осложнений после установки протезных конструкций:
-
Развитие воспаления десневой ткани – как следствие, приводят к гингивиту, стоматиту в острой и хронической формах. Как правило, такое осложнение в ротовой полости возникает по причине некачественного прилегания замещающей зубы конструкции. Процесс имеет такое течение: конструкция давит на ткани, кровеносные сосуды погибают, отсутствует кровоснабжение тканей, развивается воспаление.
Как решить проблему?
Стоматолог рекомендует процедуру обработки ротовой полости антисептическими растворами, а также специальными гелями для активирования регенерационных процессов тканей. При условии регулярной обработки и уходом за полостью рта десна успокаиваются.
Кариозные образования – как следствие, опорные зубы поражает пульпит или периодонтит. Обычно это происходит при причине скопления остатков пищи между протезной конструкцией и живыми тканями. Проблема приводит к тому, что зубы постепенно разрушаются, прекращают выполнять свои опорные функции, нарушается фиксация протеза.
Как решить проблему?
Минимум два раза в год (а то и чаще) проходить полное обследование у стоматолога. Ни один, даже ювелирно выполненный протез, не будет стоять так, чтобы под ним не скапливались бактерии. За полостью с такими изделиями уход должен быть в два раза более тщательным, чем обычно!
Инфекционное поражение мягких и костных тканей – пародонтит. Часто вокруг изделия заметны явные деструктивные изменения: десна приобретает синюшный оттенок, развивается отечность и кровоточивость тканей. Как результат, это приводит к выпадению зубов, нарушению фиксации замещающей конструкции.
Как решить проблему?
Во-первых, стоматолог должен препарировать зубы без формирования так называемых уступов. Во-вторых, конструкция должна быть подобрана строго, возможно, понадобится несколько примерок и подгонок изделия. В-третьих, перед установкой протезного изделия необходимо обязательно пролечить десна. Возможно, понадобится регулярная терапия для поддержания здоровья мягких тканей полости рта.
Отторжение конструкции вследствие аллергической реакции. Она может проявляться в виде отека десен, зуда, сыпи и покраснения в полости рта. В отдельных случаях возможно затрудненное дыхание и постоянное чувство сухости во рту, повышение температуры. Аллергия может проявляться в первые несколько часов после установки конструкции или же через несколько недель.
Как решить проблему?
Необходимо установить, на какой именно из компонентов протезной конструкции у пациента аллергия. Скорее всего, придется заменить протез. Именно поэтому на стадии планирования протезирования важно изучить анамнез и убедиться, что у пациента нет аллергии на металл.
Развитие гальванизма – приводит к выработке гальванического тока. Обычно бывает при использовании конструкций с металлическим каркасом – слюна попадает на материал, пациент ощущает привкус железа во рту, постоянно чувство кислой среды в полости рта, дискомфорт. Как следствие, коронки темнеют, нарушается эстетика, иногда проблема сопровождается головной болью.
Как решить проблему?
Заменить протез на изделие из керамического материала. При установке керамических конструкций гальванизм не происходит.
Некачественная фиксация изделия. Как правило, изделие «садится» на специальный стоматологический цемент, который не всегда удерживает изделие в полости рта. Протез может отклеиться из-за перегрузки, некорректно подобранной формы или размера протеза. Также возможно, что стоматолог использовал мало стоматологического цемента для фиксации. Иногда пломбы на зубах мешают протезу «схватываться» с живыми тканями.
Как решить проблему?
Установить, почему именно протез плохо зафиксирован, и выполнить повторную фиксацию с исправлением неточностей.
Деформация изделия. Это могут быть сколы, трещины, отломы, разломы на половинки или мелкие части. Протез может деформироваться из-за ударов в проекцию челюсти, при несчастных случаях, падениях или употреблении в пищу слишком твердых продуктов. Иногда изделие деформируется из-за ошибок при планировании протезирования.
Как решить проблему?
Если деформация незначительная, конструкцию можно починить непосредственно в полости рта. Иногда может понадобится снятие с повторной фиксацией. Если поломка серьезная, протез придется удалить и на его место поставить новый.
Проблемы с окклюзионной плоскостью. Речь, в основном, идет о поверхности, которая проходит через режущие края первых резцов нижней челюсти и бугорки зубов мудрости или же вторых моляров. Плоскость может смещаться, на фоне чего страдает височно-нижнечелюстной сустав.
Поскольку проблема – глобальная, скорее всего, необходимо повторное планирование протезирования с тщательной диагностикой прикуса и производством новой протезной конструкции.
Изменение прикуса. Высота зубных коронок играет большую роль. Например, при дефиците высоты снижается качество жевания – формируется некачественный пищевой комок. При большой высоте коронок челюсть перегружается, что провоцирует дисфункцию височно-нижнечелюстного сустава.
Как решить проблему?
Определить основную причину развития аномалии прикуса, провести повторное планирование протезирования с заменой конструкции.
Возникли осложнения после протезирования – что делать?
Во-первых, обратиться к врачу, который выполнял лечение.
Во-вторых, соблюдать все рекомендации специалиста. При незначительных осложнениях пациенту может быть рекомендовано местное лечение: обработка полости растворами, использование регенерирующих гелей.
В-третьих, может понадобиться корректировка протеза или же полная замена изделия с учетом уже имеющегося негативного опыта протезирования.
Не нужно терять время – возникшие осложнения не пройдут сами по себе. Также не стоит спешить с протезированием. Важно пройти все этапы диагностики и планирования у опытного стоматолога-протезиста, чтобы поставить действительно хорошее изделие, которое гарантированно прослужит на протяжении долгих лет.
ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ПРИМЕНЕНИИ МИКРОПРОТЕЗОВ
Следует отметить, что при применении микропротезов, как и любой другой зубной конструкции, необходимы полноценное обследование и подготовка (по показаниям) зубов и зубных рядов.
При изготовлении вкладки следует учитывать топографию и величину дефекта, направление и выраженность функциональных сил, вид прикуса.
Подготовка твердых тканей протезного поля зависит от витальности опорного зуба. При препарировании твердых тканей для формирования полости следует знать зоны безопасности твердых тканей. Однако здесь мы сталкиваемся с некоторым противоречием. Полноценное и глубокое иссечение твердых тканей позволяет лучшим образом сформировать полость в зубе. Однако стенки коронки опорного зуба при этом становятся менее прочными, а у зубов с живой пульпой возникает опасность ее травмы или вскрытия. При препарировании твердых тканей опорных зубов (особенно при формировании дополнительных ретенционных пунктов) следует учитывать зоны безопасности и оптимальную глубину препарирования.
На этапе подготовки твердых тканей опорного зуба возможны различные ошибки и осложнения: неполное удаление размягченного дентина, несоблюдение правильности топографических взаимоотношений (параллельности и перпендикулярности) стенок, сужение или чрезмерное расширение входа в полость, неправильное создание (по показаниям) ретенционных пунктов, перфорация пульповой камеры и др.
На этапе моделирования вкладки возможна ситуация, когда вкладка не выводится. Это связано с неправильным формированием стенки (стенок) и ретенционных пунктов, а также с предварительным неувлажнением полости зуба.
На этапе припасовки вкладки возможно несоответствие ее тканям протезного поля: вкладка не входит в полость или, напротив, свободно балансирует в ней. Это связано с неправильным моделированием и извлечением вкладки или нарушением лабораторной технологии. Такую вкладку нужно переделать.
При применении литых штифтовых вкладок помимо перечисленных выше моментов возможны ошибки и осложнения со стороны корневой части зуба. Полость в канале корня должна быть достаточной глубины (на 2 /з длины корня). Не следует иссекать большое количество твердых тканей со стенок корневого канала, так как это ослабит опорные ткани и может привести к расколу корня. На этапе подготовки полости в канале корня возможна перфорация стенки. Предварительное изучение рентгеновских снимков и знание размеров корневых каналов позволят избежать этого.
Отсутствие в устье канала амортизационной полости ухудшает фиксацию вкладки и не исключает ее смещения и ротации. Наиболее благоприятной является амортизационная полость эллипсовидной формы.
На этапе припасовки вкладки (в том числе и штифтовой) следует знать, что она должна без напряжения входить в подготовленную полость. Края вкладки должны иметь плотный и равномерный контакт на участке соприкосновения с твердыми тканями опорного зуба. Недопустимо наличие раковин, ниш и других пунктов ретенции для зубной бляшки и другой флоры. Это может привести к развитию вторичного кариеса и расцементированию вкладки.
При изготовлении полукоронок необходимо учитывать противопоказания и не расширять показания к их применению. При препарировании твердых тканей опорного зуба следует учесть зоны безопасности твердых тканей, особенно при формировании продольных пазов. При подготовке твердых тканей не следует формировать слишком глубокие и широкие пазы из-за возможного нарушения их параллельности. Размеры пазов должны быть следующими: ширина — (1,0±0,2) мм, глубина—(1,0± 0,2) мм. Для получения взаимной параллели пазов желательно применение внутриротового параллелометра. На всех последующих этапах изготовления полукоронок могут возникнуть ошибки и осложнения такие же, как и при изготовлении цельнолитых несъемных протезов.
При применении интрадентальных и парапульпарных литых протезов возможны те же ошибки и осложнения, что и при изготовлении вкладок.
Ошибки и осложнения при применении литых вкладок достаточно полно отражены в исследованиях А.М. Алыпица (1964).
ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ПРИМЕНЕНИИ МЕТАЛЛОКЕРАМИЧЕСКИХ ПРОТЕЗОВ
И ИХ ПРОФИЛАКТИКА
Металлокерамические конструкции в настоящее время являются наиболее совершенным видом несъемных протезов. С этим связано широкое их внедрение в последние годы в стоматологическую клинику. Однако процесс изготовления металлокерамических и металлопластмассовых протезов довольно сложен и требует особой подготовки специалистов. Число осложнений при применении металлокерамических протезов довольно высоко и составляет, по данным литературы, 2,5—11%.
Многолетние клинические наблюдения позволяют считать, что ошибки и осложнения, возникающие в процессе изготовления металлокерамических протезов и после укрепления их, следует разделить на три группы:
1. Неправильное планирование ортопедического лечения.
2. Врачебные ошибки до, в процессе и после укрепления металлокерамических протезов.
3. Ошибки на лабораторных этапах изготовления.
Серьезной ошибкой, приводящей впоследствии к самым разнообразным осложнениям, является расширение показаний к применению металлокерамических протезов. Чтобы правильно определить показания, нужно провести полноценное обследование пациента с применением описанных ранее методов исследования. Недопустимо планирование ортопедического лечения без рентгенологического обследования и изучения гипсовых диагностических моделей челюстей. Пациентам с относительными противопоказаниями решать вопрос о планировании металлокерамических протезов следует только после завершения предварительной подготовки зубочелюстной системы. При применении металлокерамического протеза следует четко определить его конструктивные особенности: уровень расположения края опорных коронок; применение гирлянды; форму промежуточной части (при планировании мостовидного протеза);
вид сплава для отливки цельнолитого каркаса и др.
В том случае, когда металлокерамическая конструкция не используется как шинирующий протез (при больших объемах работы), следует правильно располагать сегменты, изучив состояние тканей опорных зубов и зубов-антагонистов. Нужно также планировать и последовательность ортопедического лечения (вначале протезировать участки в области жевательных зубов, затем передние участки).
Известно, что металлокерамические протезы являются наиболее индифферентными к тканям полости рта. Но индифферентностью в абсолютной степени обладает только фарфор. Цельнолитые сплавы, используемые для отливки каркасов, могут вызывать некоторые аллергические реакции. Поэтому тактика зарубежных специалистов, проводящих индивидуальный подбор сплава, является правильной.
На клинических этапах изготовления металлокерамических протезов возможны различные ошибки, приводящие ко всякого рода осложнениям.
Необходимость значительного сошлифовывания (до 2 мм) твердых тканей при препарировании опорных зубов может вызвать травму и термический ожог пульпы. Поэтому следует знать зоны безопасности твердых тканей зубов и соблюдать режим препарирования (прерывистость, охлаждение, соответствующие абразивы и др.). Необходимо определить переносимость лекарственных препаратов и определить анестетик.
Абсолютное депульпирование всех опорных зубов, которые, будут покрыты металлокерамическими протезами, является крайностью. Определение показаний к депульпированию следует проводить после осмотра пациента, изучения рентгеновских снимков и проведения необходимых измерений на диагностических моделях.
К ошибкам следует отнести препарирование опорных зубов без формирования пришеечного уступа. После укрепления в полости рта такой протез не будет отвечать эстетическим требованиям и может вызвать патологические изменения в краевом пародонте.
Часто встречающейся врачебной ошибкой на этапе препарирования является создание большой конусности опорных зубов. Порой она достигает 20° и более. Такое чрезмерное сошлифовывание твердых тканей создает предпосылки для травмы и гибели пульпы зуба. Кроме того, у зубов с низкой коронковой частью после такого препарирования нередко наблюдается расцементировка покрывной конструкции. При препарировании угол конвергенции боковых поверхностей следует создавать в пределах 4—8° в зависимости от высоты коронок опорных зубов и их
Ошибки и осложнения возможны в процессе получения двуслойных оттисков и после. Недопустимо использование при получении двуслойных оттисков некачественных и не соответствующих назначению материалов. Неправильным является комбинирование различных материалов (гипс, воск, термопластические массы с сиэластом 69 и др.). Для получения двуслойных оттисков следует использовать силиконовые массы, отвечающие предъявляемым требованиям.
При получении двуслойного оттиска следует проводить поверхностную ретракцию десны. Раскрытие десневого желобка (кармана) нужно проводить не более чем на глубину последнего, так как в противном случае возможно повреждение круговой связки зуба. Если на оттиске не получено качественное отображение тканей краевого пародонта (уступ, десневой желобок и десневой гребешок), то его следует переснять повторно. Нельзя пытаться восполнить дефект на оттиске, доложив на соответствующий участок корригирующую массу.
После препарирования зубов и получения оттисков опорные зубы следует покрыть временными коронками или колпачками. Особенно это важно для зубов с живой пульпой. В противном случае термические и химические раздражители могут вызвать воспаление пульпы препарированных зубов. Кроме того, непокрытые опорные зубы выдвигаются в сторону антагонистов, что усложняет работу врача на этапах припасовки будущей металло-керамической конструкции.
При проведении следующего клинического этапа — припасовки цельнолитого каркаса — следует знать, что недопустимо припасовывать каркас, имеющий перфорации опорных коронок. Его следует переделать. Наличие широких в пришеечной зоне коронок может быть результатом нанесения (или стекания при нанесении) толстого слоя компенсационного лака при моделировании. Чрезмерно плотный (жесткий) пришеечный охват, напротив, может быть связан с недостаточным количеством наносимого лака. На этом же этапе следует определить толщину опорных коронок, которая по всей поверхности должна быть в пределах (0,4±0,1) мм. В противном случае не будет достаточного места для фарфорового покрытия, а при условии полноценного нанесения всех слоев фарфора коронка не будет отвечать предъявляемым эстетическим требованиям. Эти же моменты следует учитывать при осмотре промежуточной части цельнолитого мостовидного каркаса.
На этапе припасовки цельнолитого каркаса с фарфоровой облицовкой самый важный момент — тщательное выверение окклюзионных взаимоотношений с антагонистами. Делать это нужно не только в вертикальном соотношении зубных рядов, но и в трансверзальной и сагиттальной окклюзиях. В противном случае не исключены сколы фарфоровой облицовки, особенно у пациентов, имевших относительные противопоказания (патологическая стираемость твердых тканей зубов, бруксизм, аномалии прикуса и др.). На этом же этапе следует обратить особое внимание на эстетические качества металлокерамического протеза. Важно учесть и пожелания пациента, которые должны быть окончательными. На этом этапе должен присутствовать зубной техник. Перед обжигом (глазурованием) подкрашивание металлокерамического протеза (по показаниям) лучше делать в полости рта пациента, с учетом оттенков рядом стоящих зубов и зубов-антагонистов.
Готовую металлокерамическую конструкцию фиксируют на временный цемент. Исключение составляют одиночные коронки, которые фиксируют на постоянный цемент, так как не исключена потеря их пациентом. Перед фиксацией протез необходимо осмотреть и убедиться в отсутствии дефектов на его поверхности. Наличие пор, вздутий говорит о нарушении лабораторной технологии. Глазурное покрытие должно быть равномерным, Шероховатые участки на поверхности недопустимы. Недопустим также и чрезмерный глянец как результат большего, чем необходимо, температурного режима обжига.
Срок фиксации металлокерамического протеза на временный цемент следует определять индивидуально. При больших объемах работы пациенты, имевшие относительные противопоказания, должны наблюдаться около 3 мес. В остальных случаях достаточно наблюдение в течение месяца. После фиксации протеза на временный цемент следует предупредить пациентов, что при расцементировке или появлении подвижности протеза следует обратиться к врачу, потому что подобная нестабильность протеза на опорных зубах создает напряжение на некоторых участках пришеечной зоны и может привести к сколу фарфоровой облицовки. На этапе временной фиксации за металлокерамической конструкцией и тканями протезного поля осуществляют динамическое наблюдение. При необходимости (по показаниям) проводят лечебные мероприятия и лабораторные коррекции. Перед фиксацией на постоянный цемент нужно убедиться в полноценности металлокерамического протеза и отсутствии признаков патологии в тканях протезного поля.
После укрепления металлокерамических протезов на постоянный цемент все пациенты должны состоять на диспансерном наблюдении. Особенно это касается лиц, имевших относительные противопоказания и прошедших предварительную подготовку зубочелюстной системы. На этапах диспансерного наблюдения при рентгенологическом исследовании опорных зубов с живой пульпой возможно выявление верхушечных гранулем. В этом случае необходимо перфорировать коронку на оральной поверхности и провести лечебные мероприятия. У некоторых больных возможно выявление функциональной перегрузки опорных зубов или зубов-антагонистов. Это осложнение ликвидируется пришлифовыванием супраконтактов у антагонистов или на металлокерамической конструкции. Появление функциональной перегрузки может быть связано с внедрением съемного протеза, который был изготовлен после укрепления металлокерамики. В этом случае следует провести окклюзионную коррекцию внедренного протеза или переделать его.
Довольно часто встречающееся осложнение после укрепления на постоянный цемент металлокерамической конструкции — скол фарфоровой облицовки. Если нарушена лабораторная технология изготовления металлокерамических протезов или применялся грунтовой слой фарфоровой массы плохого качества, то скол фарфоровой облицовки произойдет в первые дни или недели (вот для чего необходимо фиксировать на временный цемент металлокерамическую конструкцию!). Но если скол произошел через несколько месяцев или лет, то это результат врачебной ошибки или чрезмерной функциональной нагрузки, созданной пациентом. В настоящее время некоторыми зарубежными фирмами созданы реставрационные материалы, позволяющие восполнить дефект на участке откола фарфоровой облицовки. Некоторые клиницисты при необходимости снять металлокерамические протезы сбивают их. Это допустимо в единичных случаях после полноценного изучения металлокерамической конструкции и тканей протезного поля (высота коронок опорных зубов и их витальность, наличие пришеечного уступа, количество опор, протяженность дефекта и др.), так как при сбивании нередки случаи отломов коронок опорных зубов с покрывной конструкцией. Более рациональным для опорных зубов является распиливание коронок двусторонним алмазным диском и твердосплавным турбинным бором. После снятия конструкции, прежде чем проводить повторное протезирование, необходимо проанализировать ошибки и осложнения для последующего их предотвращения.
Ошибки на этапах лабораторной технологии могут быть в процессе моделирования и отливки каркаса, а также на этапах обжига после нанесения фарфоровых масс.
В клинике при припасовке цельнолитого каркаса несоответствие его тканям протезного поля может быть связано с ошибками на предыдущих этапах лабораторной технологии:
1. Поздняя отливка модели по полученному оттиску.
2. Моделирование каркаса без изготовления разборной модели.
3. Неправильное нанесение компенсационного лака.
4. Неправильное моделирование восковой композиции каркаса.
5. Неправильное установление литниковой системы.
6. Деформация каркаса при снятии с модели или паковке для отливки.
Следует знать, что каждая фарфоровая масса по-разному реагирует на сплавы. Есть фарфоровые массы, которые предназначены для облицовки каркасов из конкретных сплавов. Поэтому для получения единой и прочной металлокерамической системы следует использовать гармонирующие сплавы и фарфоровые массы.
Один из важных лабораторных этапов изготовления металлокерамических протезов — получение оксидной пленки. Полноценная оксидная пленка позволяет предупредить в последующем (после укрепления металлокерамического протеза) наиболее часто встречающееся осложнение — скол фарфоровой облицовки. Поэтому, если при осмотре каркаса на его поверхности нет равномерной и одноцветной оксидной пленки, следует проводить повторное ее получение. Иногда это делают многократно. В случае безуспешных результатов повторно моделируют каркас и отливают
его из нового сплава.
При нанесении и обжиге слоев фарфора нужно пользоваться таблицей температурных режимов и условий, предлагаемых разработчиками. При наличии большего, чем положено, межокклюзионного пространства (около 1,5 мм) для нанесения фарфоровой облицовки следует знать, что чрезмерная толщина фарфорового покрытия (более чем 1,9 мм) приводит к сколу. Поэтому при препарировании опорных зубов (чаще всего это депульпированные зубы) следует сощлифовывать оптимальное количество твердых тканей, не перетачивая их. Коррекционные обжиги необходимо ограничить, так как это влияет на прочностные качества металлокерамической конструкции.
На этапе глазурования следует ограничиться одним обжигом. Несовпадение цвета чаще связано с исходно неправильным определением цвета фарфоровой облицовки. Не следует пытаться восполнить этот пробел многократными подкрашиваниями с использованием красителей.
Таким образом, при правильном планировании и грамотном проведении клинических и лабораторных этапов изготовления металлокерамических протезов с использованием в соответствии с предъявляемыми требованиями всех вспомогательных и конструкционных материалов число осложнений будет минимальным. Описанные выше конструкции зубных протезов (вкладки, фарфоровые коронки, цельнолитые несъемные протезы) являются более совершенными в сравнении с остальными видами несъемных протезов. Они в большей степени отвечают функциональным, эстетическим и профилактическим требованиям. При применении указанных протезов по показаниям, с предварительным полно ценным обследованием, соответствующей подготовкой зубочелюстной системы и дальнейшем (после укрепления) диспансерном наблюдении пациенты могут в течение десятилетий успешно пользоваться перечисленными зубными конструкциями.
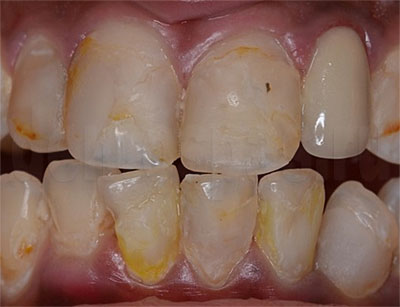
Заболевания твердых тканей зуба – патологический процесс, сопровождающийся деминерализацией и разрушением эмали, дентина, цемента. При кариесе пациенты жалуются на гиперестезию. В отличие от пульпита, самопроизвольной боли нет, повышенная чувствительность проходит сразу после устранения причинного фактора. При некариозных поражениях развивается локальная или диффузная деструкция тканей. С целью диагностики заболеваний твердых тканей зуба проводят сбор жалоб, физикальный осмотр, рентгенографию, ЭОД. Лечение заболеваний твердых тканей зуба направлено на реминерализацию эмали и дентина, восстановление анатомической формы и утраченных функций зубов.
- Причины и классификация
- Всего различают две группы заболеваний твердых тканей зуба:
- Симптомы заболеваний твердых тканей зуба
- Диагностика заболеваний твердых тканей зуба
- Лечение заболеваний твердых тканей зуба
- Цены на лечение
Общие сведения
Заболевания твердых тканей зуба – нарушение структуры эмали, дентина, цемента кариозного или некариозного происхождения. На сегодняшний день распространенность кариеса достигает высоких цифр. По данным статистики, у 90% людей во время профилактического осмотра выявляют скрытые кариозные полости. Чаще поражения обнаруживают на зубах верхней челюсти (за исключением моляров). В большинстве случаев встречается фиссуральный и апроксимальный кариес, реже – пришеечный, циркулярный. Крайне редко диагностируют кариозные поражения вестибулярной или оральной поверхности. Среди всех заболеваний твердых тканей зуба в детском возрасте выявляют преимущественно кариес и такие врожденные некариозные патологии, как гипоплазия, флюороз, наследственные аномалии развития. Если у молодых людей частота диагностирования клиновидных дефектов и гиперестезии зубов составляет не больше 5%, то с возрастом наблюдается явный прирост приобретенных некариозных заболеваний твердых тканей зуба, к 60 годам повышенную стираемость и клиновидные дефекты обнаруживают у каждого второго пациента.

Причины и классификация
Кариозные заболевания твердых тканей зуба возникают при неудовлетворительном уровне гигиены. Налет, скапливающийся в пришеечной области и в интерпроксимальных промежутках, содержит большое количество микроорганизмов, под воздействием которых происходит вымывание минеральных веществ из эмали и дентина с последующим расплавлением органического матрикса. Весомая роль в развитии кариозных заболеваний твердых тканей зуба отводится качественному и количественному составу слюны. При гипосаливации нарушаются процессы естественного очищения зубов, вследствие чего вероятность кариозного процесса существенно возрастает. К общим предрасполагающим факторам, способствующим возникновению кариозных заболеваний твердых тканей зуба, относят неправильное питание (чрезмерное употребление рафинированных углеводов), дефицит микро- и макроэлементов, патологии эндокринной системы, проживание в местности с низким уровнем фтора в питьевой воде.
Врожденные некариозные заболевания твердых тканей зуба проявляются при нарушении фолликулярного развития. Перенесенные беременной женщиной инфекционные заболевания, болезни органов ЖКТ – все это может привести к прорезыванию у ребенка зубов с признаками гипоплазии. Флюорозные поражения бывают не только врожденными, но и приобретенными. Возникают при поступлении в организм повышенного количества ионов фтора. Наследственные заболевания твердых тканей зуба развиваются в результате изменения структуры генов, кодирующих формирование эмали и дентина. Выполнение горизонтальных движений во время чистки может привести к появлению клиновидных дефектов. Эрозия и некроз эмали появляются при гиперфункции щитовидной железы. Кислотный некроз также может становиться следствием нейрогенных заболеваний, интоксикации организма. Артикуляционная перегрузка отдельной группы зубов при дефектах зубного ряда приводит к повышенному стиранию режущих краев. Признаки патологической стираемости нередко обнаруживают при сниженном содержании в крови паратгормона.
Всего различают две группы заболеваний твердых тканей зуба:
1. Кариозные поражения. Основная причина – воздействие на ткани зуба кислотообразующих и протеолитических микроорганизмов.
2. Некариозные дефекты. К этой категории относят врожденные и приобретенные поражения, развивающиеся на фоне общесоматической патологии, вследствие профессиональных вредностей, при окклюзионной перегрузке зубов.
Симптомы заболеваний твердых тканей зуба
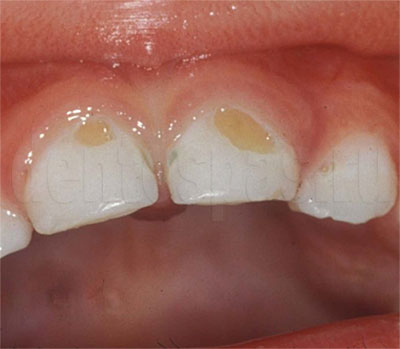
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения выявляют участок деминерализации эмали в виде матового или пигментированного пятна. При зондировании в участке поражения эмаль гладкая. Жалобы отсутствуют. Только после окрашивания зоны деминерализации пациенты указывают на появление точечной пигментации, которую невозможно удалить с помощью обычной чистки. Дефект эмали формируется при поверхностном кариесе. Поражение в пределах плащевого и припульпарного дентина выявляют при среднем и глубоком кариесе соответственно. При глубокой кариозной полости высоки риски перфорации пульповой камеры и развития пульпита. Дефект, заполненный детритом, с подрытыми мягкими стенками и дном свидетельствует об остром течении кариозных заболеваний твердых тканей зуба. В этом случае пациенты жалуются на кратковременную чувствительность при употреблении сладких продуктов, холодных напитков. После устранения провоцирующего фактора болезненность исчезает. Пигментированные плотные стенки кариозной полости обнаруживают при хронизации заболеваний твердых тканей зуба, жалобы на гиперестезию возникают редко.
При гипоплазии – врожденном заболевании твердых тканей зуба – со щечной стороны фронтальной группы зубов и на буграх моляров появляются пятна белого или желтого цвета. В ходе осмотра эмаль гладкая. При флюорозе на поверхности зубов возникают светло-желтые или коричневые точки, штрихи, пятна. Также флюорозные поражения могут сопровождаться деструкцией эмали. При наследственных заболеваниях твердых тканей зуба происходит раннее прогрессирующее разрушение эмали и дентина. Клиновидный дефект представляет собой участок в пришеечной зоне клиновидной формы с основанием, обращенным к десне. Эмаль плотная, блестящая. При эрозии – приобретенном некариозном заболевании твердых тканей зуба – на щечных поверхностях резцов образуются дефекты овальной формы. Характерным признаком кислотного некроза являются темные пятна, в центральной части которых во время зондирования удается выявить размягченные ткани.
Диагностика заболеваний твердых тканей зуба
Диагностика заболеваний твердых тканей зуба сводится к анализу жалоб, данных, полученных в ходе физикального осмотра, результатов дополнительных методов исследования. При кариозном поражении эмаль шероховатая, определяется утрата блеска. У пациентов со средним кариесом при зондировании дна полости болезненности не возникает. Препарирование эмалево-дентинной границы болезненное. При глубоком кариозном поражении наблюдается равномерная болезненность по всему дну. При нанесении метиленового синего деминерализированная зона окрашивается. При неосложненных кариозных заболеваниях твердых тканей зуба на рентгенограмме периапикальные изменения отсутствуют. Значения ЭОД в пределах от 2-12 мкА, что подтверждает витальность пульпы.
При некариозных заболеваниях твердых тканей зуба эмаль гладкая, плотная, утраты блеска не наблюдается. При нанесении метиленового синего некариозные поражения не окрашиваются. ЭОД в пределах нормы, снижение показателей возможно при наследственных патологиях, приобретенном дисколорите. У пациентов с некариозными заболеваниями твердых тканей зуба (за исключением несовершенного дентиногенеза) патологические периапикальные изменения отсутствуют. Кариозные заболевания твердых тканей зуба дифференцируют с пульпитом, периодонтитом, а также с некариозными поражениями. Пациента обследует стоматолог-терапевт.
Лечение заболеваний твердых тканей зуба
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения показана реминерализирующая терапия. Если участки поражения меловидного цвета, после нанесения аппликаций кальций- и фторсодержащих препаратов возможна регрессия патологического процесса. Пигментированные пятна подлежат сошлифовыванию с последующем восстановлением зуба стеклоиономерными или композитными материалами. При среднем и глубоком кариесе проводят препарирование полости. Для удаления некротически измененных размягченных тканей врач-стоматолог использует экскаватор или микромотор. С целью антисептической обработки в стоматологии применяют растворы на основании хлоргексидина биглюконата. При глубоком кариозном поражении на дно отпрепарированной полости ставят лечебную и изолирующую прокладки. Коронковую часть зуба восстанавливают с помощью светоотверждаемых композиционных материалов.
Реминерализирующая терапия показана также пациентам с некариозными заболеваниями твердых тканей зуба. Флюорозные пятна сошлифовывают, после чего проводят прямой или непрямой виниринг. Внутрь назначают кальцийсодержащие препараты. Основным методом лечения наследственных заболеваний является протезирование. Выбор мероприятий, направленных на устранение клиновидных дефектов, зависит от симптоматики. При отсутствии жалоб дефект не устраняют. В случае гиперестезии целостность пришеечного участка восстанавливают путем реставрирования. Прогноз при заболеваниях твердых тканей зуба благоприятный. При своевременном обращении пациентов в клинику, квалифицированном лечении удается устранить гиперестезию, эстетический дефект, предотвратить развитие осложнений.
Читайте также: