Для ортопедического лечения дефектов твердых тканей зубов применяются
Опубликовано: 30.04.2024
В задачи ортопедической стоматологии входит диагностика, лечение и профилактика патологий зубных рядов и отдельных зубов. Среди таких патологий выделяют дефекты твердых тканей зубов. Они могут появиться из-за различных заболеваний организма, нанесения трав или наследственной предрасположенности.
При обнаружении подобных дефектов ортопеду необходимо восстановить зубочелюстную систему пациента вместе с ее функциональными возможностями – жеванием, глотанием и речью. Немаловажно в данном случае вернуть зубам эстетическую привлекательность и предупредить дальнейшее разрушение зубного ряда.
К патологиям твердых тканей зубов относятся следующие явления:
- Нарушения развития и прорезывания зубов.
- Кариозная болезнь.
- Повышенное стирание зубов
- Изменение окраски
- Чувствительность к воздействию раздражителей, как химического, так и температурного характера
- Перелом коронки
- Оставшийся после удаления или перелома корень
По принципу происхождения патологии, они разделяются на поражение кариозного и некариозного генеза, в их числе также и врожденные, и приобретенные явления. Кариес зубов является заболеванием, появляющимся на зубах после их прорезывания, и выражается в деминерализации, размягчении зубной ткани и образованием впоследствии дефекта, выраженного в виде патологической полости.
Патологии некариозного характера делятся в свою очередь на два вида:
1. Явления, возникающие до прорезывания зубов
- гипоплазия, гиперплазия эмали
- эндемический флюороз;
- аномалии формирования зуба;
- аномалии цвета;
- генетические нарушения.
Гипоплазия эмали – такое ее нарушение, которое вызывается изменениями в клетках, из которых эмаль формируется. В этих клетках – амелобластах, происходит изменение минерального обмена и нарушается трофика твердых тканей. Развивается еще в состоянии плода или в детском возрасте. Влечет за собой деформации пульпы, дентина, провоцирует аномалии прикуса. Гипоплазией эмали страдает до 14% всех детей.
Гиперплазия эмали предполагает избыточное развитие тканей зуба. Наиболее часто наблюдается на шейке зуба, может затрагивать контактную поверхность зубов. Гиперплазия эмали не вызывает функциональных нарушений, но эту особенность ортопеду придется учесть при создании металлокерамических и фарфоровых протезов.
Флюороз зубов считается хроническим заболеванием, которое вызывает избыточное употребление фтора. Как правило, возникает при использовании для питья воды, содержащей большое количество данного элемента. Фтор выводит из организма кальций, в результате чего нарушается минерализация зубов, они становятся хрупкими, появляются различные сопутствующие аномалии.
Аномалии твердых тканей зуба могут носить наследственный характер. Это связано с заболеваниями, влияющими на развитие эмали и дентина. Часто сопровождаются изменением цвета и формы зубов.
Лечение гипоплазии
Проводимое при гипоплазии лечение может быть различным в зависимости от степени болезни и заключаться как в отбеливании и прочих мерах, так и реминерализационной терапии и последующей профилактике. Гиперплазия – это избыточное формирование тканей зуба, при котором образуются так называемые эмалевые капли разных размеров, расположенные зачастую на границе эмали и цемента корная в районе шейки, реже – в ином месте. Лечение чаще всего не требуется, однако если патология затронула передние зубы, может применяться сошлифовывание и тщательное полирование поверхности зуба.
Эндемический флюороз
Эндемический флюороз – является поражением твердой ткани зуба по причине употребления воды, содержащей более 2 мг/л фтористых соединений. В этом случае назначается лечение в зависимости от сроков проживания пациента в местности, в которой используется такая вода, а также от режима питания и социальной ситуации. Оно может состоять как в реминерализации зубов при легкой степени болезни, так и реставрации при помощи композитных материалов или применения ортопедических конструкций.
Аномалии формирования зуба
Аномалии формирования и патологические процессы при прорезывании зуба возникают при нарушениях развития в целом, а также болезнях эндокринной, нервной систем, и требуют комплексного лечения. Изменения окраса зуба зависит от множества факторов – приема лекарственных препаратов определенной группы, в том числе и матерью в период беременности, а также другие явления.
2. Явления, возникшие после прорезывания зубов
- налет различного происхождения, пигментация зуба;
- повышенное стирание твердых тканей;
- дефекты, называемые клиновидными;
- эрозия;
- травматические поражения;
- гиперестезия.
Изменения окраса зуба и появление на нем пигментных пятен может зависеть от нескольких факторов:
- приема особого рода медикаментозных средств и пищевых красителей;
- резорцин-формалинового способа терапии пульпита;
- применение серебрения каналов корня;
- некачественном пломбировании;
- окисления оставленных при лечении инструментов;
- кровоизлияниях в пульпу (эмалью при этом приобретается розовый цвет);
- желтухе (окрас желтого оттенка);
- некрозе пульпы (тусклая эмаль). Лечение зависит от того, какими причинами было вызвано изменение цвета зуба.
Повышенное стирание твердых тканей
Повышенное стирание зубов – это убыль твердых тканей зубов, которая может быть вызвана как внутренними (генетической склонностью, болезнями эндокринной системы и проч.) и внешними факторами (функциональная нагрузка на зубы при отсутствии некоторых из них, патологии прикуса, необоснованное протезирование). Эта патология сопровождается как функциональными изменениями, так и эстетическими дефектами.
Данное заболевание достаточно распространено и поражает около 12% людей среднего возраста. Ему больше подвержены мужчины, нежели женщины.
Первым признаком болезни является повышение чувствительности зубов, которое в процессе прогрессирования патологии может снижаться по причине формирования заместительного дентина. Стирание может происходить вплоть до шейки зуба, и вызывает уменьшение высоты нижнего отдела лица и изменения прикуса, что в свою очередь провоцирует изменение соотношения компонентов височно-нижнечелюстного сустава и нарушение его функции.
Лечение при этом требует ортопедического завершения в большинстве случаев. Сначала происходит устранение болезней и причин, вызвавших патологию. Если стиранию способствуют еще другие болезни, например, флюороз, проводится лечение и их в том числе. Острые края зубов сошлифовывают во избежание травмирования слизистой оболочки полости рта. Коронковую часть зуба восстанавливают при помощи вкладок или металлокерамических коронок.
Клиновидные дефекты зубов
Если форма стирания локализованная, врач изготавливает специальные колпачки с напаянными на них литыми поверхностями для жевания. При снижении высоты нижнего отдела лица используется установка протезов, как съемных так и несъемных. Клиновидный дефект зубов зачастую провоцируется эндокринными болезнями, а также некоторыми патологиями ЦНС и желудочно-кишечного тракта.
Дефекты при этом локализуются на вестибулярных поверхностях в области коронок одних и тех же зубов с разных сторон. Сначала это выглядит как появление щели или своеобразной трещины, но в ходе развития патологии такие щели расширяются и принимают форму клина, отсюда и название патологии. Такой клин имеет ровные края, стенки без шероховатостей и твердое дно. Формирование так называемого вторичного дентина позволяет избежать вскрытия полости зуба. Далее в ходе прогрессирования патологии образуется ретракция десневого края, затем обнажаются шейки зубов и возникает повышенная чувствительность тканей к влиянию раздражителя.
Лечение клиновидного дефекта может быть осуществлено различное, и заключается оно чаще всего в аппликации лекарственных препаратов, пломбировании образованных полостей, изготовления коронок из различных материалов, однако проще предотвратить возникновение патологии с помощью ортопедического лечения – своевременного исправления прикуса путем установкой брекетов, коронок и сошлифовывания зубов.
Эрозия твердых тканей зубов
Эрозия твердых тканей зубов является в сущности прогрессирующим убыванием твердой ткани, и причины этому до конца не выяснены. Болезнь начинается с образования овальной формы или округлого дефекта эмали с твердым блестящим дном, не имеющим шероховатостей, сформированным на наиболее выдающейся области вестибулярной поверхности зубной коронки. Далее эрозия углубляется и расширяется, это сопровождается изменением окраса эмали, зачастую также и стиранием твердых тканей.
Лечение эрозии включает в себя перечень мер по устранению пигментов, реминерализирующую терапию, пломбирование композиционными и стеклоиономерными материалами, а для профилактики рекомендовано глубокое фторирование зубов. Гиперестезия является повышенной чувствительностью дентина, что характеризует болевые ощущения при контакте зуба с раздражителями. Основное лечение заключается в закрытии эмалевых микропор и дентинных канальцев специальными препаратами, и реминерализационная терапия зубов, а также рекомендации по дальнейшему уходу за зубами для профилактики, основная из них – использование ежедневно специальных зубных паст.
Зуботехническая лаборатория
Клиника FDC имеет свою зуботехническую лабораторию, оборудованную по последнему слову техники,поэтому даже самые трудоемкие ортопедические работы выполняются в максимально короткие сроки.
Лаборатория во Франции
Эксклюзивные работы при необходимости могут быть выполнены так же и в самой престижной зуботехнической лаборатории Франции Bourbon Atelierd’ Art Dentaire (г.Ницца)

Патологии твердых тканей зубов в ортопедии устраняются с помощью протезирования. Для этого применяются различные виды ортопедических конструкций. Восстановление одного зуба или целого зубного ряда позволяет сохранить эстетическую привлекательность пациента. Кроме того, лечение помогает вернуть функцию жевания и предотвратить влияние аномалий на соседние зубы и их разрушение.
Пройти лечение или получить консультацию по любой из представленных патологий твердых тканей зубов можно в отделении ортопедии Французской Стоматологической Клиники. В нашей клинике FDC используются только современные европейские технологии в области ортопедии зубов, высококачественные сертифицированные материалы, работают опытные специалисты из Франции.
Обратитесь с Вашей проблемой к специалистам элитной Французской стоматологической клиники. Они проведут диагностику и лечение выявленной патологии в максимально комфортном для пациента режиме.
На протяжении ряда десятилетий ведутся поиски оптимальных путей замещения дефектов коронковой части зуба. Развитие технологий постоянно колеблет чашу весов, которая склоняется в сторону то терапевтических, то ортопедических методик. Мы не ставили своей целью проведение сравнительного анализа различных методов восстановления дефектов коронки. Эта публикация посвящена лишь иллюстрации отдельных способов восстановления, которые, на наш взгляд, заслуживают внимания.
Основным методом устранения дефектов коронковой части зуба, особенно при начальных и средних формах, бесспорно, является пломбирование. Пломбирование зубов по сравнению с протезированием — менее трудоемкий процесс, заключающийся в оперативном удалении пораженных тканей, медикаментозной обработке полости и заполнении дефекта пломбировочным материалом. Однако этот способ лечения даже на современном уровне развития стоматологии не всегда может обеспечить решение проблемы восстановления формы и функции зубов, особенно при кариозных дефектах II, IV классов классификации Блэка, системной гипоплазии, повышенной стираемости, наследственных нарушениях и пороках развития твердых тканей и др.
К существенным и наиболее характерным недостаткам пломб следует отнести, прежде всего, вторичный кариес и выпадение пломб (Аболмасов Н. Г. с соавт., 2003). М. Б. Бушан и В. Н. Копейкин отмечают у пломбировочных материалов более низкий коэффициент сопротивляемости к износу по сравнению с металлом и фарфором. Они могут быть пористы и недостаточно прочны. Поэтому вполне обоснован интерес к альтернативным видам лечения и, в частности, к замещению дефектов коронки зуба вкладками.
Вкладками называют микропротезы, применяемые для восстановления дефектов коронковой части, разрушенной в результате кариозных и некариозных поражений. В отличие от пломбы вкладка вводится в подготовленную полость не в пластичном состоянии, а в твердом. Это позволяет избежать усадки, происходящей при затвердевании пломбировочного материала, а следовательно, улучшить краевое прилегание и сократить частоту рецидивов кариеса.
Конструкцию вкладки выбирают с учетом топографии, формы, величины дефекта, анатомо-топографических соотношений твердых и мягких тканей, вида прикуса, направления нагрузок, наклона зуба, результатов рентгенографии, наличия или отсутствия пульпы. В зависимости от материала, из которого изготавливают вкладки, их делят на: а) металлические (золото 900-й, 750-й пробы, кобальтохромовый сплав, серебряно-палладиевый сплав, сплавы титана, например ВТ5Л); б) неметаллические (фарфоровые, композитные); в) комбинированные металлокерамические, металлокомпозитные (рис. 1).
Рис. 1а. Вкладка из сплава золота 900-й пробы.
Рис. 1б. Вкладка из сплава золота 900-й пробы.
На протяжении ряда лет основным конструкционным материалом для вкладок являлись сплавы золота. Методика изготовления литой вкладки по восковой модели была описана Таггартом в 1907 г. С тех пор технология претерпела определенные изменения, но неизменными остались высокие прочностные характеристики и точность прилегания вкладок из золота к стенкам полости, сохранение постоянства объема, защита краев эмали от сколов, инертность, неокисляемость в полости рта, способность расклепываться в процессе жевания и лучше адаптироваться к стенками полости.
В связи с возрастающими требованиями к эстетике реставраций и постоянно совершенствующимися технологиями изготовления зубных протезов одним из наиболее перспективных направлений является протезирование частичных дефектов коронковой части зуба керамическими вкладками. Современный уровень развития стоматологии позволяет изготавливать данные конструкции следующими способами:
- обжигом на фольге;
- обжигом на огнеупорной модели;
- изготовлением керамического каркаса методом обжига на огнеупорной модели с последующей облицовкой;
- изготовлением керамических вкладок методом прессования;
- изготовлением каркаса из оксида алюминия и диоксида циркония методом электрофоретического осаждения с последующей облицовкой;
- изготовлением каркаса вкладки методом ультразвуковой конденсации оксида алюминия с добавлением диоксида циркония с последующим послойным нанесением и обжигом фарфора;
- обжигом каркаса из оксида алюминия с последующей облицовкой;
- фрезерованием по компьютерной программе.
Технология изготовления керамических зубных протезов методом горячего прессования реализовывается при использовании систем IPS-Empress I, II. Одним из достоинств этих систем является применение в качестве конструкционного материала фторапатита, что по сравнению с другими керамическими массами вызывает меньшее истирание естественных зубов-антагонистов (рис. 2).
Рис. 2а. Фарфоровая вкладка, изготовленная методом прессования (техника раскрашивания).
Рис. 2б. Фарфоровая вкладка, изготовленная методом прессования (техника раскрашивания).
Первоначально система IPS-Empress I предусматривала полное воссоздание анатомической формы коронковой части зуба из воска и последующее одномоментное горячее прессование керамической массы. Таким образом, готовая реставрация получалась монохромной, с высокой степенью прозрачности, так как использовался фарфор одного цвета. Коррекцию цвета осуществляли посредством нанесения красителей перед глазурированием, что далеко не всегда позволяло оптимизировать цветопередачу реставрации с индивидуальными особенностями окраски естественных зубов (техника раскрашивания).
Специалисты фирмы Ivoclar продолжали трудиться над этим вопросом, что нашло отражение в более поздних их разработках. При работе с системой IPS-Empress II можно создать восковую модель основы вкладки с проведением последующего прессования. В дальнейшем на модели наносят на каркас дентиновые и эмалевые массы, моделируют и обжигают керамику (техника послойного нанесения фарфора).
Изготовление каркаса вкладки методом ультразвуковой конденсации оксида алюминия с добавлением диоксида циркония с последующим послойным нанесением и обжигом фарфора предусматривает внесение суспензии материала VITA In-Ceram ZIRCONYA в полость дубль-модели препарированного зуба, уплотняемой в аппарате типа Vita Sonic II, сушку, коррекцию формы основания вкладки, стеклоинфильтрацию и обжиг. После примерки основы в полости рта производится ее облицовка с помощью керамической массы (рис. 3).
Рис. 3а. Керамическая вкладка, изготовленная по технологии ультразвуковой конденсации материала VITA In-Ceram ZIRCONYA с последующим обжигом и послойным нанесением и обжигом керамики.
Рис. 3б. Керамическая вкладка, изготовленная по технологии ультразвуковой конденсации материала VITA In-Ceram ZIRCONYA с последующим обжигом и послойным нанесением и обжигом керамики.
Рис. 3в. Керамическая вкладка, изготовленная по технологии ультразвуковой конденсации материала VITA In-Ceram ZIRCONYA с последующим обжигом и послойным нанесением и обжигом керамики.
Наиболее интересным может оказаться направление, связанное с фрезерованием керамического блока по компьютерной программе. С начала 90-х годов оксид циркония находит все более широкое применение в стоматологии. Согласно результатам исследований in-vitro, каркасы зубных протезов из оксида циркония обладают высоким пределом прочности на разрыв, сравнимым с прочностью металлических сплавов. Внедрение технологии CAD/CAM в протезировании зубов позволяет изготавливать конструкции с высокой точностью и предсказуемо воспроизводимым качеством. По признакам общего пользовательского алгоритма и компоновки аппаратного обеспечения CAD/CAM-системы можно распределить на 3 основные группы:
- Централизованные макросистемы (Procera, Decim).
- Индивидуальные мини-системы (Hint-Els, Precident).
- Индивидуальные микросистемы (Cerec).
Использование современных компьютерных технологий позволяет существенно повысить точность изготовления реставрации, свести к минимуму влияние человеческого фактора. Однако большинство известных CAD/CAM-систем — дорогостоящие, что ограничивает их распространение на стоматологическом рынке. Ряд изобретателей задался целью создания компактного и недорогого фрезерного оборудования, позволяющего изготавливать протяженные конструкции из оксида циркония (рис. 4).
Рис. 4а. Изготовление вкладки с применением копировально-фрезерной технологии и аппарата zirkonzahn.
Рис. 4б. Изготовление вкладки с применением копировально-фрезерной технологии и аппарата zirkonzahn.
Рис. 4в. Изготовление вкладки с применением копировально-фрезерной технологии и аппарата zirkonzahn.
Рис. 4г. Изготовление вкладки с применением копировально-фрезерной технологии и аппарата zirkonzahn.
Одним из них был Энрико Штегер, изобретатель, владелец и генеральный директор фирмы Zirkonzahn. В основу работы его системы положена копировально-фрезерная технология. Вначале создается прообраз изделия из композиционного материала светового отверждения, затем в копировально-фрезерном аппарате производится его фрезеровка из заготовки оксида циркония.
Для облегчения этого процесса и уменьшения износа шлифовальных инструментов в аппарате Zirkonzahn работа ведется с неспеченной (предагломерированной) формой диоксида циркония. Заготовка вкладки из оксида циркония получается на 25 % больше композитного аналога, так как дальнейший обжиг изделия приведет к значительной усадке материала. Автору удалось просчитать эти объемные изменения и перенести их с высокой точностью в основу работы своего копировально-фрезерного аппарата.
Наряду с вышеописанными способами изготовления вкладок в настоящее время также применяется восстановление дефектов коронковой части зуба с помощью вкладок, выполненных из композиционных материалов светового отверждения. По сравнению с фарфоровыми и металлокерамическими вкладками композитные вкладки оказывают меньшее абразивное действие на естественные зубы, из-за эластичности композита гасят часть окклюзионной нагрузки, менее трудоемки в изготовлении и не требуют наличия дорогостоящего громоздкого оборудования и специально подготовленных зубных техников, легко подвергаются реставрации в полости рта, гораздо дешевле.
К недостаткам композитных вкладок относят недостаточную цветовую стабильность, возможность возникновения аллергических реакций на композит, а также стираемость современных композиционных материалов хоть и приближена к стираемости эмали зубов, но несколько выше, что может приводить со временем к снижению высоты нижней трети лица в положении центральной окклюзии при множественном восстановлении боковых зубов, при одиночных восстановлениях — к развитию деформации окклюзионных кривых. Композитные вкладки обладают меньшей прочностью, большей пористостью, по сравнению с фарфоровыми и металлическими характеризуются меньшей толерантностью по отношению к десневому краю, но, несмотря на это, могут быть серьезной альтернативой прямым реставрациям (рис. 5).
Рис. 5а. Этапы восстановления зуба с помощью композитной вкладки.
Рис. 5б. Этапы восстановления зуба с помощью композитной вкладки.
Рис. 5в. Этапы восстановления зуба с помощью композитной вкладки.
Рис. 5г. Этапы восстановления зуба с помощью композитной вкладки.
Рис. 5д. Этапы восстановления зуба с помощью композитной вкладки.
Рис. 5е. Этапы восстановления зуба с помощью композитной вкладки.
Развитие стоматологии на современном этапе отличается бурным ростом новых технологий изготовления зубных протезов. И стоматологу достаточно непросто сориентироваться в этом многообразии. Надеемся, что данная публикация расширяет горизонты выбора реставрационной техники при дефектах коронковой части зуба.
Чернышов И.И., Кречетов С.А.
Резюме
В ортопедической стоматологии существует множество манипуляций, которые направлены на эстетическую, функциональную и анатомическую интеграцию реставрации в полость рта. Самым сложным клиническим этапом является препарирование, т.к. ошибки на этом этапе ведут к неточностям и ошибкам на всех последующих этапах и, вследствие этого функциональной и эстетической несостоятельности реставрации. Поэтому препарирование твердых тканей зуба имеет важнейшее значение при протезировании несъемными конструкциями (вкладки, виниры, коронки, штифтовые конструкции) и тогда выбор метода препарирования становится важным решением на начальном этапе работы.
Ключевые слова
Статья
Цель: Выбор наиболее подходящего для работы в клинической практике метода препарирования твердых тканей зубов под несъемные реставрации.
Задачи: 1) Ознакомиться с целями и принципами препарирования.
2) Рассмотреть методы препарирования поверхностей зуба.
3) Рассмотреть методы формирования уступа.
4) Сравнить методы препарирования с целью определения наиболее подходящего для работы в клинической практике.
Цель: Выбор наиболее подходящего для работы в клинической практике метода препарирования твердых тканей зубов под несъемные реставрации.
Задачи: 1) Ознакомиться с целями и принципами препарирования.
2) Рассмотреть методы препарирования поверхностей зуба.
3) Рассмотреть методы формирования уступа.
4) Сравнить методы препарирования с целью определения наиболее подходящего для работы в клинической практике.
1) Препарирование всех некротизированных и пораженных тканей зуба.
2) Максимальное сохранение здоровых тканей
3) Создание условий для ретенции несъемной конструкции
4) Обеспечение функциональной окклюзии
5) Минимизирование травм слизистой оболочки полости рта.
Сохранение твердых тканей. Препарирование зуба под коронку сопровождается редукцией достаточного количества твердых тканей зуба с целью обеспечения места достаточному количеству реставрационного материала, в особенности на окклюзионной поверхности, где редукция тканей может достигать 1.5мм, необходимо провести скос функционального бугорка (небного на верхней челюсти и щечного на нижней челюсти). Важно сохранить анатомическую форму препарируемого зуба и его групповую принадлежность.
Ретенция реставрации обеспечивается главным образом формой культи зуба, такими как: высота культи (должна быть не менее 2/3 от начальной высоты коронки), площадь культи и конусность.
Конусность культи в среднем должна составлять 6-10*, в основном для передней группы зубов. Максимальной силы ретенция достигает при конусности в 3*. Что касается устойчивости реставрации, то тут можно выявить следующую закономерность: чем больше высота культи и меньше радиус, тем устойчивее будет реставрация.
Препарирование зубов имеет ряд противопоказаний:
1) Общие: перенесенный инфаркт миокарда, гипертоническая болезнь, аллергия на анестезирующие средства, психические заболевания и т.д.
2) Местные противопоказания связаны с возможностью сохранения пульпы зуба витальной и являются поводом для девитализации.
1) Биологический аспект – максимальное сохранение тканей зуба, исключение чрезмерного сошлифовывания, создание наддесневого уступа и гармоничной окклюзии.
2) Эстетический аспект – добиться минимальной визуализации метала и максимальной толщины керамического покрытия.
3) Механический аспект – создание надежной фиксации, устойчивости, исключение возможности деформации конструкции.
2.Методы препарирования состоят из отдельных этапов, с помощью которых в клинической практике врач сохраняет биологическую ширину зуба и формирует адекватное протезное пространство для реставрации.
1)Метод наклонного препарирования по Мартиньони и Шоненбергу.
Метод предполагает программирование глубины препарирования твердых тканей зуба посредством скошенного под углом 45* к вертикальной оси спила по режущей/жевательной поверхности, позже под этим же углом проходит маркировка уступа с последующим иссечением остальных поверхностей.
- контроль глубины препарирования в пришеечной области.
- создание достаточного окклюзионного пространства за счет формирования скошенной поверхности.
- Линию уступа на гипсовой модели можно определить только при достаточном увеличении.
- Метод требует высоких мануальных навыков врача и большой концентрации во время препарирования.
2)Метод двухплоскостного препарирования по Кувата на основе теории трех плоскостей зуба.
Суть метода состоит в препарировании тканей с соблюдением наклона естественных плоскостей зуба и созданием уступа 50* к длинной оси зуба.
- Манипуляция не требует высоких мануальных навыков.
- Рациональное направление препарирования с учетом индивидуальных топографических особенностей зуба.
- Превентивная «защита» пульпы витальных зубов.
- невозможность контроля глубины препарирования.
- Относительный учет зон безопасности зуба в аспекте его положения в зубном ряду.
3)Методика направляющих борозд по Штейну.
В основе метода лежит нанесение на препарируемые поверхности борозд определенной глубины посредством использования различных калибровочных боров и дальнейшего препарирования поверхностей на заданную глубину.
- Контролируемая глубина препарирования.
- возможность более точного учета зон безопасности и индивидуальных топографических особенностей зубов.
- Необходимость точной калибровки боров и ее оценки специальным измерительным инструментом.
- Не учитывается положение зуба в зубном ряду.
- Невозможность адекватного оценивания глубины редукции поверхности зубов при деформациях зубного ряда.
Метод основан на предварительной фиксации временной композитной реставрации на непрепарируемые зубы, изготовленной на основе воскового моделирования. Не удаляя композитную реставрацию, делаем маркировку глубины препарирования с последующим формированием культи.
- Препарирование производится с учетом индивидуальных особенностей зуба.
- Визуализация толщины препарирования поверхности с учетом положения зуба в зубном ряду.
- Минимизация редуцирования зуба при препарировании.
- Требует дополнительных временных и экономических затрат, оборудования и материалов.
- Ограниченное применение, в основном при использовании адгезивных непрямых реставраций.
- трудность применения метода в дистальных отделах челюсти и при выраженном вестибулярном наклоне зубов.
5) Метод препарирования по сегментам зуба по Маклин.
Суть метода - это разделение зуба на сегменты, количество которых зависит от функциональной поверхности зуба. Вначале препарируют одну половину с вестибулярной, оральной и окклюзионной поверхностей. Позже вторую половину. В дальнейшем формируют пришеечную границу и производят финишную обработку.
- визуализация толщины препарирования.
- препарирование с учетом индивидуальных топографических особенностей зуба.
- относительный контроль объема препарирования.
- сложность препарирования при деформации зубного ряда.
6) Двухэтапное препарирование по Массирони.
Суть данного метода предполагает то, что на первом этапе зуб препарируется под определенную конструкцию с расположением границы замыкающей линии над уровнем десны и последующей фиксации провизорных коронок. На втором этапе проводят ретракцию десны с окончательным формированием циркулярного уступа и финишной обработки зуба.
- Контролируемое препарирование с учетом индивидуальных топографических особенностей.
- Защита эпителиального прикрепления зуба.
- Необходимость высокого уровня мануальных навыков, материалов, инструментов, а также временных затрат.
- Затруднение учитывания особенностей морфометрических параметров биологической зоны зубов при формировании циркулярного уступа.
3.Формирование уступа - самый сложный этап в процессе препарирования, как его локализации, так и выбора формы. От формы уступа зависит: количество реставрационного материала, краевое прилегание, возможность коррекции и постоянного ухода за ним.
Принципы формирования уступа:
Только при корректном соединении и адаптации границ уступа, и ортопедической конструкции возможна ее долговечность, функциональность и эстетичность.
Варианты уступа определяются выбором конструкции:
1) Желобообразный уступ применяется для МК и керамики.
2) Уступ 120-135* для МК.
3) Плечевой уступ 90* с внутренним прямым углом для МК и керамики.
4) Плечевой уступ 90* с закругленным внутренним углом для керамики.
Также уступ подбирается в зависимости от пародонта и твердых тканей зуба.
Есть два вида расположения уступа:
1) Поддесневой. Показаниями являются эстетические требования, кариозные поражения и гиперестезия в области шеек зубов, низкая коронковая часть, поддесневой перелом зуба, повторное протезирование.
2) Наддесневой и на уровне с десневым краем. Применяются при низкой линия губы, отсутствии визуальных шеек зубов в улыбке, вероятности осложнения со стороны тканей пародонта, высокая клиническая коронка, генерализованный пародонтит средней степени тяжести, отсутствие ранее сублингвального препарирования.
С целью минимизации осложнений со стороны тканей пародонта, препарирование уступа требует соблюдение биологической ширины.
Биологическая ширина – комплекс тканей, расположенный над альвеолярным гребнем, включающий соединительную ткань и прикрепленный к зубу эпителий, которые заполняют пространство между дном борозды и альвеолярным гребнем.
Край поддесневого препарирования нужно заканчивать в области середины зубодесневой бороздки.
Формирование окончательного уступа проводят после установки ретракционной нити повышающим наконечником на небольших скоростях.
Вывод: Рассмотрев все выше приведенные методы препарирования можно сделать следующий вывод: в связи с разнообразием клинических случаев, показаний и противопоказаний, невозможно выбрать один наилучший метод препарирования. Также следует учитывать огромное разнообразие материалов, технологий изготовления несъемных зубных протезов и разные технические возможности медицинских учреждений. Исходя из этого, в практике допустимо использование любого из вышеперечисленных методов, наиболее удобного в применении лечащему врачу и позволяющего получить наиболее положительный для здоровья пациента результат.
Литература
1) Арутюнов С.Д., Жулев Е.Н., Волков Е.А. и др. Одонтопрепарирование при восстановлении дефектов твердых тканей зубов вкладками: Монография. – М.: Молодая гвардия, 2007. – С. 135.
2) Копейкин В.Н., Миргазизов М.З., Малый А.Ю. Ошибки в ортопедической стоматологи. Профессиональные и медико-правовые аспекты. – М.: Медицина, 2002. – 240 с.
3) Массирони Д., Пасчетта З., Ромео Д. Точность и эстетика. Клинические и зуботехнические этапы протезирования зубов. М.: Азбука, 2008. – 441 с.
4) Аболмасов Н. Г., Аболмасов Н.Н., Бычков В.А., Аль-Хаким А. Ортопедическая стоматология. – М.: МЕДпресс-информ, 2003.
5) Современные технологии реставрации зубов / Л.А.Лобовкина, А.М.Романов. – 2-е изд., доп. – М.: МЕДпрессинформ, 2009.
6) Розенштиль С.Ф., Лэнд М.Ф., Фуджимото Ю. Ортопедическое лечение несъемными протезами: Пер. с англ. / Под ред. И.Ю. Лебеденко. – М.: Рид Элсивер, 2010.
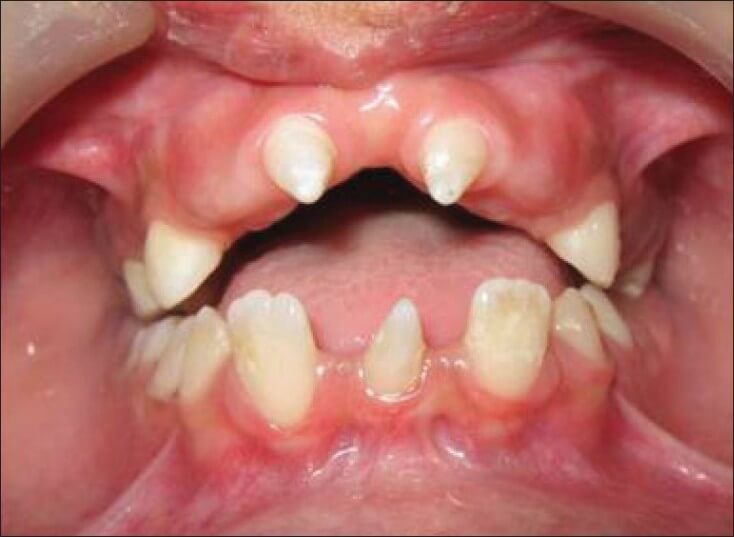
На постсоветском пространстве наблюдается негативная тенденция к росту количества дефектов зубных рядов у лиц молодого и среднего возраста.
Это поднимает вопросы по разработке более эффективных и экономичных методов лечения, в том числе адаптированных для пациентов с зубочелюстными деформациями.
Развитие стоматологии базируется на разработке новых материалов, методов лечения стоматологических заболеваний, усовершенствованных ортопедических конструкций и методов протезирования.
Вместе с тем сохраняется недостаточная обеспеченность населения стоматологической помощью и низкий уровень профилактики заболеваемости, что обусловливает значительную распространенность кариеса, заболеваний пародонта и, как следствие, высокую распространенность частичной и полной потери зубов.
Методы лечения дефектов зубных рядов
Малые дефекты зубного ряда, осложненные зубочелюстными деформациями, в том числе при потере первого или второго постоянного моляра, замещают следующими методами:
Ортопедическое лечение
Ортопедическое замещение малых дефектов осуществляется путем изготовления мостовидных протезов, препарируя соседние зубы и используя их как опору при фиксации протеза, а также путем изготовления адгезивных мостовых протезов или частично съемных протезов, в том числе из термопластичных материалов.
Хирургическое лечение
Обычно хирургическое лечение проводится путем удаления зубов, конвергирующих в область дефекта зубного ряда, с установкой дентального имплантата и последующим изготовлением искусственной коронки на него.
Ортодонтическое лечение
Метод предполагает использование несъемной конструкции (брекет-систем) путем дистализации смещенных или конвергирующих в область дефекта моляров.
Комплексное лечение
Комплексный подход предполагает более сложное лечение с перестройкой самой рефлекторной деятельности зубочелюстной системы пациента.
Дистализация моляров для создания ортодонтического пространства
Лечение зубочелюстных деформаций как осложнений частичной потери зубов у взрослых имеет свои особенности, поскольку проводится при сформированном лицевом скелете.
Костная ткань у взрослых пациентов менее податлива и хуже перестраивается, что связано с ослаблением обменных процессов, снижением пластичности и увеличением плотности.
Кроме того, у взрослых процесс адаптации к ортодонтическим аппаратам протекает медленно и сложно; не все виды зубочелюстных деформаций у взрослых могут быть ортодонтически излечимыми.
Решение этой проблемы ортодонтическими конструкциями (съемными и несъемными) в той или иной степени освещается ведущими отечественными и зарубежными специалистами.
Причем в центре внимания находятся методики дистального перемещения боковых зубов верхней и нижней челюстей.
При применении распространенных съемных пластиночных аппаратов происходит не только корпусное, но и перемещение с наклоном и вращением зуба вокруг своей оси, что становится причиной морфофункциональных нарушений в боковых отделах зубных рядов.
Кроме того, эффективность таких аппаратов недостаточно высокая.
Существующие схемы лечения с применением несъемной ортодонтической техники достаточно трудоемкие и не всегда дают адекватные эстетические результаты.
Из-за негативного отношения пациентов к ношению лицевой дуги и разцементирования опорных колец на молярах эффективность этих методов резко снижается, что значительно увеличивает сроки стоматологического лечения.
Дистализация моляров позволяет в дальнейшем создать благоприятные условия для замещения дефекта зубного ряда рациональными конструкциями зубных протезов, а коррекция положения моляров в зубной дуге обеспечивает более благоприятную трансформацию жевательного давления через ткани пародонта.
Дистализация моляров может применяться для устранения деформаций зубного ряда в связи с лечением конвергенции зубов в области дефекта зубного ряда.
Поэтому создание свободного пространства путем дистализации моляров для дальнейшего восстановления дефекта зубного ряда является очень актуальным вопросом, особенно у лиц молодого возраста. Дистализация моляров достигается использованием специально разработанных аппаратов.
Такая техника может потребоваться для создания пространства, установки дентального имплантата и рационального протезирования при малых дефектах зубных рядов третьего класса по Кеннеди (в частности, при потере первого и второго постоянного моляра).
Поскольку дистализация происходит под действием силы, создаваемой ортодонтическим аппаратом, первой проблемой ортодонтического лечения является проблема определения величины усилия, необходимого для его проведения.
При этом важно не только определение величины ортодонтического усилия, но и способа приложения его к перемещаемому зубу. Важным аспектом является учет плотности костной ткани, как в области перемещаемых зубов, так и в области предстоящей установки дентального имплантата.
Второй проблемой, которая возникает в процессе дистализации зубов, является определение опоры для ортодонтического аппарата, на которую действует сила со стороны этого аппарата.
Сила реакции аппарата по значению равна ортодонтическому усилию, но направлена в противоположном направлении. Опорные элементы, на которые опирается ортодонтическое устройство, должны быть такими, чтобы не перемещались в процессе лечения и не приводили к осложнениям дистализации зубов.
Упомянутые проблемы решаются с помощью механико-математического моделирования процессов передвижения зубов, которое находит все большее применение в стоматологии.
Новые материалы и конструкции зубных протезов
Одним из наиболее важных элементов планирования ортодонтического лечения является прогнозирование времени для замещения дефектов зубных рядов, основанное на знаниях механических свойств костной ткани.
Механические характеристики костной ткани конкретного пациента зависят от ее структурно-функционального состояния, в частности, наличия локальных и системных патологических процессов, а также от возраста и пола пациента.
Учет индивидуальных особенностей зубочелюстной системы является предпосылкой адекватного планирования лечебных мероприятий в сложных клинических случаях и обязательно требует индивидуального подхода.
В случае невозможности проведения ортодонтического лечения деформации зубного ряда применяется терапевтическая подготовка, которая проводится строго по показаниям.
Подготовка предусматривает эндодонтическое лечение (депульпирование) смещенных зубов с целью зашлифовывания коронок зубов, сместившихся к уровню протетической плоскости, лечение заболеваний пародонта и слизистой оболочки ротовой полости.
Показаниями к девитализации опорных зубов в случае последующего замещения дефекта мостовидным протезом считаются зубочелюстные деформации с выраженным вертикальным и горизонтальным смещением зубов в сторону дефекта, ортопедическое лечение которых требует препарирования значительного слоя твердых тканей зубов.
Для ортопедического замещения отсутствующего зуба может быть использован съемный или несъемный протез или коронка на имплантате, что предполагает восстановление функциональной окклюзии.
Проблему малых дефектов зубного ряда часто решали путем применения классических мостовидных протезов, изготовление которых предусматривает препарирование твердых тканей коронок опорных зубов, а в некоторых ситуациях их депульпирование, что является абсолютно нефизиологичным при наличии интактных опорных зубов.
Из-за ошибок на этапах протезирования с помощью покровных несъемных мостовидных протезов встречаются такие осложнения, как термический ожог пульпы зубов, гингивит и краевой пародонтит, травматические перегрузки пародонта опорных зубов, а также дискоординация функции жевательных мышц и заболевания ВНЧС.
Кроме того, возникают различного характера осложнения после проведенного эндодонтического лечения, часто неоправданного.
Особенно это актуально у пациентов молодого возраста, когда необходимо замещение единичного дефекта. Для замещения включенных дефектов зубного ряда чаще применяются различные несъемные мостовидные протезы: штамповано-пластинчатые, цельнолитые и комбинированные, керамические, пластмассовые.
По статистике, около 1/3 специалистов в своей практической деятельности рекомендуют своим пациентам устранение единичного включенного дефекта зубного ряда. Остальные 2/3 стоматологов рекомендуют замещение одиночного включенного дефекта зубного ряда ортопедической конструкцией, в зависимости от клинической ситуации.
Незначительный процент специалистов считают необязательными восстановление целостности зубного ряда при малом включенном дефекте.
Использование общеизвестных мостовидных протезов рекомендуется во фронтальном отделе зубного ряда в 36,5% (в том числе металлокерамических протезов 30%), штамповано-паяных протезов в жевательной отделе зубного ряда в 49%, что объясняется повышенной жевательной нагрузкой в боковом отделе зубного ряда.
Однако при наличии интактных опорных зубов общеизвестные мостовидные протезы врачи рекомендуют в два раза реже. Для передних зубов чаще применяются металлокерамические мостовидные протезы и операции имплантации отдельных зубов (32, 30 и 19% соответственно).
В боковом отделе зубного ряда картина меняется: 19%, 37,5% и 18% соответственно, что связано с повышенным жевательным нагрузкам в указанном отделе.
Недостатки ортопедических методов состоят в том, что при протезировании нарушается целостность твердой ткани зуба, то есть отсутствие одного зуба приводит к необходимости препарирования двух, зачастую полностью интактных зубов.
Приведенные недостатки несъемных мостовидных протезов, а также создание композиционных материалов и техники протравливания, изменение предпочтений пациентов стали толчком к разработке конструкций адгезивных мостовидных протезов, фиксируемых на опорных зубах с помощью клеевых композиций и композиционных материалов.
В 1980 году была предложена методика восстановления зубного ряда с потерей одного или двух зубов путем создания мостовидного протеза, промежуточной частью которого является искусственный зуб с двумя опорными накладками, охватывающих соседние опорные зубы.
К преимуществам адгезивных мостовидных протезов относят:
минимальное препарирование опорных зубов в пределах эмали, благодаря чему использование адгезивных мостовидных протезов можно считать консервативным методом протезирования;
возможность повторного наложения протеза;
отсутствие травмы дентина и раздражение пульпы;
исключение необходимости временных коронок;
отсутствие контакта с десной;
снижение стоимости протеза;
высокий эстетический эффект.
Недостатками применения адгезивных мостовидных протезов являются увеличение толщины опорных зубов с оральной поверхности и недостаточную прочность фиксации.
Один из современных методов одномоментного замещения единично отсутствующего зуба предполагает изготовление мостовидного протеза из композиционного материала светового отверждения. Для них создают полости на контактных поверхностях опорных зубов и наносят композицию и фотополимеризуют, формируя искусственный зуб.
Его промежуточной частью являются армирующие элементы, которые охватывают соседние опорные зубы. Армирующие элементы изготавливаются из ортодонтической проволоки.
Недостатком этой методики является меньшая адгезия большинства фотокомпозитов к металлу по сравнению с эмалью зуба и усадка фотокомпозиционного материала до 3-4%. Последнее свойство может приводить к существенному нарушению краевого прилегания к тканям зуба, образованию трещин и сколов конструкции.
Ряд авторов предлагает технологию изготовления адгезивного протеза с использованием шинирующих лент. Отсутствующий зуб может быть замещен стандартным пластиковым зубом или смоделирован из фотокомпозиционного материала.
Метод одномоментного замещения единичного отсутствующего зуба с помощью различных вариантов без армирующих конструкций с использованием фотокомпозиционных материалов является достаточно эффективным и щадящим, поскольку требует минимального препарирования опорных зубов.
Удачным решением считают применение для фиксации искусственного зуба экстракоронарных (внекоронковых) аттачменов.
Анализ литературных источников показал, что современные методы лечения дефектов зубных рядов меняются в сторону более простых и щадящих видов протезирования.
Использование новых материалов позволит внедрить технологии, которые улучшат качество протезов и минимизируют вмешательство по подготовке опорных зубов.
Применение современных композиционных материалов в сочетании с армирующими волокнами расширяет показания к применению терапевтических методов восстановления дефектов зубных рядов адгезивными протезами.
Современные аспекты дентальной имплантации
При потере уже одного зуба зубочелюстная система является по своему характеру патологической и требует протезирования.
Одним из современных направлений реабилитации больных с дефектами зубных рядов является дентальная имплантация — создание искусственных опор для несъемных или съемных зубных протезов.
Дентальная имплантация как метод ортопедической реабилитации стоматологических больных сегодня становится одним из ведущих при замещении дефектов зубных рядов.
Метод направлен не только на восстановление жевательной функции, но и на получение высокого прогнозируемого результата ортопедической реабилитации.
Развитие направления возможно благодаря достижениям в области материаловедения, биомеханики и новейших технологий, а также в результате изучения закономерностей биологического взаимодействия имплантатов с тканями.
Дентальная имплантация характеризуется высокой эффективностью и значительным спектром возможностей, как при замещении дефектов зубных рядов, так и в целостной реабилитации пациентов при полном отсутствии зубов.
Но ортопедическая реабилитация стоматологических больных с применением дентальных имплантатов часто бывает ограничена и сопровождается определенными трудностями.
Прежде всего, это близкое расположение важных анатомических структур, а именно гайморовой пазухи, носовой полости и сосудисто-нервного пучка нижней челюсти.
Такое анатомическое расположение, согласно статистическим данным, встречается в 30% случаев, поэтому применение дентальных имплантатов не всегда приводит к устойчивому гарантированному успеху. Вероятность неудовлетворительных результатов, по данным различных авторов, колеблется от 7 до 50%.
Длительное отсутствие зубов вызывает вторичные нарушения зубочелюстной системы:
атрофия альвеолярного отростка;
вторичные окклюзионные деформации;
патологические изменения височно-нижнечелюстных суставов.
На современном этапе дентальная имплантация направлена на минимизацию продолжительности остеинтеграции за счет новых систем имплантатов, которые имеют остекондуктивные свойства для создания благоприятных условий для остеинтеграции.
Оптимизация хирургического этапа дентальной имплантации, как этапа подготовки к протезированию, особенно при использовании дентальной имплантации, существенно повышает эффективность реабилитации и делает результат предсказуемым.
Биологические и биомеханические процессы в костной ткани находятся в тесной взаимосвязи друг с другом согласно биологическому принципу, называемому адаптивным костным моделированием и ремоделированием, известным также как «закон Вольфа».
Этот закон гласит, что костная ткань стремится приобрести структуру, лучше приспособленную к восприятию соответствующей нагрузки. Соответственно, если такой нагрузки не происходит, природа имеет тенденцию освобождаться от ненужного объема кости, которая не функционирует (принцип «use it or loose it»).
Таким образом, нагрузка в пределах допустимого стимулирует развитие костной ткани.
Нагрузка, превышающая физиологические пределы, вызывает ее резорбцию.
Исходя из сказанного, показаниями к немедленной функциональной нагрузке дентальных имплантатов могут быть клинические ситуации, в которых показано лечение дентальными имплантатами, при условии достаточной первичной стабильности и отсутствии функциональных перегрузок, то есть травмирующих нагрузок.
Раннее нагрузки предусматривает нагрузки после заживления сроком шесть недель.
Если первичная стабильность отсутствует или вызывает сомнение, некоторые авторы отстаивают необходимость пролонгированного периода заживления ради достижения стабильности имплантата.
Некоторыми авторами рекомендуется нагрузка имплантатов сразу после окончания срока остеоинтеграции в шесть месяцев, считая, что период ремоделирования (от 3 до 5 недель) является периодом риска для функциональной нагрузки.
Сроки нагрузки определяются индивидуально для каждого пациента, в зависимости от клинической ситуации. Но при этом необходимо помнить, что процесс полного созревания кости и минерализации вокруг установленного имплантата длится примерно 6-8 месяцев.
Безусловным правилом достижения полноценной функциональной реабилитации больных с дефектами зубных рядов, замещенных современными конструкциями зубных протезов, в том числе с опорой на дентальные имплантаты, является достижение оптимальной функциональной окклюзии.
Заключение
Одним из самых распространенных патологических состояний зубочелюстной системы является частичная потеря зубов, которая при несвоевременном замещении осложняется различными зубочелюстными дефектами.
Среди комплекса стоматологических мероприятий по реабилитации больных различают ортодонтическую, терапевтическую, хирургическую подготовку и ортопедическое лечение.
Адекватное протезирование с деформациями зубных рядов в некоторых случаях может быть проведено без предварительного ортодонтического лечения, но выбор методов комплексного лечения данной категории пациентов, сроков его проведения и показаний остаются противоречивыми и требуют дальнейшего изучения.
Протезирование – это метод лечения пациентов с заболеваниями жевательно – речевого аппарата с помощью ортопедических замещающих и формирующих аппаратов с лечебной и профилактической целями. Оно осуществляется съемными и (или) несъемными конструкциями. В первом случае пациент может либо самостоятельно удалять ее из полости рта и надевать обратно (классическое протезирование пластиночными или бюгельными протезами), либо такую возможность имеет врач в условиях клиники (так называемое условно–съемное протезирование на имплантатах). Во втором случае происходит винтовая или цементная фиксация к основе (культя зуба, внутрикорневая вкладка, имплантат) – временная, а затем постоянная.
Для определения метода восстановления коронковой части используют индекс разрушения окклюзионной поверхности зуба – ИРОПЗ (площадь здорового зуба принимается за 1,0):
- 0,55–0,6 – изготавливается вкладка;
- 0,6–0,8 – изготавливается искусственная коронка;
- Более 0,8 – изготавливается штифтовая культевая вкладка и искусственная коронка.
Также существует еще один подход – сравнить величину пораженных тканей с расстоянием между вершинами бугорков (intercuspidal distance) – если оно не превышает 1/3, показана вкладка, иначе – коронка для круговой защиты оставшихся стенок зуба от возможного перелома.
Вкладка
Вкладка – это микропротез, применяемый для замещения дефектов зуба и восстановления анатомической формы коронок. Может служить опорой мостовидного протеза малой протяженности (так называемый maryland bridge), шинирующей конструкции.
Зубные вкладки
Показания к изготовлению:
- Патологии твердых тканей зуба, которые не могут быть замещены путем пломбирования: кариес, повышенная стираемость, клиновидные (абфракционные) дефекты, переломы коронок, гипоплазия эмали, флюороз;
- Дефекты зубного ряда в 1–2 зуба (как фиксирующий элемент во временных конструкциях удлиненного срока службы);
- Патологическая подвижность зубов (шинирующие элементы при ортопедическом лечении пародонтита – воспаления околозубных тканей).
Преимущества вкладок перед прямыми реставрациями («пломбами»):
- Исключение неправильного формирования полости (на модели и в зубе будет иметь плотный точный контакт со стенками и единственное направление введения за счет отвесных стенок и плоского дна);
- Возможность более точного и правильного восстановления правильной анатомической формы и индивидуальных особенностей коронки, функциональной составляющей (жевание);
- Качественное восстановление контактного пункта – части коронки, контактирующей с соседними зубами (оптимальная форма и положение, гладкость) – это важно для здорового состояния десен;
- Возможность дополнительной коррекции до фиксации (визуально, рентгенологически, инструментально);
- Высокая цветостабильность и прочность.
Ограничения и противопоказания:
- Очень глубокие и труднодоступные полости (погруженные под десну);
- Низкая естественная коронка.
Классификация:
- Inlay – полностью окружены твердыми тканями зуба;
- Onlay – перекрывают внутренние скаты бугорков (защитная накладка);
- Overlay – охватывает все поверхности, кроме одной (как правило, наружней);
- Pinlay – укрепляется в тканях с помощью штифта(ов).
Для изготовления вкладок используют: сплавы металлов (кобальт–хромовый, серебряно–палладиевый, золотой), композитные материалы, керамические массы, оксид циркония.
Клинико – лабораторные этапы изготовления вкладки (непрямой метод):
- Создание полости в пределах эмали и дентина с профилактическим расширением для избегания вторичного кариеса;
- Получение оттиска и моделей;
- Изготовление восковой репродукции будущей конструкции;
- Перевод в постоянный материал (литье, обжиг, фрезерование, прессовка);
- Проверка точности изготовления на модели и в клинике, фиксация.
При прямом методе изготовления формирование из воска происходит непосредственно в подготовленной в зубе полости. Чаще используется непрямой метод.
Искусственная коронка
Искусственная коронка – разновидность несъемных протезов из сплавов металлов, фарфора, полимерных, композитных материалов или их комбинаций, предназначенная для покрытия клинической коронки естественного зуба. Они восстанавливают анатомическую форму зуба, межальвеолярную высоту – расстояние между челюстями и препятствуют дальнейшей убыли твердых тканей.

Искуственные коронки
Показания к протезированию искусственными коронками:
- Обширные дефекты зубов травматического или кариозного происхождения при невозможности пломбирования или протезирования вкладками, облицовками;
- Повышенная стираемость зубов, клиновидные дефекты;
- Аномалии формы и/или положения зубов;
- Врожденные нарушения структуры твердых тканей (гипоплазия и аплазия эмали – меньшее, чем в норме количество или полное отсутствие);
- Изменение цвета зубов;
- Улучшение фиксации съемных протезов (создание выраженной формы с расширением и сужением к шейке для лучшего соединения с удерживающими элементами).
Кроме того, коронки используются в качестве опорных элементов мостовидных, съемных протезов, ортодонтических и челюстно–лицевых аппаратов, кламмеров съемных протезов.
Назначение искусственных коронок:
- Восстановительные – воссоздание анатомической формы зуба, цвета и функции;
- Опорные;
- Шинирующие – объединенные в группы и служащие для иммобилизации подвижных зубов;
- Профилактические – встречные коронки на зубы верхней и нижней челюсти (антагонисты) для предупреждения прогрессирования повышенной стираемости.
По технологии искусственные коронки могут быть литые, штампованные, полученные путем обжига или прессования керамической массы, полимеризации пластмасс или композиционных материалов, фрезерования.
По материалу они являются цельнометаллическими (сплавы благородных или неблагородных металлов), фарфоровыми, керамическими, полимерными, композитными, комбинированными (металлополимерными, металлокерамическими, композиционно–стекловолоконными). Как правило, материал коронки охватывает культю со всех сторон (полные коронки).
Выбор материала и технологии зависят от задач индивидуальной клинической ситуации.
Для их применения требуется подготовка зубов – препарирование – создание формы культи, которая обеспечит возможность наложения и фиксации, а также правильные отношения с краем десны и соседними зубами. Удержание происходит за счет слоя фиксирующего цемента.
Необходимость удаления твердых тканей является, пожалуй, единственным неустранимым недостатком данной технологии. Ограничения в применении коронок могут быть обусловлены патологией прикуса, повышенным тонусом жевательной мускулатуры, наличием разнородных металлов в полости рта, аллергическими реакциями на материалы, молодым возрастом.
Протезирование на имплантатах в общих чертах сходно с таковым на естественных зубах (имплантат – искусственный аналог корня, на который через переходник – абатмент или непосредственно крепится коронка). Единственным отличительным признаком будет невозможная на естественных зубах винтовая фиксация.
Достоинства искусственных коронок:
- Повышение физико – механических характеристик коронки естественного зуба за счет кругового охвата зубной культи единой прочностной конструкцией;
- Возможность воспроизведения или коррекции внешнего вида коронки в желаемом направлении;
- Возможность выполнить функцию опорного элемента несъемного или съемного протеза.
Обобщенная последовательность этапов изготовления искусственных коронок (после этапов обследования, определения показаний, выбора типа и подготовительных мероприятий) на естественные зубы:
- Определение цвета;
- Получение оттисков и диагностических моделей (по потребности – например, при сильном разрушении коронки и необходимости предварительного моделирования для получения временных коронок, наклоне зуба);
- Препарирование в соответствии с типом коронки и клинической ситуацией;
- Получение окончательных (рабочих) оттисков;
- Фиксация временных коронок;
- Получение рабочих моделей;
- Моделирование коронки из воска;
- Замена воска конструкционным постоянным материалом;
- Припасовка на модели, оценка и коррекция;
- Припасовка в полости рта, оценка и коррекция;
- Временная и постоянная фиксация.
Соответственно, при протезировании на имплантатах при снятии оттисков будет фиксироваться положение последних в челюстях с помощью трансферов (слепочных модулей).
Виниры
Особой разновидностью коронки можно считать виниры – облицовки, покрывающие наружную поверхность зубов передней группы и восстанавливающие их форму и цвет. Эту конструкцию отличает щадящее препарирование (в пределах эмали) или вообще его отсутствие (люминиры) и применение в т.н. эстетической зоне – участке зубной дуги, видимой при разговоре и улыбке. Толщина зависит от материала, технологии изготовления и клинической ситуации, варьируя от 0,3 до 1 мм.
Виниры
В зависимости от технологии различают полупрямые виниры и непрямые виниры. Обе разновидности изготовляют на модели в лаборатории (в первом случае – из клинического композита (который используют для «пломб»), во втором – из лабораторного материала). Временные виниры изготавливают из пластмассы и используют для защиты препарированных зубов и эстетической коррекции на период изготовления постоянных.
Показания к применению:
- Изменения цвета зубов (дисколориты);
- Дефекты поверхности зуба – прокрашенные трещины, некариозные поражения, выходящие за середину вестибулярной поверхности;
- Промежутки между зубами (диастема, тремы) – при нежелании ортодонтической коррекции или как рецидив лечения;
- Травма зубов (отлом угла коронки);
- Стираемость по режущему краю.
Противопоказания к применению:
- Невозможность сохранить более половины эмали при препарировании или сильная разрушенность коронки;
- Зубы с удаленной пульпой;
- Парафункции жевательных мышц – нефункциональные сокращения (скрежетание, стискивание);
- Патологические виды прикуса;
- Кариозные поражения и/или пломбы/реставрации;
- Временные зубы;
- Неудовлетворительная гигиена полости рта;
- Наследственная неполноценность строения эмали;
- Острые или обострения хронических заболеваний полости рта, сопровождающихся образованием и выделением воспалительной жидкости (временное).
Методики изготовления:
- Литьевое прессование с последующим спеканием керамической массы (Dicor, IPS Empress);
- Вакуумный обжиг на огнеупорной моделе (рефракторе);
- Фрезерование на станке с компьютерным управлением из готовых заводских блоков – CAD/CAM (computer aided design and manufacturing) – системы Cerec, Everest Procera, Cercon и массы In–Ceram, Vollceram, Hi–Ceram.
Являясь разновидностью коронки, винир имеет практически идентичные преимущества и клинико – лабораторные этапы изготовления. Ввиду особой эстетической ценности переднего отдела зубного ряда желательно соблюдение фотопротокола, подразумевающего фиксацию изображения лица пациента в фас и профиль, улыбки, характера смыкания зубных рядов в переднем отделе и каждый из них по отдельности на контрастном фоне. Эта информация полезна для врача и особенно техника с целью планирования этого вида конструкции.
Кариес, повышенная стираемость или травма часто приводят к практически полному разрушению коронки зуба с сохранением его корня или корней. Восстановление коронки зуба при его отсутствии осуществляется с помощью искусственных коронок на литых культевых штифтовых вкладок – ЛКШВ. Эта конструкция состоит из штифта, цементируемого в подготовленной части корневого канала и искусственной культи. Они отлиты единым массивом из золотого, серебряно–палладиевого или кобальт–хромового сплава.
Требования к корню для протезирования:
- Хорошая проходимость канала на всем протяжении;
- Герметичное пломбирование верхушечной части и отсутствие патологических изменений вокруг корня;
- Достаточная длина (в два раза длиннее коронки);
- Достаточная толщина стенок для противостояния жевательному давлению и их твердость;
- Устойчивость корня;
- Наличие наддесневой части как минимум 2 мм.
Преимущества конструкции:
- Возможность замены искусственной коронки без необходимости удаления штифта (этим они выгодно отличаются от применявшихся ранее штифтовых зубов, в которых искусственная коронка и культя представляли собой одно целое);
- Возможность использовать культю для опоры мостовидного протеза при удалении соседнего зуба;
- Возможность протезирования мостовидным протезом ограниченных корнями включенных дефектов (при непараллельности каналов и штифтов возможно наложение протеза за счет параллельности стенок культей).
После создания искусственной культи со штифтом и фиксации в канале корня обычным способом проводят весь комплекс мероприятий и манипуляций в соответствии с протезированием искусственными коронками.
Мостовидные протезы
При малых и средних дефектах зубного ряда (отсутствие зубов) для ортопедического лечения применяют мостовидные протезы – конструкции, имеющие две или более опоры на зубах, расположенных по обе стороны дефекта зубного ряда и передающие жевательное давление на пародонт опорных зубов. При этом условия распределения жевательной нагрузки благоприятны и осуществляются в естественных условиях на предназначенные для этого структуры.
Мостовидные протезы
Наилучшие результаты достигаются при замещении промежуточной частью одного–двух зубов одной функциональной группы (в этом случае у опорных зубов остается запас резервных сил). Исключение из этого правила – замещение резцов верхней челюсти с опорой на клыки (особое положение последних на углах зубной дуги и самые длинные корни среди зубов позволяют выдерживать разнонаправленную нагрузку) или боковых зубов также с опорой на клык спереди.
Термин заимствован из техники и применяется ввиду формального принципиального сходства.
Мостовидный протез состоит из тела (промежуточной части) и опорных элементов, в качестве которых чаще всего выступают искусственные коронки, реже полукоронки, вкладки. При наличии опорных элментов только с одной стороны протез называется консольным. Последние допустимы в качестве временных конструкций, если опорный зуб массивнее и прочнее восстанавливаемого (первый моляр – второй премоляр, центральный резец верхней челюсти – боковой резец верхней челюсти). Это объясняется неблагоприятными опрокидывающим и крутящим моментами, возникающими при вертикальной и горизонтальной нагрузками.
Промежуточная часть создается из материалов:
- Сплавов благородных или неблагородных металлов;
- Полимеров, компомеров, ситалла;
- Стекловолокна, облицованного компомерами;
- Сплавов металлов, облицованных полимерными, компомерными материалами, фарфоровыми массами.
По способу создания каркаса мостовидные протезы бывают:
- Цельнолитые – опорные элементы и промежуточная часть отливаются одновременно;
- Паяные – опорные элементы и промежуточная часть готовятся отдельно и соединяются припоем в единую конструкцию.
Деталям мостовидного протеза придают обтекаемые очертания, делают бугорки умеренно выраженными для того, чтобы не препятствовать движениям челюсти. В случае использования для шинирования особенно важной становится жесткость конструкции.
Требования к опорным зубам:
- Правильные окклюзионные отношения (смыкание, прикус);
- Достаточная высота клинических коронок;
- Здоровый пародонт.
Заболевания пародонта, состояния после лечения периодонтита, резекция верхушек корня, атрофия альвеолы, подвижность требуют увеличения количества опорных зубов. Обычно же оно равно количеству отсутствующих плюс один. Главной особенностью при препарировании зубов является создание взаимной параллельности культей опорных зубов.
Читайте также:


