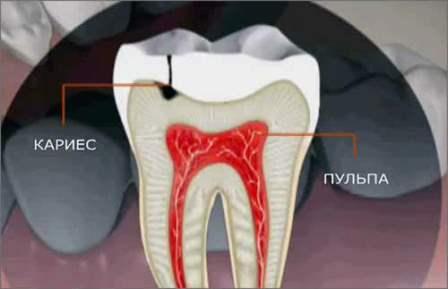
Гистологические изменения при кариесе
Опубликовано: 23.04.2024
Если устранить налет, покрывающий зубы длительное время, то часто обнаруживают беловатое изменение поверхности эмали. При исследовании зондом этих белых пятен (начальный кариес, стадия пятна) эмаль определяется шершавой, но целостность поверхности не нарушена. Уже давно химические процессы и гистологические изменения при возникновении подобных начальных поражений являлись поводом для их распознания и последующего описания. При этом воспользовались случаем осуществлять поражения эмали in vitro с харакгеристика-ми, аналогичными кариозным поражениям человека. При исследованиях под световым и поляризационным микроскопами тонких шлифов зубной эмали с начальным поражением обнаружено четыре зоны. Эти зоны невозможно определить одновременно, т. к. их видимость под микроскопом зависит от свойства двойного преломления эмали.
Если тонкий шлиф до исследования под микроскопом поместить в воду, то на поверхности эмали различают псевдоин-тактный слой и расположенный под ним пораженный участок. При использовании масляной среды (например, хинолин) внутри прозрачного слоя в эмали по направлению к дентину и далее в направле
нии поражения содержится темный слой (рис. 2-6).
Прозрачный слой - это зона прогрессирующей деминерализации, возникающая вследствие увеличения пор в зубной эмали. Поры занимают почти 1% объема вещества эмали, тогда как в здоровой эмали они составляют всего 0,1%. Поры образуются путем выделения кислоторас-творимого карбоната из кристаллической решетки апатита.
Объем пор в темном слое составляет 2-4%, но вследствие реминерализации кристаллов апатита они меньше пор прозрачного слоя. Область поражения - это область наибольшей деминерализации, в которой объем пор составляет 5-25%. Сквозь поры могут проникать компоненты слюны, в частности вода и протеины. Полосы Ретциуса и поперечные линии на эмалевой призме более четко видны в области поражения, чем в здоровой эмали.
Потеря неорганических веществ в поверхностном слое составляет 1-10%. Несмотря на то, что под световым микроскопом поражения незаметны, объем пор составляет не менее 5% слоя. Благодаря современной электронной микроскопии удалось описать ультраструктурные характеристики, недоступные ранее при использовании светового или поляризационного микроскопа. Выявлено, что вследствие процессов деминерализации увеличиваются внутрикристаллические пространства. Это результат потери неорганических веществ на поверхности или внутри кристаллов эмали. Крупная структура призмы длительный период сохраняется Кристаллы пораженного участка (10-30 нм) и прозрачного слоя (25-30 нм) меньше, чем кристаллы здоровой эмали зуба
В темном слое и непораженном слое поверхности кристаллы большего размера обнаруживаются чаще, чем в здоровой эмали зуба. Это зависит от процессов реминерализации и репреципитации на этих
Прозрачный слои Темный слои Центр поражения Интактная поверхность Полосы Ретциуса

Рис. 2-6 Схематическое изображение начального кариозного поражения Рассматривая тонкие срезы эмали под поляризационным микроскопом можно разтичить т н «интактную» по верхность, центр поражения, темную и прозрачную зоны Полосы Ретциуса особенно четко видны в центре кариозного поражения
участках Сегодня уже известно, что начальные процессы деминерализации происходят еще до выявления видимого поражения под микроскопом Эти субмикроскопические изменения поверхности эмали происходят на молекулярном уровне вследствие деминерализации и срав нимб! с процессами снижения уровня кислотности (раннее начальное поражение) Они ведут к увеличению межпризменных полостей, которые являются в данном случае диффузионными путями для образованных бактериями органических кислот
Начальное кариозное поражение -это результат процессов де и реминера-лизации на поверхности зуба, причем с преобладанием деминерализации Его возникновение зависит от вида и коли-
чества бактерии в налете, их метаболи тов и образовавшейся кислоты
Попадание субстрата через продукты питания и слюну также играет важную роль в определении градиента концент рации и скоростей перенесения различ ных химических соединений в налете и эмали зуба
Процессы, вызывающие структурные изменения на начальном этапе поражения, упрощенно можно представить следующим образом (рис 2-7)
- Образование пленки из адсорбированного протеина на поверхности эмали зуба
- Накопление фтора, снижающее на чальную растворимость эмали
- Образование налета на поверхности эмали

Рис 2-7. Химические реакции при возникновении начального кариеса эмали с образованием «интактной» поверхности
Образование карие согенными микро организмами органических кислот из пищевых углеводов (молочная, уксусная, пропионовая и др , этап 1 HL) Незначительная часть кислот диссоци-ирует (этап I^L ) и вызывает внутри-призменные явления растворения на поверхности эмали (раннее начальное поражение)
Появление градиента концентрации с последующим диффундированием слабых органических кислот в зубную эмаль (этап 2) Путями диффузии являются в основном межпризменные участки, а идеальными диффузионны ми каналами - водянистые оболочки вокруг кристаллов эмали
Кислоты диссоциируют внутри эмали медленно, постоянно выделяя при этом H + ионы Ионы водорода нарушают кристаллы эмали и особенно часть кристалла, в которой связаны СОд 2 и Mg 2 * При этом высвобождаются ионы Са 21 -, ОН -, РО 3 -, F , СО 2 -, Na^ и Mg^ из кристаллической решетки и диффундируют затем соответственно их градиентам кон центрации через расширенные поры эма ли к ее поверхности, а затем - в слой налета
Деминерализация длится до момента образования достаточного количества кислоты, вызывая уменьшение кальция и фосфата
Скорость диффузии уменьшается на границе поверхности эмали, т. к. градиент диффузии в слое налета незначителен
Кальций и фосфат вновь образуют кристаллы (СаНРО^) или оседают на поверхности пораженных кристаллов Так возникает псевдонепораженная поверхность, через которую кислоты проникают вглубь и приводят к дальнейшим проявлениям лизиса не только в пораженном участке, но также и в прозрачном слое Ионы кальция и фосфата высвобождаются из поверхности, постоянно возобновляясь путем репреципитации Кристаллы темного слоя образуются в результате процессов рекристаллизации
Кариозное поражение гладкой поверх ности эмали имеет форму конуса, вершина которого направлена к дентину Кариес фиссуры начинается с кариеса гладкой поверхности обеих стенок фиссуры (рис 2-8)
Если не приостановить процесс деми-нерализации, то эти явления будут наблюдаться и в дентине.
Определение воспалительного процесса в пульпе в молочных зубах, вызванного развитием кариеса, ускользает при клиническом и рентгенологическом осмотре. Постановка точного диагноза и выявление воспалительного статуса тканей пульпы в молочных зубах позволяет подобрать правильное лечение и обеспечить успех ресторативной и эндодонтической терапии. Это особенно важно при работе с маленькими пациентами, так как ограниченная возможность кооперации с ними сильно осложняет прохождение повторного лечения.
Воспаление пульпы в кариозных молочных зубах классифицируют согласно клиническим признакам и симптомам. Однако у детей младшего возраста данное воспаление не может быть абсолютно достоверным. Таким образом, мы должны полагаться в большей части на рентгенографические данные. А единственным однозначным способом определения статуса воспаления пульпы остается только гистопатологическое исследование.
Лечение кариеса у детей весьма не просто из-за нечетких объективных данных, которые необходимы для постановки правильного диагноза. А все манипуляции на молочных зубах должны быть оправданными и обоснованными. Все возможные техники, такие как непрямое покрытие пульпы, пульпотомия, пульпэктомия и экстракция должны быть обоснованы присутствием определенных воспалительных изменений в пульпе. В настоящее время литературы по вопросам корреляции признаков, симптомов и гистопатологического статуса пульпы при кариесе молочных зубов недостаточно, что вызывает проблему выбора правильного способа лечения.
Таким образом, настоящее исследование призвано оценить данные гистопатологического статуса пульпы, полученные при изучении второго молочного моляра, вовлеченного в кариозный процесс. Гистологические показатели коррелируют с клиническими и рентгенологическими данными.
Материалы и методы
Простое экспериментальное исследование было проведено при участии 44 детей возрастом 6 лет и младше без серьезных проблем общего здоровья. Исследование проводилось на базе University Dental Hospital Sharjah (UDHS). Выбранные зубы были пригодны к восстановлению и резорбцией корня менее чем на 1/3 без рентгенологических признаков кальцификации, внутренней или внешней резорбции. Верхние и нижние вторые молочные моляры с кариесом на окклюзионной (22 зуба) и контактной (22 зуба) поверхностях. Исследование проводилось после получения одобрения всех необходимых комитетов согласно Хельсинской декларации. Родители детей были проинформированы об исследовании и дали письменное согласие.
Дети оказывались на кафедре спустя 2 недели после первых признаков боли. Девять детей через 2-3 дня после начала болевого синдрома, а оставшиеся участники отмечали постоянную боль больше, чем 10 дней. Клинический осмотр отобранных зубов показал относительно прочные твердые ткани и здоровую окружающую десну. Для выявления процента поражения кариесом, общей толщины твердых тканей, остаточной дентинной плотности (RDT) и периапикальной патологии была проведена внутриротовая прицельная рентгенография. Все указанные показатели определялись по шкале, а затем проверялись независимым исследователем, поэтому все данные можно считать точными и достоверными. Глубина кариеса оценивалась как процентное выражение общей толщины дентина.
Клинические манипуляции включали в себя местную анестезию, изоляцию раббердамом, удаление кариозных тканей, вскрытие пульповой камеры, ампутацию коронковой пульпы ложковым элеватором. Остановка кровотечения производилась 5 минутным прижатием ватного тампона, смоченным в физиологическом растворе. После чего корневая пульпа удалялась при помощи пульпоэкстракторов. После процедуры пульпэктомии за одно посещение проводилась реставрация зуба. Удаленная ткань пульпы помещалась в 10% буферный раствор формалина и отправлялась на гистопатологическое исследование.
Образцы ткани пульпы были погружены в парафин, а затем разрезаны. Подготовка к окраске проводилась в два этапа. Разрез проходил параллельно продольной оси до толщины в 5мюм. Для окрашивания использовался гематоксилин-эозин, который помогает определить тип воспалительных клеток, васкулярную пролиферацию и фиброз. Для подтверждения данных окрашивания гематоксилин-эозином проведена окраска по masson trichrome ( для фиброза) и иммуногистохимия для CD ( кластерная дифференциация) 45 лейкоцитного антигена и CD 34 эндотелиального маркера (DAKO, Denmark). Степень воспаления пульпы для CD45 определялась следующим образом: 0=норма, + (слабое) 1-50 клеток/20 HPF, ++ (среднее) 51-100 клеток/20 HPF, +++ (тяжелое) >100 клеток/20 HPF. CD34 определялся как + до 50 кровеносных сосудов с воспалительным инфильтратом/20 HPF, ++ 51-100 кровеносных сосудов с воспалительным инфильтратом/20 HPF, и +++ > 100 кровеносных сосудов с воспалительным инфильтратом/20 HPF. Подсчет лимфоцитов производился при помощи Olympus BX51 микроскопа (Hamburg, Germany). Распространенность фиброза соответственно маркирована как слабая, средняя и обширная в зависимости от плотности коллагена в срезах с окраской Masson trichrome. Количество клеток/20 HPF подсчитывалось помощником, а точность проверялась повторным подсчетом через промежуток времени. Полученные данные проанализированы t-тестом Стюдента для сравнения гистологических типов воспаления с клиническими параметрами. P 80% и остаточная толщина дентина 0.05) между гистологическим типом воспаления и клиническими параметрами, оцененными в данном исследовании.
Обсуждение
Гистопатологическое исследование было проведено на пульпе, взятой из молочных вторых моляров детей младше 6 лет. Критерий возраста был выбран для того чтобы полностью исключить влияние физиологической резорбции на развитие воспалительного процесса.
Для исследования отбирали зубы, боль в которых характеризовалась как спонтанная. В то время как критерием для отбора при осмотре в полости рта служила здоровая десна и плотные твердые ткани, что могло бы свидетельствовать о витальности зуба. Рентгенографическое исследование помогло исключить такую патологию как внутренняя и внешняя резорбция, а также кальцификацию пульповой камеры.
Пульпа отобранных зубов затем была отправлена на гистопатологическое исследование. Далее образцы были распределены на группы согласно типу воспаления: острое и хроническое. Мы наблюдали гистологические признаки пульпитов во всех случаях. В 10 случаях это был острый пульпит, в остальных - различная степень хронического воспаления. Природа и тяжесть воспаления была схожа в коронковой и корневой пульпе в 40 случаях, однако, в 4 случаях было зарегистрировано острое тяжелое воспаление в коронковой пульпе и только умеренное в корневой. Впервые в данном исследовании мы сообщаем, что гистологический тип воспаления (острый или хронический) влияет на развитие определенных симптомов и клинической картины.
Все отобранные зубы проявляли симптомы боли необратимого пульпита, внутриротовой осмотр выявил здоровую десну, а подвижность зубов была в пределах физиологических параметров. таким образом, дети, принявшее участие в исследовании, страдали от острых и хронических пульпитов, форма которых зависела от давности начала заболевания. Отсутствие подвижности и припухлость десны были критерием исключения невитальных зубов из исследования. Наличие периапикальных изменений свидетельствовали о переходе инфекции от коронковой пульпы к зоне фуркации и начале микроскопической корневой резорбции.
Рентгенологическая оценка распространенности кариозного процесса на окклюзионное и контактной поверхностях показала от 80 до 100% от общей толщины дентина, что гистологически соответствовало острому воспалительному процессу в 10 образах и хроническому в остальных. Полученные данные идут в согласии с предыдущими исследованиями по сравнению ответа пульпы на кариозный процесс. RDT находилось в пределах 0.25 мм и 1 мм в 24 образцах, в остальных случаях кариозный процесс проник в пульповую камеру. Показатель RDT был использован в качестве объективной оценки вероятной реакции пульпы. Мы отметили, что величина RDT в данном исследовании была ассоциирована с воспалительными изменениями в ткани пульпы.
Корреляциях клинического проявления кариеса в виде полости от 1-5 мм гистологически соответствовало острым и хроническим изменениям в пульпе. Также следует отметить, что кариес, оцениваемый рентгенологически в 80% случаях клинически выглядел менее распространенным. Таким образом, только лишь клиническая оценка кариозной полости не может считаться надежным ориентиром для выбора способа лечения, в дополнение обязательно нужно оценивать рентгенологическую картину и клинические проявления. Интересен и тот факт, что дефект в проксимальной зоне в 1 мм в двух клинических случаях был ассоциирован с острым воспалением, что может свидетельствовать о быстром прогрессировании кариеса за очень короткий промежуток времени.
Корреляция гистологических параметров с клиническим проявлением подтвердили обоснованность выбранного способа лечения (пульпэктомия в одно посещение). Из полученных результатов гипотетически можно сделать вывод, что временный моляр с кариозной полостью менее 80% объема всего зуба, с RDT более 1 мм, отсутствием периапикальных изменений, боли, плотных твердых тканях и здоровой десне может быть эффективно лечен только лишь методикой поэтапной экскавации.
Заключение
Временные вторые моляры с кариозным поражением более 2/3, с симптомами боли гистологически показывают воспаление коронковой и корневой пульпы во всех случаях. Учитывая клинические и рентгенологические параметры, пульпэктомия в одно посещение считается оптимальным способом лечения в данной ситуации.
Авторы:
Vellore Kannan Gopinath, General and Specialist Dental Practice, College of Dentistry
Khurshid Anwar, Basic Medical Sciences, College of Medicine, University of Sharjah, Sharjah, United Arab Emirates
Стадии Кариеса. Виды лечения

Что будет если проигнорировать зубную боль или появление небольшого пятнышка на зубе?
Уже на самой первой стадии кариес медленно подбирается к эмали зуба и стремится ее разрушать. Далее вредные кислоты проникают глубже в дентин, пробираясь к корням зуба.
В самом начале, как правило, болезненные ощущения отсутствуют. Тут и кроется опасность. Кариес развивается, а мы продолжаем жить, не подозревая.
Врач может обнаружить пораженные кариозные зубы:
- на профилактических осмотрах
- при прохождении профессиональной гигиены полости рта.
Кариес имеет несколько этапов развития
Кариес в стадии пятна
Самая ранняя форма кариеса. Появляется небольшое изменение в цвете.
Белое (активная форма) или темное (стабилизированная форма) пятно, в зависимости от структуры эмали. При этом эмаль зуба уже начинает утрачивать минералы и соли, необходимые для ее полноценной жизнедеятельности.
Отсутствие поражения твердых тканей зуба, что позволяет врачу-стоматологу провести щадящее и безболезненное лечение.
Стадия белого пятна
В этой стадии возможна как стабилизация, так и ликвидация пораженного участка методом инфильтрации эмали композитной смолой по технологии ICON. Раннее диагностирование ведет к наилучшему результату.
Стадия темного пятна
Кариес в стадии коричневого (темного) пятна может достаточно продолжительное время не превращаться в кариозную полость. В этом случае зуб не подвергается сразу препарированию, но нуждается в обязательном контроле. Однако если пятно увеличивается в размерах и достигает 1/3 контактной поверхности, переходя на эмаль, зуб необходимо лечить.
Поверхностный кариес
При игнорировании наличия незначительного по объёму пятна на эмали, оно может увеличиться в диаметре, а затем патология распространится глубже в ткань зуба, в результате чего образуется кариозная полость. Происходит углубление на уровне эмали, без повреждения более глубоких тканей.
Эта стадия уже не обратима и требует традиционного лечения с применением бормашины и последующим восстановлением композитным материалом.
Лечение поверхностного кариеса
Осмотр в кресле и проведение диагностических процедур — рентгеновский снимок, чтобы предположить объём кариозной полости;
Анестезия, обезболивание рабочего поля. Для безболезненного удаления кариозных тканей;
Подбор цвета пломбы;
Установка коффердама. Полная изоляция зуба от слюны.
Слюна самая богатая микробами среда и может стать причиной плохой адгезии пломбы и развития повторного кариеса;
Удаление кариозных тканей бормашиной. Сверление, которое в большинстве случаев и вызывает страх у пациента, в этом случае будет совсем недлительным, т.к. поверхностный кариес обычно затрагивает небольшие участки эмали. Формирование полости для пломбирования;
Восстановление естественной формы зуба путем пломбирования. Установка светоотверждаемой пломбы;
Шлифование и полирование пломбы.

Шлифование и полирование пломбы является не просто обязательным, но важным этапом. Поверхность должна быть гладкой, т.к. шероховатая поверхность — благоприятная среда для скопления бактерий. Анатомически пломба, полностью повторяя зуб не должна причинять никакого дискомфорта.
Средний кариес
Это еще не приговор зубу, но первый звоночек, что внутрь проникла инфекция. Подвергаются кариозным поражениям верхние слои дентина.
Дентин — ткань твердая, составляющая основную часть зуба, но ее структура все же мягче, чем у эмали. Однако, несмотря на то, что эмаль считается самой твердой тканью, при этом она достаточно хрупкая и может трескаться.
Через эти микротрещины бактерии проникают в дентин, где на более плодородной почве размножаются значительно быстрее, что приведет к формированию кариозной полости. На поверхности при этом диаметр поражения бывает и небольшой. Но даже крохотная темная точка в глубину может простираться до пульпы.
Эта стадия не самая простая, но все же при своевременном обращении к специалисту и правильно проведенном лечении, можно избежать самого страшного и сохранить зуб живым.
Существует два проявления среднего кариеса:
- Хронический
Может длиться долго и никак себя не проявлять. Слои дентальной ткани поражаются постепенно. Патология может развиваться в течение нескольких лет. Чревато это переходом в более запущенную форму, в глубокий кариес и грозит даже депульпацией зуба и пломбированием каналов. - Острый
Быстроразвивающаяся стадия. Может быть, острая реакция на различные раздражители, которая быстро проходит после их удаления. Такая форма характеризуется обилием размягченного дентина на стенках и дне полости зуба с острыми и хрупкими краями
Хроническая форма кариеса может трансформироваться в пульпит.
Глубокий кариес
Зуб именно на этой стадии начинает реагировать и посылает нам сигналы SOS — резкие ноющие боли. Однако они имеют временный характер, к сожалению, пациенты могут перетерпеть эти моменты или помочь себе обезболивающим и оттянуть поход к врачу.
Не стоит трудов догадаться, ничем положительным это ни разу еще не закончилось.
Вовремя не пролеченный средний кариес медленно и достаточно сложно переходит в глубокий.
Скорость поражения бывает разной от компенсированного до декомпенсированного, который в свою очередь более опасен, т.к. за небольшой промежуток времени может охватить даже два зуба.
Важно не допустить попадание заражения в пульповую камеру и предупредить осложнений — пульпит и периодонтит.
Существует два проявления глубокого кариеса:
- Хронический
Данный вид протекает достаточно медленно и может даже бессимптомно. Имеет визуально большой участок поражения, но зачастую с меньшим распространением вглубь. - Острый
Быстрое продуктивное развитие, сопровождаемое болью и реакцией на различные раздражители, сладости, горячую или холодную пищу. Может иметь небольшую визуальную зону поражения, но при этом уходить глубоко и обширно расширяться вниз. Эта форма обычно и переходит в пульпит и периодонтит.
Лечение глубокого кариеса
Методика будет исходить из глубины повреждения зуба и оценки состояния пульпы.
Если пульпа не повреждена (глубокий кариес дентина):
Лечение проводится, как и при поверхностном кариесе, однако если врачу нужно понаблюдать зуб — устанавливается временная пломба и назначается время следующего визита.
Если затронута пульпа:
В этом случае обойтись без удаления воспаленного нерва не получается. Зуб становится «неживым».
Проводится депульпация зуба и тщательная очистка его каналов.
Завершать лечение закрытием пломбой наши доктора настоятельно не рекомендуют, депульпированный зуб покрывают керамической накладкой или коронкой, чтобы максимально продлить жизнь такому зубу.
Зуб после проведенного лечения в обоих случаях может беспокоить пару дней. При наличии дискомфорта в зубе (не говоря уже о продолжительных болях), после проведенного лечения, обратитесь за повторным осмотром к доктору, может быть вам просто понадобиться коррекция по прикусу.

Совет: Красивыми могут быть только здоровые зубы.
А для этого от вас требуется совсем мне много, правильно и регулярно чистить зубы, об этом вам подробно расскажет врач-гигиенист после процедуры «Профессиональной гигиены полости рта», которую рекомендовано совершать 1 раз в 6 месяцев или ваш лечащий врач на приеме. Для чистики вам достаточно будет 3 мин утром и 3 мин вечером, обязательно пользуйтесь дополнительными средствами гигиены, такими как ирригаторы, флоссы, ополаскиватели и т.д. Не забывайте и о чистке языка.
Забудьте про ГОРИЗОНТАЛЬНЫЕ движения и приучите себя делать только выметающие.
Скорректируйте свой рацион питания, не злоупотребляйте углеводами, и после приема сладкого или кислого лучше выпейте стакан воды или прополощите рот.
Приходите на регулярные профилактические осмотры за хорошим результатом.
Диагностическое обследование пациента, нацеленное на выявление очагов деминерализации или деструкции в твердых тканях зуба, в современных условиях уже недостаточно, если оно констатирует наличие кариозного очага, заметного невооруженным глазом. Сегодня необходимы достоверные чувствительные методы диагностики начальной деминерализации твердых тканей зуба, которая, как правило, не регистрируется на клиническом приеме из-за отсутствия жалоб. В этом отношении показательным является факт рекомендации ВОЗ о невключении кариозных поражений в виде меловидных пятен и пигментированных фиссур в компонент «К» индекса КПУ при изучении интенсивности кариеса зубов при массовом эпидемиологическом обследовании населения [2]. Вероятно, это связано с надеждой на преобладание процессов реминерализации над деминерализацией в эмали зуба при эффективных профилактических мероприятиях.
В публикациях можно встретить варианты базового индекса КПУ: К1-4ПУп или К3-4ПУп, которые выбирают в зависимости от того, какие уровни тяжести кариозного поражения исследователи включают в компонент «К» (где 1 — тонкая меловидная стенка фиссуры или меловидное пятно, 2 — тонкая коричневого цвета фиссура или меловидное пятно более 2 мм, 3 — дефект эмали в пределах 2 мм, 4 — дефект эмали более 2 мм). Однако для определения эффективности профилактических мероприятий необходимо знать прирост интенсивности кариеса — количество новых кариозных поражений зубов за определенный срок. В настоящее время все шире стоматологи используют в диагностике кариеса комплексные измерительные физические методы. Даже традиционное инструментальное исследование, зондирование, расценивается как низкодостоверное при начальных стадиях деминерализации эмали [5].
Методика витального окрашивания зубного налета и твердых тканей зуба, например пищевыми красителями или метиленовым синим, основанная на усилении проницаемости эмали в очаге деминерализации, является ключевым методом дифференциальной диагностики между кариесом и некариозными поражениями [1]. Однако некоторые красители, делающие зубной налет хорошо видимым, к сожалению, имеют ограничения к применению: эритрозин не применяется при аллергии на йод, а кристаллвиолет и фуксин вовсе запрещены к применению из-за потенциальной канцерогенности [2].
Методика витального окрашивания зубного налета и твердых тканей зуба, например пищевыми красителями или метиленовым синим, основанная на усилении проницаемости эмали в очаге деминерализации, является ключевым методом дифференциальной диагностики между кариесом и некариозными поражениями
Среди дополнительных методов диагностики начальных форм кариозного процесса заслуживают внимания современные аппараты, способные измерить электропроводность твердых тканей зуба, которая повышается при деминерализации эмали с потерей электросопротивления, или вызвать флюоресценцию твердых тканей зуба. Флюоресценция возникает, если свет, имеющий определенную длину волны, попадает на флюоресцирующий материал, который затем излучает свет с другой длиной волны, всегда смещенной в направлении красного спектра согласно закону сохранения энергии. Продукты обмена веществ микроорганизмов (молочная кислота) способны флюоресцировать. Это означает, что метаболиты поглощают свет, имеющий одну длину волны, а через доли секунды излучают свет другой длины волны. В этой связи интактная и пораженная кариесом эмаль флюоресцирует после поглощения света с разными длинами волн.
Современный арсенал диагностических аппаратов способен эффективно оценить начальную стадию деминерализации эмали с помощью волоконно-оптической трансиллюминации, лазерной флюоресценции, количественной светоиндуцированной лазерной флюоресценции, индуцированной спектроскопии в ультрафиолетовом свете, измерения электрического сопротивления и, конечно, интраоральной рентгенографии [3, 6]. Хотя все имеющиеся аппаратурные методы диагностики хороши в комплексе, не исключая визуального осмотра, вооруженного бинокулярной лупой.
Цель исследования: повышение эффективности выявления первичных очагов деминерализации эмали и цемента для достоверной оценки прироста интенсивности кариозного процесса зубов.
Материал и методы исследования
Обследовано 92 человека в возрасте от 18 до 45 лет. Всем пациентам во время стоматологического осмотра применяли дополнительные методы исследования в виде витального окрашивания зубов 2%-ным водным раствором метиленового синего, интраоральной рентгенографии, оценки флюоресценции твердых тканей зуба с помощью активатора светодиодного «LED актив» при длине волны 530 нм, освещенности 100 000 лк, а также длине волны 625 нм при плотности мощности излучения 140 мВт/см? (ООО «МЕДТОРГ+», Россия).
Принцип действия активатора основан на применении света мощных светодиодов с большой интенсивностью свечения монохромного цвета без тепловой составляющей. При обследовании гладких поверхностей эмали или обнаженного цемента корня с помощью излучения зеленого цвета наиболее эффективно диагностируются очаги начальной деминерализации в виде изменения флюоресценции в очаге поражения. Параметры флюоресценции при обследовании фиссур жевательных поверхностей моляров и премоляров световым излучением красного цвета достоверно изменяются при наличии деминерализации и продуктов метаболизма микроорганизмов. Степень деминерализации, несомненно, имеет количественные характеристики вследствие изменения пропускания света. Чем выше обмен веществ микроорганизмов в очаге деминерализации, тем более выраженны отличия свечения от флюоресценции здоровых тканей.
Электропроводность твердых тканей зуба определяли с помощью электродиагностического аппарата «ДентЭст» ЗАО «Геософт Дент», Россия. Измерения проводили при постоянном напряжении 4,26 Вольт, а полученные результаты измерений в микроамперах пересчитывали на значение сопротивления исследуемых твердых тканей зуба.
Результаты и их обсуждение
Учитывая имеющиеся сведения о систематизации первичных очагов деминерализации эмали и цемента зуба, мы попытались объединить собственные исследования с классификациями иностранных авторов и таким образом представить различия между клиническим формами поражения, гистологическими границами распространения деструкции и степенью инфицирования тканей (табл. № 1).
Таблица № 1. Классификация стадий кариозного поражения зуба.
Поверхностный кариес – это следующая ступень после стадии пятна, которая отличается более глубоким поражением эмали. Слои дентина при этом остаются неповрежденными, но опасность заболевания в том, что стадия более серьезного среднего кариеса может начаться в считанные дни, если не провести своевременную диагностику и не назначить лечение.

Начальный и поверхностный кариес – в чем отличие?
Долгое время две эти разновидности болезни путали и объединяли воедино. В современной стоматологии такой подход считается неправильным, потому что поверхностная стадия имеет массу нюансов и требует особого лечения.
Начальная форма образуется в несколько этапов:
- Проблемный зуб становится матовым и шероховатым.
- Появляется одно или несколько пятен белесого оттенка диаметром до 2 мм.
- Пятна увеличиваются в размерах, темнеют, становятся желтыми и светло-коричневыми.
- На передней стороне зубов начинает скапливаться белый творожистый налет с неприятным запахом.

Дальше наступает поверхностный этап кариозного разрушения, на котором начинаются необратимые повреждения наружного слоя эмали:
- На зубах появляются хорошо заметные участки с неровными краями.
- Фиссуры фронтальной поверхности жевательных зубов темнеют и становятся черными.
- Начинаются заметные повреждения в пришеечной зоне.
Причины и симптомы
Перед тем как рассматривать симптоматику поверхностного кариеса, нужно разобраться, из-за чего заболевание прогрессирует и в итоге приводит к разрушению зуба. Причин не так много, и большая их часть относится к любым формам кариозных поражений:
- Недобросовестная гигиена полости рта – игнорирование чистки зубов минимум 2 раза в день приводит к накоплению болезнетворных бактерий и налета.
- Врожденная скученность зубов – одно из распространенных нарушений прикуса неминуемо становится причиной множества воспалений и инфекций.
- Родовые травмы и наследственные патологии эмали – стираемость, микротрещины и т.д.
- Неправильное питание – обилие сладкой, кислой и соленой пищи нарушает естественный баланс слизистой оболочки.
- Гормональные сбои и соматические заболевания – нарушения в работе щитовидной железы, сахарный диабет и т.п.
- Нарушения минерального обмена – недостаток кальция и переизбыток фтористых элементов.
Проявляются названные факторы следующим образом:
- Зубы реагируют на кислую, соленую и сладкую пищу, дискомфорта от горячих и холодных продуктов нет вообще.
- Боль при жевании не утихает, а только усиливается.
- На резцах в пришеечной зоне проявляются бесформенные пятнышки, имеющие едва заметное углубление.
- В течение 2-3 недель пятна заметно темнеют, появляется специфический кариозный налет коричневого цвета.
Диагностика поверхностного кариеса
Точно выявить болезнь и ее текущую стадию сможет только компетентный стоматолог, и так называемая дифференциальная диагностика включает в себя несколько этапов:
- визуальный осмотр пациента – выявление белых, желтых и черных пятен на зубах;
- прощупывание проблемных участков ручным инструментом;
- если необходимо – рентгеновский снимок;
- трансиллюминация – просвечивание зубов специальной люминесцентной лампой на определение пораженных зон.

Как только определяется точно, врач немедленно приступает к подходящему способу лечения.
Лечение поверхностного кариеса
На сегодняшний день стоматологии предлагают несколько методов избавиться от кариозного поражения поверхностных слоев эмали. Все они не предусматривают хирургического вмешательства и отличаются временем сеанса и ценой каждой из процедур.
Пломбирование
Классическая консервативная методика, которая не нужна на начальном этапе болезни, но на всех последующих всегда дает хороший результат. Проводят ее в несколько приемов:
- Первичный осмотр полости рта, выявление пораженных участков.
- Санация – снятие налета ультразвуком или аппаратом Air Flow.

- Изоляция здоровых зубов коффердамом.
- Местное обезболивание одним или двумя уколами.
- Антисептическая обработка и протравливание эмали особыми составами.
- Укладка пломбы и ее шлифовка.
Такой метод недорогой – средняя цена по Москве начинается от 1000 рублей, и он практически не имеет противопоказаний. Материал пломбы и способ установки выбирается индивидуально. Единственный минус – не всем пациентам нравится звук и работа бормашины.
Инфильтрация Icon
Второе название способа – пломбирование без сверления. Это относительно новая разработка, которая использует особый запатентованный материал – инфильтрат из полимерных соединений, на профессиональном врачебном жаргоне называемый «жидкой пломбой». Методика не потребует анестезии, проходит максимально быстро и без каких-либо рисков.

Лечение занимает пять шагов:
- Снятие зубного налета.
- Высушивание поверхности струей горячего воздуха.
- Антисептическая обработка спиртовым раствором.
- Нанесение инфильтрата.
- Закрепление пломбировочного состава специальной галогенной лампой.
Процедура занимает не более одного часа, ее стоимость в российских клиниках – от 2500 рублей. Материал достаточно эластичный, долговечный и прочный, кроме того – его практически не отличить от естественного оттенка эмали.
Лазерная терапия
Наиболее дорогой, но при этом быстрый и фактически безболезненный способ. По сути, лазер заменяет бормашину, только является совершенно бесшумным. Свойства луча позволяют не только снять любые болезнетворные отложения, но и провести полную антисептическую обработку не только проблемной зоны, но и соседних зубов. Обезопасив их от налета.

Но при всех достоинствах лазер обладает большим количеством противопоказаний:
- любые онкологические заболевания;
- сахарный диабет;
- туберкулез;
- сердечная и почечная недостаточность;
- беременность и период кормления грудью.
Лечение лазером стоит от 3000 рублей, итоговая цена зависит от города и престижа клиники.
Поверхностный кариес у детей
Многие родители до сих пор задаются вопросом – нужно ли лечить кариес молочных зубов на ранней стадии, и к каким последствиям может привести запущенная форма. Перечислять возможные осложнения бессмысленно, ключевым моментом остается вывод – любое поражение эмали в возрасте от 3 до 6 лет может привести к патологиям на постоянных зубах.

Для борьбы с недугом в детской стоматологии остаются рекомендованные процедуры:
Удаление зубов, которое еще несколько лет назад активно практиковалось в большинстве стоматологий, сегодня не приветствуется. Замена должна происходить в естественном порядке, иначе можно спровоцировать различные формы искривления прикуса.
Можно ли вылечить поверхностный кариес дома?
Большинство врачей ответит, что даже с начальной формой необходимо бороться под чутким наблюдением. Однако, есть ряд народных средств, которые, при правильной дозировке и способах применения, помогают в терапии, но ни в коем случае не заменяют ее:
- Отвар шалфея – отличное антисептическое вещество, помогающее обезопасить полость рта на период терапии. Подходит для полосканий не чаще 2-3 раз в день.
- Прополис – разжевывать шарики и держать на больном зубе. Эффект такой же, как и у шалфея, плюс небольшое обезболивание. Нельзя повторять больше 1 раза в день – может вызвать повышение чувствительности эмали.
- Чеснок – натуральный антисептик и богатый витаминами продукт. Из минусов, кроме сильного запаха – в считанные секунды провоцирует ожог слизистой оболочки, который потребует дополнительного лечения.
- Настойка корня аира – эффективное противовоспалительное средство. Можно использовать для полоскания или примочек ватным тампоном, но не чаще 2 раз в день.
- Пихтовое масло – еще один обеззараживающий компонент, который используется для примочек. Бактерицидные и обезболивающие воздействия доказаны научно, но при попадании капли масла в пищевод есть риск сильного отравления.

Исходя из сказанного, делается логичный вывод, что народная медицина может стать лишь дополнением к комплексной терапии. Ни одно из перечисленных средств не заменит физической очистки эмали от кариозных отложений, и тем более – не восстановит утраченные ткани.
Профилактика поверхностного кариеса
Советы стоматологов здесь мало отличаются от других форм заболевания, и соблюдать их нужно в любом возрасте, желательно – не игнорировать ни один из пунктов:
- Гигиену полости рта необходимо соблюдать минимум дважды в день – утром и вечером перед сном. Щетка должна быть средней жесткости, а паста – подобрана индивидуально, исходя из рекомендаций врача.
- После каждого приема пищи рот следует полоскать в течение 1-2 минут. Необязательно покупать ополаскиватель в аптеке, достаточно фильтрованной воды комнатной температуры. Если дома есть ирригатор – им лучше пользоваться ежедневно.
Читайте также:

