Кариес костей на латыни
Опубликовано: 05.05.2024
Все мы знаем, что кариес является патологическим процессом, который поражает костную ткань. Различают кариес кости и кариес зубов. Если разбирать патологический процесс в кости, то он заключается в планомерном разрушении костной ткани с последующим его патологическим переломом. Если же брать зуб, то процесс аналогичен - кариесом уничтожается твердая эмаль, затем быстро ликвидируется пульпа и зуб разрушен. Все чаще стоматологи сталкиваются с проблемой пришеечного кариеса у современного активного поколения возраста 33-40 лет, что связано с особенностями гигиены полости рта у данного поколения граждан в детстве. Зуб разрушается не на жевательной поверхности, как это бывает обычно, а в области его шейки - прямо на уровне десны. Раньше стоматологи рекомендовали не лечить подобный кариес, сегодня же передовые стоматологические клиники столицы, такие как "ЛотусДент" lotusdent.ru предлагают решить проблему по цене от 2000 рублей за зуб. Стоит ли лечить пришеечный кариес или его лучше оставить? - мы предлагаем разобрать в данной статье.
Теории появления пришеечного кариеса
Считается, что пришеечный кариес на боковой стенке зуба на уровне десны развивается из-за особой агрессивности бактерий, который заселили десневые карманы у пациентов с данной патологией. Теория выглядит красиво, но она разносится "в пух и прах" одним фактом - при данном виде кариеса практически никогда не поражается внутренняя поверхность зубов и это фактически навсегда проблема вестибулярной (внешней) стороны зубов.
Как следствие, детальное изучение проблемы привело к выводу, что разрушению зуба на данном уровне приводит неправильная чистка зубов детьми и подростками обычными зубными щетками. Многие родители не контролируют технику чистки зубов детьми, как следствие, они, взяв в руку обычную зубную щетку выбирают движения "вперед назад". Все эти движения приводят к повреждению эмали зуба на уровне десны, с последующим его более легким разрушением бактериями. Данная теория подтверждается тем, что пришеечный кариес не встречается у людей, которые пользуются электрическими зубными щетками с круговыми движениями и фактически перестает прогрессировать по факту перехода на правильную технику чистки зубов.
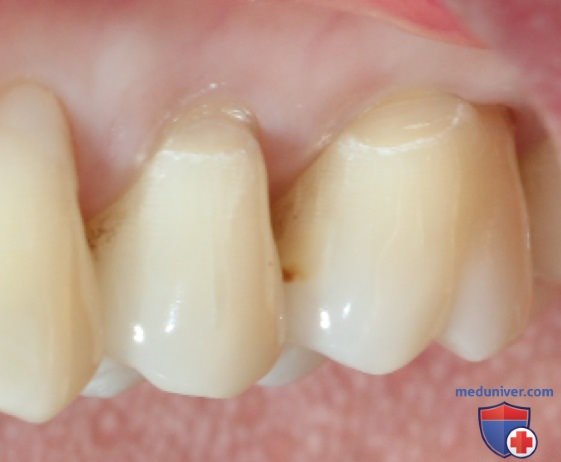
Следовательно, причинами пришеечного кариеса являются:
- неправильная техника чистки зубов,
- отсутствие контроля за чисткой зубов детьми,
- принадлежность к возрастной группе "детей детей войны" 33-40 лет, которым особенно агрессивно навязывали теорию необходимости обязательной и постоянной чистки зубов.
Надо ли лечить пришеечный кариес или лучше его оставить?
Все зависит от вашего возраста и состояния самих зубов. Если вам 33-40 лет, то учитывайте, что зубы человека растут на протяжении всей жизни. Как следствие, пришеечный кариес будет постепенно выдвигаться наверх и может снизить эстетичность вашей улыбки, особенно, если на нем есть налет. Именно поэтому лучше потратить условные 2000-4000 рублей за зуб и радоваться беспроблемному зубу.
Второй причиной лечения пришеечного кариеса является чувствительность зуба. К примеру, резко вдохните сквозь зубы холодным воздухом и если вы чувствуете раздражение, то - пришеечный кариес лучше вылечить, чтоб не ощущать какого-либо дискомфорта.
Третьей причиной лечения пришеечного кариеса является его прогрессирование, несмотря на переход на правильную технику чистки зубов. В таком случае для того чтоб не потерять зубы и не тратиться на их восстановление - лучше вылечить начавшееся разрушение.
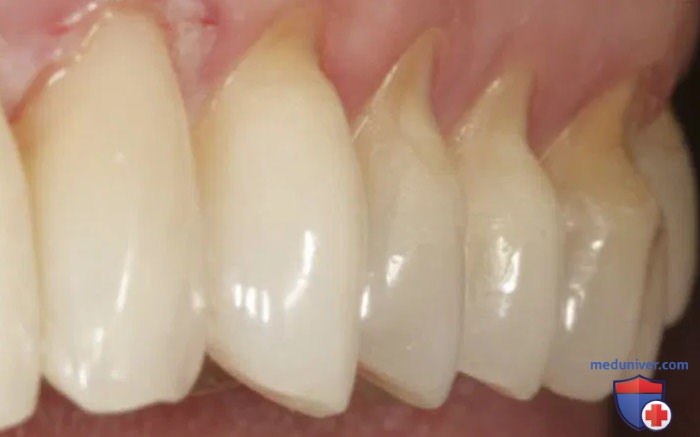
Резюме
Пришеечный кариес является проблемой неправильной гигиены полости рта и в редких случаях наследственной предрасположенности о которой пишут советские учебники, но подтверждения которой нет в повседневной практике. Глобальный переход населения на электрические зубные щетки с круговыми движениям резко снижают распространенность данной стоматологической проблемы.
- Вернуться в оглавление раздела "Стоматология."
Автор: Искандер Милевски. Дата публикации: 23.1.2021
Остеомиелит ("костоед", кариес кости, паностит) - инфекционное заболевание, поражающее все слои кости, а также окружающие ткани.
По путям проникновения микробов в кость выделяют: 1) гематогенный остеомиелит ; 2) негематогенный остеомиелит (посттравматический).
Этиология, патогенез и патологическая анатомия . Остеомиелит вызывается различными микроорганизмами, среди которых чаще встречаются стафилококки, реже - стрептококки, и др. бактерии.
Инфицирование кости происходит гематогенным (с током крови, из очагов эндогенной инфекции) и негематогенным путями, при попадании в кость микроорганизмов из внешней среды.
К факторам, способствующими развитию остеомиелита относятся:
- особенности кровоснабжения костей у детей, для которых характерна петлистая сеть мелких сосудов и капилляров в области зон роста кости, что способствует оседанию в них микроорганизмов (эмболическая теория Боброва-Лексера);
- биологические и иммунологические особенности организма: развитие воспалительного процесса возможно только при реакции организма, похожей на аллергическую (аллергическая теория Дерижанова);
Развитию воспаления в костной могут непосредственно предшествовать: травма кости; снижение общей сопротивляемости организма (из-за переутомления, инфекционного заболевания, гиповитаминоза).
При т.н. "гематогенном остеомиелите" воспалительный процесс начинается в костном мозге. В последующем здесь развивается очаг гнойного расплавления. В этот период возможен некроз кости. Гной распространяется кнаружи по особенным сосудистым каналам, пронизывающим кость, и вовлекает в патологический процесс надкостницу (периостит). Периостит развивается через 1,5-3 недели после начала заболевания. Одновременно с этим ( через 1,5-3 недели!) первые рентгенологические признаки распада кости. Скопление гноя под надкостницей отслаивает её с образованием поднадкостничного гнойника. При разрушении надкостницы гнойный процесс захватывает окружающие кость ткани с образованием обширного гнойного межмышечного "мешка" - флегмоны. Последующее вовлечение в процесс кожи и подкожной клетчатки приводит к самопроизвольному вскрытию гнойника и образованию свища. Тромбоз кровеносных сосудов, питающих кость, вызывает некроз и отторжение (секвестрацию) костной ткани. Завершение секвестрации происходит через 1-2 месяца после начала воспаления в кости образованием т.н. "секвестральной коробки", окружающей участок отторгающейся кости. Образование секвестра, секвестральной коробки, наличие свищей характеризует переход воспаления в хроническую форму (хронический гематогенный остеомиелит).
При негематогенных формах паностита микроорганизмы проникают в кость извне при огнестрельных ранениях, обширных повреждениях мягких тканей, открытых переломах. При этом, развивающийся местный процесс приводит к нарушению кровоснабжения кости с последующим некрозом (отмиранием) её. В отличие от гематогенного остеомиелита, воспалительный процесс может начаться как с костного мозга, так и с надкостницы.
Острый гематогенный остеомиелит
Острый гематогенный остеомиелит чаще всего развивается у детей и подростков.
Клиническое течение. Заболевание начинается внезапно. Продромальный (период, характерный для всех инфекционных заболеваний) период нередко длится несколько часов и выражается в общей слабости, бледности кожных покровов, головных болях, бессоннице, отсутствии аппетита.
В зависимости от тяжести течения заболевания, скорости развития патологического процесса, его распространённости различают три формы острого гематогенного остеомиелита: токсическую (молниеносную), септикопиемическую и местноочаговую.
Местноочаговая форма . Из всех клинических форм заболевания эта отличается более стабильным течением. На фоне полного здоровья внезапно ребёнок начинает жаловаться на боль в области конечности в определённом месте. Температура тела повышается до 39-40 градусов С. Постепенно появляются: ограничение движений в суставах, прилежащих к зоне воспаления, местный отёк и покраснение кожных покровов. Боли чрезвычайно интенсивные, без "светлых промежутков".
Определение при надавливании на кость точки максимальной болезненности помогает выявить очаг распада кости.
Септикопиемическая форма (тяжёлая) характеризуется появлением в очень короткий срок от начала заболевания множества гнойных очагов одновременно в нескольких костях или внутренних органах.
Токсическая форма характеризуется внезапной потерей сознания, бредом (признаки т.н. "септической интоксикации"), возникающими с первых часов заболевания, очень быстро прогрессирующими и приводящими к летальным исходам в первые часы или сутки. При этом клинические проявления со стороны костей и мягких тканей не успевают сформироваться.
Следует подчеркнуть, что объективных и простых инструментальных методов ранней диагностики гематогенного остеомиелита не существует.
Рентгенологичесий метод исследования. Первые микросимптомы со стороны внутренней архитектоники кости проявляются поздно - на 5-10 сутки от начала заболевания.
Достоверные рентгенологические признаки гематогенного остеомиелита появляются на 10-15 день.
Пункция кости на протяжении . Выполняют под наркозом. Получение из костномозгового канала гноя или крови под давлением является наиболее достоверным признаком паностита.
Лабораторные методы исследования. Изменения в анализах крови и общих анализах мочи при гематогенном остеомиелите подтверждают наличие в организме очага воспаления и не носят специфический характер.
Хирургический метод является основным. Наиболее эффективным в настоящее время признан метод щадящей остеоперфорации. При наличии поднадкостничной флегмоны её вскрывают без отслойки надкостницы, а затем наносят фрезевые отверстия непосредственно на саму кость.
Через полученные в результате перфорации кости отверстия осуществляют дренирование костномозгового канала, внутрикостное введение антибиотиков и антисептических средств.
Общее консервативное лечение включает антибиотикотерапию, дезинтоксикационные мероприятия, коррекцию нарушений иммунитета, физиотерапевтические процедуры.
Первая помощь. Вашему ребёнку поможет только врач-хирург. Добивайтесь немедленной госпитализации. Если гнойник в кости не опорожнить вовремя, то ребёнок либо умрёт, либо останется инвалидом на всю жизнь.
Все мы знаем, что кариес является патологическим процессом, который поражает костную ткань. Различают кариес кости и кариес зубов. Если разбирать патологический процесс в кости, то он заключается в планомерном разрушении костной ткани с последующим его патологическим переломом. Если же брать зуб, то процесс аналогичен - кариесом уничтожается твердая эмаль, затем быстро ликвидируется пульпа и зуб разрушен. Все чаще стоматологи сталкиваются с проблемой пришеечного кариеса у современного активного поколения возраста 33-40 лет, что связано с особенностями гигиены полости рта у данного поколения граждан в детстве. Зуб разрушается не на жевательной поверхности, как это бывает обычно, а в области его шейки - прямо на уровне десны. Раньше стоматологи рекомендовали не лечить подобный кариес, сегодня же передовые стоматологические клиники столицы, такие как "ЛотусДент" lotusdent.ru предлагают решить проблему по цене от 2000 рублей за зуб. Стоит ли лечить пришеечный кариес или его лучше оставить? - мы предлагаем разобрать в данной статье.
Теории появления пришеечного кариеса
Считается, что пришеечный кариес на боковой стенке зуба на уровне десны развивается из-за особой агрессивности бактерий, который заселили десневые карманы у пациентов с данной патологией. Теория выглядит красиво, но она разносится "в пух и прах" одним фактом - при данном виде кариеса практически никогда не поражается внутренняя поверхность зубов и это фактически навсегда проблема вестибулярной (внешней) стороны зубов.
Как следствие, детальное изучение проблемы привело к выводу, что разрушению зуба на данном уровне приводит неправильная чистка зубов детьми и подростками обычными зубными щетками. Многие родители не контролируют технику чистки зубов детьми, как следствие, они, взяв в руку обычную зубную щетку выбирают движения "вперед назад". Все эти движения приводят к повреждению эмали зуба на уровне десны, с последующим его более легким разрушением бактериями. Данная теория подтверждается тем, что пришеечный кариес не встречается у людей, которые пользуются электрическими зубными щетками с круговыми движениями и фактически перестает прогрессировать по факту перехода на правильную технику чистки зубов.

Следовательно, причинами пришеечного кариеса являются:
- неправильная техника чистки зубов,
- отсутствие контроля за чисткой зубов детьми,
- принадлежность к возрастной группе "детей детей войны" 33-40 лет, которым особенно агрессивно навязывали теорию необходимости обязательной и постоянной чистки зубов.
Надо ли лечить пришеечный кариес или лучше его оставить?
Все зависит от вашего возраста и состояния самих зубов. Если вам 33-40 лет, то учитывайте, что зубы человека растут на протяжении всей жизни. Как следствие, пришеечный кариес будет постепенно выдвигаться наверх и может снизить эстетичность вашей улыбки, особенно, если на нем есть налет. Именно поэтому лучше потратить условные 2000-4000 рублей за зуб и радоваться беспроблемному зубу.
Второй причиной лечения пришеечного кариеса является чувствительность зуба. К примеру, резко вдохните сквозь зубы холодным воздухом и если вы чувствуете раздражение, то - пришеечный кариес лучше вылечить, чтоб не ощущать какого-либо дискомфорта.
Третьей причиной лечения пришеечного кариеса является его прогрессирование, несмотря на переход на правильную технику чистки зубов. В таком случае для того чтоб не потерять зубы и не тратиться на их восстановление - лучше вылечить начавшееся разрушение.

Резюме
Пришеечный кариес является проблемой неправильной гигиены полости рта и в редких случаях наследственной предрасположенности о которой пишут советские учебники, но подтверждения которой нет в повседневной практике. Глобальный переход населения на электрические зубные щетки с круговыми движениям резко снижают распространенность данной стоматологической проблемы.
- Вернуться в оглавление раздела "Стоматология."
Автор: Искандер Милевски. Дата публикации: 23.1.2021
Остеомиелит ("костоед", кариес кости, паностит) - инфекционное заболевание, поражающее все слои кости, а также окружающие ткани.
По путям проникновения микробов в кость выделяют: 1) гематогенный остеомиелит ; 2) негематогенный остеомиелит (посттравматический).
Этиология, патогенез и патологическая анатомия . Остеомиелит вызывается различными микроорганизмами, среди которых чаще встречаются стафилококки, реже - стрептококки, и др. бактерии.
Инфицирование кости происходит гематогенным (с током крови, из очагов эндогенной инфекции) и негематогенным путями, при попадании в кость микроорганизмов из внешней среды.
К факторам, способствующими развитию остеомиелита относятся:
- особенности кровоснабжения костей у детей, для которых характерна петлистая сеть мелких сосудов и капилляров в области зон роста кости, что способствует оседанию в них микроорганизмов (эмболическая теория Боброва-Лексера);
- биологические и иммунологические особенности организма: развитие воспалительного процесса возможно только при реакции организма, похожей на аллергическую (аллергическая теория Дерижанова);
Развитию воспаления в костной могут непосредственно предшествовать: травма кости; снижение общей сопротивляемости организма (из-за переутомления, инфекционного заболевания, гиповитаминоза).
При т.н. "гематогенном остеомиелите" воспалительный процесс начинается в костном мозге. В последующем здесь развивается очаг гнойного расплавления. В этот период возможен некроз кости. Гной распространяется кнаружи по особенным сосудистым каналам, пронизывающим кость, и вовлекает в патологический процесс надкостницу (периостит). Периостит развивается через 1,5-3 недели после начала заболевания. Одновременно с этим ( через 1,5-3 недели!) первые рентгенологические признаки распада кости. Скопление гноя под надкостницей отслаивает её с образованием поднадкостничного гнойника. При разрушении надкостницы гнойный процесс захватывает окружающие кость ткани с образованием обширного гнойного межмышечного "мешка" - флегмоны. Последующее вовлечение в процесс кожи и подкожной клетчатки приводит к самопроизвольному вскрытию гнойника и образованию свища. Тромбоз кровеносных сосудов, питающих кость, вызывает некроз и отторжение (секвестрацию) костной ткани. Завершение секвестрации происходит через 1-2 месяца после начала воспаления в кости образованием т.н. "секвестральной коробки", окружающей участок отторгающейся кости. Образование секвестра, секвестральной коробки, наличие свищей характеризует переход воспаления в хроническую форму (хронический гематогенный остеомиелит).
При негематогенных формах паностита микроорганизмы проникают в кость извне при огнестрельных ранениях, обширных повреждениях мягких тканей, открытых переломах. При этом, развивающийся местный процесс приводит к нарушению кровоснабжения кости с последующим некрозом (отмиранием) её. В отличие от гематогенного остеомиелита, воспалительный процесс может начаться как с костного мозга, так и с надкостницы.
Острый гематогенный остеомиелит
Острый гематогенный остеомиелит чаще всего развивается у детей и подростков.
Клиническое течение. Заболевание начинается внезапно. Продромальный (период, характерный для всех инфекционных заболеваний) период нередко длится несколько часов и выражается в общей слабости, бледности кожных покровов, головных болях, бессоннице, отсутствии аппетита.
В зависимости от тяжести течения заболевания, скорости развития патологического процесса, его распространённости различают три формы острого гематогенного остеомиелита: токсическую (молниеносную), септикопиемическую и местноочаговую.
Местноочаговая форма . Из всех клинических форм заболевания эта отличается более стабильным течением. На фоне полного здоровья внезапно ребёнок начинает жаловаться на боль в области конечности в определённом месте. Температура тела повышается до 39-40 градусов С. Постепенно появляются: ограничение движений в суставах, прилежащих к зоне воспаления, местный отёк и покраснение кожных покровов. Боли чрезвычайно интенсивные, без "светлых промежутков".
Определение при надавливании на кость точки максимальной болезненности помогает выявить очаг распада кости.
Септикопиемическая форма (тяжёлая) характеризуется появлением в очень короткий срок от начала заболевания множества гнойных очагов одновременно в нескольких костях или внутренних органах.
Токсическая форма характеризуется внезапной потерей сознания, бредом (признаки т.н. "септической интоксикации"), возникающими с первых часов заболевания, очень быстро прогрессирующими и приводящими к летальным исходам в первые часы или сутки. При этом клинические проявления со стороны костей и мягких тканей не успевают сформироваться.
Следует подчеркнуть, что объективных и простых инструментальных методов ранней диагностики гематогенного остеомиелита не существует.
Рентгенологичесий метод исследования. Первые микросимптомы со стороны внутренней архитектоники кости проявляются поздно - на 5-10 сутки от начала заболевания.
Достоверные рентгенологические признаки гематогенного остеомиелита появляются на 10-15 день.
Пункция кости на протяжении . Выполняют под наркозом. Получение из костномозгового канала гноя или крови под давлением является наиболее достоверным признаком паностита.
Лабораторные методы исследования. Изменения в анализах крови и общих анализах мочи при гематогенном остеомиелите подтверждают наличие в организме очага воспаления и не носят специфический характер.
Хирургический метод является основным. Наиболее эффективным в настоящее время признан метод щадящей остеоперфорации. При наличии поднадкостничной флегмоны её вскрывают без отслойки надкостницы, а затем наносят фрезевые отверстия непосредственно на саму кость.
Через полученные в результате перфорации кости отверстия осуществляют дренирование костномозгового канала, внутрикостное введение антибиотиков и антисептических средств.
Общее консервативное лечение включает антибиотикотерапию, дезинтоксикационные мероприятия, коррекцию нарушений иммунитета, физиотерапевтические процедуры.
Первая помощь. Вашему ребёнку поможет только врач-хирург. Добивайтесь немедленной госпитализации. Если гнойник в кости не опорожнить вовремя, то ребёнок либо умрёт, либо останется инвалидом на всю жизнь.
Перевод Елены Загребельной (Фукуока, Япония)
Кариес костей
Язвы твердых тканей очень напоминают язвы мягких. При поиске лекарства для кариеса иногда бывает полезно обратиться к главе о язвах. Упоминания заслуживают приводимые ниже лекарства.
Аcidum fluoricum. Следует после Silica и нейтрализует злоупотребление этим лекарством.
Acidum nitricum. Хорошо следует за Hepar. Прокалывающая боль. В пораженных участках легко возникает кровотечение.
Acidum phosphoricum. Резкая жгучая боль. Внешние части тела чернеют.
Angustura. Крайне болезненный кариес, проникающий в костный мозг. Малейшие неприятные слова вызывают сильное раздражение. Непреодолимое желание кофе.
Asafoetida. Сифилитические пациенты, которые принимали большое количество ртути. Зловонный гной, синевато-красная отечность пораженных участков.
Aurum met. Особенно после ртути. Сверлящие боли доводят до отчаяния.
Guaiacum Кариес поражает правую большеберцовую кость и предплюсну, которые становятся пористыми, пациент не выносит даже легчайшего прикосновения.
Hepar sulph. c. После злоупотребления ртутью и йодидом калия. Ощущение как от занозы [Ac. nitr.]. Гной пахнет как старый сыр.
Lycopodium. Эпифиз костей. Кровоточивость. Хуже по ночам. Воспалительная припухлость пораженных участков.
Mercurius v. Хуже ночью и в теплой постели, обильное потение, зябкость вне постели.
Mezereum. После злоупотребления ртутью. Тела трубчатых костей. Под корками гной.
Rhus tox. Кариес костей, корки, экзема у ревматиков или лиц, страдающих подагрой.
Silica. Свищевые ходы, зловонные выделения, окружающие участки твердые, припухлые, синевато-красные. Это лекарство требуется часто, но иногда им злоупотребляют [Acidum fluor.]
Staphysagria. Зубы черные, крошащиеся, кариозные. Кариес костей после сифилитического поражения носа.
Женщина примерно тридцати лет в течение нескольких лет страдала от сифилиса и лечения его ртутью. У нее провалился нос. Медленно, но верно размягчались, разрушались и исчезали прилегающие участки. Присутствовал неприятный запах. Ночью она страдала от сверлящих болей. Она была очень подавлена. Я начал давать ей Aurum metallicum 200С, позволяя каждой дозе полностью исчерпать свое действие перед следующим приемом лекарства. Менее чем через год она выглядела практически поправившейся. Умелые мастера так искусно сделали и приладили ей металлический нос, что многие не очень близкие ей люди не замечали подделки. Два года спустя она все еще оставалась здоровой. После этого я потерял ее из виду, но у меня нет беспокойства по ее поводу.
Дж. О. С. шестидесяти пяти лет, поступил в Гомеопатический госпиталь Уордс Айленд 2 января 1883 года с закрытой травмой и синовитом правого колена, вызванными падением с лестницы. Когда ему было восемнадцать лет, у него был сифилис. Состояние колена быстро ухудшалось. Под надколенником сформировался толстый слой некротизированной ткани, сустав начал нарывать, дренировался через подколенное пространство, а надколенник и поверхность сочленения бедренной кости были поражены кариесом. Стул представлял собой массы непереваренной пищи, пациент был слаб. В последний день февраля пациента показали мне. Я назначил Silica 30С, которую нужно было принимать по утрам и вечерам.
В феврале же моя работа в госпитале закончилась. В течение последующих четырех месяцев его отделения посещали двое моих коллег, каждый из которых находился на своем посту по два месяца. Оба рекомендовали ампутацию, но больной отказывался. Они продолжали давать ему Silica, сменив потенцию на 3D, а местно применяли карболовую кислоту, разведенную 1 к 100. При этом продолжали использовать пеньковую лигатуру. У больного начались боли в груди, кашель и потение по ночам. Ему назначили дополнительное питание и унцию (примерно 30 мл. — Прим. перев.) бренди в день. При этом лекарство поменяли на Arsenicum 3С.
Я снова начал посещать госпиталь в июле. Улучшений в колене не было и общее состояние было плохим. Я стал настаивать на операции, но пациент был непреклонен. Он был готов расстаться с жизнью, но не с ногой. Единственное, что нам оставалось, это гомеопатия. Он долгое время принимал Silica, поэтому я дал ему Acidum fluoricum 30С по утрам и вечерам, прекратив местное лечение. Вскоре началось общее и местное устойчивое улучшение. В следующем январе, через двенадцать месяцев после того, как он поступил в госпиталь, он был выписан полностью выздоровевшим. Он вышел из здания с тугоподвижным, но в остальном здоровым коленом.
Читайте также:

