Механизм возникновения боли при заболеваниях твердых тканей зуба презентация
Опубликовано: 30.04.2024

























- 1
- 2
- 3
- 4
- 5
Рецензии
Аннотация к презентации
Посмотреть и скачать бесплатно презентацию по теме "Болезни твердых тканей зубов некариозного происхождения , возникающие до их прорезывания.". pptCloud.ru — каталог презентаций для детей, школьников (уроков) и студентов.
Содержание

Болезни твердых тканей зубов некариозного происхождения , возникающие до их прорезывания.
К некариозным поражениям твердых тканей зуба относятся анатомические и функциональные поражения эмали и дентина вследствие воздействия внешних и внутренних неблагоприятных факторов на зубные ткани в период недостаточной стойкости последних и организма в целом.
Классификация некариозных поражений твердых тканей зубов (Патрикеев В.К., 1968).
Некариозные поражения твердых тканей зуба в зависимости от времени их возникновения подразделяют на две основные группы:1. Поражения зубов, возникающие в период фолликулярного развития их тканей, т. е. до прорезывания зубов:а) гипоплазия эмали;б) гиперплазия эмали;в) эндемический флюороз зубов;а) аномалии развития и прорезывания зубов, изменения их цвета;д) наследственные нарушения развития зубов.2 . Поражения зубов, возникающие после их прорезывани:а) пигментации зубов и налеты;б) стирание твердых тканей;в) клиновидный дефект;г) эрозия зубов;д) некроз твердых тканей зубов;е) травма зубов;ж) гиперестезия зубов.
Гипоплазия эмали.
Гипоплазия эмали –недоразвитие твердых тканей зуба , в период их роста и формирования. Крайним выражением гипоплазии является аплазия– полное отсутствие эмали.
Классификация гипоплазии ( Т. Ф. Виноградова): Аномалии строения и пороки развития тканей зуба, которые возникают как закономерность патогенеза приобретенной системной патологии в организме ребенка: - зубы Гетчинсона при врожденном синдроме; -серые, серо-синие, коричневые зубы при гемолитическом синдроме и гемолитических желтухах разной этиологии. 2. Аномалии строения и пороки развития тканей зуба, обусловленные влияние внешних факторов: - «тетрациклиновые» зубы; - системная неспецифическая гипоплазия тканей временных и постоянных зубов; - частичная и полная аплазия эмали временных зубов у детей, рожденных недоношенными и т.д.
Классификация гипоплазии Агаповым М.И. (1929) Свидетельствует об интенсивности нарушений обменных процессов в организме ребенка. «пятнистая» гипоплазия эмали «волнистая» эмаль «чашеобразная» гипоплазия «бороздчатая» гипоплазия истончение эмали на отдельных участках, «краевая».
Классификация по клиническому течению: 1. Легкая форма или пятнистая эмаль. 2. Средняя форма, характеризующаяся небольшими дефектами твердых тканей зуба. 3. Тяжелая форма. В случае тяжелой формы развитие эмали нарушается вплоть до полного ее отсутствия. Классификация по происхождению (Е. В. Боровский): - системная, или общая, или идиопатическая гипоплазия; - местная, или локальная, или асимметричная гипоплазия.
Причини возникновения гипоплазии временных зубов:
болезни матери во время беременности; токсикозы беременных; антигенная несовместимость крови матери и плода; болезни ребенка на первом году жизни (инфекционные заболевания, болезни желудочно-кишечного тракта, центральной и вегетативной нервной системы, эндокринной системы, рахит, тетания); приём тетрациклину и препаратов железа.
Причини возникновения гипоплазии постоянных зубов:
болезни матери во время беременности; болезни ребенка (пневмония, дизентерия, ОРВИ, спазмофилия, рахит, тетания); лечение детей тетрациклином и препаратами железа; воспалительные процессы в тканях периодонта временных зубов и их несвоевременное лечение.
Системная гипоплазия.
Является следствием различных патологичеких процессов в организме, при которых нарушается или угнетается функция амелобластов , а нередко и одонтобластов , что приводит к нарушению минерализации эмали и дентина. Системная гипоплазия временных зубов формируется во внутриутробном периоде и связана с нарушениями в организме беременной. Системная гипоплазия постоянных зубов связана с перенесенными тяжелыми инфекционными заболеваниями , рахитом , расстройствами пищеварительного тракта , недостаточностью эндокринных желез, нарушением обменных процессов . Локализация гипоплазии на коронке зуба во многом зависит от возраста , в котором ребенок перенес заболевание . Так , при болезни ребенка в первые месяцы жизни гипоплазия развивается в области режущего края центральных резцов и бугров шестых зубов , так как формирование начинается на 5-6 месяц после рождения .
Клинически различают три формы системной гипоплазии: изменение цвета; недоразвитие; отсутствие эмали. Длительность и тяжесть перенесенного общего заболевания определяет распространенность и разную степень поражения тканей – при слабо выраженной патологии на эмали определяются пятна, при тяжелых заболеваниях отмечается недоразвитие эмали вплоть до ее отсутствия.
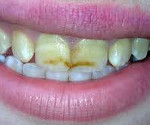
Изменение цвета эмали проявляется в виде симметрично расположенных пятен белого или желтоватого (реже) цвета, которые располагаются на одноименных зубах, чаще на вестибулярной поверхности, и могут иметь различную форму. Такие пятна получили название «меловидные». Они не сопровождаются неприятными ощущениями. Характерно то, что поверхность эмали остается гладкой, блестящей и не окрашивается красителями. В течение жизни размер и цвет пятна не изменяются.
Недоразвитие эмали является более тяжелой формой гипоплазии и может проявляться в виде волнистой, точечной и бороздчатой эмали. Точечные углубления в эмали относятся к наиболее распространенным формам гипоплазии. После прорезывания эмаль в области точечных углублений имеет нормальный цвет, который затем меняется в результате пигментации. Бороздчатая форма гипоплазии может выглядеть в виде одиночных или множественных борозд. Если вся коронка покрыта бороздами, то такая гипоплазия называется «лестничная». При всех этих формах недоразвития эмали ее целостность не нарушена.
Клиническая картина гипоплазии (конспект-схема).
Жалобы – на косметический дефект.Анамнез заболевания – дефекты зубов отмечаются с момента прорезывания.^ Анамнез жизни – перенесенные в детстве заболевания (токсические диспепсии, детские инфекции, врожденный сифилис, прием препаратов тетрациклинового ряда, гипо-авитаминозы и т.д.). ^ Объективные данные:Результаты основных методов обследования:Визуальный осмотр - симметричность и множественность поражения (поражаются одноименные группы зубов). Стабильность поражения. Локализация в нетипичных для кариеса участках (бугры, экватор коронки зуба). Изменение цвета эмали – меловидные и светло-желтой окраски пятна. Изменение структуры - углубления, бороздки, перетяжки. Поверхность эмали гладкая, блестящая.Зондирование - зонд скользит по поверхности эмали.Результаты дополнительных методов обследования:^ Метод витального окрашивания – эмаль не окрашивается красителем. При люминесцентной диагностике в очаге поражения отмечается более интенсивное свечение в сравнении со здоровой эмалью.^ Патоморфологическая картина гипоплазии.Гистологически при всех формах гипоплазии уменьшается толщина эмали, увеличиваются межпризменные пространства, расширяются линии Ретциуса, сглаживаются границы призм. Степень изменений зависит от тяжести процесса. При точечной форме определяются изменения в дентине: увеличивается зона интерглобулярных пространств, наблюдается интенсивное отложение заместительного дентина, в пульпе уменьшается количество клеточных элементов, в нервных волокнах выявляются дегенеративные изменения. При электронно-микроскопическом исследовании в эмали обнаруживается нарушение ширины призм и ориентации кристаллов гидроксиапатита. В дентине также нарушена ориентация кристаллов гидроксиапатита и изменена структура дентинных трубочек.
Одной из разновидностей системной гипоплазии являются зубы Гетчинсона, Пфлюгераи Фурнье, имеющие своеобразную форму коронок. Зубы Гетчинсона. Для зубов Гетчинсона характерна отверткообразная и бочкообразная формы коронок центральных резцов, причем размер коронки у шейки зуба больше, чем у режущего края, на котором имеется полулунную выемку. Иногда выемка покрыта эмалью, но в ряде случаев дно выемки лежит в пределах дентина.^ Зубы Фурнье – напоминают по форме зубы Гетчинсона, но без полулунной выемки по режущему краю. Зубы Гетчинсона и Фурнье входят в так называемую триаду врожденного сифилиса, которая, как известно, включает три симптома: паренхиматозный кератит, врожденную глухоту, зубы Гетчинсона. Однако, следует отметить, что такая патология зубов может наблюдаться не только при сифилисе, но и при других заболеваниях, например у больных лепрой (проказой).^ Зубы Пфлюгера также были описаны у больных с врожденным сифилисом. Зубы Пфлюгера - первые моляры, имеющие форму конуса, размер коронки в области шейки больше, чем у жевательной поверхности, а жевательные бугры недоразвиты и конвергируют.
«Тетрациклиновые» зубы.
«Тетрациклиновые» зубы являются одним из видов системной гипоплазии и характеризуются изменением окраски коронок зубов с появлением поперечных полос коричневого оттенка различной интенсивности. Причиной возникновения «тетрациклиновых» зубов служит прием антибиотиков тетрациклинового ряда в период формирования и минерализации тканей зубов. При введении в организм небольших доз препарата может развиться патология в виде изменения цвета зубов, при введении очень больших доз развивается недоразвитие эмали в сочетании с изменением цвета коронки. Тетрациклин откладывается в эмали и дентине развивающихся зубов, а также в костях плода в виде комплексных соединений с кальцием. Применение диметилхлортетрациклина дает более интенсивное изменение окраски, нежели окситетрациклина.
Тетрациклиновые молочные и постоянные зубы.
Местная гипоплазия.
Связана с нарушением обмена веществ в локализованном участке вблизи зачатков постоянных зубов, возникающем вследствие воспалительного процесса в области верхушки корня временного зуба или с травмой развивающегося фолликула.
Гипоплазию необходимо дифференцировать с начальными и поверхностными формами кариеса . При гипоплазии белые пятна множественные , обычно на симметричных группах зубов , поверхность зуба гладкая, не окрашивается красителями . При кариесе белое пятно одиночное , чаще локализуется в пришеечной области , окрашивается 2% раствором метиленового синего .
Лечение гипоплазии.
Лечебная тактика определяется клинической формой гипоплазии. Общее лечение должно быть направлено на нормализацию минерального обмена. В зависимости от клинической формы гипоплазии применяют реминерализующую терапию, реставрационные методы или отбеливание.При пятнистой форме гипоплазии применяют комплексную общую и местную реминерализующую терапию. При нарушении структуры тканей зуба с нарушением рельефа коронки применяют ламинирование поверхности с применением современных фотополимерных композиционных материалов, изготовление виниров. При значительных дефектах применяют ортопедические методы лечения (изготовление искусственных коронок). Общее лечение гипоплазии включает кальцийсодержащие препараты и поливитаминные комплексы в течение не менее 1 месяца с тремя курсами в год.
Гиперплазия эмали
Гиперплазией эмали называют патологически избыточное образование твердых тканей зуба в процессе его развития. Данная патология выявляется в виде «эмалевых капель» или «эмалевых жемчужин». Такие капли или жемчужины обнаруживаются у 1,5% пациентов. Эти образования имеют в диаметре примерно 1-4 мм, иной раз попадаются экземпляры диаметром до 5 мм. Излюбленная локализация – область шейки зуба, эмалево-цементная граница, иногда они могут обнаруживаться в области фуркации, что затрудняет их выявление. «Эмалевая капля» образована непосредственно эмалью, внутри которой содержится дентин. Иногда в центре такого образования обнаруживается полость, заполненная мягкой соединительной тканью, напоминающей пульпу.
Исследователь А.О.Cawanha (1965) разделил данную патологию на три типа: корневые, пришеечные и коронковые. Также он выделил пять групп: -истинно-эмалевые капли, -эмалево-дентинные капли, -эмалево-дентинные капли с пульпой, -капли Родригес-Понти – небольшие эмалевые капельки в периодонте, -внутридентинные эмалевые капли, располагаются в толще дентина.
Клиника
Клинически гиперплазия эмали никак не проявляет себя, отсутствуют боли, какие-либо неприятные ощущения. Единственное, что может беспокоить пациента, так это небольшое твердое образование на зубе и если оно расположено в области передних зубов, то жалобы могут быть на эстетические нарушения. В основном же никаких проявлений нет, и функциональные нарушения не возникают.
Профилактика и лечение.
Профилактика заключается в предупреждении развития кариеса молочных зубов и его осложнений, которые могут привести к нарушению формирования зачатка постоянного зуба. Для этого необходимо раз в полгода проходить осмотр полости рта вместе с профессиональной чисткой. Также рекомендуется для укрепления эмали проходить процедуру реминерализации и фторирования зубов, а для предупреждения развития фиссурного кариеса запечатывать фиссуры специальным композитом. Все это в значительной степени снижает риск развития аномалий со стороны постоянных зубов. При отсутствии жалоб у пациента , лечение не требуется . Если же «эмалевая капля» возникла в области передних зубов, то проводится её сошлифовывание, тщательное полирование поверхности и последующая реминерализирующая терапия с фторированием. Рекомендуют ежедневные аппликации фторсодержащей зубной пасты в течение 7-10 дней.
Заболевания твердых тканей зуба – патологический процесс, сопровождающийся деминерализацией и разрушением эмали, дентина, цемента. При кариесе пациенты жалуются на гиперестезию. В отличие от пульпита, самопроизвольной боли нет, повышенная чувствительность проходит сразу после устранения причинного фактора. При некариозных поражениях развивается локальная или диффузная деструкция тканей. С целью диагностики заболеваний твердых тканей зуба проводят сбор жалоб, физикальный осмотр, рентгенографию, ЭОД. Лечение заболеваний твердых тканей зуба направлено на реминерализацию эмали и дентина, восстановление анатомической формы и утраченных функций зубов.
- Причины и классификация
- Всего различают две группы заболеваний твердых тканей зуба:
- Симптомы заболеваний твердых тканей зуба
- Диагностика заболеваний твердых тканей зуба
- Лечение заболеваний твердых тканей зуба
- Цены на лечение
Общие сведения
Заболевания твердых тканей зуба – нарушение структуры эмали, дентина, цемента кариозного или некариозного происхождения. На сегодняшний день распространенность кариеса достигает высоких цифр. По данным статистики, у 90% людей во время профилактического осмотра выявляют скрытые кариозные полости. Чаще поражения обнаруживают на зубах верхней челюсти (за исключением моляров). В большинстве случаев встречается фиссуральный и апроксимальный кариес, реже – пришеечный, циркулярный. Крайне редко диагностируют кариозные поражения вестибулярной или оральной поверхности. Среди всех заболеваний твердых тканей зуба в детском возрасте выявляют преимущественно кариес и такие врожденные некариозные патологии, как гипоплазия, флюороз, наследственные аномалии развития. Если у молодых людей частота диагностирования клиновидных дефектов и гиперестезии зубов составляет не больше 5%, то с возрастом наблюдается явный прирост приобретенных некариозных заболеваний твердых тканей зуба, к 60 годам повышенную стираемость и клиновидные дефекты обнаруживают у каждого второго пациента.

Причины и классификация
Кариозные заболевания твердых тканей зуба возникают при неудовлетворительном уровне гигиены. Налет, скапливающийся в пришеечной области и в интерпроксимальных промежутках, содержит большое количество микроорганизмов, под воздействием которых происходит вымывание минеральных веществ из эмали и дентина с последующим расплавлением органического матрикса. Весомая роль в развитии кариозных заболеваний твердых тканей зуба отводится качественному и количественному составу слюны. При гипосаливации нарушаются процессы естественного очищения зубов, вследствие чего вероятность кариозного процесса существенно возрастает. К общим предрасполагающим факторам, способствующим возникновению кариозных заболеваний твердых тканей зуба, относят неправильное питание (чрезмерное употребление рафинированных углеводов), дефицит микро- и макроэлементов, патологии эндокринной системы, проживание в местности с низким уровнем фтора в питьевой воде.
Врожденные некариозные заболевания твердых тканей зуба проявляются при нарушении фолликулярного развития. Перенесенные беременной женщиной инфекционные заболевания, болезни органов ЖКТ – все это может привести к прорезыванию у ребенка зубов с признаками гипоплазии. Флюорозные поражения бывают не только врожденными, но и приобретенными. Возникают при поступлении в организм повышенного количества ионов фтора. Наследственные заболевания твердых тканей зуба развиваются в результате изменения структуры генов, кодирующих формирование эмали и дентина. Выполнение горизонтальных движений во время чистки может привести к появлению клиновидных дефектов. Эрозия и некроз эмали появляются при гиперфункции щитовидной железы. Кислотный некроз также может становиться следствием нейрогенных заболеваний, интоксикации организма. Артикуляционная перегрузка отдельной группы зубов при дефектах зубного ряда приводит к повышенному стиранию режущих краев. Признаки патологической стираемости нередко обнаруживают при сниженном содержании в крови паратгормона.
Всего различают две группы заболеваний твердых тканей зуба:
1. Кариозные поражения. Основная причина – воздействие на ткани зуба кислотообразующих и протеолитических микроорганизмов.
2. Некариозные дефекты. К этой категории относят врожденные и приобретенные поражения, развивающиеся на фоне общесоматической патологии, вследствие профессиональных вредностей, при окклюзионной перегрузке зубов.
Симптомы заболеваний твердых тканей зуба
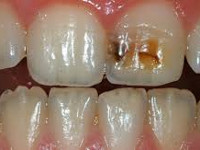
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения выявляют участок деминерализации эмали в виде матового или пигментированного пятна. При зондировании в участке поражения эмаль гладкая. Жалобы отсутствуют. Только после окрашивания зоны деминерализации пациенты указывают на появление точечной пигментации, которую невозможно удалить с помощью обычной чистки. Дефект эмали формируется при поверхностном кариесе. Поражение в пределах плащевого и припульпарного дентина выявляют при среднем и глубоком кариесе соответственно. При глубокой кариозной полости высоки риски перфорации пульповой камеры и развития пульпита. Дефект, заполненный детритом, с подрытыми мягкими стенками и дном свидетельствует об остром течении кариозных заболеваний твердых тканей зуба. В этом случае пациенты жалуются на кратковременную чувствительность при употреблении сладких продуктов, холодных напитков. После устранения провоцирующего фактора болезненность исчезает. Пигментированные плотные стенки кариозной полости обнаруживают при хронизации заболеваний твердых тканей зуба, жалобы на гиперестезию возникают редко.
При гипоплазии – врожденном заболевании твердых тканей зуба – со щечной стороны фронтальной группы зубов и на буграх моляров появляются пятна белого или желтого цвета. В ходе осмотра эмаль гладкая. При флюорозе на поверхности зубов возникают светло-желтые или коричневые точки, штрихи, пятна. Также флюорозные поражения могут сопровождаться деструкцией эмали. При наследственных заболеваниях твердых тканей зуба происходит раннее прогрессирующее разрушение эмали и дентина. Клиновидный дефект представляет собой участок в пришеечной зоне клиновидной формы с основанием, обращенным к десне. Эмаль плотная, блестящая. При эрозии – приобретенном некариозном заболевании твердых тканей зуба – на щечных поверхностях резцов образуются дефекты овальной формы. Характерным признаком кислотного некроза являются темные пятна, в центральной части которых во время зондирования удается выявить размягченные ткани.
Диагностика заболеваний твердых тканей зуба
Диагностика заболеваний твердых тканей зуба сводится к анализу жалоб, данных, полученных в ходе физикального осмотра, результатов дополнительных методов исследования. При кариозном поражении эмаль шероховатая, определяется утрата блеска. У пациентов со средним кариесом при зондировании дна полости болезненности не возникает. Препарирование эмалево-дентинной границы болезненное. При глубоком кариозном поражении наблюдается равномерная болезненность по всему дну. При нанесении метиленового синего деминерализированная зона окрашивается. При неосложненных кариозных заболеваниях твердых тканей зуба на рентгенограмме периапикальные изменения отсутствуют. Значения ЭОД в пределах от 2-12 мкА, что подтверждает витальность пульпы.
При некариозных заболеваниях твердых тканей зуба эмаль гладкая, плотная, утраты блеска не наблюдается. При нанесении метиленового синего некариозные поражения не окрашиваются. ЭОД в пределах нормы, снижение показателей возможно при наследственных патологиях, приобретенном дисколорите. У пациентов с некариозными заболеваниями твердых тканей зуба (за исключением несовершенного дентиногенеза) патологические периапикальные изменения отсутствуют. Кариозные заболевания твердых тканей зуба дифференцируют с пульпитом, периодонтитом, а также с некариозными поражениями. Пациента обследует стоматолог-терапевт.
Лечение заболеваний твердых тканей зуба
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения показана реминерализирующая терапия. Если участки поражения меловидного цвета, после нанесения аппликаций кальций- и фторсодержащих препаратов возможна регрессия патологического процесса. Пигментированные пятна подлежат сошлифовыванию с последующем восстановлением зуба стеклоиономерными или композитными материалами. При среднем и глубоком кариесе проводят препарирование полости. Для удаления некротически измененных размягченных тканей врач-стоматолог использует экскаватор или микромотор. С целью антисептической обработки в стоматологии применяют растворы на основании хлоргексидина биглюконата. При глубоком кариозном поражении на дно отпрепарированной полости ставят лечебную и изолирующую прокладки. Коронковую часть зуба восстанавливают с помощью светоотверждаемых композиционных материалов.
Реминерализирующая терапия показана также пациентам с некариозными заболеваниями твердых тканей зуба. Флюорозные пятна сошлифовывают, после чего проводят прямой или непрямой виниринг. Внутрь назначают кальцийсодержащие препараты. Основным методом лечения наследственных заболеваний является протезирование. Выбор мероприятий, направленных на устранение клиновидных дефектов, зависит от симптоматики. При отсутствии жалоб дефект не устраняют. В случае гиперестезии целостность пришеечного участка восстанавливают путем реставрирования. Прогноз при заболеваниях твердых тканей зуба благоприятный. При своевременном обращении пациентов в клинику, квалифицированном лечении удается устранить гиперестезию, эстетический дефект, предотвратить развитие осложнений.
Теоретическое ЗАНЯТИЕ ПО предмету МДК02.02. Лечение пациентов стоматологического профиля №3
Лечение заболеваний твердых тканей зуба, пульпы, периодонта, пародонта и слизистой оболочки полости рта пародонта.
Образовательная: - формирование знаний по лечению пародонтита, пародонтоза и меры их профилактики.
Развивающая: формирование умения выражать свои мысли и способности анализировать и обобщать полученную информацию и принимать ответственное решение.
Воспитательная: формирование чувства любви к будущей профессии фельдшера и развитие интереса к стоматологии.
Наглядные пособия: таблицы по данной теме.
Раздаточный материл : модели челюстей.
Технологические средства обучения ПК.
Основная: И.М.Макеева.С.Т.Сохов, М.Я.Алимова «Болезни зубов и полости рта»-изд.гр.»ГЭОТАР-Медиа 2015.
Дополнительная: «Справочник медсестры стоматологического кабинета» Н.Н Полушкина. 2012г. Изд. «Феникс».
внешний вид студентов.
Проверка домашнего задания / Актуализация ранее полученных знаний
Как лечить острый пульпит?
Лечение хронического фиброзного пульпита.
Глубокий кариес и его осложнения.
Как лечить острый гнойный периодонтит?
Что такое гранулирующий периодонтит?
Принципы лечения гранулематозного периодонтита.
1. Формирование новых знаний и представлений:
Определение и классификация болезней пародонта.
Лечение катарального гингивита.
Лечение язвенно- некротического гингивита.
Лечение гипертрофического гингивита.
Профилактика пародонтита и пародонтоза.
2. Закрепление новой темы по вопросам устно:
Назовите симптомы гингивита.
Лечение катарального гингивита.
Чем отличается пародонтит от пародонтоза?
Можно ли вылечить пародонтоз?
4. Подведение итогов. Рефлексия.
Домашнее задание на следующее теоретическое занятие:
Работа с текстом уч. И.М.Макеева Болезни зубов и полости рта-стр.72-102.
«Справочник медсестры стоматологического кабинета» Н.Н Полушкина. 2012г. Изд. «Феникс» стр 215-231,
Самостоятельная работа по теме: «Профилактика пародонтита и пародонтоза».
Опорный конспект темы.
Лечение пародонта
Определение и классификация болезней пародонта.
Пародонт- комплекс тканей, окружающих зуб: десна, периодонт, надкостница, кость альвеолы и ткань зуба.
Функции пародонта: барьерная, трофическая, рефлекторная регуляция жевательного давления, пластическая, амортизирующая.
Гингивит – воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающий без нарушения целостности зубодесневого прикрепления.
Пародонтит – воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией периодонта и кости.
Пародонтоз – дистрофическое поражение пародонта.
Пародонтомы – опухоли и опухолеподобные процессы в пародонте.
Лечение катарального гингивита.
Симптомы: кровоточивость десен при приеме пищи, при чистке зубов, неприятный запах изо рта, гиперемия десневого края и межзубных сосочков, кровоточивость из вершины сосочков при надавливании на их основания и при зондировании, наличие зубных отложений, йодположительная реакция.
Уход за полостью рта
Удаление зубного камня и налета.
Прием витаминов: Рутин (Р) , аскорбиновая кислота (С), тиамин (В1), витамины А и Е (Аевит).
Аппликации: хлорофиллипта, сальвина 0,2%, ромазулона, настойки прополиса, бутадионовой мази 5%, солкосерила, мундизала – геля, местно – викасол и внутрь. Далее рекомендуют массаж десен.
Ортопедическое и ортодонтическое лечение по показаниям.
Лечение гипертрофического гингивита.
Симптомы: поражение десен передних зубов у молодых, беременных, при болезнях крови, эпилепсии, при туберкулезах. Формы: отечная и фиброзная.
Отечная форма – увеличение и синюшность десен, глянцевая поверхность кровоточит, ложный зубодесневой карман. При надавливании на сосочек – углубление.
Фиброзная форма – разросшиеся плотные десневые сосочки, ложные зубодесневые карманы, отложение зубного камня.
Различают 3 степени: легкая (1/3 гипертрофия покрывает коронку зуба), средняя (1/2 высоты коронки зуба), тяжелая (2/3 и всю коронку поражает).
Снятие зубных отложений.
Склерозирующая терапия – инъекции 50% раствором глюкозы – ввести в вершину сосочка по 0,1- 0,2 мо. 3-8 раз с перерывом 1-2 дня.
Если нет эффекта, то применить стероидные мази в виде лечебной повязки (лизоцим, гепариносодержащие мази).
Кератолитические средства: резоцин 20% раствор, проспидин 30%ная мазь, хлорид цинка – 10-25% раствор, сок подорожника, пинокадинен.
Дома больной сам: полоскание содой, солью, ромашкой, фурациллином.
Если нет эффекта от лечения фиброзной формы – то лечение хирургическое (иссечение сосочков+электрокоагуляция или криохирургия или лазерная терапия).
Лечение пародонтита.
Пародонтит – воспаление тканей пародонта. 2 вида- локализованный и генерализованный.
Локализованный возникает под влиянием местных причин, физической травмы, окклюзионной травмы.
Генерализованный – возникает с гингивита + нарушение целостности зубодесневого соединения и дальнейшее разрушение связочного аппарата зуба, резорбция костной ткани и образование патологического пародонтального кармана.
Клинически: кровоточивость десен, подвижность зубов, болезненность в области десен, гиперестезия шеек зубов, гнойные выделения из пародонтального кармана.
Степень тяжести пародонтита характеризуется глубиной пародонтального кармана, степенью резорбции кости и расшатанность зубов.
Легкая: 3,5 мм глубина пар.кармана
Средняя: 4,5 мм глубина кармана, ½ резорбция кости, патологическая подвижность зубов 1-2 степени, гноетечение.
Тяжелая: 5-6 мм глубина кармана, 2/3 резорбция кости, патологическая подвижность зубов 2-3 степени, гноетечение, абсцедирование.
Рентгенологически: остеопороз, деструкция замыкающих пластинок и межальвеолярных перегородок, усеченность вершин перегородок, резорбция компактной кости пластинки, деструкция губчатого вещества, образование костного кармана.
Удаление зубного налета и зубного камня.
Антисептика полости рта.
Кератолитики и фиброзирующие средства:
Резорцин 20-30% раствор;
Мараславин в растворе;
Хлорид цинка 25% раствор;
Новоиманин 0,1% раствор;
Йодинол 1% раствор.
Сангвинарин 0,25% раствор.
Дибунол – эмульсия 10%.
Троксивазин – гель 2% для аппликаций 8-10 раз.
Гингивотомия или радикальные операции.
Ортопедическое лечение – шинирование, связывание и прочие методы фиксации зубов и уменьшение их подвижности.
Иммуномоделирующая терапия – тималин, натрия нуклеат, тимоген, левамизол идр.
При абсцедировании – антибактериальная терапия: линкомицин 0,5 -2раза в день через 2ч. после еды -7-12 дней, рондомицин, ровамицин – 3-4 капсулы в день. кроме того, возможно применение доксциклина, монициклина, тетрациклина, амоксициклина, метранидазола.
Лечение пародонтоза.
Пародонтоз – дистрофия пародонта.
Симптомы: зубные отложения, ретракция десны, обнажение шеек зубов, наличие клиновидных дефектов, повышенная чувствительность шеек зубов к раздражителям, зуд в области десен.
Рентгенологически: склеротические изменения костной ткани, атрофия костных перегородок, уменьшение высоты межзубных перегородок.
Степени: 1- обнажение шеек зубов на 1/3 корня –легкая, 2-на ½- средняя, 3- на 2/3 – тяжелая.
Улучшение кровообращения в тканях кости биостимуляцией.
Улучшение регенерации пародонта – витаминотерапия – витамины группы В и С.
Массаж десен и челюстей.
Местное лечение включает: снятие зубных отложений, электрофорез с ионами Са, витаминами В и С, лидокаином, фторидом натрия, дарсонвализация – 15 процедур, микроволновая терапия, диатермия при гипертрофии десен, пломбирование клиновидных дефектов.
Профилактика пародонтита и пародонтоза.
Государственная профилактика – издание законов и постановлений по профилактике стоматологических заболеваний и приказов МЗРФ.
Социальные мероприятия – формирование и поддержание ЗОЖ, личной гигиены, физической культуры, спорта, борьбы с курением, алкоголем, наркоманией.
Индивидуальная профилактика – гигиенические мероприятия (личная гигиена полости рта, контроль зубного налета, полоскания антисептиками, массаж десен, рациональное питание). Употребление свежих овощей и фруктов. Тщательное пережевывание пищи.
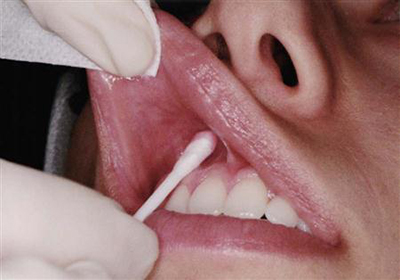
Аппликационная анестезия зуба – один из видов местной анестезии, которую осуществляют путём нанесения анестезирующего средства непосредственно на дёсенную поверхность вокруг зуба. По этой причине ещё она известна как поверхностная, а используют её для того, чтобы снизить чувствительность у пациента и свободно провести все необходимые стоматологические манипуляции. Это может потребоваться во время экстракции шатающихся молочных единиц у детей, введения в десну обезболивающих препаратов пациентам, которые чувствительны к боли, и в ряде других ситуаций. Данный метод недостаточно эффективен, но оптимален при проведении небольших по объёму и сложности манипуляций, которые не нуждаются в инъекционном обезболивании.
Аппликационная анестезия применяется и в стоматологическом отделении ЦЭЛТ в Москве, для того чтобы исключить любые неприятные ощущения у пациентов. Наши стоматологи используют безопасные и эффективные средства нового поколения, которые хорошо себя зарекомендовали. Их подбор происходит в индивидуальном порядке, что исключает риск осложнений из-за наличия противопоказаний. Наша клиника является многопрофильной и работает на отечественном рынке платных медицинских услуг уже почти три десятилетия. Мы располагаем мощной лечебно-диагностической базой и проводим лечение в соответствии с международными стандартами. Узнать цену аппликационной анестезии можно перейдя на вкладку «Услуги и цены». Во избежание недоразумений рекомендуем уточнять цифры у операторов нашей информационной линии или на консультации у врача.
- Стоимость консультации стоматолога-терапевта - 700
Показания и противопоказания к аппликационной анестезии в стоматологии
Как уже упоминалось, обезболивание аппликационным способом происходит за счёт смазывания, нанесения препарата на поверхность десны, благодаря чему снижается чувствительность нервных окончаний. Время его действия составляет около десяти минут, чего достаточно для несущественных по объёму стоматологических вмешательств на слизистой ротовой полости, зубной пульпе и твёрдых тканях зуба.
- Обезболивание области укола перед инъекционной анестезией у детей и чувствительных к боли пациентов;
- Удаление небольших участков десны, отслоившихся от зуба (гингивэктомия);
- Удаление подвижных молочных зубов у пациентов детского возраста;
- Иссечение капюшона зубов мудрости на нижней челюсти;
- Экстракция очень подвижных единиц у взрослых пациентов, страдающих от пародонтита 4-ой степени;
- Профессиональная гигиена ротовой полости, в частности – удаление поддеснёвого зубного камня;
- Лечебные манипуляции при пародонтите и стоматите;
- Препарирование единиц под коронки или процесс их примерки.
- Острая форма заболеваний сердечно-сосудистой системы;
- Недавно перенесённый инфаркт или инсульт;
- Индивидуальная непереносимость препарата;
- Воспалительные процессы МП и уретры в острой фазе, способные спровоцировать серьёзные болевые ощущения и стать причиной распространения инфекции на другие органы, включая простатит и орхит у мужчин, а также цистит и уретрит;Патологические состояния эндокринной системы.
Беременность можно назвать относительным противопоказанием. С одной стороны, нанесение препарата на слизистую десны исключает его проникновение в общий кровоток и не окажет влияния на развитие плода. С другой стороны, влияние современных гелей или паст для аппликационного обезболивания на процесс протекания беременности до сих не изучено. Поэтому использовать его нужно лишь в крайних случаях.
Аппликационная анестезия зубов: преимущества и недостатки
Главным преимуществом данного вида обезболивания стоматологи считают его быстрое действие. Кроме того, они выделяют и целый ряд других, как то:
- Исключение любого дискомфорта для пациента во время стоматологических процедур;
- Высокий уровень безопасности для организма пациента за счёт исключения проникновения используемых веществ в кровоток;
- Безболезненность самой процедуры нанесения анестезии;
- Возможность применения препаратов последних поколений даже для детей;
- Достаточная продолжительность обезболивания для выполнения несложных стоматологических манипуляций.
Что касается недостатков, то они – следующие:
- Сложность при расчёте и соблюдении дозировки;
- Отсутствие глубокого действия и, как следствие, ограничения в использовании;
- Сосудорасширяющий эффект и повышение риска развития кровотечения;
- Превышение дозы может привести к попаданию анестетика в кровь и к развитию аллергической реакции.
Особенности проведения местной аппликационной анестезии в стоматологии
Если стоматолог использует препарат в первый раз, требуется тестирование на его индивидуальную непереносимость. Этапы процедуры:
- Антисептическая обработка ротовой полости пациента;
- Изоляция обрабатываемой области ротовой полости ватными валиками или коффердамом;
- Удаление слюны из неё;
- Способ нанесения препарата различается в зависимости от формы его выпуска (раствор наносят при помощи ватного валика или марлевого шарика, аэрозоль – распыляют, гель или пасту наносят на слизистую тонким слоем);
- Препарат оставляют на период от одной до пяти минут, исключая его контакты со слюной;
- Перед тем, как приступить к стоматологическим манипуляциям, все его остатки удаляют и проверяют чувствительность при помощи специального зонда;
- В случае, если эффекта обезболивания недостаточно, процедуру повторяют с соблюдением всех вышеописанных этапов.
Виды аппликационной анестезии
В зависимости от механизма действия активных компонентов препаратов аппликационной анестезии выделяют разные её виды:
Выбор вида анестезии осуществляется в индивидуальном порядке. Стоматологи ЦЭЛТ не используют агрессивные вещества для прижигания, а другие препараты подбирают учитывая индивидуальные показания пациента.
Обезболивающие вещества, которые применяют в аппликационной анестезии
Как уже упоминалось, препараты для поверхностного обезболивания производят в разных формах. Каждая из них имеет свои преимущества использования на определённых участках слизистой, поэтому подбор, опять же, происходит в индивидуальном порядке. Оптимальным вариантом можно назвать гель: он плохо смывается слюной, а потому обеспечивает хороший эффект с первого нанесения. Кроме того, стоматологам доступны растворы, мази, аэрозоли, плёнки и спреи. Их изготавливают на основе веществ, с описанием которых можно ознакомиться в таблице, представленной ниже:
| Вещество | Описание и действие |
| Анестезин/Бензокаин | Представляет собой порошок из кристаллов белого цвета с горьковатым вкусом, способный привести к ощущению онемения на языке. Он хорошо растворяется в спирте, но используется для обезболивания в виде присыпки или масляного раствора. Купирование боли происходит за счёт снижения проницаемости клеточной мембраны для ионов натрия, вытеснения из рецепторов кальция и блокирования возникновения и проведения нервных импульсов. Эффект обезболивания от него не очень сильный, зато достаточно продолжительный (до двадцати минут). |
| Дикаин/Тетракаин | Анестетик высокой эффективности в виде порошка из кристаллов белого цвета без запаха. Его применение противопоказано для детей, поэтому его используют исключительно для взрослых в виде трёхпроцентного раствора. Препарат хорошо подходит для анестезии пульпы. Он хорошо проникает в слизистую и обеспечивает хороший эффект. Он почти в пятнадцать раз выше, чем при использовании новокаина. |
| Лидокаин | Местный анестетический препарат для обезболивания слизистых оболочек ротовой полости. Он доступен в виде геля (3%), мази (3%) и аэрозоля (10%). Благодаря способности сравнительно глубоко проникать в слизистую оболочку, он обеспечивает хороший эффект. Последний наступает через одну минуту после использования аэрозоля и длится около 15-ти минут. Из-за того, что лидокаин в виде аэрозоля оказывает влияние на органы дыхания, его нельзя использовать при их заболеваниях, поскольку это может стать причиной затруднения дыхания и даже его полной остановки. Что касается геля, то его используют для обезболивания больших поверхностей слизистой благодаря сравнительно малой концентрации действующего вещества и минимальной токсичности. |
Аппликационная инфильтрационная анестезия: особенности и виды
Инфильтрационная анестезия – подвид аппликационной, который предусматривает введение обезболивающего препарата в мягкие дёсенные ткани и, по сути, их пропитывание им с целью иннервировать область. Ещё одно его название звучит как «заморозка» – из-за онемения языка, губ и щёк, которые он провоцирует. В процессе происходит купирование нервного импульса, идущего от пульпы к головному мозгу. При этом эффект достигается сразу после введения препарата, а проходит по мере расщепления его компонентов.
Процедура достаточно безопасна благодаря использованию препаратов с минимальной концентрацией активных веществ. Раствор вводят:
- Под слизистую оболочку рта;
- Непосредственно под кожу;
- В ткани вокруг кости (надкостницу).
Согласно способу введения инфильтрационная анестезия бывает двух видов:
- Прямой – раствор вводят непосредственно в область, на которой будут проводить манипуляции;
- Непрямой – раствор вводят в прилегающую к поражённой область таким образом, чтобы он проник вглубь тканей.
Преимущества и недостатки аппликационной инфильтрационной анестезии
Как уже упоминалось, данный вид обезболивания безопасен для организма пациента благодаря невысокой концентрации активных веществ. Другие его преимущества заключаются в:
- Обеспечении моментального эффекта;
- Быстром выведении веществ из организма;
- Простоте техники проведения процедуры;
- Минимальной травматизации тканей;
- Пролонгированном эффекте;
- Обезболивании группы нервов.
Что касается недостатков, то они заключаются в следующем:
- Недостаточно хороший эффект или его почти полное отсутствие при заболеваниях ротовой полости гнойного и воспалительного характера;
- Ощущение пациентом неприятного горьковатого привкуса раствора после его введения;
- Недостаточно хороший эффект на участках плотных костных формирований;
- Отсутствие эффекта для тканей, которые находятся глубоко.
Этапы введения инфильтрационной аппликационной анестезии
Инфильтрационная анестезия применяется при лечении кариеса, пульпита и других стоматологических заболеваний, а также экстракции зубов (в том числе и сложной) при протезировании и удалении новообразований слизистой рта. Независимо от вида данного обезболивания, алгоритм его проведения – следующий:
- Обработка области укола антисептическим средством;
- Обнажение переходной складки ротовой полости пациента;
- Установка на неё конца иглы под углом 45° по отношению к альвеоле;
- Введение иглы в кость на глубину от 5-ти до 15-ти мм;
- Аккуратное медленное введение раствора.
Процедуру не проводят если у пациента выявлено воспаление в ротовой полости или злокачественное новообразование.
Термины: «гиперестезия», «повышенная чувствительность твердых тканей зубов», «гиперчувствительность зубов», «повышенная чувствительность дентина» это синонимы одного и того же состояния, которое характеризуется внезапным возникновением острой, быстропроходящей боли, чувством оскомины под действием температурных, химических и механических раздражителей (при условии, что эту боль нельзя объяснить другими стоматологическими заболеваниями, например, осложнениями кариеса – пульпиты, периодонтиты).

Пациенты нередко обращаются к стоматологу с жалобами на боль, возникающую после употребления кислых, сладких или соленых продуктов, газированных напитков, на боль при резком перепаде температур (прием холодной и горячей пищи и жидкости), болевые ощущения при чистке зубов и употреблении жесткой пищи.

До 50-60% взрослого населения разных стран страдает данной патологией, причем, в большей степени она выражена в возрасте 30-60 лет. Больше страдают женщины, чем мужчины. Наиболее часто гиперчувствительность наблюдается при болезнях некариозного происхождения (истирании, патологической стираемости, эрозиях, реже при клиновидных дефектах), при которых наблюдается значительная убыль эмали и обнажается дентин. При кариозных дефектах, а также при начальном кариесе, особенно при его локализации в пришеечной области, могут возникать болевые ощущения, что связано с деминерализацией эмали под действием кислот и повышением ее проницаемости. Гиперестезия может также возникнуть и после лечения кариозных поражений при несоблюдении техники пломбирования, протравливания эмали. Гиперестезия отмечается при травматических повреждениях твердых тканей зубов: расколе, сколе, трещине, отломе коронки зуба. Повышенную чувствительность эмали, как осложнение, можно рассматривать после отбеливания зубов. Такого рода боль может возникать и в связи с некоторыми патологическими состояниями организма (так называемая системная или функциональная гиперестезия): психоневрозами, эндокринопатиями заболеваниями желудочно-кишечного тракта, нарушениями обмена, возрастными гормональными перестройками и нарушениями, инфекционными и другими сопутствующими заболеваниями.

Прежде, уточним, что эмаль зуба является нечувствительной тканью. Чувствительностью обладает дентин зуба, а если быть еще точнее, на раздражители реагируют нервные структуры, находящиеся в дентинных канальцах. Вместе с тем, состояние эмали, изменение ее физико-химических свойств (убыль эмали, повышение ее проницаемости, повреждения) могут способствовать возникновению чувствительности. В норме дентин плотно прикрыт эмалью, а цемент зуба десной. Это предохраняет дентин от раздражителей внешней среды. Эмаль в пришеечной области менее минерализована и имеет меньшую толщину, поэтому в этих областях наиболее часто встречается гиперчувствительность. Наиболее распространенным и сильным раздражителем для таких зубов является холод. На повышенную температуру отмечается менее выраженная реакция.

У пациентов с повышенной чувствительностью зубов имеются проблемы с уходом за зубами, поскольку при чистке зубов могут возникать болевые ощущения. Это приводит к ухудшению гигиенического состояния полости рта, избыточному отложению зубного налета, что в свою очередь, может обуславливать возникновение множественных кариозных поражений, воспаление тканей пародонта. Далее патологические изменения в пародонте приводят к воспалению десны, результатом чего является усиление гиперчувствительности. Таким образом, возникает замкнутый круг.

Более сложен механизм появления болевой чувствительности в неповрежденной эмали, наиболее часто наблюдающейся при общей сопутствующей патологии организма. По всей вероятности, в ряде случаев все-таки имеются микротрещины эмали, через которые раздражители могут проникать вглубь. Не последнюю роль в этом процессе играет и порог болевой чувствительности человека. Если порог болевой чувствительности снижен, то чувствительность к физическим, химическим и механическим раздражителям возрастает. В этом случае боль могут чувствовать даже те, у кого эмаль и дентин не имеют видимых повреждений.
Лечение гиперестезии
С этой целью применяются препараты, которые перестраивают и уплотняют структуру дентина, образуют соединения, закупоривающие дентинные канальцы, а также средства, которые связываются с белками твердых тканей зуба и осаждаются в канальцах. В этой связи актуально применение препаратов кальция, фтора, стронция, цитратов. Предложено достаточно большое количество методов и средств: фторидсодержащие лаки и гели, фторидсодержащие зубные пасты, метод «глубокого фторирования» и др. Влияние фторидов в большей степени связано с физической блокадой канальцев дентина.

Другим направлением снижения чувствительности является снижение возбудимости самих нервных окончаний в дентинных канальцах и с этой целью эффективно применяются соли калия (нитрат, хлорид). Средствами, помогающими пациентам контролировать чувствительность зубов на протяжении практически всей жизни, являются специальные зубные пасты. Применение этих паст в основном длительное, показанием к продолжению использования пасты являются субъективные ощущении пациента. Периодически рекомендуется производить замену пасты. Необходимо отметить, что пасты для снижения чувствительности зубов относятся к пастам с низкой степенью абразивности (индекс абразивности дентина - РДА равен 30-50) или они могут быть гелевыми. Механизм снижения чувствительности твердых тканей зубов осуществляется за счет ингредиентов, входящих в зубную пасту. Наиболее распространенными и эффективными пастами, представленными на российском рынке, являются: «Sensodine», «Sensodine F», «Оrаl-В», «Эльгифлюор», «President», «Пародонтол», «Пардонтол сенситив», «Новый Жемчуг» с глицерофосфатом кальция и другие. Щетки для чувствительных зубов должны быть мягкими или очень мягкими в зависимости от степени выраженности проявлений гиперчувствительности, кончики щетинок закруглены. Форма подстрижки щеточного поля предпочтительно ровная. В арсенале средств для ухода за чувствительными зубами целесообразно использовать ополаскиватели для чувствительных зубов, например, «Sensodine», содержащий фторид натрия и хлорид калия, «Оrаl-B», содержащий активные компоненты: фторид натрия и нитрат калия. C целью профилактики пациенты должны поддерживать качественную гигиену полости рта, соблюдать правильную технику чистки зубов, использовать небольшое количество зубной пасты, чистить зубы без лишних усилий и не более рекомендованного времени, не применять щеток с жесткой щетиной, применять щетки с закругленными концами щетинок, сразу после приема подкисленных продуктов и газированных напитков ополаскивать рот водой, избегать неправильного использования зубных нитей и других средств для очищения контактных поверхностей зубов, при использовании ершиков не повреждать десну.
Материал подготовила: врач-стоматолог Крысальная Н.Н.
Читайте также:

