Ортодонтическое лечение при пародонтите
Опубликовано: 24.07.2024
Сегодня потребность в ортодонтическом лечении возрастает среди всех возрастных и социальных групп. Успех и эффективность такого лечения напрямую зависит от ответной способности пародонтальных тканей. Ортодонтическое перемещение зуба включает реконструкцию альвеолярной кости, в то время как само передвижение ассоциировано с физиологическим процессом клеточной активности в пародонтальной соединительной ткани и активацией остеобласт-остеокласт комплекса в альвеолярной кости. По причине сложности эстетической и функциональной реабилитации, совместное решение пародонтальных и ортодонтических проблем становится необходимостью для достижения терапевтических целей.
Ортодонтическая терапия с применением несъемной и съемной техники может привести к различным побочным эффектам, таким как образование налета или развитие кариеса. Более того, бактериальная обсемененность повышается в местах ретенции, в которых механическое удаление налета становится весьма затруднительным. Данные перемены могут вызвать количественный скачок бактерий, в том числе и пародонтальных патогенов, Actinobacilus actinomycetemcomitans и Porphyromonas gingivalis. Ортодонтическое лечение весьма сказывается на здоровье пародонта, способствуя скапливанию налета, что приводит к увеличению десны, увеличению глубины звуб-десневых карманов, появлению кровоточивости при зондировании. Все перечисленные проблемы решаются строгим подходом в гигиене полости рта в процессе лечения и после него.
По причине постоянной травмы тканей пародонта и снижения поддерживающей функции ортодонтическое перемещение зубов у пациентов с нелеченными пародонтитами противопоказано. Пародонтальное лечение в виде скалинга, сглаживания корней и удаления глубоких карманов должно быть проведено до начала ортодонтической терапии, так как наличие глубоких пародонтальных карманов может переносить микробный налет с наддесневой части в поддесневую, тем самым вызывая утрату прикрепления и развитие ангулярного костного дефекта.
Локализованный агрессивный пародонтит, форма тяжелого заболевания пародонта, ассоциирован с утратой соединительнотканного прикрепления, появлением внутрикостных карманов и вертикальных костных дефектов в некоторых специфичных местах зубной дуги, например первых моляров или резцов в более раннем возрасте.
У 30-50% пациентов, пораженных пародонтитами средней и тяжелой степени, происходит патологическая миграция вместе с утратой прикрепления и тяжелой резорбцией кости, что клинически проявляется в элонгации, диастеме, ротации и лабиальной инклинации центральных зубов.
Для купирования вертикальных костных дефектов весьма успешно применяют регенеративное лечение, однако, при миграции зуба от изначальной локализации, идеальной эстетики и реконструкции межзубного сосочка добиться невозможно, именно поэтому в таких ситуациях возникает необходимость ортодонтического вмешательства.
Комбинация лечения тканей пародонта и интрузия передних элонгированных зубов вместе с контролируемой гигиеной является наилучшим планом лечения для коррекции взаимоотношения зубов при агрессивных формах пародонтитов.
Более того, вертикальное ортодонтическое перемещение может разрешить некоторые костные дефекты у таких пациентов, что устраняет необходимость в последующем хирургическом вмешательстве.
Так как стабильность терапии пародонта находится на первом месте, регулярные визиты и мониторинг являются необходимостью в таких ситуациях. С этой целью проводятся инструктаж по гигиене полости рта, регулярные визиты каждые 3-6 месяцев, измерение глубины десневой борозды, оценка подвижности зубов, рецессии десны и костной структуры.
Настоящее исследование показывает пародонтальные параметры в конце ортодонтического лечения у пациентов с тяжелой формой пародонтитов.
Материалы и методы
Данное неконтролируемое клиническое исследование было одобрено этическим комитетом Tehran University of Medical Sciences Dental School. Осмотры проводились после получения письменного согласия с каждого пациента. Предметом исследования стали восемь пациентов (семь женщин и один мужчина средним возрастом 30 лет), которые были направлены на пародонтологическое лечение агрессивных форм пародонтита с историей экструзии и ортодонтического лечения. У всех пациентов глубина зубо-десневых карманов была >=5 мм, отмечались внутрикостные дефекты, экструзия до 1 мм относительно соседних зубов в зубной дуге, индекс налета менее 15%. В случае наличия системных заболеваний, употребление лекарств последние 3 месяца, курения, отсутствия возможности оплатить ортодонтическое лечение или принимать участие в регулярных осмотрах участники исключались из исследования.
У всех пациентов отмечались клинические и рентгенологические признаки аргессивного пародонтита. Всем был проведен скалинг, сглаживание поверхности корней, а также открытый кюретаж с удалением внутреннего кармана и инфицированного содержимого. Даны инструкции по гигиене полости рта до начала ортодонтического лечения.
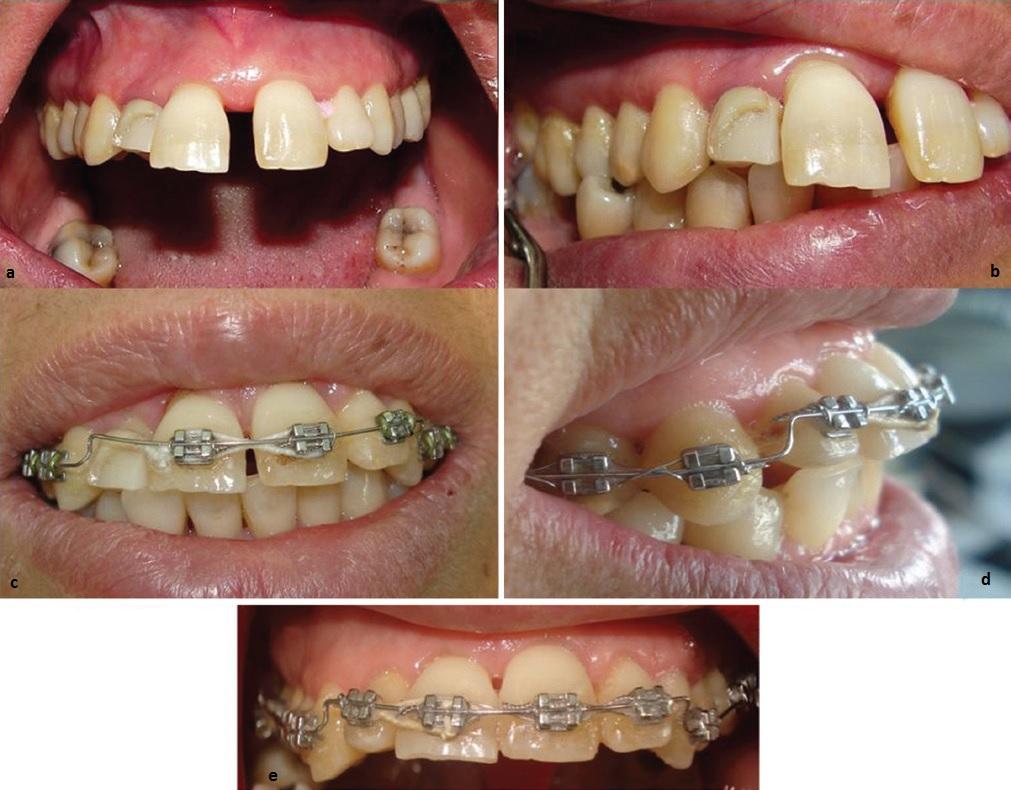
После стабилизации пародонтологического статуса и сокращения пародонтальных карманов до 15% или менее, после установки прочных связей для регулярных визитов проведено фиксирование несъемной ортодонтической техники на всю зубную дугу, проволочная техника интрузии и выравнивания центральных резцов. Нагрузка прилагалась равномерно на каждый зуб 10-15 г (проверено при помощи Correx, HAAG-STREIT Holding, AG) согласно индивидуальному пародонтальному статусу. Для предотвращения якорной убыли мы прибегли к методике полной дуги, корректируя приспособления каждые 4 недели. Инструкции по гигиене полости рта, а также сглаживание поверхностей корней проводилось каждые три месяца. В целом ортодонтическое лечение длилось от 10 месяцев до 2 лет в зависимости от пациента (Фото 1). Затем терапия переведена в фазу ретенции. В конце лечения несъемная аппаратура расфиксирована и зафиксированы ретейнеры (Braided нержавеющая сталь, 0/38 мм, Dentaflex, Germany) на нижнюю и верхнюю челюсть. Снова даны рекомендации по гигиене полости рта.
Фото 1: (а,b) Фронтальный и боковой вид смещенного правого верхнего центрального резца, связанного с утратой кости у пациента с агрессивным локализованным пародонтитом (патологическое перемещение) после лечения тканей пародонта и перед наложение ортодонтической силы (с,d) 6 месяцев ортодонтического лечения техникой полной дуги для интрузии переднего смещенного зуба, (е) конец ортодонтичечского лечения
Определен ПИ с мезиальной, дистальной, щечной и лингвальной поверхностей.
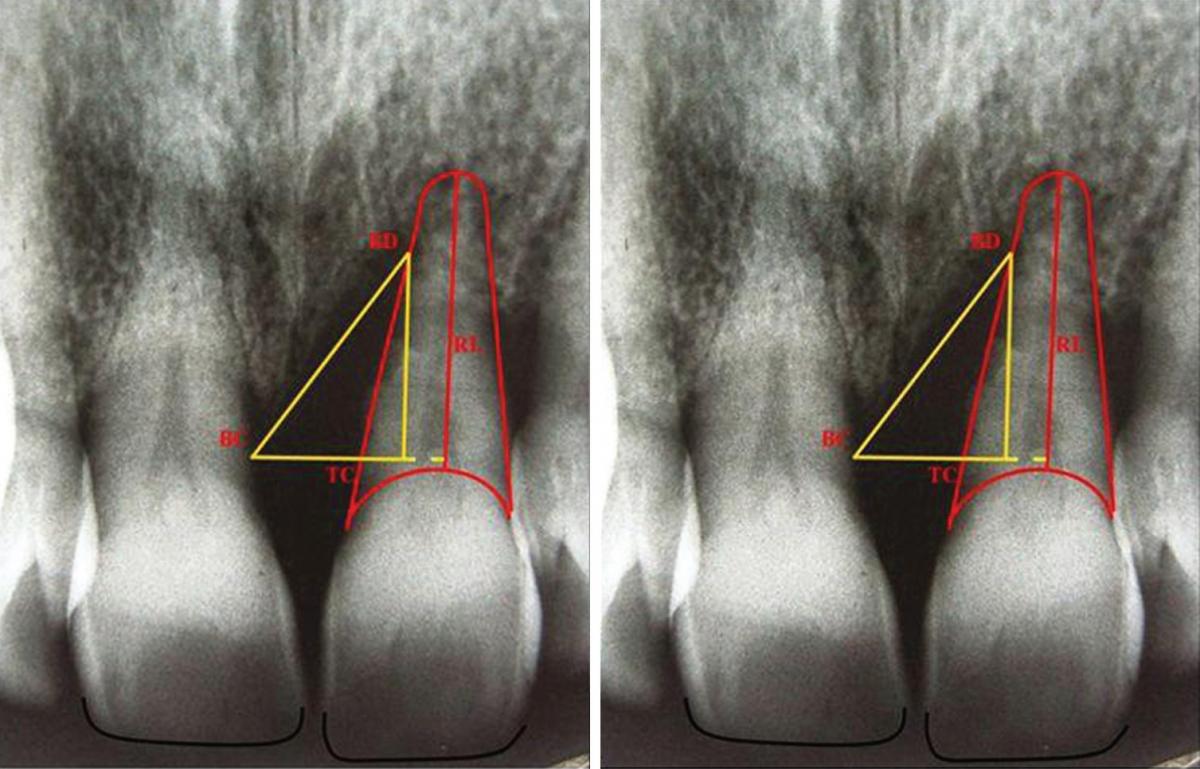
Также определена глубина пародонтального кармана в шести точках: дистолингвальной (DL), лингвальной (L), Мезиолингвальной (ML), Дистобуккальной (DB), Буккальной (B) и Мезиобуккальной (MB) при помощи зонда Уильяма в мм. Кроме того градуированным зондом измерена (в мм) высота от верхушки сосочка до режущего края для сравнения этого показателя у соседних зубов. Затем изготовлены прицельные рентгенограммы. Для достижения правильной позиции пленки изготовлен держатель из силикона для каждого пациента исходя из окклюзионной составляющей. Пленка располагалась параллельно длиной оси и перпендикулярно к источнику с дозировкой 40 Kvp. На рентгенограмме перпендикулярно к корню проведена линия (Tooth Crest point, TC) от самой высокой точки гребня кости (BC). Расстояние между TC и BC показывает ширину костный дефект (DW). Затем проведена линия от BC к точке наибольшего костного дефекта. Расстояние между TC и дефектом кости (BD) показывает глубину дефекта (DD). Для измерения длины корня (RL), проведена линия от нижней границы корня к нижней границе цементо-эмалевого соединения (Фото 2).
Фото 2: Наиболее верхняя граница костного гребня определена как точка BC. Точка, образующаяся при проведении перпендикулярной линии к корню от ВС определена как точка гребень-зуб (TC). Точка, образующаяся при проведении линии из ВС к наиболее глубокой зоне костного дефекта определена точкой BD. Измерение от нижней границы корня до нижней границы цементо-эмалевого соединения признано длиной корня.
Измерения проведены спустя три и шесть месяцев после окончания ортодонтического лечения, в то время как данные статистически проанализированы при помощи повторяющихся измерений ANOVA и Bonferroni на этапе 0, 3 и 6 месяцев после ортодонтической терапии. Статистически значимым принято p
Физиологические движения зубов — это движения, которые зуб совершает для достижения, а затем для поддержания своего функционального положения. Они связаны с процессами роста и прорезывания зубов, а также возникают при приложении внешних сил. Ортодонтические движения — это движения, которые генерируются внешними силами, приложенными контролируемым способом с целью достижения заданного движения зуба. В обоих типах движений зуба передача механических сил от корня к периодонтальной связке (PDL) будет вызывать биологические реакции между клетками и внеклеточным матриксом, приводя к моделированию и ремоделированию процессов в прилегающем альвеолярном отростке и, как следствие, изменению пространственного положения зуба.
Введение: биологические принципы ортодонтического перемещения зубов
Механическая сила, действующая перпендикулярно к продольной оси зуба приводит к формированию широких областей давление на одной стороне корня и соответствующих областей напряженности на другой (b) точка приложения сил варьируется в зависимости от стороны, куда эта сила действует, формы зуба и строения поддерживающих структур. Результирующее движение будет проявляться в виде сочетания корпусного и наклонного движений, приводящее к давлению и напряжению по обе стороны от корня и различному распределению напряжения вдоль периодонтальной связки.

Пародонтологический и ортодонтический диагнозы
Обязательным условием для любого взрослого пациента, обращающегося за ортодонтической терапией в целях достижения здорового пародонтального статуса, является пародонтальная диагностика, в том числе обследование полости рта, заполнение пародонтологической карты и выполнение рентгенографических серийных периапикальных снимков, которые должны проводиться до начала ортодонтической терапии. Пародонтальная карта должна включать в себя запись глубины зондирования пародонтальных карманов, наличие рецессий, кровоточивости при зондировании и наличие зубного налета в четырех-шести точках для каждого зуба, а также оценка подвижности зуба, наличия вовлеченности фуркации и мукогингивальных дефектов.
В сочетании с пародонтологическим обследованием важно тщательно оценить состояние оставшихся зубов с пристальным вниманием к наличию недиагностированного кариеса или периапикальной патологии, которая может помешать проведению ортодонтической терапии. Если эти патологии присутствуют, то перед началом ортодонтического лечения необходимо также провести соответствующую восстановительную и/или эндодонтическую терапию.
При диагностике неправильного прикуса пациента соответствующее внутриротовое и внеротовое обследование должно проводиться в тесном сотрудничестве с ортодонтом и пародонтологом. При экстраоральном обследовании необходимо оценить форму и положение губ, зубов, наличие десневой улыбки, а также буккальных коридоров. При интраоральном осмотре проводится статическая и динамическая оценка окклюзии, определяется наличие преждевременных контактов в центральной окклюзии, а также наличие блокирующих точек при протрузионных и латеральных движениях. Межчелюстные соотношения должны быть изучены на соответствующих внутри- и внеротовых изображениях. Корректные модели челюстей должны выявлять форму обеих дуг, наличие диастем, скученность зубов, ротацию зубов, аномалии в размере, форме и количестве зубов, а также их межчелюстные соотношения. Классически, сочетание ортопантомографии (ОПТГ) и боковой рентгенографии черепа позволит провести цефалометрический анализ, ведущий к правильной диагностике аномалий прикуса у пациента. Конусно-лучевая компьютерная томография (КЛКТ) расширила диагностические возможности для изучения морфологических аспектов краниофациального комплекса, включая оценку высоты и толщины альвеолярной кости, а также оценку поперечного размера, наличия эктопии и сверхкомплектных зубов, а также положение мягких тканей по отношению к костным структурам.
При лечении взрослых пациентов также важен детальный сбор лекарственного анамнеза. Взрослые пациенты часто страдают от заболеваний и принимают несколько препаратов, которые могут влиять на пародонтальную и/или ортодонтической терапии. Для обеспечения адекватного ответа на пародонтальную терапию, курящим пациентам следует рекомендовать прекратить курение, а пациенты с диабетом и преддиабетом должны достичь соответствующего гликемического уровня.
Что касается ортодонтической терапии, важно собрать точный анамнез приема лекарств, так как взрослые часто принимают различные препараты, витамины и нестероидные противовоспалительные препараты (НПВП), которые могут влиять на клетки, являющиеся целевыми при при ортодонтическом перемещении зубов. Было продемонстрировано, что НПВП не только эффективно уменьшают воспаление и боль, но и влияют на последовательность перемещения зубов, ингибируя или, по крайней мере, уменьшая связанные с ними воспалительные и резорбтивные процессы. Также было показано, что противовоспалительные препараты нового поколения, такие как Набуметон, снижают резорбцию корня при интрузивном ортодонтическом лечении, не влияя на скорость перемещения зубов (Krishnan & Davidovitch 2006). Еще одной группой препаратов, которые могут влиять на взрослых пациентов, находящихся на ортодонтическом лечении, являются миорелаксанты, такие как циклобензаприн, и трициклические антидепрессанты, такие как амитриптилин и бензодиазепины. Основными побочными эффектами последнего является ксеростомия, которая может негативно сказаться на поддержании гигиены полости рта, а значит и на здоровом состоянии пародонта во время ортодонтической терапии. Аналогично, у пациентов, нуждающихся в постоянном применении ингаляторов со стероидами, страдающих астмой, кандидозом полости рта, часто встречается ксеростомия. У этих пациентов необходимо применение местных противогрибковых средств и заменителей слюны до и во время ортодонтического лечения.
Состояние, которое часто поражает женщин в зрелом возрасте, — это остеопороз, и большинство современных методов лечения этого заболевания являются антирезорбтивными (бисфосфонаты, селективные модуляторы эстрогеновых рецепторов и кальцитонин), которые могут замедлять фазу ремоделирования (резорбции) костной ткани и потенциально препятствовать ортодонтической терапии. Аналогично, у пациентов, страдающих ревматоидным артритом или другими хроническими воспалительными заболеваниями, терапия направлена на блокирование продукции катаболических цитокинов, ответственных за повреждение мягких тканей и костей (ФНО или антагонисты интерлейкина). Эти иммуномодулирующие агенты могут также препятствовать ортодонтическому перемещению зубов.
Другая группа препаратов, которые нуждаются в особом рассмотрении, — это препараты, связанные с гиперплазией десен, такие как фенитоин, используемый для лечения судорожных расстройств, блокаторы кальциевых каналов применяют в качестве антигипертензивных препаратов, и циклоспорин А, применяемый у пациентов при трансплантации органов. Эти препараты вызывают гиперплазию десен, что может препятствовать применению определенных ортодонтических техник, а также поддержанию надлежащей гигиены полости рта и здоровья тканей пародонта.
Перемещение зубов также может быть затруднено у пациентов, недавно получавших химиотерапию бусульфаном / циклофосфамидом (
Различные диагностические методы, используемые при планировании ортодонтического лечения. Классическая комбинация ортопантомографии (ОПТГ) и боковой рентгенографии черепа позволяют проводить цефалометрический анализ, а с помощью конусно-лучевой компьютерной томографии (КЛКТ) можно получить предоставление о некоторых дополнительных морфологических аспектах черепно-лицевого комплекса.

План лечения пациентов
После того, как пациент прошел необходимое стоматологическое и пародонтологическое лечение и была проведена полная санация полости рта, должен быть разработан ортодонтический и мультидисциплинарный план лечения, учитывающий основные проблемы и ожидания пациента, а также функциональные и эстетические цели, которые могут быть реально достигнуты с помощью ортодонтического лечения.
Пародонтологические основания
Влияние ортодонтического лечения на ткани пародонта были широко изучены. Основным этиологическим фактором воспаления и разрушения тканей пародонта является инфекция, а поскольку ортодонтические перемещения зубов должны осуществляться при отсутствии воспаления, накопление зубной биопленки во время ортодонтического лечения должно быть предотвращено и тщательно контролироваться. Это особенно важно, так как несъемные ортодонтические аппараты способствуют накоплению зубного налета и препятствуют гигиене полости рта пациента. Кроме того, у некоторых пациентов с плохой гигиеной полости рта несъемные ортодонтические аппараты могут способствовать гиперплазии десен, особенно в области нижних резцов. В этих ситуациях продолжение ортодонтической терапии требует разрешения воспалительного процесса и восстановления надлежащей гигиены полости рта. Это, как правило, достигается путем снятия ортодонтической системы и применения соответствующей пародонтальной терапии. Иногда соответствующее положение тканей по отношению к клинической коронке может быть достигнуто только хирургическим удалением избыточной десневой ткани (Sanders 1999; Graber & Vanarsdall 1994).
В научной литературе имеются противоречивые выводы о влиянии неправильного прикуса и ортодонтических аппаратов на здоровье пародонта. В некоторых клинических исследованиях сообщалось о среднем увеличении глубины зондирования около 0,5 мм во время ортодонтического лечения, что обычно является результатом воспалительных изменений, а не потери прикрепления пародонта (Ristic et al. 2007; van Gastel et al. 2008). Сравнительное клиническое исследование показало, что моляры с кольцами демонстрируют большее воспаление десен и потерю прикрепления, чем моляры с брекет-системой (Boyd & Baumrind 1992). Другие исследования, однако, сообщили о наличии воспаления десен в результате накопления поддесневых отложений вокруг колец, но без потери прикрепления (Diamanti-Kipioti et al. 1987; Hauser et al. 1990) или без существенных различий в других клинических пародонтальных параметрах при сравнении процедур использования кольца брекет-системы (van Gastel et al. 2008; Sinclair et al.1987). На самом деле, многие клинические исследования четко показали, что при адекватном контроле зубных отложений, ортодонтическое лечение пациентов с ослабленным, но здоровым пародонтом позволяет достичь ортодонтических целей без ухудшения состояния пародонта, риск рецидива пародонтита не повышается во время ортодонтической терапии (Re et al. 2000). Если воспаление в пародонте не контролируется полностью во время ортодонтического лечения, эти воспалительные процессы могут ускорить прогрессирование деструкции пародонта, приводя к дальнейшей потере прикрепления.
Перед началом ортодонтической терапии пациент должен иметь отличную гигиену полости рта и здоровый пародонт. Если у пациента отсутствует приемлемый уровень гигиены полости рта, он должен быть надлежащим образом мотивирован до тех пор, пока этот уровень не будет достигнут до начала ортодонтического лечения, также он должен быть проинформирован о том, что ортодонтическое лечение может быть прекращено, если отсутствие адекватного инфекционного контроля создает значительный риск повреждения пародонта.
Ортодонтическая терапия не должна начинаться раньше, чем через 6 месяцев после завершения пародонтальной терапии, чтобы проводить ортодонтическое перемещение зубов в полностью заживших тканях пародонта. Согласие пациента и клинические пародонтологические параметры пародонта следует регистрировать непосредственно перед началом ортодонтического лечения, гарантируя наличие только небольшой глубины зондирования кармана, минимальное количество зубного налета и отсутствие кровоточивости при зондировании.
Ортодонтические основания
Ортодонтическое перемещение зубов само по себе не вызывает потери прикрепления и рецессии десны (Wennström 1996). В участках тонкой десны буккально или при отсутствии минимальной ширины кератинизированной десны, лабиальное ортодонтическое перемещение зуба может привести к дегисценции кости, создавая таким образом среду, в которой зубной налет и/или травма зубной щеткой могут привести к потере прикрепления и локализованным рецессиям десны (Wennström 1996; Artun & Krogstad 1987; Coatoam et al. 1981; Maynard 1987). При наличии толстой десны рецессии не возникают, даже когда выполняются лабиальные или экспансивные перемещения зубов (Wennström 1996; Artun & Krogstad 1987; Coatoam et al. 1981; Maynard 1987). В ситуациях тонкой десны лабиально или при отсутствии кератинизированной десны, если ортодонт планирует переместить пораженный зуб или корень лабиально, десневая ткань должна быть дополнена соответствующими мукогингивальными хирургическими методами до начала ортодонтического перемещения зуба. Напротив, если лабиально расположенный зуб ортодонтически перемещается лингвально, то дегисценция кости может исчезнуть и увеличиться толщина десны (Steiner et al. 1981; Karring et al. 1982; Wennström et al. 1987). В этих ситуациях следует внимательно следить за состоянием слизистой оболочки во время ортодонтической терапии и возможных показаний для мукогингивальной хирургической процедуры во время и после ортодонтического лечения.
Некоторые авторы сообщают о риске возникновения рецессий в области верхнечелюстных премоляров и моляров при быстром расширении верхней челюсти после сращения срединно-небного шва (после 20-летнего возраста) (Graber & Vanarsdall 1994). Аналогично, перемещение зубов в беззубые пространства (области с уменьшенным размером буколингвальной кости) часто возможно при медленных, легких ортодонтических силах, в зависимости от соотношения ширины зуба к кости, хотя иногда сообщалось о резорбции альвеолярной кости и наличии дегисценций, даже при оптимальных условиях (Stepovich 1979; Hom & Turley 1984; Pontoriero et al. 1987; Goldberg & Turley 1989; Fuhrmann et al. 1995; Wehrbein et al. 1995).
Goldberg и Turley (1989) изучали изменения пародонта, связанные с закрытием ортодонтического пространства беззубых верхнечелюстных областей первого моляра у взрослых. При закрытии пространства 5,3 мм в среднем результирующая вертикальная потеря костной массы составила в среднем 1,2 мм в области второго моляра и 0,6 мм в области второго премоляра, причем 60% зубов показали ≤1,5 мм потери костной ткани. Хотя закрытие пространства можно рассматривать как потенциальное решение в отсутствие первого постоянного моляра, потеря прикрепления и повторное открытие пространства могут быть общими осложнениями.
Пациент с тяжелой формой хронического пародонтита, наряду с патологической миграцией зубов и вторичной окклюзионной травмой имеется выраженные эстетические и функциональные нарушения. а) внутриротовые снимки исходной клинической картины b) исходная ортопантомограмма (ОПТГ), боковая цефалограмма и серия периапикальных снимков
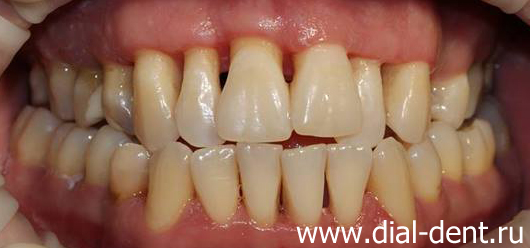
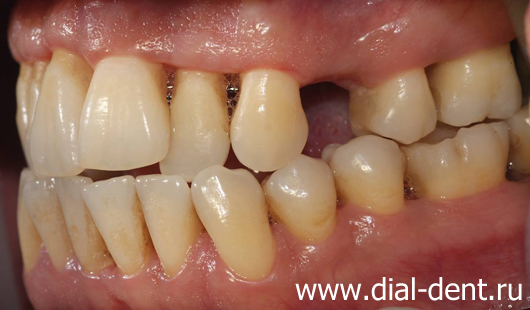
Проблема: пациент 33 лет направлен врачом-ортодонтом к хирургу-пародонтологу, который также работает в «Диал-Дент», для лечения десен перед ортодонтическим лечением. Пациент жаловался на кровоточивость десен при чистке зубов и неудовлетворительный внешний вид зубов и десен. Был поставлен диагноз хронический генерализованный пародонтит тяжелой степени.
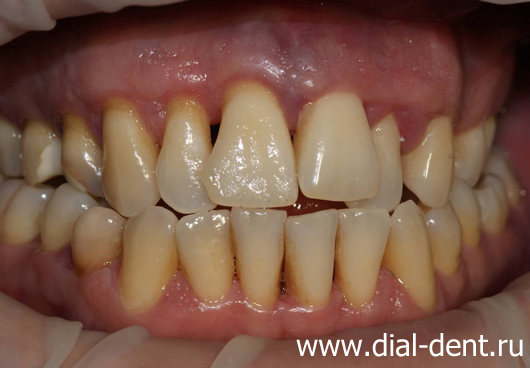
Решение: лечение пародонтита включило в себя комплекс мер, направленных на устранение причин, симптомов пародонтита и сохранение зубов. Проведены лоскутные операции на деснах, лечение десен лазером, профессиональная гигиена. Состояние десен намного улучшилось, что позволило рекомендовать пациенту восстановление зубов с помощью протезирования и исправление прикуса.
Диагностика пародонтита
Пародонт - это комплекс тканей, окружающих зуб и тесно связанных между собой. В этот комплекс включается десна, цемент корня зуба, периодонт – связки, удерживающие зуб в лунке, кость альвеолы – лунка зуба. Пародонтит зубов – это воспалительный процесс пародонта, то есть в процессе воспаления участвуют все составляющие вышеуказанного комплекса. Причиной пародонтита является инфекция. Скопление вредных бактерий вызывает воспаление десны около зуба, подавляет иммунитет тканей, окружающих зуб. Развитию пародонтита способствуют плохая гигиена (много налета на зубах), неправильный прикус (нарушение нормальной нагрузки на зубы, скопление налета при скученности зубов), отсутствие зубов (десна в месте отсутствующего зуба опускается, оголяя шейки соседних зубов). Отсутствие лечения пародонтита может вызвать потерю всех зубов.
Лечение пародонтита должно быть комплексным и включать в себя много различных мер, которые направлены на устранение причины пародонтита, восстановление нормальной работы всех элементов пародонта, а также на предотвращение возврата заболевания. Пародонтолог должен провести качественное обследование, чтобы точно определить степень поражения и назначить правильное лечение. Для этого применяется осмотр, измерение глубины пародонтальных карманов, изучение по рентгену зубов состояния челюстных костей.
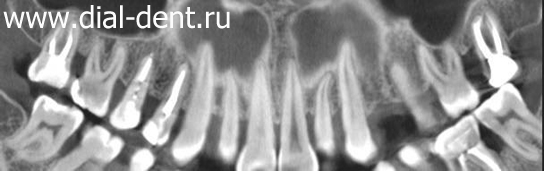
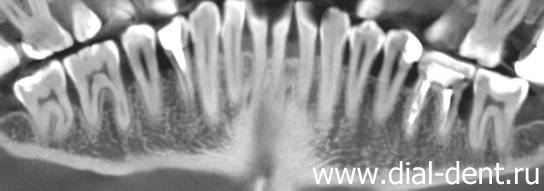
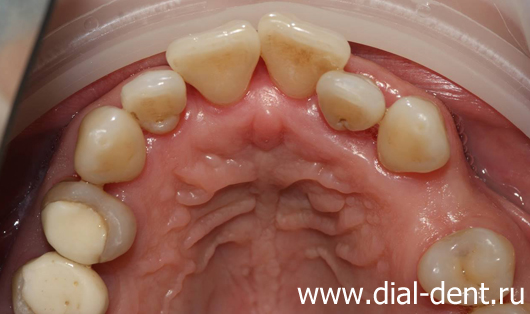
Для достоверного изучения костной ткани около каждого зуба, а также подтверждения диагноза пародонтит в Семейном стоматологическом центре «Диал-Дент» проводят компьютерную томографию зубов (КТ зубов), по которой составляются панорамные реконструкции для верхней и нижней челюсти. Большим преимуществом этого метода является отсутствие наложения боковых поверхностей зубов друг на друга и возможность изучить уровень кости как снаружи, так и изнутри, что абсолютно исключено при проведении традиционного панорамного снимка зубов. КТ зубов направляется по сети непосредственно на компьютер пародонтолога, который может увеличить интересующие фрагменты, изменить резкость и применить другие инструменты анализа для более точной диагностики по КТ зубов.
Панорамная реконструкция верхних зубов по КТ:
Панорамная реконструкция нижних зубов по КТ:
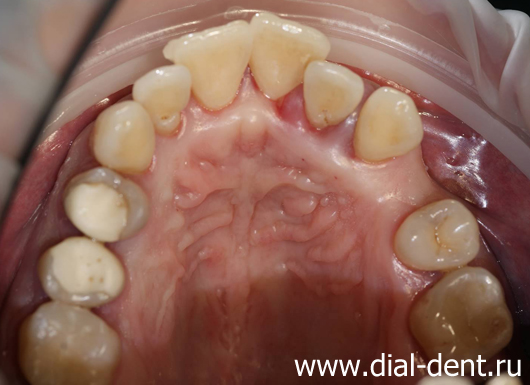
В данном случае хирург-пародонтолог выявил при осмотре отек десен, их синюшность, что говорило о нарушении нормального кровообращения в деснах и наличии застойных процессов – это симптомы пародонтита. Глубина пародонтальных карманов достигала 8 мм, что соответствует пародонтиту тяжелой степени. Результаты КТ зубов также указывали на пародонтит. Пациенту был поставлен диагноз хронический генерализованный пародонтит тяжелой степени. Наличие пародонтограммы, которую пародонтолог заполняет по результатам осмотра и обследований, позволило спланировать лечение для каждого зуба.
На фотографиях вид зубов до лечения:

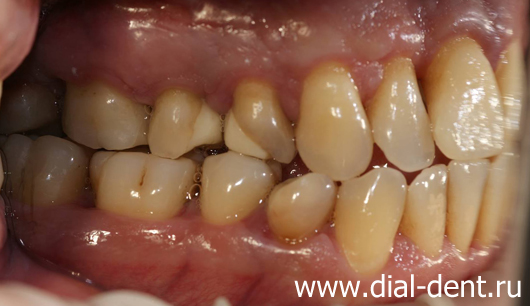
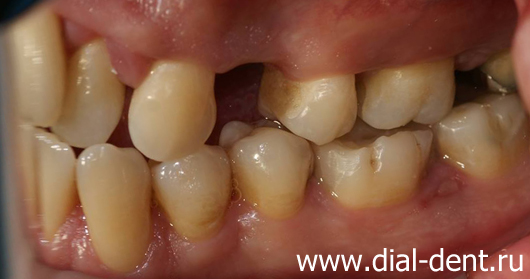
План лечения пародонтита
В план лечения вошли мероприятия, направленные на устранение инфекции, устранение симптомов пародонтита, лечение воспаления десен и восстановление нормального кровообращения в деснах. В дальнейшем пациенту рекомендовано протезирование зубов и исправление прикуса, чтобы устранить факторы, провоцирующие развитие пародонтита.
- Профессиональная гигиена рта, включающая снятие твердого и мягкого зубного налета методом Айр Флоу и удаление зубного камня ультразвуком. Гигиена обязательно проводится до лоскутной операции, чтобы максимально удалить налет.
- Ротовые ванночки с раствором 0,12% хлоргексидина для снятия воспаления десен и устранения инфекции в полости рта.
- Прием антибактериальных препаратов для полного устранения инфекции, вызвавшей пародонтит.
- Лоскутная операция на деснах в области всех зубов верхней челюсти и боковых зубов нижней челюсти с применением микроинструментария, чтобы сократить сроки заживления после операции (операция на деснах проводилась под местной анестезией в три посещения). Лоскутные операции назначаются при тяжелой степени пародонтита для уменьшения глубины пародонтальных карманов, удаления глубоких поддесневых отложений и удаления разросшейся десны.
- Лечение десен лазером для укрепления десен, снятия воспаления и нормализации кровообращения.
Результат лечения пародонтита
Через месяц после операции десна приобрела нормальный вид (апельсиновой корочки), отсутствовал отек десен и воспаление десен.

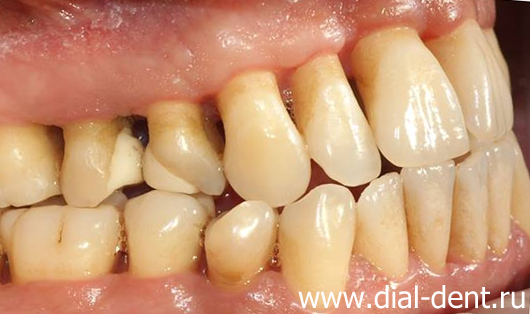
Важным фактором при лечении пародонтита является периодическое наблюдение у врача, не реже, чем каждые 6 месяцев. Для удобства наших пациентов администраторы центра заранее напоминают о предстоящем визите.
После лоскутных операций на деснах может наблюдаться оголение шеек зубов (это видно на приведенных фотографиях), что нарушает эстетику. Вопрос создания эстетики десневого края решается на этапе протезирования, путем правильного подбора формы зубных коронок, да и десна через некоторое время после операции немного меняет свой вид в лучшую сторону.
Через 2 месяца после операции пациенту рекомендовано пройти протезирование для восстановления разрушенных зубов, а через 4 месяца можно будет начать ортодонтическое лечение для нормализации прикуса. Если не восстановить отсутствующие зубы, не заменить старые некачественные пломбы, создающие плохие контакты между зубами и остаться с неправильным прикусом – нет никаких гарантий, что пародонтит не разовьется снова. Только устранение всех этих негативных факторов и соблюдение правильной гигиены с периодическим проведением профессиональной чистки зубов сохранит здоровье зубов и десен надолго.
Стоимость лечения пародонтита включая профессиональную гигиену, лоскутную операцию на деснах и лечение десен лазером составила 75 500 рублей.
Лечение пародонтита выполнили:
- Хирург-пародонтолог – диагностика, составление пародонтограммы, лечение воспаления десен, операция на деснах, лечение десен лазером;
- Ассистент стоматолога Харламова Людмила – проведение КТ зубов, помощь на приеме.
- Гигиенист стоматологический Смирнова Елена – профессиональная чистка зубов и удаление зубного камня ультразвуком.
Другие примеры лечения зубов в Семейном стоматологическом центре «Диал-Дент» смотрите тут.
Запись на консультацию по телефону +7-499-110-18-04 или через форму на сайте. Задать вопросы по стоматологическому лечению можно главному врачу клиники Цукору Сергею Владимировичу в Facebook.
Неправильный прикус – распространенная проблема, около 70% населения всего земного шара нуждаются в ортодонтическом лечении. Исправить прикус и предотвратить последствия, например, хроническую головную боль, нарушения осанки и даже быстрое старение лица, можно несколькими способами: классическими брекетами и современными элайнерами. Но что лучше?
Ортодонтические лечение и аппараты
Ортодонтическое лечение – процесс длительный, сложный. Пародонт – опорно-удерживающий аппарат зуба податлив. И при правильно созданной нагрузке, можно не только перемещать зубы, но и стимулировать или, наоборот, сдерживать рост и развитие челюсти.
Ортодонты отмечают: единственное, что неподвластно консервативной ортодонтии – это переместить зуб верхней челюсти на нижнюю, а вот «перетащить» левый жевательный зуб на правую сторону – вполне. Проще говоря, можно поставить моляр на место центрального резца и наоборот и даже «вытянуть» зубы, которые спрятаны в теле челюсти и занимают неправильное положение.
Лечение может осуществлять несколькими способами:
хирургическое – используется только в сложных случаях, когда сила и потенциал аппаратов не может исправить ситуацию. Но после хирургического лечения, ношение ортодонтических аппаратов – обязательный этап;
Брекеты – это классика ортодонтии, различающиеся по материалу изготовления, способам крепления, наличию лигатур. Элайнеры – прозрачные каппы, новейшая разработка, получившая широкую популярность. Но действительно ли они лучше брекетов? По каким критериям оценивать ортодонтические аппараты?
Комфортность ношения
Брекеты – сложная конструкция, состоящая из замков, устанавливаемых непосредственно на зубы, ортодонтической проволоки, которая связывает замки в единую систему и, возможно, лигатур. Все это в совокупности создает тяговую силу, которая и меняет конфигурацию зубного ряда.
Сложная конструкция брекетов, может стать причиной неприятных ощущений после их установки: повреждение слизистой оболочки, особенно если установлены лингвальные брекеты (с внутренней стороны зубов).
Элайнеры – это пластиковые каппы, ношение которых считается более комфортным, отсутствуют острые края. При необходимости их можно снять, чтобы почистить зубы, принять пищу, пойти на публичное мероприятие. Теоретически они не нарушают ритма жизни и привычек. Однако в этом скрывается и главный минус элайнеров.
Чтобы терапевтический эффект состоялся, элайнеры нужно носить минимум 22 часа в сутки. По сути, снимать их можно только для приема пищи и гигиенических процедур. Но такой «самостоятельный контроль» лечения опасен. Потеря капп, забывчивость, поиск причин, чтобы не надеть их своевременно – все это в итоге негативно отражается на лечении.
Эстетика
Эстетика для стоматологии – главный критерий лечения. Это касается не только пломб, коронок, но и ортодонтического лечения. Элайнеры изготавливаются из прозрачного пластика, что делает их практически незаметными. Производители отмечают, что даже при близком контакте, разговоре, собеседники не заметят наличия конструкций в полости рта.
Считается, что брекеты более заметны, но такое мнение ошибочно. Есть модели, которые также практически незаметны – эстетические: керамические, сапфировые. Замки подбираются под цвет эмали, а ортодонтическая проволока либо прозрачна, либо покрыта специальным напылением, что позволяет ей сливаться с цветом зубов. Среди брекетов есть и абсолютно незаметные – лингвальные, устанавливающиеся с внутренней стороны зубов. Даже при близком рассмотрении они незаметны.
Эффективность
Вопрос спорный и существует множество нюансов и частностей. Элайнеры приближены по степени эффективности к брекетам, но все же есть клинические случаи, где их установка менее целесообразна. Например, при сложных ситуациях, когда необходимо корпусное перемещение зубов, брекеты быстрее и легче исправляют ситуацию. Элайнеры также справятся, но потребуется больше времени. Тем не менее при исправлении перекрестного прикуса или выравнивания сегмента зубов, элайнеры более эффективны в сравнении с брекетами.
Классические брекеты – тяжелая артиллерия, эти аппараты справляются с поставленной задачей, даже с самыми сложными клиническими случаями. Но даже в этой случае имеются нюансы, например, лингвальные брекеты более эффективны при лечении глубокого прикуса в сравнении с теми, что устанавливаются на переднюю поверхность. Сапфировые и керамические брекеты считаются более хрупкими в сравнении с металлическими, поломки, сколы могут негативно отразиться на длительности лечения.
В целом, можно сделать вывод, что элайнеры помогут при незначительных патологиях прикуса, если же изменения серьезны и сложные, отдавать предпочтение лучше брекетам.
Привыкание
В плане адаптации элайнеры комфорты и реже вызывают осложнения. В редких случаях может появляться кровоточивость десен, раздражение. Но после небольшой коррекции и эти проблемы исчезают.
Брекеты связаны с большим дискомфортом, например, перед установкой лингвальных брекетов стоматологи предупреждают, что возможны травмы языка, нарушения речи (кратковременные), дискомфортные ощущения. Привыкание завершается за 2-4 недели.
Правила питания
Брекеты невозможно снять перед приемом пищи, поэтому пациентам рекомендовано соблюдать диету: жесткая пища должна разрезаться на мелкие кусочки, исключены орехи, семечки. Если установлены эстетические брекеты, из рациона нужно исключить все окрашивающие продукты и напитки.
При ношении элайнеров есть возможность снять конструкцию и спокойно принять пищу, поэтому каких-либо ограничений нет. Но главное – не забывать чистить зубы после приема пищи перед повторной установкой элайнеров.
Гигиенический уход
При ношении элайнеров гигиена полости рта не затруднена и не сложнее, чем обычно. А вот установка брекетов, мало того, что затрудняет очищение зубов, так еще и создает дополнительные места скопления налета – вокруг замков, под ортодонтической проволокой и др.
Поэтому перед установкой брекетов пациент проходит обучение правилам гигиены: метод чистки, использование дополнительных средств гигиены (флоссы, ершики, ополаскиватели и др.). Только так можно избежать кариеса и его осложнений, ведь лечение при наличии ортодонтических аппаратов, осложнено.
Стоимость
Пожалуй, это один из важных вопросов, требующий ответа. Цена на элайнеры не отличается от стоимости брекетов, если выбирать эстетические конструкции. Однако цена на металлические брекеты ниже в сравнении с элайнерами, при этом эффективность не отличается. И в некоторых случаях более дешевые брекеты даже эффективнее.
Автор: врач-стоматолог Юлия Лапушкина
Введите e-mail, чтобы подписаться на нашу рассылку
Протезирование зубов при пародонтите – это единственный способ восстановить утраченные зубы после серьезного заболевания.

На вопрос, можно ли ставить протезы в острой фазе воспаления, ответ однозначный – нет, нельзя! Прежде чем заниматься этим, требуется длительное и не всегда простое лечение пародонтита, чтобы избежать последствий.
Подготовка к процедуре
Поскольку пародонтит является самым серьезным противопоказанием к любому виду протезирования, начать подготовку необходимо с терапевтического этапа.
Цель – остановить ее острую фазу и ликвидировать симптомы. Полностью избавиться от болезни не получится, так как она относится к хроническим недугам.
Помимо консервативных методов используется и хирургическое вмешательство.
Примерный список процедур, которые ждут пациента:
- профессиональная чистка и удаление зубного камня;
- физиотерапия (электрофорез, ультразвук и др.);
- лечение кариеса, пульпита и периодонтита;
- прием витаминов и антиоксидантов;
- удаление отмерших участков десны.
Если у пациента пародонтит 3 степени, то есть сильное расшатывание зубов и высокий риск их выпадения, подвижные зубы удаляются, а если их можно спасти – на них накладывается шина. Это необходимо для равномерного распределения жевательной нагрузки перед тем, как будет изготовлен и поставлен протез, а также для того, чтобы исключить атрофию костной ткани.
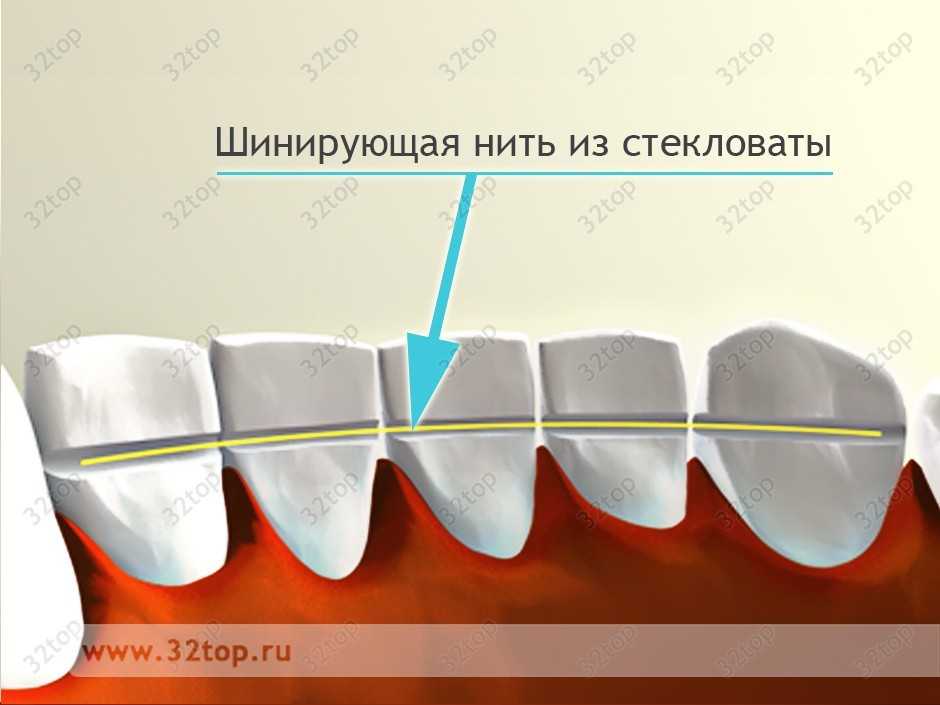
Прежде чем приступить непосредственно к протезированию, назначается контрольный прием, на котором стоматолог-ортопед убедится в том, что:
- отсутствует кровоточивость и воспаление десен;
- нет зубного камня и малейшего налета;
- не началось искривление прикуса;
- купированы пародонтальные карманы.
Не откладывайте лечение на потом и не запускайте болезнь. Вы можете выбрать наиболее подходящую вам клинику с хорошими отзывами и доступными ценами
Какие протезы лучше для протезирования при пародонтите?
Заболевания пародонта ограничивают использование целого ряда ортопедических конструкций, чтобы эффективно восстановить зубной ряд, используются протезы из металла, керамики и металлоакрила. Также на окончательный результат повлияет и тип крепления коронки – съемный или несъемный.
Коронки из циркония
Не самый дешевый, но эффективный способ восстановить один или несколько утраченных зубов. В отличие от пластмассы, циркониевые коронки не раздражают мягкие ткани, они прочные и долговечные.

Среди других плюсов:
- малый вес;
- не нужно сильно обтачивать опорный зуб;
- быстрое привыкание;
- не так портятся от красящей пищи и напитков.
Минусов у циркония два – высокая цена и неестественный вид из-за низкой прозрачности, что важно при установке в зону улыбки.
Металлокерамические коронки
Хороший вариант пациентов с ранней стадией пародонтита, у которых нет необходимости в шинировании, а на опорных зубах нет больших кариозных полостей и трещин на эмали.

Высокая эффективность металлокерамических коронок гарантируется благодаря ряду преимуществ:
- максимально естественный облик и размер;
- возможность комбинировать с другими протезными аппаратами;
- срок службы до 15 лет.
Минусом будет необходимость сильно обточить опорный зуб, но иногда это единственных выход, чтобы не прибегать к имплантации.
Мостовидные протезы
Относительно недорогой классический метод.

Плюсы мостовидных протезов:
- возможность восстановить от 3 и более зубов;
- минимальное обтачивание живых тканей;
- отсутствие раздражения слизистых тканей.
При этом нужно помнить, что именно мост считается наиболее рискованным вариантом, потому что нагрузка на оставшиеся зубы увеличивается в несколько раз, что приводит к изнашиванию эмали, появлению трещин и риску повторного протезирования через 6-7 лет.
Бюгельные протезы
Один из самых дорогих вариантов при частичной потере зубов. Бюгельный протез практически не вызывает аллергию, с ним можно спать, не снимая, а по долговечности он сравним только с имплантатами.

- быстрое привыкание без нарушения дикции;
- возможность установки всего с шестью опорными зубами;
- нет рвотного рефлекса из-за контакта с небом;
- надежная фиксация оставшихся зубов.
Помимо высокой стоимости, нужно понимать, что бюгельный протез, независимо от типа крепления, может быть заметен при разговоре. Если это имеет принципиальное значение, то единственный выход протезирования зубов при пародонтите – это установка имплантатов.
Имплантация
При любых болезнях пародонта возможна только базальная имплантация, но она имеет ряд оговариваемых с врачом нюансов. Во-первых, даже после купирования симптомов все пораженные зубы нужно удалить, даже если у них низкая подвижность. Во-вторых, в запущенных случаях требуется пластика мягких тканей, что ведет к удорожанию процедуры.

Также есть ряд противопоказаний и требований:
- любые хронические заболевания полости рта исключены – они способствуют расшатыванию установленного штифта;
- пациенту нужно полностью отказаться от курения – табачный дым приводит к рецидиву воспаления;
- после установки требуется частое наблюдение у стоматолога – минимум раз в два-три месяца.
На сегодняшний день имплантация является едва ли не единственным способом восстановить зубы на длительный срок – от 10 и более лет, если при пародонтите сильно атрофировалась не только десна, но и костная ткань. Кроме высокой стоимости, стоит учитывать, к минусам относится и долгая подготовка – между первым приемом у стоматолога и установкой самих протезов проходит от 3 до 7 месяцев.
Возможно ли протезирование при полном отсутствии зубов?
Когда в результате пародонтита у пациента полностью отсутствуют зубы, протезирование возможно с помощью полностью съемных конструкций, в народе – «вставных челюстей». Изготавливают их из акрила или нейлона, наиболее востребованных материалов.
Акриловый протез недорогой, долговечный и относительно прочный. Его легко отремонтировать при поломке, но при этом он неестественно выглядит, может вызвать аллергию и накапливает бактерии, приводящие к неприятному запаху и потере белизны.

Аналог из нейлона существенно дороже, но при этом он практически неотличим от натуральных зубов, не вызывает аллергических реакций и не впитывает неприятные запахи. Недостаток помимо цены один – недолговечность. Даже при бережном использовании, регулярной чистке и уходе нейлонового протеза хватает максимум на 5-6 лет.

Помимо съемных аппаратов при пародонтите возможны такие виды протезирования на имплантатах, как:
- имплантация с немедленной нагрузкой;
- метод «все-на-4» («all-on-4»);
- установка балочной конструкции на нескольких опорных штифтах.
Чем отличается протезирование при пародонтозе?
Главное отличие протезирования при пародонтите и пародонтозе в том, что при втором заболевании лечение длится гораздо дольше, вплоть до нескольких лет постоянных приемов у стоматолога, терапевтических и хирургических процедур. Пародонтоз разрушает костную ткань, из-за чего нередко требуется ее наращивание или пластика, п оэтому протезирование при пародонтите выполняйте только у опытных специалистов.
Общих черт гораздо больше, например, в списке протезов, которые категорически нельзя использовать:
- цельнолитые металлические мосты – они приведут к быстрому выпадению опорных зубов;
- металлоакриловые протезы – из-за риска раздражения мягких тканей;
- полностью керамические коронки – они слишком тяжелые для ослабленных десен.
ФОТО протезирования при пародонтите ДО и ПОСЛЕ




Итоговая цена на протезирование при пародонтите зависит не только от стоимости изготовления аппарата, но еще и от длительности предварительного лечения. Курс терапии сугубо индивидуален, и на затраты влияет, как престиж клиники, так и используемые препараты.
В целом, на 2018 год стоматологии Москвы и Санкт-Петербурга предлагают следующие расценки на протезирование:
- Установка протезов «под ключ» на имплантатах на обе челюсти – от 250000 рублей;
- Бюгельный протез – от 56000 рублей;
- Съемный акриловый протез – от 12000 рублей;
- Съемный нейлоновый протез – от 35000 рублей;
- Мостовидный протез – от 10000 рублей;
- Металлокерамическая коронка – от 7000 рублей за 1 зуб.
Отзывы
На форумах протезирование при пародонтите обсуждается не так активно, ввиду специфики заболевания. Однако если собрать популярные отзывы от пациентов стоматологических клиник воедино, то можно сделать следующие выводы:
Среднее время активного лечения и подготовки десен к установке протезов занимает около года. За это время главная задача – не допустить ухудшения и сохранить как можно больше живых зубов, уменьшая их расшатанность.
Удаление шатающихся зубов – крайняя мера, к которой прибегают далеко не все стоматологи. Гораздо гуманнее наложить шину – современные технологии позволяют поставить ее на несколько лет, при этом армированные элементы практически незаметны.
Для бюгельных протезов лучше соглашаться на кламмеры. Крючки, хоть и будут заметны при улыбке, обеспечивают более надежное крепление. К тому же выбор микрозамков повлечет за собой дополнительные траты – препарирование опорных зубов и установку коронок.
При подозрении на пародонтоз лучше не экономить и заказывать съемные протезы из нейлона. Они не так травмируют десны и сокращают риск развития атрофии челюстной ткани. Нагрузка на них регулируется деликатнее, что уменьшает проблемы при длительном ношении.
Любой протез, установленный при пародонтите, требует повышенного внимания и усиленной гигиены. По возможности, зубы лучше чистить не 2, а 3 раза в день, активно пользуясь зубными нитями, ополаскивателями и ирригатором.
Читайте также:

