Ошибки и осложнения при диагностике больных с окклюзионными нарушениями зубных рядов
Опубликовано: 27.04.2024
Лечение больных с полным отсутствием зубов съемными пластиночными протезами (без использования имплантатов) проводится по общепринятой в ортопедической стоматологии схеме.
На этапе диагностики возможны следующие ошибки:
40. ошибки в выборе метода фиксации съемного протеза полного зубного ряда;
41. не выявлено наличия тяжей, экзостозов, не диагностированы сложные клинические условия, как следствие - отсутствие подготовительного этапа протезирования;
42. не проведен или неправильно проведен анализ податливости и подвижности слизистой оболочки протезного ложа;
- психические нарушения (приводящие к возникновению необоснованных претензий и конфликтов; эпилепсия требует обучения специальным правилам пользования протезами);
- эндокринная патология (например: сахарный диабет сопровождается быстро прогрессирующей атрофией альвеолярной кости и, как следствие, ухудшением фиксации протеза);
- аллергические заболевания (могут приводить к непереносимости материала базиса и требуют его индивидуального подбора);
• отсутствует информированное согласие пациента на предложенный план лечения.
На этапах ортопедического лечения могут возникать тактические и технические ошибки, а также ошибки, связанные с нарушением этапности лечения.
Тактические и технические ошибки:
- ошибки в выборе метода получения функционального оттиска;
- снятие только анатомического оттиска без последующего изготовления индивидуальных ложек;
- ошибки в выборе оттискного материала;
- ошибки в выборе метода регистрации центрального соотношения челюстей;
- неправильное определение уровня протетической плоскости;
- ошибки при определении границ базиса протеза;
- отсутствие изоляции в области острых костных выступов;
- отсутствие изоляции или чрезмерная изоляция нёбного валика;
- удлиненный, укороченный или истонченный край протеза;
- повреждение гипсовой модели;
- деформация модели при прессовании пластмассового теста;
- ошибки при проверке конструкции протеза;
- неумение правильно оценить качество протезов;
- нечетко проведена беседа с пациентом о правилах пользования протезом, сроках контрольных осмотров.
Осложнения ортопедического лечения больных с полным отсутствием зубов:
1. Общего характера:
- аллергическая реакция на материалы;
- обострение патологии сердечно-сосудистой системы;
2. Местного характера:
- нарушение тактильной, температурной, вкусовой и т.д. чувствительности;
- нарушение саливации (обильное слюноотделение или сухость во рту).
3. Осложнения, возникающие в результате ошибок на клинических и технических этапах:
- дисфункция височно-нижнечелюстного сустава;
- стуки от соприкосновения искусственных зубов во время функции;
- эстетические нарушения (неправильно выбраны форма, цвет и размеры искусственных зубов; верхние зубы не видны при разговоре или сильно выступают из-под губы);
- нарушения окклюзионных контактов;
- снижение или завышение высоты нижнего отдела лица;
- плохая фиксация и стабилизация протезов;
- балансирование базиса протеза;
- декубитальные язвы, эрозии;
- образование «болтающегося» альвеолярного гребня;
При протезировании беззубых челюстей важно помнить, что изготовление протезов невозможно без применения индивидуальных ложек.
Следует указать, что если врач не владеет методикой припасовки индивидуальной ложки с применением проб Гербста в строгой последовательности, то не приходится ожидать достижения высокого эффекта не только фиксации, но и стабилизации протезов.
К ошибочным действиям врача относится и гравирование гипсовых моделей, особенно в зоне мягкого нёба по линии А. Даже если гравировка проводится не линейно, а по протяженности (в практике это именуют формой крыльев бабочки), то и это не обеспечивает надежного успеха, так как проводится без учета возможностей (степени податливости) тканей и, как правило, ведет к травме слизистой оболочки.
На следующем этапе определяют и фиксируют центральное соотношение челюстей. Этот этап состоит из определения и воссоздания на окклю-зионных валиках основных антропометрических ориентиров для построения искусственных зубных рядов. Во избежание ошибок необходимо строго придерживаться последовательности действий по созданию антропометрических ориентиров, являющихся отправными моментами для зубного техника.
14. Оценка качества и правильности изготовления восковых базисов с окклюзионными валиками.
15. Оформление рельефа вестибулярной поверхности и уровня протетической плоскости окклюзионного валика на верхнем базисе: создание ориентира уровня режущих краев передних зубов, определение направления длинной оси коронок зубов и уровня протетической плоскости.
16. Формирование протетической плоскости на всем протяжении окклюзионного валика на верхнем базисе.
17. Определение размеров нижнего отдела лица по произвольно избранным точкам при положении нижней челюсти в состоянии физиологического покоя и в центральной окклюзии.
18. Определение вертикального размера окклюзионного валика на нижней челюсти и создание протетической плоскости на всем его протяжении, оформление его вестибулярного рельефа в переднем отделе.
19. Проверка правильности размеров высоты нижнего отдела лица при положении нижней челюсти в центральном соотношении.
20. Фиксация центрального соотношения челюстей.
21. Проверка и коррекция соотношения окклюзионных валиков в переднем участке в соответствии с соотношением интеральвеолярных линий (соотношения вершин альвеолярных гребней).
22. Нанесение на окклюзионные валики остальных ориентиров (средней линии лица, линии клыков, линии улыбки).
• Проверка правильности фиксации центрального соотношения челюстей. Из-за неправильного определения уровня расположения верхних и нижних искусственных зубов, т.е. уровня протетической плоскости, протезы не удовлетворяют больных в эстетическом отношении. Ориентируясь по неправильно определенным ориентирам, зубной техник устанавливает более длинные верхние зубы и короткие нижние либо наоборот.

Для восстановления конфигурации лица врач должен в первую очередь оформить вестибулярную поверхность окклюзионного валика, руководствуясь овалом лица, положением и формой верхней губы. Важно учесть уменьшение выраженности носогубных складок и симметричность сегмента дуги в этом участке. Однако значительное отклонение края валика от вершины альвеолярного гребня вызывает необходимость расстановки искусственных зубов кпереди от этого ориентира, что в процессе пользования таким протезом ведет к развитию «болтающегося» альвеолярного гребня за счет ускоренной атрофии костной ткани.
Неправильное определение и нанесение на восковые валики средней линии лица ведет к нарушению не только симметричности расположения искусственных зубов правой и левой сторон, но также окклюзионных контактов и, как следствие - нарушение эстетических норм. Эта ошибка чаще всего обусловлена тем, что данный ориентир определяют не по средней линии лица, а по положению уздечки верхней губы. В ряде случаев уздечка верхней губы не совпадает с серединой лица.
Ошибки при фиксации центрального соотношения челюстей могут возникать вследствие плохой фиксации восковых базисов с окклюзионными валиками в полости рта. Кроме того, при введении в полость рта инородного тела больной часто не может уставить нижнюю челюсть в правильном положении.
Неправильной фиксации нижней челюсти способствует и чрезмерное давление руки врача на подбородок в момент смыкания челюстей из-за естественной рефлекторной реакции противодействия силе мышечной системы.
Ошибки, которые допускаются при определении и фиксации центрального соотношения челюстей, могут быть выявлены и устранены на этапе проверки конструкций протезов. Их можно разделить на 4 основные группы.
1. Фиксация нижней челюсти не в центральном, а в переднем или боковом (правом, левом) соотношении.
2. Фиксация центрального соотношения в момент смещения одного из восковых базисов.
3. Фиксация центрального соотношения с одновременным раздавливанием воскового базиса или окклюзионного валика.
4. Фиксация центрального соотношения при смещении в горизонтальной плоскости одного из восковых базисов.
В первой группе ошибок возможны два варианта. В момент фиксации центрального соотношения челюстей больной выдвигает нижнюю челюсть вперед или сдвигает ее в сторону, т.е. фиксируется одна из сагиттальных или боковых окклюзии. В первом случае передние зубы верхней челюсти значительно перекрывают зубы нижней челюсти, и между ними отсутствует окклюзионный контакт. Боковые же зубы смыкаются, но фиссурно-бугорковый контакт, как правило, отсутствует. Во втором случае на стороне, противоположной смещению, отмечается окклюзионный контакт, а на другой стороне зубы разобщены, и отрезки средней линии, проходящей между верхними и нижними центральными зубами, не совпадают. Для контроля следует переместить нижнюю челюсть в направлении предполагаемого смещения, что поведет к совпадению картины смыкания с характером контактов в артикуляторе. Исправление неточностей при определении центрального соотношения челюстей состоит в снятии искусственных зубов с нижнего воскового базиса, изготовлении нового окклюзионного валика и повторном определении центрального соотношения челюстей.
Во второй и третьей группе ошибок отсутствие плотного фиссурно-бугоркового окклюзионного контакта может быть следствием деформации базисов или их смещения во время фиксации центрального соотношения челюстей. При этом возможны различные виды смыкания зубов: смыкание боковых и разобщение передних зубов или, наоборот, появление щели между зубами только с одной стороны и бугорковый контакт - с другой и т.д.
В четвертой группе ошибок при наложении на беззубую челюсть базис может быть смещен в горизонтальной плоскости, а в отдельных участках приподниматься или опускаться. Характерно отсутствие плотного фиссурно-бугоркового контакта при движениях нижней челюсти.
Исправления при ненарушенной окклюзионной плоскости состоят в снятии всех зубов с базиса на нижней челюсти, изготовлении окклюзионного валика и повторной фиксации центрального соотношения. Во всех случаях, связанных со смещением базиса на верхней челюсти, необходимо повторное определение центрального соотношения челюстей с использованием новых восковых базисов, иногда жестких.
Устранение указанных ошибок возможно лишь на этапе проверки восковой композиции протеза и правильности постановки зубов. При выявлении ошибок, связанных со смещением челюсти или восковых базисов, необходимо удалить нижние боковые зубы, а иногда и клыки с воскового базиса, изготовить на эти участки восковые валики и повторно определить центральное соотношение с последующей перегипсовкой модели верхней челюсти в артикуляторе. Центральные и боковые резцы оставляют для контроля правильности фиксации центрального соотношения при повторном ее определении: если после повторного определения резцы находятся в окклюзии, установленной при проверке восковой композиции (линия центра не совпадает, открытый прикус и т.д.), то можно считать, что зафиксировано правильное соотношение. Если же после повторной фиксации резцы находятся в таком соотношении, как и в артикуляторе, то повторно допущена та же ошибка.
Описанные виды ошибок не отражаются на состоянии здоровья пациента и восстановлении функции жевания, если они исправлены вовремя. Наложение же протезов, искусственные зубные ряды которых неправильно восстанавливают окклюзионные контакты (в первую очередь - контакты в центральной окклюзии), является грубейшей врачебной ошибкой. Коррекция окклюзионных контактов, в результате которой могут произойти снижение высоты нижнего отдела лица и, как следствие, полное сошлифовывание жевательных бугорков, также недопустима. Не следует прибегать к коррекции окклюзии с помощью самотвердеющих пластмасс, так как в результате этого протез получается некачественным.
Изменение объема края протеза или нормализация его длины в тех случаях, когда ошибся зубной техник, необходимо проводить лабораторным путем.
Не подлежат фиксации и протезы, имеющие баланс. Следует признать несостоятельными рекомендации по устранению баланса методом перебазирования с помощью самотвердеющих пластмасс. Частичная или полная перебазировка протезов в полости рта с применением этих пластмасс вредна, так как, помимо ожога слизистой оболочки рта, может развиться сенсибилизация организма к пластмассам акриловой группы или их отдельным ингредиентам (в первую очередь к мономеру).
Самотвердеющие пластмассы категорически запрещается применять в тех случаях, когда больной страдает бронхиальной астмой. Осложнения, объединенные в общее понятие «непереносимость пластиночных протезов», могут быть как аллергической реакцией, так и реакцией на другие воздействия.
Вначале исключают фактор механической травмы, нарушения теплообмена тканей протезного ложа, химические повреждения слизистой оболочки мономером или аллергическую реакцию на него. С этой целью на внутреннюю и наружную поверхности базиса качественного по всем параметрам протеза химическим способом наносят тонкий слой серебра.
При повышенной чувствительности слизистой оболочки, помимо разгружающего метода получения оттиска, необходимо использовать двухслойный базис протеза (с мягким эластичным слоем базиса). Во всех этих случаях основным базисным материалом должна быть бесцветная, незамутненная акриловая пластмасса (для профилактики аллергических реакций). С этой же целью можно применить гальваническое покрытие базиса протеза из бесцветной пластмассы золотом или изготавливается цельнолитой базис (лучше из титанового или кобальтохромового сплава). Метод золочения базиса протеза из бесцветной пластмассы эффективен и при химическом раздражении (повреждении) слизистой оболочки остаточным мономером, выходящим из толщи базиса. Однако перед этим необходимо дифференцировать два вида осложнений - химическое повреждение и аллергическую реакцию.
В случаях аллергической реакции к акриловой базисной пластмассе возникает необходимость в замене базисного материала, что представляет собой известную проблему. В настоящий момент в России разработаны материалы и методики изготовления протезов из полиуретана, используется импортная методика прессования из полиамида. В редких случаях помогает применение неокрашенной бесцветной пластмассы. Некоторым больным в большей или меньшей степени приносит облегчение частичная замена пластмассового базиса металлом с применением фарфоровых зубов. При непереносимости в первую очередь предупреждают микротравму слизистой оболочки. Должны быть тщательно выверены окклюзия и артикуляция, устранены другие причины травмирования слизистой оболочки.
Только точная диагностика, целенаправленная методика снятия оттисков, выбор базисного материала и высококачественные материалы могут снять аллергические явления.
Плохое состояние гигиены полости рта, отсутствие контроля атрофии костной ткани под базисом протеза может свести на нет все успехи ортопедического лечения. При лечении больных с полным отсутствием зубов необходимо выполнение ряда мероприятий.
23. Проведение коррекции базиса протеза при наличии жалоб у пациента и выявлении зон острого воспаления в течение первых 1-3 ч пользования.
24. Тщательное обучение пациентов правилам пользования протезами, хранения и ухода за ними.
25. Контрольные осмотры 1 раз в полгода:
- для контроля правил пользования протезом;
- для контроля устойчивости протеза (при необходимости - лабораторное перебазирование);
- для контроля окклюзионных контактов искусственных зубных рядов и высоты нижнего отдела лица;
- при значительном истирании искусственных зубов и снижении высоты нижнего отдела лица - переделка протеза.
Ортодонтия – весьма важное направление в стоматологии. К ортодонтическому лечению необходимо подходить со всей серьёзностью. К сожалению, как и в любой другой области медицины, в ортодонтии специалисты совершают разнообразные ошибки: от незначительных до весьма серьёзных.
Об ошибках и осложнениях в ортодонтии, а также о нюансах данного направления стоматологии, поговорим врачом стоматологом-ортодонтом клиники «Вахней» с Вахней Светланой Николаевной.

32top: Как часто возникают проблемы при проведении различных ортодонтических работ?
Вахней С.: В процессе ортодонтического лечения могут возникать проблемы двух видов: побочные эффекты и осложнения, между которыми есть отличия. Побочные эффекты – это прогнозируемые и возникающие в той или иной степени у каждого пациента процессы. Осложнения – это постоянное необратимое состояние, возникшее незапланированно. Так, пациентам, желающим исправить прикус, нужно быть готовым к побочным эффектам в виде незначительной (около 1мм) резорбции корней зубов, рецессии – оголения корней (до 1 мм), нежелательным перемещениям зубов, которые до завершения лечения ортодонт исправит. К осложнениям ортодонтического лечения относятся:
- кариес, результат недостаточной индивидуальной гигиены полости рта, ответственность в большей степени лежит на пациенте
- резорбция корней выше средней степени, процесс необратим, лечения не существует
- пародонтопатия: рецессия десны более 2мм, убыль костной ткани, обострение пародонтита, для устранения или уменьшения степени, тяжести которых потребуется дополнительное незапланированное пародонтологическое вмешательство
- анкилоз зуба – гибель связки зуба, возникает при перегрузке и приводит к отсутствию возможности перемещения зуба
32top: Каковы противопоказания к ортодонтическому вмешательству?
Вахней С.: Противопоказаниями к ортдонтическому лечению являются:
- Относительные: возможности и опыт врача, социальные факторы, психологический статус пациента
- Абсолютные: отсутствие желания у пациента проводить лечение, неадекватная гигиена полости рта, кариесогенная ситуация в полости рта, заболевания пародонта в стадии обострения
32top: Начиная с какого возраста допустимо ортодонтическое вмешательство?
Вахней С.: Для детей первая консультация у ортодонта должна состояться в 6-7 лет, когда начинают меняться молочные зубы на постоянные. В случаях раннего удаления молочных зубов проводят детское протезирование. Другими словами, во временном прикусе ортодонтическое лечение не проводят. При тяжелых врожденных аномалиях проводят комплексное лечение в специализированных центрах, где детей наблюдают и лечат с самого рождения.
32top: К сожалению, ошибки могут появиться уже на первоначальном этапе – определении показаний к лечению. К чему они могут привести?
Вахней С.: Первый этап любого лечения – это диагностика и планирование. К огромному сожалению, в отечественной ортодонтии недостаточно серьезное отношение к диагностике и планированию ортодонтического лечения. Всю свою практическую деятельность занимаюсь просвещением пациентов, рассказываю насколько важно до начала лечения составить и обсудить грамотный план. Без цели невозможно найти пути, без понимания состояния зубочелюстной системы и согласованных с пациентом целей можно получить тяжелейшие осложнения. С точки зрения современной медицины считается, что пациент должен участвовать в планировании и процессе лечения, таким образом, брать часть ответственности на себя. Времена авторитарной медицины прошли, когда все решал врач. Обязательным комплексом диагностических данных является: клинический осмотр, сбор анамнеза и пожеланий пациента, ортопантомограмма, телерентгенограмма головы в боковой проекции с проведением цефалометрического анализа, анализ контрольно-диагностических моделей, качественные фото лица и зубов. Например, врач не может принять решение об удалении зуба, то есть органа, “на глазок”, для этого должны быть веские основания. Таким образом, показания к лечению у каждого пациента определяются только после диагностики.
32top: Какие факторы влияют на возможные ошибки в работе ортодонта? Имеет ли значение квалификация врача, или же любой специалист может допустить серьёзную погрешность?
Вахней С.: Мы, врачи, - не боги. И, как любой человек, имеем право на ошибку. Уровень профессионализма врача заключается не только в том, сколько он знает и умеет, но и как он умеет выйти из сложной, непредсказуемой ситуации. А также, насколько для этих целей врач умеет пользоваться научной литературой. Сегодня в ортодонтию ввели так называемое “пятое измерение”, проще говоря – индивидуальный ответ организма. Даже при условии, что врач делает все правильно, может возникнуть особенная ситуация.
Пример 1. У моей одной пациентки была констатирована ситуация, когда зубы практически не перемещались. И такое бывает. В литературе описаны несколько случаев пациентов, у которых зубы не способны к перемещению, я лично знакома с автором работ Сильвиа Фразиером Бауэром. Обусловлено это наличием определенного гена, что можно выяснить, только по результатам генетического анализа и только в лаборатории Университета Северной Каролины. Пациентке я объяснила, что, скорее всего, у нее такая генетическая “особенность”, предоставила научные труды в оригинале, обсудили и приняли решение прервать лечение по обоюдному согласию. Остались в очень хороших отношениях.
Пример 2. Иногда я не могу предусмотреть все факторы (исчисляются миллиардами), которые могут повлиять на длительный процесс ортолечения. У некоторых пациентов может не потребоваться использование дополнительных приспособлений, например, ортоимплантатов, которые были запланированы. Так, организм может компенсировать некоторые перемещения зубов, план лечения редуцируется в пользу пациента. Итог: план лечения в процессе может быть изменен, это бывает крайне редко, как в сторону увеличения объема вмешательств, так и уменьшения. Но, чтобы решить сложную непрогнозируемую задачу, выйти из сложной ситуации, врач должен ОЧЕНЬ-ОЧЕНЬ много знать.
Начинающим врачам рекомендую первые несколько лет практики проводить лечение только у пациентов с легкой-средней степенью сложности. Для тяжелых, супертяжелых, сочетанных и междисциплинарных случаев лучше искать врача с опытом/стажем.
32top: Какие ошибки возникают на различных этапах ортодонтического лечения?
- О диагностике и планировании было сказано выше
- При гиподиагностике может быть назначено удаление зубов не по показаниям. К сожалению, распространена практика, когда ортодонт принимает решение об удалении зубов для исправления прикуса “на глаз”
- Во время ортдонтического лечения врач обязан контролировать уровень гигиены полости рта. Пациент обязан качественно чистить зубы после каждого приема пищи и проводить профессиональную гигиену полости рта не реже 1 раза в 3 месяца. Это позволяет избежать развития кариеса и воспалительных заболеваний пародонта. Ответственность за развитие кариеса несет врач, который имеет полномочия отказаться или прервать лечение в том случае, если пациент не соблюдает рекомендаций по уходу за зубами, так как низкая, неудовлетворительная индивидуальная гигиена полости рта является абсолютным противопоказанием к проведению ортодонтического лечения
- Завершающий этап лечения прикуса – ретенционный, или период стабилизации положения зубов. Для гарантированного стабильного результата необходима фиксация несъемного ретейнера использование его без ограничения по времени. Зубы у каждого человека перемещаются всю жизнь, не зависимо от того, проводилось лечение прикуса, или нет. Поэтому носить ретейнер необходимо ровно столько, сколько пациент хочет иметь красивую улыбку
32top: Можно ли свести вероятность ошибки на различных этапах ортодонтического лечения к минимуму? Каким образом?
Вахней С.: Со стороны врача уменьшить количество ошибок можно соблюдением протокола лечения и постоянным повышением профессиональных знаний. Осталось множество устаревших методик, которые безосновательно используются и поныне, хотя научные данные опровергли их состоятельность. Пример: ранее лечение прикуса, а у детей уже считается не только не полезным, но даже может навредить. Современная парадигма: минимальные показания для использования съемных аппаратов в сменном прикусе. Другими словами, у детей проводят ортолечение только при тяжелой патологии или по психосоциальным показаниям, например, когда ребенка дразнят из-за “кривых” зубов. Со стороны пациента уменьшить процент осложнений можно – строго выполнять рекомендации врача. Так как ортодонтическое лечение - длительный процесс, пациенту необходимо обращаться к ортодонту при любой нестандартной/форс-мажорной ситуации: отклеился брекет, сломался аппарат. В таких ситуациях, процесс лечения не останавливается, но может стать неуправляемым, и зубы переместится в нежелательном направлении. Существует закономерность: поломка аппарата добавляется примерно 1 месяц к запланированной продолжительности ортолечения.
32top: Чем грозит неправильно составленный план лечения?
Вахней С.: Неграмотно составленный или отсутствие плана лечения может привести
- к значительному увеличению срока лечения, и как следствие
- к выраженной/тяжелой степени резорбции корней зубов
- к появлению/усугублению пародонтопатий (рассасывание костной ткани, десневые и костные рецесии)
- к снижению уровня доверия пациента к врачу, что может привести к конфликтной ситуации или другим коммуникативным проблемам
32top: Предусмотрен ли возврат денег, если после проведения лечения была выявлена ошибка ортодонта?
Вахней С.: Думаю, что тот вопрос нужно адресовать другим специалистам, компетентным в области юриспруденции.
32top: Могут ли ошибки быть неявными и никак не сказаться в дальнейшем на качестве жизни пациента?
Вахней С.: Действительно, ошибки могут неявными. Это происходит в тех случаях, когда пациент и, к сожалению, врач, не владеет полной информацией о параметрах эстетики улыбки и, соответственно, не понимает, как должна выглядеть КРАСИВАЯ улыбка. Достаточно часто можно увидеть улыбку на лице человека, которая выдает искусственное происхождение. В такой ситуации, когда остаются нарушения эстетического характера, не идеальное/недовыровненное положение зубов на здоровье и функцию зубочелюстной системы не влияют.

Рубрика: Медицина
Дата публикации: 06.09.2013 2013-09-06
Статья просмотрена: 5670 раз
Библиографическое описание:
Лысейко, Н. В. Методы диагностики нарушений оклюзионных контатов зубов (обзор литературы) / Н. В. Лысейко. — Текст : непосредственный // Молодой ученый. — 2013. — № 9 (56). — С. 87-91. — URL: https://moluch.ru/archive/56/7671/ (дата обращения: 04.04.2021).
В статье представлен краткий обзор литературы отечественных и зарубежных авторов, касающийся вопросов диагностики нарушений окклюзионных контактов между зубными рядами. Известно, что нарушения окклюзионных взаимоотношений играют важную роль в патогенезе многих стоматологических заболеваний, поэтому качественная диагностика и своевременное устранение окклюзионной травмы благоприятно влияют на процесс лечения.
Ключевые слова: диагностика, нарушения окклюзионных контактов, профилактика.
Актуальность исследования. Качественная диагностика окклюзии является одной из основных задач в современной стоматологии. Довольно часто неудовлетворительное качество проведенного лечения связано со сложной диагностикой нарушений окклюзии, а именно, использование устаревших методов для выявления нарушений окклюзионных соотношений. Именно исследования новейших методов диагностики расстройств окклюзии является актуальной задачей современной стоматологии.
Цель исследования. Проанализироватьиобобщить данные источников литературы отечественных и зарубежных авторов относительно современных методов исследования нарушений окклюзии зубов.
Результаты исследования. Проблема выравнивания окклюзионных поверхностей зубов известна с давних времен. Еще в 1797 году Плен (Plenk JJ) отметил, что в прошлом было известно о коррекции окклюзии.
Проблема окклюзии является одной из основных в современной стоматологии и не имеет свойственного другим направлениям науки, волнообразного проявления интереса со стороны ученых. К сожалению, наиболее существенные окклюзионные проблемы проявляются только через 3–5 лет после проведенного протезирования, и почти никогда не связываются с ним. Таким образом, такие нарушения пытаются лечить как проявление самостоятельного заболевания, что приводит только к ухудшению ситуации. [1, 2, 10]
Одним из самых распространенных методов окклюзионной диагностики является метод окклюдографии с его качественной и количественной характеристикой при использовании различных способов анализа: визуальный, квазипланиметрический, метод флуорисценции окклюзионных пластин, фотоокклюзия с последующим визуальным контролем в поляризованном свете, контактное перенесение окклюдограммы с миллиметровой сеткой на фотобумагу [4].
Парм, еще в 1960 году, предлагал проверять смыкания фронтальных зубов при их медленном контактировании к появлению множественных контактов. В норме, при интактном пародонте первыми в контакт вступают центральные резцы, затем боковые, а за ними — клыки. Правильная последовательность смыкания фронтальных зубов проверяется с помощью бумажных лент. Их накладывают между антагонистами, и при смыкании зубов они смыкаются в такой последовательности. При патологических окклюзиях такая последовательность смыкания зубов нарушается.
Достаточно сложную технологию изучения и коррекции окклюзионных взаимоотношений предложил автор Тельчаров Д. И. [7]. Для выявления участков преждевременных контактов он рекомендует использовать бумажные ленты длиной около 5 см, половина которых пропитана краской. Окрашенная часть ленты размещается между резцами и клыками. Далее просим пациента сомкнуть зубы в положении центральной окклюзии, и проверяем, последовательность контактирования резцов и клыков, получая при этом окрашенные места контактов. По интенсивности окраски судят о наличии супраконтактов.
Возможно пальпаторно определять смещение зубов под действием давления зубов-антагонистов: на вестибулярную поверхность зубов накладывают подушечки указательного и среднего пальцев. Просим пациента сомкнуть зубы. Те зубы, которые преждевременно вступают в контакт с антагонистами, смещаются вестибулярно раньше других, это чувствуется в виде толчков [3,4].
В. С. Голубева (1968), определяла функционально перегруженные зубы, с помощью копировального бумаги, которую сгибала в два слоя, окрашивающими поверхностями к окклюзионным поверхностям зубов. Сначала изучается характер смыкания резцов в протрузии: окклюзионную бумагу помещала между передними зубами, пациент из положения центральной окклюзии медленно смещал зубы в положение передней окклюзии, к сопоставлению резцов стык-в-стык. При этом, на небных поверхностях верхних резцов и губных поверхностях нижних в участках наибольшего трения будет интенсивное окрашивание контактов. Участки с наиболее интенсивным закрашиванием сошлифовывают. Процедуру проводят до тех пор, пока не будет достигнуто равномерного одновременного множественного контакта между резцами и клыками в передней окклюзии. Далее проводят выявление и коррекцию преждевременных контактов в центральной и боковых окклюзиях. М. Фуш (1960) перед наложением копировального бумаги подогревал его. Это позволяло пропечатываться наиболее густым слоям краски. По мнению В. С. Голубевой, коррекция окклюзионной поверхности зубных рядов должна проводиться в течение 2–4 месяцев: при каждом посещении врач постепенно сошлифовывает твердые ткани зуба. Другие авторы рекомендуют проводить пришлифовывание в 3–4 посещения пациента, нанося фтористый лак после каждого посещения [8].
Парм (1960) описывает методику получения окклюдограммы с помощью пластинок воска. Для выявления супраконтактов и контроля качества пришлифовывания окклюзионных соотношений зубов-антагонистов Спирги (Spirgi) предложил аппарат для фиксации восковой пластинки. С помощью этого аппарата восковая пластинка вводится в полость рта пациента и позволяет получать окклюдограммы без деформации.
Новые возможности изучения состояния окклюзии появились с использованием денситометров — приборов для исследования плотности плоских объектов в проходящем или отраженном свете [9]. Для регистрации и исследования окклюзионных контактов используют окклюдограммы, изготовленные по следующей методике: в проволочной рамке, по форме и размеру зубных дуг размещают зуботехнический воск, толщиной 2мм, светопроницаемость которого доводят до нулевого уровня. Разогретую заготовку вводят в полость рта пациента и просят сомкнуть зубы в положении центральной окклюзии. После охлаждения, из полученной окклюдограммы делают фотографии в масштабе 1:1.
Полный анализ окклюдограммы удается провести на сканирующем денситометре «Chromoscan-3" (Великобритания), который позволяет получать не только графическое изображение регистратов, но и площадь, и плотность окклюзионных контактов, интегрировать эти величины. Это дает возможность провести сравнительный анализ общей плотности окклюзионных контактов до и после ортопедического или ортодонтического лечения, определять показатель средней величины их прироста, сравнивать площадь контактов до и после протезирования. По мнению авторов, при определении доминирующей стороны жевания эта методика дает объективную информацию, позволяющую с помощью клинических проб достоверно определить тип жевания и вносить соответствующие коррективы при протезировании. Несмотря, на такое количество методов коррекции окклюзионных соотношений, хочется отметить мнение некоторых специалистов, что в норме сила жевательных мышц меньше силы опорной функции кости, то есть силы фиксации зуба, и коррекцию окклюзии проводить не нужно [10].
Практически все существующие до сих пор методы коррекции окклюзии базируются на субъективных ощущениях пациента «комфортно ли смыкать зубы». Однако ощущения пациента не должны быть основным ориентиром при проведении окклюзионных коррекций. Необходимо учитывать и исследовать такие факторы, как сила контакта, процентное соотношение контактов, время контактирования, суммарный вектор нагрузок, равнодействующая окклюзионных сил, вообще все то, что в современной литературе принято называть компонентами баланса окклюзии [8].
Значительный интерес клиницистов и ученых привлекает возможность применения высокоточных измерительных приборов. Известны работы по исследованию окклюзионных давлений в зубочелюстной системе с применением пьезоэлектрических кристаллов, сенсорных пленок, тензодатчиков и т. д. [5, 13, 16, 17].
Благодаря развитию компьютерных методов диагностики появилась возможность мониторинга в режиме реального времени всех компонентов исследованной и воспроизводимой окклюзии. Среди наиболее современных систем диагностики окклюзионных взаимоотношений зубных рядов, которые могут быть использованы в клинике является аппаратно программный комплекс «T-Scan III» и измерительные пленки Fuji Prescale [13, 16].
В 1987 году впервые разработан специальный датчик по форме зубной дуги и на основе этого датчика был создан аппарат «T-Scan». В настоящее время доступна третья версия комплекса — «T-Scan III», которая позволяет определять последовательность, синхронность, площадь и силу каждого контакта. Данный комплекс может измерять силу с учетом времени, что необходимо для анализа динамической окклюзии непосредственно в полости рта пациента (рис.1). Этот метод является более точным и информативным, в отличие от анализа окклюзии на моделях челюстей в артикуляторе [6].
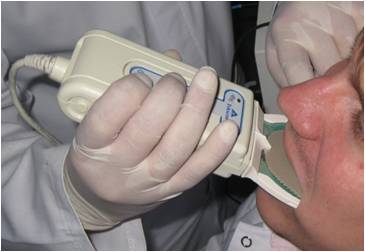
Рис. 1. Исследование окклюзионных контактов зубов, возникающие при смыкании с помощью устройства T-Scan III
Технология T-Scan III применяется на всех этапах лечения зубов, связанных с диагностикой и коррекцией окклюзии, и является единственным количественным методом анализа окклюзии, что применяется на практике [16]. Сравнение контактов проводится в центральном соотношении, максимальном межбугорковом положении, а также при протрузии, правой и левой латеротрузиях. Также хочется отметить возможность отображения аналитических данных, таких как «Центр силы» и «Центра траектории силы», что позволяет всесторонне оценивать общий баланс окклюзии, который является основным для планирования и контроля лечебного процесса [13,15,18].
Также хочется обратить внимание на исследования окклюзионных взаимоотношений с помощью измерительных пленок Fuji Prescale [13,15]. Данный метод основан на анализе интенсивности окраски отпечатков, полученных при смыкании зубов.
Принцип метода следующий. Пленка Fuji Prescale содержит микрокапсулы с красителем, которые под действием жевательного давления разрушаются, что в свою очередь, приводит к образованию устойчивой красной окраски в месте контакта (Рис.2). Интенсивность окраски меняется в диапазоне от бледно-розового до ярко-красного и пропорциональна силе контакта. Для точного определения силы необходимо сравнивать интенсивность окраски с калибровочным шаблоном, учитывающим температуру и влажность, которые должны соответствовать условиям проведения опыта.

Рис. 2. Отпечаток контактной поверхности зубов, полученный с помощью измерительных пленок в состоянии боковой окклюзии
Для исследования используют пленку типа МS, работающей в диапазоне 10–50МПа. Отпечатки, полученные на измерительной пленке, оцифровываются с помощью сканера с разрешением 300 точек на дюйм. Полученное изображение переносится в компьютерную программу, которая позволяет производить обработку изображений окклюзионных контактов, зарегистрированных in vivo, согласно известному диапазону градиента давлений. В результате получают данные, что допускают рассчитать силу прикуса путем интегрирования.
Выводы. Сразвитием компьютерных систем исследований и диагностики значительно расширились возможности диагностического процесса, профилактики и лечения нарушений межокклюзионных взаимоотношений. В свою очередь, это благоприятно влияет на исход лечения, в значительной мере повышается эффективность лечения, резко снижается количество осложнений вызванных нарушениями окклюзии.
1. Балин В. Н., Иорданишвили А. К. Вторичные деформации жевательного аппарата и методы их ортопедического лечения: Лекция. — СПб: МЗ и МП РФ, 1994. — 16 с.
2. Балин В. Н., Иорданишвили А. К., Ковалевский А. М. Практическая периодонтология. — СПб: Питер Пресс, 1995. — 272 с.
3. Лебеденко И. Ю., Ибрагимов Т. И., Ряховский А. Н. Функциональные и аппаратурные методы исследования в ортопедической стоматологии. –Москва:Медицинское информационное агенство, -2003. -127с.
4. Лебеденко И. Ю., Арутюнов С. Д., Антоник М. М., Ступников А. А. –Клинические методы диагностики функциональных нарушений зубочелюстной системы. – Москва: Медпресс-информ, 2006. -105с.
5. Матрос-Таранец И. Н. Биомеханические исследования в экспериментальной стоматологии/ Матрос-Таранец И. Н.- Донецк 1998.-122 с.
6. Сейфоллахі М. Підготовка бічних зубів під суцільнокерамічні вкладки / М.Сейфоллахі // Новини стоматології. — Львів:2008. — № 2. — С. 78–87.
7. Тельчаров Д.І., Нормализация окклюзии, ортодонтическое и ортопедическое лечение заболеваний пародонта, 2000, -С.324.
8. Хватова В. А. Гнатологические принципы в диагностике и лечении патологии зубочелюстной системы. Новое в стоматологии. 2001. № 1. С. 96
9. Хихинашвили Л. И. Новый способ оценки состояния окклюзионных контактовметодом сканирующей денситометрии окклюзограмм. Новые методы диагностики и результаты их внедрения в стоматологическую практику. 1991, С. 207–208
10. Шварц Д. А. Биомеханика и окклюзия в ортопедической стоматологии. Зубоврачебный вестник. 1992. № 1. С 11–13.
11. Шварц Д. А. Значение окклюзии при протезировании зубов. Стоматология. 1994. Т.72. № 2. С. 76–80.
12. Шептелич И. М., Бырса Г. Г. Роль избирательной пришлифовки зубов в комплексном лечении пародонтита // Сб. “Вопросы стоматологии”. — Кишинев, 1989. — С. 64–65.
13. Bachus KN, DeMarco AL, Judd KT, Horwitz DS, Brodke D. S. Measuring contact area, force, and pressure for bioengineering applications: using Fuji Film and TekScan systems. Med Eng Phys. 2006; 28(5):483–8.
14. Bachus KN, DeMarco AL, Judd KT, Horwitz DS, Brodke D. S. Measuring contact area, force, and pressure for bioengineering applications: using Fuji Film and TekScan systems. Med Eng Phys. 2006; 28(5):483–8.
15. Bates J. F., Stafford G. D., Harrison A. Masticatory function — a review of the literature. 2. Speed of Movement of the Mandible. Rate of chewing and forces developed in chewing. J. Oral Rehabil., 1975 Vol.2, P.349- 361
16. Koos B, Godt A, Schille C, Göz G Precision of an instrumentation-based method of analyzing occlusion and its resulting distribution of forces in the dental arch J Orofac Orthop. 2010 Nov;71(6):403–10. Epub 2010 Nov 17. English, German.
17. Koos B, Godt A, Schille C, Göz G. Precision of an instrumentation-based method of analyzing occlusion and its resulting distribution of forces in the dental arch. J Orofac Orthop. 2010;71(6):403–10.
18. Mizui M Quantitative analysis of occlusal balance in intercuspal position using the T-Scan system / Mizui M., Nabeshima F., Tosa J., Tanaka M., Kawazoe T. // Int J Prosthodont 1994. — No7. — Р. 62–71.

CC BY
Аннотация научной статьи по компьютерным и информационным наукам, автор научной работы — Янушевич О.О., Арутюнов С.Д., Антоник М.М.
Традиционные методы инструментальной диагностики нарушений окклюзии и дисфункции височно-нижнечелюстного суставадостаточно трудоемки и сложны для выполнения. Необходима очень высокая квалификация специалистов способных провести такую диагностику. В этой связи существующие и постоянно развивающиеся цифровые технологии позволяют не только создавать различные съемные и несъемные ортопедические и ортодонтические конструкции, но также провести высокоточное и более простое обследование окклюзии с учетом биомеханики височно-нижнечелюстного сустава и эстетики лица пациента.
Похожие темы научных работ по компьютерным и информационным наукам , автор научной работы — Янушевич О.О., Арутюнов С.Д., Антоник М.М.
Modemmethodsofcomputerdiagnosticsdentalocclusionand TMJ, craniomandibular system and facial aesthetics
To date, the traditional methods of instrumental diagnosis of occlusion and TMJ quite time consuming and difficult to perform.Requires a very high qualification of experts capable of conducting such a diagnosis. In this regard, the existing and evolving digital technologycan not only producevarious removable and nonremovableorthodonticand orthopedicdesign, but also allow for a precise and easier to perform, diagnoseocclusion of dentition with the biomechanicsof the temporomandibular joint and the aesthetics of the patient's face.
Текст научной работы на тему «Современные методы компьютерной диагностики нарушений окклюзии и функции височно-нижнечелюстного сустава»
Кроме того, в качестве дополнительных критериев используется оценка процесса и последовательности этапов ортодонтического лечения, уровень осложнений и побочного действия проводимого лечения, а также определение врачебных ошибок и неточностей. Помимо этого, основная часть дополнительных критериев включает в себя такие важные модули, как оценка результатов лечения по мнениям больного, лечащего врача, врача-эксперта.
В ситуациях, когда основного перечня дополнительных критериев оказывается недостаточно для полного представления о качестве помощи, используется критерий «оценка объективного состояния пациента». При этом дается характеристика внешнего вида пациента, окклюзионных взаимоотношений, положения отдельных зубов.
Описанная система являлась идеологической основой созданной нами компьютерной автоматизированной программы оценки качества ортодонтического лечения «ЭСТЕ». Использование ее в электронной форме значительно сокращает время проведения экспертизы.
1. Бекирова Ф.М.,ЛарькинаЕ.А.,ГянджалиН.Т. Ошибки и осложнения при ортодонтическом лечении// Бюллетень мед.интернет-конф. — 2013. — Т. 3. — №9.-С. 1077.
2. Кулаков А.А., Шестаков В. Т.Организация системы «Экспертиза качества стоматологической помощи населению России». - М., 2008. - 519 с.
3. ПерсинЛ.С. Ортодонтия. Современные методы диагностики зубочелюстно-лицевых аномалий:рук-во для врачей. - М.: ИЗПЦ Информкнига, 2007. - 248 с.
4. Трезубов В.В., Михайлов С.М.Система оценки качества ортопедической стоматологической помощи// Стоматология. - 2012. - № 6. - С. 69-71
5. Трезубов В. Н., Щербаков А. С.,Фадеев Р. А. Ортодонтия. - М.: Мед.книга; Н.Новгород: НГМА, 2000. - 148 с.
6. Хорошилкина Ф.Я. Ортодонтия. Дефекты зубов, зубных рядов, аномалии прикуса, морфофункциональные нарушения в челюстно-лицевой области и их комплексное лечение. — М.: Мед.информ.аг-во, 2006. — 544 с.
7. Чавпецов В. Ф.Основы экспертизы качества медицинской помощи и автоматизированная технология его оцен-ки:метод.пособие.Ч. 1 / В. Ф. Чавпецов, С. М. Михайлов, М. А. Карачевцева, П. В. Гуринов. — 16-а eja., i абабаа. -N1 а., 2008, - 47 й.
8. Remarks on drawing up a community health orthodontic assistance protocol/ S. R. Hebling, A. C. Pereira, E. Hebling // Cien. Saude Colet. - 2007. - №12 (4). - Р. 1067-1078.
О. Б. Спицына, В. Н.Трезубов, В. В. Трезубов
Система экспертной оценки качества ортодонтического лечения пациентов с зубочелюстными аномалиями
Представлены результаты разработки системы оценки качества ортодонтического лечения пациентов с различными формами зубочелюстно-лицевых аномалий, состоящего из 3 частей: основной части, дополнительной, а также из вспомогательного раздела, позволяющих проводить всеобъемлющую автоматизированную оценку качества орто-донтической стоматологической помощи.
Ключевые слова: оценка качества медицинской помощи, ортодонтическое лечение.
O. B. Spitsyna, V. N. Trezubov, V. V. Trezubov
The system of expert evaluation of the quality of orthodontic treatment of patientswithdento-alveolar anomalies
The article resents the results of developing a system of assessing the quality of orthodontic treatment of patients with various forms of dento-alveolar and facial anomalies, consisting of 3 parts: main and supplementary parts, and auxiliary section, allowing for conduct of comprehensive automated quality assessment of orthodontic dental care.
Keywords: assessment of quality of care, orthodontic treatment.
© О. О. Янушевич, С. Д. Арутюнов, М. М. Антоник, 2015 г. УДК [616.724-07] : 687.016
О. О. Янушевич, С. Д. Арутюнов, М. М. Антоник
СОВРЕМЕННЫЕ МЕТОДЫ КОМПЬЮТЕРНОЙ ДИАГНОСТИКИ НАРУШЕНИЙ ОККЛЮЗИИ И ФУНКЦИИ ВИСОЧНО-НИЖНЕ-ЧЕЛЮСТНОГО СУСТАВА
Московский медико-стоматологический университет имени А. И. Евдокимова
В своей повседневной практике врачам-стоматологам необходимо провести оценку смыкания
зубных рядов у пациента в полости рта. Однако визуальный осмотр позволяет обследовать только соотношения зубов с вестибулярной поверхности при их смыкании, а также при различных движениях нижней челюсти. Используяспециальную артикуляционную фольгу либо бумагу,можно получить окклюзионные отпечатки статических и динамических окклюзионных контактов зубов. Оценить смыкание зубов сязычной поверхности возможно только на гипсовых моделях челюстей, установленных в артикуляторе [5, 7, 9].
Особый интерес представляет изучение окклюзии и артикуляции в индивидуально настроенно-мартикуляторес использованием разборных гипсовых моделей[4].Многие отечественные и зарубежные исследователи указывали на необходимость и важность применения артикуляторов при диагно-
УЧЕНЫЕ ЗАПИСКИ СПбГМУ ИМ. АКАД. И. П. ПАВЛОВА • ТОМ XXII • N02 • 2015
стике окклюзионных нарушений, дисфункций ВНЧС и жевательных мышц [2, 3, 5, 8, 9]. Необходимо отметить, что установка гипсовых моделей в ар-тикулятор вположении центрального соотношения (в отличие от положения принужденного смыкания зубов) позволяет диагностировать принужденное (в обход окклюзионного препятствия) смещение нижней челюсти пациента и провести адекватное стоматологическое лечение с созданием должной-центральной окклюзии [6].
Клиническое использование только артикуляционной фольги (бумаги) зачастую недостаточно для того, чтобы провести адекватную диагностику и точную коррекцию окклюзии зубов. Однако развитие компьютерных технологийпозволяет проводить клинический мониторинг окклюзии не только с помощью артикуляционной бумаги или фольги, но и с применением аппаратурных методов. Полноту обследования можно осуществлять с помощью аппарата T-Scan (фирмаГЖ5САЛТ, США), который позволяет получить данные о плотностиокклюзи-онныхконтактов и последовательности их появления, а также определить компоненты баланса окклюзии, такие как, вектор направления силы и рав-нодействующаяокклюзионных сил [4].
Сегодня востребованной является компьютерная диагностика окклюзионных нарушений не только в полости рта, но и на сканированных гипсовых моделях челюстейв виртуальном артикуля-торе. Например, программное обеспечение итальянской фирмы ZIRKONZAHN, изначальносоз-данное для моделирования и получения высокоточных зубных протезов, оказалось весьма эффективным для проведенияполной виртуальной диагностики зубочелюстной системы. В программное обеспечение ZIRKONZAHNвозможно перенестине только цифровое сканирование ранее полученных гипсовых моделей, но также и результаты внутри-ротовогосканированиякамерой TRIOS (фирмы 3SHAPE).
При углубленнойкомпьютерной диагностике и проверке планирования на объемных моделях с учетом эстетики лица проводится виртуальное наложение анализированных боковых телерентгенограмм головы, цифровой маски лица и двухмерных фотографий лица и зубов в различных проекциях. Такуюдиагностику можно проводить в процессе выполнения виртуального моделирования на диагностических виртуальных моделях (аналог воскового моделирования в программе «ZIRKONZAHN»), а также при проведении виртуального перемещения зубов при планировании ортодонтического лечения (например, в программе «AVANTIS3D»). Для точного переноса результатов виртуального планирования исправление окклюзии (ортопедические аппараты) на зубные рядыважно, чтобы совпадали пространственные
координатыв полости рта и программном отображении (вреальном и виртуальном артикуляторе).
Диагностику нарушений окклюзии и артикуля-циизубных рядов в полном объемеможно провести компьютерной программой «ZIRKONZAHN» с помощью виртуального артикулятора, позволяющего достаточно точно воспроизводить индивидуальные движения нижней челюсти пациента. Вирту-альныйартикулятор программируется по данным, полученным при проведении электронной аксиог-рафии. Необходимо отметить возможность точного совмещения виртуальных моделей челюстейв центральной окклюзии, полученныхпри внутриро-товом сканировании.
В этом случае совмещение моделей происходит дополнительным внутриротовымсканированием вестибулярной поверхности зубов при их плотном смыкании, когда между зубными рядами нет регистрационных материалов,и пациент может контролировать процесс смыкания зубов. Кроме того, существует возможность проверки артикуляции на виртуальной разборной модели нижней челюсти, по аналогии с диагностикой в индивидуальномар-тикуляторе. Наряду с этим, важны удобства хранения полученной информации по каждому пациенту в виртуальной библиотеке.
При наличии в полости рта у пациента ортодон-тической несъемной аппаратуры на зубах, значительно облегчается диагностикапри внутриротовом сканировании зубных рядов. Так как при снятии оттисков и получении гипсовых моделей приходится изолировать брекетыи нередко снимать ортодон-тическую дугу.
Во время проведения виртуальной диагностики-возможно совместить не только данныеинтрао-рального сканирования зубных рядов и гипсовых моделей, но также соединитьсканы моделей, например, полученных до лечения.
Таким образом, существующиецифровыетехно-логиипозволяют не только создавать различные съемные и несъемные ортопедические конструкции, но также дают возможность провести высоко-точнуюдиагностику нарушений окклюзий с учетом биомеханики височно-нижнечелюстногосустава и эстетикой лица пациента.
1. Антоник М. М.Анализ статической и динамической окклюзии зубных рядов на диагностических моделях / М. М. Антоник,И. Ю. Лебеденко,С. Д. Арутюнов,Ю. А. Калинин // Росс.стоматолог. журн. — 2011. — № 1. — С. 4 — 6.
2. Брагин Е.А. Современные методы диагностики, прогнозирования и лечения нарушений смыкания зубных рядов: учеб.-метод пособие / Ставрополь, 2006. — 162 с.
3. Долгалев А.А. Комплексная диагностика окклюзионных нарушений зубных рядов у пациентов с патологией височно-нижнечелюстного сустава // Вестн. новых мед.-технологий. - 2008. - Т. 15. - № 2. - С. 226-228.
4. Лебеденко И.Ю., Арутюнов С.Д., Антоник М.М. Инструментальная функциональная диагностика зубочелю-стной системы: учеб.пособие. — М.: МЕДпресс-информ, 2010. - 80 с.: ил.
5. Хватова В.А. Гнатологические принципы в диагностике и лечении патологии зубочелюстной системы // Новое в стоматол. — 2001. — №1. — Спец. вып. — 96 с.
6. Хватова В.А. Проблемы «Клинической гнатологии» // Маэстро стоматол. — 2002. — №8. — С.8—10.
7. Bumann A., Lotzmann U. TMJ disorders and orofacieal pain. The Role of Dentistry in a Multidisciplinary Diagnostic Approach. — Stuttgart: Thieme, 2002. — 360 p.
8. Kerstein R.B. Computerized occlusal analysis technology and CEREC case finishing//Int. J.Comput. Dent. — 2008. — № 11(1). — Р. 51—63.
9. Slavicec R. The Masticatory Organ: Functions and Dysfunctions. — Klosterneuburg: Gamma Med.-viss.— Fortbildung-AG, 2008. —544 р.
О. О. Янушевич, С. Д Арутюнов, М. М. Антоник
Современные методы компьютерной диагностики нарушений окклюзии и функции височно-нижнечелюстного сустава
Традиционные методы инструментальной диагностики нарушений окклюзии и дисфункции височно-нижнечелю-стного суставадостаточно трудоемки и сложны для выпол-
нения. Необходима очень высокая квалификация специалистов способных провести такую диагностику. В этой связи существующие и постоянно развивающиеся цифровые технологии позволяют не только создавать различные съемные и несъемные ортопедические и ортодонтические конструкции, но также провести высокоточное и более простое обследование окклюзии с учетом биомеханики височ-но-нижнечелюстного сустава и эстетики лица пациента.
Ключевые слова: окклюзия, внутриротовое сканирование, трехмерные модели челюстей, виртуальныйартикуля-тор, восковое моделирование, эстетика лица.
O. O. Yanushevich, S. D. Arutyunov, M. M. Antonik
Modernmethodsofcomputerdiagnosticsdentalocclusionand TMJ, craniomandibular system and facial aesthetics
To date, the traditional methods of instrumental diagnosis of occlusion and TMJ - quite time consuming and difficult to perform.Requires a very high qualification of experts capable of conducting such a diagnosis. In this regard, the existing and evolving digital technologycan not only producevarious removable and nonremovableorthodonticand orthopedicdesign, but also allow for a precise and easier to perform, diagnoseocclusion of dentition with the biomechanicsof the temporomandibular joint and the aesthetics of the patient's face.
Key words: dental occlusion, intraoral scanning, 3D models of the jaws, virtual articulator, wax modeling, facial aesthetics.
© А. С. Арутюнов, С. Д. Арутюнов, 2015 г. УДК 616.716.1-006.6-089.23
А. С. Арутюнов, С. Д. Арутюнов
СОВЕРШЕНСТВОВАНИЕ ОРТОПЕДИЧЕСКОГО СТОМАТОЛОГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ПОСЛЕОПЕРАЦИОННЫМИ ДЕФЕКТАМИ ВЕРХНЕЙ ЧЕЛЮСТИ ОНКОЛОГИЧЕСКОГО ГЕНЕЗА
Кафедра госпитальной ортопедической стоматологии, кафедра клинической стоматологии №2 ВПО МГМСУ имени А. И. Евдокимова,
Реабилитация больных с приобретенными челю-стно-лицевыми дефектами является актуальной медико-социальной проблемой. В структуре специализированной стоматологической помощи важны адекватные и комплексные мероприятия, позволяющие устранить функциональные и эстетические нарушения, приводящие к ограничениям жизнедеятельности, социальной дезадаптации и глубоким психосоциальным проблемам в жизни этого кон-
тингента больных. Особенно сложна реабилитация пациентов с приобретенными дефектами верхней челюсти (ПДВЧ), при которых серьезно нарушаются жизненно важные функции дыхания, глотания, звукообразования, речи, жевания.
В настоящее время нет четкой концепции ведения этой категории больных, что связано с преемственностью в работе челюстно-лицевых хирургов и врачей-стоматологов-ортопедов на этапах реабилитационных мероприятий, детализации и последовательности их участия в обследовании и лечении, а также осведомленности о достижениях современной ортопедической стоматологии, есть разночтения в выборе конструкций челюстных протезов. Не реализованы современные возможности стоматологического материаловедения и оптимизации конструирования челюстно-лицевых протезов с использованием современных компьютерных технологий, что обусловило актуальность данного исследования.
Цель исследования - разрешить вопросы, связанные с преемственностью в работе челюстно-лицевых хирургов и врачей-стоматологов ортопедов, на этапах реабилитационных мероприятий, детализировать и определить последовательность их участия в диагностике и лечении, а также реализовать современные возможности стоматологического биоматериаловедения и оптимизировать конструирование челюстно-лицевых протезов с ис-
Пичугина Е.Н., Пичугина Н.Н.
Резюме
В данной статье предстален краткий обзор литературы по методам обследования взрослых пациентов с нарушениями окклюзии в сочетании с мышечно-суставной дисфункцией. Данная патология довольно часто встречается в практике врача-стоматолога-ортопеда и выбор методов диагности является одним из наиболее сложных вопросов на сегодняшний день.
Ключевые слова
Статья
Заболевания височно-нижнечелюстного сустава и жевательных мышц довольно часто встречаются в практике врача-стоматолога. Диагностика данной патологии является одним из наиболее сложных вопросов в стоматологии на сегодняшний день и требует использования современных методов исследования для предупреждения ошибок в выборе методов лечения, оценке прогнозов при лечении пациентов с патологией височно-нижнечелюстного сустава [16].
Заболевания височно-нижнечелюстного сустава и жевательных мышц довольно часто встречаются в практике врача-стоматолога. Диагностика данной патологии является одним из наиболее сложных вопросов в стоматологии на сегодняшний день и требует использования современных методов исследования для предупреждения ошибок в выборе методов лечения, оценке прогнозов при лечении пациентов с патологией височно-нижнечелюстного сустава [16].
Заболевания височно-нижнечелюстного сустава и жевательных мышц довольно часто встречаются в практике врача-стоматолога. Диагностика данной патологии является одним из наиболее сложных вопросов в стоматологии на сегодняшний день и требует использования современных методов исследования для предупреждения ошибок в выборе методов лечения, оценке прогнозов при лечении пациентов с патологией височно-нижнечелюстного сустава [16].
Заболевания височно-нижнечелюстного сустава и жевательных мышц довольно часто встречаются в практике врача-стоматолога. Диагностика данной патологии является одним из наиболее сложных вопросов в стоматологии на сегодняшний день и требует использования современных методов исследования для предупреждения ошибок в выборе методов лечения, оценке прогнозов при лечении пациентов с патологией височно-нижнечелюстного сустава [16].
Диагностика нарушений окклюзии в сочетании с мышечно-суставной дисфункцией основывается на данных анамнеза, результатах клинических и специальных методов исследования: анализа диагностических моделей челюстей в артикуляторе; результатов рентгенологических методов исследования: ортопантомографии, телерентгенографии, томографии височно-нижнечелюстного сустава; магнитно-резонансной томографии височно-нижнечелюстного сустава; электромиографии жевательных мышц; функциографии [8,13].
Как правило, обследование пациентов начинают со сбора анамнеза жизни и анамнеза заболевания, после чего приступают к клиническим методам диагностики. Во время которых определяют амплитуду и симметричность движений нижней челюсти, проводят пальпацию височно-нижнечелюстного сустава и жевательных мышц, оценивают суставной шум, анализируют окклюзионные взаимоотношения зубов и зубных рядов в артикуляторе настроенном на индивидуальные движения нижней челюсти пациента при помощи прикусных блоков или по данным аксиографии и др. [1]
На моделях челюстей, зафиксированных в окклюдатор проводят анализ окклюзионных взаимоотношений для определения преждевременных контактов не выявленных в полости рта. Анализ контактов отдельных зубов и зубных рядов проводят в центральной или «привычной», передней и боковых окклюзиях. Кроме того, в артикуляторе изучают контакты зубов при боковых окклюзиях на рабочей и балансирующей сторонах, определяют причину смещения нижней челюсти из положения центральной окклюзии в «привычное» положение. Также на моделях челюстей возможно провести диагностическое сошлифовывание окклюзионных суперконтактов, вызвавших смещение нижней челюсти, если они имеются. [3,4]
Важная роль в диагностике заболеваний височно-нижнечелюстных суставов отводится рентгенологическим методам исследований.
Наиболее распространенным рентгенологическим методом является ортопантомография. Поэтому рентгенологическое исследование пациентов, как правило, начинают с выполнения ортопантомограммы и зонограммы в боковой проекции в привычной окклюзии и при широко открытом рте пациента. К сожалению, программа, имеющаяся на большинстве ортопантомографов искажает суставную щель на рентгеновском изображении, поскольку отображает височно-нижнечелюстной сустав в косой проекции.[11]
Для определения формы, размера и топографии костных структурных элементов височно-нижнечелюстного сустава применяются различные методы лучевой диагностики: рентгенография по методикам, предложенным Шюллером и Парма, ортопантомография, панорамная зонография, томография. Для визуализации мягкотканых внутрисуставных структур, определения формы и расположения суставного диска используют артотомографию, компьютерную томографию и магнитно-резонансную томографию. [9]
В результате исследования на боковых томограммах височно-нижнечелюстного сустава, при смыкании зубных рядов в положении центральной окклюзии у лиц с ортогнатическим прикусом и интактными зубными рядами, головка нижней челюсти занимает центрическое положение в нижнечелюстной ямке височной кости. Суставная щель в переднем отделе составляет 2,2±0,5 мм, в верхнем – 3,5±0,4 мм и в заднем – 3,7±0,3 мм.[17]
В последнее время одним из наиболее распространенных методов в диагностике заболеваний височно-нижнечелюстного сустава является магнитно-резонансная томография. магнитно-резонансная томография – неинвазивный метод диагностики, основывающийся на принципах ядерно-магнитного резонанса, в основе которого лежат свойства атомных ядер поглощать энергию в радиочастотном диапазоне при помещении в магнитное поле и переизлучать эту энергию при переходе к первоначальному состоянию. Данный метод не относится к рентгенологическим и легко переносим пациентами, обеспечивая высокий контраст мягких тканей, трехмерное изображение и отсутствие побочных эффектов.[6,15]
Магнитно-резонансная томография применяется для визуализации костных структур височно-нижнечелюстного сустава, положение суставного диска, капсульно-связочного аппарата, а также состояния жевательных мышц. С помощью томографии возможно получить послойное изображение в различных проекциях, с величиной шага 1,5-3 мм. [6]
Наиболее информативными при диагностике патологии височно-нижнечелюстного сустава являются магнитно-резонансные томограммы сделанные в косой плоскости, перпендикулярной длиной оси головки нижней челюсти, выполненные при максимально открытом и закрытом рте пациента. В этой плоскости наиболее отчетливо прослеживаются нарушения расположения суставного диска. При наличии дополнительных патологических изменений височно-нижнечелюстного сустава увеличивается информативность магнитно-резонансных томограмм в коронарной и сагиттальной плоскостях (например, при наличии признаков остеоартроза). [10]
При обследовании пациентов с патологией височно-нижнечелюстного сустава особое значение необходимо уделить исследованию мышечного аппарата.
Электромиография – это объективный метод исследования нейромоторного аппарата и оценки координации и синхронности работы жевательных мышц. Активность жевательных мышц при этом методе регистрируют одновременно с двух сторон с использованием поверхностных чашечковых электродов, зафиксированных в области моторных точек исследуемых мышц. В литературе описано два способа наложения электродов: внутри- и внеротовой. Электромиографию жевательных мышц проводят с применением функциональных проб: смыкание зубных рядов в центральной окклюзии, произвольное и заданное жевание. [14]
При мышечно-суставной дисфункции значительно изменяется биоэлектрическая активность жевательных мышц: отмечается асимметрия активности одноименных мышц, уменьшается время активности и увеличивается время покоя мышц, появляется спонтанная активность мышц при физиологическом покое нижней челюсти, снижается амплитуда активности мышц при сжатии зубных рядов и при жевании, повышается активность мышц дна полости рта при жевании.[7]
Одним из немаловажных этапов в обследовании пациентов с окклюзионными нарушениями при заболеваниях височно-нижнечелюстного сустава является внутриротовая графическая регистрация движений нижней челюсти с помощью функциографа, Данный метод применяют для анализа окклюзии, определения центрального соотношения челюстей, изучения движений нижней челюсти, функции височно-нижнечелюстных суставов и жевательных мышц.[5]
В основе работы функциографа лежит использование «готических углов». У пациентов с выявленными преждевременными контактами зубов, сочетающимися с симптомами мышечно-суставной дисфункции, отмечаются отклонения от нормы готической дуги и готического угла. Готический угол достигает 87 ± 4 0 (норма 107± 9 0 ) и характеризуется асимметрией, нарушениями прямолинейности и длины сторон. Вершины готических углов не совпадают со срединно-сагиттальной линией металлической пластинки. Готическая дуга характеризуется уменьшением длины с одной или с обеих сторон, асимметрией амплитуд боковых движений, искривлением траектории боковых движений нижней челюсти и асимметричностью расположения окклюзионного поля.[5,9]
Таким образом, исходя из данных полученных в результате анализа литературы по методам обследования взрослых пациентов с нарушениями окклюзии в сочетании с мышечно-суставной дисфункцией можно сделать вывод, что необходимо использование следующих клинических и специальных методов исследования: анализа диагностических моделей челюстей в артикуляторе, ортопантомографии, телерентгенографии, томографии височно-нижнечелюстного сустава, магнитно-резонансной томографии височно-нижнечелюстного сустава, электромиографии жевательных мышц и функциографии, позволяющих установить правильный диагноз заболевания и составить план лечения. В то же время нет единого мнения авторов в вопросе выбора оптимального алгоритма определяющего функциональное состояние височно-нижнечелюстного сустава и жевательных мышц, а также отсутствует единый подход в определении степени мышечно-суставной дисфункции.
Литература
Список литературы
1. Арушанян А.Р., Пылаев Э.В. Анатомо-топографическое строение височно-нижнечелюстных суставов у пациентов с мезиальной окклюзией в сочетании с дефектами зубных рядов // Бюллетень медицинских интернет-конференций ISSN: 2224-6150. 2015. Т. 5. № 4. - С 269.
2. Богатырьков Д.В., Богатырьков М.В., Волчек Д.А. Асимметрии лица. Диагностика и лечение // Клиническая стоматология. 2003. № 2. С. 62-65.
3. Гончаренко А.Д. К вопросу о взаимосвязи окклюзии с различными функциями организма // Материалы XII и XIII Всерос. науч.-практ. конф. и Труды IX съезда Стоматологической ассоциации России. М., 2004. С. 239 – 240.
4. Золотарева Ю.Б., Гусев И.Е., Дюнин А.Н. Роль избирательного пришлифовывания на этапе подготовки к протезированию пациентов с дисфункцией височно-нижнечелюстного сустава, обусловленной патологией прикуса // Материалы X и XI Всерос. науч.-практ. конф. и Труды VIII Съезда Стоматологической ассоциации России. М., 2003. С. 422 – 424.
5. Изменения функционального состояния жевательных мышц при лечении пациентов с дистальной окклюзией по данным электромиографии / А.В. Лепилин, В.В. Коннов, М.А. Листопадов, А.Р. Арушанян // Саратовский научно-медицинский журнал. – 2010. – Т. 6. № 3. – С. 671-674.
6. Каливраджиян Э.С., Картавцева Н.Г. Повышение эффективности диагностики заболеваний височно-нижнечелюстного сустава с помощью компьютерных технологий // Материалы XII и XIII Всерос. науч.-практ. конф. и Труды IX съезда Стоматологической ассоциации России. М., 2004. С. 246 – 248.
7. Клинические проявления патологии височно-нижнечелюстных суставов и жевательных мышц у пациентов с нарушениями окклюзии зубов и зубных рядов / А.В. Лепилин, В.В. Коннов, Е.А. Багарян, А.Р. Арушанян // Саратовский научно-медицинский журнал. – 2010. – Т. 6. № 2. – С. 405-410.
8. Коннов В.В., Разаков Д.Х., Климов А.В. Планирование лечения пациентов с дистальной окклюзией в зависимости от анатомо-топографических особенностей височно-нижнечелюстных суставов // Современная ортопедическая стоматология. 2013. № 19. – С. 45-48.
9. Коротких Н.Г., Аникеев Ю.М. Значение исследования объемной скорости кровотока у пациентов с внутренними нарушениями височно-нижнечелюстного сустава // Российский стоматологический журнал. 2003. № 6. С. 36-37.
10. Листопадов М.А., Лепилин А.В., Коннов В.В. Использование томографии для диагностики анатомо-топографических изменений височно-нижнечелюстных суставов при дистальной окклюзии // Саратовский научно-медицинский журнал. 2011. Т. 7. № 1 (приложение). С. 307-308.
11. Окклюзионные нарушения в зубных рядах при повышенной стираемости твердых тканей зубов / А.Н. Поспелов, В.В. Коннов, А.А. Бизяев, А.Г. Прошин // Саратов: Изд-во Сарат. гос. мед. ун-та, 2012. 88 с.
12. Онопа Е.Н. Роль определения относительной оптической плотности губчатого вещества головки нижней челюсти в диагностике дисфункции височно-нижнечелюстного сустава // Материалы XII и XIII Всерос. науч.-практ. конф. и Труды IX съезда Стоматологической Ассоциации России. М., 2004. С. 377-379.
13. Пичугина Е.Н., Арушанян А.Р. Индивидуальный подход к лечению пациентов стоматологического профиля в зависимости от их психологического статуса // Бюллетень медицинских интернет-конференций (ISSN 2224-6150) ID: 2014-04-5-А-3328. 2014. Т. 4. № 5. С 354-356.
14. Применение динамической электронейростимуляции при лечении мышечно-суставной дисфункции у больных с деформациями зубных рядов / В.В. Коннов, Д.Х. Разаков, А.В. Климов, Э.В. Пылаев // Современная ортопедическая стоматология. 2014. № 21. С. 82-84.
15. Профилактика функциональных нарушений височно-нижнечелюстных суставов при ортопедическом лечении пациентов с концевыми дефектами зубных рядов / М.В. Воробьева, Т.В. Матыцина, В.В. Коннов, Е.В. Токмакова // Саратовский научно-медицинский журнал. 2011. Т. 7. № 1 (приложение). – С. 284-285.
16. Силин А.В. Проблемы диагностики, профилактики и лечения морфо-функциональных нарушений в височно-нижнечелюстных суставах при зубочелюстных аномалиях: автореф. дис. … д-ра. мед. наук. СПб, 2007. 43 c.
17. Функциональные нарушения в зубочелюстной системе при патологии окклюзии / В.В. Коннов, И.И. Шоломов, Я.Ю. Степанова, А.В. Климов // Образование и наука: современное состояние и перспективы развития. – 2015. Т. – С. 79-80.
Читайте также:

