Периодонтит классификация этиология патогенез
Опубликовано: 23.04.2024
Периодонтит - воспалительное заболевание тканей периодонта По происхождению выделяют инфекционный, травматический и медикаментозный периодонтит.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Воспалительный процесс в периодонте зуба является результатом его реакции на различные раздражители. Наиболее часто причиной воспаления в перидонте являются микроорганизмы и их токсины, попадающие в периодонт вследствие гибели пульпы из кариозной полости через канал зуба и дентинные трубочки, из инфицированных пародонтальных карманов, или с крово- и лимфотоком при острых и хронических воспалительных заболеваниях, химические вещества (ингредиенты пломбировочных материалов, мышьяковистая паста), механические воздействия (острая или хроническая травма зуба, перемещение зубов при ортодонтическом лечении).
Основными возбудителями периодонтита являются стрептококки: гемолитические – 12% и негемолитические – 62% стрептококки. Обнаруживаются так же грамположительные палочки, фузоспирохеты и грибы.
Инфекционный периодонтит возникает при проникновении микроорганизмов (негемолитического, зеленящего и гемолитического стрептококков, золотистого и белого стафилококков, фузобактерий, спирохет, вейлонелл, лактобактерий, дрожжеподобных грибов), их токсинов и продуктов распада пульпы в периодонт из корневого канала или десневого кармана.
Травматический периодонтит может развиться в результате как острой травмы (ушиба зуба, накусывания твердого предмета), так и хронической травмы (завышения пломбы, регулярного воздействия мундштука курительной трубки или музыкального инструмента, вредных привычек). Кроме того, нередко наблюдается травма периодонта эндодонтическими инструментами в процессе обработки корневых каналов, а также вследствие выведения за верхушку корня зуба пломбировочного материала или внутриканального штифта.
Раздражение периодонта при острой травме в большинстве случаев быстро проходит самостоятельно, однако иногда повреждение сопровождается кровоизлиянием, нарушением кровообращения в пульпе и ее последующим некрозом. При хронической травме периодонт пытается приспособиться к возрастающей нагрузке. Если нарушены адаптационные механизмы, развивается хронический воспалительный процесс в периодонте.
Медикаментозный периодонтит возникает вследствие попадания в периодонт сильнодействующих химических веществ и лекарственных средств: мышьяковистой пасты, фенола, формалина и т.д. К медикаментозному периодонтиту относят также воспаление периодонта, развившееся в результате аллергических реакций на различные препараты, использованные при эндодонтическом лечении (эвгенол, антибиотики, противовоспалительные средства и т.д.).
К 04.4 - острый апикальный периодонтит
К 04.5 - хронический апикальный периодонтит
К 04.6 - периапикальный абсцесс со свищем
К 04.7 - периапикальный абсцесс без свища
К 04.8 - корневая киста апикальная и боковая
К 04.8 - корневая киста периапикальная
Клиника, диагностика, дифференциальная диагностика, лечение острого апикального периодонтита.
зубы с хорошо проходимыми каналами
локализованная боль постоянного характера
возможен симптом «выросшего зуба»
увеличение регионарных лимфатических узлов
возможна подвижность зуба
болезненность при перкуссии зуба
слизистая оболочка переходной складки гиперемирована, отечна, болезненна при пальпации
возможны изменения в периапикальных тканях на рентгенограмме.
Жалобы: в фазу интоксикации постоянная локализованная боль ноющего, а на более поздних этапах (в фазу экссудации) – пульсирующего характера. Болезненность при накусывании, чувство «выросшего зуба». Подвижность зуба.
Анамез: зуб болит 2-7 сут. Ранее отмечалась ноющая боль в зубе без видимых причин, боль от температурных раздражителей. Боль в зубе появилась после наложения мышьяковистой пасты / травмы / ранее лечен по поводу пульпита / ранее не беспокоил.
Внешний осмотр: Возможен утомленный внешний вид. Регионарные ЛУ часто увеличены и болезненны при пальпации.
Осмотр полости рта: В фазу интоксикации изменений на СО нет. В фазу экссудации десна возле больного зуба гиперемирована, отечна, болезненна при пальпации, переходная складка сглажена, положительный симптом вазопареза. Возможен значительный коллатеральный отек околочелюстных тканей. Коронка зуба интактна / имеет кариозную полость / реставрирована. При наличии кариозной полости зондирование стенок и дна полости зуба, устьев корневых каналов безболезненно. Полость зуба может быть не вскрыта, а если вскрыта, то в ней и корневых каналах наблюдается распад пульпы или пломбировочный материал. Зуб не реагирует на раздражители, ЭОД – более 100 мкА. Перкуссия резко болезненна.
Rg: утрата четкости рисунка губчатого вещества костной ткани. Компактная пластинка альвеолы сохранена.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА:Гнойный пульпит (пульпарный абсцесс), Некроз пульпы (гангрена пульпы), Периапикальный абсцесс со свищем, Периостит, Острый одонтогенный остеомиелит, Нагноение околокорневой кисты, Локальный пародонтит, Острый одонтогенный гайморит.
Гнойный пульпит (пульпарный абсцесс). Глубокая кариозная полость, сообщающаяся с полостью зуба. Длительная боль, болезненная перкуссия причинного зуба и пальпация переходной складки в проекции верхушки корня. На рентгенограмме может выявляться нечеткость компактной пластинки кости. Боль имеет беспричинный, приступообразный характер, нередко возникает ночью, усиливается от горячего и успокаивается от холодного; отмечается иррадиация боли по ходу ветвей тройничного нерва; накусывание на зуб безболезненно. Зондирование дна кариозной полости резко болезненно в одной точке. Температурные пробы вызывают резко выраженную болевую реакцию, продолжающуюся некоторое время после устранения раздражителя. Показатели ЭОД обычно составляют 30-40 мкА.
Некроз пульпы (гангрена пульпы). Глубокая кариозная полость, сообщающаяся с полостью зуба. Боль при накусывании на зуб в покое, при перкуссии. Возможны болезненность при глубоком зондировании в корневых каналах, болевая реакция на температурные раздражители, расширение периодонтальной щели. Показатели ЭОД - обычно 60-100 мкА.
Периапикальный абсцесс со свищем. Боль при накусывании в покое и при перкуссии, чувство «выросшего» зуба. Увеличение регионарных лимфатических узлов и болезненность их при пальпации, гиперемия и отечность слизистой оболочки в проекции верхушек корней, патологическая подвижность зуба. Показатели ЭОД - более 100 мкА. Длительность заболевания, изменение цвета коронки зуба, рентгенологическая картина, присущая соответствующей форме хронического периодонтита, возможно наличие свищевого хода.
Периостит. Возможны подвижность пораженного зуба, увеличение регионарных лимфатических узлов, болезненность их при пальпации. Ослабление болевой реакции, перкуссия зуба слабоболезненна. Сглаженность переходной складки в области причинного зуба, флюктуация при ее пальпации. Асимметрия лица за счет коллатерального воспалительного отека околочелюстных мягких тканей. Возможно повышение температуры тела до 39 °С.
Острый одонтогенный остеомиелит. Боль при накусывании в покое и при перкуссии, чувство «выросшего» зуба. Увеличение регионарных лимфатических узлов и болезненность их при пальпации, гиперемия и отечность слизистой оболочки в проекции верхушек корней, патологическая подвижность зуба. Показатели ЭОД - до 200 мкА. Болезненная перкуссия в области нескольких зубов, при этом причинный зуб реагирует на перкуссию в меньшей степени, чем соседние. Воспалительная реакция в мягких тканях с обеих сторон от альвеолярного отростка (альвеолярной части) и тела челюсти в области нескольких зубов. Возможно значительное повышение температуры тела.
Нагноение околокорневой кисты. Длительность заболевания и наличие периодических обострений, потеря чувствительности кости челюсти и слизистой оболочки в области причинного зуба и соседних зубов (симптом Венсана). Возможны ограниченное выбухание альвеолярного отростка, смещение зубов. На рентгенограмме - деструкция костной ткани с четкими округлыми или овальными контурами.
Локальный пародонтит. Боль при накусывании в покое и при перкуссии, чувство «выросшего» зуба. Возможны увеличение регионарных лимфатических узлов и болезненность их при пальпации. Наличие пародонтального кармана, подвижность зуба, кровоточивость десны; возможно выделение гнойного экссудата из пародонтального кармана. Показатели ЭОД обычно составляют 2-6 мкА. На рентгенограмме - локальная резорбция кортикальной пластинки и межзубных перегородок по вертикальному или смешанному типу.
Острый одонтогенный гайморит. Боль при накусывании, в покое и при перкуссии, чувство «выросшего» зуба. Боль может развиваться в нескольких зубах, прилежащих к верхнечелюстной пазухе. Возможны заложенность соответствующей половины носа, гнойное выделение из носового хода, головная боль и чувство распирания, усиливающиеся при наклоне головы. На рентгенограмме - нарушение прозрачности верхнечелюстной пазухи.
ЛЕЧЕНИЕ ОСТРОГО АПИКАЛЬНОГО ПЕРИОДОНТИТА
1-е посещение.1) Обезболивание. 2) Препарирование зуба, раскрытие полости зуба. 3) Удаление детрита коронковой пульпы (экскаватор, шаровидные боры). 4) Антисептическая обработка коронковой полости зуба (гипохлорит натрия - 1-5% раствор, перекись водорода - 3% раствор, хлоргексидин - 2% раствор, йодинол - 1% раствор). 5) Расширение устья корневого канала. 6) Инструментальная и медикаментозная обработка каналов по выбранной методике (Step Back, Crown Down). 7) Заполнение канала лекарственным препаратом, наложение временной повязки в зависимости от оставленного препарата на срок 2-3 дня до 3 нед, временная пломба (Пасты для временного пломбирования канала, содержащие гидроксид кальция; антисептические повязки, содержащие йодоформ, карболовую кислоту, резорцин, формалин, нитрат серебра, йодистый глицерин, формокрезол, тимол, метронидазол, антибиотики).
1-е посещение при остром периодонтите с экссудатом в канале. После обезболивания раскрытие полости зуба, препарирование кариозной полости, инструментальная и медикаментозная обработка. Если экссудация сохраняется, зуб оставляют открытым на 2-3 дня. Антибиотики широкого спектра действия.
2-е посещение. При клиническом благополучии снятие временной повязки, повторная инструментальная и медикаментозная обработка, наложение изолирующей прокладки под постоянную пломбу, пломбирование корневого канала, отделка пломбы. (Эндодонтические инструменты, антисептики, дистиллированная вода, силеры, гуттаперча, СИЦ, композит светового или химического отверждения, инструменты для пломбирования кариозных полостей). (На рентгенограмме определяют обтурацию корневого канала до верхушки корня, полость запломбирована, анатомическая форма восстановлена).
2-е посещение при остром периодонтите с экссудацией. Инструментальная и медикаментозная обработка корневого канала, введение в канал лекарственного препарата, наложение временной повязки в зависимости от оставленного препарата на срок 2-3 дня до 3 нед, временная пломба. (Паста для временного пломбирования канала, содержащая гидроксид кальция; антисептические повязки, содержащие йодоформ, карболовую кислоту, резорцин, формалин, нитрат серебра, йодистый глицерин, формокрезол, тимол).
Дата добавления: 2018-06-01 ; просмотров: 6905 ; Мы поможем в написании вашей работы!
Содержание
- Периодонтит
- Причина возникновения (этиология) периодонтита
- Развитие (патогенез) периодонтита
- Классификация периодонтита
- Клинические симптомы периодонтита
- Диагностика периодонтита
- Лечение периодонтита
Периодонтит
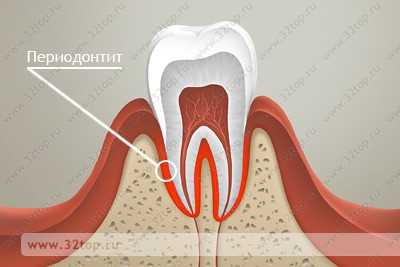
Периодонт — это часть тканевого комплекса пародонта, возглавляющего морфофункциональное единство тканей, окружающих зуб, — представлен высокодифференцированной соединительной тканью, которая расположена в замкнутом пространстве между компактной пластинкой альвеолы и цементом корня зуба.
Периодонтит — это воспаление тканей периодонта.
Причина возникновения (этиология) периодонтита
По своему происхождению верхушечный периодонтит делится на:
- инфекционный периодонтит
- травматический периодонтит
- медикаментозный периодонтит
Инфекционный верхушечный периодонтит чаще возникает при попадании в периодонт микроорганизмов (золотистый и белый стафилококк, негемолитический стрептококк и гемолитический стрептококк, фузобактерии, спирохеты, грибы), их токсинов, продуктов распада пульпы и дентина в периодонт из корневого канала или пародонтального кармана.
По способу проникновения бактерий инфекционный периодонтит делят на интрадентальный и экстрадентальный, внутризубной и внезубной. К последнему может быть отнесён инфекционный периодонтит, развивающийся в результате перехода воспалительного процесса из окружающих тканей при остеомиелите, остите, периостите, гайморите, рините, пародонтите. Возможны также гематогенный и лимфогенный пути заболевания периодонта при туберкулёзе, гепатите, тифе, гриппе. Интрадентальный путь проникновения микроорганизмов в периодонт связан с их поступлением из кариозной полости или корневого канала самостоятельно или насильственно при выполнении эндодонтических манипуляций.
Травматический верхушечный периодонтит возникает при травмировании околоверхушечных тканей эндоканальными инструментами или в процессе проталкивания за верхушечное отверстие корневой пломбы, штифта. К травматическим причинам верхушечного периодонтита относятся также удар по зубу, ушиб, падение, толчок, случайное накусывание на твёрдые предметы. Острая травма нередко вызывает сравнительно быстро проходящее раздражение периодонта и его восстановление. Но иногда эти повреждения сопровождаются кровоизлиянием, нарушением кровообращения в пульпе с последующим её некрозом. Такое состояние не проявляется длительное время и сопровождается только изменением цвета зуба и отсутствием чувствительности к различным раздражителям. Высокая пломба и искусственная коронка, завышающие прикус, часто являются причиной развития травматического периодонтита в связи с хронической микротравмой периодонта.
Медикаментозный верхушечный периодонтит может возникнуть вследствие попадания в периодонт сильнодействующих химических и лекарственных веществ: мышьяковистой кислоты, фенола, формалина. Причиной верхушечного периодонтита может стать выведение за апекс фосфат-цемента, резорцин-формалиновой и цинк-эвгенольной пасты, штифт и другие пломбировочные материалы. Сюда же относятся периодонтиты, развившиеся в результате местной иммунологической реакции в ответ на попадание за верхушку корня антибиотиков, эвгенола, хлорамина, хлоргексидина, димексида, йода.
Развитие (патогенез) периодонтита
Развитие воспаления периодонта связано с поступлением в периодонтальную щель инфекционно-токсического содержимого корневого канала, необходимо наличие раздражающего агента-кокка, продуктов его жизнедеятельности, лекарственных препаратов. В прохождении воспалительного процесса в периодонте не последнюю роль играет эндотоксины, которые образуются при повреждении оболочки грамположительных бактерий, вегетирующих в корневых каналах зубов, лишённых пульпы, в частности, бактериальный эндотоксин, оказывающий токсическое и пирогенное действие.
При периодонтите наблюдается множественное повреждение клеток соединительной ткани и массивный выброс лизосомальных ферментов. Эндотоксин, попавший в заверхушечные ткани, приводит к дегрануляции тучных клеток, которые являются источником гепарина и гистамина.
Биологически активные компоненты вызывают резкое повышение сосудистой проницаемости, нарастают отёк и инфильтрация. Нарушается микроциркуляция, наблюдается тромбоз, гиперфибринолиз и вторичная гипоксия, что приводит к деполимеризации основного вещества. Нарастает гипоксия, нарушается трофика, ярко проявляются признаки воспаления: местное повышение температуры, боль, отёк, гиперемия, нарушение функции. Ткань становится проницаемой за счёт образования пустот в основном веществе, выполняется её главная функция — защитная. Резко нарушается трофическая функция: клетка не в состоянии получить кислород и БАК из основного вещества и, наоборот, отдавать в него отработанные продукты. Отмечается зашлаковывание как клеток, так и межклеточного вещества, последнее связано с дисфункцией сосудистой стенки.
Бактериальные эндотоксины активируют компоненты комплемента, образуются биологически активные вещества, усиливающие проницаемость сосудов, и следствием этого является накопление мононуклеарных лимфоцитов и макрофагов. Эти клетки выделяют ферменты, повышающие активность остеокластов, которые обуславливают деструкцию костной ткани.
Классификация периодонтита
В практике терапевтической стоматологии за основу принята классификация периодонтита, позволяющая характеризовать степень повреждения периодонтальных тканей.
Классификация верхушечного периодонтита:
- Острый верхушечный периодонтит:
- фаза интоксикации;
- фаза экссудации: серозная, гнойная.
- Хронический верхушечный периодонтит:
- хронический верхушечный фиброзный периодонтит;
- хронический верхушечный гранулирующий периодонтит;
- хронический верхушечный гранулематозный периодонтит.
- Хронический верхушечный периодонтит в стадии обострения:
- хронический верхушечный фиброзный периодонтит в стадии обострения;
- хронический верхушечный гранулирующий периодонтит в стадии обострения;
- хронический верхушечный гранулематозный периодонтит в стадии обострени.
Клинические симптомы периодонтита
Диагностика периодонтита
Острый верхушечный периодонтит
Основным симптомом острого верхушечного периодонтита является постоянная локализованная боль. Характер боли, её выраженность, как и другие признаки течения острого верхушечного периодонтита, имеют местные и общие проявления, зависят от накопления в области верхушки корня экссудата серозного или гнойного.
Клинические проявления острого верхушечного периодонтита обусловлены фазой течения острого воспаления периодонта. Выделяют две основные фазы:
- Фаза интоксикации — для этой стадии характерны жалобы больного на постоянную локализованную боль различной интенсивности, усиливающиеся при накусывании и прикосновении к зубу. Больной всегда точно определяет поражённый зуб.
Объективно: лицо симметрично, открывание рта свободное. Слизистая оболочка в проекции поражённого зуба бледно-розового цвета. Коронка зуба не изменена в цвете, имеется кариозная полость или постоянная пломба. Перкуссия слабо болезненна, проявляются признаки повышенной чувствительности периодонта. - Фаза экссудации — в этой стадии выраженность симптомов воспаления зависит от характера экссудата. Жалобы больного на непрерывную боль, которая может держаться на одном уровне или усиливаться. Больной точно указывает на поражённый зуб, чувство «выросшего» зуба, болезненность при накусывании или даже лёгком прикосновении к зубу.
Объективно: перкуссия болезненна в вертикальном направлении, а затем в горизонтальном. Зуб подвижен, в цвете не изменён. Часто коронка интактна, а при наличии кариозной полости зондирование стенок и дна кариозной полости безболезненно. Полость зуба обычно не вскрыта, а при вскрытии её (в полости зуба и корневых каналах) наблюдается некротический распад пульпы. Слизистая оболочка в проекции больного зуба гиперемированна и отёчна, пальпация болезненна.
Фаза экссудации характеризуется всеми пятью признаками воспаления: местное повышение температуры, боль, отёк, гиперемия, нарушение функции. Прогрессирование острого воспалительного процесса в стадии экссудации может привести к значительному коллатеральному отёку околочелюстных тканей. Регионарные лимфатические узлы без изменений или несколько увеличены на стороне больного зуба, при пальпации безболезненны, подвижны. Температура тела нормальная. Общее состояние не нарушено.
Серозная фаза острого периодонтита может перейти в гнойную, которая длиться около 20 дней. Клиническая картина становится ярче, боль усиливается, становится пульсирующей, приобретает чаще всего непрерывный характер, иррадиирует по ходу ветвей тройничного нерва. Особенно боль усиливается при прикосновению к зубу, и поэтому больной держит рот полуоткрытым.
Состояние поражённого зуба аналогично состоянию при серозном остром верхушечном периодонтите. Цвет зуба не изменён, коронка зуба может быть интактна или разрушена, с наличием глубокой кариозной полости, наполненной некротическим дентином. Полость зуба чаще не вскрыта, зондирование стенок, дна кариозной полости безболезненно. Поражённый зуб патологически подвижен, перкуссия резко болезненно. Слизистая оболочка переходной складки, нёба, иногда альвеолярного отростка язычной поверхности в области поражённого и смежных зубов отёчна, гиперемированна. Лимфатические узлы подчелюстные, подбородочные, реже щёчные увеличены, болезнены при пальпации, подвижны.
Все эти явления нарастают по мере накопления экссудата в периодонтальной щели. Мучительная боль может продолжаться в течение нескольких дней. Как только гнойный экссудат находит выход, чаще через надкостницу, болевой синдром ослабевает, больные могут отмечать боль в челюсти, ухудшение общего состояния, развивается осложнение острого гнойного верхушечного периодонтита — периостит, а в более запущенных случаях — флегмоны околочелюстной области, острый одонтогенный остеомиелит.
Лечение периодонтита
Объектом вмешательства при лечении верхушечного периодонтита являются корневой канал с его многочисленными разветвлениями, дентинные канальцы с обильной микрофлорой, а также ткань периодонта, находящаяся в состоянии острого или хронического воспаления.
Лечение острого верхушечного периодонтита
- лечение в стадии интоксикации (производится в одно посещение):
- обезболивание (современные высокоэффективные анестетики — 4% ультракаин, 4% альфакаин, 4% раствор септонеста, 2% раствор лидокаина).
Для усиления обезболивающего эффекта и продления действия анестетика можно добавить 0,1% раствор адреналина гидрохлорида (1 капля на 10-15 мл анестетика).
Но надо помнить, что вазоконстрикторы противопоказаны пациентам с заболеваниями сердечно-сосудистой системы, сахарным диабетом в стадии декомпенсации, а также лицам преклонного возраста. - удаление повязки или старой пломбы, препарирование кариозной полости;
- раскрытие полости зуба (создание широкого и удобного доступа инструмента к полостям зуба и устью корневого канала);
- расширение устья корневого канала;
- эвакуация распада пульпы из корневого канала (работу всеми эндодонтическими инструментами следует проводить поэтапно, пристеночно и вполоборота).
- медикаментозная обработка корневого канала (соответствующими антидотами, нераздражающими антисептиками, подогретыми до 40°, 0,1% раствор перманганата калия, 3% раствор гипохлорида натрия, 0,02% раствор фурацилина, 0,1 % раствор димексида, 0,06% раствор хлоргексидина биглюконата.
После медикаментозной обработки корневой канал обезжиривают и высушивают сухими стерильными турундами на корневой игле или бумажными пинами соответствующего размера. - пломбирование корневого канала (завершение процедуры — рентгенологический контроль);
- наложение постоянной пломбы.
- обезболивание (современные высокоэффективные анестетики — 4% ультракаин, 4% альфакаин, 4% раствор септонеста, 2% раствор лидокаина).
- лечение в фазе экссудации (проводится в два посещения)
В первое посещение проводят с обезболиванием препарирование кариозной полости или трепанацию коронки зуба турбинным наконечником, раскрытие полости зуба, расширение устья корневого канала, удаление распада пульпы из корневого канала и раскрытие верхушечного отверстия. Критерием контроля раскрытия верхушечного отверстия служит появление экссудата в просвете корневого канала. С первого посещения зуб оставляем открытым, больного предупредить о том, что необходимо перед едой в зуб ввести маленький ватный тампон, а после приёма пищи ватный тампон удалить из кариозной полости и полость рта прополоскать водой. Если верхушечный периодонтит осложняется периоститом, отмечается гиперемия и отёк слизистой оболочки, болезненная пальпация и сглаженность переходной складки в области больного зуба, повышение температуры тела, изменение формулы крови, то назначают курс антибиотиков широкого спектра действия, десенсибилизирующие препараты. В это же время выполняют разрез по переходной складке, с рассечением надкостницы, рану дренируют.
Во второе посещение осуществляют сбор анамнеза (болел ли зуб, возникала ли боль при пережёвывании пищи), после чего оценивают объективный статус: состояние слизистой оболочки, окружающим больной зуб, лимфатических узлов, данные перкуссии, наличие или отсутствие экссудата в корневом канале.
При отсутствии жалоб и удовлетворительном общем и местном состоянии больного приступают к инструментальной обработке корневого канала. Далее – медикаментозная обработка корневого канала: применяют растворы протеолитических ферментов, антисептики.
Затем обезжиривают, высушивают, пломбируют, делают контрольное рентгенографическое исследование пломбированного корневого канала, ставится постоянная пломба.
Лечение хронических форм верхушечного периодонтита.
Цель лечения хронического верхушечного периодонтита — исключить корневой канал как источник воспаления периодонта и активно воздействовать на деструктивные процессы в околоверхушечных тканях.
Лечение любых форм хронического верхушечного периодонтита показано в одно посещение:
- препарирование кариозной полости с соблюдением всех правил и этапов;
- раскрытие полости зуба;
- расширение устья корневого канала и создание хорошего доступа к нему;
- удаление путридных масс и некротического дентина под антисептической ванночкой с использованием всего ассортимента эндодонтического инструментария.
- Обезжиривание и обезвоживание стенок корневого канала: с этой целью современная стоматология рекомендует использовать препараты: Netispad, Styptic, Largal ultra, Canal plus.
- Пломбирование корневого канала до физиологического апекса с последующей рентгенографией, констатирующее качество обтурации корневого канала. Показано пломбирование корневого канала твердеющими пастами и гуттаперчей. Первую порцию пломбировочного материала вносят в корневой канал на кончике иглы Миллера и подводят под давлением к верхушке корня зуба с помощью ватной турунды, что позволяет качественно обтурировать апекс; вторую порцию — на каналонаполнителе.
- Наложение постоянной пломбы.
Пациенты с деструктивными формами верхушечного периодонтита ставятся на диспансерный учёт. Повторное клинико-рентгенологическое исследование проводят спустя 3, 6, 12 месяцев. Если при обследовании через 12 месяцев больной не предъявляет жалоб, а на рентгенограмме в области верхушки корня не обнаруживается патологические изменения, то дальнейшее наблюдение не требуется, пациент снимается с диспансерного учёта. Если же через 12 месяцев, даже при отсутствии жалоб больного, рентгенологически определяется деструкция околоверхушечных тканей, требуется повторное лечение — удаление корневой пломбы, медикаментозная обработка и механическая обработка корневых каналов с последующим их пломбированием.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Периодонтит представляет собой распространенное заболевание воспалительного характера в периапикальных тканях. По статистике более 40% болезней зубочелюстной системы составляют воспаления периодонта, опережают их только кариес и пульпит.
Заболевания периодонта касаются буквально всех возрастных групп – от юного до пожилого возраста. Процентные показатели, исходя из расчета на 100 случаев обращения к стоматологу по поводу болей в зубах:
- Возраст от 8 до 12 лет – 35% случаев.
- Возраст 12-14 лет – 35-40% (потеря 3-4-х зубов).
- От 14 до 18 лет – 45% (с потерей 1-2-х зубов).
- 25-35 лет – 42%.
- Лица старше 65 лет – 75% (утрата от 2 до 5 зубов).
Если периодонтит не лечится, хронические очаги инфекции в полости рта приводят к патологиям внутренний органов, среди которых лидируют эндокардиты. Все заболевания периодонта в целом, так или иначе, влияют на состояние здоровья человека и значительно снижают качество его жизни.
Код по МКБ 10
В стоматологической практике принято классифицировать заболевания периапикальных тканей согласно МКБ-10. Кроме того существует внутренняя классификация, которую составили специалисты московского медицинского стоматологического института (ММСИ), она принята во многих лечебных учреждениях постсоветского пространства.
Однако официально признанной и используемой в документации все же остается МКБ-10, периодонтит в ней описывается таким образом:
Болезни периапикальных тканей
Острый апикальный периодонтит пульпарного происхождения
Острый апикальный периодонтит БДУ
Хронический апикальный периодонтит
Периапикальный абсцесс со свищом:
Свищ, имеющий сообщение с верхнечелюстной пазухой
Свищ, имеющий сообщение с носовой полостью
Свищ, имеющий сообщение с ротовой полостью
Свищ, имеющий сообщение с кожей
Периапикальный абсцесс неуточненный, со свищом
Периапикальный абсцесс без свища:
Киста корня (корневая киста):
Апикальная, боковая киста
Киста воспалительная парадентальная
Киста корневая неуточненная
Другие неуточненные заболевания периапикальных тканей
Следует признать, что в классификации заболеваний периодонта до сих пор существует некоторая путаница, это связано с тем, что помимо внутренней систематизации ММИС, принятой практиками-стоматологами стран бывшего СНГ, кроме МКБ-10, существую и классификационные рекомендации ВОЗ. Больших различий эти заслуживающие уважения и внимания документы не имеют, тем не менее, раздел «хронический периодонтит» может трактоваться вариабельно. В России и в Украине есть клинически обоснованная дефиниция «фиброзный, гранулирующий, гранулематозный периодонтит», тогда как в МКБ-10 он описывается как апикальная гранулема, кроме того в международной классификации болезней 10-го пересмотра не существует нозологической формы «хронический периодонтит в стадии обострения», которой пользуются практически все отечественные врачи. Это определение, принятое в наших учебных и лечебных заведениях, в МКБ-10 заменяет код - К04.7 «периапикальный абсцесс без образования свища», что полностью совпадает по клинической картине и патоморфологическому обоснованию. Тем не менее, в смысле документального оформления болезней периапикальных тканей общепринятой считается МКБ-10.
Причины периодонтита
Этиология, причины периодонтита подразделены на три категории:
- Инфекционный периодонтит.
- Периодонтит, вызванный травмой.
- Периодонтит, спровоцированный приемом лекарственных препаратов.
От этиологических факторов зависит патогенетическая терапия, ее эффективность напрямую обусловлена наличием или отсутствием инфекции, степенью изменения трофики тканей периодонта, тяжестью травмы или воздействия химическими агрессивными средствами.
- Периодонтит, вызванный инфекцией. Чаще всего ткань периодонта поражается микробами, среди которых « лидируют» гемолитические стрептококки ( 62-65%), а также сапрофитные стрептококки и стафилококки, негемолитические( 12-15%) и другие микроорганизмы. Эпидермальные стрептококки в норме присутствуют в полости рта, не вызывая воспалительных процессов, однако существует подвид – так называемый «зеленящий» стрептококк», который содержит поверхностный белковый элемент. Этот белок способен связывать слюнные гликопротеины, соединяться с другими патогенными микроорганизмами (дрожжеподобными грибами, вейонеллами, фузобактериями) и формировать специфические бляшки на зубах. Бактериальные соединения разрушают зубную эмаль, параллельно через десневые карманы и каналы корня выбрасывая токсины непосредственно в периодонт. Кариес и пульпит являются одними из главных причин инфекционного периодонтита. Другими факторами могут быть вирусные и бактериальные инфекции, проникающие в периодонт через кровь или лимфу, например, такие как грипп, гайморит, остеомиелит. В связи с этим инфекционные воспалительные процессы в периодонте объединяют в такие группы:
- Интрадентальный периодонтит.
- Экстрадентальный периодонтит.
- Периодонтит, вызванный травматическим повреждением. Такой травмой может быть удар, ушиб, попадание при пережевывании твердого элемента (камешка, кости). Кроме однократных травм есть и хроническая травматизация, спровоцированная неверным стоматологическим лечением (неправильно наложенная пломба), а также нарушением прикуса, давлением на ряд зубов в процессе профессиональной деятельности (мундштук духового инструмента), вредные привычки (перекусывание зубами твердых предметов – орехов, привычка грызть ручки, карандаши). При хроническом повреждении тканей на первых порах происходит вынужденная адаптация к перегрузке, повторяющаяся травма постепенно переводит процесс компенсации в воспаление.
- Периодонтит, вызванный медикаментозным фактором, как правило, является результатом неверной терапии в курировании пульпита или самого периодонта. В ткани проникают сильнодействующие химические вещества, провоцируя воспаление. Это может быть трикрезолфор, мышьяк, формалин, фенол, резорцин, фосфат-цемент, парацин, пломбировочные материалы и так далее. Кроме того все аллергические реакции, которые развиваются в ответ на применение антибиотиков в стоматологии, также относятся к категории медикаментозного периодонтита.
Наиболее распространенные причины периодонтита могут быть связаны с такими патологиями, как хронический гингивит, пародонтит, пульпит, когда воспаление пародонта можно считать вторичным. У детей периодонтит часто развивается на фоне кариеса. Факторы, провоцирующие воспаление периодонта, могут быть обусловлены и несоблюдением правил гигиены полости рта, авитаминозом, недостатком микроэлементов. Следует отметить, что существуют и соматические заболевания, способствующие развитию периодонтита:
- Сахарный диабет.
- Хронические патологии эндокринной системы.
- Сердечнососудистые заболевания, которые также может провоцировать хронический очаг инфекции в полости рта.
- Хронические патологии бронхо-легочной системы.
- Заболевания органов пищеварительного тракта.
Обобщая, можно выделить 10 наиболее распространенных факторов, провоцирующих периодонтит:
- Воспалительный процесс в пульпе, острый или хронический.
- Гангренозное поражение пульпы.
- Передозировка медицинских препаратов в терапии пульпита (период лечения или количество препарата).
- Травматическое повреждение периодонта при лечении пульпы или обработке каналов. Химическая травматизация при стерилизации, санации канала.
- Травматическое повреждение периодонта при пломбировании (проталкивание пломбировочного материала).
- Остаточный пульпит (корневой).
- Проникновение инфекции, находящейся в канале, за верхушку.
- Аллергическая реакция тканей периодонта на медикаменты или продукты распада микроорганизмов – возбудителей воспаления.
- Инфицирование периодонта через кровь, лимфу, реже контактным путем.
- Механическая травматизация зуба – функциональная, терапевтическая (ортодонтические манипуляции), нарушенный прикус.

[1], [2], [3]
Стоматология для всей семьи ОРТОСМАЙЛ
Периодонтит – это воспаление у верхушки корня зуба, возникающее обычно из-за невылеченного пульпита или неправильного пломбирования корневых каналов.
Если вовремя не вылечить периодонтит, он становится причиной образования гнойных мешочков и разрушения корня зуба и кости вокруг.
Причины периодонтита
Существует три основных причины периодонтита:
- Инфекция. Самая распространенная причина – заболевание развивается из-за невылеченного кариеса или пульпита, образования у корня зуба кисты.
- Травма. При ударе или вывихе в кость может попасть инфекция, которая спровоцирует периодонтит.
- Медикаменты. Если в зубодесневой карман через зубной канал попадут сильнодействующие лекарства или химические средства: препараты мышьяка, формалин, азотнокислое серебро и т.п. Такое происходит при лечении пульпита старыми методами или перепломбировании каналов.
Острый периодонтит: симптомы
Острый периодонтит протекает с сильновыраженными симптомами: отеком и покраснением десны, болью, повышением температуры и даже образованием свища. При надавливании на зуб боль становится очень сильной. Могут быть проблемы со сном, иногда появляется странное ощущение, как будто зуб выдвинут из челюсти.
Если вовремя не начать лечение, ноющая боль постепенно становится пульсирующей, рвущей, проявляется лишь иногда.
При осмотра зуба почти всегда можно обнаружить кариозный дефект, пломбу или установленную коронку. Иногда зуб начинает немного шататься, из-под него или из десны может выделяться гной.
Симптоматика немного отличается в зависимости от формы периодонтита.
Апикальный серозный периодонтит
В этой форме боль обычно ноющая, возникает редко – больше пациент жалуется на ощущение распирания в зубе. В основном заболевание наступает после установки пломбы или покрытия зуба коронкой. Со временем эмаль меняет цвет. Десна обычно не изменена, может быть слегка покрасневшей, но не припухает и не отекает.
Апикальный гнойный периодонтит
В этом случае поражаются сразу все ткани пародонта. Больной жалуется на сильные рвущие и пульсирующие боли в зубе, которые со временем усиливаются. Даже легкое прикосновение к зубу провоцирует новый резкий приступ. Иногда может сильно болеть голова, подниматься температура. Эмаль меняет цвет, десны и щеки опухают, лицо становится несимметричным. Часто опухают и болят лимфоузлы.
Хронический периодонтит зуба: симптомы
Хронический периодонтит может развиться после острого, либо как самостоятельное заболевание, например, из-за попадания в зуб лекарственных препаратов. Отеков и температуры практически нет, слабая боль иногда возникает лишь при давлении, либо при употреблении горячих продуктов.
Периодически над зубом в десне может открываться небольшой свищ, откуда в небольших количествах выходит гной. Это все также проходит без боли.
Из-за скудных симптомов диагностировать хронический периодонтит можно только по рентгену. На этой стадии кость в области верхушки обычно уже сильно разрушена, так что обнаружить проблему легко.
Симптомы и клиническая картина могут немного отличаться в зависимости от формы хронического периодонтита.

Фиброзный периодонтит
Пациент обычно не испытывает никакого дискомфорта, нет боли даже при употреблении горячих продуктов или надкусывании, отсутствуют симптомы интоксикации или изменении десны. Распознать проблему можно только на рентгене, либо в стадии обострения.
Гранулирующий периодонтит
Симптомы также выражены слабо, но может возникать ноющая боль при накусывании или сильном переохлаждении. Слизистая в области пораженного зуба отекает, обязательно появляются свищи. Пациент может жаловаться на периодическую вялость, головную боль, лимфоузлы постоянно увеличены.
Гранулематозный периодонтит
При этой форме зуб изменяет цвет, пациент чувствует распирание в челюсти. В некоторых случаях боли нет, но почти всегда появляется слабость, головная боль и вялость. Десна не изменена в цвете, увеличение лимфоузлов нехарактерно.
Врач может отличить эти формы не только по симптомам, но и по рентгену – они по-разному разрушают костную ткань.
Симптомы обострения хронического периодонтита
Сам хронический периодонтит протекает практически бессимптомно, однако периодически случаются обострения. В эти периоды заболевание больше напоминает острый периодонтит – появляется сильная боль, отеки, десна припухает, из нее обильно выделяется гной. После того, как весь гной вытечет из очага, острые симптомы пропадут, и заболевание снова перейдет в вялотекущую хроническую форму. Это будет продолжаться до нового обострения.
Чем опасен периодонтит
Хронический периодонтит протекает почти без симптомов, поэтому многие попросту игнорируют это заболевание. Однако если вовремя не заняться лечением, возможны следующие неприятные последствия:
- Развитие острого периодонтита или кист на соседних зубах.
- Потеря зуба – из-за разрушения костной ткани зуб постепенно расшатывается и может полностью выпасть.
- Инфицирование кости, развитие абсцессов и остеомиелита.
Отличия периодонтита от пульпита
Пульпит – это достаточно распространенное воспаление тканей внутри зуба – нерва, или пульпы. Для него характерна постоянная острая боль, которая усиливается при употреблении горячих и холодных продуктов, становится интенсивнее в вечернее и ночное время, отдает в челюсть и другие зубы – сложно понять, какой именно зуб болит. Это основное отличие от острого периодонтита – при нем боль всегда локализована в конкретном месте. Интенсивность в течение суток одинаковая, а усиливаются болевые ощущения только при надавливании.
Хронический пульпит отличить от периодонтита намного сложнее. Главное отличие в том, что при пульпите может возникать интенсивная боль при смене температурного режима или в ночное время. При периодонтите боли нет, и единственное, что чувствует пациент – легкие неприятные ощущения во время жевания.
Что делать при признаках периодонтита?
Обнаружить у себя симптомы периодонтита, особенно острого, довольно просто. В этом случае лучшее, что можно сделать – это немедленно записаться к стоматологу и назначить прием на ближайшее время. Если оперативно заняться лечением, то зуб точно удастся сохранить.
Временно уменьшить боль можно, если аккуратно набирать в рот раствор чайной ложки соды в стакане теплой воды. Такие ванночки нужно делать каждые полчаса на 15-20 секунд. Также больному зубу нужен покой, его нельзя трогать, расшатывать и привлекать к пережевыванию пищи.
При подозрении на периодонтит нельзя:
- Прогревать больную область – это только усилит отек ткани и образование гноя, может привести к попадании инфекции в кровь.
- Прикладывать к зубу обезболивающие таблетки – можно получить ожег мягких тканей без пользы для зуба.
- Надолго откладывать визит к врачу. Боль может пройти, но сам периодонтит перейти в хроническую стадию и никуда не денется.
- Пытаться самостоятельно вскрывать образующиеся гнойники – так можно занести инфекцию и спровоцировать еще более сильное воспаление.
Лечение острого периодонтита или обострения хронической формы
В данном случае пациент испытывает сильную острую боль, так что ему необходима срочная медицинская помощь. Первым делом врач вскрывает зуб и удаляет пульпу, но корневые каналы остаются открытыми, чтобы гной мог спокойно оттекать. Иногда для этого приходится снимать коронку, удалять пломбу или распломбировать корневые каналы. Если десна слегка припухла, то ее нужно немного разрезать, чтобы также дать выход гною.
Обычно после таких действий боль пропадает. Дополнительно пациенту назначают прием антибиотиков и полоскания антисептиками.
Через 3-4 дня нужно будет снова прийти к врачу. Стоматолог убедится, что из каналов больше не выходит гной и положит в них специальный антисептик для окончательной очистки.
Дальнейшее лечение довольно простое – при помощи лекарств полностью устраняется воспаление, каналы тщательно очищаются и пломбируются. В случае, если это обострение хронического периодонтита, может потребоваться удаление кисты лазером или хирургическим методом, либо длительная противовоспалительная терапия и восстановление костной ткани.

Лечение хронического периодонтита
В случае с хроническим периодонтитом срочное лечение не требуется. Если врач обнаружил заболевание, его можно начать лечить в ближайшее, но удобное для пациента время. Легче всего лечится фиброзная форма – достаточно просто провести обработку каналов и запломбировать их как при обычном пульпите. Хватает 2-3 посещений, лечение займет не больше недели.
В случае с гранулирующим и гранулематозным периодонтитом отмечается сильно разрушение костной ткани и у корня зуба. Из-за этого нужно вносить в каналы материал с гидроокисью кальция – она не только снимает воспаление, но и стимулирует восстановление кости. К сожалению, действует препарат очень медленно, так что лечение может растянуться на несколько месяцев. Только после полного восстановления костной ткани можно ставить постоянную пломбу.
Если периодонтит беспокоит пациента уже давно, у корня зуба может образоваться несколько кист большого размера. Удалить их медикаментозно часто нельзя, так что может потребоваться резекция верхушки корня зуба – ее удаление через разрез на десне. После этого рана зашивается, а каналы пломбируются.
Возможные осложнения после лечения
Боль, дискомфорт и неприятные ощущения во время сжатия челюстей в течение недели после лечения – это не осложнение, а нормальное явление. Чтобы их избежать, лучше поменьше жевать проблемным зубом, стараться не есть твердую пищу, воздержаться от употребления горячих и холодных продуктов.
Самое частое осложнение – некачественное пломбирование корневых каналов. Каналы обычно очень узкие и искривленные, поэтому их сложно полностью очистить и тщательно заполнить пломбировочным материалом. Это может вызвать боль, повторное воспаление, отеки и температуру, и даже повторный периодонтит. Поэтому после пломбирования обязательно делается рентген для контроля результата, а также рекомендуется посещение стоматолога спустя несколько недель, для повторного осмотра.
Если была проведена резекция части корня, восстановление затянется на пару недель. В это время может болеть десна, нужно будет полоскать рот антисептиками и есть риск развития воспаления.
Периодонтит у детей
Периодонтит развивается не только у взрослых – у детей он тоже встречается очень часто. Симптомы остаются такими же – боль, температура, отек десны. Молочные зубы обычно сильнее шатаются, разрушаются гораздо быстрее.
В случае с молочным зубом терапевтическое лечение периодонтита медикаментами будет слишком сложным делом. Единственный приемлемый вариант – полное удаление зуба. Чтобы это не испортило прикус, можно установить пластинку или временную коронку из пластика.
Если у ребенка болит уже постоянный зуб, то придется проводить полноценное лечение – схема в этом случае такая же, как при лечении периодонтита у взрослых.
Профилактика периодонтита
Самое главное в профилактике этого заболевания – своевременное лечение кариеса. Если не запускать зубы и обращаться за лечением к стоматологу, то вас не побеспокоит ни пульпит, ни периодонтит. В случае травмы тоже лучше посетить врача как можно раньше, чтобы он вовремя заметил воспаление.
Еще один способ профилактики – обращение только к квалифицированным стоматологам (ссылка на врачей). Неопытный врач при лечении кариеса или пульпита легко может повредить каналы так, что в итоге этот приведет к периодонтиту.
Периодонтит: Классификация по МКБ
Медицинская классификация МКБ-10 выделяет целую группу Периодонтиты в разделе К04:
- К04.4 – острый апикальный периодонтит, с ясной причиной развития и симптомами.
- К04.5 – хронический апикальный периодонтит, может потребоваться хирургическое вмешательство.
- К04.6 – периапикальный абсцесс, есть риск проникновения гноя в гайморову пазуху.
- К04.7 – периапикальный абсцесс без свища.
- К04.8 – корневая киста.
Эта классификация используется стоматологами – по ней можно определить, каким методом лечить конкретного пациента.
Периодонтит — это воспалительный процесс, протекающий в корневой оболочке зубов и околокорневых тканях. Периодонт представляет собой связочный аппарат зуба, с помощью которого зуб прикрепляется к костной ткани, и появление воспаления в этих структурах может быть связано с рядом причин.
- Причины возникновения периодонтита
- Клинические проявления периодонтитов
- Лечение периодонтита
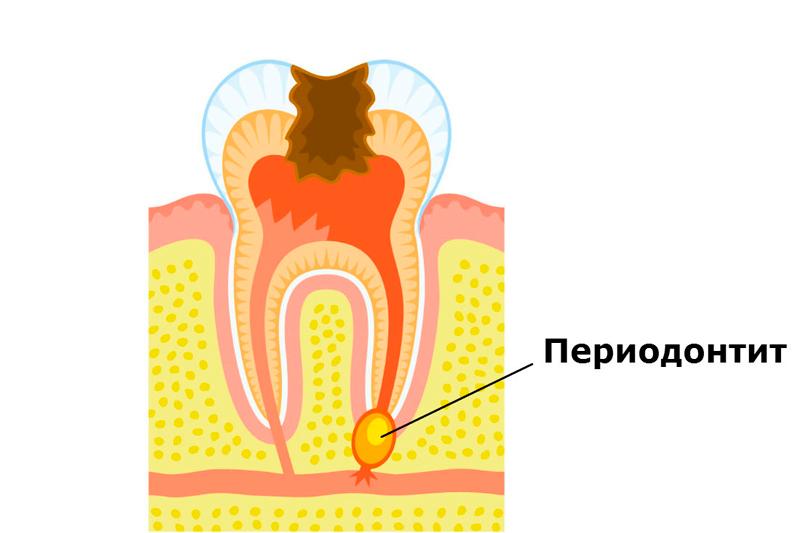
Причины возникновения периодонтита
Наиболее часто болезнь формируется вследствие неверного или несвоевременного лечения других заболеваний зубов, поскольку главной причиной является инфицирование тканей.
Основные причины формирования болезни следующие:
- осложнение пульпита. При формировании глубокой кариозной полости болезнетворные микроорганизмы поражают пульпу зуба, если в этом случае не было оказано должного лечения, через отверстия корневых каналов на верхушках корней очаг инфекции перемещается в периодонтальную область;
- некачественно запломбированные каналы корня. Даже при получении своевременного лечения оно может оказаться неэффективным в случае нарушения технологии пломбирования. При недопломбировании каналов до верхушки в оставшейся пустой части развивается очаг воспаления. Он выходит за пределы корня и поражает периодонтальные ткани, а также провоцирует периодонтальный абсцесс у верхушки;
- нарушение технологии установки искусственной коронки. Установка коронки предполагает обязательную девитализацию и удаление пульпы зуба, после чего каналы корня пломбируются. Эта процедура может также быть осуществлена с нарушением технологии. Кроме того, врачебная ошибка может заключаться в отсутствии подготовки зуба: в тех случаях, когда врач не проводит предварительное удаление пульпы и устанавливает коронку на «живой» зуб, она может воспалиться, после чего процесс затрагивает периодонтальные ткани. Гибель пульпы зуба также может быть связана с перегревом тканей при обточке зуба под коронку;
- маргинальный периодонтит. Тяжелая стадия развития пародонтоза или образование пародонтальных карманов по другим причинам могут быть фактором развития периодонтита. В таких зубодесневых образованиях откладывается зубной налет и камень, а также частицы пищи, размножаются бактерии. Инфекция проникает к участкам верхушки корней, что влечет за собой заболевание;
- периодонтит неинфекционного генеза — травматический. Может быть как острым, так и хроническим. В первом случае болезнь вызывается такими явлениями, как:
- вывих зуба — характеризуется подвижностью, болью при надкусывании пищи;
- разрыв нервно-сосудистого пучка — для него характерна не только подвижность, но и окрашивание коронки зуба в розовый цвет в связи с кровоизлиянием;
- перелом корня.
Хроническая травматизация может представлять собой чрезмерную нагрузку на зуб вследствие:
- неверно подобранных и установленных зубных конструкций, протезов;
- завышении высоты пломбы при лечении.
Все ошибки, повлекшие за собой неравномерное смыкание зубов, ведут к преждевременному накусыванию на один из них, что в конечном итоге приводит к хроническому периодонтиту;
Клинические проявления периодонтитов
Периодонтит, симптомы которого зависят от формы и степени выраженности, делится на две большие группы — острый и хронический, которые, в свою очередь, также поддаются классификации.
-
серозный. Боль может носить самопроизвольный характер в начале поражения тканей. Это связано с ограничением экссудата в тканях, сдавливающим нервные окончания. Болезненность усиливается при надкусывании пораженным зубом. Также возникает отек периодонтальных тканей, что субъективно описывается больными как «удлинение» воспаленного зуба. Это действительно так: зуб несколько выдвигается в связи с увеличением тканей.
Может присутствовать небольшой отек мягких тканей лица со стороны причинного зуба. Их пальпация не вызывает болезненности, как и зондирование полости зуба при ее наличии в том случае, если пульпа удалена;
Хронические периодонтиты являются продолжением острых форм, однако могут в ряде случаев формироваться и самостоятельно при наличии ослабленных иммунных сил. Протекание может быть как бессимптомным, так и сопровождаться стертой клинической картиной. Выраженная симптоматика может наблюдаться лишь при обострении болезни. Хронические периодонтиты подразделяются на следующие формы:
- фиброзный. Характерной особенностью заболевания является постепенное замещение волокон связочного аппарата зуба соединительной тканью. Болезненность чаще всего полностью отсутствует, как и другие клинические проявления;
- гранулирующий. Наиболее активная форма хронического протекания болезни. Ее отличает появление грануляционной ткани в участках верхушки корня. Такая ткань наделена способностью к быстрому разрастанию, что влечет за собой разрушение костной ткани и замещение ее на грануляционную в достаточно короткие сроки. Симптомы заболевания: боль ноющего характера, периодически обостряющаяся; усиление болезненности при надкусывании. В ряде случаев на десне формируется свищ, из которого выделяется в небольшом количестве гнойный экссудат;
- гранулематозный. Периодонтальный абсцесс при этой форме заболевания имеет структуру плотного мешочка с гнойным содержимым. В зависимости от того, какого он размера, выделяют 3 вида этой формы:
- гранулема;
- киста;
- кистогранулема.
Симптоматика заболевания зависит от стадии: на начальном этапе отсутствуют какие-либо признаки болезни, по мере увеличения и перерождения образования клиническая картина появляется с более выраженными характерными симптомами: боль, усиливающаяся при надкусывании, незначительный отек.
Лечение периодонтита
Периодонтит зуба (лечение которого осуществляется с учетом формы, стадии заболевания, индивидуальных особенностей и других параметров) может быть вылечен различными способами.
Терапия острых форм заключается в проведении следующих манипуляций:
- диагностические мероприятия (рентген, осмотр);
- проведение местного обезболивания;
- высверливание размягченных тканей при наличии кариозного поражения;
- удаление отмершей пульпы (при ее наличии); распломбирование корневых каналов в случае наличия врачебной ошибки, другие меры;
- измерение длины каналов корня с помощью специальных инструментов;
- инструментальная обработка каналов: расширение для более эффективной обработки. После осуществляется промывание антисептическими растворами, а также расширение апикального отверстия канала корня на верхушке, что необходимо для обеспечения оттока гнойного содержимого. Временная пломба в этом случае не накладывается для этой же цели;
- спустя несколько дней врач осуществляет промывание каналов, после чего в них закладывается специальное лекарственное противовоспалительное средство. Зуб пломбируется временными материалами;
- при наблюдении положительной динамики стоматолог вновь осуществляет промывание каналов с последующим их постоянным пломбированием. После на коронку зуба ставится постоянная пломба.
Лечение хронической формы, которая не характеризуется формированием образований (фиброзный периодонтит), осуществляется приблизительно по этой же схеме, однако за меньшее число визитов: в связи с отсутствием выраженного воспаления и гнойного экссудата курс лечения укорачивается.
Хронический гранулематозный и гранулирующий периодонтит, лечение которого представлено более сложными манипуляциями, осуществляется следующими методами.
Во-первых, терапевтическое лечение. Может быть применено только при малых размерах образований, отсутствии жалоб. Алгоритм действий аналогичен с вышеописанным лечением, однако важным моментом является выведение лекарственного средства за верхушку корня при промывании и закладке.
Во-вторых, хирургическое лечение, которое, как правило, представляет собой резекцию верхушки корня. Состоит из нескольких этапов:
- подготовка к операции. Предварительное пломбирование каналов (за 1-2 дня до процедуры);
- собственно операция: анестезия (местная);
- создание доступа. Осуществление разреза на десне, после чего слизистая оболочка отслаивается, чтобы обнажить костную ткань. В проекции верхушки корня врач осуществляет небольшое отверстие, после чего нужный участок костной ткани выпиливается с помощью специальных инструментов: боров, бормашины;
- через полученное отверстие врач обнаруживает нужную часть верхушечного корня с кистой, образованием. С помощью бормашины она отсекается от корня и извлекается с использованием пинцета;
- после проведения процедуры образуется полость в кости — на месте верхушки. При больших размерах и обширной полости показана закладка синтетической костной ткани — так заполняется образовавшаяся пустота;
- место разреза десневой ткани подвергается ушиванию. Также показано дренирование: установка дренажа между швами, чтобы обеспечить нормальный отток сукровицы.
При кистах очень больших размеров, особенно расположенных на верхушках корней зубов мудрости, может быть показано удаление зуба. Оно также требуется в тех случаях, если резекция верхушки затруднена по каким-либо причинам.
Читайте также:

