Черные треугольники между зубами
Опубликовано: 26.04.2024
Стоматологическая проблема с драматическим названием «черные треугольники» особенно хорошо знакома клиентам ортодонт–центра со скученными резцами и клыками. Желая улучшить эстетику улыбки и выровнять зубной ряд, они в результате коррекции получают треугольные промежутки между зубами на уровне десневых сосочков. Визуально эти промежутки выглядят темными, почти черными, так как за ними находится полость рта, не освещаемая светом. Отчего они образуются, и можно ли решить эту серьезную эстетическую проблему?
Корень проблемы — низкий уровень гигиены ротовой полости
Черные треугольники еще чаще наблюдаются у клиентов с заболеваниями пародонта, которые никогда не исправляли прикус брекетами. В большинстве случаев воспаление десны становится следствием недостаточной гигиены полости рта.
Некачественно удаляемые мягкие отложения, скапливающиеся в межзубных промежутках и непосредственно у края десны, постепенно затвердевают. В зубном налете развиваются колонии патогенных бактерий, провоцирующих воспаление мягких тканей. В зрелом возрасте это приводит к резорбции (рассасыванию) костной ткани, поддерживающей десневые сосочки. Сосочки уменьшаются в объеме, а десна вынужденно приобретает низкую посадку (т.н. рецессия десны), за счет чего на свет и появляются затемненные треугольные пространства.
В последнее время лечение брекетами в Москве становится все более востребовано взрослыми людьми, у которых, вследствие плохой гигиены, уже достаточно сильно воспалены ткани пародонта. Даже если в момент обращения к ортодонту темные промежутки у них отсутствуют, в процессе коррекции они могут проявиться во всей своей красе.
Кто попадает в зону риска?
Проблемной будет установка брекетов для коррекция прикуса у пациентов трех категорий:
- с выраженными проявлениями пародонтита — воспаленными деснами, обильными зубными отложениями и прочими клиническими проявлениями. Лечение начинать нельзя, пока человек, с подачи ортодонта и врача–гигиениста, не проникнется идеей качественной гигиены и не научится правильно чистить зубы;
- с сильно скученными зубами;
- с резцами, отличающимися треугольной формой. Если коронки сильно сужаются в направлении шейки, риск появления черного пространства заметно возрастает. Когда зубки уже изменят положение, низко посаженная десна останется на прежнем месте. В результате между резцами появятся черные промежутки. Некоторые утверждают, что брекеты у них вызвали рецессию десны, но на самом деле этого не произошло.
Важно отметить, что при скученности еще и трудно оценить степень здоровья пародонтальной ткани. Коронки, расположенные внахлест до установки брекетов под ключ, очень хорошо маскируют проблему. Поэтому на этапе диагностики так важно правильно оценить пародонтологический статус.
Как решается проблема?
Пациентам с риском образования этого дефекта после установки брекет–системы ортодонт обязан разъяснить суть проблемы. Ведь для ее решения сначала придется заняться формированием отсутствующих гигиенических навыков и купированием воспалительных процессов в пародонтальной ткани. Только после этого наступит очередь лечения брекетами. Оно должно быть нацелено:
- на коррекцию прикуса (к сожалению, далеко не всегда при этом удается добиться идеального результата);
- формирование эстетичной улыбки;
- а также на минимизацию размеров затемнений.
В некоторых случаях, обычно у пациентов с треугольными зубами, используется метод сепарации — шлифовки зубных коронок. Треугольным коронкам придается форма, приближенная к прямоугольной, путем сошлифовывания требуемого слоя эмали с их боковых поверхностей. Сначала используется алмазный диск, а затем, для более тонкой работы, полировочный.
Сразу после процедуры становятся заметными вертикальные межзубные промежутки. Но на зубках фиксируется специальное приспособление, которое способствует «закрытию» щелей в течение 2–4 месяцев.
Есть проблемы с пародонтом? Займись гигиеной!
Красивая улыбка станет наградой только дисциплинированным пациентам ортодонта, которые качественно чистят зубы. Недостаток гигиены создает немало проблем и самим брекетоносцам, и лечащему врачу.
Воспаленная, увеличившаяся в объеме десна затрудняет проведение ортодонтических манипуляций и мешает контролировать ход лечебного процесса. Доктор хорошо видит только режущий край зуба, а все важные параметры, определяющие его правильное положение (ангуляция, ротация, инклинация) остаются вне зоны контроля.
Брекеты не должны провоцировать и усугублять болезни пародонта. Поэтому исключительную важность приобретает механическая чистка зубов и самой конструкции с использованием мягкой щетки с тонкими, хорошо проникающими в межзубные промежутки щетинками, межзубных ершиков и зубной нити.



| Врач: Суджаев Сергей Романович Возраст пациента: 25 лет Диагноз: дистальная окклюзия, трансверзальная резцовая окклюзия, скученность фронтального отдела верхнего и нижнего зубных рядов, адентия зубов 1.4;2.4;3.4;4.4. Срок лечения: 12 месяцев Аппаратура: брекет-система Clarity SL | ЗАДАТЬ ВОПРОС ВРАЧУ |
| ДО | ПОСЛЕ |
 |  |
 |  |
 |  |
 |  |


Как нас найти?:
Москва, Спартаковская площадь, д.14, с.2
(вход со стороны ул. Бауманская, д.13, с.3)
1. Межаппроксимальная сепарация зубов
Видеоролик, демонстрирующий эту процедуру:
В каких случаях нужна сепарация?
1. Ширина верхних резцов не соответствует ширине нижних резцов. У врачей-ортодонтов есть определенные методики расчета соответствия ширины резцов верхней и нижней челюсти. И когда врач выявляет это несоответствие, то предлагает пациенту пришлифовать резцы верхней или нижней челюсти, чтобы передние и боковые зубы в будущем получили более физиологичное смыкание.
2. Когда пытаемся пролечить без удаления (а риск удаления велик). В этом случае пациенту предлагается на выбор – либо пришлифовка всех зубов, той челюсти, где возможно удаление, либо удаление одного-двух зубов.
3. Когда ассиметричные зубы левой или правой половины челюсти. Это чаще встречается у взрослых пациентов, уже прошедших через многочисленные руки терапевтов-стоматологов. Когда врач стоматолог устанавливая пломбу, не пытался повторить анатомическую форму зуба, либо вообще понятия не имел, что так надо делать, либо не имел такой возможности из-за сформировавшихся условий во рту пациента.
4. Когда зубы треугольной формы и после исправления видны черные треугольники. Это чаще применяется у взрослых пациентов. Когда пациент начинает лечение со значительной скученности резцов и клыков. При этом десна за много лет приобрела то низкое, вынужденное положение, в котором стоят сегодня зубы, и пациент на начало лечения видит нормальное положение десны. После установки брекетов, зубы треугольной формы начинают расправляться и при этом, десна не меняет своего положения вслед за зубами. В итоге зубы стоят ровно, а десна осталась почти на том же месте где и была до начала лечения. Зрительно появляются черные треугольники между резцами. Пациент это воспринимает как опустившуюся десну. Хотя это не десна изменила свое положение, а зубы.
Безопасно ли это?
Объем сепарации (пришлифовывания) не велик. Сошлифовывается небольшое количество эмали с боковых сторон зуба (0,1-0,5 мм). У каждого зуба в этих местах достаточно толстый слой эмали. Для сепарации не надо делать анестезию. Это немного неприятно, но не больно. И эта процедура не может привести к кариесу. Бывает, после процедуры появляется небольшая чувствительность зубов, но через небольшой промежуток времени это проходит.
Как это проводится?
После небольшого выравнивания зубов (на 4-8 мес) очень тонким алмазным диском врач очень аккуратно сошлифовывает требуемое количество эмали с запланированных зубов. После этого пришлифованные поверхности полируют полировочными дисками. Сразу после сепарации пациент видит промежутки между своими зубами. Врач одевает эластичную цепочку на все зубы и в течении 1-4 мес все промежутки закрываются.
2. Микроимплантация
Микроимплантаты используются в ортодонтии для увеличения костной опоры. Они представляют собой небольшие винты, которые устанавливаются в костную ткань на этапе ортодонтического лечения. Они отличаются от обычных имплантатов размером, продолжительностью использования и назначением. Микроимплантат – это временный элемент, который устанавливается и удаляется на этапе ортодонтического лечения. Длина микроимплантата составляет от 6 до 12 мм (чаще всего мы используем 6-8 мм).
Установка микроимплантата занимает не больше 10 минут, проводится под местной инфильтрационной анестезией (это самый легкий вид анестезии, при которой обезболивается только слизистая оболочка) и не требует реабилитационного периода. После процедуры возможны незначительные болевые ощущения слизистой в месте установки (только от укола), которые проходят уже на следующий день.
После достижения необходимого результата микроимплантат удаляется. Это может сделать ортодонт, поскольку анестезия не требуется (в костной ткани отсутствуют нервные окончания). В области, где был выкручен микроимплантат не остается даже и следа уже через 2-3 дня. Мы рекомендуем промывать этот участок раствором 0,05% хлоргексидина в течение 3 дней и тщательно следить за гигиеной в этой области.
Наличие микроимплантата требует более тщательного соблюдения гигиены полости рта, в ином случае есть высокий риск его отторжения. Также, у курящих пациентов частота отторжения увеличивается в разы, поскольку смолы, содержащиеся в табачном дыме, оседают на поверхности микроимплантата, раздражая слизистую оболочку, воспаление слизистой переходит на костную ткань и микроимплантат становится подвижным.
Так зачем нужны микроимплантаты?
1. Для создания места в случае наклонившегося зуба в сторону удаленного перед ним зуба и последующей имплантации и протезирования.
2. В случае опустившегося верхнего зуба вниз на место ранее давно удаленного нижнего зуба.
3. Для недвижимой опоры при перемещении группы зубов.
4. Для выравнивания окклюзионной линии. Линии, проведенной по краешкам верхних резцов и в сравнении с линией проведенной по уровню зрачков. Когда зубы левой или правой половины находятся на разной высоте.
Пример №1
Отсутствует 25 зуб, свободное место необходимо закрыть перемещением передних зубов (24, 23 и так далее) назад, однако, если мы дадим эластическую тягу между зубами 24 и 26, они будут двигаться навстречу друг другу (согласно третьему закону Ньютона), но нам нужно, чтобы 26 зуб остался на месте. Поэтому мы устанавливаем микроимплантат за 27 зубом — это позволяет обеспечить опору для 26 зуба, микроимплантат не дает возможности ему перемещаться вперед.
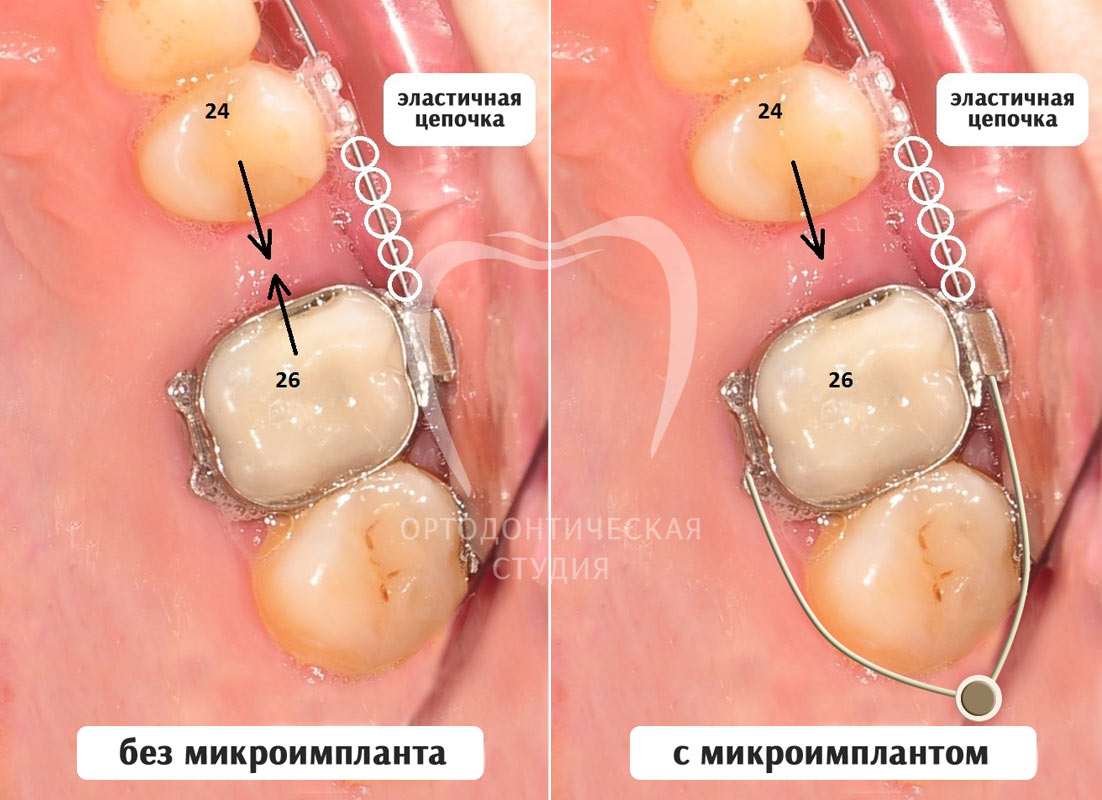
Пример №2
В данном случае у пациентки проведено удаление 15 зуба по ортодонтическим показаниям, 27 зуб уже отсутствовал. Нами было принято решение переместить назад 26 зуб, чтобы избежать удаления еще одного зуба (25 зуб) и имплантации в области 27 зуба. Таким образом, пациентка получит идеально ровные зубные ряды, правильный прикус при отсутствии имплантатов, хотя для нас было бы намного проще провести симметричное удаление 5 зубов и имплантацию в области отсутствующего 27 зуба. Подобное лечение возможно только при использовании микроимплантатов.

3. Фотографирование
Современная ортодонтия стоит наравне с такими же специальностями как косметология и пластическая хирургия, в значительной степени меняющими внешний вид пациента. В связи с этим для доктора и пациента важны фотодокументальные записи истории лечения. Лишь фотографии лица и зубных рядов могут дать объективную оценку степени произошедших изменений в процессе лечения. Фототехника на ортодонтическом приеме сегодня является такой же неотъемлемой частью, как одноразовые бахилы на входе в медицинское учреждение.
Итак, для чего врачу необходимо проводить фотографирование пациента,
и какие снимки выполняет доктор?
Доктор проводит сравнительный анализ изменений, происходящих с вашими зубами в течение всего лечения. Согласитесь, довольно сложно запомнить положение каждого зуба и сравнить их с исходными через 4-6 месяцев лечения? А если у врача 20-30 пациентов в день и 25 рабочих дней в месяц? С помощью простых вычислений получаем, что доктор должен запомнить 750 случаев расположения зубов, меняющих свое положение каждый месяц. В этом нам помогает фотодокументация каждого случая.
Выполнение диагностических фотографий до, в процессе и после лечения имеет большое клиническое значение, т.к. изменения при ортодонтической коррекции происходят постепенно. К тому же, просматривая выполненные фотографии, доктор может проследить динамику лечения и обратить внимание на нюансы, которые пропустил, оценивая ситуацию в полости рта.
Фотографирование происходит во время второго вашего визита в клинику, посвященного заключению договора и снятию слепков. Таким образом, на основании анализа рентгеновских снимков, фотографий и диагностических гипсовых моделей врач составляет комплексный план лечения.
В процессе ортодонтического лечения фотографирование зубных рядов может повторяться каждые 2-6 месяцев для получения сравнительной оценки, эффективности выбранной механики и анализа возможных ошибок в диагностике или реализации плана лечения. Анализируя динамику изменений по фотографиям, доктор понимает какие меры необходимо предпринять, чтобы ускорить процесс лечения или направить его в необходимое русло.

Безусловно, по окончании лечения доктор также фотографирует лицо и зубные ряды,чтобы задокументировать полученный результат и сравнить фотографии до и после ортодонтического лечения.

Сопоставив фото до и после лечения, мы наглядно видим результат проделанной работы. В разделе «Примеры работ» на нашем сайте вы можете увидеть именно такие фотографии различных клинических случаев.
Пародонтит — самое распространенное заболевание полости рта, поражающее ткани, удерживающие зуб. В той или иной степени, патологию можно обнаружить практически у каждого человека старше 35 лет, в то же время немногие уделяют внимание этой проблеме. Основная причина возникновения пародонтита — это бактерии, следовательно и терапия заболевания направлена в основном на очищение пародонта от патогенных микроорганизмов и на обучение пациента правильной домашней гигиене. Надо признать, что в крупных городах имеется тенденция к возникновению заболевания даже у молодых пациентов, это связано со стрессом и экологией мегаполиса. Основными проявлениями пародонтита являются подвижность зубов и появление промежутков между ними вследствие разрушения костной ткани, окружающей зуб. Пациенты бывают шокированы, когда внешне здоровые зубы, удаляются по причине чрезмерной подвижности. Особенно обидно бывают, когда «уходят» ранее установленные имплантаты, которые являются дорогостоящим видом восстановления целостности зубного ряда.
Если зубы меняют свое положение, расходятся веерообразно, теряя естественные контакты, возникает вопрос: как восстановить зубной ряд таким образом, чтобы получить приемлемую эстетику зубов, минимизировать их подвижность, при этом не прибегая к дорогостоящему протезированию и депульпированию зубов. Не стоит забывать, что при обострении заболевания всегда существует вероятность, что некоторые зубы могут быть удалены, поэтому восстановление зубного ряда должно быть, по возможности, экономичным и при этом функциональным. Самый распространенный вариант лечения, который часто предлагается стоматологами — это покрытие зубов коронками, однако, часто это сделать довольно сложно из-за оголения корней зубов. Для протезирования металлокерамической коронкой требуется создание уступа, поэтому зубы становятся кандидатами на депульпирование. Протезирование коронками на безметалловой основе более привлекательно из-за меньшей толщины коронки, но такой вид восстановления дороже, и стоит помнить, что зуб может быть удален, разумеется, вместе с дорогостоящей коронкой.
Наряду с традиционным протезированием, в ряде случаев, возможен более быстрый, надежный и экономически приемлемый вариант — эстетическая реставрация зубов композитными материалами. За 2-3 посещения возможно исправить положение зубов, закрыть черные треугольники между зубами, шинировать подвижные зубы, не затратив при этом баснословных сумм.
Рассмотрим конкретный пример:
Пациент имеет диагноз «хронический пародонтит средней степени тяжести в стадии ремиссии». Ранее предпринимались неудачные попытки эстетически исправить ситуацию с помощью композита, а нижние зубы подвергались депофорезу, поэтому они изменили свой оттенок, стали очень темными. Учитывая значительную убыль костной ткани, от протезирования дорогостоящими коронками отказались, приняли решение восстановления зубов с помощью композитной реставрации.

Зубы пораженные пародонтитом

Этап реставрации с коффердамом
После снятия старого композитного материала, приступили к реставрации зубов, при этом рабочее поле изолировали коффердамом

Результат реставрации

Шинирование верхних зубов
Верхние зубы шинированы проволочным ретейнером для контроля подвижности

Этап реставрации нижних зубов

Конечный результат
В следующее посещение запланирована реставрация и шинирование нижних резцов.
Нижние зубы сильно изменены в цвете из-за того, что ранее были депульпированы, внешний вид их удручает.
Тем не менее, при помощи реставрации удалось получить хороший эстетический эффект всего за два посещения! При помощи простого шинирования снижена подвижность зубов, сохранилось максимальное количество собственной эмали и дентина, дополнительно ни один зуб не был депульпирован. Таким образом, реставрация композитными материалами может быть реальной альтернативой традиционному протезированию.
Стоимость лечения
| Ультранир Ультранир | 32000 a |
| Люминир Cerinate с восковой моделировкой Люминир Cerinate с восковой моделировкой | 50000 a 40000 a |
| Металлические брекеты Roth (США) (1 чел.) с лечением Металлические брекеты Roth (США) (1 чел.) с лечением | 60000 a 54900 a |
| Металлические брекеты SIA (Италия) (1 чел.) с лечением Металлические брекеты SIA (Италия) (1 чел.) с лечением | 60000 a 54900 a |
| Металлические самолигирующие брекеты Victory SL (США) 1 чел. Металлические самолигирующие брекеты Victory SL (США) 1 чел. | 68400 a |
Спасибо! Ваш запрос будет обработан в течении 12 часов.
Щель, возникающая между передними зубами, называют диастемой. Данная проблема является очень распространенной, и если для некоторых такая щель – лишь привлекательная мелочь, то другие стараются всеми силами избавиться от этого недостатка. Эффективное лечение в данном случае возможно лишь при правильном уточнении причины появления диастемы.
Причины
Существует несколько причин, приводящих к формированию диастемы:
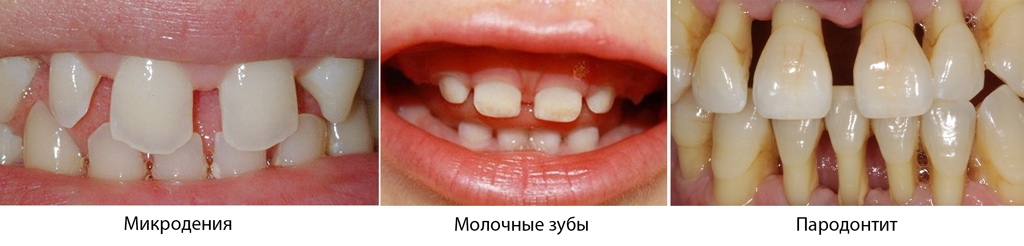
- Несоответствие размеров зубов размерам челюсти. К примеру, если зубы слишком малы, то значительные по размерам промежутки могут быть не только между передними, но и между всеми зубами в ряду.
- Неправильное расположение зачатков зубов также может способствовать тому, что между ними разовьется щель.
- Щель может появиться ввиду слушком крупной уздечки (перемычка, расположенная между десной и внутренней стороной губы.
- Развитие неправильного глотательного рефлекса. Если большинство людей при глотании упирает язык в небо, то некоторые прижимают его к передним зубам, провоцируя таким образом их выдвижение вперед, ввиду чего и развивается диастема.
- Вредные привычки детства, в виде сосания соски, также могут вызвать расширение щели между передними зубами.
- Данная патология может развиваться вследствие запущенных заболеваний пародонта. При потери костной ткани, поддерживающей зубы, щубы могут расшатываться и разъезжаться.
- Щель может также развиваться как функциональное отклонение детей, имеющих молочные зубы. После их выпадения постоянные зубы чаще всего занимают правильные места в ряду.
Симптомы
Если диастема является вызванной несоответствием размеров челюсти и зубов, то такое нарушение симптомов не имеет. Если же межзубное пространство расширяется вследствие ростом уздечки, привычкой языковой тяги или заболеваний пародонта, то со временем положение может усугубляться ввиду увеличения диастемы. В результате пациент может ощущать боль и дискомфорт, которые особенно явно проявляются при приеме пищи.
Диагностика
Нередко широкая щель выглядит как черный треугольник, расположенный между передними зубами. В таком случае при установке диагноза не возникает никаких трудностей. Важная часть диагностики кроется в учете причин, которые привели к развитию данной аномалии.
Сам пациент может заметить увеличение межзубного пространства при чистке зубов с использованием флосса. Но иногда начинающаяся патология не заметна невооруженным глазом. Тогда идентифицировать ее сможет только врач.
Благодаря тщательной проработке диагностических методов и перспективному планированию, современная стоматология позволяет выбрать наиболее подходящее лечение, позволяющее устранить данный дефект зубного ряда.
Лечение диастемы
Диастема, как особенность строения зубочелюстной системы, не является чем-то страшным и способным повлечь за собой какие-либо проблемы. Многие всемирно известные звезды шоу-бизнеса считают данный дефект своей отличительной чертой, придающей им привлекательности.
Однако есть и те, кто мечтал и мечтает избавить от диастемы. В таком случае, в зависимости от причин ее появления различаются следующие варианты лечения:
- Ортодонтическое.
- Коронки или виниры.
- Френэктомия.
- Адгезивная стоматология.
- Реставрация и протезирование.
Теперь рассмотрим каждый из вариантов более подробно.
Ортодонтическое лечение
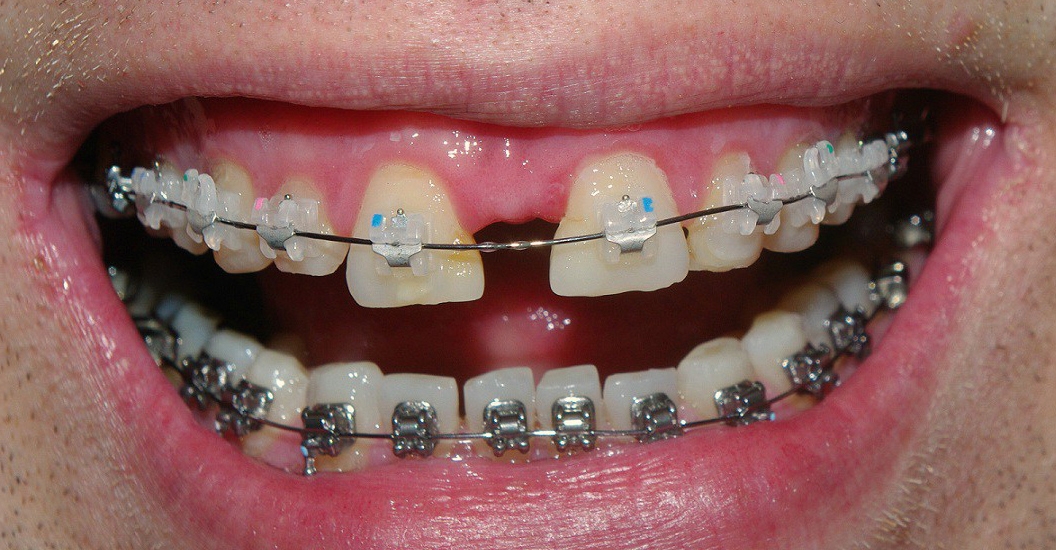
Врач-ортодонт способен устранить межзубную щель посредством установки брекетов, которые будут постепенно воздействовать на зубы, уменьшая тем самым зазор между ними.
В большинстве случаев зубы следует переместить таким образом, чтобы между ними были сформированы равные промежутки. Ортодонтическое лечение способно обеспечить постоянный результат, но для его достижения должно пройти довольно много времени (обычно более года).
В определенных случаях вместо металлических съемных конструкций могут применяться пластиковые. Могут также быть использованы и лингвальные брекеты, ношение которых является абсолютно незаметным для окружающих. Однако такое лечение может стоить дороже, занимая больше времени, нежели при использовании аналогов.
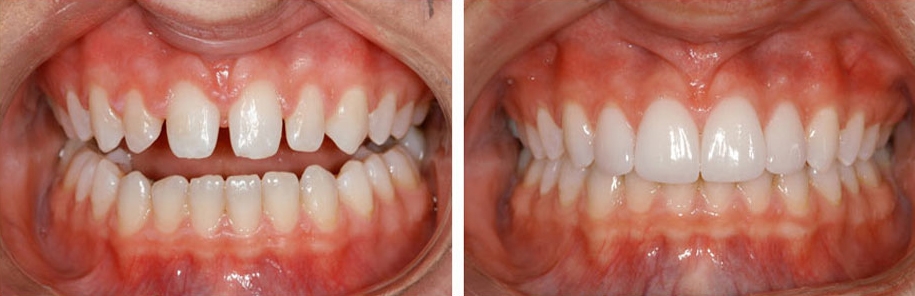
Установка фарфоровых виниров
Виниры представляют собой революционную методику коррекции щели, расположенной между передними зубами. Там не менее, данная методика является и самой дорогой. Сырьем для изготовления фарфоровых виниров является тонкий слой фарфора, составляющий не более половины миллиметра, благодаря чему виниры без проблем приклеиваются к передней части зуба, не создавая видимого утолщения.
Методы адгезивной стоматологии
Использование люминиров имеет много сходного с применением виниров. Изготавливаются такие изделия из композитных смол. Поскольку изготовление осуществляется под заказ, то такие конструкции позволяют имитировать естественную поверхность и цвет зубов каждого конкретного пациента.
Френэктомия
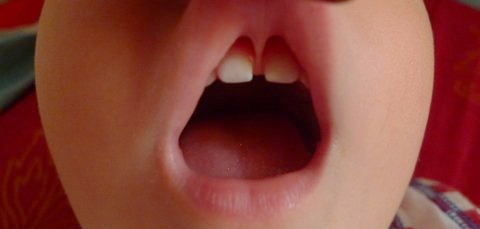
Если щель между зубами сформировалась из-за больших размеров уздечки, то саму уздечку можно уменьшить посредством хирургического вмешательства. Оно называется френэктомией. В случае, если данную процедуру проводят в младшем школьном возрасте, то межзубное пространство может закрыться само собой.
Если же ее выполняют детям старшего возраста или взрослым, то для закрытия щели могут быть использованы фигурные скобки.
Ортопедическая стоматология
В некоторых случаях вышеописанные методики коррекции могут быть дополнены хирургическими операциями, предполагающими установку зубных имплантов, частичных протезов или мостов.
Лечение тканей пародонта
Возникновение межзубной щели вполне может быть вызвано воспалением тканей пародонта. В этом случае пациенту необходимо пройти курс лечения у врача-пародонтолога. После восстановления здоровья десен специалист может прописать пациенту ношение фигурных скобок, которые помогут зубам встать на свои места. В некоторых случаях для закрытия пробелов может потребоваться мостовидная конструкция.
Мы рассмотрели различные варианты, позволяющие удалить такой дефект, как диастема. Современная стоматология способна найти решение любой проблеме, связанной с косметическим дефектом зубного ряда.
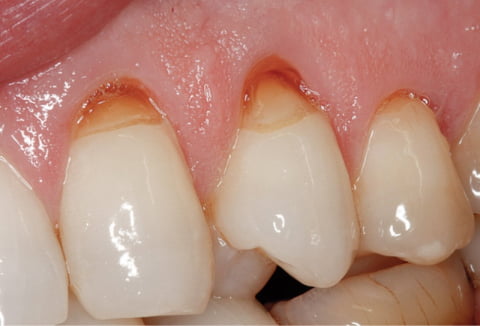
Не всегда патологии твердых тканей зубов являются следствием кариеса и других воспалительных процессов. Клиновидный дефект зуба только внешне напоминает застарелое кариозное поражение. Механизм развития этой патологии другой, и изучен не до конца.
При клиновидном дефекте на месте, где зубная коронка примыкает к десне, деформируется эмаль. Вначале это шероховатая матовая лунка, затем плоскости поражения смыкаются и по форме напоминают клин (букву V).
Почему развивается клиновидный дефект зубов пока неизвестно. Есть несколько теорий и все они рассматривают излишнюю нагрузку на зубную эмаль.
Почему на зубах образуются клинья и что с этим делать
Дефект может развиться как на верхней, так и на нижней челюсти, на одном или нескольких зубах. Чаще всего страдают клыки и премоляры — а именно они испытывают большую жевательную нагрузку. Заболевание развивается постепенно и незаметно. Со временем дефект углубляется в дентин, и человек чувствует боль. Если проблему продолжать игнорировать, основание зуба истончается настолько, что может переломиться.
Клиновидный дефект появляется у людей разного возраста, в том числе — у подростков. Однако, чем старше человек, тем больше риск развития патологии.
Момент появления клиновидного дефекта невозможно отследить самостоятельно. Но если проходить регулярные осмотры у стоматолога, лечение будет начато вовремя и пройдет с минимальными затратами времени и средств.
На первый взгляд клиновидный дефект можно перепутать с пришеечным кариесом. Пораженные зубы отмечены пятнами и углублениями треугольной формы, в острой стадии развития — до 4 мм в глубину.

Насчет того, откуда на зубах возникают клинья, есть три общепризнанные теории:
- Химическая. Виновник — агрессивные кислоты из пищи, напитков и возникшие вследствии нарушения кислотного баланса полости рта.
- Механическая. Дефект вызывает нагрузка извне.
- Физико–механическая. Патология развивается в ответ на неправильную жевательную нагрузку.
Как выглядит клиновидный дефект
Патология поражает наиболее заметные зубы. Клиновидная выемка появляется на внешней, выпуклой стороне зуба — чаще на симметричных зубах челюсти. Прогрессирующий клиновидный дефект легко разглядит даже непрофессионал — на гладкой блестящей зубной эмали выделяются матовые участки в форме треугольника. Чем более запущено заболевание — тем ярче пигментация клина, от белесо–желтой до коричневой.
Причины развития патологии
Причин появления клиновидного дефекта достаточно много. Среди них
- Агрессивная чистка зубов. Речь о излишне сильном давлении на зубы, хаотичном движении зубной щетки. При ежедневном уходе щетку нужно направлять сверху вниз мягкими счищающими или круговыми движениями. Если тереть зубы горизонтально — вы травмируете эмаль. Не используйте щетки с жесткой щетиной.
- Воздействие кислот, которые поступают с пищей. Их поставщики — цитрусовые соки, газировка. Кислота нарушает естественную защиту зубов и эмаль быстрее стирается при чистке зубов, пережевывании пищи.
- Неправильный прикус. В этом случае нагрузка между зубами распределяется неправильно и дополнительное давление приходится на область перехода коронки к корню зубов. Дополнительные факторы риска — бруксизм (скрежет зубами), дистония жевательной мускулатуры, дефекты зубного ряда.
- Частое отбеливание зубов. Эмаль разрушают не только бесконтрольные домашние отбеливания соком лимона, содой и подручными абразивными веществами, но профессиональные процедуры, если их проводить чаще, чем 1–2 раза в год. Чтобы не стать обладателем истирающейся в пришеечной области зубной эмали, замените частые отбеливания на реминерализацию и фторирование.Отбеливающие пасты тоже нельзя применять постоянно. Они отлично работают курсами, продолжительностью не более 30 дней, 1–2 раза в год.
- Болезни ЖКТ и гормональный дисбаланс. Повышенная кислотность желудка может ослабить эмаль и привести к образованию клиновидного дефекта. В группе риска и женщины старше 40-летнего возраста — гормональная перестройка влечет вымывание кальция.
- Заболевания десен. При пародонтите и пародонтозе обнажаются шейки зубов и их тонкую эмаль разрушают кислоты, бактерии зубного налета.
- Злоупотребление алкоголем и курение. Спиртные напитки и табачный дым агрессивны по отношению к микрофлоре рта. Это приводит к деминерализации и разрушению зубов.
- Частое употребление твердой пищи.
- Некорректное лечение у ортодонта.
- Наследственность.
- Химиотерапия при лечении онкологических заболеваний.
Стадии развития клиновидного дефекта
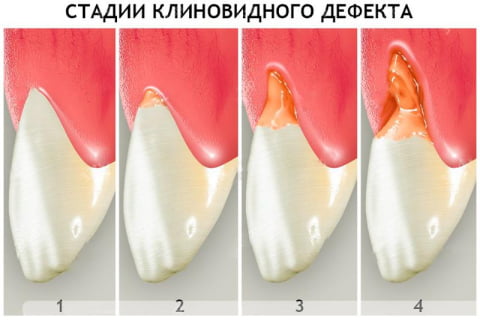
Клиновидный дефект развивается постепенно. Можно выделить такие стадии развития процесса:
- Первые изменения эмали. Небольшой участок у основания зуба слегка темнеет и утрачивает блеск. Со временем на нем появится пигментация. На этой стадии разглядеть будущий дефект можно только при помощи специального прибора.
- Поверхностное поражение. У основания зуба заметна трещинка, в самой широкой своей части не превышающая 3,5 мм. Десна проседает, оголяется шейка зуба. Пациенту неприятна слишком горячая или холодная пища, но болезненность быстро проходит.
- Прогрессирующая стадия. Клиновидный дефект углубляется до 4 мм, становится желтовато-коричневым, матовым. Форма треугольника уже отчетливо просматривается — две пораженные плоскости зуба сходятся под углом 45 градусов. Зубы болезненно реагируют на температурные раздражители, кислую пищу. Пациенту больно чистить зубы. Он ощущает дефект как некую ступеньку в основании зуба, где задерживаются остатки мягкой пищи. На этой стадии больной зуб уже заметен окружающим при улыбке и разговоре.
- Запущенная форма. Эмаль истончается, поражен дентин, а в сложных случаях — даже пульпа. Клин углубляется до 0,5 см, шейка зуба обнажена. Если разрушения достигли пульпы, воспаляется нервно-сосудистый пучок зуба. Появляется острая приступообразная боль, зуб реагирует на температуру и вкус пищи, прикосновения, процесс жевания и доставляет много неудобств.
Диагностика
Клиновидный дефект зуба обычно выявляет стоматолог в ходе планового осмотра или лечения. Он оценивает расположение и форму патологии, плотность ткани зуба. Важно подтвердить, что мы имеем дело не с эрозией зубов, поверхностным, пришеечным кариесом или некрозом эмали.
Врач исследует стоматологический статус пациента (гигиена полости рта, количество пораженных кариесом, пломбированных и удаленных зубов, состояние десен) и проведет термопробу. Это реакция зуба температурные раздражители.
При установке диагноза помогает витальное окрашивание: клиновидный дефект хорошо окрашивается раствором йода, но сохраняет цвет при обработке метиленовым синим. Также важно определить какие есть патологии прикуса и как они влияют на возникновение патологии.
Чтобы исключить влияние соматических заболеваний, врач может направить пациента к эндокринологу и гастроэнтерологу.
Лечение
При лечении клиновидного дефекта зуба врач сначала восстанавливает его целостность, затем проводит профилактику его дальнейшего разрушения. К лечению клиновидного дефекта при необходимости подключаются стоматологи узких специализаций: терапевты, ортодонты, ортопеды.
Восстановить состояние зуба помогут:
- Установка пломб. Врач удаляет измененные ткани в пришеечной зоне, а на их место устанавливает пломбировочный материал. При восстановлении средних и сложных дефектов врач использует жидкотекучий композит светового отверждения, компомерные материалы. Они достаточно эластичны и могут частично компенсировать нагрузку на зубы. Лучшие пломбы устанавливают в сэндвич–технике: нижний слой изготавливают из стоматологического цемента, верхний – из композитных материалов. Для лучшей эстетики врач может предложить установить керамические виниры.
- Фторирование и реминерализация. Процедуры восстанавливают содержание минералов в эмали, это оздоравливает зуб и тормозит процесс разрушения;
- Протезирование. Если зуб сильно разрушен и существует риск перелома в основании коронки, врач будет вынужден установить протез. Обычно это несъемное протезирование из металлокерамики или при помощи керамических коронок.
Если клиновидный дефект только начал развиваться, затормозить процесс помогут:
- Реминерализующая терапия. На пораженную часть накладывают аппликации с препаратами кальция и натрия, пациенту рекомендуют курсовой прием витаминосодержащих комплексов. Курсы реминерализации нужно повторять регулярно и помогают они только на начальном этапе заболевания;
- Фторирование. Действенно при глубоких повреждениях эмали, аппликации с препаратами фтора запечатывают канальца ткани зуба, снижают его чувствительность;
- Терапия лазером. Уменьшает чувствительность зубов, сдерживает развитие заболевания. Лечить лазером рекомендовано для беременных и кормящих женщин и пациентов с аллергией.
Для домашнего ухода врач порекомендует пасты и гели, обогащенные специальным минеральным составом.
Как предупредить развитие дефекта
Если клиновидный дефект не лечить, заболевание будет развиваться и зуб разрушится. А методы лечения имеют свои недостатки, недостаточно долговечны и не гарантируют, что патология не захватит соседние зубы.
Чтобы избежать неприятного заболевания, нужно учесть факторы риска, бережно относиться к собственному здоровью и состоянию зубов.
Важнейшие меры профилактики:
- правильно чистить зубы и подбирать средства гигиены полости рта;
- регулярно проходить обследование в хороших стоматологических клиниках;
- доверять манипуляции на зубах только проверенному ортодонту;
- вовремя исправить прикус;
- своевременно лечить заболевания пародонта;
- исключить газировку и кислые соки. Питаться свежими продуктами, содержащими достаточно витаминов и полезных минералов;
- вовремя выявлять и лечить заболевания ЖКТ, нервной и эндокринной систем.
Читайте также:

