Что такое блокада зуба
Опубликовано: 02.05.2024
При проведении стоматологических манипуляций применяется анестезия. Это позволяет осуществлять любые лечебные мероприятия безболезненно для пациента. Чаще всего используется местная анестезия в стоматологии, но порой необходим и общий наркоз. Только врач может определить целесообразность применения тех или иных видов обезболивания в каждом конкретном случае.
Виды анестезии
В стоматологической практике существуют следующие разновидности анестезии:
аппликационная анестезия – это гель или спрей, который наносится на десну; действие наступает практически мгновенно и позволяет удалять зубной камень, раскрывать абсцесс или совершать манипуляции с десной;
проводниковая анестезия – это блокада тройничного нерва, с помощью которой обезболивается значительный участок челюсти; такой вариант целесообразен, когда требуется проведение манипуляций с несколькими зубами;
интралигаментарное (внутрисвязочное) обезболивание – это укол в периодонтальное пространство (участок между зубом и десневыми тканями); анестетик проникает внутрь кости и быстро действует;
инфильтрационная анестезия – это классическая инъекция в десну, которая применяется чаще всего в стоматологических клиниках; её используют при лечении пульпы, зубных каналов, удалении зубов;
внутриканальное обезболивание – это инъекция в пульпу или канал зуба;
внутрикостное обезболивание – это введение препарата в губчатое вещество, которое эффективно устраняет болевые ощущения; для проведения такой анестезии требуется рассечение слизистой;
общий наркоз – это погружение пациента в сон с помощью наркотических препаратов; такой вариант используется лишь в крайнем случае, т.к. имеет немало противопоказаний.
Это основные виды анестезии в стоматологии, которые применяются в настоящее время. Чаще всего используется местное обезболивание. Это эффективно, удобно и безопасно для пациента.
Препараты для местной анестезии
Самыми распространёнными препаратами для анестезии в стоматологии являются:
Лидокаин применяется достаточно редко из-за своего слабого воздействия в сравнении с другими препаратами. Остальные же анестетики широко распространены.
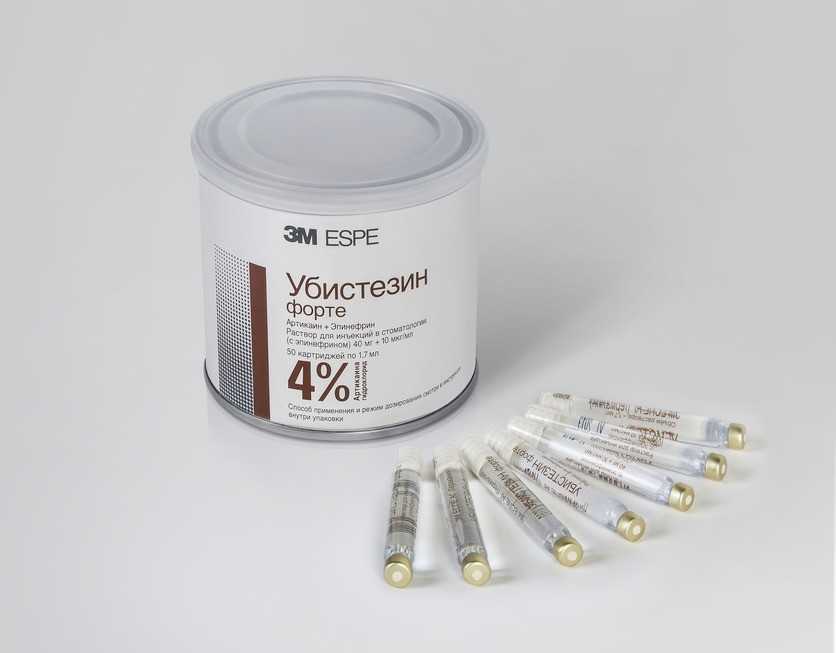
Убистезин
Убистезин – это германский препарат, который производится фирмой «3М». В его состав входит местный анестетик артикаин и гормон эпинефрин (адреналин), обладающий сосудосуживающим действием. Сужение сосудов обеспечивает низкую степень проникновения препарата в кровь и максимальное воздействие в месте использования.
Препарат имеет 2 формы выпуска: с концентрацией эпинефрина 1:200000 и 1:100000. Эффект обезболивания возникает уже спустя 1-3 минуты после введения. Длительность действия составляет не менее 75 минут.
Препарат применяется только для проведения анестезии в стоматологии (инфильтрационной и проводниковой). Его нельзя вводить внутривенно или использовать в области воспаления.
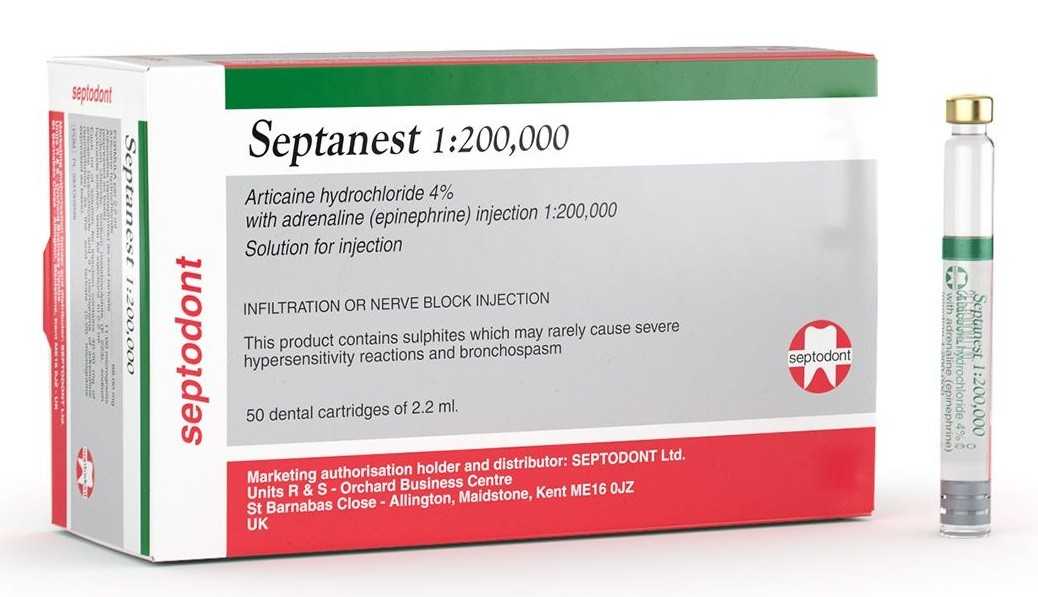
Септанест
Септанест – это анестетик, применяемый в медицинской практике довольно давно. Помимо артикаина и эпинефрина в его состав входят вспомогательные вещества, которые нередко становятся причиной таких осложнений анестезии в стоматологии как аллергические реакции пациентов. Выпускается препарат в двух лекарственных формах: с содержанием эпинефрина 1:100000 и 1:200000.
Действие препарата проявляется уже спустя 1-3 минуты. Его продолжительность составляет, по меньшей мере, 45 минут. Он отличается хорошей тканевой переносимостью и оказывает умеренное сосудосуживающее действие.
Скандонест
Какая анестезия в стоматологии подойдёт пациентам с сахарным диабетом, заболеваниями щитовидной железы, повышенной склонностью к аллергическим реакциям и больным бронхиальной астмой? Скандонест – это препарат, не содержащий сосудосуживающих компонентов или консервантов. Потому он подходит всем пациентам, находящимся в группе риска. У некоторых он применяется с осторожностью (при беременности, заболеваниях печени, почек и сердечно-сосудистой системы).
Анестетик выпускается на основе 3%-го мепивакаина. Он обеспечивает быстрое, длительное и сильное обезболивание. Подходит для всех видов местной анестезии.
Ультракаин
Ультракаин – это лучшая анестезия в стоматологии при беременности и при многих заболеваниях. Он создан на основе артикаина и выпускается в трёх формах: с концентрацией эпинефрина 1:100000, 1:200000 и полностью без эпинефрина. Препарат почти не содержит консервантов. Действует в среднем 2-3 часа. По отзывам стоматологов и пациентов ультракаин является самым сильнодействующим среди аналогов.
Стоимость карпулы любого из перечисленных лекарств – примерно 30-50 рублей.
Анестезия в стоматологии – не только способ уменьшить боль при сложных процедурах, но и избавиться от страха перед врачом. Комфорт пациента сегодня ставится на один уровень с результатами лечения, и грамотное использование обезболивающих средств позволит максимально улучшить эффективность работы даже при сложных операциях, требующих больших усилий.
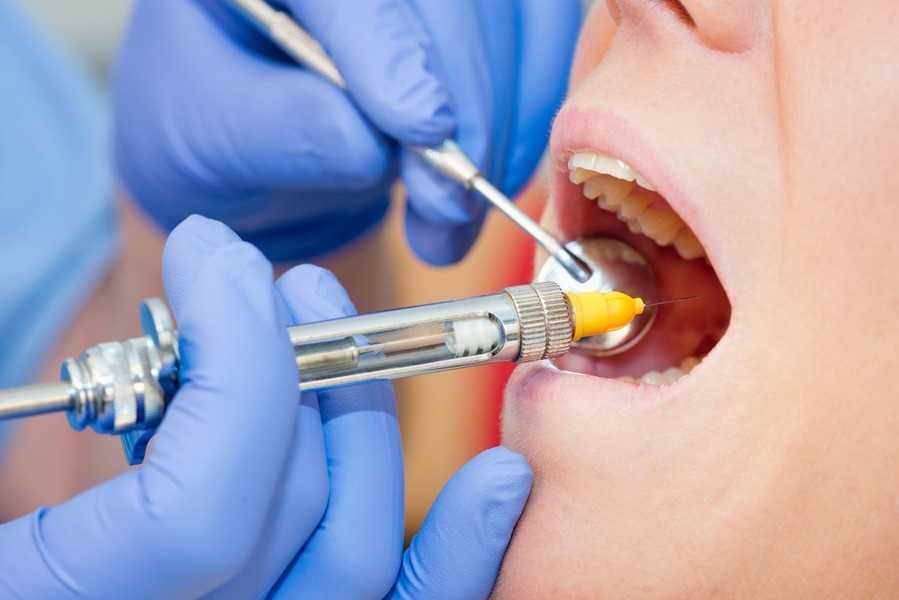
Препараты для анестезии в стоматологии
На сегодняшний день медицинский рынок представлен всевозможными средствами для обезболивания, но далеко не каждый состав используется зубными врачами. Современные клиники предпочитают закупать для инъекций составы на основе артикаина – это инновационная формула, которая обладает минимальным воздействием на сосуды с длительным эффектом.
Лучшими препаратами, в состав которых входит артикаин, считаются:
- Ультракаин – популярный в российских поликлиниках состав, пришедший на смену лидокаину. Поставляется в нескольких вариантах дозировок, которые подходят пациентам разных возрастов.
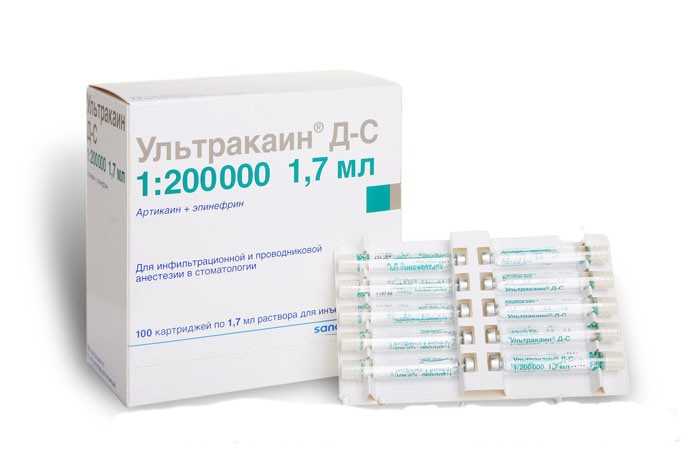
- Убистезин – дорогой аналог ультракаина, имеет схожий состав и чуть более щадящее воздействие на нервные окончания.
- Септанест – бюджетный вариант с хорошими клиническими испытаниями, но из-за входящих в состав сульфитов натрия часто вызывает аллергическую реакцию.
- Скандонест – французская разработка, ориентированная специально на людей с бронхиальной астмой и сердечнососудистыми заболеваниями.

Противопоказания для проведения анестезии
Несмотря на непрекращающиеся исследования и разработки, противопоказания к анестезии в стоматологии остаются ключевым препятствием большинства процедур. Даже дорогие препараты от ведущих фирм категорически нельзя использовать при следующих болезнях и ситуациях:
- перенесенный до полугода назад инфаркт миокарда или операция по корональному шунтированию
- сахарный диабет и поражения щитовидной железы
- аритмия и тахикардия
- глаукома
- печеночная недостаточность
- психоневрологические заболевания, включая эпилепсию
- индивидуальная непереносимость компонентов
Любой из перечисленных пунктов потребует от врача отказаться от местного обезболивания. В этом случае пациенту рекомендуют обратиться в клинику, где есть возможность общего наркоза, но и такой вариант имеет свои противопоказания:
- бронхиальная астма
- патологически затрудненное носовое дыхание
- беременность и период лактации
- пневмония
- инфекции в острой форме
Виды анестезии в стоматологии
Существует несколько техник проведения анестезии, каждая из которых будет отличаться по области воздействия, способу введения препарата и рекомендуемым операциям.
Аппликационная анестезия
Второе название – инфильтрационный метод, когда игла и шприц не используются вообще, а препарат вводится в мягкие ткани путем пропитывания тампона или с помощью специально разработанного аэрозоля. Рекомендуется в следующих ситуациях:
- пациент – ребенок или взрослый, боящийся уколов
- незначительное препарирование, например, при среднем кариесе
- ультразвуковая чистка зубов с повышенной чувствительностью эмали
Минус у метода один – замораживающий эффект длится не более 15-20 минут, после чего анестезию необходимо повторить.

Проводниковая анестезия
Наиболее эффективный из доступных способов, когда лекарство вводится уколом в сам нервный ствол или в непосредственной близости от него. Это позволяет «отключить» чувствительность в большой зоне, например, чтобы работать с несколькими коренными зубами, удалить пульпу, или же установить неглубокий имплантат. Другие плюсы технологии:
- гарантированное замораживание на 2-3 часа
- снижается слюноотделение – врач может с уверенностью работать без трубки отсоса
- укол делается не в воспаленном очаге, а рядом
Относительный минус – сложность самой инъекции – требуется большой опыт и высокая квалификация врача, в противном случае есть риск повредить нерв.
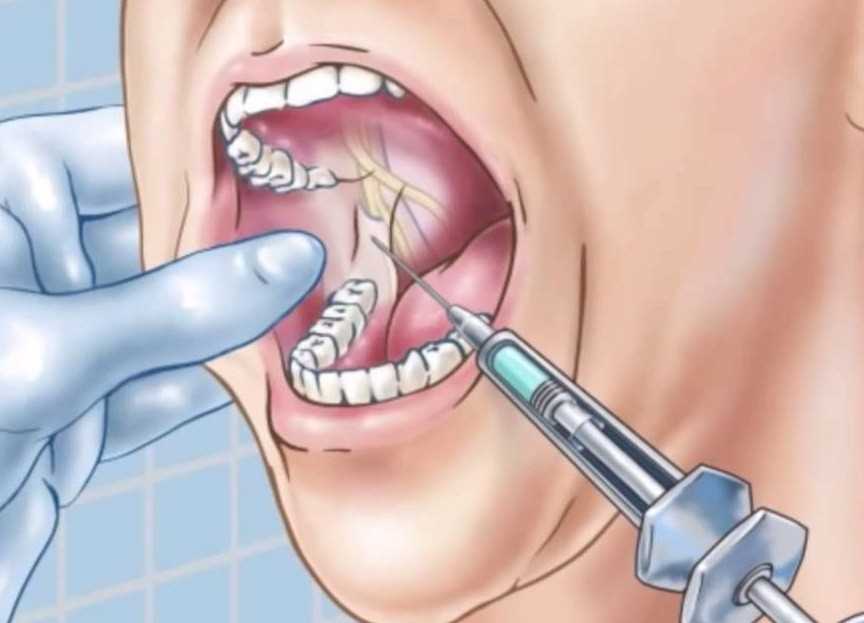
Интралигаментарная анестезия
Также встречается название – внутрисвязочный способ обезболивания. Его отличие во введении препарата специальной ультратонкой иглой в саму ткань периодонта. Это позволяет небольшим количеством лекарства заморозить половину челюсти. Эффект получается мощный, но недолгий – операция не должна превышать 40 минут, иначе пациент почувствует невыносимую боль.
Внутриканальная анестезия
Отличается от внутрисвязочного метода использованием бормашины – в поражённом зубе сверлится лунка, через которую уже вставляется игла. Рекомендуется для процедур, связанных с прочисткой при глубоком кариесе и других заболеваниях. Эффект недолгий (около 30 минут), но действенный.
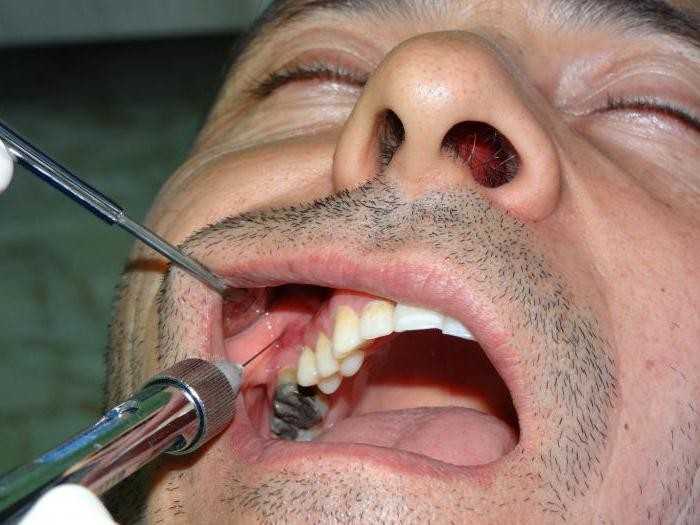
Туберальная анестезия
Серьезный и в некоторой степени опасный вид инъекций, когда препарат вводится в туберы – бугры верхней челюсти. В этом районе находится луночковый нерв, который позволяет «заморозить» большую часть альвеолярного гребня. Из-за большого риска осложнений, такой укол проводится редко, и только стоматологом. Имеющим достаточный опыт и квалификацию.
Компьютерная и ультразвуковая анестезия
По сути – это не способы введения препарата, а предварительный расчет. С помощью специальных программ анализируется панорамный снимок челюсти, просчитываются анатомические нюансы, и выявляется необходимая дозировка. Ультразвук же помогает с точностью до доли миллиметра определить место, куда ставить укол.
Общая анестезия
Операции под общим наркозом в стоматологиях проводятся редко, потому что это требует наличие отдельного врача анестезиолога-реаниматолога и специального оборудования. Тем не менее, в особо тяжелых случаях другого выхода может и не быть. Также, чтобы снизить страх, пациенту могут предложить седацию – легкий вариант наркоза, когда сознание не «отключается», поэтому его применяют только вместе с местным обезболиванием.
Можно ли проводить анестезию детям?
Этот вопрос перестал быть актуальным вот уже несколько десятилетий. Обезболивание при любых процедурах для ребенка не просто разрешено, но и обязательно. Из-за повышенной чувствительности даже незначительное вмешательство вызывает риски сильной боли, страха и последующей боязни любых врачей, а не только «страшного» стоматолога.
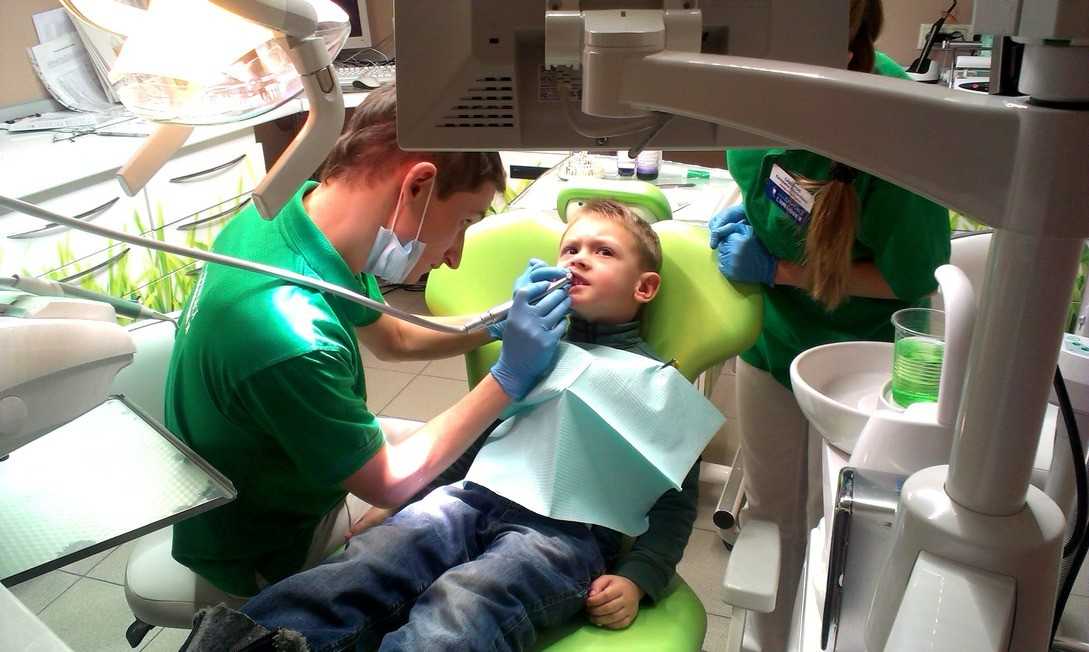
Если же случилось так, что ребенок уже панически боится уколов в десну, то существует две дополнительные методики введения анестезирующего препарата:
- Мандибулярная анестезия – способ инъекции через нижнечелюстной сустав. Проводится, как с внутренней, так и с внешней стороны особой иглой, которая практически незаметно проходит в мягкие ткани.
- Торусальная анестезия – разновидность мандибулярного метода, только укол ставится не в свободное место над нижнечелюстным суставом, а в мышечный валик под языком.
Оба способа достаточно эффективны и разрешаются к проведению с 6-летнего возраста. Средняя продолжительность эффекта – 1 час, но полного замораживания перед непосредственной операцией нужно подождать минимум 10-15 минут.
Вредна ли анестезия при беременности и кормлении грудью?
Любое вмешательство в организм женщины, которая готовится стать матерью, связано с большим риском, и обезболивающие уколы не станут исключением. В первый и третий триместры их делать крайне не рекомендуется, а вот во второй триместр стоматологи решаются на лечение с анестезией, но с целым рядом важных оговорок:
- Большинство препаратов подходит, если содержание эпинефрина и ультракаина в них соответствует пропорции 1:200000. Хорошо, если на ампулах будет маркировка «DS», это точно означает, что лекарство подходит роженицам.
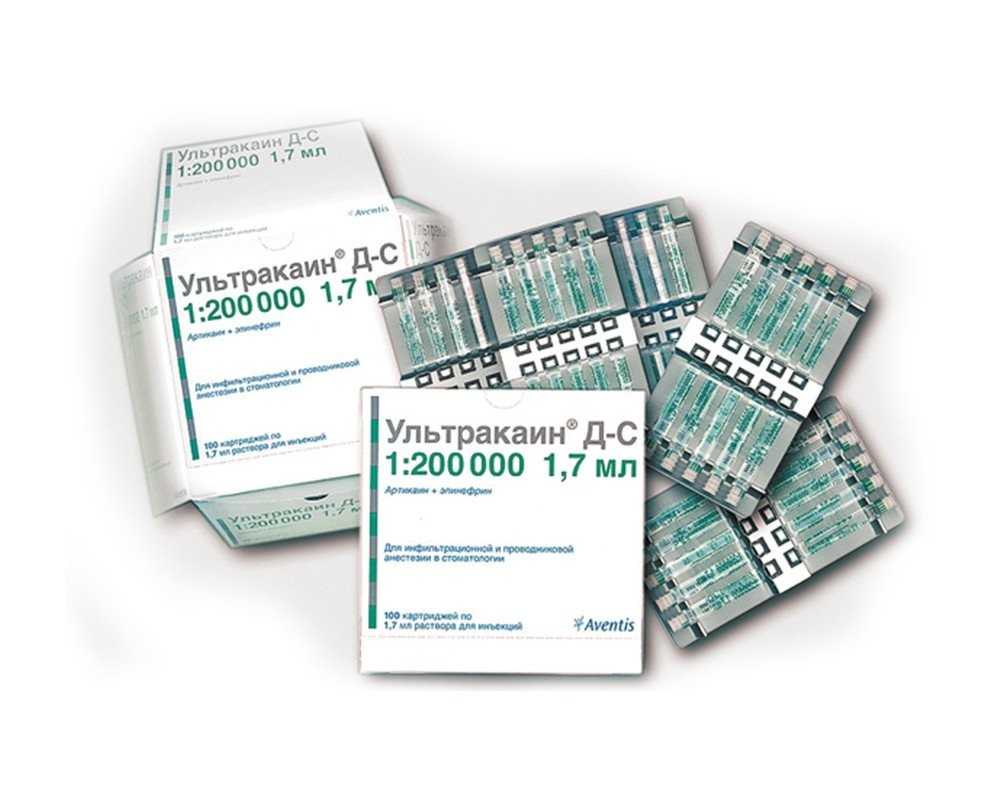
- Полностью отказываться от адреналиновых добавок нельзя, что бы ни говорил врач. Дело в том, что сосудосуживающий эффект выполняет дополнительную защитную функцию – он не дает химическому соединению распространяться по организму и проникнуть в плаценту. Иначе есть риск навредить будущему ребенку.
- Препараты Мепивастезин и Скандонест нельзя использовать даже во втором триместре. По своей токсичности они в несколько раз сильнее новокаина, обезболивание при этом не соответствует заявленной стоимости одной ампулы.
В остальном решение о том, проводить процедуры с анестезией или нет, должен принимать не один стоматолог, а, по возможности, несколько контактирующих друг с другом врачей в рамках комплексного обследования. Любой неосторожный шаг может привести к необратимым последствиям, но и невылеченные зубы оставлять ни в коем случае нельзя.
Побочные эффекты анестезии в стоматологии
Даже современные препараты не гарантируют отсутствия ряда побочных эффектов:
- аллергические высыпания на внутренней поверхности губ и щек
- онемение языка и временные дефекты речи
- небольшой отек лица
- затрудненное дыхание
- головокружение и тошнота
- анестезия не проходит дольше положенного времени
Согласно отзывам, все побочные эффекты проходят в течение 12 часов, если дискомфорт или описанные проявления продолжаются, нужно немедленно обратиться за помощью к врачу.

Нестерпимая боль не только причиняет страдания пациенту, но также может привести к развитию психогенных нарушений, которые способны усугубить состояние больного и осложнить лечение. Для максимально быстрого устранения болевого синдрома применяется блокада. Этот метод активно используется в таких областях медицины, как неврология, травматология, ортопедия, акушерство и гинекология, хирургия.
Блокада – это укол, который делают непосредственно в пораженный участок, где возникает болевой синдром.
В результате процедуры временно «выключается» одно из звеньев рефлекторной дуги. Рефлекторная дуга – это путь, который проходит нервный импульс при осуществлении болевого рефлекса. Она состоит из пяти звеньев, среди которых:
- Рецепторы (воспринимают раздражение);
- Афферентное звено (нейроны, которые передают нервный импульс к центральной нервной системе);
- Центральное звено («анализирует» полученную информацию);
- Эфферентное звено (нейроны, передающие нервный импульс из центральной нервной системы);
- Эффектор (орган, в котором формируется болевой синдром).
При выключении одного из этих звеньев болевой синдром нейтрализуется.
Инъекционный препарат может состоять из одного или более компонентов. Так как главная задача блокады – устранить боль, то лекарственное средство в большинстве случаев содержит анестетик. Также в состав препарата могут входить компоненты, снижающие активность течения заболевания. Например, кортикостероиды помогают бороться с воспалительными процессами.
Классификация блокад
Блокады подразделяются на виды в зависимости от цели осуществления инъекции, методу воздействия, требуемого эффекта и применяемого препарата.
Исходя из цели, процедура может быть:
- Лечебной. Блокада направлена на устранение проявлений и/или причины заболевания. Препарат вводят непосредственно в участок, где локализуется болевой синдром (а не в зону, отвечающую за его передачу).
- Диагностической. Чаще всего такая блокада применяется при постановке диагноза – чтобы исключить те или иные заболевания. Также метод эффективен, когда врачу нужно определить участок, в котором формируется болевой синдром. Локализация этого процесса определена правильно, если после введения препарата в определенную зону пациент практически сразу перестает чувствовать боль. Если же неприятные ощущения остаются, предположение относительно источника возникновения боли неверно.
- Профилактической. Такие блокады применяются после сложных травм или хирургических операций. Целью процедуры в данном случае является профилактика развития болевого шока и других осложнений.
По методу осуществления блокады подразделяют на локальные и сегментарные. Локальные производят непосредственно в пораженную зону, под патологический очаг или вокруг него. Локальные блокады могут быть:
- Периартикулярными (околосуставными). Инъекция осуществляется в околосуставные ткани: связки, сухожилия или мышцы.
- Периневральными. Укол делают в ткани, окружающие нервы.
Сегментарные блокады также называют паравертебральными. Такой метод подразумевает введение препарата в проекцию конкретных сегментов позвоночного столба. Сегментарная блокада осуществляется при болевом синдроме в области позвоночника. Помимо устранения болей, этот метод позволяет снять мышечное напряжение и сосудистые спазмы, нормализует питание тканей, снимает воспаления и отеки. Чаще всего сегментарная блокада применяется в неврологии, хирургии и акушерстве.
По механизму прерывания нервных импульсов блокада бывает:
- Местной инфильтрационной. Препарат послойно вводят в ткани, расположенные рядом с нервными стволами и сплетениями. В результате процедуры в зоне обработки полностью выключаются нервные рецепторы и мелкие нервы.
- Регионарной (проводниковой). Позволяет осуществить обезболивание конкретной части тела (например, верхней или нижней конечности). К регионарным относятся эпидуральная, спинномозговая, внутрикостная, внутрисосудистая блокады.
- Смешанной. Сочетает в себе особенности обоих вышеуказанных видов анестезии.
В зависимости от ожидаемого эффекта, блокада может быть:
- Анестезирующей – проводится с целью быстрого снятия болевого синдрома;
- Противовоспалительной – осуществляется для устранения воспаления, являющегося причиной возникновения болевых ощущений;
- Смешанной – сочетает в себе качества анестезирующей и противовоспалительной блокад, позволяет добиться длительного результата.
Блокады проводятся с помощью таких анестезирующих медикаментозных препаратов, как:

- Новокаин (Прокаин). Может использоваться для любых разновидностей локальных блокад. Эффект от его применения заключается в последовательном выключении реакций. Сначала он воздействует на холодовую чувствительность, потом на тепловую, болевую, тактильную (разновидность осязания). Для того, чтобы новокаин всасывался медленнее, его часто вводят вместе с адреналином.
- Лидокаин (Ксикаин, Ксилокаин, Лигнокаин). Его воздействие в 4 раза сильнее, чем у новокаина. Но при этом он токсичнее в два раза. Позволяет получить быстрый результат, но его воздействие не очень продолжительное.
- Тримекаин. Позволяет добиться скорого, глубокого и длительного воздействия. Может использоваться для любых видов местной анестезии. По силе и длительности эффекта превосходит новокаин в 3-4 раза.
- Дикаин (Понтокаин, Тетракаин). Очень сильный по воздействию медикаментозный препарат, однако обладает высокой токсичностью (в 10 раз выше, чем у новокаина). Преимущественно используется для спинномозговой блокады.
- Незакаин (Хлорпрокаин). Используется для эпидуральной, инфильтрационной, регионарной блокад. Низкотоксичное и быстродействующее лекарственное средство, однако дает кратковременный эффект.
- Совкаин (Дибукаин, Цинхокаин). Препарат, обеспечивающий очень сильное и достаточно длительное воздействие. По эффективности (и одновременно по токсичности) превосходит новокаин раз в 15-20.
- Бупивакаин (Карбостезин, Анекаин, Маркаин). Действует достаточно медленно, зато дает длительный результат. Сильнодействующее и высокотоксичное средство. Применяется при регионарной, эпидуральной, инфильтрационной, спинно-мозговой блокадах.
- Мепивакаин (Скандикаин, Карбокаин). Среднесильный и среднетоксичный препарат. По эффективности превосходит лидокаин.
- Ропивакаин (Наропин). Сильнодействующий препарат, дающий длительный результат. Эффект обезболивания наступает не сразу.
- Эдитокаин (Дуранес). Быстро- и сильнодействующее лекарственное средство, обладающее высокой токсичностью.
Из кортикостероидов чаще всего применяют:
- Дексаметазон. Дает недолгий, но быстрый результат. Используется в процессе оказания первой помощи при болях в мягких тканях и суставах.
- Дипроспан. Применяется в межпозвонковых пространствах и мягких тканях.
- Депо-медрол. Как и дексаметазон, используется в суставах, мягких тканях.
- Гидрокортизон. Применяется при паравертебральных блокадах – обычно не отдельно, а в «дуэте» с анестезирующим препаратом.
Также в состав инъекционных растворов могут входить витамины, ферменты, хондропротекторы (средства, замедляющие развитие остеоартроза), сосудорасширяющие препараты и т.д. Медикаменты в каждом конкретном случае выбираются врачом с учетом особенностей пациента, его диагноза, наличия противопоказания и т.д.
Показания к процедуре
Блокада осуществляется исключительно по назначению доктора. Показаниями к проведению процедуры являются:
- болевой синдром любого происхождения (заболевания, травмы, невралгии);
- фантомные боли;
- синдром перенапряжения связочного аппарата;
- трофические нарушения в области нижних конечностей (трещины, язвы);
- укусы насекомых, змей;
- сильные головокружения и головные боли;
- болезненные роды.
Также процедура проводится при восстановлении пациентов после травм.
Заболевания, при которых помогает блокада
Блокада применяется в ходе комплексного лечения следующих заболеваний:
- остеохондроз;
- ревматизм;
- остеоартроз;
- реактивный синовит;
- бурсит;
- тендовагинит;
- невриты;
- невралгии;
- артрит;
- грыжи межпозвонковых дисков;
- артроз.
Противопоказания

Противопоказаниями к процедуре являются:
- инфекционные воспалительные процессы в месте предполагаемого введения препарата;
- тяжелый декомпенсированный травматический шок;
- бактериемия (наличие в крови бактерий);
- лихорадочные состояния;
- патологическое разрастание соединительной ткани в областях, куда планируется осуществить инъекцию;
- повышенная свертываемость крови;
- психические заболевания;
- индивидуальная непереносимость препарата.
Также многие виды блокад не осуществляют для пациентов моложе 10 лет.
Проведение процедуры
Со стороны пациента специальной подготовки к блокаде не требуется. В зависимости от желаемого эффекта и области введения инъекции, процедура может проводиться по-разному (от вида укола зависит глубина введения иглы, тип ткани, на которую будет осуществляться воздействие, количество препарата, положение тела больного и т.д.). Но существуют и общие правила, действующие для всех типов блокад:
- Сначала проводится внутрикожная проба с использованием назначенного пациенту препарата (во избежание развития аллергических реакций);
- Перед блокадой кожа на участке, в который будут осуществлять инъекцию, обрабатывается антисептическим средством;
- Далее делают сами уколы по разработанной предварительно схеме (инъекции могут быть безыгольными – с применением специальных шприцев);
- После процедуры участок, на котором осуществлялось воздействие, закрывают повязкой или пластырем.
Принцип действия процедуры

Блокада позволяет добиться таких результатов, как:
- Быстрое обезболивание за счет локального введения анестетика;
- Терапевтическое комплексное воздействие: снятие или уменьшение отеков и воспалений, сосудистых спазмов и напряжения в мышцах, нормализация взаимодействия рефлексов на всех уровнях ЦНС (центральной нервной системы).
Так как вводимый препарат проникает строго в участок формирования болевых ощущений (в то время как при пероральном приеме лекарственное средство распространяется и в здоровые ткани), осложнения и побочные действия наблюдаются редко. Многие виды блокад можно применять неоднократно – по мере возвращения болевого синдрома.
Блокада не используется в качестве самостоятельного метода а применяется в составе комплексной терапии. В зависимости от заболевания, пациенту могут понадобиться медикаментозное лечение, физиотерапия, массаж, мануальная терапия.
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Локальные
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Сегментарные
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Вертебральные
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Блокады позвоночника
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Процедуры показаны при протрузии диска, остеохондрозе, невралгии, межпозвонковой грыже, миозите, спондилоартрозе. Блокады позвоночника бывают шейными, грудными, торако-люмбальными, сакро-люмбальными, копчиковыми, паравертебральными. Последние разделяются на внутрикожные и подкожные (обезболивают кожу около позвоночника), внутримышечные (снимают спазм и воспаление мышц), периневральные («выключают» пораженный нерв).
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Блокады пяточной шпоры
Применяются для снятия воспаления пяточной фасции. Инъекция делается в пяточный шип, в самый центр. Используются лекарственные средства на основе гормонов. Эффект мгновенный. Трудность заключается в костно-солевой структуре шипа, что затрудняет процесс. Врач должен обладать высокой квалификацией и опытом. Стероиды не только снимают воспаление, но и «разгоняют» метаболизм. За счет последнего происходит рассасывание костного нароста. Чаще всего используется один из трех глюкокортикостероидов: «Гидрокортизон», «Дипроспан» или «Кеналог». Эффективность метода на 90% зависит от правильности инъекции. Поэтому процедура проводится под контролем УЗИ. Она крайне болезненна, поэтому предварительно обеспечивается местная анестезия «Ультракаином», «Новокаином» или другим аналогичным лекарством. После укола 30-60 минут нельзя наступать на пятку. Далее, чтобы снизить давление на пяточные фасции, используют специальные стельки.
Блокады суставов
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Блокады нерва
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
«Новокаин»
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
«Лидокаин»
Местный анестетик, обеспечивающий более интенсивный и длительный эффект, по сравнению с «Новокаином». Применяется в форме гидрохлорида. Блокирует потенциалзависимые натриевые каналы, что прекращает генерацию импульсов в нервных окончаниях и блокирует проведение импульсов по нервам. Блокирует не только болевые импульсы, но и другие. Расширяет сосуды, не имеет местнораздражающего эффекта. Через несколько минут после введения «Лидокаина» пропадает боль, расслабляются мышцы. Токсичность ниже, чем у «Новокаина».
«Бупивакаин»
Препарат амидного ряда. Эффект от него развивается медленно, но сохраняется длительно. Это препарат, примерно в 16 раз более мощный, чем «Новокаин». Вся группа амидных анестетиков более стабильна, по сравнению со сложноэфирными (тот же «Новокаин»). Их длительный эффект объясняется тем, что они имеют более долгий период полувыведения. Это связано с тем, что препараты перерабатываются не плазмой, а печенью. «Бупивакаин» предотвращает распространение болевого импульса по нервам, блокируя натриевые каналы мембраны нейронов. Блокада – последовательная, в зависимости от размера нервных волокон (мелкие более чувствительны, по сравнению с крупными), степени активации (большая частота импульсов открывает больше каналов для блокировки), степени миелинизации (волокна с миелиновой оболочкой блокируются лучше). Эффект от процедуры наступает через 5-10 минут.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
«Гидрокортизон»
Относится к группе препаратов с короткой продолжительностью действия. Содержит искусственные гормоны, которые аналогичны вырабатываемым надпочечниками. Применяется для лечения пяточной шпоры курсом из 3-5 инъекций. Активное вещество препарата накапливается в тканях, снимая воспаление. Основное преимущество – низкая цена. Однако он проигрывает «Дипроспану» по эффективности.
При введении в суставы совместно с «Лидокаином» эффект развивается в течение суток и длится до нескольких недель. Способен повышать артериальное давление, одновременно снижая концентрацию лимфоцитов. Благодаря первому, увеличивается объем кровообращения, а второму – снижается интенсивность иммунного ответа. Препарат подходит для неврологических блокад. При около- или внутрисуставных блокадах обязательно смешивание микрокристаллической суспензии с местным анестетиком, чтобы предупредить некроз.
«Дексаметазон»
Глюкокортикостероид длительного действия. Один из самых мощных препаратов. Имеет выраженный противовоспалительный, противоаллергический, иммунодепрессивный и десенсибилизирующий эффект. Особенно хорошо проявляет себя при совместном применении с анестетиком при дегенеративно-дистрофических патологиях. Снижает неадекватную реакцию на анестезирующий препарат. Действует быстро, подходит для блокад мягких тканей и суставов. По сравнению с «Гидрокортизоном», «Дексаметазон» в 25-30 раз активнее. Случаи некроза при его применении не известны, на обмен электролитов влияет мало.
«Депо-медрол»
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
«Дипроспан»
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
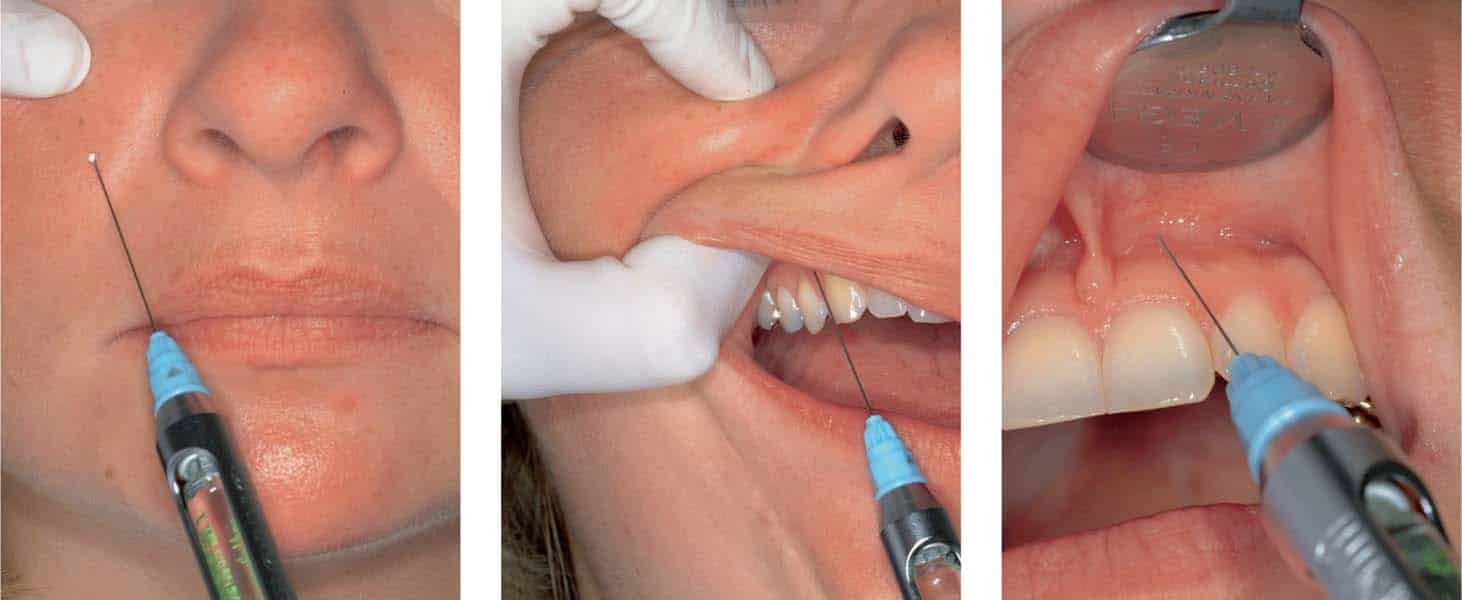
Инфильтрационная анестезия – один из видов местного обезболивания, при котором введение анестетика происходит при помощи шприца в мягкие деснёвые ткани. В стоматологии он является одним из наиболее распространённых, поскольку способен обеспечить безболезненность стоматологических манипуляций в течение шестидесяти минут и более. Среди пациентов стоматологий он получил название «заморозка», поскольку после его введения в зависимости от области обезболивания ощущается онемение языка, верхней/нижней губы, щеки, ротовой полости или части лица.
Специалисты стоматологического отделения ЦЭЛТ применяют разные виды инфильтрационной анестезии при лечении пульпита, глубокого кариеса, при удалении зубов. В процессе используются различные препараты нового поколения, которые хорошо себя зарекомендовали. Их разнообразие позволяет подобрать тот из них, на который у пациента нет противопоказаний. Активные вещества их состава быстро выводятся из организма. Узнать цену инфильтрационной анестезии можно в прайс-листе, в разделе «Услуги и цены». Во избежание недоразумений уточняйте цифры у операторов нашей информационной линии или на консультации у врача.
- Стоимость консультации стоматолога-терапевта - 700
Инфильтрационная анестезия в стоматологии
Принцип действия инфильтрационного обезболивания – купирование нервного импульса, который передаётся от пульпы головному мозгу. Он проявляется онемением обработанной области: чувствительность восстанавливается по мере расщепления составляющих препарата в клеточных тканях. Эффект достигается практически мгновенно и охватывает лишь определённую область, а применяемые препараты безопасны для организма человека, поскольку концентрация активных веществ в них минимальна.
Для того, чтобы исключить риск аллергической реакции на анестетик у пациента, стоматолог проводит предварительное тестирование. Индивидуально подобрав препарат, он определяет его дозу и вводит в ткани посредством инъекции, соблюдая определённую технику. Распределяясь по клеткам, анестетик купирует нервную деятельность и исключает болевые ощущения во время стоматологических процедур. Он может быть введён:
- Под кожный покров;
- Под слизистую ротовой полости;
- В ткань, окружающую кость (надкостницу).
В зависимости от способа введения инфильтрационное обезболивание бывает:
- Прямым – прицельное введение в область, которая будет подвергаться стоматологическим манипуляциям;
- Непрямым – инъектирование всей прилегающей к патологическому очагу области с проникновением действующих компонентов вглубь тканей.
Инфильтрационная анестезия: применение
- Лечение патологических состояний зубов и дёсен (кариес, пульпит, прочее);
- Удаление зубов различной сложности;
- Операции по имплантации;
- Протезирование;
- Вскрытие гнойника и его дренирование;
- Удаление новообразований на слизистой ротовой полости;
- Хирургическое стоматологическое вмешательство в полость рта.
- Выявление у пациента индивидуальной непереносимости на компоненты обезболивающих препаратов;
- Ярко проявленный воспалительный процесс в ротовой полости (анестезия может не дать желаемого результата);
- Психическое заболевание у пациента;
- Новообразование злокачественной природы.
Виды инфильтрационной анестезии
Классификация на виды зависит от области воздействия.
Отдельных слов заслуживает анестезия по Вишневскому, которая сочетает в себе инфильтрационную и проводниковую методики. Она получила название «ползучий инфильтрат», поскольку купирует не только рецепторы, но и передачу нервных импульсов по окончаниям нервов, расположенных в обрабатываемой области. Отличный эффект достигается за счёт послойного введения препарата: после каждого этапа стоматолог рассекает скальпелем следующий слой тканей. Он имеет возможность быстро остановить кровотечение, если оно возникнет, и сводит к минимуму риск повреждения кровеносных сосудов и нервов.
Этапы инфильтрационной анестезии
Независимо от вида инфильтрационной анестезии, техника её проведения одинакова. Её этапы:
- Область инъекции обрабатывается антисептиком;
- Стоматолог обнажает переходную складку ротовой полости пациента;
- Он устанавливает на неё конец иглы под углом 45° относительно альвеолы;
- Аккуратно вводит иглу в кость до упора на глубину от пяти до пятнадцати миллиметров;
- Плавно вводит анестетик, нажимая на поршень шприца.
Плюсы и минусы инфильтрационной анестезии
Наши врачи



Отзывы о наших врачах стоматологов-терапевтов
Осложнения инфильтрационной анестезии
Нарушения техники проведения процедуры могут стать причиной серьёзных осложнений в виде:
- Гематомы, спровоцированной повреждением кровеносного сосуда иглой шприца;
- Разрыва связки зуба либо его отклонения из-за слишком быстрого введения анестетика;
- Травматического повреждения нервного ствола с развитием неврита;
- Травматического повреждения надкостницы, провоцирующего отёки и болевой синдром;
- Инфицирования области прокола из-за применения плохо простерилизованных инструментов;
- Интоксикации организма из-за введения слишком большой дозы анестетика или его попадания в кровеносный сосуд;
- Аллергии на действующее вещество анестетика с отёком, затруднённым дыханием;
- Блокады нервных лицевых волокон, которая проходит самостоятельно через несколько часов.
Исключить подобное поможет обращение к опытным стоматологам, которые:
- Предварительно протестируют препарат, чтобы выявить аллергическую реакцию на него у пациента;
- Точно определяют дозировку препарата, руководствуясь инструкцией к нему и показаниями пациента;
- Не будут использовать анестетик, если у пациента выявлены противопоказания;
- Исключат риск травматического повреждения мягких тканей или кровеносного сосуда.
Читайте также:

