Деминерализованный дентин проникновение препаратов в пульпу
Опубликовано: 24.07.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение пульпита преследует две цели:
- Ликвидировать воспаление пульпы, и соответственно, пульпит.
- Восстановление нормальной жизнедеятельности пульпы.

[1], [2], [3], [4], [5]
Показания к госпитализации
- Течение неосложненного пульпита не предполагает госпитализацию пациента.
- Индивидуальные редкие случаи:
- сниженная реактивность организма;
- множественное поражение зубов с патологическим страхом у пациента;
- лечение пульпита под наркозом в стационаре.
Немедикаментозное лечение пульпита
В ряде случаев применяют физиотерапевтические методы лечения пульпита: лазеротерапию, флюктуаризацию, апексфорез, диатермокоагуляцию.
Медикаментозное лечение пульпита
При проведении консервативного лечения пульпита (биологический метод) наблюдается клиническое излечение ранних форм воспаления. По выражению А. Ингла (2002) «Лучшее лечение гиперемии пульпы - её предотвращение».
Определяющим этапом при лечении пульпита биологическим методом считают воздействие на воспалённую пульпу. По способу воздействия различают непрямое и прямое покрытие пульпы. Прямое осуществляют через вскрытую в одной точке полость зуба (случайно обнажённая пульпа во время лечения глубокого кариеса), непрямое через слой околопульпарного дентина. Наступает полное выздоровление, включая ликвидацию морфологических изменений. Острый серозно-гнойный (особенно диффузный гнойный) пульпит оставляет различные необратимые морфологические изменения. У таких зубов не происходит восстановление функциональной способности пульпы; производят частичное (ампутация) или полное (экстирпация) удаление пульпы. Исключение - начальные изменения.
Острый пульпит лечат при помощи биологического метода, метода витальной ампутации пульпы, витальной и девитальной экстирпации пульпы.

[6], [7], [8], [9]
Этапы непрямого покрытия пульпы
Подготовительный этап
Иссечение размягчённого пигментированного дентина при помощи микромотора шаровидным бором с водяным охлаждением и высоким вращающим моментом.
Основной этап
Очистка дентина от крови, остатков пломбировочного материала. Целесообразно использовать подогретый антисептик (хлоргексидин 2%), высушивание, покрытие дна препаратом, обладающим репаративным и антисептическим действием. В настоящее время известны два препарата, обладающие этими свойствами: на основе цинк-оксид эвгенола и гидроокиси кальция. Дополнительное преимущество препарата на основе ЦОЭ - место анестезирующее действие на нервные волокна С-типа. Эвгенол постепенно проникает и дентин, являясь антисептиком в сочетании с оксидом цинка, влияет на выработку простагландинов в зубе, тем самым, оказывая противовоспалительное действие, Надёжно и герметично закрывает полость зуба, предохраняя от проникновения микроорганизмов. Несмотря на небольшую токсичность гидроксид кальция ив вызывает повреждающего действия, препарат хорошо известный в стоматологической практике, обладает сильно выраженными антибактериальным и противовоспалительным действием, имеет рН 12,5. Дальнейшую реставрацию из композитных материалов можно делать только при полном их удалении. В современной практике с той же целью использовали адгезивы, однако из-за жалоб пациентов на чувствительность к препаратам и последующие эндодонтические проблемы их применение не нашло поддержки у стоматологов.
Прямое покрытие пульпы
Эту процедуру с 1930 г. проводили с использованием гидроокиси кальция. Успех достигался за счёт создания обызвествлённого барьера, дентинного мостика, под которым сохранялась здоровая, невоспаленная ткань.
Суть метода - использование стерильных инструментов, изоляции от слюны для предотвращения контаминации микробами, медикаментозная обработка тёплым раствором антисептика, чтобы не раздражать ткань. Препарирование дентина начинают со стенок полости, переходя на дно, что предотвращает излишнюю травматизацию и инвазию микробов в зуб. Затем накладывают препараты на вскрытую пульпу. Применяют препараты на основе ЦОЭ и гидроокиси кальция. В данном случае рекомендовано использовать гидроокись кальция, замешанную на воде. Из последних разработок - материал МТА PRO РООТ. имеющий в своём составе силикатные цементы.
Гистологически после применения подобных препаратов в ткани появляется зона некроза. Обычно до 6 мес необходимо динамическое наблюдение, с непременным снятием показателей ЭОД и рентгенологическими снимками. Если пульпа отвечает в пределах 2-4 мкА, то можно делать постоянную реставрацию коронковой части, предварительно изолировав участок перфорации дна полости зуба прокладкой из стеклоиоиомерного цемента.

[10], [11], [12], [13], [14]
Витальная ампутация
Витальная ампутация (пульпотомия или частичное удаление пульпы) - удаление на уровне устьев, высокая ампутация - срез производят более апикального до жизнеспособных тканей. Процедуру рекомендовано проводить в зубах с незавершённым формированием корней, однако, есть исследования, подтверждающие применение этого метода в случае частичной, острой и хронической формах пульпита. Удаление ее проводят под местным обезболиванием бором в турбинном наконечнике либо просто острым экскаватором. На раневую поверхность наносят гидроокись кальция и виде водной суспензии, затем увеличивают уровень до толщины 2 мм. Кровотечение необходимо прекратить. При плохом гемостазе под пастой образуется кусток, который впоследствии может быть причиной пульпита и внутренней резорбции, остальная полость заполняется окисью цинка с эвгенолом для герметизации пульпарной камеры. Оценивают отдалённые результаты лечения пульпита через 3, 6 и 12 мес после лечения, далее 1 раз и год.
Пульпэтомия (витальная экстирпация)
Несмотря на воспаление, как правило, зуб стерилен, поэтому силы направлены не на борьбу с инфекцией, а на профилактику инфицирования корневого канала в процессе препарирования. В первое посещение стоматолога возможно пломбирование биосовместимым материалом, однако в некоторых случаях целесообразно проводить временную обтурацию корневого канала гидроокисью кальция либо использовать сильные антибактериальные средства. Полость доступа закрывают препаратом на основе ЦОЭ. Впоследствии герметично пломбируют обычными способами корневой канал. Необходимо динамическое наблюдение через 6, 12 мес и затем 1-2 раза в год под рентгенологическим контролем. Очень часто в зубах с хроническим пульпитом встречают корневые каналы с петрификатами, участки облитерации, затрудняющие проведение медикаментозной и инструментально обработки.
Эндодонтическое лечение пульпита с некрозом пульпы. Первично все зубы подлежат традиционному консервативному лечению.
Три принципа лечения пульпита:
- тщательная механическая и медикаментозная обработка корневого канала с удалением некротизированной ткани;
- оптимальная (адекватная) дезинфекция корневого канала;
- герметичное обтурирование.
Полную инструментальную и медикаментозную обработку проводят в первое посещение, частичная обработка может привести к нарушению биологического равновесия и смене микробного пейзажа с преобладанием патогенных микроорганизмов. В 5% случаев эффективного лечения пульпита происходит ятрогенное инфицирование корневого канала. Апикальная часть корня имеет сложное строение, как правило, именно в нижней трети корневого канала располагается наибольшее количествр дополнительных канальцев и дельта. Рекомендовано также проводить временное закрытие просвета корневого канала пастой на основе изотонического раствора и гидроокиси кальция с пролонгированным дозированным антибактериальным эффектом. В третье посещение проводят обтурацию корневого канала.
В случае возникновения постпломбировочных, осложнений либо сильной воспалительной реакции проводят медикаментозное лечение пульпита. Назначают десенсибилизирующие препараты (дезлоратадин), антибиотики (рокситромицин), метронидазол, обезболивающие (нестероидные противовоспалительные препараты).
Хронический пульпит лечат при помощи экстирпации пульпы или eе остатков. Успешный прогноз любого вида лечении пульпита зависит от правильной своевременной диагностики пульпита, основанной на знании этиологии, морфологии, патогенезе, клинических проявлениях. Доля пульпосохраняющего (биологического) метода лечения пульпита составляет 2,6-7.71%, что можно объяснить недостаточно точной диагностикой заболевания, несоблюдением технологии, разночтением в клиническом и патологоанатомическом диагнозе, неправильным выбором показаний к его проведению. Данный метод лечения пульпита дает положительный эффект (до 90%) в случае соблюдения основного критерия - точной диагностики исходного состояния тканей. Некоторые авторы считают, что биологический метод лечения пульпита не является методом выбора из-за весьма узких показаний к применению и отдаленных результатов лечения пульпита с часто выявляемым некрозом пульпы. Кроме того, ни один из известных материалов, используемых для проведения биологического метода, не формирует дентинный мостик.
Метод витальной ампутации ( высокой ампутации) рекомендован для зубов с незавершённым формированием верхушки. Если в таком зубе возникает воспаление в пульпе, то необходимо определить его локализацию (коронковая или корневая пульпа). Достоверность диагностики составляет 50-60%. Поэтому этот метод не является окончательным выбором. Благоприятный исход лечения составляет лишь 40% случаев от общего количества случаев лечения пульпита.
Витальная экстирпация пульпы (пульпэктомия) проводят для удаления пульпы корневого канала под анестезией: метод несложный в проведении и при соблюдении последних технологических и научных разработок возможно достичь довольно высокого результата (до 95% успеха), учитывая при этом всю сложность строения корневой системы. Залог успеха - использование стерильных инструментов, изоляция рабочего поля для уменьшения или исключения контаминации микроорганизмами; длительная и герметичная изоляция корневой пломбы (плотная обтурация апикальной части корневого канала, пломбирование на уровне физиологического отверстия, постоянное закрытие устья корневого канала и последующая реставрация коронковой части зуба). Основная задача операции пульпэктомии - полное удаление пульпы. Необходимое условие этого процесса, прежде всего, - проникновение конца инструмента в глубь корневой пульпы, после чего в большинстве случаев ее можно легко удалить. На этом этапе целесообразно применять ирригацию системы корневого канала специальными веществами, служащими смазкой, растворяющими органические остатки пульпы, обладающими антибактериальным эффектом. Наибольший эффект достигает сочетание гипохлорита натрия (NaOCL) и этилендиметилтетрауксусной кислоты. Экстирпацию пульпы возможно сочетать с пассивным прохождением тонкого файла до апекса, что облегчает работу основного инструмента – пульпэкстрактора. Пульпэкстрактор - зубчатый инструмент, имеющий около 40 зубцов на конусообразном стержне с косым расположением и небольшой подвижностью, что облегчает проникновение в корневой канал. Инструмент должен быть соразмерен внутреннему объёму корневого канала. Слишком тонкий не обеспечит полного захвата пульпы и может разорвать её на фрагменты, что усложнит очищение корневого канала, большой размер может застрять в узком месте канала.
Выбрав адекватный размер пульпэкстрактора так, чтобы он не касался стенок, его вводят в канал примерно на 2/3 длины корня, не доводя до апикальной трети, во избежание зажима его между стенками корневого канала. Вращают на 1/4 оборота, накручивая пульпу и вынимая ее с некоторым усилием. Альтернативный способ экстирпации - применение тонкого H-файла. При некротизированной пульпе для извлечения крупных фрагмента используют пульпэкстрактор. для более эффективной очистки - эндодонтический наконечник аппарата Piezon-Master с иглой № 10 и одновременным орошением раствором гипохлорида натрия.
Классическую пульпэктомию завершают в верхушечном отделе корня, в том участке, где ткань пульпы соединяется с тканью периодонта (1-1,5 мм не доходя до апикального отверстия). Глубокое проникновение инструмента, особенно за пределы корня зуба, травмирует периодонт, поэтому некоторые стоматологи предпочитают удалять пульпу после её коагуляции.
Диатермокоагуляция имеет более мощное действие, позволяя коагулировать основную массу пульпы. При этом способе лечения пульпита используют специальные диатермические аппараты и электроды особого назначения. Пассивный электрод аппарата прикладывают к руке больного и прикрепляют резиновым бинтом. Активным электродом в виде корневой иглы врач пользуется для коагуляции пульпы. Окончательное удаление пульпы достигают с помощью пульпэкстрактора. Отрицательная сторона этого метода - образование мощного струпа, при отпадении которого иногда возникает кровотечение. В связи с этим силу тока необходимо дозировать для проведения работы в верхушечной области (сила токе 50-60 мА и отрывистые движения в течение 1-2 с).
Девитальная экстирпация - метод, проводимый с использованием мумифицирующих либо девитализирующих веществ с высоким процентом успеха. Процент неэффективного лечения пульпита зависит от несоблюдения технологии, неправильного выбора медикаментозных средств и их передозировки или индивидуальной непереносимости.
Лечение хронических форм пульпита с нежизнеспособной пульпой эндодонтическими вмешательствами эффективно в 95% случаев. Слагаемые успеха - соблюдение правил проведения антисептической обработки, выбора адекватного медикаментозного средства, квалификации врача-стоматолога. Лечение пульпита при тех же исходных данных, но с апикальными изменениями эффективно в 80-85%. Некоторые авторы считают проведение консервативного лечения в данном случае невозможным из-за особенностей периапикальной микрофлоры. Однако на сегодняшний день использование предварительного молекулярно-генетического исследования микроорганизмов с помощью ПЦР позволяет избежать осложнений (обострения) процесса и сократить сроки лечения пульпита.
Методы лечения острого и хронического пульпита проходят в два или более этапов (визитов), в связи с чем уместно подробнее рассказать о гидроокиси кальция, применяемой для этой цели.
Хирургическое лечение пульпита
Хирургические зубосохраняющие операции при лечении пульпита не проводят, исключая осложнения после традиционного лечения, не подающиеся консервативному лечению. Цель вмешательства - устранение патологически изменённых апикально расположенных тканей с иссечением на 1-3 мм корня зуба и ретроградным пломбированием биологически совместимым материалом (цинкэвгенольный цемент) с использованием ультразвуковых специальных насадок для этой цели (satelkc).
Ошибки при лечении пульпита
Применение мышьяковистой пасты для лечения пульпита в настоящее время считают пройденным этапом в работе практического врача, однако, мышьяковистая девитализация - правомерный метод, имеющий свои недостатки и достоинства. Длительное пребывание девитализирующей пасты в полости зуба, ее много» кратное применение или передозировка вызывают интоксикацию верхушечного периодонта. Периодонтиты подобного происхождения протекают довольно длительно и трудно поддаются лечению. Ещё одно осложнение применении девитализации - «мышьяковистый» некроз десневого сосочка, способный вызвать в подлежащей костной ткани изменения, вплоть до секвестрации.
Ошибка - случайное обнажение пульпы зуба во время препарирования твёрдых тканей при кариесе, происходящее при отсутствии диагностического снимка и неправильном движении бора при обработке кариозной полости. Недостаточный учет показаний и противопоказаний к лечению пульпита биологическим методом, витальной ампутации коронковой пульпы - главная ошибка лечения различных форм пульпита.
Перфорация стенок и дна коронковой полости происходит при плохом знании топографических особенностей ее строения, неправильного формирования доступа (смещение отверстия в сторону от продольной оси зуба, недостаточное или неумеренное расширение устьев и трепанационного отверстия). Предпосылки к перфорации дна полости зуба - уменьшение высоты коронки зуба за счет значительного стирания жевательной поверхности, отложение большого количества заместительного дентина. Применение высокоскоростных наконечников со стекловолоконной оптикой, специальных боров, предотвращающих повреждение дна, соблюдение принципов препарирования и знание топографии полости зуба снижает возможность перфорации и позволяет избежать ошибок при последующем зндодонтическом лечении пульпита.
Перфорация стенки корня может произойти в любой из трёх частей корневого канала. В случае изгиба в коронковой трети на его внутренней стороне удаляют больше дентина. Stripping - латеральная (продольная) перфорация в средней трети на внутренней поверхности корня, происходящая при попытках расширения изогнутых, по разным причинам плохо проходимых, тонких корневых каналов в случае несоответствия оси эндодонтическото расширительного инструмента направлению канала и, как правило, избыточная инструментальная обработка меньшей кривизны корневого канала.
Увлечение вращательными движениями ручных инструментов приводит к перерасширению апикальной трети корневого канала, в то время как его средняя часть остаётся практически неизменённой. Если не учитывать при инструментальной обработке кривизну корневого канала, то можно создать уступы в апикальной трети (Zipping), в дальнейшем переходящим в перфорацию и приводящим к фрагментированию верхушки.
При обнаружении перфорации её необходимо закрыть. Классические материалы - амальгама, стеклоиономерный цемент, в случае свежей перфорации - гидроокись кальция, хирургический метод.

[15], [16], [17], [18]
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой - сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Конечный результат консервативного иссечения и полной экскавации был тщательно сравнен. В данном исследовании в случаях, когда постановка временной пломбы была возможна, глубокая экскавация не проводилась. На дне пульповой камеры оставлялся мягкий, влажный и дисколорированный дентин. Поверх кариозного дентина накладывалась прокладка из гидроокиси кальция, которая затем закрывалась временной пломбой из стекло-иономерного цемента. Спустя 8-12 недель полость заново раскрывалась с целью проведение окончательной экскавации. Прокладка гидроокиси кальция накладывалась еще раз, и зуб восстанавливался композитным материалом. Авторы наблюдали гораздо меньшее число вскрытых пульповых камер при проведении пошагового удаления кариозных тканей, нежели при полной радикальной экскавации.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы - простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы
2. Индукция минерализации
3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA - замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
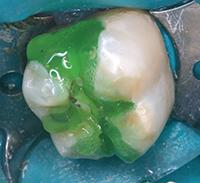
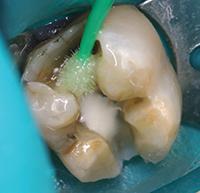
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
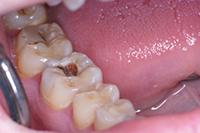
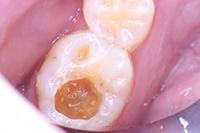
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
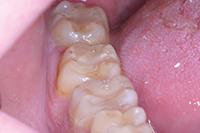
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) - временная пломба.
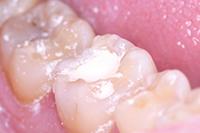
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
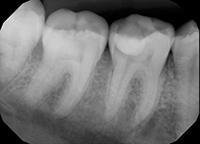
Фото 5: Окончательная реставрация зуба.
Обсуждение материала
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
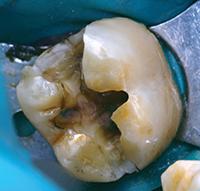
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
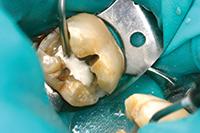
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
Обсуждение материала
TheraCal LC - другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.

КЛИНИЧЕСКАЯ И РЕНТГЕНОЛОГИЧЕСКАЯ ОЦЕНКА ПРЯМОГО ПОКРЫТИЯ ПУЛЬПЫ В ПОСТОЯННЫХ ЗУБАХ С НЕСФОРМИРОВАННЫМИ КОРНЯМИ С ИСПОЛЬЗОВАНИЕМ МАТЕРИАЛА «BIODENTINE»

К возможным причинам поражения постоянных зубов относят травму зуба и кариозное поражение, в том числе скрытые кариозные полости и механическое ятрогенное обнажение пульпы при препарировании кариозной полости.
Лечение пульпита постоянных зубов с незаконченным формированием корней у детей – сложная и ответственная задача, стоящая перед детским стоматологом. От врача требуется большое внимание и ответственность при определении показаний, правильности проведения лечебных мероприятий, поскольку от этого зависит возможность дальнейшего роста и формирования корней, сохранение функциональной ценности зуба. В настоящее время не вызывает сомнений целесообразность применения методик, сохраняющих пульпу жизнеспособной при лечении осложненного кариеса постоянных зубов с незаконченным формированием корней у детей [1].
Максимально длительное сохранение витальности пульпы способствует завершению апексогенеза, то есть процесса физиологического формирования корня и структур периодонта, которое происходит при жизнеспособной ростковой зоне и всей или части пульпы и выявляется рентгенологически.
Гистологически подтвердить успешный исход консервативных методов лечения невозможно, его оценивают по рентгенологическим признакам: образование дентинного мостика, продолжение развития корня в длину, утолщение стенок корня.
В настоящее время, подходы к терапии пульпы зубов с незавершенным формированием корней смещаются в сторону регенерации и реваскуляризации. Таким образом, важным свойством материалов, кроме поддержания жизнеспособности пульпы зуба, становится и восстановление ее функций – индуцирование образования дентина [2].
На сегодняшний день в литературе широко обсуждаются вопросы прямого покрытия витальной пульпы материалами на основе портланд-цемента, в частности материалом «Biodentine» [3].
Основными его компонентами являются трикальций и дикальций силикаты и карбонат кальция. Препарат позиционируется как биоактивный заменитель дентина, обладает механическими свойствами сходными с таковыми дентина зуба и может замещать его и в области коронки, и в области корня. Обладает хорошей стабильностью, надежными герметизирующими свойствами может использоваться в качестве временной пломбы [4].
Кроме того, высокий уровень механической прочности, низкий уровень пористости материала, высокий уровень адгезии к тканям зуба, вследствие формирования микромеханического «якоря» в процессе роста кристаллов гидроксиапатита в дентинных трубочках, создают оптимальные условия для поддержания витальности пульпы благодаря плотному запечатыванию дентинных канальцев 5.
По данным литературы 11, в исследованиях материала in vitro и in vivo, «Biodentine» не оказывал разрушающего действия на клетки пульпы. «Biodentine» активирует высвобождение TGF-B1 (growthfactor), тем самым активируя ангиогенез, клеточную дифференциацию, дентинную регенерацию и минерализацию, стимулирует образование третичного дентина.
Использование метода прямого покрытия пульпы позволяет изолировать пульпу от кариозной полости путем создания механического барьера, представляющего собой репаративный дентин, вырабатываемый клетками пульпы при контакте с биоактивным материалом. Данный метод лечения позволяет сохранить жизнеспособной всю пульпу и добиться апексогенеза.
Прямая пульпотерапия проводится в один этап и включает в себя местную анестезию после подтверждения витальности зуба, изоляцию операционного поля, полное удаление инфицированного дентина, медобработку операционного поля, гемостаз, покрытие пульпы лечебной прокладкой и реставрацию зуба.
Успех лечения пульпы методом прямого покрытия определяется исходным состоянием пульпы, свойствами материала для покрытия пульпы, а также герметичностью изоляции пульпы за счет адекватной реставрации зуба. По данным ряда авторов метод прямой пульпотерапии при правильном проведении обеспечивает от 80 % до 90 % успешных результатов [13].
Целью нашего исследования являлась оценка клинической и рентгенологической эффективности метода прямого покрытия пульпы в постоянных зубах с несформированными корнями при использовании материала «Biodentine» в сравнении с материалом «Триоксидент».
Материалы и методы исследования. Исходно дети в возрасте от 7 до 13 лет (n=24) были разделены на две группы – группу, пролеченную методом прямого покрытия пульпы с использованием материала на основе дикальций- и трикальцийсиликатов и карбоната кальция (группа «Biodentine», n=11) и группу, пролеченную методом прямого покрытия пульпы с использованием материала на основе оксидов кальция, кремния и алюминия (группа «Триоксидент», n=13).
В группе «Biodentine» было вылечено 25 постоянных зубов с несформированными корнями у 11 детей в возрасте от 7 до 13 лет.
В группу «Триоксидент» включены 24 постоянных зуба с несформированными корнями у 13 детей в возрасте от 7 до 13 лет.
Критериями включения были:
1. Случайное вскрытие пульпы не более 1 мм в диаметре при механической обработке кариозной полости при лечении кариеса;
2. Осложненный перелом коронки зуба со вскрытием полости зуба (до 1 мм в диаметре, если после травмы прошло не более 12 часов), при отсутствии жалоб на боли от температурных и химических раздражителей длительного характера (более 2–3 минут);
3. При проведении прямого покрытия кровотечение из обнаженного участка пульпы должно останавливаться самопроизвольно или после 2-минутной ирригации изотоническим раствором хлорида натрия;
4. Отсутствие жалоб на самопроизвольные боли в дневное и ночное время в настоящий момент и в анамнезе;
5. При клиническом обследовании отсутствие дискомфорта при накусывании на зуб;
6. Отсутствие рентгенологически определяемых изменений в периапикальных тканях.
Критериями исключения были:
1. Пациенты с тяжёлыми сопутствующими заболеваниями;
2. Пациенты, получавшие в течение последнего месяца антибиотики, кортикостероиды, препараты антибактериального действия;
3. Пациенты, которым после начала лечения потребовалось назначение противовоспалительных, антимикробных препаратов в связи с возникновением общесоматического заболевания;
4. Патологические рентгенологические изменения в периапикальных тканях;
5. Нежелание пациента или его родителей продолжать лечение;
6. Аллергические реакции на применяемые препараты.
После обезболивания проводилось тщательное удаление инфицированного дентина, далее осуществлялась медикаментозная обработка полости антисептиками в низких концентрациях (0,05 % водный раствор хлоргексидинабиглюконата).
Покрытие обнаженного участка пульпы и полное восстановление коронки зуба выполнялось у пациентов первой группы материалом «Biodentine», отверждение его занимает 12–15 минут (окончательное отверждение 4 часа), сроком до 6 месяцев. Материал вносили под небольшим давлением. Для адаптации временной пломбы по окклюзии использовались режущие инструменты, так как использование роторных инструментов противопоказано. Во второе посещение (через 48 часов – 6 месяцев) – при отсутствии симптоматики верхний слой материала до уровня эмалево-дентинной границы снимался и проводилась реставрация зуба. Оставшийся «Biodentine» может рассматриваться как материал, замещающий дентин, и может быть оставлен в глубокой полости.
При лечении пациентов второй группы обнаженную пульпу покрывали тонким слоем материала «Триоксидент», отверждение которого происходит в течение 10 минут (окончательное отверждение через 24 часа). Заканчивали работу постановкой временной пломбы из стеклоиономерного цемента. Во второе посещение (через 1 месяц) при отсутствии отрицательной динамики производилась реставрация коронки фотокомпозитным материалом.
Поскольку распределение величин не соответствовало гауссовскому, нами был использован непараметрический U-критерий Манна – Уитни. Уровень статистической значимости при проверке нулевой гипотезы принимали соответствующий p

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение пульпита преследует две цели:
- Ликвидировать воспаление пульпы, и соответственно, пульпит.
- Восстановление нормальной жизнедеятельности пульпы.

[1], [2], [3], [4], [5]
Показания к госпитализации
- Течение неосложненного пульпита не предполагает госпитализацию пациента.
- Индивидуальные редкие случаи:
- сниженная реактивность организма;
- множественное поражение зубов с патологическим страхом у пациента;
- лечение пульпита под наркозом в стационаре.
Немедикаментозное лечение пульпита
В ряде случаев применяют физиотерапевтические методы лечения пульпита: лазеротерапию, флюктуаризацию, апексфорез, диатермокоагуляцию.
Медикаментозное лечение пульпита
При проведении консервативного лечения пульпита (биологический метод) наблюдается клиническое излечение ранних форм воспаления. По выражению А. Ингла (2002) «Лучшее лечение гиперемии пульпы - её предотвращение».
Определяющим этапом при лечении пульпита биологическим методом считают воздействие на воспалённую пульпу. По способу воздействия различают непрямое и прямое покрытие пульпы. Прямое осуществляют через вскрытую в одной точке полость зуба (случайно обнажённая пульпа во время лечения глубокого кариеса), непрямое через слой околопульпарного дентина. Наступает полное выздоровление, включая ликвидацию морфологических изменений. Острый серозно-гнойный (особенно диффузный гнойный) пульпит оставляет различные необратимые морфологические изменения. У таких зубов не происходит восстановление функциональной способности пульпы; производят частичное (ампутация) или полное (экстирпация) удаление пульпы. Исключение - начальные изменения.
Острый пульпит лечат при помощи биологического метода, метода витальной ампутации пульпы, витальной и девитальной экстирпации пульпы.

[6], [7], [8], [9]
Этапы непрямого покрытия пульпы
Подготовительный этап
Иссечение размягчённого пигментированного дентина при помощи микромотора шаровидным бором с водяным охлаждением и высоким вращающим моментом.
Основной этап
Очистка дентина от крови, остатков пломбировочного материала. Целесообразно использовать подогретый антисептик (хлоргексидин 2%), высушивание, покрытие дна препаратом, обладающим репаративным и антисептическим действием. В настоящее время известны два препарата, обладающие этими свойствами: на основе цинк-оксид эвгенола и гидроокиси кальция. Дополнительное преимущество препарата на основе ЦОЭ - место анестезирующее действие на нервные волокна С-типа. Эвгенол постепенно проникает и дентин, являясь антисептиком в сочетании с оксидом цинка, влияет на выработку простагландинов в зубе, тем самым, оказывая противовоспалительное действие, Надёжно и герметично закрывает полость зуба, предохраняя от проникновения микроорганизмов. Несмотря на небольшую токсичность гидроксид кальция ив вызывает повреждающего действия, препарат хорошо известный в стоматологической практике, обладает сильно выраженными антибактериальным и противовоспалительным действием, имеет рН 12,5. Дальнейшую реставрацию из композитных материалов можно делать только при полном их удалении. В современной практике с той же целью использовали адгезивы, однако из-за жалоб пациентов на чувствительность к препаратам и последующие эндодонтические проблемы их применение не нашло поддержки у стоматологов.
Прямое покрытие пульпы
Эту процедуру с 1930 г. проводили с использованием гидроокиси кальция. Успех достигался за счёт создания обызвествлённого барьера, дентинного мостика, под которым сохранялась здоровая, невоспаленная ткань.
Суть метода - использование стерильных инструментов, изоляции от слюны для предотвращения контаминации микробами, медикаментозная обработка тёплым раствором антисептика, чтобы не раздражать ткань. Препарирование дентина начинают со стенок полости, переходя на дно, что предотвращает излишнюю травматизацию и инвазию микробов в зуб. Затем накладывают препараты на вскрытую пульпу. Применяют препараты на основе ЦОЭ и гидроокиси кальция. В данном случае рекомендовано использовать гидроокись кальция, замешанную на воде. Из последних разработок - материал МТА PRO РООТ. имеющий в своём составе силикатные цементы.
Гистологически после применения подобных препаратов в ткани появляется зона некроза. Обычно до 6 мес необходимо динамическое наблюдение, с непременным снятием показателей ЭОД и рентгенологическими снимками. Если пульпа отвечает в пределах 2-4 мкА, то можно делать постоянную реставрацию коронковой части, предварительно изолировав участок перфорации дна полости зуба прокладкой из стеклоиоиомерного цемента.

[10], [11], [12], [13], [14]
Витальная ампутация
Витальная ампутация (пульпотомия или частичное удаление пульпы) - удаление на уровне устьев, высокая ампутация - срез производят более апикального до жизнеспособных тканей. Процедуру рекомендовано проводить в зубах с незавершённым формированием корней, однако, есть исследования, подтверждающие применение этого метода в случае частичной, острой и хронической формах пульпита. Удаление ее проводят под местным обезболиванием бором в турбинном наконечнике либо просто острым экскаватором. На раневую поверхность наносят гидроокись кальция и виде водной суспензии, затем увеличивают уровень до толщины 2 мм. Кровотечение необходимо прекратить. При плохом гемостазе под пастой образуется кусток, который впоследствии может быть причиной пульпита и внутренней резорбции, остальная полость заполняется окисью цинка с эвгенолом для герметизации пульпарной камеры. Оценивают отдалённые результаты лечения пульпита через 3, 6 и 12 мес после лечения, далее 1 раз и год.
Пульпэтомия (витальная экстирпация)
Несмотря на воспаление, как правило, зуб стерилен, поэтому силы направлены не на борьбу с инфекцией, а на профилактику инфицирования корневого канала в процессе препарирования. В первое посещение стоматолога возможно пломбирование биосовместимым материалом, однако в некоторых случаях целесообразно проводить временную обтурацию корневого канала гидроокисью кальция либо использовать сильные антибактериальные средства. Полость доступа закрывают препаратом на основе ЦОЭ. Впоследствии герметично пломбируют обычными способами корневой канал. Необходимо динамическое наблюдение через 6, 12 мес и затем 1-2 раза в год под рентгенологическим контролем. Очень часто в зубах с хроническим пульпитом встречают корневые каналы с петрификатами, участки облитерации, затрудняющие проведение медикаментозной и инструментально обработки.
Эндодонтическое лечение пульпита с некрозом пульпы. Первично все зубы подлежат традиционному консервативному лечению.
Три принципа лечения пульпита:
- тщательная механическая и медикаментозная обработка корневого канала с удалением некротизированной ткани;
- оптимальная (адекватная) дезинфекция корневого канала;
- герметичное обтурирование.
Полную инструментальную и медикаментозную обработку проводят в первое посещение, частичная обработка может привести к нарушению биологического равновесия и смене микробного пейзажа с преобладанием патогенных микроорганизмов. В 5% случаев эффективного лечения пульпита происходит ятрогенное инфицирование корневого канала. Апикальная часть корня имеет сложное строение, как правило, именно в нижней трети корневого канала располагается наибольшее количествр дополнительных канальцев и дельта. Рекомендовано также проводить временное закрытие просвета корневого канала пастой на основе изотонического раствора и гидроокиси кальция с пролонгированным дозированным антибактериальным эффектом. В третье посещение проводят обтурацию корневого канала.
В случае возникновения постпломбировочных, осложнений либо сильной воспалительной реакции проводят медикаментозное лечение пульпита. Назначают десенсибилизирующие препараты (дезлоратадин), антибиотики (рокситромицин), метронидазол, обезболивающие (нестероидные противовоспалительные препараты).
Хронический пульпит лечат при помощи экстирпации пульпы или eе остатков. Успешный прогноз любого вида лечении пульпита зависит от правильной своевременной диагностики пульпита, основанной на знании этиологии, морфологии, патогенезе, клинических проявлениях. Доля пульпосохраняющего (биологического) метода лечения пульпита составляет 2,6-7.71%, что можно объяснить недостаточно точной диагностикой заболевания, несоблюдением технологии, разночтением в клиническом и патологоанатомическом диагнозе, неправильным выбором показаний к его проведению. Данный метод лечения пульпита дает положительный эффект (до 90%) в случае соблюдения основного критерия - точной диагностики исходного состояния тканей. Некоторые авторы считают, что биологический метод лечения пульпита не является методом выбора из-за весьма узких показаний к применению и отдаленных результатов лечения пульпита с часто выявляемым некрозом пульпы. Кроме того, ни один из известных материалов, используемых для проведения биологического метода, не формирует дентинный мостик.
Метод витальной ампутации ( высокой ампутации) рекомендован для зубов с незавершённым формированием верхушки. Если в таком зубе возникает воспаление в пульпе, то необходимо определить его локализацию (коронковая или корневая пульпа). Достоверность диагностики составляет 50-60%. Поэтому этот метод не является окончательным выбором. Благоприятный исход лечения составляет лишь 40% случаев от общего количества случаев лечения пульпита.
Витальная экстирпация пульпы (пульпэктомия) проводят для удаления пульпы корневого канала под анестезией: метод несложный в проведении и при соблюдении последних технологических и научных разработок возможно достичь довольно высокого результата (до 95% успеха), учитывая при этом всю сложность строения корневой системы. Залог успеха - использование стерильных инструментов, изоляция рабочего поля для уменьшения или исключения контаминации микроорганизмами; длительная и герметичная изоляция корневой пломбы (плотная обтурация апикальной части корневого канала, пломбирование на уровне физиологического отверстия, постоянное закрытие устья корневого канала и последующая реставрация коронковой части зуба). Основная задача операции пульпэктомии - полное удаление пульпы. Необходимое условие этого процесса, прежде всего, - проникновение конца инструмента в глубь корневой пульпы, после чего в большинстве случаев ее можно легко удалить. На этом этапе целесообразно применять ирригацию системы корневого канала специальными веществами, служащими смазкой, растворяющими органические остатки пульпы, обладающими антибактериальным эффектом. Наибольший эффект достигает сочетание гипохлорита натрия (NaOCL) и этилендиметилтетрауксусной кислоты. Экстирпацию пульпы возможно сочетать с пассивным прохождением тонкого файла до апекса, что облегчает работу основного инструмента – пульпэкстрактора. Пульпэкстрактор - зубчатый инструмент, имеющий около 40 зубцов на конусообразном стержне с косым расположением и небольшой подвижностью, что облегчает проникновение в корневой канал. Инструмент должен быть соразмерен внутреннему объёму корневого канала. Слишком тонкий не обеспечит полного захвата пульпы и может разорвать её на фрагменты, что усложнит очищение корневого канала, большой размер может застрять в узком месте канала.
Выбрав адекватный размер пульпэкстрактора так, чтобы он не касался стенок, его вводят в канал примерно на 2/3 длины корня, не доводя до апикальной трети, во избежание зажима его между стенками корневого канала. Вращают на 1/4 оборота, накручивая пульпу и вынимая ее с некоторым усилием. Альтернативный способ экстирпации - применение тонкого H-файла. При некротизированной пульпе для извлечения крупных фрагмента используют пульпэкстрактор. для более эффективной очистки - эндодонтический наконечник аппарата Piezon-Master с иглой № 10 и одновременным орошением раствором гипохлорида натрия.
Классическую пульпэктомию завершают в верхушечном отделе корня, в том участке, где ткань пульпы соединяется с тканью периодонта (1-1,5 мм не доходя до апикального отверстия). Глубокое проникновение инструмента, особенно за пределы корня зуба, травмирует периодонт, поэтому некоторые стоматологи предпочитают удалять пульпу после её коагуляции.
Диатермокоагуляция имеет более мощное действие, позволяя коагулировать основную массу пульпы. При этом способе лечения пульпита используют специальные диатермические аппараты и электроды особого назначения. Пассивный электрод аппарата прикладывают к руке больного и прикрепляют резиновым бинтом. Активным электродом в виде корневой иглы врач пользуется для коагуляции пульпы. Окончательное удаление пульпы достигают с помощью пульпэкстрактора. Отрицательная сторона этого метода - образование мощного струпа, при отпадении которого иногда возникает кровотечение. В связи с этим силу тока необходимо дозировать для проведения работы в верхушечной области (сила токе 50-60 мА и отрывистые движения в течение 1-2 с).
Девитальная экстирпация - метод, проводимый с использованием мумифицирующих либо девитализирующих веществ с высоким процентом успеха. Процент неэффективного лечения пульпита зависит от несоблюдения технологии, неправильного выбора медикаментозных средств и их передозировки или индивидуальной непереносимости.
Лечение хронических форм пульпита с нежизнеспособной пульпой эндодонтическими вмешательствами эффективно в 95% случаев. Слагаемые успеха - соблюдение правил проведения антисептической обработки, выбора адекватного медикаментозного средства, квалификации врача-стоматолога. Лечение пульпита при тех же исходных данных, но с апикальными изменениями эффективно в 80-85%. Некоторые авторы считают проведение консервативного лечения в данном случае невозможным из-за особенностей периапикальной микрофлоры. Однако на сегодняшний день использование предварительного молекулярно-генетического исследования микроорганизмов с помощью ПЦР позволяет избежать осложнений (обострения) процесса и сократить сроки лечения пульпита.
Методы лечения острого и хронического пульпита проходят в два или более этапов (визитов), в связи с чем уместно подробнее рассказать о гидроокиси кальция, применяемой для этой цели.
Хирургическое лечение пульпита
Хирургические зубосохраняющие операции при лечении пульпита не проводят, исключая осложнения после традиционного лечения, не подающиеся консервативному лечению. Цель вмешательства - устранение патологически изменённых апикально расположенных тканей с иссечением на 1-3 мм корня зуба и ретроградным пломбированием биологически совместимым материалом (цинкэвгенольный цемент) с использованием ультразвуковых специальных насадок для этой цели (satelkc).
Ошибки при лечении пульпита
Применение мышьяковистой пасты для лечения пульпита в настоящее время считают пройденным этапом в работе практического врача, однако, мышьяковистая девитализация - правомерный метод, имеющий свои недостатки и достоинства. Длительное пребывание девитализирующей пасты в полости зуба, ее много» кратное применение или передозировка вызывают интоксикацию верхушечного периодонта. Периодонтиты подобного происхождения протекают довольно длительно и трудно поддаются лечению. Ещё одно осложнение применении девитализации - «мышьяковистый» некроз десневого сосочка, способный вызвать в подлежащей костной ткани изменения, вплоть до секвестрации.
Ошибка - случайное обнажение пульпы зуба во время препарирования твёрдых тканей при кариесе, происходящее при отсутствии диагностического снимка и неправильном движении бора при обработке кариозной полости. Недостаточный учет показаний и противопоказаний к лечению пульпита биологическим методом, витальной ампутации коронковой пульпы - главная ошибка лечения различных форм пульпита.
Перфорация стенок и дна коронковой полости происходит при плохом знании топографических особенностей ее строения, неправильного формирования доступа (смещение отверстия в сторону от продольной оси зуба, недостаточное или неумеренное расширение устьев и трепанационного отверстия). Предпосылки к перфорации дна полости зуба - уменьшение высоты коронки зуба за счет значительного стирания жевательной поверхности, отложение большого количества заместительного дентина. Применение высокоскоростных наконечников со стекловолоконной оптикой, специальных боров, предотвращающих повреждение дна, соблюдение принципов препарирования и знание топографии полости зуба снижает возможность перфорации и позволяет избежать ошибок при последующем зндодонтическом лечении пульпита.
Перфорация стенки корня может произойти в любой из трёх частей корневого канала. В случае изгиба в коронковой трети на его внутренней стороне удаляют больше дентина. Stripping - латеральная (продольная) перфорация в средней трети на внутренней поверхности корня, происходящая при попытках расширения изогнутых, по разным причинам плохо проходимых, тонких корневых каналов в случае несоответствия оси эндодонтическото расширительного инструмента направлению канала и, как правило, избыточная инструментальная обработка меньшей кривизны корневого канала.
Увлечение вращательными движениями ручных инструментов приводит к перерасширению апикальной трети корневого канала, в то время как его средняя часть остаётся практически неизменённой. Если не учитывать при инструментальной обработке кривизну корневого канала, то можно создать уступы в апикальной трети (Zipping), в дальнейшем переходящим в перфорацию и приводящим к фрагментированию верхушки.
При обнаружении перфорации её необходимо закрыть. Классические материалы - амальгама, стеклоиономерный цемент, в случае свежей перфорации - гидроокись кальция, хирургический метод.

[15], [16], [17], [18]
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Исследование адгезии к кариозно-измененному дентину при применении самопротравливающих адгезивных посредников
Журнал: Российская стоматология. 2011;4(4): 29-33
Николаенко С. А., Шапиро Л. А., Зубарев А. И., Frankenberger R. Исследование адгезии к кариозно-измененному дентину при применении самопротравливающих адгезивных посредников. Российская стоматология. 2011;4(4):29-33.
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия





Показатели адгезии к здоровому и кариозно-измененному дентину определялись в зубах молодых людей, имеющих признаки быстрого прогрессирования кариозного процесса, а также в зубах пожилых людей, характеризующихся выраженными склеротическими изменениями. Силы сцепления фотокомпозита, фиксированного с помощью самопротравливающего адгезивного посредника к дентину, различались в различных областях пораженного кариесом зуба. Проведена градация состояния дентинного субстрата для адгезивной терапии в зависимости от источника поступления минеральных веществ (слюна или пульпа). Анализ зоны соединения при помощи конфокальной лазерной сканирующей, электронной и световой микроскопии выявил различия в объеме и направлении пенетрации адгезивного посредника.
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
Кафедра терапевтической стоматологии, кафедра медицинской и биологической физики Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого; клиника консервативной стоматологии и пародонтологии Фридрих-Александер-университета, Эрланген-Нюрнберг, Германия
На сегодняшний день большинство стоматологических вмешательств на твердых тканях зуба проводится по поводу лечения кариеса и его осложнений. Кариозно-измененный дентин является внутренним слоем пораженного кариесом дентина и характеризуется присутствием в дентинных тубулах кислотно-резистентных кристаллов фосфата кальция, затрудняющих инфильтрацию воды. Этот субстрат является потенциально восстанавливаемым с помощью стоматологических манипуляций. Благодаря быстрому развитию новых технологий стратегия реставрации кариозных полостей меняется в сторону минимальной интервенции по отношению к твердой субстанции зуба. С этой точки зрения, интерес представляет степень поражения тканей и, следовательно, определение четких критериев к удалению кариозно-измененных участков дентина.
Современные минимально-инвазивные подходы базируются на адгезивной технике реставраций. В настоящее время применяются два типа адгезивных систем, которые можно классифицировать по их взаимодействию со смазанным слоем на поверхности субстрата [6]. Адгезивы тотального протравливания предусматривают удаление смазанного слоя и деминерализацию подлежащей поверхности дентина кислотой. Основным недостатком этих систем является чувствительность к технике проведения бондинга - так называемый «влажный бондинг» [7]. Системы второго типа используют самопротравливающий кислотный праймер для деминерализации смазанного слоя и подлежащей поверхности дентина. Так как праймер не смывается, кислотные мономеры пенетрируют внутрь деминерализованного дентина, формируя гибридный слой, который включает растворенный смазанный слой. Преимуществом самопротравливающих адгезивных систем является полная инфильтрация бондингового агента в деминерализованный дентин, а также снижение числа клинических процедур по сравнению с техникой тотального травления [1].
Бондинг к дентину изучается всесторонне, однако прочность соединения с субстратом остается одним из наиболее эффективных параметров, характеризующих адгезивные системы. Метод микроиспытания на разрыв, предложенный H. Sano и соавт. [4], позволяет селективно исследовать образцы из небольших областей кариозно-измененного дентина.
Цель настоящего исследования - изучение адгезии фотокомпозита, фиксированного с помощью самопротравливающего адгезивного посредника к поверхности кариозно-измененного дентина, и микроморфологический анализ зоны соединения.
Материал и методы
Объектом исследования служили экстрагированные человеческие моляры, находившиеся в 0,5% растворе хлорамина-T в течение не более 1 мес. Критерием отбора служило наличие кариозного дефекта в центре жевательной поверхности коронковой части зуба без выхода на аппроксимальные стенки. В первую серию входили зубы с дефектами, имеющие признаки быстрого прогрессирования кариозного процесса, такие как нависающие края меловидно-измененной эмали, наличие большого объема светлого размягченного дентина. Небольшой очаг кариозно-измененного дентина оставлялся только в области дна полости, по возможности ближе к центру. Композит апплицировался на оголенную поверхность дентина без стенок. Были сформированы три группы образцов, полученных из разных участков поверхности дентина (рис. 1). 
Рисунок 1. Подготовка образцов для микроиспытания на разрыв.
В 1-й группе кариозно-пораженный дентин был размягчен и не крепитировал при зондировании. Сопредельный участок характеризовался стекловидно-измененной поверхностью и издавал характерный звук при зондировании (2-я группа). В 3-ю группу входили образцы, полученные с поверхности здорового дентинного субстрата, расположенного ближе к периферии коронки.
Вторая серия включала зубы с дефектами, отличающимися явными признаками медленного прогрессирования кариозного процесса: полость без нависающих краев эмали, с ровным дном, дентин плотный и пигментированный. В каждом зубе этой серии были препарированы полости 1-го класса по Блэку (4×4 мм), либо композит апплицировался на оголенную поверхность дентина без стенок, т.е. дополнительно учитывалось влияние фактора конфигурации полости (С-фактор). Небольшой очаг кариозно-измененного дентина оставлялся только в области дна полости, по возможности ближе к центру. Размягченный дентин полностью удалялся. Появление крепитации при зондировании служило сигналом для прекращения препарирования. Оставлялся пигментированный, но плотный кариозно-измененный субстрат. Контролем служили пробы, полученные из сопредельной области дентина, не пораженной кариесом.
В качестве пломбировочного материала использовался Filtek Z 250 (3M Espe) в сочетании с самопротравливающим однокомпонентным адгезивом G–Bond (GC, Япония). Композит апплицировался тремя горизонтальными слоями. Фотополимеризацию всех светоотверждаемых материалов проводили галогеновой лампой. Предварительная маркировка образцов проводилась при помощи водостойкого маркера, которым отмечалась зона кариозно-измененного дентина на поверхности последней отвержденной порции композита. Через 24 ч после наложения пломбы зубы распиливались алмазной пилой с водяным охлаждением на 4-5 шлифов толщиной 0,5–0,7 мм. Полученные образцы имели форму палочек, состоящих из дентина и композита. Окончательная селекция проб проводилась с помощью светового микроскопа. Прочность на разрыв между дентином и композитом измерялась универсальной испытательной машиной со скоростью подачи 1 мм/мин.
Проникновение адгезивной системы в поверхность дентина изучалась с помощью конфокальной лазерной сканирующей микроскопии (CLSM, Leica, Германия). Для визуализации глубины пенетрации к адгезивному посреднику подмешивались специальные люминесцентные красители Rhodamin B и Lumilux (Merck, Германия).
Рельеф поверхности образцов, подвергнутых микроиспытанию на разрыв и выбранных для микроскопического исследования, изучался с помощью растрового электронного микроскопа. Пробы обезвоживались в вакууме и покрывались золотом с помощью специального прибора.
Статистическая обработка материала проводилась с использованием непараметрических критериев Крускала-Уоллиса и Манна-Уитни с поправкой Бонферрони. При сравнении двух выборок различия принимались статистически значимыми при р≤0,05, трех выборок - при р≤0,017.
Результаты и обсуждение
Установлено, что силы сцепления композита к дентину в различных областях пораженного кариесом зуба существенно различаются (см. таблицу). 
В зоне кариозно-измененного размягченного дентина наблюдались самые низкие показатели адгезии (2,9 МПа).
Анализ зоны соединения при помощи конфокальной лазерной сканирующей - CLSM (рис. 2, а) 
Рисунок 2. Вид поверхности размягченного дентинного субстрата после нанесения адгезивного посредника (а); участок зоны соединения размягченного дентина и композита, окрашенная область соответствует глубине проникновения адгезивного посредника (б). и световой микроскопии - SEM (рис. 2, б) выявил различия в объеме и направлении пенетрации адгезивного посредника.
В области размягченного дентина наблюдается более выраженное пропитывание поверхности субстрата адгезивом. Гибридный слой формируется фактически на всю толщину деминерализованного субстрата, в котором невозможно идентифицировать отдельные морфологические элементы.
Сопредельная область дентина образована вследствие раздражения пульпы как защитной реакции организма (иррегулярный дентин). При световой микроскопии было выявлено, что этот субстрат характеризуется стекловидной прозрачностью, что свидетельствует о высокой степени склерозирования дентина и фактически полном отсутствии дентинных канальцев (рис. 3). 
Рисунок 3. Вид иррегулярного стекловидного дентина в проекции пульповой камеры.
Область иррегулярного дентина отличается наиболее высокими показателями адгезии (49,3 МПа) по сравнению с окружающим интактным дентином (34,8 МПа), однако различия не достигли статистической значимости (p=0,027). Во всех случаях наблюдались преимущественно адгезивные разрывы (см. таблицу). Только у отдельных образцов интерфейс поверхности разрыва носил смешанный характер, что свидетельствует о высокой стабильности зоны соединения (рис. 4, а). 
Рисунок 4. Микроморфологическая характеристика зоны соединения в области иррегулярного дентина. а - поверхность разрыва (SEM). Объем пенетрации характеризуется минимальным точечным проникновением адгезивного посредника в отдельные дентинные канальцы (рис. 4, б). 
Рисунок 4. Микроморфологическая характеристика зоны соединения в области иррегулярного дентина. б - проникновение адгезивного посредника (CLSM).
В области здорового дентина объем пенетрации в глубину субстрата незначителен и характеризуется наличием выступов тяжей адгезивного посредника в направлении устья дентинных канальцев (рис. 5, а, б). 
Рисунок 5. Микроморфологическая характеристика зоны соединения в области здорового молодого дентина. а - поверхность разрыва (SEM); б - вид гибридного слоя со стороны дентина (CLSM).
В зубах, характеризующихся медленным прогрессированием кариозного процесса и имеющих выраженные склеротические изменения, в целом наблюдались более высокие показатели адгезии по сравнению с молодым субстратом (рис. 6). 
Рисунок 6. Показатели адгезии к здоровому и кариозно-измененному дентину в склерозированных зубах. Mean - среднее арифметическое; SD - стандартное отклонение; SE - стандартная ошибка. В скобках - число образцов. Светлые фигуры - без C-фактора; заштрихованные - 1-й класс. При исследовании сил сцепления на выровненной поверхности дентина, симулирующей клиническую ситуацию сильно разрушенной коронковой части зуба без остаточных стенок, было выявлено, что адгезия в области здорового субстрата зуба достигает 58,7 МПа. В кариозно-измененной области прочность соединения меньше на 41% (p=0,005), но остается на достаточно высоком уровне - 41,6 МПа.
Наиболее частая клиническая ситуация связана с наличием остаточных стенок зуба и соответственно влиянием фактора конфигурации полости (С-фактора). При реставрации дефектов 1-го класса не выявлено влияния С-фактора на адгезию композита в области дна (p=0,093), причем сцепление с кариозно-измененным субстратом на 30% выше, чем со здоровым дентином (62 МПа; p=0,022).
С нашей точки зрения, процесс склерозирования дентина можно дифференцировать на два типа:
1) склерозирование в условиях контакта с внешней средой: основным источником минеральных веществ является слюна и десневая жидкость;
2) склеротические изменения, спровоцированные развитием кариозного процесса: источником поступления ионов кальция является дентинный ликвор, т.е. фактически минеральные вещества, находящиеся в плазме крови.
В рамках реставративной стоматологии к первому типу можно отнести клиновидные дефекты, а также оголенные поверхности корневого дентина, возникшие в результате быстрой рецессии десны разной этиологии, т.е. речь идет, как правило, о дефектах некариозного происхождения. Морфология этого субстрата основательно изучена F. Tay и D. Pashley [5]. Авторами выявлено наличие так называемого гиперминерализованного слоя, который является кислотно-резистентным и негативно сказывается на адгезии композитов и компомеров, фиксируемых как на самопротравливающие адгезивы, так и бондинги, имеющие сепаратный этап травления ортофосфорной кислотой. Вследствие более тонкого гибридного слоя региональные силы адгезии к пришеечному склерозированному дентину на 20-45% ниже, чем к стенкам искусственных клиновидных поражений, выполненным в неизмененном пришеечном дентине [2, 3]. Склерозированный дентин, обработанный гидрофильным праймером, проявляет лучшую краевую адаптацию композита, чем обработанный подобным праймером молодой дентин [8].
Ко второму типу относятся субстрат, находящийся в зоне тубулярного склероза кариозного дефекта, и иррегулярный дентин (дентин-раздражения), продуцированный как защитный слой со стороны пульповой камеры. Обе разновидности дентина имеют важное клиническое значение, так как попадают в зону контакта с заместительным материалом при проведении адгезивной терапии дефектов твердых тканей кариозного происхождения.
Обобщающим является фактор времени, которое необходимо для развития кариозного процесса и срабатывания защитных механизмов организма. Кроме этого, с возрастом уменьшается количество органических веществ в твердых тканях зуба.
Принципиальным отличием между первым и вторым типом является присутствие и жизнедеятельность микроорганизмов полости рта. В первом случае поверхность дентина характеризуется тотальной обсемененностью кариес-пародонто-патогенными микроорганизмами. Напротив, по мере углубления в кариозно-измененный субстрат количество микробных тел резко сокращается, а уже зона тубулярного склероза является фактически стерильной, как и иррегулярный дентин.
Полученные результаты свидетельствуют, что склеротические изменения второго типа: развитие тубулярного склероза под действием кариозного процесса, образование иррегулярного дентина со стороны пульповой камеры или просто возрастные склеротические изменения не оказывают негативного влияния на силы сцепления современных фотополимеризующихся композитов при применении самопротравливающего адгезива.
Читайте также:

