Функция костной лунки в зубе
Опубликовано: 24.07.2024
1. гноение кровяного сгустка, особенно после инфицирования;
2. при отсутствии кровяных сгустков в лунке, особенно в незащищенной части, где может появиться воспаление.
Альвеолит фото лунки

Частенько лунка может выглядеть обычно, то есть без ярко выраженных отклонений, зато это можно увидеть на фото. Но здесь можно рассмотреть наличие узкого входного отверстия. Также не очень-то понятно присутствует ли в данном случае сгусток. Конечно, поставить диагноз при таких обстоятельствах очень трудно. Для этого врачу придется провести полный осмотр, который производится при помощи современной технологии. И только из-за постоянных, очень часто в виде нарастающих болевых ощущений, запаха из открытой лунки, опухоли десневой ткани можно будет заподозрить именно альвеолит.
Основные симптомы
Альвеолит, возникший после удаления зуба может быть продиагностирован особенно быстро, главное знать его симптомы и конечно посетить доктора. При поверхностном осмотре можно определить следующее:
· а) лунка может оказаться пустующей, но с желтоватым налетом, особенно на стенках лунки, здесь же, остаются следы от остатков еды, или же, полностью заполняется гнилью;
· б) десна возле лунки имеет свой окрас, обычно ярко-красного оттенка (отеки и появляются сильные боли);
· в) начинает выпирать костная ткань.
Болевые ощущения при альвеолите порой могут быть очень сильными, острыми, возможно и слабовыраженными. При таком раскладе, может появиться режущая боль в голове. Запах изо рта возникает при гноении кровяного сгустка, а также при появлении воспалительного процесса в луночном отверстии. Кроме того, гноение данного сгустка очень часто доводит до отравления организма человека, отчего общее состояние человека, только ухудшается, это сопровождается сильной слабостью, повышается температура.
Припухлость в области десен и щек порой проходит без особых припухлостей лица человека, так как в этот момент гной, также и инфекция имеют определенный отток, который проходит через пустующую лунку. Но все же, нагноение сгустков протекают особо остро, с возникновением резкой опухоли в десне, а также в мягких тканях лицах, резко повышается температура тела, появляется сильная боль.
Альвеолит лунки зуба лечение
Лечебную процедуру альвеолита, а также воспалительный процесс в сухой лунке может выполнить только специалист. Самолечение может привести к еще более болезненной ситуации. Здесь не уместны прием антибиотиков и разные полоскания, так как в данном случае они бесполезны. Стоматолог проведет полную очистку лунки с внутренней части, предварительно сделав обезболивающее. После заполнит пустующую лунку специальным лекарственным средством.
Лечение альвеолита у стоматолога может происходить следующим образом:
1. Поначалу удаляется весь нагноившийся сгусток, делается это строго под анестезией. Здесь же специалист удаляет все остатки от пищи, а также возникший налет со стенок лунки. Если некротический налет и все остальное не удалять, то инфекция будет распространяться по всей ротовой полости, а лечение обычными методами будет бесполезным делом.
2. Лунка после альвеолита полностью промывается при помощи дополнительных антисептических препаратов. При повторном приеме доктор должен менять антисептик на другой.
3. При диагностировании альвеолита лунки после удаления зуба, назначается особое лечение.
Основные причины появления альвеолита лунки после удаления зуба
Во многих случаях альвеолит лунки зуба возникает при ошибке врача. Особенно это проявляется после удаления всего зуба, а тем временем в глубине луночного отверстия остается образование в виде небольшой кисты, именно она послужит в дальнейшем причиной возникновения инфекции. У нас на сайте можно посмотреть, +как выглядит альвеолит лунки на фото.
Еще одной причиной может стать, осколок зуба или корешка, который порой может остаться после очередного удаления. Эти самые осколки также приводят к инфицированию кровяного сгустка. Если в лунке остался небольшой кусочек зуба, необходимо сразу идти к доктору и до удалить его, так как при игнорировании он приводит повреждению поверхности костной ткани, и полностью травмирует весь кровяной сгусток.
При сложном операционном удалении, также может остаться осколок, особенно если при этом имелось небольшое воспалительное нагноение. Но при этом доктор не удосужился назначить антибиотик для устранения воспалительного процесса. Особенно часто лунка высыхает после того, как зуб удаляется, но в образовавшейся лунке полностью отсутствует кровяной сгусток и не заполняется кровью. А тем временем доктор решил отправить пациента домой - это грубое нарушение.
Сохранение объема костной ткани альвеолярных отростков после удаления зубов стало рутинной процедурой в современной стоматологии. Тем не менее, качество костной ткани после заполнения костными материалами не всегда является удовлетворительным, а в случае их нагноения ситуация становится весьма проблемной.
На наш взгляд проблемы кроются в банальном непонимании принципов регенерации костной ткани и свойств тех материалов, которые обеспечивают её новообразование.
Мы считаем, что протокол заполнения лунки (презервации) должен содержать следующие этапы.
1. Анестезия
Лучшей анестезией при экстерпации зубов будет безусловно являться проводниковая анестезия. При этом минимальное количество анестетика и удаленность места его введения от операционного поля представляют неоспоримые преимущества. Однако в некоторых случаях принимается решение о проведении манипуляции под инфильтрационной анестезией. В таком случае следует использовать анестетики с минимальным количеством вазоконстриктора. Их места введения с последующей инфильтрацией также должны располагаться как можно дальше от рабочего участка.
Такое применение обезболивающих средств имеет некоторые неудобства, но это в дальнейшем с лихвой окупается.
Так, эти условия диктуются следующими причинами. При введении вазоконстрикторов всегда нарушается кровоснабжение слизистой, которое приводит к тромбозу её сосудов.
Вообще следует избегать остановки кровотечения из слизистых, в разумных приделах (стоит проводить постоянную ирригацию слизистых во избегания образования тромбов).
2. Сепарация слизистой
Сепарацию слизистой следует проводить аккуратно, без разрывов и достаточно глубоко. В противном случае вы получите длительные ноющие боли в области вмешательства.
3. Собственно удаление
Тут существует одно базисное правило – следует добиваться атравматичности воздействия. Однокорневые зубы вывихиваем при помощи элеваторов или периотомов, много корневые зубы распиливаем, а затем вывихиваем опять же при помощи элеваторов или периотомов.
4. Очистка кости от инфекционного агента
Эта процедура достаточно проста и сочетает в себе инструментальную и медикаментозную обработку. Инструментальная – кюретажной ложкой либо алмазным бором. Использование последнего предпочтительнее, поскольку с его помощью можно убрать практически все оставшиеся периодонтальные волокна. Обработка бором производиться под обильной ирригацией физраствором.
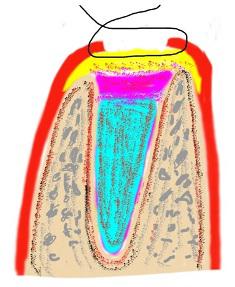
Медикаментозная – троекратная экспозиция любым порошковым антибиотиком (широкого спектра действия) по 2-3 минуты с последующей отмывкой физраствором (рис. 1).
5. Укладка материала
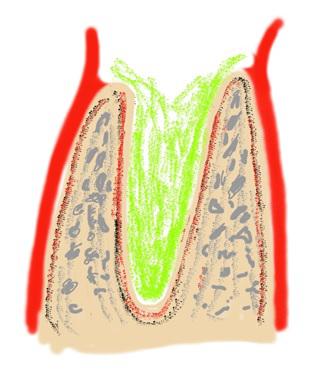
После антисептической обработки в лунке должно происходить достаточное кровотечение, являющееся залогом дальнейшего успеха.
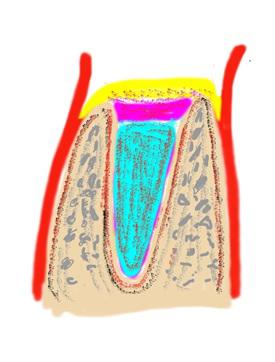
Истекающая кровь набирается стерильным шприцом и смешивается с имплантируемым материалами Остеоматрикс (чипсы) и Биоимплант ГАП (крошка). Насыщение материалов кровью проводится в различных емкостях и эти материалы между собой не смешиваются.
Первым укладывается Остеоматрикс. Он является остеоиндуктивным материалом, который собственно и ремоделируется в кость (рис. 2). При укладке этого материала его не следует сильно утрамбовывать.
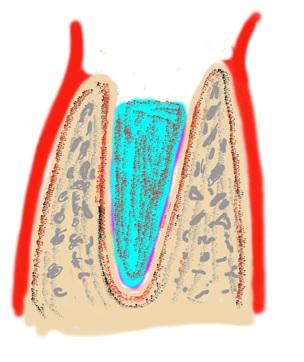
Поверх Остеоматрикса укладывается остеокондуктивный материал Биоимплант ГАП который будет являться своеобразной пробкой защищающей Остеоматрикс от прорастания слизистой (рис. 3).
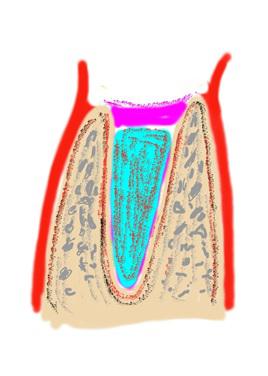
Полученный двойной сэндвич покрывают коллагеновым флисом Биоматрикс, одна из поверхностей которого имеет водонепроницаемый слой. Эту поверхность всегда располагают в направлении полости рта. Флис моделируют таким образом чтобы его края перекрывались слизистой во время ушивания (рис. 4, 5).
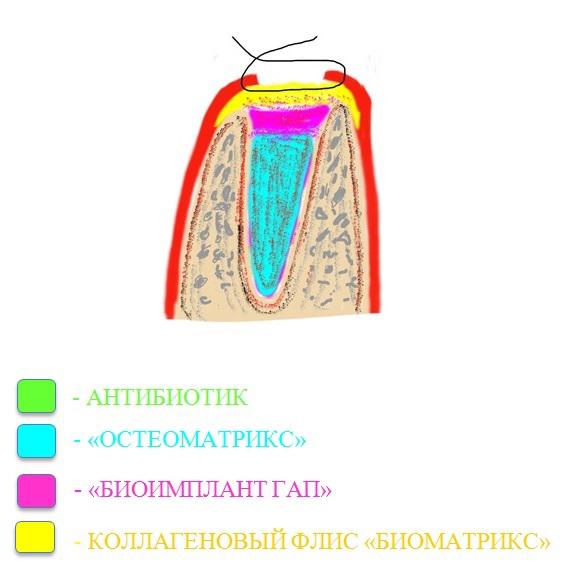
Нет никакого смысла стягивать края лунки до полного совмещения краев. Непроницаемая поверхность надежно защитит содержимое лунки от флоры полости рта, а кровяной сгусток сформировавшийся в коллагеновой губке нижнего слоя, будет являться надежным источником для построения новой грубой соединительной ткани и покрывающей слизистой.
Для этой манипуляции вам потребуется в среднем 0,5-0,3 мл3 чипсов Остеоматрикса, 0,3 мл3 крошки Биоимплант ГАП, 1/4 часть флиса Биоматрикс 20х30.
Ушивать рану достаточно кетгутом 3/0 или 4/0.
И. И. Бородулина
д. м. н., профессор кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГБВОУ ВО «Военно-медицинская академия им. С.М. Кирова» Министерства обороны Российской Федерации
А. А. Жевлаков
аспирант кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГБВОУ ВО ««Военно-медицинская академия им. С.М. Кирова» Министерства обороны Российской Федерации
Ретенция нижних третьих моляров выявляется более чем у половины населения. Увеличение болезней прорезывания, в частности, ретенции и полуретенции «зубов мудрости» подтверждено литературными данными: 1971 – 23% (Morris and Jerman), 1988 – 72% (Hugoson A. с соавт.), 2006 – 84% (Albert J. Haddad). Закономерно возрастает число осложнений прорезывания — кист и опухолей. Так, например, парадентальные кисты развиваются в 2,1% — 25% случаев (Шейнберг В.М., 1955; Colgan C.M., 2002).
Увеличение числа показаний к операции удаления этих зубов связано не только с большим количеством развивающихся осложнений, обусловленных аномалиями развития и затрудненным прорезыванием, но и с широким использованием высокоинформативных методов лучевой диагностики и комплексным подходом к ведению пациентов с зубо-челюстными аномалиями при ортодонтическом лечении.
Среди основных показаний к удалению нижнего третьего моляра выделяют значительное количество причин, основными из которых являются: хронический воспалительный процесс (перикоронит или периостит), абсцессы и флегмоны, обширные кариозные дефекты, фолликулярная, парадентальная или радикулярная кисты, ретенция и дистопия, хроническая травма щеки при прикусывании моляром.
Удаление ретенированных нижних третьих моляров относится к оперативным вмешательствам определенной степени сложности. Для экстракции зубов 38 и 48 предложен ряд методик, включающих формирование и отслоение слизисто-надкостничного лоскута, трепанацию наружной кортикальной пластинки и удаление участков кости, нависающей над коронкой зуба, фрагментацию зуба и его извлечение.
Лунка ретенированных 38 и 48 зубов, как правило, занимает больший объем, чем располагающийся в альвеолярный дуге зуб. Формирующийся костный дефект имеет параметры, включающие не только саму лунку, но и дефект кости, созданный хирургом в процессе удаления при формировании оперативного доступа к зубу. Размеры послеоперационного дефекта могут значительно увеличиться в тех клинических случаях, где имеются кисты челюстей: парадентальная, радикулярная или фолликулярная. На его восстановление требуется более длительный срок.
В процессе удаления вывихивание ретенированного моляра из лунки производится элеватором. В качестве точки «опоры» щечки элеватора используется костная перегородка между вторым и третьим молярами, что приводит к ее частичной утрате.
В некоторых клинических случаях перегородка отсутствует изначально как следствие мезиального наклона коронки или горизонтального положения нижних зубов мудрости.
За дистальной стенкой лунки вторых нижних моляров и в лунке удаленного зуба формируется карман, в котором происходит зазержка пищи в послеоперационном периоде, что приводит к развитию воспаления и замедлению заживления.
Одним из способов профилактики такого пародонтального кармана, развития воспалительных осложнений и оптимизации восстановления костной ткани челюстей является использование остеопластических материалов.
С целью стимуляции восстановления костной ткани и замещения костных дефектов после хирургического вмешательства рекомендуется применение остеопластических материалов различного происхождения и степени обработки.
К ним относят лиофилизированные, формалинизированные, деминерализованные, депротеинизированные препараты кости и хряща, а также брефоматериалы, препараты крови, коллагеновые материалы, аутотрансплантаты, биопластмассы и тканевые трансплантаты.
Перспективным методом местной коррекции метаболических процессов в кости является применение гидроксиапатита (ГАП), оказывающего специфическое остеотропное действие.
С целью повышения эффективности операции удаления ретенированных нижних третьих моляров, а также для профилактики воспалительных осложнений после удаления зуба, нами в алгоритм лечебно-профилактических мероприятий было включено заполнение послеоперационного дефекта костной ткани сочетанием биокомпозиционных материалов «Остеоматрикс», «Биоимплант-ГАП» по методике Д.А. Саващука, предложенной для консервации лунки перед дентальной имплантацией (ООО «Конектбиофарм», Москва).
Протокол операции
Для создания рационального оперативного доступа при удалении ретинированного третьего моляра и адекватной фиксации мембраны разрез производили по вершине альвеолярного отростка над третьим моляром, продолжали вдоль шейки второго моляра и заканчивали на его вестибулярной поверхности вертикальным рассечением слизистой оболочки до уровня переходной складки (рис. 1) .
Рис. 1. Линия разреза при формировании вестибулярного лоскута.
После извлечения зуба (рис. 2) и обработки лунки (кюретаж) проводили укладку остеопластического материала. Первым в лунку помещался Остеоматрикс, остеоиндуктивный материал, ремоделирующийся в кость. Его выкладывали слоями без утрамбовывания. Поверх Остеоматрикса укладывался остеокондуктивный материал Биоимплант-ГАП, который при дальнейшем заживлении уплотнялся и играл роль своеобразной «сыпучей мембраны», защищающей Остеоматрикс от прорастания эпителия слизистой оболочки (рис. 3).
Рис. 2. Экстракция зуба (направление выведения из лунки).
Рис. 3. Последовательность заполнения лунки.
Полученный двойной «сэндвич» покрывали коллагеновой биодеградируемой мембраной Биоматрикс, предварительно отмоделировав её таким образом, чтобы края перекрывались слизистой во время ушивания. Кромке мембраны, располагающейся на уровне шейки коронки 37 или 47 зубов придавали с помощью ножниц вид «бахромы» для более плотного и идеального прилегания зубу, что предотвращает «высыпание» Биоимпланта- ГАП (рис. 4) .
Рис. 4. Схема установки мембраны Биоматрикс.
При глухом ушивании раны над лункой нижнего зуба мудрости существует риск развития послеоперационной гематомы, поэтому большинство хирургов стоматологов предпочитают дренировать рану с помощью выпускника из перчаточной резины. При использовании любого костнопластического материала требуется «плотное» наложение швов для профилактики попадания инфекции и изоляции раны от содержимого полости рта. Присутствие кальция в костной крошке придает ей гемостатический эффект, но эти факторы не могут гарантировать отсутствие гематомы, особенно если она является следствием кровотечения из слизистой оболочки отслоенного лоскута. Наиболее удобным местом для установки дренажной полоски является край раны на уровне переходной складки преддверия полости рта ниже края установленной на лунку мембраны Биоматрикс. Использование дренажа позволяет осуществить профилактику послеоперационной гематомы, не влияя на аугментат.
Для заполнения лунки нижнего моляра достаточно стандартной упаковки чипсов Остеоматрикса 0,5 см3, крошки Биоимплант ГАП 0,5 см3 и резорбируемой мембраны Биоматрикс 15х20мм. В качестве клинического примера приводим выдержки из истории болезни пациентки А., 23 лет. Диагноз: [K01.0] Ретенция зубов 48, 38 (рис. 5, 6) .
Удаление зубов 48, 38 проводили с разницей в две недели.
Рис. 5. Ортопантомограмма пациентки А., 23 г.
Рис. 6. Вид ретенированного зуба 4.8 в полости рта.
Удаление проводилось под инфильтрационной и проводниковой анестезиями (рис. 7) .
Рис. 7. Проведение инфильтрационной анестезии.
После чего выполнялся Г-образный разрез в области 47- 48 зуба (рис. 8 а, б) .
Рис. 8 а. Проведения разреза со щечной поверхности.
Рис. 8 б. Проведения разреза по вершине альвеолярного отростка.
На следующем этапе для увеличения обзора операционного поля и доступа к коронке ретенированного зуба отслаивался слизисто-надкостничного лоскут и обнажалась коронка зуба 48 (рис. 9) .
Рис. 9 а. Отслаивание лоскута со стороны щеки.
Рис. 9 б. Отслаивание лоскута со стороны языка.
Для полного обнажения коронки зуба 48 проводили трепанацию наружной кортикальной пластинки (рис. 10 а) . После выполнения всех подготовительных этапов приступали к удалению зуба 48 прямым элеватором (рис. 10 б) .
Рис. 10 а. Трепанация кости над коронкой зуба 48.
Рис. 10 б. Вывихивание зуба элеватором.
Проводилось извлечение зуба из лунки вместе с оболочкой парадентальной кисты.
Рис. 11 а. Извлеченный зуб.
Рис. 11 б. Лунка зуба после удаления.
Затем в лунку укладывался костнопластический остеоиндуктивный материал в виде чипс размером 1,0-2,0 мм «Остеоматрикс» 0,5 см3 (рис. 12) .
Рис. 12 а. Заполнением лунки зуба 38 Остеоматриксом.
Рис. 12 б. Упаковка препарата.
Поверх укладывался костнопластический остеокондуктивный материал — крошка «Биоимплант-ГАП» размером 0,5-1,0 мм, объем 0,5 см3 (рис. 13) .
Рис. 13. Крошка «Биоимплант-ГАП», уложенная поверх Остеоматрикса.
Далее костный материал перекрывался биодеградируемой мембраной «Биоматрикс» 15х20 мм и слизисто-надкостничный лоскут возвращался на место (рис. 14) .
Рис. 14 а. Вид мембраны до установки.
Рис. 14 б. Вид мембраны после установки.
После чего края раны сопоставлялись и проводилось наложение швов и установка дренажа (рис. 15) .
Рис. 15 а. Рана после наложения швов.
Рис. 15 б. Рана после установки дренажа из перчаточной резины.
Зуб 38 удаляли спустя две недели по аналогичной методике.
Заключительным этапом проводили контрольную рентгенограмму непосредственно после удаления зуба и через три месяца (рис. 16, 17) .
Рис. 16 а. Ортопантомограммы после удаления зуба 48.
Рис. 16 б. Ортопантомограммы после удаления зуба 38.
Послеоперационный период протекал без осложнений. На контрольной рентгенограмме можно проследить восполнение дефекта костной ткани в области дистальной поверхности нижних вторых моляров и отсутствие пародонтального кармана после удаления нижних третьих моляров.
Таким образом, использование костнопластических материалов «Остеоматрикс» и «Биоимплант-ГАП» в сочетании с биодеградируемой мембраной «Биоматрикс» позволяет ускорить заживление лунки зуба после удаления ретенированных третьих моляров, избежать расхождения краев раны с последующей задержкой пищи и образованием пародонтального кармана после полного заживления лунки. Послойная укладка остеоиндуктивного препарата «Остеоматрикс», остеокондуктивного «Биоимплант-ГАП» и мембраны «Биоматрикс» предотвращает высыпание костной крошки и прорастание эпителия в поверхностные слои аугментата за счет образования плотного поверхностного слоя.
Дмитрий Алексеевич Саващук, врач хирург-стоматолог «РМО» («Конектбиофарм»)
Ирина Ивановна Бородулина, д. м. н., профессор кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГБВОУ ВО ««Военно-медицинская академия им. С.М. Кирова» Министерства обороны Российской Федерации
Андрей Андреевич Жевлаков, аспирант кафедры челюстно-лицевой хирургии и хирургической стоматологии ФГБВОУ ВО ««Военно-медицинская академия им. С.М. Кирова» Министерства обороны Российской Федерации
Replace the defect: the use of osteoplastic materials after the removal of the third molars
Аннотация. Удаление ретенированных нижних третьих моляров относится к оперативным вмешательствам определенной степени сложности. Формирующийся костный дефект имеет параметры, включающие не только саму лунку, но и дефект кости, созданный хирургом в процессе удаления при формировании оперативного доступа к зубу. С целью стимуляции восстановления костной ткани и замещения костных дефектов после хирургического вмешательства рекомендуется применение остеопластических материалов различного происхождения и степени обработки.
Annotation. Removal of the retarded lower third molars refers to surgical interventions of a certain degree of complexity. The emerging bone defect has parameters that include not only the hole itself, but also the bone defect created by the surgeon in the process of removal during the formation of operative access to the tooth. In order to stimulate the restoration of bone tissue and replacement of bone defects after surgery, the use of osteoplastic materials of different origin and degree of treatment is recommended.
Ключевые слова: Третий моляр; зуб мудрости; ретенированные моляры; остеопластические материалы; костный дефект.
Keyword: Third molar; wisdom tooth; impacted molars; osteoplastic materials; bone defect.
Альвеолой зуба специалисты называют углубление в челюстной кости, в котором располагаются зубные корни. У человека при норме развития альвеолярные лунки расположены на альвеолярных отростках каждой из челюстей. С каждой из сторон нижней и верхней челюсти находится 8 альвеол, которые пронизаны кровеносными сосудами и нервными окончаниями.
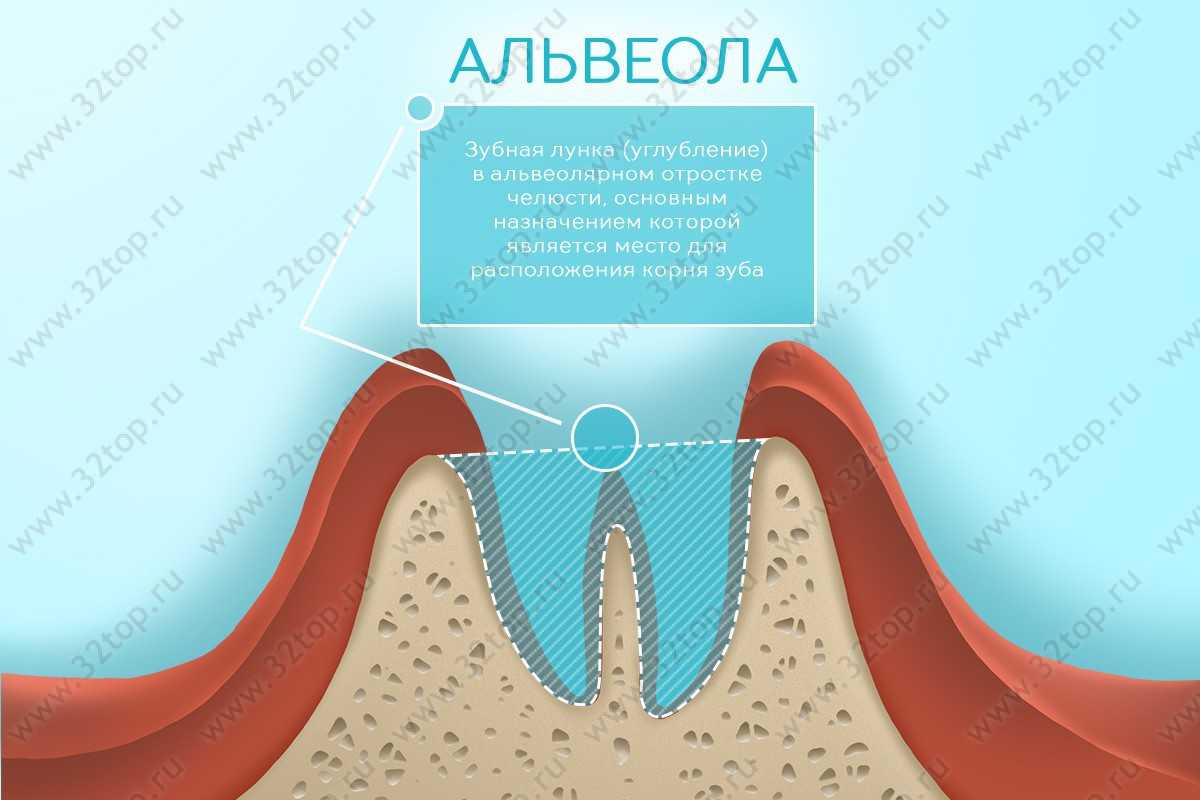
По словам специалистов, альвеолярные лунки зубов разделяются между собой межальвеолярными перегородками из губчатого вещества, покрытого костными пластинами. Если зуб имеет несколько корней, каждый из них отделен о других межкорневыми костными перегородками. Альвеолярные стенки с одной стороны прикрепляются к зубам, с другой – к челюсти. Зубные корни прикреплены к альвеолярным стенкам с помощью тканей периодонта.
Альвеолярные лунки клыков, а также боковых и центральных резцов имеют язычную и губную стороны, лунки больших и малых коренных зубов (моляры и премоляры) – язычную и щечную стороны. Максимальная глубина альвеолярной лунки клыков достигает 18 миллиметров.
Верхние альвеолы зубов
Специалисты разделяют нижние и верхние альвеолы зубов. Вторые являются частью верхней челюсти (парная кость, состоящая из альвеолярного, скулового, небного и лобного отростков). Альвеолярный отросток характеризуется близким расположением к области неба, нормальное строение которого обеспечивает произношение и внятную, разборчивую человеческую речь. В случае нарушенного ее строения возникают речевые дефекты (картавость, шепелявость).
По словам специалистов, невозможно переоценить значение альвеол зубов, ведь они отвечают за фиксацию зубов в челюстной кости в определенных местах. Данная функция – наиболее важная, ведь альвеолы обеспечивают неподвижность зубов, необходимую для реализации жевательных действий. Стоит знать: расслабление альвеол может привести к смещению или выпадению зубов.
Реакция альвеол зубов на лечение
Во время экстракции (извлечения) зуба происходит частичное разрушение альвеолы с образованием мелких обломков кости, которые специалист обязательно удаляет из ранки путем выскабливания дна. Примерно через месяц происходит сглаживание краев лунки, но дефект кости челюсти сохраняется. Пациенты, утратившие множество зубов, имеют истончающиеся челюсти, уменьшающиеся в вертикальном размере. Специалист отмечает западение губ и щек, появление радиальных морщин около рта. Также возможно повышение риска челюстных переломов.
Альвеолярные стенки подвержены постоянной нагрузке и вскоре истончаются, рассасываются. Резорбция (всасывание, поглощение) может быть связана с возрастными особенностями, а также приемами чрезмерно твердой и некачественной пищи. Влияние конструкций для выпрямления зубов (брекеты) также может привести к альвеолярной резорбции, но опытная ортодонтическая работа обеспечит восстановление дефектов лунок и закрепление зубов в челюстной кости.
ВАЖНО: Системный остеопороз (снижение костной плотности) оказывает негативное воздействие на альвеолы зубов. По словам специалистов, физические нагрузки (ходьба 30-40 минут в сутки) и потребление продуктов с витаминами D, C и A, а также с высоким содержанием кальция (молоко, жирный творог, сыр), способствуют сохранению здоровья и крепости зубных альвеол.
Связь между альвеолами зубов и питанием
Специалисты подтверждают связь альвеол зубов и пищеварения, ведь именно благодаря альвеолам человек способен пережевывать потребляемую еду. При отсутствии баланса рациона питания зубные альвеолы могут утратить плотность и приобрести пористость. Так происходит потому, что с течением лет альвеола зуба заметно укрепляется. Это объясняется увеличенной нагрузкой на зубы, ведь осуществляется рост организма и ему необходима разнообразная пища.
Если, например, человек редко потребляет твердые продукты, возможно расслабление альвеолы и последующее ее повреждение со смещением зубов. В данном случае возможно появление кровоточащих ранок на поверхности десенных тканей.
По словам специалистов, кровоточивость десен вызывает следующие стоматологические недуги:
- Кариес. Возникает при разрушении эмали зуба и его твердых тканей
- Пульпит. Возникает при воспалении внутренних тканей зуба, вызывает боль в деснах
- Пародонтит. Возникает при поражении зубных тканей инфекцией в полости рта. В числе последствий болезни – припухлость и покраснение десенных тканей
- Стоматит. Возникает при воспалительном процессе в полости рта, сопровождается появлением изъязвлений на мягких тканях. Вызывает болезненность и дискомфорт
Чтобы избежать расслабления альвеол зубов, необходимо соблюдать баланс рациона питания (важно обеспечить взрослому человеку равномерное сочетание мягкой и твердой пищи). Особенно это касается женщин в период беременности. В это время женский организм ослаблен, и любые инфекции распространяются с увеличенной скоростью, поэтому важен баланс питания.
ВАЖНО: По словам специалистов, во время вынашивания ребенка необходим прием перинатальных витаминов для восполнения объема вымываемого кальция, обеспечивающего крепость альвеол.
Из этой статьи Вы узнаете:
- почему болит лунка после удаления зуба,
- что такое альвеолит: фото и видео,
- как проводится лечение альвеолита.
Статья написана хирургом-стоматологом со стажем более 19 лет.
Альвеолит является классическим осложнением, возникающим после удаления зуба, и заключается в развитии воспаления лунки удаленного зуба. Часто альвеолит называют также термином «сухая лунка» (это связано с тем, что происходит обнажение альвеолярной кости в глубине лунки, вследствие потери кровяного сгустка).
В среднем альвеолит после удаления зуба развивается в 3-5% случаев, но это касается зубов любой локализации за исключением зубов мудрости. При удалении последних альвеолит возникает уже в 25-30% случаев, что связано с большей сложностью и травматичностью процесса удаления.
Сухая лунка после удаления зуба: фото
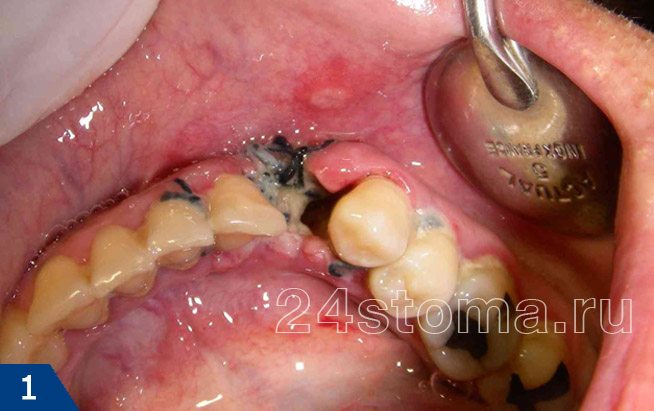
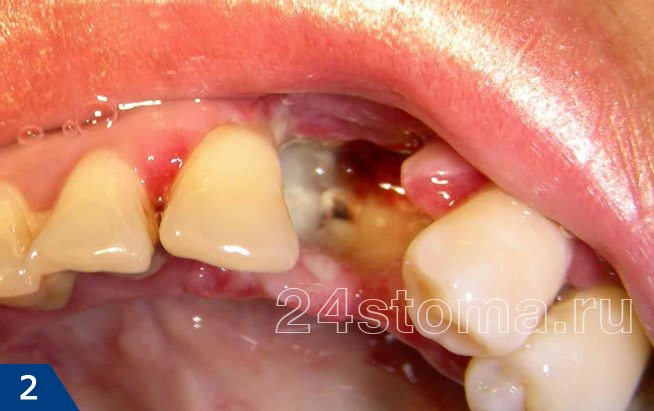
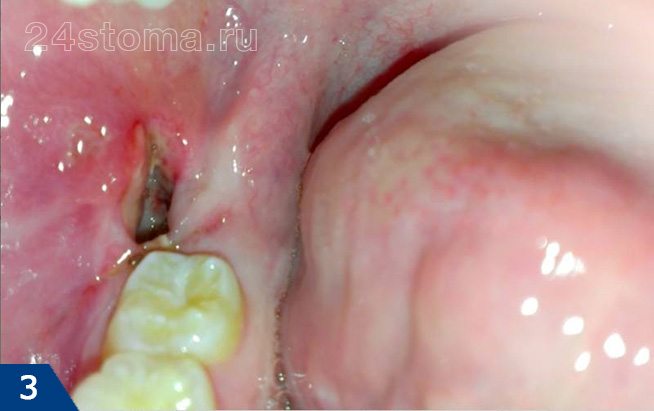
О том, как должно выглядеть нормальное заживление лунки (на разных сроках с момента удаления) – вы можете увидеть на фото в статье:
→ «Как должна выглядеть лунка после удаления зуба»
Альвеолит после удаления зуба: симптомы
Что касается общих симптомов, то поскольку альвеолит не является острым воспалительным процессом – при нем обычно не возникает лихорадки или воспаления подчелюстных лимфоузлов. Однако при его длительном течении пациенты часто ощущают слабость, быструю утомляемость, а может подниматься температура (но не выше 37,5 градусов).
-
Жалобы пациентов –
на ноющие или пульсирующие боли в области лунки удаленного зуба (различной выраженности – от умеренной до тяжелой). Иногда луночковые боли могут также распространяться и на другие области головы и шеи.
При развитии альвеолита боль возникает обычно на 2-4 день с момента удаления, и может продолжаться от 10 до 40 дней – в случае отсутствия квалифицированного лечения. Иногда боли бывают настолько сильными, что не спасают даже очень сильные анальгетики. Кроме того, практически все пациенты отмечают неприятный запах изо рта, неприятный вкус во рту.
-
При визуальном осмотре лунки –
вы можете увидеть пустую лунку, в которой отсутствует кровяной сгусток (в этом случае альвеолярная кость в глубине лунки будет обнажена). Либо лунка может быть полностью или частично заполнена пищевыми остатками или некротическим распадом кровяного сгустка.
Кстати, если альвеолярная кость обнажена, то она обычно крайне болезненна при дотрагивании, а также при контакте с холодной или горячей водой. В некоторых случаях края слизистой оболочки настолько близко сходятся друг к другу над лункой, что совершенно не видно, что происходит в ее глубине. Но при промывании такой лунки из шприца антисептиком – жидкость будет мутной, с большим количеством пищевых остатков.
Сухая лунка после удаления зуба мудрости –
Альвеолит после удаления зуба мудрости может в дополнение иметь еще несколько симптомов (к вышеперечисленным). Речь идет о затрудненном открывании рта или болезненном глотании (24stoma.ru). Также из-за того, что лунка 8-го зуба находится обычно в глубине мягких тканей – там чаще развивается гноетечение из лунки (см.видео 2).
Альвеолит: видео
На видео 1 ниже вы можете увидеть, что в лунке нет кровяного сгустка, там обнажена кость, а также в глубине лунка заполнена пищевыми остатками. А на видео 2 – альвеолит нижних зубов мудрости, когда пациент нажимает пальцем на десну в области 7-8 зубов, а из лунок идет обильное гнойное отделяемое.
Сухая лунка после удаления зуба: причины
Существует много причин, из-за которых развивается альвеолит. Он может возникнуть и по вине врача, и по вине пациента, и по не зависящим ни от кого причинам. Если говорить об ответственности пациента, то альвеолит может возникнуть при –
- плохой гигиене полости рта,
- наличии невылеченных кариозных зубов,
- из-за курения после удаления,
- при игнорировании рекомендаций врача,
- если вы сильно полоскали рот и просто выполоскали кровяной сгусток из лунки.
Также альвеолит может возникать у женщин из-за повышенного содержания эстрогена в крови в период менструального цикла или в результате приема оральных контрацептивов (противозачаточных таблеток). Большая концентрация эстрогена приводит к фибринолизу кровяного сгустка в лунке, т.е. к деградации и разрушению сгустка.
Именно по причине фибринолиза разрушается кровяной сгусток и при плохой гигиене полости рта, и при наличии кариозных зубов. Дело в том, что патогенные бактерии, обитающие в большом количестве в составе зубных отложений и в кариозных дефектах – выделяют токсины, которые также как и эстрогены приводят к фибринолизу сгустка крови в лунке.
Когда альвеолит возникает по вине врача –
Во-вторых – многие врачи пытаются по 1-2 часа удалить зуб (используя только щипцы и элеваторы), что наносят этими инструментами такую травму кости, что альвеолит просто обязан развиться. Опытный врач, видя сложный зуб, иногда сразу распилит коронку на несколько частей и уберет зуб по фрагментам (затратив на это всего 15-25 минут), и снизит этим нанесенную кости травму.
- Если после сложного удаления или удаления на фоне гнойного воспаления доктором не были назначены антибиотики, которые в этих случаях считаются обязательными.
Выводы : таким образом основными причинами разрушения (фибринолиза) кровяного сгустка являются – патогенные бактерии, излишняя механическая травма кости, эстрогены. Причины другого характера: курение, выпадение сгустка во время полоскания полости рта, и то, что лунка не заполнилась кровью после извлечения зуба. Существуют и не зависящие ни от пациента, ни от врача причины, например, если зуб удаляется на фоне острого гнойного воспаления – в этом случае глупо обвинять врача в развитии альвеолита.
Лечение альвеолита –
Если в лунке развивается альвеолит после удаления зуба лечение на первом этапе должно проводиться только у хирурга-стоматолога. Это связано с тем, что лунка может быть заполнена некротическим распадом кровяного сгустка, там могут быть малоподвижные фрагменты и осколки кости или зуба. Поэтому главная задача врача на этом этапе – выскоблить все это из лунки. Понятно, что ни у какого пациента сделать это самостоятельно – не получится.
Антисептические полоскания и антибиотики (без проведения чистки лунки) – могут только временно ослабить симптомы воспаления, но не привести к заживлению лунки. А вот на более позднем этапе, когда воспаление в лунке стихнет – пациенты уже смогут самостоятельно обрабатывать лунку специальными эпителизирующими средствами, чтобы ускорить ее заживление.
Таким образом, основным методом лечения будет кюретаж лунки, но существует также и второй методика – путем создания вторичного кровяного сгустка в лунке удаленного зуба. Подробнее о данных методах…
1. Кюретаж лунки зуба при альвеолите –
- Под анестезией удаляется нагноившийся кровяной сгусток, пищевые остатки, некротический налет со стенок лунки. Без удаления некротического налета и распада кровяного сгустка (содержащих огромное количество инфекции) – любое лечение будет бесполезным.
- Лунка промывается антисептиками, просушивается, после чего она заполняется антисептическим средством (йодоформной турундой). Обычно каждые 4-5 дней турунду необходимо менять, т.е. вам придется сходить к врачу не меньше 3 раз.
- Врач назначит вам антибиотики, антисептические ванночки, а также обезболивающие препараты – при необходимости.
Назначения врача после кюретажа лунки зуба –
- Анальгетики на основе НПВС (от болей),
- 0,05% раствор Хлоргексидина для антисептических полосканий (2-3 раза в день по 1 минуте),
- Антибиотики: обычно назначаются либо таблетки Амоксиклав 625 мг (2 раза в день 5-7 дней), либо Юнидокс-солютаб 100 мг (2 раза в день 5-7 дней). Эти антибиотики по-лучше, но не дешевые. Из недорогих – капсулы Линкомицина 0,25 (по 2 капсулы 3 раза в день), но учтите, что после этого антибиотика проблемы с желудком и кишечником развиваются чаще.
2. Метод создания вторичного кровяного сгустка –
Однако, существует 2 ситуации, при которых можно применить другой метод лечения. Этот метод подразумевает создание вторичного кровяного сгустка в лунке и, соответственно, в случае успеха лунка будет заживет гораздо скорее, чем после постоянного закладывания в нее йодоформных турунд в течение 2-3 недель. Использовать этот метод предпочтительно только в двух следующих ситуациях…
Во-первых – когда вы обратились к врачу сразу же после того как, например, вы выполоскали сгусток из лунки или он выпал сам (т.е. когда лунка еще не заполнена инфекцией и пищевыми остатками, а также в ней нет некротического распада сгустка или гноетечения). Во-вторых – когда у пациента наблюдается вялотекущий альвеолит в течение уже длинного промежутка времени, и лунка заполнена воспалительными грануляциями.
Как проводится эта методика –
если лунка пустая, то под анестезией костные стенки лунки выскабливаются кюретажной ложкой, чтобы создать кровотечение и лунка заполнилась кровью (видео 3). Если же лунка заполнена грануляциями, то их тщательно выскабливают, т.е. делают тот же кюретаж (видео 4). Далее в обоих случаях после того как лунка заполняется кровью – в глубь лунки кладется противовоспалительное лекарство (Альвожель), а на слизистую накладывается несколько швов, чтобы сблизить края раны. Сразу же назначаются антибиотики.
Кюретаж для создания вторичного кровяного сгустка: видео 3-4
Резюме : т.е. и при первом, и при втором методах одинаково проводится кюретаж лунки, но в первом случае лунка заживает медленно под йодоформными турундами, а во втором случае – в лунке во второй раз формируется сгусток крови, и лунка заживает, как и должна это делать в обычных условиях.
Что можно сделать дома –
После стихания острых симптомов воспаления надобность в антисептических турундах внутри лунки отсутствует, т.к. они не помогают ране быстрее зажить (эпителизироваться). На этом этапе лучшим методом лечения будет заполнение лунки специальной Дентальной адгезивной пастой (Солкосерил). Этот препарат обладает просто отличным обезболивающим эффектом (через 2-3 часа боли практически прекратятся, а через 1-2 дня пройдут полностью), а также во много раз ускоряет заживление.
Схема использования –
в промытую антисептиком и слегка подсушенную сухим марлевым тампоном лунку – вносится эта паста (полностью заполняя лунку). Паста отлично фиксируется в лунке, не выпадает из нее. Убирать пасту из лунки не нужно, т.к. она сама медленно рассасывается, уступая место растущим тканям десны. Единственно, что может потребоваться – периодически докладывать ее в лунку.
Как промыть лунку от пищевых остатков –
В некоторых ситуациях (когда выпала турунда из лунки, и нет возможности обратиться сразу к врачу) – может возникнуть необходимость в промывании лунки. Ведь после каждого приема пищи лунка будет забиваться пищевыми остатками, которые вызовут новое воспаление. Полоскание тут помочь не сможет, но можно легко промыть лунку при помощи шприца.
Важно : у шприца с самого начала обязательно нужно скусить острый край иглы! Далее немного изогните иглу, и наполните 5,0 мл шприц раствором Хлоргексидина 0,05% (он продается готовым в каждой аптеке за 20-30 рублей). Плотно прикрутите иглу, чтобы она не слетела при нажатии на поршень шприца! Поместите тупой конец скушенной иглы в верхнюю часть лунки (не вводите слишком глубоко, чтобы не травмировать ткани), и под напором промойте лунку. Если это необходимо – делайте это после каждого приема пищи.
В принципе, после этого лунку можно подсушить марлевым тампоном и обработать Солкосерилом. Надеемся, что наша статья на тему: Альвеолит после удаления зуба симптомы, лечение – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта работы хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Амбулаторная хирургическая стоматология» (Безруков В.),
5. «Пропедевтика хирургической стоматологии» (Соловьев М.).
Читайте также:

