Изменение цвета твердых тканей зубов после прорезывания
Опубликовано: 30.04.2024
9.1. Изменение цвета зубов и его причины
Изменение цвета зубов, или дисколорит (термин введен в отечественную литературу М. И. Грошиковым), является одной из причин нарушения эстетики улыбки. Согласно МКБ-С, к изменению цвета зубов могут приводить следующие состояния.
К00.8 Другие нарушения развития зубов
К00.80 Изменение цвета зубов в процессе формирования вследствие несовместимости групп крови
К00.81 Изменение цвета зубов вследствие врожденного порока билиарной системы
К00.82 Изменение цвета зубов в процессе формирования вследствие порфирии
К00.83 Изменение цвета зубов в процессе формирования вследствие применения тетрациклина
К00.88 Другие уточненные нарушения развития зубов
К03.6 Отложения (наросты) на зубах
К03.60 Пигментированный налет
К03.61 Обусловленный привычкой употреблять табак
К03.62 Обусловленный привычкой жевать бетель
К03.63 Другие обширные мягкие отложения белые отложения
К03.64 Наддесневой зубной камень
К03.65 Поддесневой зубной камень
К03.66 Зубной налет
К03.68 Другие уточненные отложения на зубах
К03.69 Отложение на зубах неуточненное
К03.7 Изменения цвета твердых тканей зубов после прорезывания
К03.70 Обусловленные наличием металлов и металлических соединений
К03.71 Обусловленные кровоточивостью пульпы
К03.72 Обусловленные привычкой жевать бетель
К03.78 Другие уточненные изменения цвета
К03.79 Изменение цвета неуточненное
Для выбора метода коррекции дисколорита необходимо правильно определить причину его возникновения и оценить, является ли изменение цвета зубов постоянным или временным.
Временные изменения цвета зубов включают дисколориты, возникшие вследствие курения, воздействия пищевых пигментов, препаратов для полоскания рта. Временное изменение цвета зубов вызывает также грибок Lichen dentalis и ряд производственных факторов. Временное изменение цвета зубов проявляется в виде налета различной окраски и корректируется при удалении зубного налета стоматологом.
Постоянное изменение цвета зубов может быть врожденным и приобретенным. К постоянному врожденному изменению цвета относятся «тетрациклиновые зубы», гипоплазия, флюороз, изменение цвета вследствие несовместимости групп крови, наличия врожденного порока билиарной системы, порфирии.
К постоянному приобретенному изменению цвета относятся следующие типы окрашивания.
1. Витальное окрашивание:
• возрастные изменения цвета зубов;
• окрашивание тканей зуба, запломбированного амальгамой.
2. Девитальное окрашивание:
• вследствие травмы зуба (кровоизлияние в пульпу);
• после пломбирования канала зуба окрашивающими пастами, содержащими ти-мол, формалин, йодоформ и др.;
• вследствие наличия в канале отломков металлических инструментов или штиф-тов с признаками коррозии.
Методы коррекции дисколорита определяются причинами изменения цвета зубов.
1. Отбеливание живых зубов.
2. Отбеливание девитальных зубов.
4. Комбинированный метод, когда отбеливание применяется в качестве вспомога-тельной процедуры перед изготовлением виниров.
9.2. Отбеливание живых зубов
История отбеливания насчитывает около 100 лет: еще в 1877 г. было описано отбеливание зубов оксаловой кислотой, а в 1884 г. — перекисью водорода. Несмотря на это, механизм отбеливания все еще не изучен до конца. Известно, что в основе процесса лежит проникновение отбеливающего агента через эмаль в дентин. Именно оттенок дентина определяет цвет зуба; эмаль, как правило, прозрачна. Насколько эффективным будет действие отбеливающего агента, зависит от причины дисколорита.
Самым распространенным отбеливающим агентом до недавнего времени были перекись водорода и сильнодействующие кислоты. Однако применение кислотного протравливания эмали с последующим нанесением перекиси водорода приводит к необратимым изменениям в структуре зубов, что стало причиной отказа от этой методики.
При отбеливании зубов перекисью водорода существует опасность «переотбеливания» — состояния, когда начинается разрушение эмалевого матрикса. Клинически это проявляется исчезновением характерного для сухой эмали блеска, возникновением шероховатости и пористости эмали.
Более современным веществом для отбеливания является 3—15 % перекись карбамида. Основу таких отбеливателей составляет карбопол, замедляющий выделение перекиси водорода и смягчающий действие отбеливателя.
Показания к проведению отбеливания витальных зубов включают наличие дисколорита или желание пациента сделать свои зубы более светлыми, однако существуют и противопоказания для отбеливания. К общим противопоказаниям относятся: несовершеннолетие пациента, беременность и кормление грудью, наличие аллергической реакции на перекисные соединения. Проводить отбеливание несовершеннолетним пациентам не следует по юридическим мотивам. Неблагоприятное влияние отбеливающих агентов на организм беременной или кормящей женщины нигде не доказано, однако отбеливание может усилить проявления так называемого «гингивита беременных», который сегодня очень распространен.
Существуют также местные противопоказания.
1. Крупная пульпарная камера зубов. Проникновение отбеливающего агента в дентин и близко к пульпе может вызвать гиперестезию зубов.
2. Наличие кариозных полостей.
3. Наличие некариозных поражений (эрозий и т. д.). Проведение отбеливания в этом случае обязательно приведет к усилению или развитию выраженной гиперестезии.
4. Значительная убыль эмали в результате патологической или возрастной стираемости, глубокие трещины на поверхности эмали.
5. Ортодонтическое лечение.
6. Наличие пломб сомнительного качества, которые необходимо заменить из-за негарантированного краевого прилегания.
7. Наличие острых и обострение хронических заболеваний пародонта, а также таких явлений, как рецессия десны, обнажение корней зубов и зубные отложения.
8. Заболевания слизистой оболочки рта.
В зависимости от степени изменения цвета витальных зубов используют следующие виды отбеливания.
1. Домашнее отбеливание.
2. Профессиональное отбеливание.
3. Смешанное отбеливание. Дополнительно к домашнему отбеливанию в условиях клиники применяют сильные вещества на основе перекиси карбамида.
Домашнее отбеливание может быть рекомендовано для живых зубов, если изменение их цвета не носит чрезмерного характера. Домашнее отбеливание под контролем врача широко применяется с 1989 г., когда в стоматологической практике появился первый коммерческий препарат для отбеливания зубов. В качестве активного ингредиента была использована 10 % или, реже, 11—16 % перекись водорода. 3—5 % перекись водорода почти не применяли. Концентрация активного вещества домашних отбеливателей примерно в 10 раз меньше, чем веществ, используемых для профессионального отбеливания.
Сроки отбеливания различны, но, как правило, результаты лечения проявляются уже через 2—3 дня, а полностью процесс отбеливания завершается через 7—21 день. Эффективность метода достигает 90 % для пациентов с приобретенным или генетически обусловленным дисколоритом зубов, тогда как для пациентов с «тетрациклиновыми» зубами эта доля значительно снижается. Отбеливание позволяет достичь достаточно стойких результатов (до нескольких лет), хотя раз в 1—2 года рекомендуют проводить поддерживающие курсы. Как показывает практика, наиболее эффективно отбеливание зубов с темно-желтой окраской. Поддаются отбеливанию и коричневые пятна при флюорозе, тогда как белые пятна весьма устойчивы.
Перед процедурой отбеливания врач снимает слепок, отливает модель и готовит каппу. Пациент заполняет ее отбеливающим гелем и носит дома днем или надевает на ночь. Важно, чтобы перед надеванием каппы пациент хорошо чистил зубы, так как наличие бляшки ухудшает процесс отбеливания. Таким образом, пациент сам проводит процедуры, а врач лишь контролирует процесс.
Начальное время ношения каппы не должно превышать 1 ч, так как может возникнуть гиперестезия. Постепенно время увеличивают, выходя на заданный режим — дневной или ночной. Отбеливание производят в течение 10—14 дней. При возникновении гиперестезии рекомендуется использовать зубную пасту «Жемчуг» или «Сенсодин». Многие производители рекомендуют при заполнении каппы чередовать отбеливатель с гелем, содержащим фтор.
Особый интерес представляет вопрос влияния отбеливания на адгезию композитных материалов к тканям зуба. Установлено, что адгезия уменьшается за счет накопления остаточного кислорода, который ингибирует полимеризацию композита. Эти явления исчезают через 7—14 дней, одновременно со стабилизацией цвета зубов.
Действия врача при проведении домашнего отбеливания включают следующие этапы.
1. Подготовка к отбеливанию — санация полости рта.
2. Заполнение цветовой карты с фиксацией цвета зубов.
3. Снятие слепка и отливка моделей. На вестибулярные поверхности зубов на модели наносят воск для увеличения их объема и создания депо отбеливателя в каппе.
4. Изготовление каппы.
5. Инструктирование пациента и обеспечение его отбеливающим средством.
6. Контроль процесса отбеливания.
В качестве средств для домашнего отбеливания в России получили распространение такие препараты, как «Белагель 12 %», «Белагель 20 %» («ВладМива»), «StarBright» («Spectrum Dental Inc»), «Opalescence» («Ultradent»), «NuproGold» («Dentsply»).
Рекомендуется проводить последовательное отбеливание зубов верхней и нижней челюстей, так как один зубной ряд должен быть контрольным.
Домашнее отбеливание под контролем врача — безопасная процедура и хорошо переносится пациентами. Кроме того, мочевина, образующаяся при распаде перекиси карбамида, подавляет развитие зубной бляшки, что можно рассматривать как положительный момент.
Профессиональное отбеливание применяют для зубов, значительно измененных в цвете. При этом используют такие отбеливатели, как "Quazar Bright" («Spectrum Dental Inc»). Отбеливание в условиях клиники более эффективно, однако чаще приводит к развитию гиперестезии. Использование профессиональных отбеливателей требует тщательной изоляции мягких тканей полости рта. Как правило, для защиты слизистой оболочки десны используют коффердам и гель типа «Аксил» («ВладМива»).
Для ускорения процесса отбеливающий агент, нанесенный на зубы, нагревают. Обычно отбеливанию подвергают все зубы от 15 до 25 на верхней челюсти и от 45 до 35 на нижней челюсти. Моляры практически никогда не отбеливают.
Перед проведением отбеливания необходимо провести санацию полости рта.
Действия врача при проведении профессионального отбеливания включают следующие этапы.
1. Заполнение цветовой карты и регистрация цвета зубов.
2. Нанесение на десну защитного геля «Аксил».
3. Наложение коффердама с выделением зубов 45—35 и
15—25 (коффердам следует фиксировать не металлическими зажимами, а эластичной кордой).
4. Механическая чистка зубов абразивными пастами.
5. При очень сильном изменении цвета — протравливание тканей зубов 35 % ортофосфорной кислотой в течение 5 с, что увеличит проницаемость тканей зубов.
6. Наложение на вымытые и высушенные после протравливания зубы марлевой салфетки, смоченной раствором отбеливателя, с периодическим добавлением свежих порций раствора из пипетки. Процедура длится 20— 30 мин, нагревание отбеливателя ускоряет процесс.
7. Тщательное смывание отбеливателя большим количеством теплой воды.
8. Снятие коффердама.
9. Полирование зубов фторсодержащей пастой.
При проведении профессионального отбеливания нельзя делать анестезию, так как при случайном проникновении отбеливателя к мягким тканям пациент не почувствует боли.
При профессиональном отбеливании с применением перекиси водорода в качестве отбеливающего агента особенно необходимо чувство меры. При слишком длительной экспозиции отбеливателя может возникнуть феномен «переотбеливания». R. Е. Goldstain (1995) описывает состояние «хронического отбеливания», сопровождаемое разрушением эмалевого матрикса. «Переотбеленные» зубы тусклые, меловидные, пористые. Такой эффект относят к осложнениям профессионального отбеливания.
В ряде случаев необходимо проводить комбинированное профессиональное и домашнее отбеливания зубов.
Врач должен четко представлять себе (и обязательно проинформировать пациента!), что процесс отбеливания не может идти беспредельно и из зубов темно-коричневого цвета никогда не сделать молочно-белых. Как правило, реально осветление зубов на 1,5—2 тона по шкале «Vita». Установлено, что наибольший эффект дает отбеливание зубов желто-коричневой гаммы; серая гамма поддается отбеливанию хуже.
Рубрика МКБ-10: K03.7
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Изменение цвета твердых тканей зубов после прорезывания: Диагностика
- 5 Дифференциальный диагноз
- 6 Изменение цвета твердых тканей зубов после прорезывания: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
а) Изменение цвета зубов происходит после некроза пульпы, когда в результате проникновения продуктов гнилостного распада через дентинные канальцы (трубочки) эмаль зуба становится более тусклой.
б) Ряд лекарственных препаратов, которые используют стоматологи для проведения эндодонтических процедур, также могут на длительный срок изменять нормальный цвет эмали и дентина. Оранжевый цвет твёрдых тканей зуба может возникнуть после применения резорцинформалинового метода с целью медикаментозной обработки корневых каналов малых и больших коренных зубов или пломбирования каналов этих зубов резорцинформалиновой пастой.
в) Металлы, входящие в состав лекарственных препаратов, могут вызывать окрашивание зубного налёта. Так, у пациентов, которые принимают лекарства, содержащие железо, на зубах и языке появляется коричневая или зелёно-коричневая пигментация.
г) К окраске коронки зуба в чёрный цвет приводит плохая изоляция тканей зуба прокладочным материалом (лак, фосфатцемент) при пломбировании медной или серебряной амальгамой.
д) Зуб может потемнеть также в результате окисления в канале обломков мелких металлических эндодонтических инструментов (корневые иглы, пульпэкстракторы и др.) или при использовании для пломбирования каналов штифтов из неблагородных металлов.
Клинические проявления [ править ]
Чёрный пигментный налёт наблюдается в виде чёрной или коричневой ленточки вдоль свободного десневого края на эмали зубов. Такое окрашивание зубов встречается преимущественно у женщин. Подобное окрашивание зубов - индивидуальная способность человека образовывать муцинозный налёт, на котором оседают хромогенные бактерии. Плохая гигиена и пищевые пигменты увеличивают интенсивность данного окрашивания.
Зелёный пигментный налёт встречается чаще у детей в области шейки резцов верхней челюсти и состоит из эпителиальных отростков насмитовой оболочки, проникающих в поверхностные дефекты эмали и неорганических элементов разрушенного гемоглобина, хромогенных бактерий. Цвет налёта варьирует от светло- до тёмно-зелёного. Образование подобного налёта связано с плохой гигиеной полости рта. Окраска стойкая, удаляется с трудом.
Оранжевый пигментный налёт выглядит тонкой линией в пришеечной трети коронок зубов (чаще резцов) от жёлтого до кирпично-красного цвета. Встречается чаще у детей. Подобное окрашивание вызывают хромогенные бактерии. Оранжевый пигментный налёт удаляется при проведении профессиональных гигиенических процедур.
К внешним факторам, способным изменять цвет эмали зуба на тот или иной срок, относят пищевые (кофе, чай, красное вино) и лекарственные вещества. Ягоды (черника, черемуха) окрашивают зубы в сине-чёрный цвет. Лекарственные вещества, применяемые для полоскания полости рта или ротовых ванночек (этакридин, калия перманганат), также на непродолжительный срок придают зубам и слизистой оболочке рта жёлтый или коричневый оттенок, чёрный пигмент откладывается при полоскании рта хлоргексидином.
Устраняют этого вида окрашивания зубов при обработке окрашенных участков абразивной пастой с помощью полировочных щёток.
Хлоргексидиновая пигментация может быть устранена с помощью технологии "микроабразии" эмали.
Тёмно-коричневый пигментный налёт откладывается на поверхности эмали зубов при употреблении табака. Табачное окрашивание зубов проявляется в ямках и фиссурах на жевательной, вестибулярной и язычной поверхностях.
Удаление табачного налёта требует проведения профессиональных гигиенических процедур. Курящим людям следует рекомендовать наиболее абразивные зубные пасты и резиновые чашечки.
Хорошие результаты при удалении плотного зубного налёта получают после использования абразивного порошка (как правило, на основе натрия гидрокарбоната), подаваемого на поверхность зуба с водой под давлением (хэнди-бластера). С этой же целью применяют аппарат "Эр Флоу", с помощью которого удаляют налёт и полируют зубы методом пескоструйной обработки.
Мягкий налёт (material alba) в виде мягкой рыхлой массы покрывает пришеечные участки коронок зубов и межзубные промежутки. Наблюдают у людей, плохо ухаживающих за полостью рта.
У лиц со здоровыми зубами и дёснами мягкий налёт в момент приёма пищи частично удаляется, сохраняясь лишь в указанных местах в перерывах между актом жевания, например по утрам, так как в течение ночи зубы не очищаются.
При плохом уходе за полостью рта или при затруднении разжёвывания пищи мягкий пищевой налёт белого цвета откладывается в значительном количестве на всех поверхностях зубов.
Под микроскопом в мягком белом налёте определяют пищевые остатки, скопление клеток отторгшегося эпителия, лейкоциты и микроорганизмы. Кроме кокковой группы, обнаруживают палочковидные формы, грибки и спириллы. Если мягкий налёт не удалять, то в нём постепенно накапливаются неорганические вещества, главным образом соли кальция, содержащиеся в слюне. Так образуется твёрдый наддесневой зубной камень.
Мягкий налёт можно удалить частично (ополаскиванием полости рта водой) или полностью (очистить зубы обычными гигиеническими процедурами).
Изменение цвета твердых тканей зубов после прорезывания: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Изменение цвета твердых тканей зубов после прорезывания: Лечение [ править ]
Отбеливание зубов без живой пульпы при изменении цвета коронки с использованием концентрированных растворов перекиси водорода и тепла даёт хороший результат.
Профилактика [ править ]
Прочее [ править ]
Зубной камень
По локализации и происхождению различают наддесневой и поддесневой зубной камень.
а) Наддесневой зубной камень располагается на поверхности зубов над десневым краем. Он обычно белого или беловато-жёлтого цвета, твёрдой или глинообразной консистенции. Его цвет часто зависит от воздействия табака или пищевых пигментов. Наддесневой камень встречается у 37-70% детей 9-15 лет, у 44-88% молодых людей 16-22 лет и у 86-100% взрослых старше 40 лет. Обычно наддесневой зубной камень различают по цвету, реже по твёрдости. С определённым цветом совпадают и некоторые другие свойства зубного камня: твёрдость, быстрота образования. Чем светлее зубной камень, тем он менее плотный и твёрдый, тем быстрее образуется и откладывается в большем количестве. Тёмный зубной камень более плотный и твёрдый, образуется медленнее и в меньшем количестве.
Наддесневой камень относят к слюнному типу, так как доказано, что минералы и органические компоненты для образования этого камня поступают из слюны.
б) Поддесневой зубной камень располагается в десневых или пародонтальных карманах. Поддесневой зубной камень обычно плотный и твёрдый, тёмно-коричневого или зеленовато-чёрного цвета. Распространённость поддесневого камня несколько ниже, чем наддесневого, но он обнаруживается почти у всех лиц старше 40 лет.
Поддесневой камень относят к сывороточному типу, так как десневая жидкость, напоминающая сыворотку крови, служит источником минерализации камня этого вида. По составу поддесневой зубной камень сходен с наддесневым.
Зубной камень раздражает и сдавливает десневой край, что приводит к его травме, воспалению. Зубные отложения следует рассматривать как местный инфекционный очаг, способный вызывать ряд патологических процессов в полости рта и общую интоксикацию организма, поэтому удаление зубных отложений для профилактической и лечебной цели очень важно. Удаление зубного камня можно осуществлять механическим методом. Для этого применяют различной формы экскаваторы, крючки, эмалевые ножи, кюретажные ложки. Основным инструментом для удаления зубного камня служит острый экскаватор.
Удаление зубных отложений следует начинать с наддесневого камня. Только после этого приступают к удалению поддесневого зубного камня и грануляций. Удаление следует производить не со всех зубов сразу. Обычно обрабатывают не более 3-4 зубов. Очень важно, чтобы инструмент подходил по форме и размеру - соответствовал изгибам зубной поверхности и пространству внутри десневого и пародонтального карманов.
Полное удаление поддесневого зубного камня определяют с помощью зонда. При правильно проведённом выскабливании корневая поверхность гладкая и твёрдая, прекращается гноетечение из десневых карманов.
В настоящее время для удаления поддесневого камня разработаны специальные боры. Эти боры имеют коническую форму с уплощёнными, выпуклыми или вогнутыми поверхностями. Их выпускают длиной 22 и 26 см и диаметром 0,8 и 1 мм в соответствии с формой корней и глубиной десневого и пародонтального карманов.
Удаление зубного камня можно произвести с помощью ультразвука.
Следует осторожно пользоваться ультразвуковыми аппаратами при проведении манипуляций пациентам с сердечно-сосудистыми заболеваниями. Противопока-зано применение ультразвука при наличии электрокардиостимулятора.
Установлено, что по сравнению с ручными инструментами ультразвуковое удаление зубного камня более эффективно и менее травматично для тканей пародонта.
Для удаления камня с подвижных зубов, на которых камень фиксирован очень плотно, можно использовать химические средства, растворяющие камень, например жидкий детергент, состоящий из концентрированной хлористо-водородной кислоты, йода и хлороформа. Детергент размягчает зубной камень, который можно затем легко соскоблить с поверхности зуба. Процедуру удаления зубного камня следует заканчивать полированием зубов. Для этого используют пластиковые, резиновые чашечки, кисточки и щёточки с абразивными пастами.
Зубной налёт
Зубной налёт (бляшка) - структурированный липкий налёт на зубе, который состоит из компонентов слюны, бактериальных продуктов обмена веществ, остатков пищи и плотно фиксированных на матрице скоплений микроорганизмов.
Зубной налёт локализуется в фиссурах и углублениях зубов, в пришеечной трети коронки зуба, на открытой поверхности корня. Зубной налёт (бляшка) начинает накапливаться уже через 2 ч после чистки зубов. Особенно этому способствует употребление мягкой пищи и наличие в ней сахарозы. Зубной налёт (бляшка) проходит несколько этапов образования. Вначале на поверхности зуба образуется бесструктурная, бесклеточная плёнка (0,1-1 мкм). Эта плёнка содержит протеины слюны. Затем в течение нескольких часов к ней прикрепляются грамположительные кокки и актиномицеты, затем стрептококки, вейлонеллы и филаменты, преобладающие в 4-7-дневной зубной бляшке. Постепенно толщина налёта увеличивается. Плотность слоя бактерий, образующих матрикс налёта, составляет 60-70% от объёма. Большинство бактерий кислотообразующие. Метаболические процессы, проходящие в зубном налёте (бляшке), вызывают деминерализацию твёрдых тканей зуба - кариес.
Зубной налёт устойчив к полосканию рта, не смывается слюной. Он снимается только при тщательной механической обработке зубной щёткой.
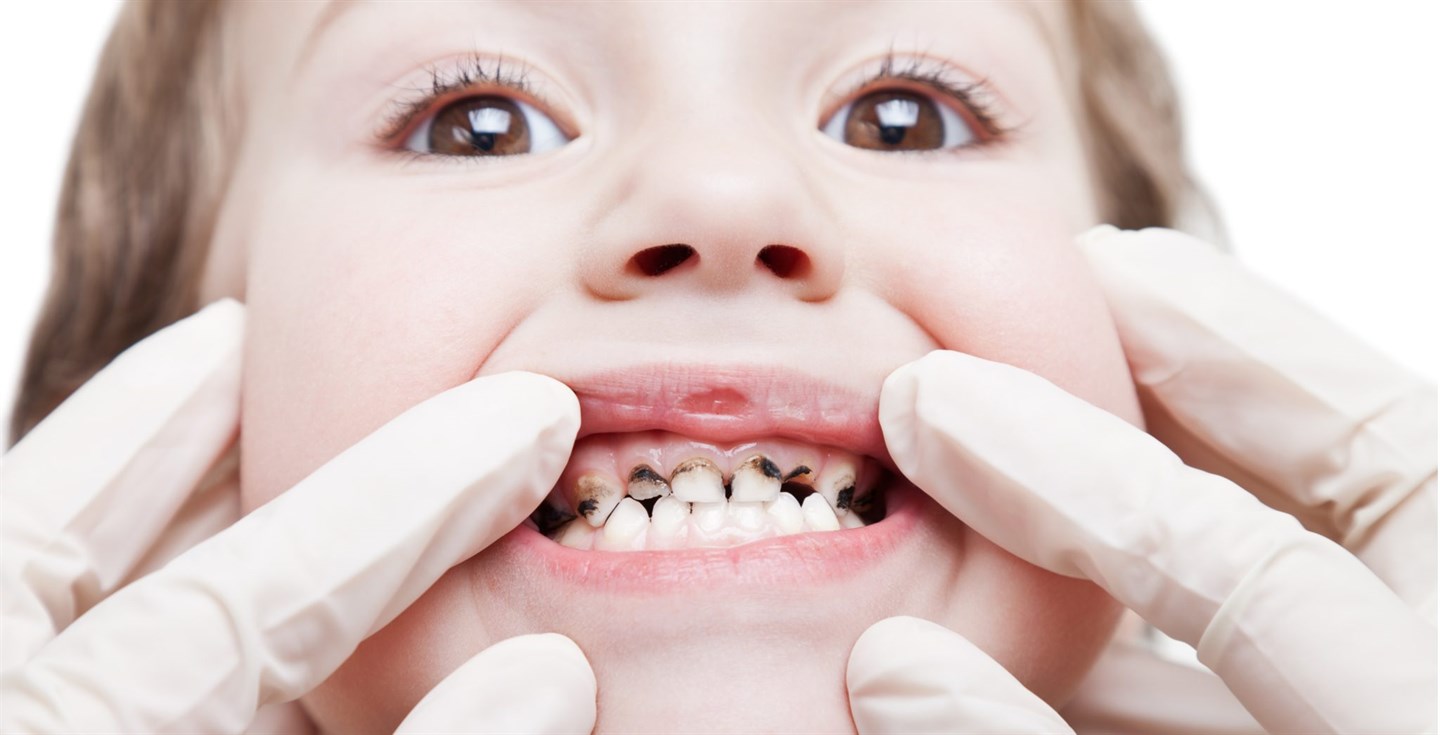
Родители очень огорчаются, когда замечают, что потемнел зуб у ребёнка. Иногда такое случается практически сразу после прорезывания, причём жалоб на боли нет. Для того чтобы выяснить причину изменения цвета, надо показать ребёнка стоматологу. Ведь привести к потемнению эмали могут самые разные обстоятельства.
Причины
Если у ребенка потемнел молочный зуб или весь зубной ряд, то это может быть свидетельством:
- кариозного поражения;
- применения метода серебрения при лечении кариеса;
- преобладания в рационе углеводистой пищи;
- дефицита кальция в зубной эмали;
- дисбактериоза;
- изменения микрофлоры в полости рта;
- скрытой травмы зуба;
- применения лекарственных препаратов, окрашивающих зубную эмаль;
- эндокринных нарушений;
- избытка фтора в воде на стадии формирования твёрдых тканей зубов.
В некоторых случаях вернуть эмали первоначальную белизну невозможно. Но чаще достаточно нескольких посещений стоматолога и терпеливого приучения ребёнка к гигиеническому уходу за зубами, чтобы его улыбка снова стала радовать родителей сияющей чистотой.
Кариес
Для детей в раннем возрасте характерен так называемый «бутылочный кариес», который развивается сразу на нескольких зубах вследствие привычки засыпания с бутылочкой сладкой питательной смеси. Такая пища по вкусу не только малышам, но и микроорганизмам, которые усиленно размножаются в полости рта при наличии там углеводистого субстрата.
Твёрдые зубные ткани детей ясельного возраста слабо минерализованы, поэтому при разрушении поверхностных слоёв эмали они быстро пропитываются пищевыми красителями, приобретая тёмный, а иногда и настоящий чёрный цвет. Зачастую, при достаточном содержании солей кальция в пище, кариозный процесс приостанавливается, дентин уплотняется, но тёмная окраска эрозированной поверхности сохраняется.
При недостатке кальция кариозный процесс охватывает значительную площадь поверхности зуба, приводя к быстрому его разрушению. Если нет возможности закрыть обширные дефекты пломбой, то стоматолог останавливает деструктивное явление при помощи метода серебрения ― эмаль обрабатывается нитратом серебра, который при соединении с молекулами белка образует противомикробную защитную плёнку. Недостатком этого метода является почернение участков разрушения, поэтому метод применяется на передних зубах лишь у детей раннего возраста.
Налёт Пристли
Заметив, что у ребёнка потемнел передний зуб, родители более внимательно присматриваются к другим единицам и могут обнаружить, что тёмный налёт покрывает весь зубной ряд в зоне прилегания десневого края.
Так выглядит налёт Пристли ― бактериальная плёнка, образующаяся при дисбактериозе в сочетании с отсутствием ухода за зубами. Плёнка окрашивается и со временем становится всё темнее. Удалить плотный налёт самостоятельно не удаётся, но стоматологи клиники «Шифа» имеют всё необходимое оборудование, чтобы, применив безболезненные методики, избавить зубы малыша от окрашивания.
В данном случае не помешает консультация гастроэнтеролога и эндокринолога для раннего выявления системной общей патологии.
Необратимое изменение цвета эмали
Бывает и такое, что зуб после прорезывания сразу выделяется необычным цветом ― от фиолетового или зелёного до разных оттенков коричневого. Родители и предположить не могут, почему потемнел зуб у ребёнка. Основные причины подобного состояния могут быть следующими:
- Приём матерью препаратов тетрациклинового ряда во время беременности или лечение малыша тетрациклином без ведома врача.
- Гемолитическая болезнь новорождённых без адекватной коррекции.
- Флюороз. В этом случае зубы становятся крапчатыми с тёмными пятнами на глянцево-белой эмали. Заболевание развивается при употреблении в период формирования зубных тканей питьевой воды с повышенной концентрацией фтора. Это неопасно, но не эстетично.
Зубы с такими видами патологии остаются разноцветными до самой смены прикуса.
Травма
Подвижные игры детей сопровождаются травмами, которые не сразу себя проявляют. При ушибе зуба может произойти разрыв тонких кровеносных сосудов, входящих через верхушку корня, с образованием гематомы в пульповой камере. Коронковая часть зуба при этом остаётся целой, но меняет цвет. Если у ребёнка потемнел зуб после удара, надо обязательно обратиться к стоматологу для лечения. В противном случае воспаление молочного зуба может повлиять на развитие фолликула постоянного, который находится в толще кости.
Специалисты стоматологического центра «Шифа» подскажут, что делать, если потемнел зуб у ребёнка. Для обнаружения скрытых проблем и своевременного их устранения необходимо регулярно проходить профилактические осмотры у стоматолога. Врачи клиники «Шифа» обучат ребёнка правилам гигиенического ухода и подберут зубную щётку и пасту, соответствующие его возрасту. При наличии потемневших зубов наши специалисты составят персонифицированную программу восстановления эстетики зубов. В клинике имеется все необходимое оборудование, чтобы сделать зубы ребенка красивыми и здоровыми.

Эстетичная улыбка — важный фактор привлекательности в современном обществе. Потемневшая зубная эмаль, потерявшая природную белизну, вызывает у человека психологический дискомфорт, чувство неуверенности в себе, и часто становится причиной обращения к стоматологу.
Изменение цвета зубов может быть вызвано разными факторами, в зависимости от которых выбирается технология отбеливания. Как вернуть и сохранить белоснежную улыбку? Все эти вопросы будут рассмотрены в данной статье:
Классификация изменения цвета зубов
Причина утраты зубами естественной белизны может быть внешней или внутренней. В первом случае изменения происходят в поверхностном слое: на эмали появляются белые или желтые полосы, коричневые пятна, другие участки неоднородности.
При внутренней утрате цвета видоизменяется дентин. Он темнеет и из‑за этого зубная единица полностью меняет оттенок и теряет белизну, что особенно хорошо видно на контрасте со здоровыми зубами.
Внешнее изменение цвета лучше поддается отбеливанию. В случае если темнеет дентин, устранить эстетический дефект можно с помощью виниров.
Причины изменения цвета
Существует множество внешних и внутренних причин, вызывающих дисколорит зубных единиц. Среди наиболее распространенных выделяют следующие:
- Употребление красящих продуктов: кофе, чая, газированных напитков, темных ягод. Цветовые пигменты постепенно проникают в эмаль, что приводит к ее потемнению.
- Курение: смолы, выделяющиеся при горении табака, оседают на зубной поверхности и образуют трудноудаляемую пленку.
- Недостаточная гигиена полости рта: для вычищения налета необходимо использовать не только профессиональную щетку и пасту, но и применять зубную нить и ершик для межзубного пространства. Многие пренебрегают этими инструментами, что приводит к образованию зубного камня, нарушающего естественный цвет эмали.
- Системные болезни, влияющие на состояние зубов: некоторые патологические состояния (например, нарушение обмена веществ) приводят к потемнению, или, наоборот, обесцвечиванию дентина.
- Генетическая предрасположенность: у людей разная толщина и плотность эмали. Чем она прочнее, тем меньше внешние факторы влияют на ее оттенок.
- Прием медикаментов: некоторые фармацевтические препараты меняют цвет зубов. К ним относятся антидепрессанты, антигистаминные средства, таблетки, регулирующие кровяное давление. Употребление в детском возрасте тетрациклиновых антибиотиков также приводит к дисколориту.
- Естественные возрастные изменения: эмаль постепенно истончается, обнажая желтый дентин, что сказывается на цвете единиц. К тому же зубы накапливают все больше отложений, пятен, меняется их структура, что и приводит к потемнению твердой оболочки.
- Влияние окружающей среды: постоянное употребление фторсодержащих веществ также негативно сказывается на естественной белизне зубных единиц. Зачастую повышенное содержание фтора наблюдается в питьевой воде, его могут накапливать некоторые продукты.
- Проведение определенных медицинских процедур: например, химиотерапия может привести к изменению природного оттенка.
- Повреждение зубных нервов: травмы или неудачные оперативные вмешательства, приводящие к повреждению нервной ткани, также могут стать причинами дисколорита.
Стоматолог точно устанавливает причину изменения цвета зубных тканей и рекомендует оптимальную технологию устранения темных или белесых пятен.
Способы восстановления естественной белизны

Методика отбеливания зависит от причины, вызвавшей изменение цвета. Например, при приеме тетрациклиновых антибиотиков зубы приобретают непривлекательный серо‑голубой или желто‑коричневый оттенок. Поскольку это вызвано структурными изменениями тканей, устранить подобный дефект обычным отбеливанием нельзя. Оптимальным решением станет установка фарфоровых виниров, которые эффективно компенсируют любые эстетические несовершенства зубного ряда.
Другая частая причина изменения цвета зубной поверхности — чрезмерное употребление фторсодержащих продуктов в период формирования тканей (флюороз). Под его воздействием на зубах появляются коричневые участки и/или мелово‑белые пятна и полосы. В таком случае применяются комбинированные методики. Например, проводится мелкоабразивное отбеливание. Процедура предполагает наложение на единицы специальной пасты, содержащей мелкозернистый абразив. С помощью полирующих частиц потемневшие зоны шлифуются. В то же время включенная в состав безопасная кислота устраняет декальцификацию и избавляет зубы от неэстетичных белесых пятен.
Но чаще всего стоматологи сталкиваются с изменением цвета, вызванным регулярным употреблением красящих продуктов, напитков и курением. Пигменты постепенно накапливаются и проявляются в виде желтых, коричневых, зеленых и оранжевых пятен на эмали. Подобные загрязнения удаляются в ходе глубокой очистки. Но еще проще предупредить окрашивание зубов. Для этого достаточно соблюдать гигиену полости рта.
Если же эмаль уже изменила цвет, исправить ситуацию поможет классическая технология отбеливания, основанная на использовании перекиси водорода. Подобные составы безопасны, не влияют на структуру твердых тканей и значительно осветляют тон зубов.
Эффективность отбеливания при дисколорите

Лучшие результаты отбеливание дает при внешнем изменении цвета: например, в случае окрашивания зубной эмали пищевыми красителями. Но процедура не всегда эффективна. Технология восстановления эстетичности зубного ряда должна подбираться с учетом причины потемнения тканей.
Например, если зубы теряют белизну вследствие естественного старения, то однократное отбеливание не даст ощутимого результата. Необходимо регулярно посещать стоматологический кабинет с периодичностью, рекомендованной профессионалом.
Сложнее восстановить красоту улыбки при врожденных цветовых аномалиях. В таких случаях ни шлифовка, ни химическое отбеливание не позволяют добиться привлекательного оттенка. Если эстетический дефект причиняет пациенту серьезный психологический дискомфорт, оптимальным решением станет установка виниров.
Также отбеливание рекомендуется комбинировать с другими методиками восстановления цвета зубов в следующих случаях:
- Разрушение зубов. Кариес и некроз приводит к постепенному изменению оттенка тканей. Чтобы остановить патологический процесс, необходимо провести комплексное лечение, установить пломбы и протезы. После этого можно проводить отбеливание, если в нем будет необходимость.
- Использование некачественных стоматологических материалов. Бракованные или старые зубные протезы постепенно разрушаются и окрашивают окружающие ткани в черный, коричневый и серый цвета. Со временем могут темнеть металлические пломбы, проступающие сквозь полупрозрачную эмаль. Отбеливание не меняет цвет искусственных материалов, и не защитит зубы от дальнейшего окрашивания. В первую очередь необходимо устранить источник дисколорита — установить современные протезирующие конструкции.
- Сложное стоматологическое лечение или травма зубочелюстных тканей. В некоторых случаях восстановление зубных каналов на поздних стадиях заболеваний приводит к изменению цвета твердых тканей: они сереют, зуб теряет белизну и выделяется на фоне своих «соседей». Это внутренняя причина, при которой отбеливание необходимо сочетать с другими методиками восстановления эстетичности. Если единица темнеет без внешних повреждений — чаще всего это свидетельствует о гибели нервной ткани. В таком случае необходимо сначала пролечить зуб и только потом задумываться об отбеливании или установке коронки.
Не подходит отбеливание и в случае наличия системных болезней, затронувших зубные ткани. Однако это не значит, что о белозубой улыбке придется забыть.
Влияние системных болезней на цвет зубов
Некоторые патологии приводят к дисколориту, причем цвет будет зависеть от вида заболевания:
- Зубы сереют при разрушении нервной ткани и/или удалении пульпы. Еще одна причина — отравление тяжелыми металлами. Отбеливание и шлифовка только частично устраняет визуальный дефект, чаще всего стоматологи рекомендуют установить виниры.
- Розовый оттенок зубная поверхность приобретает при лечении каналов резорцин‑формалиновой смесью. Также к покраснению тканей приводят хронические болезни пульпы и пародонта. Были зарегистрированы случаи тифа, холеры, порфирии и ревматизма, вызывавшие изменение цвета дентина.
- Голубой цвет говорит об алкаптонурии — генетическом заболевании, связанном с нарушением обмена веществ в организме.
Изменение цвета зуба при системных заболеваниях связано с нарушением нормального состава дентина. Он темнеет (краснеет или теряет пигмент) и начинает проступать сквозь прозрачную эмаль. Это внутренняя причина дисколорита, для устранения которой недостаточно классического отбеливания.
В ряде случаев специалисты рекомендуют внутриканальное восстановление. Методика предполагает нанесение отбеливающего состава снаружи и внутри единицы, благодаря чему воздействие происходит не только на эмаль, но и на дентин. Однако эндодонтическое отбеливание подходит только для депульпированных зубов.
Выбор методики отбеливания

На цвет зубов влияет множество факторов, но можно выделить две ключевые причины, ведущие к изменению оттенка: либо повреждается эмаль (истончается, накапливает налет), либо происходит структурное изменение дентина, вызванное зубными болезнями или системными патологиями. В первом случае традиционное отбеливание дает хороший результат: стоматолог бережно очищает эмаль от камня и налета и использует специальные составы, возвращающие ей природную белизну.
Если же изменение цвета зубов вызвано внутренними причинами, внешнее воздействие малоэффективно. Оптимальным выбором станет установка виниров, которые скроют любые внешние дефекты, включая сколы и неровную зубную поверхность. В любом случае профессиональный стоматолог поможет восстановить белоснежную улыбку.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пигментация зубов – это явление, достаточно часто встречающееся как у маленьких детей, так и у взрослых.
Окрас зубу не всегда дает только одна эмаль. И конечный его цвет, который мы видим – это совокупность оттенков, как натурального цвета эмали, так и более глубинных слоев – дентина. Зубная ткань пориста, поэтому любой красящий пигмент беспрепятственно попадает в поры, тем самым окрашивая зуб как извне, так и снаружи.
Стоматологи классифицируют данное изменение цвета эмали на: оттеночное окрашивание эмали, глубинное изменение цвета зуба и пигментные изменения в связи с преклонным возрастом.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины пигментации зубов
Причины пигментации зубов достаточно различны и стоматологи подразделяют их на внешние причины появления темных пятен на зубах и внутренние.
К внешним можно отнести:
Данные проявления изменения цвета зубной эмали (как у деток, так и у взрослых людей) легко устранимы. Комплексное использование отбеливающих паст в сочетании с процедурами, которые предлагают стоматологи в своих специализированных клиниках достаточно быстро помогут привести к желаемому результату.
При причинах внутреннего характера пигментация зубов появляется путем окрашивания глубинных слоев твердой ткани зуба:
- Превышение или нехватка фтора в организме. Если в местности, где проживает человек, наблюдается повышенное или пониженное содержание фтора в воде (при норме 1 мг фтора на литр), то потребляя такую жидкость, зубы у пациента потемнеют, или приобретут темные или молочно-белые вкрапления на эмали.
- Повлиять на изменение цвета зуба могут некоторые внутренние системные заболевания.
- Применение в процессе лечения некоторых лекарственных средств, в том числе антибиотиков тетрациклинового ряда. Длительное применение таких препаратов приводит к тому, что зуб начинает отдавать желтизной с сероватым оттенком.
- Пломбировка зубов. Пигментацию зубов пациент может получить и после этой стоматологической процедуры. Если пломбировочный материал изготавливается на основе медной амальгамы, пломба со временем может приобрести коричневатый оттенок.
- С возрастом происходит уменьшение толщины слоя эмали и выработки организмом более темного оттенка дентина, что и способствует потемнения зубов у людей пожилого возраста.
- Удаление нерва и пломбирование зубного канала. Потемнеть может не только сам зуб, но и область десны, соприкасающаяся с ним. Причиной этому может стать неправильная установка пломбируемого материала – нарушение технологии и гигиенических норм при проведении процедуры. Дезинфицируя место пломбирования, необходимо добиться проникновения данного средства к корню зуба по зубному каналу, по ходу проходя процесс отбеливания. Устранить данный дефект возможно только с помощью специальных гелей, поведя отбеливание внутри канала.
- У деток, зачастую, пигментация зубов происходит вследствие различных факторов: термического воздействия (резкие перепады температуры, например, после горячего супа он начинает пить холодный компот), травм, грибкового поражения полости рта. Благодаря раннему кариесу могут темнеть и молочные зубки.
- Во многом пигментация зубов у ребенка зависит и от продуктов питания, которые входят в его рацион. В нем должно присутствовать большое количество витаминов и минералов, необходимо удерживать баланс белков, углеродов и жиров. При дефиците какого-то из этих компонентов идет изменение компонентного состава слюны, что и является толчком к потемнению эмали.
- Наследственность. Некоторые люди от природы имеют желтоватый оттенок зубов.

[7], [8], [9], [10], [11], [12], [13]
Симптомы пигментации зубов
Симптомы пигментации зубов прекрасно видны невооруженным глазом:
- Темный, желтовато-серый цвет зубной эмали.
- Наблюдающиеся на поверхности зуба бледно-желтые очаги поражения.
- Дефект зубной эмали. Видны на одном или нескольких зубах анатомические углубления (бороздки) сопровождаемые цветовой дисгармонией.
- Присутствие молочно-белых (меловых) пятен на зубах.
- Присутствие матовых, коричнево – желтых пигментных пятен на зубах.
- Бывают случаи, когда пигментация зубов сопровождается неприятным запахом, идущим изо рта. Встречаются и случаи кровоточивости десен, либо зуб не жестко сидит в лунке, начинает шататься.
- Эмаль теряет блеск и прозрачность.
Пигментация зубов у детей
У маленьких деток и детей подросткового возраста наблюдается пятна как кариозного генезиса, так и не кариозного. Кариозный пигмент, так же как и меловидный, может длительный промежуток времени оставаться нетронутым, не переходя в категорию дефектов. Он как бы замирает, останавливается в развитии, отвердевает и «самостоятельно излечивается». Тот же процесс может произойти и с пигментированным пятном.
Не кариозное проявление пигментация зубов стоматологи рассматривают уже как некую разновидность гипоплазии эмали, которую необходимо лечить. Пятна встречаются как одиночные, занимающие достаточно большой участок зубной поверхности, так и многочисленные, спонтанно рассыпанные по всей поверхности (так называемая «крапчатая эмаль»). Поверхность зуба способна пигментироваться как пятнами, так и полосками, идет чередование полос натурального оттенка с пигментирующими полосками. Цвет пигментации колеблется от светло желтого колера, до темно коричневой палитры. Реже встречается бурый или черный тона пигментного пятна. В более тяжелых случаях стоматологи наблюдают сочетание цветового изменения эмали с очагами эрозии.
На сегодняшний день очень тяжело найти хотя бы одного малыша, которого обошла стороной проблема, связанная с его зубками. Зачастую они не только темнеют, но и могут стать абсолютно черными.
Причины детской пигментации зубов могут быть связаны:
- Неправильная позиция родителей в подходе к детскому питанию.
- Низкая усвояемость детским организмом кальция.
- Не соблюдение гигиены ротовой полости и, как следствие, образование зубного налета.
- Развитие раннего кариеса.
- Наследственно-генетические особенности цвета зубной эмали.
- Нарушение в работе слюноотделительных желез.
- Дисбактериоз кишечника.
- Хронические системные заболевания.
- Грибковые появления в желудочно-кишечном тракте.
- Большое потребление сахара и сахарсодержащих продуктов.
- Сбой в работе обменных процессов.
- Нарушение метаболизма флоры.
- Взрослые не должны пользоваться столовыми приборами малыша.
- Прием некоторых лекарственных препаратов, содержащих железо.
- Травмы, полученные вследствие механического, термического или химического воздействия.
Многие родители считают, что лечить молочные зубы не обязательно, все равно скоро вырастут постоянные. Это не правильное мнение, так как последние зубки у ребенка меняются в возрасте 12 – 13 лет. И если молочные выпали значительно раньше, малыш со временем получает неправильный прикус, со всеми вытекающими последствиями, а так же (если выпавший зуб был больным) лунка может быть инфицирована и карапуз приобретет вместо выпавшего пораженного молочного зуба уже изначально больной постоянный зубик.

[14], [15], [16]
Пигментация и налет на зубах
Зубы здорового человека имеют белый, слегка молочный цвет, с небольшими колерными отклонениями – это бледные оттенки голубого, серого или желтого. Как результат не правильного ухода за зубами и общей гигиены всей ротовой полости – образование налета на внешней поверхности зубной эмали.
Пигментация зубов и налеты – их цветовая гамма может быть различной, в зависимости от причин, по которым произошло изменение цвета эмали.
- При местном кровоизлиянии, если жидкость попадает в пульпу (как результат тяжелого гепатита вирусного генезиса), попадающий в область гематомы зуб может быть окрашен в розовый цвет.
- Протекающая желтуха способна оттенить эмаль в желтый окрас.
- Если возникла необходимость и будущей мамочке или малышу дошкольного возраста доктор приписал антибиотик тетрациклиновой группы, будьте готовы к тому, что цвет зубов (как молочных, так и постоянных) может поменяться и стать серовато-желтым.
- При инфицировании пульпы, если она подвержена гниению, продукты распада данного процесса попадают в дентинные каналы. Это провоцирует изменение структуры зубной эмали – она становится матово-тусклой.
- При обработке и пломбировании зубных каналов, стоматолог зачастую пользуется резорцин - формалиновой пастой или парацином, который впоследствии способен дать эмали достаточно яркий розовый оттенок.
- Бурый, коричневый и практически черный налет имеют зубы курильщика.
- Черничные ягоды способны придать пигментации зубов и налету «замечательный» синевато-черный оттенок.
- И так далее. Как видно цветовая палитра достаточно широкая. И если зуб подвергся кратковременному внешнему воздействию, то особо волноваться не стоит, цвет эмали восстановится самостоятельно, если же пигментация зубов – это симптом какого-то системного заболевания, тогда лечение неизбежно. Но данный факт может установить только специалист.
Диагностика пигментации зубов
В современной клинической медицине диагностика пигментации зубов не предоставляет специалистам большого арсенала инструментов.
- Как и много лет назад, постановку диагноза врач-стоматолог основывает на клинической симптоматике, собранной при визуальном осмотре больного.
- В более сложных случаях ему на помощь приходит рентгенография, которая позволяет специалисту взглянуть на внутреннее структурное строение зуба и оценить имеющиеся патологические отклонения. Ортопантомограф – специальный медицинский аппарат, позволяющий получить не только традиционный классический рентгеновский снимок, но и увидеть интересующую область челюсти на экране компьютера. Благодаря ему в современных специализированных клиниках диагностируют многие заболевания стоматологического профиля. В процессе лечения он позволяет врачу оценить правильность выбранного протокола и вовремя скорректировать его.
- К дополнительным методам обследования можно отнести и современные компьютерные методики. Все шире начинают использовать цифровую аппаратуру. Радиовизиограф, а так же цифровой ортопантомограф. Такая медицинская аппаратура на ступеньку выше своих не цифровых аналогов:
- Доктор получает разрешение изображения более высокого порядка.
- Доза облучения, которую получает пациент практически на 90 % ниже, что более щадяще относится к организму больного.
- Позволяет специалисту рассмотреть интересуемый его объект с различных ракурсов.
- Используя цифровую аппаратуру, доктор имеет возможность сохранить все интересующие его снимки в электронном виде в памяти компьютера, что позволит в дальнейшем сравнить результат лечения и оценить его эффективность.
- Микроскопия. Она просто незаменима на ранних стадиях болезни. Данная методика позволяет, при диагностике пигментации зубов, увеличить размеры исследуемого объекта в двадцать пять и более раз. Это дает возможность более детально изучить интересуемый объект, его анатомическую структуру, масштабность патологии. Достаточно часто при помощи микроскопа проводится и хирургическое вмешательство (например, ликвидация хронического инфекционного очага).
- Реодентография. Позволяет при хорошей разрешающей способности исследовать функциональное состояние зубной пульпы, а так же дифференцировать глубину поражения кариесом. Данная процедура применима при оценке эффективности использования обезболивающего.
- Электроодонтодиагностика. При помощи данного метода врач-стоматолог может оценить состояние нервных окончаний зубной луковицы. Дозированный электрический ток, не повреждая тканевую оболочку пульпы, воздействует на нерв.
- Реопародонтография. Дает возможность оценить функциональность кровеносных сосудов пародонта. Он графически отображает полное электрическое сопротивление тканевых форм (ее электропроводимость).
- И другие.
Только после полной диагностики пигментации зубов лечащий врач может с уверенностью назначать эффективное лечение.

[17], [18], [19], [20]
Читайте также:

