Как вытащить из зуба ноготь
Опубликовано: 24.07.2024
Что такое зубной абсцесс и как проводить профилактику этого заболевания? В этой статье рассказываем о причинах возникновения, симптомах и лечении гнойника на деснах, а также рекомендации, как уменьшить вероятность столкнуться с гнойной инфекцией.

Гнойник на десне и его симптомы
Абсцесс — это болезненный процесс нагноения места, в которое попадает инфекция. Чаще всего воспаление возникает в области больного зуба. Уплотнение с гноем является защитным механизмом, который препятствует распространению инфекции по всему организму. Если своевременно не обратиться к стоматологу, гнойник может разрушить кость челюсти, а также структуры пародонта, что иногда приводит к удалению зуба.
Первыми признаками инфекции в десне является боль и дискомфорт во время еды. Симптомы абсцесса на десне:
- непрерывная пульсирующая боль;
- боль при надавливании на зуб;
- дискомфорт при употреблении горячих/холодных продуктов;
- горький привкус во рту;
- отек и покраснение лица;
- кровотечение из десен;
- подвижность и изменение естественного цвета зуба;
- шишка на десне и отек лица;
Виды зубного абсцесса
- Десневой
- Пародонтальный
- Периапикальный
- Перикорональный
- Комбинированный (пародонтально-эндодонтический)
Поверхностное образование на мягких тканях в области десневых сосочков между зубов. Воспаление связано с попаданием пищи, посторонних предметов, травмированием десны зубной щеткой или нитью. Нарыв на десне исправляется относительно легко, но если не вылечить на ранней стадии, могут возникнуть осложнения.
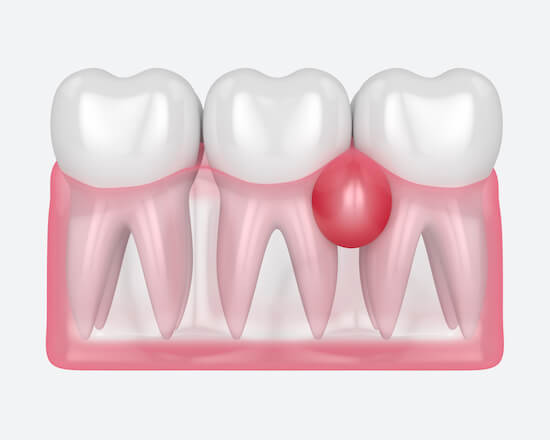
Это внутреннее воспаление мягких тканей десны, причиной которого часто является пародонтит. Инфекция в этом случае локализуется между внешней стенкой альвеолярного гребня и десной при здоровой пульпе зуба. В пораженной десне образуется гнойный экссудат, который образует шишку в пародонтальном кармане. В десне нет места для выхода жидкости с инфекцией, поэтому постепенно поражаются мягкие и костные ткани возле места нагноения.

Наиболее распространенный вид абсцесса, причиной которого является осложненный кариес или недолеченный периодонтит. Инфекция поражает корневую систему зуба, вследствие чего в верхушке корня скапливается гной. При ослаблении иммунной защиты воспалительный процесс поражает надкостницу зуба, переходит на мягкие ткани слизистой и приводит к образованию свищевого хода и гнойной шишки на десне.

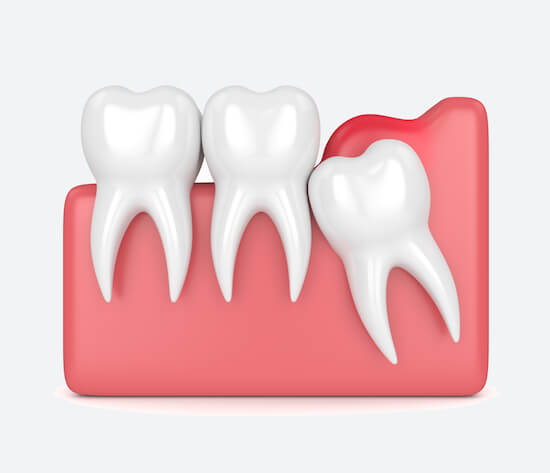
Воспаление возникает в мягких тканях над прорезывающимся зубом при попадании туда остатков еды, бактерий. Перикоронит может вызывать отеки шеи, челюсти, а также привести к стенокардии (нарушению дыхательных функций).
Поражение десен в пульпе и в мягких тканях, которое вызвать пародонтит на соседних зубах.

Консультация, снимок и план лечения бесплатно
Укажите свой номер телефона, мы перезвоним и подберём для вас удобное время приёма. Или позвоните нам сами — +7 495 401-68-55
Уже получили вашу заявку
Мы свяжемся с вами с 9 до 10 утра и проконсультируем по всем имеющимся вопросам.

Лечение нагноения десны
При незначительной или сильной боли требуется помощь стоматолога. Выбор методов устранения нагноения остается за врачом. Лечение начинается после опроса, внешнего осмотра, рентгенологической диагностики пациента. Основная цель специалиста — удалить скопившийся гной как источник инфекции. В зависимости от степени тяжести может потребоваться хирургическое лечение.
Хирургическое лечение
Методы лечения в зависимости от вида воспаления:
- При десневом абсцессе, карман с гноем вскрывают, а затем очищают от гноя и обрабатывают антисептиком.
- В случае пародонтального воспаления может понадобиться разрезать фурункул для доступа и устранения инфекции. Гной устраняется через вспомогательные зубные каналы, чтобы инфекция не распространялась дальше по кровеносным сосудам. После устранения гнойного процесса и остаточной инфекции, проводятся кюретаж пародонтального кармана и другие процедуры по лечению пародонтита.
- Пациентам с периапикальным абсцессом чаще всего назначают чистку и перепломбировку корневых каналов по схеме лечения периодонтита, а также удаление гноя путем вскрытия и дренирования флюса.
- Для устранения перикоронального нарыва требуется удалить ткань, которая мешает зубу прорезаться.

Не забыть антибиотики!
После хирургического вмешательства врач назначает курс антибактериальной терапии: противовоспалительные препараты, антибиотики, а также курс домашних антисептических полосканий.
Лечение гнойника дома
В домашних условиях полностью вылечить нагноение десны нельзя, но можно значительно ослабить боль.
До посещения стоматолога можно использовать следующие домашние средства:
- отвар ромашки и дубовой коры для полоскания ротовой полости;
- полоскание раствором соли, соды или хлоргексидина;
- местное применения мазей и внутренний прием анальгетиков.
Почему не стоит тянуть с посещением стоматолога
Если не придавать значения нагноению, могут возникнуть другие опасные симптомы. Развитие болезни приобретает различные формы, такие как кровотечение или заражение крови, а также патологическое расшатывание или потеря зуба. Срочно обратитесь к врачу-стоматологу, который проведет обследование и назначит лечение.
Виды зубного абсцесса
- Остеомиелит
- Флегмона
- Потеря зуба
Когда гной остается в мягких тканях возникают осложнения. В костных тканях образуются плотные образования с гноем, а также происходит опухание лимфоузлов.
Опасное для жизни осложнение возникает при распространении инфекции в мягких тканях десен. Разрастание гноя приводит к хроническим патологиям.
Если жидкость с инфекцией распространяется на основание зуба, появляется болезненная опухоль, что может привести к удалению зуба.
Вопросы и ответы
Почему возникает зубной абсцесс?
К факторам, влияющим на развитие заболевания, относятся:
- кариес, периодонтит, киста зуба;
- челюстные травмы;
- инфекции в организме;
- пренебрежение гигиеной ротовой полости;
- неквалифицированное лечение зубов.
Как избежать нагноения десны?
Чтобы избежать зубного абсцесса, необходимо правильно ухаживать за полостью рта:
- использовать правильно зубную щетку, нить и ополаскиватель для рта;
- лечить болезни полости рта своевременно;
- соблюдать правильный рацион питания;
- не использовать нестерильные предметы в качестве зубочисток;
- приходить на осмотр к стоматологу не реже чем раз в полгода.
Гнойник на десне у ребенка?
Часто причиной опухания десны у детей является кариес. На начальном этапе болезнь протекает незаметно, поэтому бактерии попадают в зуб. Микроорганизмы захватывают мягкие и костные ткани, что является причиной образования мешочка с гноем. Ребенок почувствует небольшую припухлость, красного цвета, а если в шишке виден белый кончик это означает появление гноя.
Сопутствующими симптомами является высокая температура, беспокойство ребенка и нежелание кушать. Если вы обнаружили зубной абсцесс у ребенка, срочно посетите стоматолога, чтобы избежать развития осложнений из ранней стадии заболевания.

С проблемой застревания пищи между зубами хорошо знакомы многие пациенты даже лучших стоматологий Москвы. Если сразу же после еды, а то и во время обеда или ужина, не удалить застрявшие кусочки с помощью зубочистки, зубной нити или путем выполаскивания, можно испытать не самые приятные ощущения — от легкого дискомфорта до весьма ощутимой болезненности. Большинство смиряется с этой проблемой, даже не пытаясь разобраться в причинах ее появления и возможных последствиях. Между тем ситуацию можно и нужно исправлять, и опытный, квалифицированный стоматолог не только выявит причину аномалии, но и предложит вам эффективную лечебную программу.
Почему пища оказывается между зубами?
В стоматологии существует понятие контактного пункта. Так называют точку соприкосновения боковых поверхностей двух соседних зубов. Функция контактного пункта состоит в защите десневого сосочка от травмирования кусочками пережевываемой пищи. Сам сосочек при этом защищает межзубное пространство от проникновения туда пищи. Поэтому при разрушении контактного пункта начинаются проблемы.
Такая неприятность может возникнуть по разным причинам:
- из-за некачественного лечения кариеса и неверно поставленной пломбы — например, при неточном воспроизведении анатомического рельефа восстанавливаемого зуба;
- при некачественном протезировании зубов — с образованием нависающего края коронки, при чересчур широком ее контуре, из-за оставшегося на поверхности после фиксации коронки цемента или вследствие неверно спроектированной подвесной части мостовидного протеза.
Но далеко не всегда аномалия вызывается стоматологическими ошибками. Очень часто пища застревает у людей с нарушениями природной структуры зубного ряда: с кривыми, наклоненными и скученными зубами, с диастемой — щелью между верхними или нижними резцами, или с тремами — щелями между боковыми зубками.
Кроме того, пища остается в кариозных полостях и в межзубных промежутках, образовавшихся после травм и профессионального удаления зубов. Способствует застреванию кусочков и образовавшийся над и под десной зубной камень, провоцирующий развитие заболеваний пародонта.
К чему приводит застревание еды в зубах?
За консультацией к стоматологу, как правило, обращаются те пациенты, которых начинает раздражать необходимость в постоянном удалении остатков еды. Их можно понять: со временем эта процедура начинает занимать все больше времени. Многие отмечают и появление неприятного запаха изо рта. Но это только самые первые признаки неразрешенной и потому прогрессирующей проблемы.
- Травмируя десневую ткань, остатки пищи со временем вызывают ее хроническое воспаление, незаметное для самого пациента по причине вялотекущего характера.
- Постоянное использование зубочисток и флоссов усугубляет воспаление, переводя его в гингивит и пародонтит. При отсутствии лечения помимо неприятного запаха пациент рано или поздно столкнется сначала с оголением зубных корней, а со временем с расшатыванием и преждевременной утратой самих зубов. Это объясняется постепенным рассасыванием костных межзубных перегородок, примыкающих к очагу воспаления.
- Некачественно очищенные зубные промежутки становятся рассадником патогенной микрофлоры, поражающей контактные поверхности зубов. Кариес в этих местах трудно распознается на начальной стадии и нередко проявляется сильной болезненностью уже на этапе развития пульпита.
Как избавиться от проблемы?
Не всегда удается выявить причину застревания пищи «на глаз». Поэтому первым этапом обычно является профессиональная диагностика, которая может включать рентген зубов, выполнение ортопантомограммы или проведение радиовизиографии. Дальнейшая программа коррекции будет зависеть от результата диагностики, а целью лечащего врача станет восстановление физиологичного контактного пункта.

- Выявленный кариес излечивают, применяя современные пломбировочные материалы и матричные системы и добиваясь плотного контакта между соседними зубками.
- Старую пломбу с нависающим краем или неправильной формы заменяют новой. Аналогично поступают и с неудачными коронками и мостовидными протезами.
- Пациентам с диастемой, скученностью зубов и тремами показано ортодонтическое лечение или эстетическая реставрация зубов.
- Твердые зубные отложения удаляются в ходе профессиональной чистки зубов с использованием современной аппаратуры.
- Для избавления от глубоких карманов, обязательных спутников запущенных заболеваний пародонта, применяются современные терапевтические и хирургические методики.
Пациентам, у которых даже после проведенного лечения пища по-прежнему остается в межзубных промежутках, можно посоветовать еще один вариант — сменить лечащего врача, а, возможно, и стоматологическую клинику.

У многих людей как показывает практика панический страх вызывает один только факт того, что необходимо удалить зуб мудрости. Обусловлено это тем, что саму процедуру пациенты представляют себе мучительной. Но времена, когда стоматолог более 2-3 часов выдалбивал корни по кусочкам с помощью молотка и долота давно прошли.
В современных клиниках используются новые технологии и методики, благодаря которым удаление зуба мудрости на верхней челюсти проходит быстро, в комфортной обстановке и абсолютно безболезненно.
Особенности и сложности при удалении

Экстракцию верхнего зуба мудрости усложняют его специфические анатомические особенности. «Восьмерки» поздно прорезываются, когда зубной ряд уже сформирован. Поэтому очень часто они неправильно расположены, срастаются с корнями соседних зубов, растут в направлении щеки или вовсе горизонтально. Каждый из этих факторов усложняет процесс извлечения, размещенного сверху 8 зуба.
Но если сравнивать удаление зуба мудрости сверху и снизу, то в первом случае хирургическая процедура намного проще. В верхнем зубном ряду кость менее плотная и массивная, гораздо меньше кровеносных сосудов в мягких тканях и риски повреждения тройничного нерва ниже. Поэтому операция по изъятию «восьмерки» происходит легче и безопаснее.
Особенности удаления зубов на верхней челюсти
Строение верхней и нижней челюсти значительно отличается. Они также различны по плотности и расположению. Поэтому и методика удаления зубов будет отличаться:
- на верхней челюсти операция проходит быстрее;
- период восстановления короче;
- обезболивание проще и эффективнее.
Осложнения при удалении зубов на верхней челюсти возникают реже, чем на нижней.
Анестезия
Секрет качественного обезболивания — правильная доставка препарата до нерва. Выбор метода анестезии происходит с учётом возраста пациента, его общего состояния, сложности удаляемого зуба.
Анестезия верхней челюсти
Верхняя челюсть по плотности уступает нижней. Она покрыта кортикальной пластиной с множеством отверстий. Через них проходят нервы и сосуды. Обезболивание выполняется легче и быстрее, чем на нижней челюсти
Повреждение пазухи
Над верхней челюстью находится носовая, она же гайморова, пазуха. Её дно может находиться близко к корню удаляемого зуба. Тогда во время удаления возможно возникновение перфорации пазухи. Это осложнение характерно для проведения операции на молярах. Объясняется такая закономерность тем, что челюсть в области резцов длиннее, а носовая полость находится дальше относительно них.
Основной признак перфорации пазухи — выход воздуха, пищи и жидкости через нос. В лунке же отмечается пена. Для лечения может быть показана госпитализация в стационар.
Попадание части корня в пазуху
Из-за перфорации пазухи часть корня может попасть внутрь неё. К такому приводит истончение костной пластины или ошибки во время выполнения операции по удалению.
Симптомы при попадании части корня в пазуху те же, что при перфорации: выход воздуха и содержимого ротовой полости через нос. Но при этом отмечается боль, повышение температуры тела. Для лечения требуется госпитализация.
Подготовка к операции

Прежде чем провести удаление зуба мудрости на верхней челюсти врач подготавливает пациента к предстоящей операции. Подготовительный процесс состоит из:
- рентгенологического обследования проблемного зуба;
- клинического обследования пациента на предмет наличия патологий и других сопутствующих заболеваний, которые могут повлиять на ход операции;
- снятие с удаляемого и соседних зубов поддесневых и наддесневых отложений для предотвращения проникновения инфицированного налета в альвеолу.
Также хирург оценивает психоэмоциональное состояние пациента и при необходимости рекомендует принять успокоительное средство.
Простое удаление
Когда вытащить из лунки зуб ничто не мешает и рассечение десны скальпелем не требуется, то такое удаление считается простым. Проводится процедура в следующем порядке:
- врач направляет на выполнение рентгеновского снимка или рекомендует КТ;
- проблемный участок обезболивается местными анестетиками;
- с помощью щипцов хирург сперва раскачивает зуб, а потом выдергивает его из лунки.
После изъятия зуба лунка обрабатывается антисептическим раствором, после чего на нее накладывается стерильный тампон. При необходимости рана ушивается. Вся процедура продлевается около 10 минут.
Сложное удаление

Сложной считается такая операция, когда предстоит извлечение верхнего моляра по частям с разрезом десны и распиливанием коронки. Происходит процедура поэтапно:
- проведение рентгена или КТ;
- обезболивание десны. При сложной клинической картине возможно проведение операции под общим наркозом;
- выполняется рассечение десны для открытия доступа к коронке;
- хирург вытаскивает моляр. Нередко сперва требуется разрешать бормашиной коронку, чтобы обеспечить свободный доступ к корням;
- лунка тщательно проверяется на наличие или отсутствие костных обломков.
В случаях проведения резекции кости лунка заполняется специальной костной крошкой, которая впоследствии формирует новую костную ткань.
Поскольку операция сложная, то и реабилитационный период продлевается дольше и может затянуться на несколько недель.
Боль после удаления верхнего зуба мудрости

Следует понимать, что удаление верхнего зуба мудрости намного сложнее в сравнении с изъятием любой другой единицы в зубном ряду. Непосредственно при проведении операции пациент не чувствует никакой боли. Но когда действие анестезии заканчивается, болезненные ощущения неминуемы.
Для снятия боли следует принять обезболивающие препараты, которые порекомендовал врач. Холодные компрессы, прикладываемые к щеке, угнетают болезненность.
Если же в течение 3-5 дней боль не исчезает, а становится все интенсивнее, то следует за помощью обратится к стоматологу для выяснения причины такого состояния.
Что делать если не останавливается кровотечение
Сразу после удаления моляра хирург накладывает на лунку тампон с целью остановки капиллярного кровотечения. Пациенту нужно сжать челюсть и в течении 20 минут не вынимать тампон. За это время кровь сворачивается и в лунке образуется сгусток, защищающий свежую рану от проникновения в нее бактерий.
Если у пациента повышенное артериальное давление или плохая свертываемость крови, то тампон следует выдержать на протяжении 40-60 минут.
Когда человек строго придерживается врачебных рекомендаций, но при этом кровотечение не останавливается, то следует за помощью обратится к стоматологу.

Безопасное и качественное удаление зубов мудрости в Балашихе
Стоматологическая клиника «Березка» предлагает квалифицированную помощь всем, кому по определенным причинам требуется удаление зуба мудрости сверху или снизу. Операции проводят опытные хирурги с применением безопасной анестезии и современного инструментария.
Перед процедурой стоматолог собирает анамнез пациента, проводит все необходимые обследования и только при наличии клинической картины возможно извлечение зуба мудрости.
Операция проводится в комфортной для пациента обстановке. Инновационное оборудование и профессионализм стоматологов обеспечивают успешное и безопасное удаление самых сложных зубов.

Вросший ноготь или по-научному онихокриптоз – это врастание части ногтевой пластины в боковой край ногтевого валика. Чаще всего страдают большие пальцы ног, так как у них самая большая площадь ногтя и объемные ногтевые валики.
Диагноз «онихокриптоз» не такая уж редкость, он встречается у 5 – 6 % населения. И ставится каждому третьему человеку, который обращается по поводу боли в области ногтя.
Причины врастания
Основная причина вросшего ногтя – неправильно сделанный педикюр. Что значит неправильно? Многие люди используют для педикюра ножницы с закругленными краями. В результате они срезают уголки ногтевой пластины. Именно этот фактор в 95 % случаев приводит к врастанию.
Вторая распространенная причина появления онихокриптоза – грибок или онихомикоз. При грибковой инфекции ногтевая пластина расслаивается, становится хрупкой. Может загибаться, врастать в ногтевой валик, повреждать окружающие ткани.
К другим причинам относятся:
- плоскостопие;
- ношение обуви с узким носком или обуви на высоком неустойчивом каблуке типа «шпилька»;
- травмы ногтевой пластины;
- наследственная предрасположенность (если ваши родители имеют эту проблему, то, скорее всего, она вас тоже ждет);
- анатомические особенности строения ногтя и валика, которые создают благоприятные условия для врастания;
- занятия спортом, при которых приходится часто ходить на носках (например, балет, танцы).
Симптомы и стадии онихокриптоза
Вросший ноготь всегда травмирует ногтевой валик. Чем более запущен процесс, тем болезненнее симптомы и тяжелее лечение.
Различают три стадии онихокриптоза:
- I стадия. Человек чувствует боль при надавливании на ногтевой валик, возможна небольшая отечность;
- II стадия. Развиваются признаки воспаления. Ногтевой валик краснеет, ощущается болезненность при ходьбе. Возникают трудности с ношением обуви. Возможны гнойные выделения;
- III стадия. Воспалительный процесс прогрессирует. Происходит патологическое разрастание мягкой ткани (грануляций). Формируются болезненные опухолевые наросты, которые называют «дикое мясо». Присоединяется инфекция, начинается нагноение. Из-за сильной боли человек уже не может нормально ходить, появляется хромота.
Что делать, если вы подозреваете онихокриптоз?
Нужно обратиться за консультацией к подологу или хирургу.
Но, к сожалению, мы все привыкли заниматься самолечением. Это факт. Пока серьезно не припечет, мы терпим боль, надеемся, что все само пройдет. Пытаемся справиться своими силами, спросить совета у знакомых или почитать, что пишут в интернете. Часто сами ставим себе диагнозы, назначаем лечение.
При онихокриптозе такой подход приведет только к ухудшению ситуации. Если у вас уже присутствуют симптомы второй стадии, нужно немедленно идти к врачу. Перетерпеть боль и дождаться, когда всё само пройдёт, не получится.
Единственное, чем вы можете себе помочь до визита к врачу, промывать воспаленное место раствором Пронтосан 2 раза в день (утром, вечером) и накладывать сверху гель Пронтосан. Это средство обладает дезинфицирующим и антисептическим эффектом, предупреждает присоединение инфекции или останавливает ее прогрессирование. Также из препаратов можно использовать присыпку Банеоцин с сильным антибактериальным действием.
В нашем центре вы можете получить консультацию и узнать, какие методы удаления вросшего ногтя избавят вас от боли.
Что нельзя делать при вросшем ногте?
Первое и самое важное, что нужно запомнить: вросший ноготь нельзя мочить!
Кроме этого противопоказано:
- красить больной ноготь лаком;
- носить синтетические носки или колготы;
- смазывать больное место соком лимона, медом, растительными маслами или другими народными средствами;
- пытаться самому выковырять, спилить или подрезать вросший ноготь маникюрными инструментами.
Для коррекции и удаления вросшего ногтя на ноге применяются безоперационные и хирургические методы. Выбор способа определяется врачом и зависит от тяжести воспаления.
Безоперационные методы лечения
На I – II стадии часто обходятся без хирургического вмешательства. Лечение направлено на борьбу с гнойно-воспалительным процессом, уменьшение боли, предупреждение осложнений, коррекцию роста ногтевой пластины.
Видео, как проводится удаление вросшего ногтя, безоперационными методами вы можете найти на Youtube.
Для лечения онихокриптоза (вросшего ногтя) и купирования воспаления используют:
- Тампонирование, когда между ногтевой пластиной и валиком ставится прокладка из тонкого материала (каполин, лигазан). При необходимости на прокладку наносят лекарства с противовоспалительным или антибактериальным действием. Тампонирование предотвращает контакт ногтя с воспаленными мягкими тканями бокового валика, препятствует его врастанию. Прокладка не создает дискомфорта. С ней можно купаться, заниматься спортом. Носить ее с периодическими заменами нужно до тех пор, пока ногтевая пластина полностью не отрастет и не примет правильную форму;
- Корректирующие системы со скобами. По внешнему виду после установки они напоминают брекеты на зубах. Скоба приклеивается по краям к ногтевой пластине или заворачивается за ноготь и приклеивается по центру, где находится петля. Такая корректирующая система приподнимает вросший ноготь, уменьшает давление на ногтевой валик. Это приводит к снятию болевого синдрома и коррекции растущего ногтя. Сила воздействия на ногтевую пластину регулируется с помощью натяжения скобы;
- Корректирующая пластина. Это полоска шириной несколько миллиметров, которая специальным клеем фиксируется поперек ногтя всей своей поверхностью. Полоски выпускаются из разных материалов, подбираются с учетом толщины и мягкости ногтя. Они позволяют исправить изгиб ногтя. Пластина приподнимает ноготь, тянет его вверх, что не дает ему врезаться в боковые валики. Корректирующие пластины приходится периодически менять, так как по мере роста ногтя их эффективность снижается.
Результаты и отзывы удаления вросшего ногтя в Москве в нашем центре подологии смотрите на сайте в разделе «Главная».
Современные пластины и скобы комфортны, не ощущаются при ходьбе, не цепляются за одежду. Процедура постановки скоб или пластин безболезненна, по времени занимает 20 – 30 минут.
Скобы и пластины очень эффективны для лечения вросшего ногтя. Единственный их недостаток – длительность ношения, которая составляет от нескольких недель до нескольких месяцев.
Хирургические методы
Хирургический путь удаления вросшего ногтя на ноге применяется в крайнем случае , когда пациенты обращаются за помощью слишком поздно. Воспалительный процесс запущен настолько, что по-другому никак. Присутствуют гнойные выделения, образуется дикое мясо, избавиться от которого можно только вырезанием. В тяжелых случаях приходится удалять значительную часть ногтевой пластины.
Операция по удалению вросшего ногтя на ноге проводится под местной анестезией после предварительной подготовки и обработки пораженной зоны. Госпитализация не требуется.
В ходе операции иссекается врастающий край ногтя, удаляются патологические грануляции, обрабатывается ростковая зона. После хирургического вмешательства на прооперированное место накладывается антисептическая повязка, назначаются антибактериальные и обезболивающие препараты.
В последующие дни пациент приходит на осмотры и перевязки для контроля процесса заживления, профилактики послеоперационных осложнений. В течение суток после операции не рекомендуется ступать на больную стопу без необходимости, так как это может вызвать кровотечение.
После удаления вросшего ногтя внимание уделяется выбору обуви. Она должна быть свободной, на 1 или 2 размера больше, не сдавливать, не травмировать прооперированный палец. Дома лучше ходить босиком.
Из хирургических методов еще используются лазерные технологии. По сути, эта процедура ничем не отличается от обычной. Но цена удаления вросшего ногтя на ноге лазером будет в 2 раза выше.
Осложнения
Отсутствие лечения онихокриптоза приводит к развитию осложнений инфекционного характера и в тяжелых случаях к ампутации пальца.
Среди них:
- гнойное поражение, отмирание костной ткани (остеомиелит);
- отмирание тканей (гангрена);
- гнойное воспаление всех тканей пальца (пандактилит).
Особенно быстро осложнения развиваются у людей с нарушениями кровообращения в нижних конечностях, которые страдают атеросклерозом или сахарным диабетом (диабетическая стопа).
Как предупредить вросший ноготь?
При подозрении на вросший ноготь нужно сразу обратиться к врачу. Ведь это не только источник дискомфорта, но еще серьезный риск для здоровья.
В нашей клинике для удаления вросшего ногтя мы применяем современные методы и материалы. Все процедуры проводятся в условиях 100 % стерильности. При лечении стараемся обходиться щадящими нетравматичными методами. Максимально сохранять ногтевую пластину даже на запущенных стадиях.
Если вас беспокоит боль в пальце, приглашаем вас на прием. Мы проведем осмотр, расскажем о возможных вариантах лечения.
Кроме удаления вросшего ногтя в Москве в нашем центре подологии вы можете записаться на медицинский педикюр, пройти быстрое лечение грибка.
Для всех пациентов бесплатно проводится дезинфекция пары обуви , в которой вы пришли. Мы заботимся о здоровье и красоте ваших ног!
Дополнительная информация и запись по телефону +7 (985) 489-45-86.
Днем заболевание проявляется крайне редко и скорее похоже на непроизвольное стискивание зубов, чем на скрежет или скрип. Дневному бруксизму часто сопутствуют такие симптомы, как закусывание губ, кусание пальцев. В таком случае может помочь самоконтроль.
Бруксизм чаще бывает ночным, поскольку во сне больные не могут себя контролировать. Помимо скрежета часто наблюдаются такие признаки, как стуки зубами, чавканье, сглатывание слюны.
Причины бруксизма у взрослых и у детей различны. Выявить их, а также дать грамотные рекомендации, как избавиться от недуга, может доктор. Советуем проконсультироваться со специалистом.
Детский бруксизм

Бруксизм наблюдается у 35–50% детей. Как правило, детки скрипят зубами только во сне: ночью случается несколько приступов, которые длятся не более 8–10 секунд. Приступы обычно наблюдаются при прорезывании зубов, как молочных, так и коренных.
Причины бруксизма
Родители часто задаются вопросом, почему ребенок скрипит зубами во сне. К сожалению, точных причин бруксизма у детей не знает ни один врач. Специалисты соотносят возникновение болезни с таким факторами, как:
-
боль от прорезывания зубов;
психологические факторы: стресс, тревога, неправильное эмоциональное развитие;
неврологические факторы: эпилепсия, энурез и др.;
стоматалогические факторы: аномалии прикуса и зубного ряда (лишние зубы, адентия), неправильное ортодонтическое лечение (некорректно подобранные брекеты и пр.);
интоксикация вследствие различных заболеваний;
эндокринные нарушения и пр.
Опасные симптомы: когда стоит обратиться к врачу?

Вопрос о том, когда стоит начать лечение бруксизма у детей, беспокоит многих родителей. Как правило, недуг проходит сам по себе, без каких-либо последствий, к 12–13 годам. Это связано с тем, что к этому периоду завершается формирование коренных зубов. Лечение такой формы бруксизма не требуется.
Однако бывают случаи, когда картина не столь радужная. Следует немедленно обратиться к врачу, если у ребенка наблюдаются следующие симптомы:
головная и/или зубная боль по утрам;
быстрое стирание зубов;
долгие и интенсивные ночные приступы (более 10 секунд).
Осложненный бруксизм у детей приводит к довольно неприятным последствиям, среди них заболевания десен и значительное стирание зубов.
Лечение бруксизма
Как правило, медицинская помощь при детском бруксизме не требуется. Однако при наличии тревожных симптомов следует обратиться к стоматологу, дабы не допустить осложнений.
Врач определяет первопричину болезни и уже, исходя из этого, назначает лечение. Детский бруксизм корректируют следующие специалисты:
Психологическая помощь

Детская и подростковая психика нестабильна. Поэтому к развитию бруксизма часто приводят именно психологические факторы, в том числе и тревожность.
При тревожном состоянии могут наблюдаться и другие симптомы: привычка дергать и скручивать волосы, грызть ногти и др.
Пусковым механизмом для бруксизма могут стать перемены в жизни ребенка: переезд, смена школы, развод родителей, различные конфликты и др. В таких случаях поможет психолог.
Что предпринять маме и как помочь ребенку?
Помочь ребенку справиться со скрежетанием зубов можно и в домашних условиях. Задача родителей – расслабить ребенка, особенно в вечернее время. Для снятия напряжения подойдут:
правильный режим дня;
прогулки на свежем воздухе;
употребление достаточного количества воды;
исключение из рациона будоражащих нервную систему продуктов: шоколад, кофе, чай, кока-кола, пепси и пр.;
последний прием пищи – за час до сна;
горячая ванна перед сном;
отказ от активных игр, спокойные занятия вечером: рисование, прослушивание колыбельных и пр.
Кроме того, могут помочь разговоры с ребенком по душам. Если ребенок не выговорится, то ляжет спать с тревожными мыслями. Это спровоцирует приступ.
Снизить перенапряжение мышц лица помогут следующие приемы:
тепловые компрессы (в том числе при болях утром);
жевание твердой пищи;
отказ от жевательных резинок.
Бруксизм у взрослых: причины
Бруксизм встречается и у взрослых, причем заболевание появляется у обоих полов с одинаковой частотой.
Вопрос, почему скрипят зубами во сне, остается открытым: точные причины не установлены. К заболеванию могут приводить различные факторы:
психологические: усталость, стресс, депрессия, тревожный невроз, комплексы, особый тип личности (ранимые или гиперактивные натуры);
неврологические: эпилепсия, шейный остеохондроз, поражения тройничного нерва, апноэ, сомнамбулизм (лунатизм), кошмары;
стоматологические: неправильный прикус, дефекты челюсти (зубы сверх ряда, их отсутствие или неправильное расположение), патология сустава, неудобные брекеты или протезы, некорректно установленные пломбы и др.;
другие факторы (признаны не всеми врачами): кислотный рефлюкс в пищевод, гельминты, храп, нарушение носового дыхания (разросшиеся аденоиды, частые риниты или искривление перегородки в носу), недостаток витаминов.
В 70% случаев зубной скрежет – результат психологических проблем.
К причинам бруксизма у взрослых также относятся особенности их образа жизни:
- курение;
- алкоголизм;
- наркозависимость;
- употребление кофеинсодержащих продуктов;
- прием снотворного, антидепрессантов.
Симптомы и последствия бруксизма
Человек часто даже не догадывается о том, что скрипит зубами во сне: о недуге он узнает от родных.
У взрослых приступ скрежета случается 3–5 раз за ночь и продолжается от нескольких секунд до нескольких минут.
Люди, страдающие от бруксизма, жалуются на:
- боль различного генеза: головную, ушную, зубную, лица, челюсти и шеи;
- повышение чувствительности и подвижности зубов;
- стирание эмали;
- повреждения зубов, коронок и пр.;
- воспалительные процессы десен;
- бессонницу, раздражительность и др.
При регулярном скрежете по ночам страдает психическое здоровье больного и его окружения. Люди должным образом не высыпаются, появляется утомляемость, тревожность и депрессия.
Выявить симптомы бруксизма можно и самостоятельно, при внешнем осмотре в зеркало. При осмотре вы обнаружите:
стертые зубы, трещины и сколы на них;
следы от зубов на щеках и языке;
утолщение челюстных костей.
Также при движении челюстями может наблюдаться хруст/щелканье. Иногда больным тяжело открыть/закрыть рот.
Важно! В состоянии покоя зубы верхней и нижней челюсти не должны касаться друг друга.
Лечение
Бруксизм у взрослых самостоятельно не проходит. Определить, серьезна ли проблема и требуется ли лечение, поможет стоматолог.
Основной задачей лечения ночного бруксизма является расслабление жевательной мускулатуры. Причем метод лечения напрямую зависит от тяжести и причины заболевания. Соответственно, может понадобиться помощь следующих специалистов:
Наиболее эффективными считаются стоматологические методы лечения:
пластиковые шины и индивидуальные каппы на ночь – накладки, защищающие зубной ряд от стирания;
выдвигатели нижней челюсти: также используются при храпе;
пришлифовывание зубов: метод устраняет дефекты челюсти;
протезирование: метод применяется при сильном стирании.
Частью комплексной терапии могут быть и медицинские препараты:
миорелаксанты: вводятся перед сном для расслабления мышц лица;
ботокс: вводится в крайних случаях для уменьшения силы сокращения мышц.
Поскольку чаще всего к скрежету зубов приводят психологические факторы, может понадобиться помощь психолога и психотерапевта. Психотерапевт назначит препараты для нормализации сна и снятия тревожности, антидепрессанты.
Психологическое лечение бруксизма у взрослых требует индивидуального подхода. Психолог поможет выявить и осознать конфликт, а также стабилизирует эмоциональное состояние. В конечном итоге, пациент научится расслаблять челюсти, избавится от привычки сжимать зубы при стрессе.
Основная задача больного – расслабление. Для этого подойдут такие методы, как:
массаж, в том числе лица и шеи;
легкая зарядка, занятия спортом;
прослушивание приятной музыки или чтение перед сном;
ванны с аромамаслами или травами (ромашка, мелисса, специальные сборы и пр.);
успокоительные чаи и сборы;
исключение из вечернего рациона продуктов, богатых кофеином (кофе, чай) и углеводами: это будоражит нервную систему;
отказ от вредных привычек: курения, алкоголя;
Чтобы снять гипертонус мышц, необходимо:
- принимать препараты с магнием, калием и витаминами группы В;
- делать теплые компрессы, травяные примочки, прикладывать грелку (в том числе на ночь);
- жевать твердую пищу (яблоки, морковь, сухарик);
- отказаться от жвачки, не грызть карандаш/ручку, ногти.
Обязательно обратитесь к стоматологу: врач определит причины бруксизма и назначит адекватное лечение. При соблюдении медицинских рекомендаций прогноз благоприятный.
Читайте также:

