Можно ли делать снимок зубов с пирсингом
Опубликовано: 14.05.2024
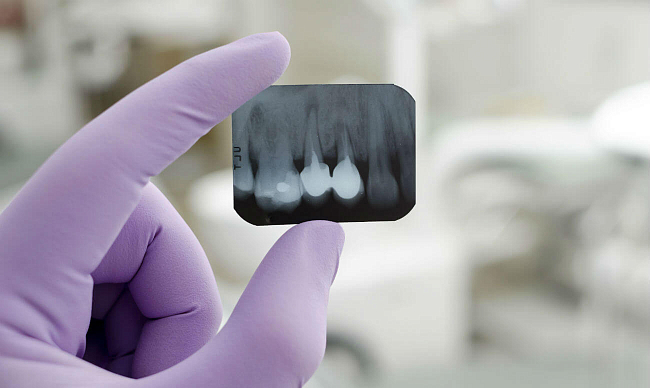
Современная стоматология невозможна без рентгенографии. Сегодня этот метод диагностики позволяет заглянуть в те области в ротовой полости пациента, которые ранее были недоступны для глаза. Рентгеновский снимок зубов — такое привычное и одновременно пугающее словосочетание, вызывающее у людей самые разные ассоциации. Рентген — радиация — лучевая болезнь — примерно такой ряд выстраивает воображение многих пациентов стоматологических клиник. Стоит ли бояться сделать рентген зубов, можно ли делать рентген зуба беременным и зачем нужен рентген челюсти ребенка с молочными зубами, читайте в нашей статье.
Что показывает рентген зубов?
Имплантация, протезирование, синус-лифтинг, лечение каналов зуба — все эти операции невозможны без рентгена. Сделать снимок зубов необходимо, чтобы оценить состояние костной ткани, проверить заполнение каналов (снимок корней зубов), выявить развитие скрытого кариеса, который может появляться под пломбой, коронкой или в межзубных промежутках. Рентген зуба показывает также состояние периодонта (ткани вокруг корня зуба) и пародонта (ткани вокруг всего зуба), трещины или воспаление каналов. С помощью рентгена стоматолог может поставить точный диагноз, особенно если жалобы пациента и симптомы позволяют предположить несколько болезней или нет явных разрушений. В таком случае дантисту не придется сверлить наугад, что избавит пациента от лишних болезненных манипуляций.
Какие бывают виды рентгена?
В зависимости от задачи, которую преследует стоматолог, он может назначить один из существующих видов рентгенографии: внутриротовой, или дентальный, панорамный, или ортопантомограмму, компьютерную томографию. Внутриротовой, или дентальный, рентген используется, если необходим прицельный снимок конкретного зуба или нескольких рядом расположенных зубов (от одного до четырех). Если нужно составить представление о челюсти в целом, выявить очаги инфекции, оценить состояние гайморовой пазухи, височно-нижнечелюстного сустава, периодонта, подготовиться к имплантации, протезированию или лоскутной операции, назначают панорамный снимок зубов, или ортопантомограмму. Компьютерная томография (КТ) незаменима при планировании костной пластики, синус-лифтинга или имплантации зубов. Томограф делает ряд снимков челюсти пациента в разных проекциях и затем строит 3D-модель челюсти пациента. Такой своеобразный 3D рентген зубов позволяет составить наиболее полное, объемное представление о состоянии ротовой полости пациента. Вопреки расхожему мнению, КТ при наличии металлических коронок и имплантатов зубов делать можно.
Вреден ли рентген зубов?
Довольно многих пациентов волнует вопрос о том, вредно ли делать рентген зуба. Существует мнение, что рентген зубов вреден. Сегодня это всего лишь миф, взращенный паническим страхом лучевой болезни. Что касается дозы рентгеновского облучения, которое получает человек во время такого обследования, то здесь речь идет о 0,002 — 0,003х мЗв (миллизиверт — единица, используемая для обозначения количества облучения), а согласно СанПиНу, в год в исследовательских целях можно получать до 1 мЗв, так что делать рентген зубов можно сколь угодно часто, ведь главная цель этого метода исследования — повысить качество диагностики и лечения заболеваний полости рта. Следует учесть также и то, что из окружающей среды естественным образом мы получаем облучение около 2— 3 мЗв в год, столько же — при двух-трехчасовом полете на самолете.
Бояться мутаций или лучевой болезни, приводящей к смерти, следует лишь тогда, когда облучение превышает 1000 мЗв. По данным Научного комитета по действию атомной радиации при ООН, даже при единовременном резком облучении уровнем 500 мЗв происходит кратковременное изменение состава крови, при этом кроветворная система способна полностью восстановить свои функции, особенно если облучению подверглись не все клетки тела.
Раньше для получения рентгеновского снимка использовалась только пленка, похожая на ту, что устанавливается в фотоаппарат. Именно на нее и проецировался снимок. Современные цифровые технологии позволяют заменить традиционную для рентгена пленку на датчик, переводящий рентгеновские лучи в цифровой сигнал. При этом излучающий аппарат остается тем же самым, меняется лишь воспринимающее устройство. Но для цифрового датчика требуется выдержка в пять раз короче, чем для пленки, а значит, и доза облучения снижается пропорционально. Следует пояснить, что речь идет о всего лишь долях секунды облучения: 0,05 — 0,3 с для цифрового визиографа или 0,5 — 1,2 с для пленки. Несложно посчитать, сколько раз в год безопасно можно делать рентген зубов: около 300 — 500 раз на цифровом аппарате или около 100 на пленочном.
Зачем снимать серьги при рентгене зубов?
Рентгенологи просят снять все ювелирные украшения перед проведением снимка челюсти. Это делается для того, чтобы их изображение, тень или так называемые «артефакты» не повлияли на качество снимка и не сбили с толку стоматолога. Появление на рентгене посторонних предметов может привести к неправильной диагностике.
Как выглядит снимок зубов: фото рентгена
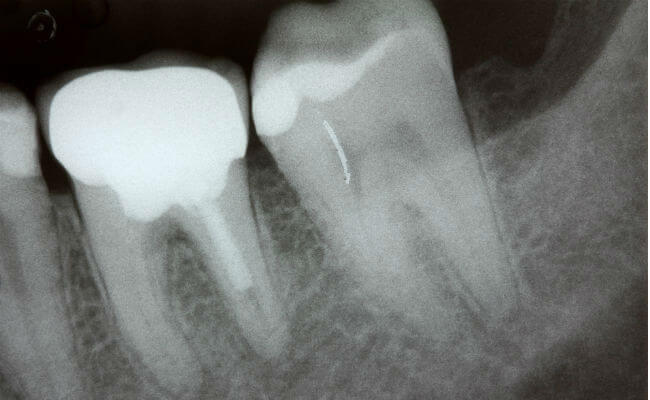
Можно ли делать рентген зуба при беременности?
К беременности следует готовиться заранее, и в план такой подготовки нужно обязательно включить посещение стоматолога. Однако если уж так случилось, что необходимо сделать рентген зуба во время беременности, следует руководствоваться конкретными показаниями и прислушиваться к указаниям врача. Не рекомендуется делать рентген в первом триместре беременности, а лучше воздержаться от него до пятого месяца. Также нужно следить за тем, чтобы общая доза облучения за период беременности не превысила 1 мЗв. Как мы уже подсчитали, это приблизительно 300 снимков зуба на современном цифровом аппарате или 80 цифровых ортопантомограмм, или 20 компьютерных томограмм. Плюс ко всему, следует использовать все возможные виды защиты: надевать специальный свинцовый фартук на живот и воротник. Стоит помнить, что гораздо больше вреда, чем сам рентген, беременным может принести стресс от похода к врачу и беспокойство о безопасности той или иной процедуры, не говоря уже о боли.
Опасен ли рентген зуба при грудном вскармливании?
Рентгенологическое излучение не накапливается в окружающей среде, а, подобно световым волнам, проходит сквозь объекты, в плотной среде задерживаясь чуть дольше, в более разреженной — чуть меньше. Так что всем тем, кого волнует вопрос, можно ли кормящей матери делать рентген зуба, следует ответить: «Да, можно!». Молоко облучение не «испортит». Оно может задержаться лишь в самих молочных железах. В стоматологии в частности и в медицине вообще используются микродозы облучения, в несколько десятков раз меньшие, чем признанные опасными и вызывающими немедленные страшные последствия, так что рентген зуба при грудном вскармливании при наличии показаний и высоком качестве аппаратов достаточно безопасен. Для собственного успокоения после процедуры можете пропустить одно кормление — этого будет достаточно.
Зачем делать рентген зубов ребенка?
Для адекватной диагностики болезней ротовой полости детей и подростков врачу необходимо обладать как можно большей информацией. Такую информацию может дать рентген молочных зубов ребенка. Более 50% зуба скрыто, и стоматолог просто не видит некоторые участки, где могут происходить патологические процессы. В этих случаях на помощь врачу приходит рентген. Снимок молочных зубов ребенка покажет, есть ли кариес между зубами, не изменены ли корни зубов, как расположены зачатки постоянных зубов. Так стоматолог может предположить сроки выпадения молочных зубов и выявить наличие ретинированных, или искривленных, зачатков. Такая ранняя диагностика позволяет распознать вероятное искривление прикуса и предотвратить его. На этой стадии исправить прикус гораздо проще, к тому же есть вероятность избежать в будущем ношения брекетов.
Министерство здравоохранения выработало сроки обследования, а также правила безопасности, при которых излишней радиации не будет подвергаться ни пациент, ни персонал клиники. Согласно его рекомендациям, детям следует делать рентген детских зубов один раз в два года, а после прорезывания постоянных зубов — раз в 1,5 — 3 года.
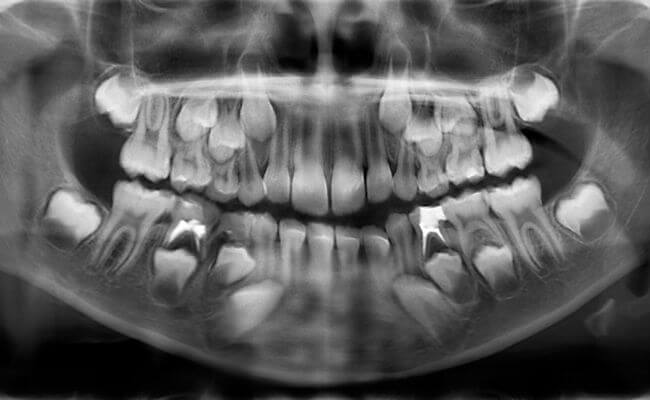
Фото рентгена молочных зубов ребенка
Цена на рентгеновский снимок зуба
Что касается стоимости рентгеновского обследования пациентов, тут все зависит от клиники, оборудования, на котором проводится диагностика, а также требуемого типа снимка. В среднем цены на снимок зуба в Москве начинаются от 250 рублей, а стоимость панорамного снимка челюсти колеблется в районе 1300 рублей. Где сделать рентген зубов, решать вам. Многие клиники имеют подходящее оборудование, и их пациентам нет необходимости обращаться куда-то еще, другие же предлагают рентген как отдельную услугу.
Где можно сделать рентген зуба и как его делают?
Сегодня снимок зубов можно сделать практически в любой клинике.Как правило, лучшие стоматологические клиники в Москве обладают такой аппаратурой, которая позволяет прямо в процессе лечения, не поднимая пациента с кресла, сделать рентген зубов. Это так называемые стоматологические визиографы, изображение с которых моментально передается на экран, и стоматолог может тут же поставить диагноз или оценить качество лечения. Для того чтобы снимок зубов получился наиболее информативным, необходимо снять все ювелирные украшения. При выполнении рентгена обязательно надевается защитный фартук и воротник. Некоторое время вам придется не шевелиться. Как правило, нет необходимости делать снимок зубов в другой стоматологии, тем более, что многие клиники отказываются выдавать снимки на руки под различными предлогами. Впрочем, согласно закону РФ «о персональных данных», делать они этого не имеют права, и подобная позиция стоматологической клиники часто отрицательно сказывается на ее репутации.
Из этой статьи Вы узнаете:
- сколько стоит сделать рентген зуба,
- что нужно знать про дозы облучения,
- можно ли делать снимок зуба при беременности.
Рентген зубов – это традиционный способ определения качества пломбирования корневых каналов, а также диагностики воспаления у верхушки корня зуба (при апикальном периодонтите). Рентгенография зубов человека в стоматологии чаще всего проводится при помощи прицельных рентгеновских снимков. Прицельный снимок зуба получил такое название потому, что он имеет небольшие размеры и показывает состояние лишь нескольких зубов и костной ткани вокруг них (рис.1-2).
Современные прицельные рентгеновские снимки дают очень низкую дозу рентгеновского излучения (по сравнению с тем, что было еще 15-20 лет назад). Это связано как с появлением сверхчувствительных фотопленок, требующих значительно меньшей дозы излучения, а во-вторых – с появлением специальных внутриротовых датчиков, которые фиксируют снимок в цифровом виде и выводят его на экране компьютера. Такие цифровые снимки требуют рентгеновского излучения еще в несколько раз меньше – даже по сравнению с современными пленками.
Прицельная и панорамная рентгенография в стоматологии –
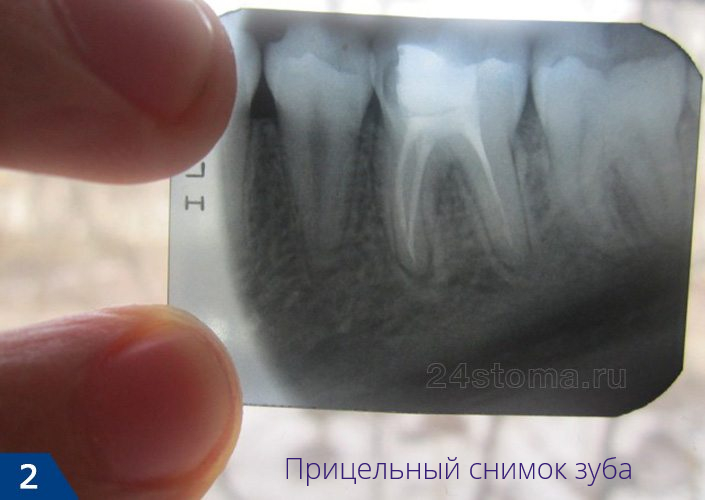

Однако прицельные снимки не подходят для планирования исправления прикуса, оценки состояния костной ткани перед имплантацией, для планирования установки будущих имплантов. Они не очень удобны для планирования лечения и протезирования большого количества зубов, часто не позволяют обнаружить перфорации и трещины корня зуба. Прицельных снимков зубов может быть недостаточно и в случаях, когда необходимо найти проблемы с пломбированием корневых каналов, чтобы иметь возможность качественно перелечить зубы.
Поэтому очень часто стоматологи направляют пациентов на более сложные варианты рентгенологического обследования зубов и костной ткани челюстей –
- компьютерную томографию зубов (КТ),
- ортопантомограмму (рис.3),
- телерентгенограмму (при исправлении прикуса).
В этой статье мы подробно остановимся на плюсах и минусах прицельных снимков зубов, и на что нужно обращать внимание, если вам нужно сделать рентген зуба (для собственной безопасности). Подробные обзоры по остальным указанным методам рентгенографии в стоматологии – читайте по ссылкам выше.
Прицельный снимок зуба –
Прицельный снимок зуба может быть зафиксирован либо на фотопленке, либо при помощи специального внутриротового датчика, который регистрирует рентгеновское излучение и передает изображение на экран компьютера (такой аппарат называется радиовизиографом или просто визиографом – рис.5). В обоих случаях в качестве источника излучения используется рентгеновский аппарат (рис.4), т.е. отличие заключается только в способе фиксации изображения – либо на рентгеновской пленке, либо с помощью цифрового датчика.
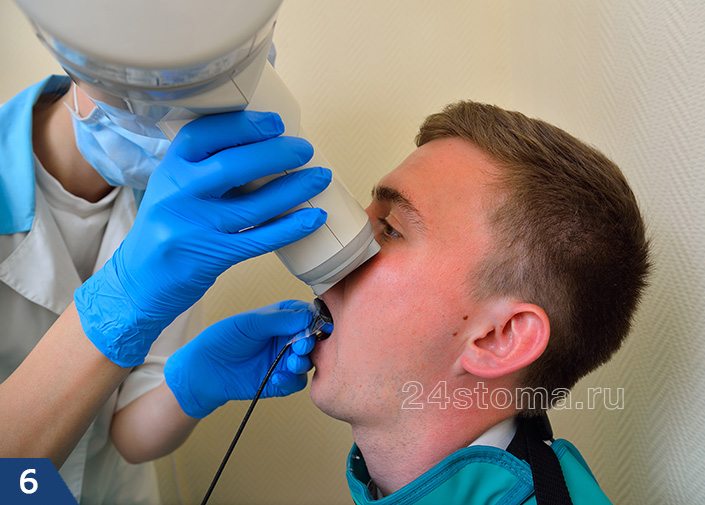
Проведение снимка при помощи визиографа –
Цифровые и пленочные снимки: плюсы и минусы
Прицельный рентген зубов с использованием пленки был когда-то единственным вариантом обследования в клиниках. Нужно сказать, что пленочные снимки обладают рядом недостатков, которые значительно снизили их применение. Они требуют дорогих расходных материалов (пленку, реактивы), время на проявку снимков, существуют сложности с хранением снимков, со временем они выцветают, теряются. Существует также различия и в безопасности для пациента.
Даже современные рентгеновские пленки требуют в 4-8 раз большую дозу облучения по сравнению с цифровыми датчиками регистрации рентгеновского излучения. Например, доза облучения пациента за 1 пленочный снимок равна – 10-15 мкЗв (микрозивертов), а при снимке на визиографе – в среднем 1-3 мкЗв (эта доза соответствует фоновому природному излучению, получаемому каждым человеком за 1 день).
Время облучения пациента при использовании пленочного рентгена составляет 0,5-1,2 секунды, а с помощью цифрового датчика визиографа – 0,05-0,3 секунды. Именно благодаря снижению необходимого времени облучения при использовании радиовизиографа – значительно снижается и доза облучения. Таким образом, за один день лечения у стоматолога можно сделать не более 3 пленочных снимков и смело 5-6 цифровых снимков. И как вы увидите это ниже – использование визиографа в ряде случаев даже позволяет сделать рентген зуба при беременности, но с соблюдением всех правил безопасности и по неотложным показаниям.
Как делают снимок зуба на визиографе: видео
Важно : старайтесь всегда делать цифровые снимки и заранее ставьте в известность, что вы хотите, чтобы вам сохранили их на флэшку. Во-первых – тогда снимки будут у вас всегда под рукой, и вы всегда сможете показать их другому врачу. Во-вторых – сделанные для контроля после лечения снимки будут вашей гарантией того, что если вам провели некачественно лечение, то вы всегда сможете это доказать (клиника уже не сможет потерять ваши снимки и переписать мед.карту).
В-третьих – если цифровой снимок распечатывается на принтере, то качество изображения уже будет зависеть не только от качества цифрового снимка, а от разрешения принтера (в редкой клинике стоят принтеры, которые печатают в высоком разрешении). Поэтому снимок в цифровом формате будет иметь лучшее качество, чем снимок, распечатанный на бумаге.
Рентген зуба – цена на 2021 год
Стоимость одного цифрового рентгеновского снимка в Москве составит в разных клиниках в среднем от 250-до 350 рублей. Кроме того, такая цена может действовать только для диагностического первичного снимка, а все остальные снимки, сделанные уже на этапе лечения, могут стоить дешевле (около 150 рублей за 1 снимок). Поэтому стоит внимательно знакомиться с прейскурантом клиники.
Также нужно отметить, что существует большое количество клиник, в которых стоимость лечения зуба указывается по принципу «все включено». Соответственно, в стоимость лечения вашего зуба уже будет входить необходимое количество рентгеновских снимков (обычно 2-4 снимка), за которые вы уже не будете сверху ничего доплачивать.
На что еще нужно обратить внимание –
в прейскуранте некоторых клиник может быть написано, что указанная на сайте клиники стоимость прицельного рентгеновского снимка – применяется только в том случае, если вы являетесь пациентом этой клиники. Поэтому, если снимок делается для предоставления в другую клинику, то его стоимость может быть выше на 100 рублей).
Кроме того, если вам нужна распечатка цифрового снимка, то в некоторых клиниках за это с вас могут еще попросить около 50 рублей. Тоже самое касается и описания рентгеновского снимка: если вы хотите получить письменное описание снимка, сделанное рентгенологом, то в некоторых клиниках с вас за это могут дополнительно попросить еще около 100-150 рублей.
Дозы облучения и безопасность –
Лучевая нагрузка пациента измеряется либо в микрозивертах (мкЗв), либо в миллизивертах (мЗв). Рекомендованная доза облучения для населения, полученная в результате рентгенологических исследований (согласно рекомендациям СанПиНа 2.6.1.1192-03) – не должна составлять более 1000 мкЗв в год (= 1 мЗв в год).
Ниже мы приведем примеры разных типов снимков в стоматологии и соответствующую им лучевую нагрузку на пациента (данные Министерства Здравоохранения России от 22.07.2011 г. и 21.12.2012 г.)…
- Прицельные снимки на цифровом радиовизиографе –
→ нижняя челюсть у взрослых – 2 мкЗв,
→ нижняя челюсть у детей до 15 лет – 1 мкЗв,
→ верхняя челюсть у взрослых – 5 мкЗв,
→ верхняя челюсть у детей до 15 лет – 3 мкЗв. - Прицельные снимки с помощью фотоплёнки – 10-15 мкЗв.
- Цифровой панорамный снимок – 55 мкЗв, но если пациенту менее 15 лет – 24 мкЗв.
- Цифровая телерентгенограмма – 7 мкЗв.
Выводы : таким образом, прицельные снимки на радиовизиографе дают наименьшую лучевую нагрузку по сравнению с другими видами рентгенологического обследования в стоматологии. За 1 посещение стоматолога можно делать 5-6 снимков на цифровом радиовизиографе без риска для здоровья, но не более 100 таких снимков в течение года. Цифровую ортопантомограмму (панорамный рентген челюсти) можно делать 1-2 раза в месяц, но не более 10 раз в течение года. Панорамные снимки на пленке дают бОльшую лучевую нагрузку на пациента, и делать их можно реже, чем цифровые.
Можно ли делать рентген зуба при беременности –
Можно ли делать снимок зуба при беременности – этот вопрос регламентируется рекомендациями СанПиНа 2.6.1.1192-03. Эти рекомендации не запрещают делать рентген зуба при беременности, однако настоятельно рекомендуется применять рентген только в действительно необходимых случаях, например, при острой боли и оказании соответствующей неотложной помощи.
Нужно отметить, что за последние 20 лет дозы облучения, получаемые пациентами при 1 рентгеновском снимке зубов стали в десятки раз меньше, благодаря появлению радиовизиографов и сверхчувствительных фотопленок, которым требуется значительно меньшая сила рентгеновского излучения (24stoma.ru). Поэтому риски возникновения патологий плода существенно снизились за последние годы.
Конечно, по возможности следует избегать рентгенологического исследования зубов, но и страшного в этом на сегодняшний день ничего нет, т.к. доза облучения 1 снимка на радиовизиографе примерно равна дозе облучения любого человека природным фоновым излучением за 1 день. К тому же, время самого облучения на визиографе составит всего 0,05-0,3 секунды, что при соблюдении мер защиты (свинцовый фартук) позволяет значительно повысить безопасность процедуры.
Дополнительно стоит учесть следующие рекомендации –
Рентген зуба при беременности на ранних сроках лучше не делать, т.к. в это самое важное время для закладки органов и тканей плода. И если рентгеновские снимки все же делать, то именно во второй половине беременности, т.к. риски для плода в этот период значительно снижаются. Учтите, что можно делать снимки только на цифровом современном радиовизиографе последнего поколения, т.к. дозировки облучения у них значительно ниже, чем у устаревших цифровых радиовизиографов и тем более – пленочных аппаратов.
Анализ прицельных снимков зуба –
Анализировать рентгеновские снимки не сложно, если они хорошего качества. Почти любой пациент сможет увидеть на снимке признаки периодонтита или кисты, а также сможет определить – насколько хорошо у него запломбированы корневые каналы. Здесь нужен только навык. Но стоит помнить, что по рентгеновским снимкам нельзя диагностировать абсолютно все, например, воспаление нерва зуба.
Диагностировать по снимку можно –
- кариес (но не в полном объеме),
- периодонтит (гранулемы, кисты),
- качество пломбирования корневых каналов после лечения пульпита и периодонтита,
- перфорации и трещины корня,
- отломки инструментов в корневых каналах,
- наличие пародонтальных карманов…
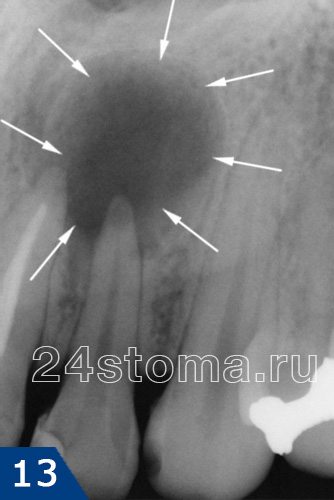
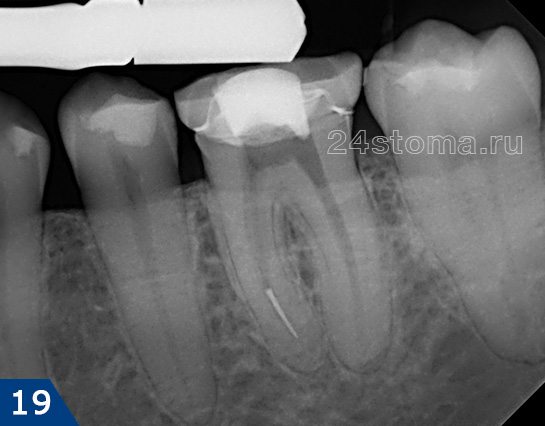
1) Группа снимков, свидетельствующая о развитии воспаления (периодонтита) у верхушек корней ранее не леченных зубов. В этом случае вы всегда увидите четкое или расплывчатое затемнение у верхушек корня зуба, которое может быть разных размеров и формы.
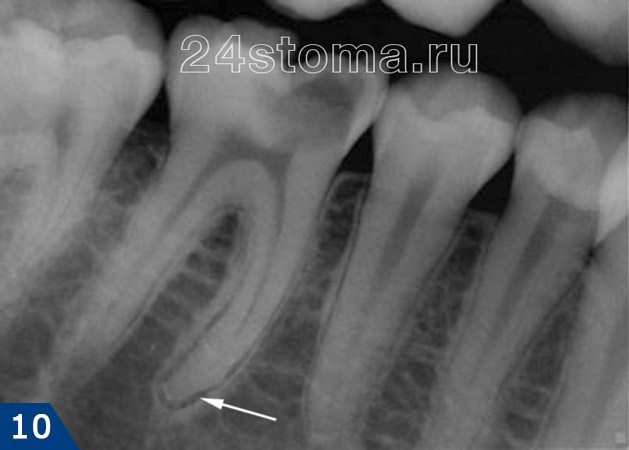
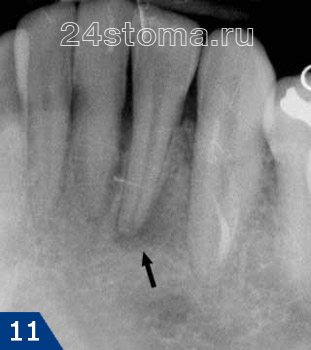
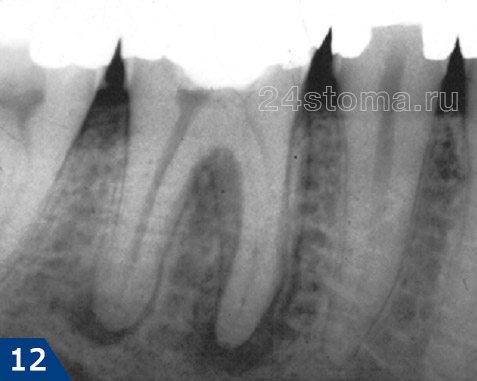
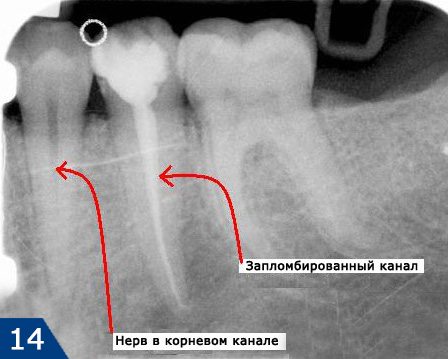
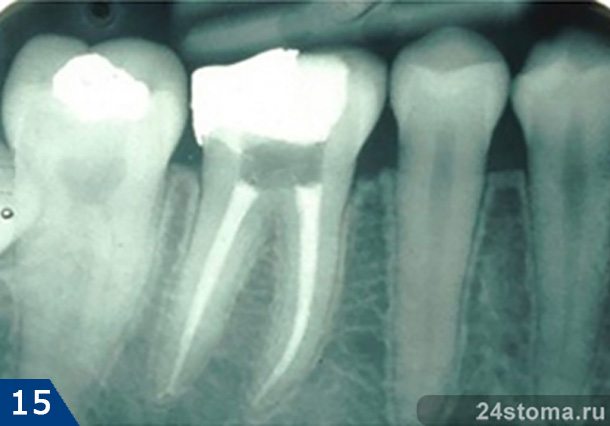
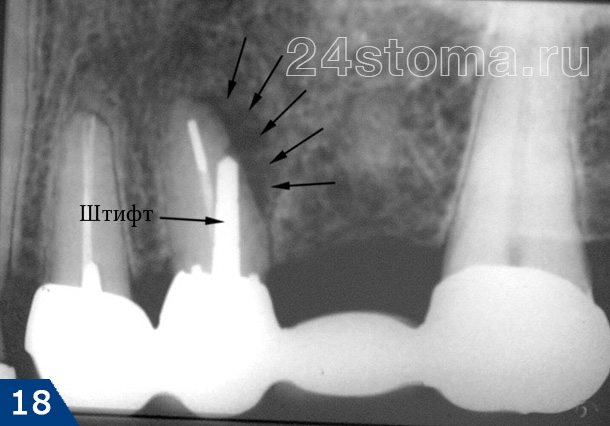
2) Группа снимков, сделанная после пломбирования корневых каналов. Первые 2 снимка (рис.14-15) показывают – как выглядят хорошо запломбированные корневые каналы. Следующие снимки показывают некачественно проведенное лечение и возникшие осложнения (описания читайте на каждом снимке).
Резюме: важные моменты
Как практикующий стоматолог, знающий систему изнутри, я хочу обратить ваше внимание на следующие моменты, которые важны для вашей безопасности. Если в клинике есть рентгеновский аппарат, то под него обязательно получается лицензия, выдача которой предполагает обязательное наличие сертифицированного рентгенолога в штате стоматологической клиники. Однако, только на самом деле далеко не всегда даже в крупных клиниках и гос.поликлиниках рентгеновские снимки вам будет делать обученный специалист.
Даже, если он есть, то он может уйти в отпуск или заболеть, и вместо него снимки будет делать обычная медсестра (ассистент врача-стоматолога). Это грубейшее нарушение, которое приводит как к производству некачественных снимков, так и увеличению дозы облучения. В небольших клиниках риски получить некачественное рентгенологическое обследование намного выше, и первое что заставляет подозревать подлог – это если снимок вам будет делать не специальный сотрудник, а медсестра врача-стоматолога, к которому вы пришли на прием.
Второй очень важный момент: если вы увидите, что рентген делается не в специальном кабинете, а рентгеновский аппарат расположен прямо у кресла врача-стоматолога, то стоит сменить клинику и врача. Дело в том, что все предметы в этом кабинете (включая стоматологическое кресло и инструменты врача) – будут иметь повышенный радиационный фон, а это уже не безопасно для здоровья. Надеемся, что наша статья на тему: Рентген челюсти и зубов – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по терапевтической и хирургической стоматологии,
2. На основе личного опыта в терапевтической и хирургической стоматологии,
3. National Library of Medicine (USA),
4. «Цифровая и плёночная рентгенография в амбулаторной стоматологии» (Чибисова),
5. «Рентгенологическая диагностика в стоматологии» (Луцкая И. К.).
Не всегда удается записаться на МРТ «сегодня на завтра» даже платно. Хотя в некоторых центрах больших очередей нет, а одна из частных минских клиник делает это исследование круглосуточно. Желающих много, и людей не останавливает высокая стоимость исследования.
Врач лучевой диагностики Минского городского клинического онкологического диспансера и национальный представитель Беларуси на секции молодых ученых Европейского Общества Радиологов (ESR) и Европейского конгресса Радиологии (ECR) Константин Кенигсберг рассказал, когда стоит делать МРТ, можно ли идти на исследование с тату, пирсингом или брекетами и что делать, если у вас клаустрофобия и вы боитесь лежать в аппарате МРТ.

Фото используется в качестве иллюстрации. Фото: Дарья Бурякина, TUT.BY
В чем суть метода МРТ?
— Магнитно-резонансный томограф — один из самых сложных медицинских приборов. Если смотреть упрощенно, то под пластиковой оболочкой томографа находится большой магнит в виде цилиндра, создающий в помещении очень мощное магнитное поле. В итоге с помощью дополнительных частей аппарата можно получать сигнал от протонов водорода в нашем теле.
Водород в организме человека находится в составе различных молекул, а они имеют различную концентрацию в разных тканях. Мы воздействуем на протоны водорода энергией и отслеживаем, как быстро протоны восстанавливают свои первоначальные свойства и испускают энергию обратно.
Аппарат улавливает эту энергию и строит диагностические изображения. Поскольку свойства протонов различаются в зависимости от того, в каких молекулах и тканях они находятся, эти ткани на изображениях отличаются по цвету, и, что очень важно, меняя настройки программ, мы сами можем на это влиять. Например, сделать жидкость яркой, а жировую клетчатку — темной. Это одно из главных преимуществ метода — высокий мягкотканный контраст.
Чем МРТ отличается от компьютерной томографии и рентгена?
— Внешне аппараты компьютерной томографии (КТ) и МРТ очень похожи друг на друга. Есть сам аппарат, имеющий тоннель, и стол пациента, который подается внутрь. Однако принцип работы техники совершенно разный.
Главные преимущества метода МРТ перед всеми рентгенологическими, в том числе КТ, — отсутствие ионизирующего излучения и потрясающий мягкотканный контраст.
Метод КТ в отличие от классической рентгенографии позволяет получить не один снимок с суммарной информацией о всех структурах организма в пределах кадра, а множество изображений какой-либо области в высоком разрешении с определенной толщиной среза и шагом. Но здесь важно понимать конкретную задачу исследования, ведь чем больше снимков и чем лучше их качество, тем большую дозу получит пациент.
Рентгенография, рентгеноскопия, рентгеновская компьютерная томография основаны на том, что с одной стороны от пациента находится рентгеновская трубка, испускающая тормозное рентгеновское излучение, а с обратной — есть какой-либо приемник сигнала — экран, кассета или детектор. Различные ткани организма тормозят проходящие через них лучи с разной скоростью. Поэтому, например, на рентгеновских снимках легкие черные (лучи пролетают через них практически не задерживаясь, ведь там в основном воздух), а кости — яркие (через плотную и крепкую кость не так-то просто пролететь).
Когда стоит сделать МРТ?
— Если речь не идет о черепно-мозговой травме или переломах, то МРТ в несколько раз более эффективный метод диагностики. Мы используем дополнительные программы, которые позволяют анализировать биохимические и физиологические процессы в здоровых и измененных тканях и проводить точную диагностику инсульта даже в первые часы, когда другие методы бесполезны, опухолей, инфекционных (энцефалиты, менингиты) и воспалительных (например, рассеянный склероз) болезней, аномалий развития. С помощью МРТ врач может увидеть сосуды головного мозга даже без применения контрастных препаратов.
По статистике, МРТ позвоночника — самое популярное МРТ-исследование в нашей стране, и это неспроста. Помимо того, что для диагностики спинного мозга и нервов нет ничего лучше, на МР-изображениях позвонки, грыжи дисков, спинной мозг и нервы, а также спинномозговая жидкость имеют разный цвет. Это делает диагностику наглядной.
МРТ — безальтернативный метод исследования костного мозга и всей его патологии: доброкачественных и злокачественных опухолей позвонков, воспалительных и дегенеративных изменений.
Есть заблуждение, что, если есть проблема с костями, то надо делать КТ. На самом деле это не совсем так. Кость состоит из надкостницы и костного мозга. Так вот при переломах костей и костных опухолях обязательно нужно начинать с рентгенографии или КТ, а при всем остальном — делать МРТ.
В суставах кроме костей есть связки, сухожилия, мениски, хрящи… Что-то можно с хорошей информативностью исследовать с помощью УЗИ или рентгенографии, но чтобы получить максимальную информацию о всех структурах сустава, лучше пройти МРТ.
В плане диагностики заболеваний органов брюшной полости есть своя специфика. УЗИ в этом случае — более дешевый и безвредный метод, КТ с контрастом — дороже, но значительно информативнее, а МРТ с контрастированием или без — дорого, долго, но безвредно и очень информативно. Выбор во многом обусловлен конкретной задачей, а решение, какой из методов выбрать, должен принимать лечащий врач. Как правило, начинают с УЗИ, а для детальной оценки прибегают к КТ с контрастированием или МРТ.
Если речь об опухоли, лучше сразу делать МРТ. МРТ — золотой стандарт в диагностике опухолей шейки и тела матки, влагалища, предстательной железы и прямой кишки. Большинство исследований выполняются именно с этой целью. При наличии хорошего аппарата и опытных врачей — в заключении выносится стадия опухолевого процесса.
С другой стороны, МРТ откровенно слабый метод в диагностике легких, как минимум потому что технически очень сложно получить хорошие изображения за короткое время. Здесь лучше справляются рентгенологические методы. Второе слабое место МРТ — надкостница. У нее черный сигнал, потому что там просто мало протонов водорода, то есть для диагностики переломов опять-таки надо использовать рентгенографию или КТ.
Сколько раз в год можно делать МРТ?
— Ограничений нет. Метод при отсутствии противопоказаний считается безвредным.
Можно ли делать МРТ на ту часть тела и головы, где есть тату?
— Можно, но никто не даст гарантий, что исследование будет описано достоверно, так как может быть искажена картинка. Ведь чем выше магнитное поле, тем больше может быть искажение изображения из-за присутствия металла в тату на обследуемой области. Также нужно следить за своим состоянием во время исследования и в случае чего вовремя позвать лаборанта.
Многие смотрели сериал «Доктор Хаус», где в одной из серий из кожи пациента аппарат «высасывал» татуировку за счет сильного магнитного поля. Никто из моих коллег, конечно, такого в своей практике не встречал, потому что содержание металла в краске для татуажа не такое и большое.
Стоит сделать оговорку: аппараты различаются по многим характеристикам. Главная из них — напряженность магнитного поля, измеряемая в Тесла. В нашей стране есть низкопольные (0,3−0,4 Тл), высокопольные (1,5 Тл) и сверхвысокопольные (3 Тл) машины.
Металл в магнитном поле томографа обладает тремя неприятными для нас свойствами — притягивается, нагревается и искажает изображение. И хотя при прохождении МРТ на 1,5 Тл вы никак не увидите «высасывание» татуировки из кожи, но теоретически в единичных случаях в поле 1,5−3 Тл томографа можете почувствовать небольшое нагревание кожи в области тату. Не стоит этого бояться, потому что на протяжении всего исследования в руках пациента есть специальное сигнальное устройство — груша. При нажатии на нее к пациенту сразу же придет лаборант, который спросит, что случилось, и при необходимости закончит процедуру.
Можно ли делать МРТ головного мозга, если на лице есть перманентный макияж?
— Можно, но не стоит ожидать, что зона исследования будет детально описана. Хотите исследовать глазные яблоки — приходите без макияжа. Пришли с макияжем — почувствовали жжение в области век, жмите грушу, которую вам дают в руки во время исследования, ждите лаборанта и вылезайте из аппарата. Терпеть не нужно.
В литературе описаны случаи небольших ожогов век при прохождении МРТ на 3-Тесловом аппарате, но пациенты в тех ситуациях были в тяжелом состоянии и без сознания, поэтому не могли вовремя сообщить персоналу о своем состоянии.
Если собираетесь на прием к врачу и в особенности на МРТ по поводу проблем со зрением, то приходите без мейк-апa. Так вы получите больше информации. Не удержусь и попрошу попутно не пользоваться избыточным объемом парфюма. В ваших интересах, чтобы персонал сосредоточенно занимался вашей проблемой со здоровьем, а не думал о проветривании помещения.
Можно ли делать МРТ, если у вас брекеты?
— Делать можно, но лучше выбрать аппарат с напряженностью поля 1,5 Тл и меньше. Брекеты аппарат не вырвет, но они могут немного вибрировать во время исследования. Хуже, что на диагностических изображениях в радиусе нескольких сантиметров от брекетов ничего не будет видно.
Но эта информация по брекетам актуальна для исследования, например, придаточных пазух носа, но не для диагностики поясничного отдела позвоночника.
Можно ли делать МРТ, если у вас пирсинг?
— Нельзя. Пирсинг перед исследованием нужно снять.
Нужно ли перед МРТ снимать кольца, сережки, цепочки, браслеты?
— Их обязательно нужно снять. Если вы делаете МРТ и забыли снять часы, убрать телефон или банковскую карточку, то часы остановятся, телефон улетит и перестанет работать, пластиковая карточка перестанет выдавать деньги.
Перед исследованием пациента приглашают в раздевалку, где он полностью освобождает карманы, снимает все украшения, заколки. При исследовании позвоночника женщинам обязательно нужно снять бюстгальтер. При исследовании таза и поясницы надо снять джинсы.
Рабочая температура в помещении томографа — 17−22 градуса. Исследования занимают от 10 минут до часа. Лучше взять с собой футболку и домашние штаны из хлопчатобумажной ткани без металлических вставок. Делать исследование в шерстяной одежде нельзя.
Какие есть противопоказания для МРТ?
— Сила магнитного поля томографа больше чем в 10 тысяч раз сильнее магнитного поля Земли. Поэтому при записи на исследование обратите особое внимание, нет ли у вас в теле:
— кардиостимулятора, нейростимулятора, имплантированного слухового аппарата и прочих девайсов;
— клипс на сосудах. Если была аневризма артерии и ее оперировали наложением металлической клипсы, МРТ категорически противопоказано;
— металлических осколков, особенно в области орбит. Существует риск, что осколки могут сместиться и травмировать окружающие ткани.
В описанных выше случаях МРТ не проводится в принципе, так как эта процедура очень опасна для пациента.
Что касается протезов суставов — важно знать, из каких металлов и сплавов они изготовлены. Каждый протез имеет свое название и паспорт, если там не указано, можно ли проходить МРТ, есть отличная онлайн-база данных, где можно посмотреть. Этим сайтом пользуемся и мы, профессионалы.
Если не знаете, как называется протез, — уточняйте в том месте, где его устанавливали, и берите соответствующую выписку. Ее могут попросить в кабинете МРТ.
Все современные стенты (металлические сетки, устанавливаемые в просвет сосудов для их расширения) сделаны из немагнитных металлов. Обычно это сплав никеля и титана, и они не являются противопоказанием для МРТ.
Можно ли делать МРТ при клаустрофобии?
— Если у человека действительно клаустрофобия, он просто не сможет выдержать исследование внутри аппарата 10−30 минут. Он нажмет грушу в первую минуту и попросит его извлечь из аппарата.
В таком случае стоит либо обратиться к другим методам (УЗИ, рентгенография, КТ) или пройти МРТ на низкопольном аппарате. Там магнит будет сверху и снизу, а по бокам — открытое пространство. Но эти аппараты намного менее мощные по сравнению с 1,5 Тл, и исследование будет значительно менее информативным.
Можно ли делать МРТ беременным?
— Ранее МРТ на всякий случай не выполняли пациенткам на первом триместре беременности. Просто потому что тератогенное воздействие на плод не было доказано. Но в 2016 году вышла большая научная работа канадских исследователей, которые отследили более 15 тысяч беременных и не нашли никаких признаков вредного воздействия МРТ ни на беременных, ни на родившихся впоследствии детей.
Вообще, существует не так уж и много ситуаций, когда МРТ беременным действительно необходимо. Речь здесь об очень серьезных заболеваниях, таких как инсульт, аномалии развития плода (но большинство этих вопросов решаются УЗИ), ишемии мозга плода (тут МРТ безальтернативна) и опухоли у самих беременных.
Как подготовиться к МРТ?
— Во-первых, нужно убедиться, что у вас нет противопоказаний.
Во-вторых, если назначили МРТ органов брюшной полости, малого таза или всего тела, начинать готовиться нужно за сутки. Нужно исключить из рациона газообразующую пищу, по возможности прийти на исследование натощак. Если исследование во второй половине дня — не есть за шесть-восемь часов. За 30−40 минут до исследования взрослому нужно выпить спазмолитики, если человек их нормально переносит. Дозировку и какой именно препарат принять, лучше всего уточнить при записи на исследование. Непосредственно перед МРТ нужно зайти в туалет и опорожнить прямую кишку. Газ в прямой кишке создает артефакты и делает исследование простаты, матки или таза малоинформативным.
При исследовании головного мозга, позвоночника, мягких тканей шеи и суставов специальная подготовка не нужна.
При выборе места проведения исследования ориентируйтесь на профиль учреждения: с травмой плеча лучше обращаться в клиники с травматологическим уклоном, при подозрении на опухоль — в онкологические центры. Частные центры обычно имеют специалистов разного профиля, но, если вы сомневаетесь, уточните эти моменты при записи. Самым важным показателем исследования считается именно квалификация и опыт врача.
Второй важный момент — выбор аппарата. Если у вас просто болит спина, и врач не нашел признаков серьезного заболевания, а желание посмотреть, в чем же причина, есть, то можно выбрать любой аппарат. Если задача серьезная — я бы рекомендовал только 1,5- и 3-Тесловые машины. Да, диагностика на 3-Тл стоит дороже, но при исследовании нервной и костно-мышечной систем, небольших опухолей, малых регионов (гипофиз, орбиты, простата) информативность исследования возрастает. Можете провести параллель с диагональю экрана — кино можно смотреть и на телефоне, но детально рассмотреть модель часов главного героя не получится.
Среди 1,5-Тл машин есть аппараты начального, среднего и экспертного уровня. Об этом тоже можно уточнить при записи на исследование.
На МРТ лучше всего прийти с результатами лабораторных анализов, заключениями узких специалистов и данными предыдущих исследований на дисках. В международной практике МРТ — метод экспертной диагностики. Это исследование назначают, чтобы получить ответ на конкретный вопрос, например исключить грыжу диска, подтвердить инсульт или оценить эффект химиотерапии метастазов в печени. Специфика такова, что врач МРТ практически не общается с пациентами и должен иметь всю необходимую информацию вместе со снимками. Тогда его работа будет эффективной. Если этого не происходит, врач не получит ответ на свой вопрос.
Пирсинг полости рта является нарастающей тенденцией среди подростков и молодых людей. В полости рта наиболее распространен пирсинг языка, губ и щек. По данным литературы, пирсинг полости рта оказывает множество неблагоприятных эффектов. К ним относятся местные проявления: рецессии, травматические дефекты эмали, перелом зуба, образование келоидных рубцов, гиперсаливация, нарушение речи; системные осложнения: эндокардит, невралгия тройничного нерва, аллергические реакции, острые воспалительные процессы (ангина Людвига, абсцесс мозга). Врачу-стоматологу необходимо предупредить пациента о возможных осложнениях, ассоциированных с пирсингом полости рта.
Актуальность
Первые медицинские публикации о пирсинге полости рта начали появляться с 1990 года [2—11]. В полости рта наиболее распроcтранен пирсинг языка, 81 %, губы, 8,1 % [1]. За последние 20 лет пирсинг стал нормальным социальным явлением среди людей молодого возраста. Как правило, он распространен среди группы населения до 29 лет [41]. Mayers и соавт. установили, что среди 446 абитуриентов 10,5 % имеют пирсинг полости рта [12].

Рис. 1. Пирсинг верхней и нижней губы.
По данным Venta, среди абитуриентов Медицинского института Хельсинки (Финляндия) 3,4 % имеют пирсинг полости рта и 25 % из них имеют местные осложнения виде мукогингивальных дефектов [13]. Считается, что пирсинг как социальное явление имеет следующие причины: самовыражение индивидуума, эстетика, стремление выделиться из группы или, наоборот, вступить в определенный круг общения [16—18].
Введение
Зубочелюстной аппарат человека является сбалансированной системой речеобразования, окклюзии, пищеварения и метаболизма. Высокая функциональная нагрузка требует равновесия действующих компонентов в этой системе. Любое инородное тело полости рта (зубные протезы, имплантаты, пирсинг) нарушает это равновесие и способствует интенсивной перестройке жевательного органа. Исходом данной реакции может быть как компенсация, так и декомпенсация, приводящая к нарушению функции зубочелюстного аппарата.
Пирсинг, будучи инородным телом полости рта, является агрессивным травмирующем агентом, приводящим к различным осложнениям — местным и системным. Документированы следующие осложнения.
Общие осложнения
Ряд авторов наблюдал развитие септического эндокардита после пирсинга языка, возбудителями которого были бактерии рода Neisseria [36], Haemophilus [27]. Chen и соавт. описывали нейрогенные расстройства, такие как тетанус, у пациента после пирсинга языка [2]. Описывается случай тригеминальной невралгии после проведения пирсинга языка [30]. Martinello совместно с коллегами описали случай абсцесса мозга, ассоциированного с пирсингом языка [29]. Другие авторы также описали случай разлитого гнойно-воспалительного процесса (ангина Людвига) вследствие несоблюдения правил асептики при проведении пирсинга языка [42].
Учитывая многообразие материалов для изготовления пирсинга (золото, титан, сплавы ниобия, серебро) [31], высок риск развития аллергических реакций на компоненты сплава пирсинга [37—40].
Ввиду того что в большинстве пирсинг-салонов, как правило, не соблюдаются базовые принципы асептики, их клиенты находятся в группе риска заражения гемоконтактными инфекциями (ВИЧ, гепатит В, С) [44, 31].
Местные осложнения
Наиболее распространенное местное осложнение пирсинга полости рта — мукогингивальные дефекты маргинального пародонта [7, 10, 11, 14, 15, 19, 20, 21].
Вторым по частоте осложнением следует считать возникновение дефектов твердых тканей зубов [1, 14, 26, 32]. Среди 63 обследованных с пирсингом полости рта в Калифорнии 25 % имеют повреждения зубов [1]. Botchway и соавт. наблюдали множественные дефекты эмали по типу эрозий на язычной поверхности зубов 12, 22, 36, 46 у пациента с гантелеобразным пирсингом языка длиной более 1,5 см [32]. Документированы случаи перелома зубов при наличии пирсинга языка [4, 32].
Shinohara и соавт. описали клинический случай пенетрации замка «серьги-гантели» в тело языка, после чего потребовалось хирургическое ее извлечение [15]. Описаны местные осложнения воспалительного характера, такие как абсцесс языка [2, 3].
Armstrong и соавт. отмечали нарушение дикции у группы исследования с пирсингом полости рта [44]. Рядом авторов отмечена гиперсаливация при пирсинге языка [4, 8, 14]. Среди обследованных абитуриентов (n = 234) 63 % имели гиперсаливацию по сравнению с группой контроля — 26 % [13]. Как правило, имеются местные кожные проявления на месте прокола в виде лоснящейся, умеренно гиперемированной кожи, что обусловлено подтеканием ротовой жидкости [13].
Патогенное действие пирсинга полости рта
Как уже указывалось выше, пирсинг — это инородное тело полости рта. Любая мышечная сократительная активность передается через тело пирсинга к маргинальным тканям пародонта и твердым тканям зуба, что приводит к их постоянной травме.
Длительность воздействия травмирующего агента также влияет на степень выраженности клинических проявлений. Средний срок развития рецессий под воздействием пирсинга языка — два года
Campbell считает, что значительную роль в усилении травмирующего агента пирсинга языка играет параметр длины серьги. В случае если серьга имеет размер более 1,6 мм, фиксирующие ее элементы непременно контактируют с маргинальным пародонтом центральных резцов нижней челюсти и передают значительно большее давление мышечной силы языка [19]. Zadik и Sandler опубликовали клинический случай: пациент 4,5 года носил пирсинг языка длиной 3,5 см, в результате потеря клинического прикрепления (CAL) в области зубов 31, 41 составила 6—7 мм с пародонтальными карманами 4 мм и подвижностью 2-го класса по Миллеру & Флезару [24].
Дополнительным травмирующим фактором служит рельеф фиксирующих элементов пирсинга [19]. Наибольшей травмирующей силой обладает замок пирсинга нижней губы, в подтверждение этого некоторые авторы отмечают быстроту возникновения рецессий десны 1—2-го класса по Миллеру на вестибулярной поверхности нижних резцов (самое раннее — в течение 2 мес.) [20—23, 33].

Рис. 2. Локальные рецессии десны (второго класса по Миллеру) зубов 31, 41, ассоциированные с длительным ношением пирсинга нижней губы.
Длительность воздействия травмирующего агента также влияет на степень выраженности клинических проявлений. Средний срок развития рецессий под воздействием пирсинга языка — 2 года [19].
Помимо прямого травмирующего воздействия пирсинг полости рта ввиду своей микрошероховатости служит ретенционным фактором для бактерий полости рта. Рядом авторов на поверхности элементов пирсинга диагностировались зубные отложения различной степени зрелости [24]. К тому же у пациентов с пирсингом полости рта затруднено проведение индивидуальной гигиены полости рта [33].
К сопутствующим факторам, способствующим развитию рецессий, можно отнести курение. Так, Venta и Soleau. наблюдали, что пациенты, носящие пирсинг, курят больше, чем группа контроля (75 % против 21 % соотв.) [13, 34].
Иногда металлические компоненты пирсинга могут приводить к явлению гальванизма полости рта. Так, Gazzeri и соавт. опубликовали клинический случай тригеминальной невралгии на фоне пирсинга языка. Авторы считают, что первичная генерация электрического импульса возникала вследствие электронных потенциалов ортопедических конструкций полости рта с материалом серьги, проведению импульса способствовала близость положения пирсинга к язычному нерву, по которому шла иррадиация по ветвям тройничного нерва. После удаления пирсинга симптомы невралгии нивелировались [30].
Тактика врача-стоматолога при лечении пациентов с пирсингом полости рта
Безусловно, большинство авторов считает, что пирсинг является неблагоприятным фактором для здоровья полости рта, поэтому рекомендует в качестве этиотропной терапии устранение этой вредной привычки.
Petricolas и соавт. считают целесообразным убирать пирсинг полости рта во время лечения для профилактики аспирации. Также после проведения мандибулярной анестезии ввиду потери чувствительности половины языка может возникнуть серьезная травма твердых тканей зубов, слизистой полости рта, поэтому рекомендуется не устанавливать пирсинг до полного окончания фармакологического действия местного анестетика [45].
Одним из методов патогенетического лечения является замена рельефных металлических замковых креплений пирсинга на мягкие силиконовые. Данный метод действительно снижает травматическое воздействие на ткани пародонта, однако не устраняет его полностью [25, 26].
В комплексном лечении рецессий после устранения травмирующего фактора и нормализации индивидуальной гигиены полости рта большинство авторов применяли стандартные микрохирургические методики (конвертные, Langer & Langer) с использованием субэпителиальных трансплантатов с неба [7, 10, 14, 15, 19—21, 23, 34].
Лечение дефектов твердых тканей зубов, ассоциированных с пирсингом полости рта, заключается в устранении травмирующего агента и пломбировании дефектов эмали при значительном их размере.
Заключение
Актуальность данной темы подтверждается относительной новизной проблемы (с 1990 года), ростом распространенности пирсинга полости рта среди населения, многообразием клинических проявлений поражений местного и системного характера.
В настоящее время, по данным литературы, отсутствуют экспериментальные исследования о влиянии пирсинга на здоровье полости рта. Неоднозначен вопрос реакции тканей полости рта на введение металлического материала пирсинга. Не исследована реакция мягких тканей пародонта на травму элементами пирсинга. Открытым остается вопрос о возможной малигнизации области, постоянно подверженной травме и воздействию инфекционного агента полости рта.
ЛИТЕРАТУРА
- Boardman R., Smith R. A. Dental implications of oral piercing. J Cal Dent Ass 1997; 25 (3): 61—72.
- Chen M., Scully C. Tongue piercing: a new fad in body art. Br Dent J 1992; 172: 87—91.
- Scully C., Chen M. Tongue piercing (oral body art). Br J Oral Maxillofac Surg 1994; 32: 37—38.
- Maibaum W., Margherita V. Tongue piercing: a concern for the dentist. Gen Dent 1997; 45: 495—497.
- Price S., Lewis M. Body piercing involving oral sites. JADA 1997; 128: 1017—20.
- Botha P. J. Lingual piercing. South African Dent J 1998; 53: 453—454.
- Ozkavaf A., Berberoglu A., Yamalik N. An unusual cause of gingival recession: oral piercing. J Periodontol 2000; 71: 67— 75.
- Hardee P., Mallya L., Hutchison I. Tongue piercing resulting in hypotensive collapse. Br Dent J 2000; 188: 657—658.
- Ram D., Peretz B. Tongue piercing and insertion of metal studs: three cases of dental and oral consequences. J Dent Child 2000; 67: 326—329.
- Kretchmer M., Moriarty J. Metal piercing through the tongue and localized loss of attachment: a case report. J Periodontol 2001; 72: 831—833.
- Dibart S., De Feo P., Surabian G., Hart A., Capri D., Su M — F. Oral piercing and gingival recession: review of the literature and a case report. Quintessence Int 2002; 33: 110—112.
Полный список литературы находится в редакции.
Опрос и осмотр пациента дает врачу лишь часть информации о реальном состоянии зубочелюстной системы. Для уточнения предполагаемого диагноза во многих случаях требуется пройти рентгенологическое исследование. Но уже само упоминание о нем напрягает некоторых людей. Действительно ли эта процедура опасна для здоровья и что дают ее результаты врачу? Ниже приводятся ответы специалистов на подобные вопросы.
Зачем стоматолог направляет пациента на рентген зубов?
Рентгеновский снимок дает врачу возможность максимально точно оценить состояние проблемной единицы или всех органов полости рта. А также детально изучить клиническую картину. В частности:
- обнаружить очаги воспалений, которые пока себя не проявляют;
- выявить новообразования в костных и мягких тканях зубочелюстной системы;
- установить признаки и стадию развития пародонтита или пародонтоза;
- установить линейные размеры, объем, структуру костной ткани перед имплантацией;
- более точно оценить правильность окклюзии (плотного смыкания зубных рядов);
- обнаружить аномалии органов зубочелюстной системы;
- установить положение прорезывающихся зубов мудрости.
Как правило, рентгенографию назначают перед началом ортодонтического лечения, при планировании имплантации и протезирования, до и после пломбирования каналов зуба. Также это исследование применяют для оценки результатов консервативного и хирургического лечения.
Какие виды рентгенодиагностики применяются в стоматологии?
Основные виды снимков, которые получают при рентгеновской съемке зубочелюстной системы:
- Прицельный. Дает информацию о состоянии одного или нескольких зубов, прилегающих к ним тканей. Это помогает специалисту оценить состояние дентина, корневых каналов, периодонта, сосудов.
- Панорамный (ОПТГ, ортопантомограмма). Представляет собой развернутое плоское изображение челюстей, зубов, суставов, носовых пазух. Такой снимок помогает обнаружить кариозные области, дефекты пломб, ретинированные зубы, кисты. А также составить корректный план имплантации, протезирования, лечения.
- Окклюзионный. Это так называемая рентгенография вприкус, которая часто применяется при обследовании детей, а также при невозможности получить четкие результаты с помощью прицельной рентгенографии.
Кроме того, снимки могут быть пленочными и цифровыми, когда полученное изображение передается с помощью специального датчика на монитор компьютера. Во втором случае исследование называется радиовизиографией.
Как проводится рентгенологическое исследование зубов?
Снимок делают в специальном кабинете со свинцовой защитой стен и пола. Врач просит пациента снять металлические украшения, аксессуары, так как они могут исказить результаты исследования. Жизненно важные органы тела защищает фартук со вставками из свинца. Особенности проведения исследования зависят от применяемого метода.
При получении прицельного снимка врач направляет рентгеновский луч на исследуемую область челюсти со стороны лица или на участок полости рта. Ортопантомограмму получают иным путем. Пациент фиксирует голову в специальном приспособлении, захватывает зубами пластину в одноразовом чехле и остается в неподвижном состоянии, пока мобильная часть аппарата совершает полный оборот вокруг головы.
Безопасен ли рентген зубов для здоровья человека?
В соответствии с СанПиН 2.6.1.1192-03, максимально допустимая годовая доза облучения при проведении диагностических рентгенологических процедур составляет 1000 мкЗв (микрозиверт) для взрослого и 300-400 мкЗв для ребенка.
Для ее получения в течение года надо пройти:
- 500 прицельных исследований зубов с использованием радиовизиографа;
- 100 процедур обычного рентгена с выводом изображения на пленку;
- 80 цифровых или 40 пленочных ортопантомографий (получение панорамного снимка).
Таким образом, стоматологический рентген практически при любых назначениях не выходит за рамки допустимых доз. Потому не оказывает отрицательного влияния на здоровье. Даже при получении пленочной ОПТГ доза облучения составляет максимум 30 мкЗв. При необходимости же сделать прицельный рентген зубов и применении радиовизиографии можно получить даже несколько снимков в течение одного приема. Без всякого риска для здоровья, так как разовая доза в этом случае составляет всего 2-3 мкЗв.
Существуют ли противопоказания к проведению рентген-исследования?
Рентген зубов не проводят пациентам с интенсивным кровотечением в полости рта, а также тем, кто находится без сознания или в критическом состоянии.
Относительным противопоказанием считается беременность. В этом состоянии женщинам нельзя проводить стоматологические процедуры, связанные с облучением, до 4-5 месяца. Но в каждом отдельном случае будущей маме необходимо лично консультироваться с врачом, так как ситуации бывают разные.
Кормящей женщине проводить рентгенологическое исследование можно. Но желательно прибегать к цифровым методам и после сеанса пропустить одно-два кормления.
Читайте также:

