Некроз пульпы что это
Опубликовано: 26.04.2024
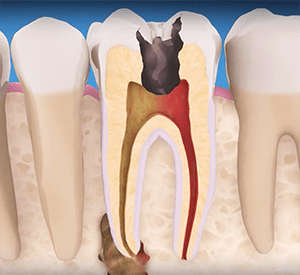
Гангренозный пульпит — гнилостное воспаление пульпы в коронковой и корневой частях зуба, которая сопровождается отмиранием её тканей. Эта форма считается одной из самых опасных и запущенных, а характерная особенность её заключается в разрушении пульпы.
Гангренозный пульпит зуба является поздней стадией хронического пульпита, возникающей вследствие отсутствия лечения такого заболевания, как кариес. Она характеризуется такими неприятными проявлениями, как потемнение зуба, развитие галитоза (неприятного запаха из рта), болевой симптоматикой ноющего характера. Чаще всего данная форма пульпита поражает жевательные зубы нижней челюсти.
- Стоимость консультации стоматолога - 700
- Стоимость консультации ортодонта - 2 000
Гангренозный пульпит: этиология
Гангренозный пульпит возникает по причине проникновения в пульпу гнилостных анаэробных бактерий. При этом, пути проникновения могут быть разными:
- Кариозная полость, которая требует лечения;
- Неправильно проведённое лечение, при котором поражённые ткани достигли нерва зуба (пульпит развивается под пломбой);
- Нарушения техники препарирования зуба под коронку;
- Глубокие пародонтальные карманы;
- Разрушение зуба до мягких тканей при сильной истираемости;
- Периодонтит соседнего зуба;
- Различные травмы зуба;
- Заболевания инфекционной природы, при которых микроорганизмы переносятся к тканям зуба через кровь и лимфу.
Ещё одна причина развития — обострение гангренозного пульпита, которое не было вылечено и со временем переросло в хроническую форму.
Симптомы
Симптомы гангренозного пульпита зависят от того, в какой форме он протекает:
- Острый гангренозный пульпит характеризуется наличием глубоких язв, которые покрывают всю пульпу. Вследствие деструкции перегородки между кариозной полостью и пульпой инфекция проникает внутрь. Для острой формы характерны сильные боли, которые возникают без причин или вследствие реакции на раздражители в виде горячей или холодной пищи;
- Хронический гангренозный пульпит характеризуется грязновато-серым оттенком верхних слоёв пульпы и самого зуба, наличием большой кариозной полости. Кровоточивость отсутствует. Болевые симптомы практически отсутствуют, но иногда могут возникать боли ноющего характера, особенно при воздействии раздражителей. Возникает гнилостный запах изо рта.
Протекание заболевания зависит от следующих факторов:
- патогенность микроорганизмов;
- сопротивляемость пульпы;
- состояние здоровья пациента в целом;
- состояние пародонта;
- сопротивляемость организма;
- наличие сопутствующих патологий.
Это значит, что процесс развития заболевания напрямую зависит от того, насколько здоров организм пациента: чем он крепче, тем больше времени необходимо бактериям, чтобы оказать негативное воздействие. Принимая во внимание вышесказанное, можно сделать вывод о том, что особенно тяжело заболевание протекает у детей, поскольку сопротивляемость детского организма куда ниже, чем взрослого. Клиника гангренозного пульпита может разниться в зависимости от того, открыта или закрыта полость зуба. Так, при открытой полости наблюдаются следующие симптомы:
Гангренозный пульпит у детей
Дети намного реже подвержены этому заболеванию… Однако, если оно возникает, то лечение его требует приложения немалых усилий. Чаще всего маленькие пациенты страдают от хронического пульпита из-за того, что не могут правильно пояснить суть проблемы и характер болевых ощущений. Это приводит к тому, что заболевание переходит во хроническую форму. По мнению стоматологов, гангренозный пульпит в детском возрасте развивается вследствие фиброзной и гнойной форм пульпита, протекающих в хронический или острой форме соответственно. Некроз нерва зуба начинается вследствие проникновения в неё анаэробной микрофлоры, при этом болевая симптоматика определяется особенностью нервной системы малыша. Во время проведения осмотра стоматолог выявляет крупные кариозные полости и отмершую пульповую ткань. Болевая симптоматика возникает при зондировании отверстий канала. Для лечения чаще всего приходится применять девитальный способ удаления нерва зуба.
Диагностика заболевания
Лечение гангренозного пульпита назначают только после того, как стоматолог поставит правильный диагноз. Очень важно суметь отличить это заболевание от:
- глубокого кариеса;
- хронического фиброзного пульпита;
- верхушечного периодонтита.
Визуальный осмотр ротовой полости стоматологом позволяет выявить следующее:
- глубокую кариозную полость с размягчённым дентином;
- вскрытую зубную полость;
- сероватый налёт на верхних слоях пульпы;
- изменение цвета коронки зуба.
Зондирование пульпы может быть болезненным, в отличие от перкуссии, при которой болевых симптомов практически не наблюдается.
Помимо визуального осмотра, врачом назначается:
- рентгенодиагностика;
- электроодонтодиагностика.
Некроз пульпы - это гибель клеток сосудисто-нервного пучка в коронковой или корневой части зуба, возникающая как следствие осложненного кариеса или травматического повреждения зуба. Заболевание может протекать бессимптомно, но чаще основным проявлением некроза пульпы является продолжительная ноющая боль в зубе от горячей пищи. Диагностику данной стоматологической патологии проводят на основании жалоб пациента, прицельной дентальной рентгенографии, температурных проб и электроодонтометрии. Для лечения некроза пульпы проводят эндодонтическую обработку корневых каналов с их дальнейшей пломбировкой.
- Причины некроза пульпы
- Классификация некроза пульпы
- Симптомы некроза пульпы
- Диагностика некроза пульпы
- Лечение некроза пульпы
- Цены на лечение
Общие сведения
Некроз пульпы - это необратимая форма пульпита. Некоторые авторы относят некроз пульпы к хроническому гангренозному пульпиту, другие выделяют в отдельную патологию. При некрозе пульпы происходит отмирание части сосудисто-нервного пучка в коронковой или в корневой пульпе зуба. За счет образования некротизированных участков нерва и нарушения кровоснабжения угнетаются иммунные факторы зуба, возникают условия для размножения бактерий. Некроз пульпы может развиваться как в молочных, так и в постоянных зубах. Этой патологии подвержены мужчины и женщины любых возрастов. Очень важно диагностировать некроз пульпы вовремя, потому что часто воспалительные явления переходят на периодонтальную связку и приводят к повреждению тканей периодонта.

Причины некроза пульпы
Выделяют несколько групп факторов, приводящих к возникновению некроза пульпы: химические, бактериальные, термические и механические. Химический некроз пульпы чаще всего возникает в результате применения агрессивных веществ на этапе лечения кариеса, например, спирта или фенола и др. Вещество проникает в пульпу зуба через дентинные канальцы, в результате чего происходит химический ожог тканей сосудисто-нервного пучка зуба, который заканчивается его некрозом. Химический некроз пульпы приводит к развитию воспалительных явлений в периодонтальной связке, окружающей зуб. Выявляется такой вид некроза случайно, при обнаружении на рентгенограмме изменений в периапикальных тканях зуба. Также внимание врача привлекает серый цвет твёрдых тканей. Такой зуб чаще всего ранее лечен по поводу среднего или глубокого кариеса.
При бактериальном поражении пульпы зуба в тканях сосудисто-нервного пучка обнаруживают смешанную микрофлору, в то время как здоровая пульпа зуба - стерильна. Основное значение отводят стрептококку и стафилококку. Также при микробиологическом исследовании обнаруживают аэробных микроорганизмов - клостридии перфрингенс, фузобактерии. Термический некроз пульпы развивается вследствие ее ожога при обработке зуба, часто во время подготовки к протезированию. Это возникает, если используются наконечники без водяного охлаждения, отчего происходит перегрев тканей.
Травматический некроз пульпы может быть результатом острой или хронической травмы. Острая травма зуба возникает при однократном приложении силы, например, в результате удара, падения. Происходит разрыв периапикальных тканей, нарушается кровоснабжение тканей пульпарной камеры, возникает их некроз. Хроническая травма появляется вследствие длительного регулярного воздействия на периодонт. Сначала этот процесс компенсирован, но в дальнейшем из-за нарушения кровоснабжения происходит некроз пульпы. Это явление может встречаться при патологической стираемости зубов, профессиональных вредных привычках (например, у швей - перекусывание зубами нитки, у рыболовов - лески).
Классификация некроза пульпы
В стоматологии выделяют колликвационный и коагуляционный некроз пульпы. При колликвационном некрозе пораженная ткань имеет дряблую консистенцию, может содержать большое количество жидкости. Этот вид некроза встречается при поражении зуба микроорганизмами и продуктами их жизнедеятельности. Также развитие колликвационного некроза возможно при лечении пульпита биологическим методом, а именно – при прямом покрытии пульпы зуба гидроокисью кальция.
Коагуляционный некроз обычно не связан с хроническим инфекционным воздействием. При таком виде некроза происходит гипоксия и вследствие этого - некротизация участка пульпы зуба. Коагуляционный некроз пульпы встречается при острой травме периодонта, когда нарушается питание сосудисто-нервного пучка зуба. Чаще всего оба вида некроза безболезненны, боль возникает в том случае, если присоединяется такой вид бактерий, как бактероиды. Данная классификация важна при изучении патофизиологии процесса. В клинической практике основное значение уделяют анамнезу заболевания, симптомам и данным дополнительных методов исследования.
Симптомы некроза пульпы
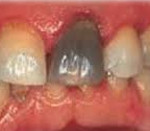
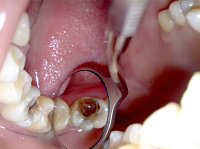
Часто некроз пульпы развивается бессимптомно. Может обнаруживаться случайно при проведении рентгенологического исследования (ортопантомограммы, компьютерной томографии). В таком случае некроз часто сочетается с изменениями в периапикальных тканях зуба. В некоторых случаях пациент обращается к стоматологу с жалобами на изменение цвета зуба. При осмотре полости рта стоматолог обнаруживает зуб серого цвета. При вскрытии пульпарной камеры определяется гнилостный запах. Перкуссия таких зубов бывает положительной. Поверхностные слои пульпы грязно-серого цвета, не кровоточат. Зондирование корневой пульпы также может быть положительно.
Некоторые пациенты предъявляют жалобы на боль от горячей пищи. Это связано с жизнедеятельностью особых бактерий, чаще всего бактероидов. Воздействие горячей температуры приводит к образованию газов в полости зуба. При этом характерно медленное нарастание боли при нагреве зуба и постепенное угасание при устранении раздражителя. Пациенты с некрозом пульпы практически всегда отмечают, что зуб болел ранее.
Диагностика некроза пульпы
Диагностика некроза пульпы проводится на основании жалоб больного, анамнеза заболевания, клинической картины. В качестве дополнительных методов исследования применяют термопробы. Так, зуб с некрозом пульпы либо не будет реагировать на термические раздражители, либо будет давать положительную реакцию на горячее.
На рентгенограмме (ортопантомограмма, прицельные снимки, компьютерная томография) выявляют изменения в тканях периодонта. Отмечается расширение периодонтальной щели, может быть резорбция костной ткани в области верхушки зуба. При электроодонтометрии могут быть получены результаты от 60 до 100 мкА, они связаны с электропроводимостью пульпы: чем больше тканей нерва некротизировано, тем выше будет проводимость электрического тока.
Дифференциальную диагностику некроза пульпы следует проводить с необратимым пульпитом и хроническим верхушечным периодонтитом. При хроническом апикальном периодонтите будет наблюдаться безболезненное зондирование на всем протяжении корневого канала, может быть свищевой ход или рубец от свища, гиперемия переходной складки, такой зуб никогда не реагирует на температурные раздражители, показания ЭОД более 100мкА. При необратимом пульпите сохраняется реакция на температурные раздражители, зондирование болезненно, характерны ночные боли с иррадиацией в прилегающую область.
Лечение некроза пульпы
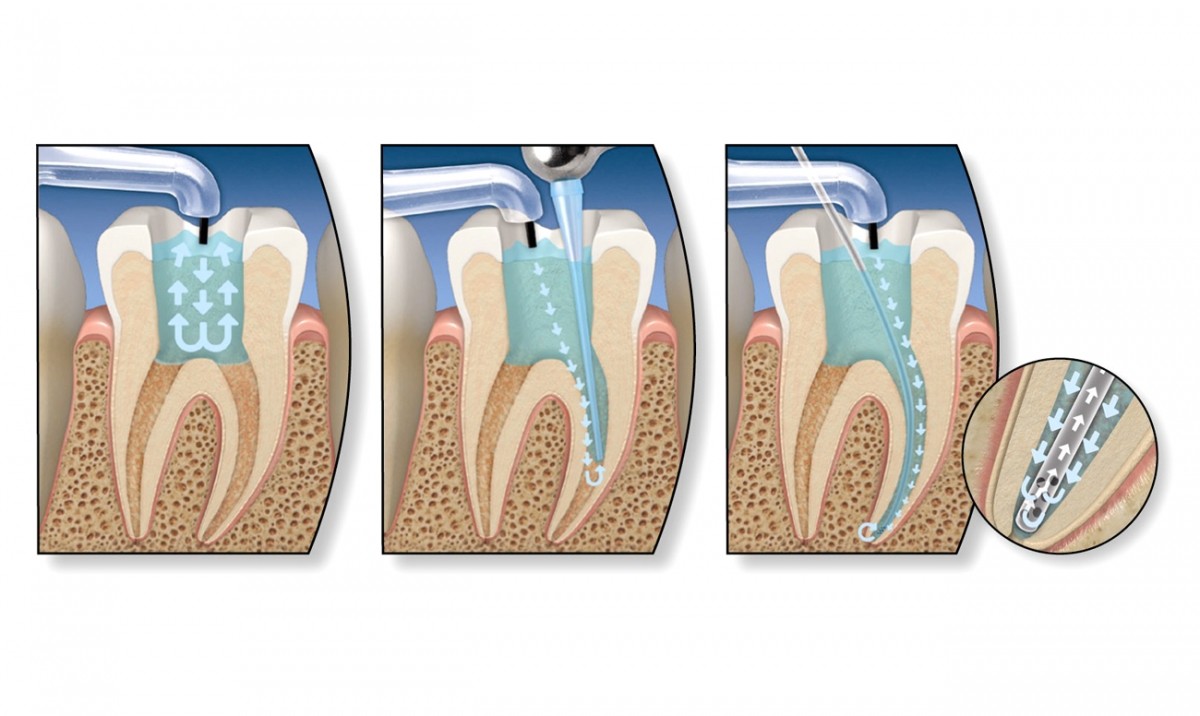
При некрозе пульпы проводится эндодонтическое лечение. Оно подразумевает тщательную обработку корневых каналов. Лечение каналов проводят в несколько этапов. При первом посещении механически очищают стенки корневых каналов ручными или машинными инструментами, промывают антисептическими растворами на основе гипохлорита натрия для удаления некротизированных органических остатков пульпы. Для уничтожения микроорганизмов на две недели в канале оставляют гидроокись кальция, которая создает высокощелочную среду, губительную для бактерий. При втором посещении повторно промывают каналы антисептиками (чаще всего раствором хлоргексидина) и проводят пломбировку корневых каналов.
Для профилактики некроза пульпы необходимо проходить регулярные осмотры у врача-стоматолога, санировать очаги хронической инфекции в полости рта, проводить замену пломб с нарушением краевого прилегания.
Некроз пульпы относится к категории тяжелых патологий, и характеризуется необратимостью последствий развития, в ходе которого погибают нервные окончания и кровеносные сосуды. Заболевание представляет собой конечную стадию воспаления, возникающего вследствие получения механической травмы или осложнения кариеса.
Появление некротических участков влечет за собой ряд негативных изменений состояния организма. Отмершие ткани являются участками массового скопления и размножения патогенных бактерий, понижающих иммунитет. При этом болезнь способна длительный период времени протекать без явных симптомов, либо ограничиваться болезненными ощущениями, принимаемыми пациентом за воспаление нерва.
Ключевым фактором противодействия патологии является своевременное обращение к врачу, позволяющее предотвратить распространение воспалительного процесса на периодонтальные связки. В противном случае возможно поражение тканей, характеризующееся скоплением в локальных участках гнойного экссудата.
Причины возникновения
Некроз возникает в результате значительных изменений, которым подверглась пульпа. Стоматологи выделяют несколько групп, позволяющих дифференцировать патогенные факторы по происхождению:
- Химические – развитие заболевания обуславливается использованием агрессивных медикаментозных препаратов, имеющих спиртовую основу. Проникновение компонентов фенола в пульпарную камеру провоцирует ожоговое поражение нервов и сосудов;
- Термические – ткань получает ожог в процессе подготовки к протезированию, когда наконечник аппарата, используемого для установки ортопедической конструкции, не был охлажден должным образом;
- Бактериальные – проникновение в пульпу патогенных микробов возможно в результате перфорации либо образования трещин коронки;
- Травматические – полученные механические повреждения, затрагивающие ткани периодонта, ведут к прекращению кровообращения и гибели пульпы.
Также некроз тканей образуется в результате прямых направленных травм, возникающих под действием значительной силы, разрывающей ткани.
Разновидности и симптомы патологии
Действующая классификация предусматривает два типа некрозов:
- Колликвационный – характеризуется избыточным содержанием в тканях жидкости, возникающей в результате проникновения в полость патогенов;
- Коагуляционный – развивается под действием инфекционного заболевания, ведущего к гипоксии тканей пульпы.
Одним из характерных симптомов некротического поражения является изменение натурального цвета эмали с белого на серый. Выявление подобной реакции требует немедленного обращения к врачу, который проведет операцию по вскрытию пульпы. При этом в ходе манипуляции становится ощутимым запах гниения тканей, накопившийся в пораженной области.
Также к числу симптомов относится длительная ноющая боль, возникающая в результате термического воздействия и угасающая по мере охлаждения тканей.
Диагностика и лечение
Выявление патологии требует проведения комплексного обследования, включающего рентгенографию и электроодонтометрию. Важно дифференцировать некроз и хронический периодонтит или пульпит. Выявление отмерших тканей требует эндоскопического лечения, в ходе которого осуществляется:
- Очистка пораженной полости и удаление отмерших участков;
- Санитарная обработка корневых каналов;
- Закрытие полости постоянной пломбой.
Как правило, после эндоскопического лечения, стоматологом назначаются анальгетики и ряд препаратов, снижающие вероятность развития осложнений. Все медикаменты подбираются для пациента индивидуально, исходя из его возраста и степени распространения некротических изменений. Также проводится разъяснительная беседа, в которой до пациента доводится перечень рекомендаций, направленных на купирование негативных последствий и осложнений.
Чтобы предупредить пульпарный некроз, рекомендуется регулярно посещать профилактические осмотры. Это поможет обнаружить воспаление на начальной стадии развития и своевременно устранить патологию, не доводя ситуацию до отмирания тканей. Если во рту присутствуют хронические инфекции, обязательно следует санировать ее очаги, поскольку именно бактерии являются основной причиной некроза.
Некроз зубной пульпы – сложная необратимая патология, при которой имеет место гибель нервов и кровеносных сосудов.
Заболевание является завершающим этапом воспалительного процесса, развившегося в пульпе вследствие травмирования единицы или осложненного обширного кариеса.
Содержание статьи:
Общая информация
Некоторые специалисты относят патологию к хронической форме гангренозного пульпита, а другие отделяют данное явление в самостоятельную болезнь.
В любом случае, образование некротических участков и нарушение поступления крови угнетают местный иммунитет, создают благоприятные условия для появления и стремительного размножения гнилостных бактерий.
Поражение может продолжительное время протекать бессимптомно или проявлять себя длительной ноющей болью, которая становится причиной обращения за медицинской помощью. Недуг с одинаковой частотой возникает у представителей обоих полов в любом возрасте. Может развиться на любом элементе челюстной дуги.
Некроз важно выявлять на ранней стадии, пока воспалительный процесс не перешел на периодонтальные связки, и не привел к поражению тканей периодонта с локальным скоплением гнойного экссудата.

Причины появления
Некрозу предшествует ряд серьезных изменений в пульпе. Причины, вызвавшие их, выделены в следующие группы:
-
Химические. Заболевание развивается вследствие использования, при лечении тяжелых форм кариеса, агрессивных средств на основе спирта (фенола).
Их компоненты, проникая по дентинным каналам в пульпарную камеру, вызывают химический ожог нервов и сосудов крови.
Данный некроз выявляется на рентгенограмме по изменениям структуры периапикальных тканей. Стоматологи также обращают внимание на изменение до серого цвета твердых зубных тканей. Термические. Некроз возникает по причине термического ожога зубных тканей при подготовке к проведению протезирования.
Это бывает из-за применения наконечника без охлаждения при размещении протезной конструкции. В результате такого действия случается перегревание тканей, а после, и их отмирание. Бактериальные. В обычном состоянии пульпа стерильная, а при проникновении в нее бактерий, в тканях обнаруживается смешанная флора.
Основную ее массу составляют стафилококки, аэробные бактерии (фузобактерии и клостридии перфрингенс) и стрептококки. Травматические. Заболевание является следствием травмы (хронической, острой). В первом случае некроз проявляется по причине регулярного воздействия на ткани периодонта.
На начальном этапе этот процесс имеет компенсированный характер, а потом из-за ухудшения кровоснабжения переходит в некротическое состояние.
Данное явление диагностируется при патологической форме стирания эмали, вредных привычек: перекусывании зубами жестких предметов.
Во втором случае болезнь возникает после однократного прикладывания силы — при направленном ударе или падении. Происходит ухудшение кровоснабжения и разрыв пульпарных тканей.

Особенности эндодонтического лечения острого пульпита и его эффективность.
Заходите сюда, чтобы выяснить чем опасен гнойный пульпит.
Типы патологии
В стоматологии выделяются два типа некротического состояния:
- Колликвационный.
- Коагуляционный.
Первый тип характеризуется дряблой структурой тканей, нахождением в них большого объема жидкости. Диагностируется при проникновении в зубную полость патогенных организмов и поражении продуктами их жизнедеятельности.
Колликвационное состояние также может развиться как осложнение после терапии пульпита биологическим способом, т.е. когда пульпа покрывается гидроокисью кальция.
Развитие коагуляционного некроза происходит при наличии во рту хронической инфекции. Обычно при таком состоянии наблюдается гипоксия тканей пульпы и как следствие – их отмирание.
Данная разновидность болезни также возникает после острой травмы периодонтальных тканей, когда происходит нарушение кровообращения и питания нервно-сосудистого пучка.
Такая классификация берется стоматологами за основу при изучении хода патофизиологического процесса.
Симптоматика
Обычно некроз развивается без проявления симптоматики. Он обнаруживается абсолютно случайно во время лечения других патологий ротовой полости, выполнении компьютерной томографии, ортопантомограммы, рентгенографии или иных обследований и манипуляций.
Иногда человек приходит к стоматологу по поводу изменения оттенка эмали, когда она приобретает серый цвет. При такой перемене врач вынужден вскрыть пульпу.
Во время манипуляции отчетливо проявляется гнилостный запах, концентрируемый в воспаленной области. Перкуссия дает положительный результат, верхний пульпарный слой не кровоточит, но имеет грязно-серый оттенок.
Некоторые из пациентов жалуются на то, что после горячих блюд и напитков, у них развивается ноющая продолжительная боль. Отмечено, что интенсивность ее проявления зависит от степени нагревания тканей.
Симптом начинает угасать при устранении раздражающего фактора. Развитие боли в данном случае врачами связывается с деятельностью особой группы микроорганизмов – бактероидов. Воздействие высокой температуры способствует активному выходу газов из продуктов жизнедеятельности микроорганизмов, что усиливает давление на нервы в прилегающих здоровых тканях.
Диагностика
Заболевание диагностируется по жалобам, предъявляемым пациентом, на основании анамнеза и клинической картины состояния.
Как дополнительный метод обследования проводится термопроба, когда проверяется реакция зуба на термораздражитель. Если в пульпе происходят некротические преобразования, она будет на горячее проявлять на реакцию.
На рентгеновском снимке (ортопантомограмме, прицельном снимке и КТ) будут отчетливо видны изменения в периодонтальных тканях. Наблюдается увеличение периодонтальной щели, на участке зубной верхушки может наблюдаться резорбция.
Электроодонтометрия может показать результат 65-100 мкА. Такой высокий показатель подтверждает некроз. Известно, что чем больше пульпарных тканей погибло, тем выше электропроводимость пульпы.
При диагностике некроза, важно дифференцировать данное явление от необратимого пульпита и периодонтита в хронической форме.
При пульпите ответ на температурный раздражитель держится долгое время, зондирование проходит болезненно. Также характерна болезненность с ирригацией в прилегающий участок в ночное время.
Для верхушечного периодонтита свойственно безболезненное обследование зондом, свищевой проход или рубец от него, гиперемия. Зуб с периодонтитом не реагирует на высокую температуру, а его показатель ЭОД будет превышать 100 мкА.
Причины развития флегмоны зуба и пути устранения патологии.
В этой публикации поговорим о симптомах, указывающих на необходимость перелечивания зубов.
Здесь http://www.vash-dentist.ru/lechenie/zubyi/retraktsionnaya-nit-v-stomatologii.html вы найдете подробную информацию о назначении и видах ретракционной нити в стоматологии.
Лечение
Если диагностирован некроз, специалист выполняет эндоскопическое лечение. Данная методика подразумевает дезинфицирование и запечатывание пломбой открытых каналов корня.
Процедура выполняется в несколько этапов (т.е. за несколько посещений). На первом приеме механически очищаются стенки каналов, а сами каналы промываются антисептическим раствором.
Обычно для этого используют препараты с гипохлоритом натрия в составе, который облегчает удаление омертвевших участков пульпы.
Затем канал на две недели заполняется гидроокисью кальция, которая создает в нем высоко щелочную среду, пагубно действующую на патогенную флору.
По истечении нужного времени, пациент приходит на второй прием, во время которого стоматолог проводит повторную обработку открытых каналов антисептиком (обычно для этого используется «Хлоргексидин»). После, все каналы корня пломбируются.
В видео представлена техника чистки каналов зуба.
Рекомендации
Как правило, после эндоскопического лечения, стоматологом назначаются анальгетики и ряд препаратов, которые снижают вероятность развития осложнений.
Все медикаменты подбираются для пациента индивидуально, исходя из его возраста и степени распространения некротических изменений.
Кроме этого, даются разъяснения о правилах поведения после завершения лечения. Их соблюдение поможет быстрее и эффективнее справиться с болезнью:
-
Первые 2—3 ч. после процедуры отказаться от приема пищи. Все это время действие анестетика сохраняется, и можно случайно прикусить мягкие ткани, из-за чего образуются припухлость и гематома.
Ограничение в еде и напитках также связывается и с тем, что пломбировочному материалу необходимо хорошо затвердеть.
Также стоматологи рекомендуют выполнить контрольную рентгенографию, и зуб покрыть коронкой в ближайшее время.
Профилактика
Чтобы предупредить пульпарный некроз, надо регулярно приходить на профилактические осмотры. Это поможет обнаружить воспаление на начальной стадии его развития и его своевременно устранить, не доводя ситуацию до отмирания тканей.
Если во рту присутствуют хронические инфекции, обязательно следует санировать ее очаги, поскольку именно бактерии являются основной причиной некроза пульпарных тканей.
Должное внимание необходимо уделять давно поставленным пломбам. Нередко в них нарушается краевое прилегание, что влечет за собой попадание патогенных бактерий в коронку и корневую структуру. Их деятельность приводит к воспалению, которое впоследствии доводит до некроза.

Последствия игнорирования терапии
Гибель тканей пульпы – малоприятное состояние, которое хоть и протекает бессимптомно, но при отсутствии лечения приводит к печальным последствиям:
- Потемнение зуба, в котором происходят некротические изменения, и как следствие – ухудшение эстетических показателей.
- Деструкция (разложение) периодонтальных тканей с последующим переходом процесса на костные ткани межзубных перегородок.
- Экстракция проблемной единицы.
Только своевременно проведенные лечебные мероприятия предотвратят все перечисленные осложнения и сохранят зуб.
Стоимость
На ценообразование в клиниках оказывает влияние несколько факторов, основополагающими из которых являются: уровень медучреждения, его профессиональное оснащение, уровень квалификации специалистов, применяемая методика лечения, количество посещения и т. д. В прайс-листах всегда четко указана цена за каждую процедуру, проводимую при лечении.
Принцип образования стоимости за лечение некроза прослеживается по следующей схеме, оплата в которой проводится за следующие манипуляции:
- анестезия – от 600 р.;
- обработка (промывание) корневого канала – от 470 р. (за каждый канал);
- ортопантомограмма – около 1200 р.;
- электроодонтометрия – около 400 р.;
- пломбировка каналов – от 800 р.
В итоге, стоимость лечения однокорневой единицы начинается от 4,5 тыс. р. Эта цифра увеличится, если зуб многоканальный, и патологический процесс имеет обширную зону поражения.
Отзывы
Некроз пульпы – серьезное необратимое состояние, сдержать развитие которого только лекарственными препаратами не получится. Только своевременное посещение стоматолога поможет избежать развития тяжелых осложнений.
Если вы столкнулись с данной проблемой, и хотите поделиться опытом по ее устранению, оставьте комментарий к этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Хронический пульпит – это хроническое воспаление пульпы зуба. Может быть как исходом острого воспаления (острого пульпита), так и развиться самостоятельно. На то, каким будет воспаление изначально – острым или хроническим – влияет множество факторов. Это и собственный иммунитет, способный или не способный к бурной ответной реакции в ответ на раздражитель. И свойства этого раздражителя: его сила, время воздействия.
Причин возникновения хронического пульпита может быть множество:
— кариес (самая распространенная). Известно, что пульпа реагирует даже на неглубокую кариозную полость. Но эти изменения могут быть обнаружены только на микроскопическом уровне. А уж если полость глубокая – тут ее микроорганизмы вместе со своими токсинами способны проникнуть через дентинные трубочки и дентинную жидкость в пульповую камеру. И вызвать воспаление пульпы, в итоге.

— заболевания маргинального периодонта. В случае этих заболеваний разрушается зубодесневое прикрепление. Как результат – у микроорганизмов зубного налета появляется возможность обосноваться на корне зуба. А оттуда через боковые каналы или апикальное отверстие прямиком добраться до пульпы.

— травма. Острая – для острого, хроническая – для хронического пульпита. Хроническая травма зуба – чаще всего его перегрузка. Возникает она из-за неправильного прикуса, завышенной пломбы, ортодонтического аппарата. В пульпе в ответ на такое воздействие могут появляться различные патологические изменения, в том числе хроническое воспаление.

— ятрогенные факторы. Не секрет, что разные этапы стоматологического лечения могут спровоцировать такую ответную реакцию пульпы. При препарировании это перегрев, вибрации, случайное вскрытие пульповой камеры. При пломбировании современными композитами – нарушение режима протравливания, адгезивной техники, воздействие света полимеризационной лампы. Проведение профессиональной гигиены, например, с использованием ультразвука высокой частоты, также может стать причиной воспаления пульпы зуба.

— идиопатические (неясные) причины. Когда видимой местной причины для развития пульпита нет. Другими словами, ни с того, ни с сего.
Хроническое воспаление пульпы отличается от острого появлением третьей фазы воспаления – пролиферации. Благодаря этому этапу воспаление ограничивается, его интенсивность уменьшается. Из-за этого в клинике хронического пульпита есть свои особенности:
— процесс очень длительный, может занимать от нескольких недель до нескольких лет;
— боль в ответ на действие раздражителей несильная. И не слишком отличается от таковой при глубоком кариесе. А уж если полость – причина пульпита – расположена в каком-нибудь труднодоступном месте (например, на апроксимальной поверхности), тогда пациента может совсем ничего не беспокоить. Провоцируют боль разные факторы, какие именно – зависит от формы хронического пульпита.

Существует несколько хронических форм пульпита. И, как это часто бывает, в разных классификациях их названия отличаются. Наиболее используемые классификации хронического пульпита – МКБ-10 и Е.М.Гофунга.
Хронические пульпиты по Гофунгу:
Хронический пульпит: 1) простой;
Хронические пульпиты по МКБ-10:
К04. Болезни пульпы и периапикальных тканей.
К04.03. Хронический пульпит.
К04.04. Хронический язвенный пульпит.
К04.05. Хронический гиперпластический пульпит.
К04.1. Некроз пульпы.
Соотносятся эти названия просто, за исключением хронического язвенного пульпита (МКБ-10). Его аналога у Гофунга нет.
| Гофунг | МКБ-10 |
| простой | хронический пульпит |
| гипертрофический | хронический гиперпластический пульпит |
| гангренозный | некроз пульпы |
Также можно встретить такое название хронического (простого) пульпита, как «хронический фиброзный» (по аналогии с хроническим фиброзным периодонтитом). Это название изначально появилось в классификации КМИ (Киевского мед.университета) и до сих пор используется в литературе.
Чтобы удобнее описать каждую форму хронического пульпита можно пользоваться вот такой схемой:
Результаты основных методов исследования:
- Опрос
- Осмотр
- Зондирование
- Перкуссия
- Пальпация
Результаты дополнительных методов исследования:
- Электроодонтодиагностика (ЭОД)
- Рентген
Хронический фиброзный пульпит, он же хронический простой/ хронический пульпит:
При опросе выясняется, что беспокоит нашего пациента боль в зубе. Ее описание:
- возникает в ответ на раздражители – температуру (слишком холодную или горячую, резкую смену внешней температуры), химические (сладкое), механические (от пищи, зубочистки).
- ноющая, долго не проходит после того, как воздействие причины боли прекратилось.

Согласно такой симптоматике, можно провести еще одно исследование – термопробу. Реакция на нее при хроническом простом пульпите будет положительной.
Но! Боли может и не быть вовсе, тогда говорят о бессимптомном течении пульпита.
Еще наш пациент может рассказать, что зуб болел и раньше. Причиной боли мог быть кариес, осложнением которого стало воспаление пульпы. Или острый пульпит, который перешел в хроническую форму.
Разумеется, внешний вид пациента опасений не вызывает. Привлекает внимание лишь нужный зуб, а именно глубокая кариозная полость в нем (если пульпит – осложнение кариеса), которая может быть и под пломбой. Полость зуба, чаще всего, не вскрыта. Если же вскрыть ее при препарировании, воспаленная пульпа кровоточит, болит.


Дно кариозной полости болезненно в одной точке – проекции наиболее близкой части пульпы. !Отличие от глубокого кариеса: там чувствительно всё дно, весь его околопульпарный дентин.
- Перкуссия – безболезненна.
- Пальпация переходной складки в области верхушки корня зуба – тоже безболезненна.
Причин для появления боли при перкуссии и пальпации нет: воспаление ведь протекает только в полости зуба. А окружающие ткани в него не вовлечены (пока).
- ЭОД – 40-60 микроампер. Но может давать и ложный результат, показатели нормы (2-6 мкА).
- Ренгтен – кариозная полость, если именно она стала причиной воспаления пульпы. Изменений периапикальных тканей нет. Но при повышенной реактивности организма может быть, например, расширение периодонтальной щели.
Хронический язвенный пульпит очень похож на хронический простой пульпит. Общими будут жалобы, результаты дополнительных исследований, перкуссии и пальпации. Но есть и различия (при осмотре и зондировании):
В отличие от хронического простого пульпита
- есть сообщение с полостью зуба.
- у пульпы в месте сообщения характерный вид: язвенная поверхность, может быть покрыта слоем некротического налета.
- реакция на зондирование болезненная или слабо болезненная, пульпа кровоточит.

Хронический гипертрофический пульпит, он же хронический гиперпластический пульпит (МКБ), чаще всего развивается, если коронка зуба сильно разрушена + пришеечный край зуба – это одна из стенок кариозной полости. Так создаются условия для прорастания туда воспаленной гипертрофированной пульпы. Молодой возраст – тоже важное, но не первостепенное условие. Дело в том, что вероятность такого активного разрастания элементов пульпы тем выше, чем выше реактивность организма.

- Опрос. К жалобам на ноющую боль, как при хроническом простом пульпите, добавляется еще несколько:
- разрастание «дикого мяса» в зубе или на его месте;
- его кровоточивость, болезненность, особенно при приеме пищи, когда оно травмируется зубами-антагонистами и едой.
- Осмотр.
Мы видим кариозную полость, заполненную в большей или меньшей степени мягкой тканью. По цвету, консистенции она может быть разной. Зависит это от степени ее созревания. Молодая ткань будет ярко-розовой, даже красной, мягкой, похожей на грануляционную. Более зрелая ткань, так называемый «полип пульпы», опухолеподобная, бледно-розовая, плотная.

Тоже разное, по той же причине. Незрелая ткань легко кровоточит, болезненна. Зондирование сформированной ткани к кровоточивости не приводит, слабоболезненно.
4, 5. Перкуссия, пальпация безболезненны.
- ЭОД – 20-40 мкА.
- Рентген – изменений нет.
Еще одной отличительной особенностью этого хронического пульпита является отрицательная термопроба: зуб не реагирует на температурные раздражители.
Хронический гангренозный пульпит (некроз пульпы) – это уже гибель клеток пульпы. Причиной такого исхода может быть воспаление или травма.
Нашего пациента беспокоят ноющие боли от различных раздражителей. Он измучен, ведь после устранения воздействия этих раздражителей боль не проходит, проходит медленно. Особенно выражена боль в ответ на тепло. Больно и от горячего чая, и от резкой смены температуры (например, из морозной улицы войти в свою теплую квартиру). Он может вспомнить, что в прошлом болело сильнее. Некоторых «счастливчиков» боль может вовсе не беспокоить. А может быть жалоба на другое – неприятный запах изо рта.
Пациентов также может беспокоить измененный цвет зуба. Особенно это актуально, если причинный зуб располагается во фронтальном отделе. Эмаль зуба с некрозом пульпы становится серой. Эта жалоба может быть даже единственной, если гибель пульпы произошла в результате травмы. Спросить о ней во время опроса будет далеко не лишним.

Невооруженным глазом виден и серый цвет эмали зуба, и глубокая кариозная полость, и большое сообщение с полостью зуба. Пульпа грязная, темная, в виде кашицы, со зловонным запахом. В коронковой части она может полностью распасться.
В случае пульпита от травмы зуб выглядит интактным, выдает его лишь более темный цвет эмали. Пульпа в таком случае имеет вид сухого тяжа, а не бесформенной массы. Это оттого, что причина ее гибели не микроорганизмы с их токсинами, а нарушение кровообращения.
Пульпа некротизируется, а вместе с ней гибнут и нервные окончания. Лишь в дальних участках пульпы (ее устье или, и того дальше, в корневых каналах) сохраняется болезненность и кровоточивость.
Эта особенность зондирования помогает отличить некроз пульпы от других похожих состояний. Например:
- схожий внешний вид имеет пульпа при хроническом язвенном пульпите. Однако! ее чувствительность сохранена еще в коронковой части.
- совсем другое – хронический апикальный периодонтит. В таком зубе от пульпы уже ничего не осталось, и любой эндодонтический инструмент не вызовет никаких неприятных ощущений.
- Перкуссия – уже может быть болезненной, до периодонтита всего ничего.
- Пальпация переходной складки – все еще безболезненна.
- ЭОД – до 90 мкА (почти полный распад пульпы).
- Рентген: возможны расширение периодонтальной щели, деструкция кости в области верхушки, если инфекция уже успела помимо пульпы затронуть соседние периапикальные ткани.

Клиника обострения хронического пульпита такая же, как и при остром состоянии, остром пульпите. Исключение – информация, которую может рассказать пациент. О том, что зуб беспокоит давно, уже болел раньше так, как болит сейчас. Или сообщить о каком-нибудь факторе, который мог спровоцировать обострение вялотекущего процесса (переохлаждение или фотопломба зуба, в котором не заподозрили воспаления пульпы). Подробнее о клинике обострения хронического пульпита можно узнать в статье «Острый пульпит».
Спасибо за прочтение с:

Статья написана Титенковой О.В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Читайте также:

