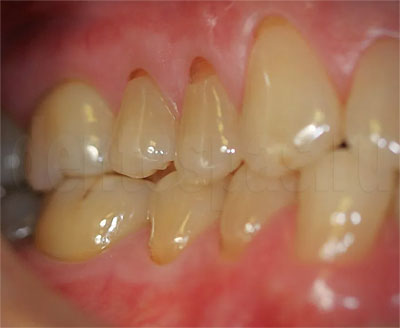
Появилась белая штучка на месте где должен быть зуб а сейчас пропала
Добавил пользователь Владимир З.
Стоматология ДЕНТУМ м. Полежаевская
Белое пятно на десне – это признак некачественной гигиены полости рта, воспалительных процессов, травм и некоторых заболеваний: кисты, периодонтита, пульпита или стоматита.
Причины появления белых пятен
Белое пятно на десне – это не заболевание, а признак ряда проблем.
Плохая гигиена
В отдельных случаях пятна желтоватого или беловатого цвета на поверхности десен появляются из-за некорректного ухода за ротовой полостью. Чаще всего они являются бактериальным налетом, который не опасен, но нарушает нормальную микрофлору во рту.
Проблема решается регулярной и тщательной чисткой зубов и десенных тканей, полосканием отварами лекарственных растений и экстрактов, водой с содой, использованием вспомогательных средств – зубной нити, антибактериального ополаскивателя для полости рта. Полоскать рот стоит не только после чистки зубов, но и после каждого приема пищи.
Это поможет восстановить нормальную микрофлору во рту и предотвратит появление белых пятен, позволит избежать приема медикаментов и проведения специальных процедур.
Неправильное питание
Частая причина появления белых пятен на деснах – отсутствие сбалансированного питания. Нехватка витаминов, особенно С, может оказывать негативное воздействие на состояние некоторых органов и тканей, в том числе на десны. Это приводит к образованию микротрещин, в которые проникают болезнетворные микробы, вызывающие воспалительный процесс. Нормализация питания поможет укрепить иммунитет и ускорить регенеративные процессы.
Травматизация полости рта
Одна из наименее опасных причин возникновения белых пятен, так как нет внутренней проблемы. При травмах десен не требуется особого лечения, но придется отказаться от слишком твердой, соленой, острой и горячей пищи и напитков, пока не завершится заживление.
Стоматит
Стоматит - это воспалительная патология рта, вызванная реакцией иммунитета на те или иные раздражители. Развитие недуга может быть спровоцировано множеством факторов, поэтому при обнаружении белых пятен на деснах стоматолог должен диагностировать точную причину обострения стоматита. Если симптомы вызваны стоматитом, пациент будет ощущать болезненность, чувство жжения и дискомфорт в зоне их расположения.

Киста
Киста – это патологическая полость с содержимым образуется по причине развития воспаления в околозубных тканях. К распространенным причинам появления кист относится некачественное пломбирование корневых каналов, отсутствие своевременного лечения кариеса и пульпита.
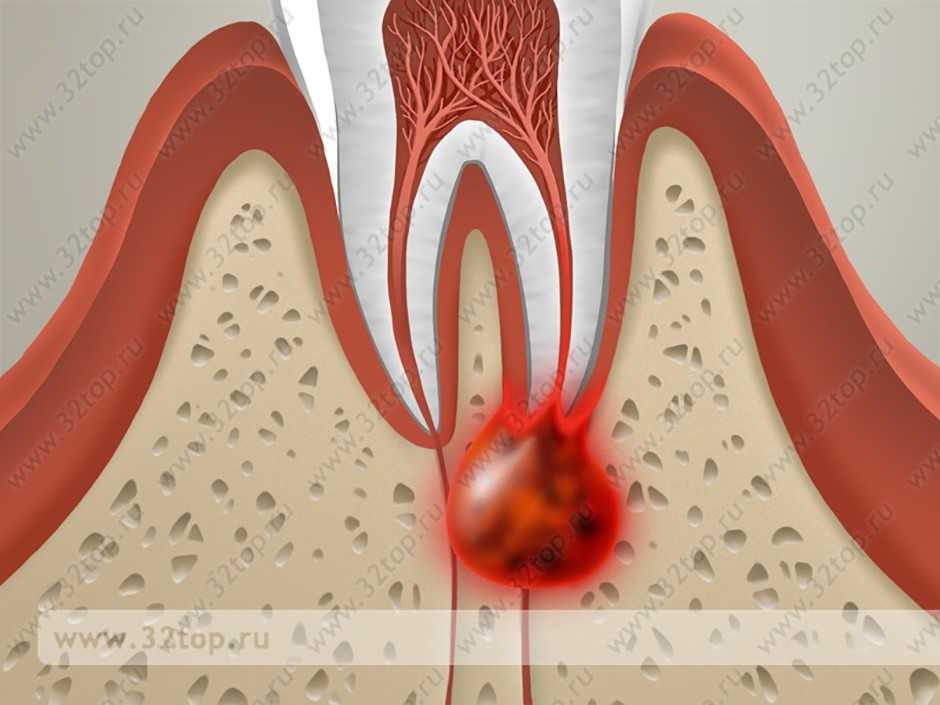
Герпесная инфекция
Вирус герпеса есть у большинства людей на планете, но в норме он не проявляется и может так никогда и не проявиться за всю жизнь. В группе риска находятся дети от 3 до 5 лет. Герпес рта бывает острой и хронической формы. Обычно он появляется при отсутствии должной гигиены или из-за близкого контакта с носителем вируса. У взрослых пациентов герпес может быть спровоцирован частыми стрессами, простудой, ослаблением иммунной системы, резкими погодными перепадами. Визуально представляет собой россыпь мелких белых пузырьков.
Герпес не является опасным заболеванием и способен самостоятельно проходить без специального лечения. Но данная патология отличается тем, что после однократного появления ее рецидивы будут случаться снова, причем в том же самом месте. Поэтому лучшим вариантом является профилактика, тщательная гигиена, отдых, лечение соответствующими препаратами.
Жировик
Объемное мягкое образование светлого оттенка на десне может быть жировиком. Обычно это доброкачественные липомы, появляющиеся из-за травмы, гормонального дисбаланса или по причине хронических болезней. В группе риска находятся пациенты мужского пола. Жировые клетки липомы находятся в фиброзной капсуле. Жировик может расти, но медленными темпами.
Боли жировик не вызывает, но создает эстетический и физиологический дискомфорт, поэтому он показан для удаления при помощи лазера или хирургических методик. Жировики редко трансформируются в злокачественные новообразования, но при рецидиве жировика на том же месте необходимо провести биопсию, чтобы исключить его злокачественность.
Молочница
Молочница - грибковое заболевание может возникать в любом возрасте. Грибки рода Candida, провоцирующие появление молочницы, имеются в организме человека. Если их количество находится в пределах нормы, отсутствуют любые признаки кандидоза, но любой сбой в работе иммунной системы вызывает их размножение, из-за чего возможно появление белого налета.
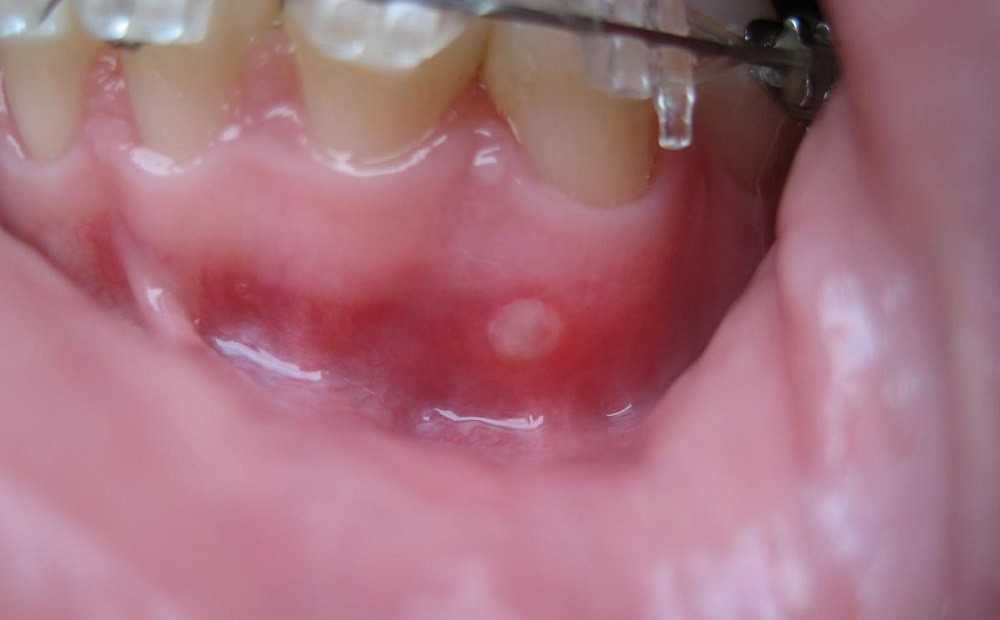
Свищ при пародонтите
При свищах в первую очередь поражаются десенные ткани. Воспалительный процесс приводит к раздражению слизистой и нарушению ее целостности. Между зубом и зубным карман образуются пустоты, в которых скапливается бактериальный налет. Постепенно накапливаясь, гной начинает давить на ткани в поисках выхода, и формируется специфический канал – свищ. Он представлен болезненной бляшкой на десне, которая увеличивается и выводит накопленный гной.
ВАЖНО: Свищ также может возникать из-за незавершенного лечения кариеса, при некачественном пломбировании, при осложненном прорезывании зубов мудрости.
Лейкоплакия
Предраковое состояние ротовой полости требует скорейшего начала лечения. Оно характеризуется возникновением на поверхности неба, языка, десен или щек беловато-серых бляшек. В течение нескольких недель болезни они преобразуются в белые твердые уплотнения. Патология часто протекает бессимптомно, но при потреблении горячей или острой еды может возникать жжение.

Белое пятно на десне у ребенка
У детей появление белого пятна на десне связано с развитием таких патологий, как стоматит, узелки Бона, молочница. Стоматит и молочница требуют особого лечения и могут быть опасны и крайне неприятны для малыша, поэтому нужно скорее показать его врачу. Узелки Бона – это небольшие кисты, появляющиеся из-за наличия остаточных тканей слюнных желез.
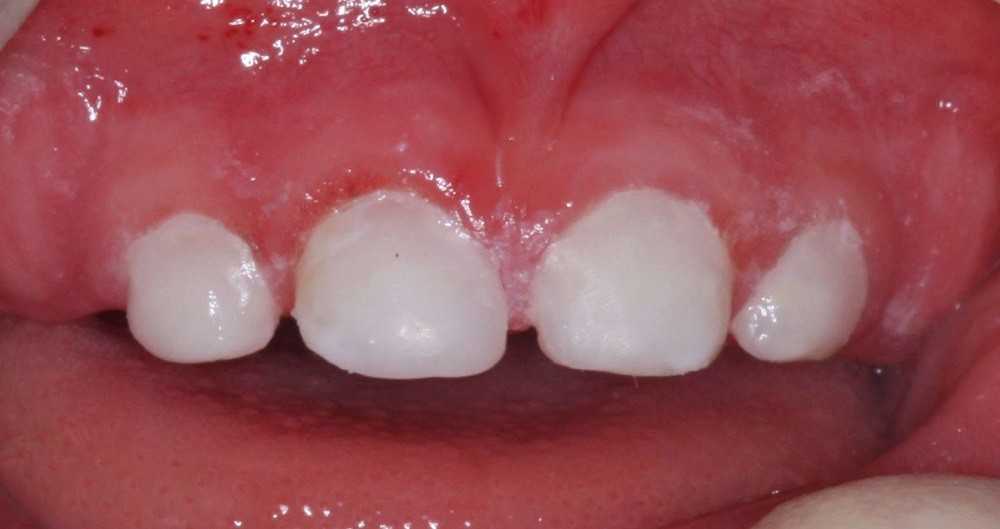
У грудничков белые пятна на десне – это или неонатальные (прорезающиеся в первый месяц после рождения) зубы, или жемчужины Эпштейна.
Наличие неонатальных зубов требуют тщательного осмотра рта ребенка стоматологом.
Жемчужины Эпштейна – это небные кисты, формирующиеся из эпителия. Они не опасны для здоровья и способны самостоятельно исчезать.
Для профилактики появления белого пятна на десне у ребенка необходимо обеспечить малышу сбалансированное, правильное питание, должную гигиену ротовой полости, укрепление иммунитета и здоровья в целом, защиту от стрессов и травм.
Цервикальный или пришеечный кариес — поражение зубной эмали, а затем тканей дентина, которое развивается в прикорневой части, у края десны. Такое поражение формируется постепенно. Эмаль теряет глянец, становится белесой, теряет твердость. Без лечения этот участок темнеет, начинает разрушаться, поражается дентин, появляются полости.
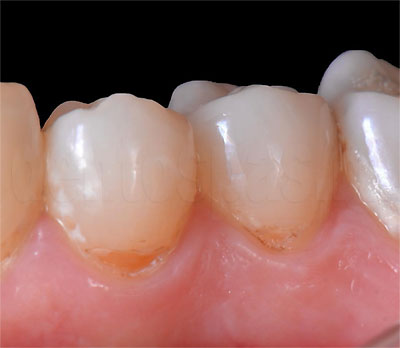
Кариозное поражение проходит несколько этапов:
- стадия белого пятна: на поверхности эмали у десневого края появляется небольшое белое пятно. Может быть незаметным (обнаруживается только на осмотре стоматолога), болезненность или другие симптомы отсутствуют;
- поверхностное поражение — белое пятно начинает темнеть, увеличивается в размерах, структура твердых тканей меняется, может появляться чувствительность или боль при контакте с холодным или горячим, сладким или кислым;
- средняя стадия — формируется небольшая полость, ее дно может выходить к дентину. Болезненность усиливается, может появляться при надавливании на зуб. В полости могут застревать частицы еды;
- глубокое поражение — глубина полости увеличивается, боль усиливается, может быть постоянной, резкой и острой под действием любого раздражителя. Без лечения переходит в пульпит.
Причины появления пришеечного кариеса
Цервикальный кариес появляется чаще других кариозных поражений. Эмаль на участке у десневого края имеет небольшую толщину, ее разрушение происходит быстрее. Очистка пришеечной области часто недостаточно качественная, и на пришеечной поверхности быстрее скапливается налет и зубной камень.
Пришеечный кариес будет появляться чаще, если:
- техника чистки зубов неправильная — движения зубной щеткой не вертикальные, а горизонтальные;
- пациент принимает антибиотики, антигистаминные и другие препараты, влияющие на состояние зубной эмали, делающие ее пористой;
- рацион не сбалансирован: при частом употреблении кислых продуктов, употреблении фруктовых соков, газированных или алкогольных напитков, сладких продуктов, высокоуглеводной еды;
- у пациента есть эндокринные заболевания;
- в рационе есть дефицит витаминов, минеральных веществ.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Порядок лечения
План лечения определяется стадией поражения:
- если на эмали — только белое пятно, достаточно снятия зубного налета, реминерализации. Дополнительно может выполняться пародонтологическая чистка;
- если уже сформировано темное пятно, выполняется шлифовка, пораженные ткани удаляются, проводится реставрация или ремотерапия;
- при сформированной полости ее обрабатывают, удаляют пораженные ткани, выполняют пломбирование;
- при большой глубине полости и воспалении может требоваться удаление пораженной пульпы, лечение корневых каналов, пломбирование.
Лечение глубокого пришеечного кариеса осложняется расположением пораженного участка: в зону обработки попадает кровь, слюна. На стадии белого пятна убрать его можно без анестезии. Если эмаль уже потемнела или начала разрушаться, до начала лечения врач выполняет обезболивание.
Чем опасен пришеечный кариес?
Развивается быстрее. Из-за небольшой толщины эмали ее пораженный участок быстрее темнеет и начинает разрушаться. Если в прикорневой части коронок скапливается налет, зубной камень, лучше обратиться к стоматологу как можно быстрее — кариес может сформироваться всего за несколько недель.
Приводит к потере зубов. Без лечения зуб разрушается у основания, становится хрупким, может сломаться даже под небольшой нагрузкой. Такие переломы могут уходить под край десны, и в этом случае зуб придется удалять.
Источник инфекции во рту. Может провоцировать кариес на других зубах, повышать риск появления проблем с ЖКТ, сердечно-сосудистой, дыхательной, иммунной системой и т.п.
Заболевания десен. При цервикальном кариесе пораженный участок расположен у края десны или уходит под него. Это провоцирует размножение бактерий в пародонтальном кармане, воспаление, появление гингивита и других заболеваний десен.
![Пришеечный кариес]()
Профилактика пришеечного кариеса
Самостоятельная гигиена. Для чистки зубов лучше использовать зубную щетку и пасту, рекомендованные стоматологом. Движения должны быть правильными — направленными от десны к верхнему краю зуба, «выметающими». Если очистить пришеечную область не удается, дополнительно используют зубную нить. Ею пользуются с осторожностью, чтобы не травмировать край десны. Возможно периодическое использование ирригатора — это устройство для домашней чистки зубов, которое убирает налет струей воды под давлением и заодно выполняет массаж десен.
Профессиональная гигиена. Раз в полгода выполняется чистка зубов в кабинете у стоматолога. Врачи клиники «Дентоспас» рекомендуют проводить ее, даже если зубной камень образуется медленнее. При чистке с поверхности зубов снимается налет и зубной камень. Она полируется, становится более гладкой, что упрощает самостоятельную гигиену (на ней скапливается меньше отложений). После чистки врач осматривает зубы, контролирует их состояние. При проведении процедуры может выполняться очистка пародонтальных карманов, если под краем десны скапливается налет, отложения.
Массаж десен. Выполняется периодически, его можно делать самостоятельно. Массаж улучшает циркуляцию крови в тканях десны, их питание, защищает от образования глубоких пародонтальных карманов и скопления отложений в них. Если глубина пародонтальных карманов нормальная, и отложений в них нет, это снижает риск появления пришеечного кариеса.
Контроль рациона. Питание должно быть сбалансированным, богатым витаминами, минеральными веществами. В рацион стоит включать больше твердых овощей, фруктов, меньше углеводной еды, сладкого, кислого. Если эмаль ослаблена, не стоит употреблять сладкие, кислые, газированные напитки, холодные и горячие напитки или продукты вместе.
Ремотерапия. Выполняется регулярно, ее можно совмещать с профессиональной гигиеной, профилактическими осмотрами у стоматолога. Это — нанесение фторирующих, защитных составов на поверхность эмали для ее укрепления. Регулярная реминерализация снижает риск разрушения эмали, улучшает состояние твердых тканей зуба.
Клиника «Дентоспас» рекомендует посещать стоматолога каждые полгода или чаще, если зубной камень на эмали формируется быстро. Пришеечный кариес — частое и опасное заболевание, которое легче всего лечится на ранних стадиях, при своевременном выявлении.
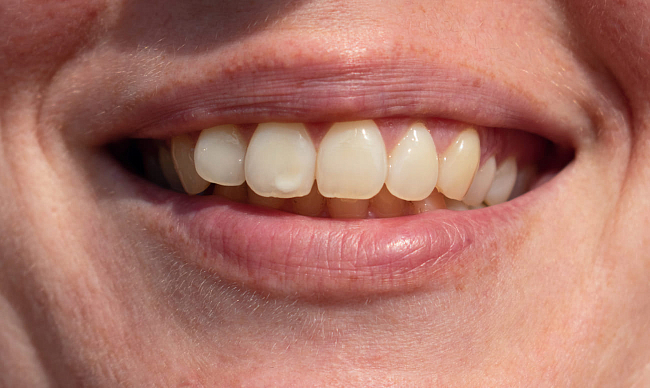
После чистки зубов вы смотрите в зеркало и вдруг видите на эмали белое пятнышко, которое не снимается щеткой или пальцем. Что это такое и стоит ли из-за этого волноваться? Отчего могут появляться белые пятна на зубах? Пройдут ли они сами собой или нужно срочно обращаться к врачу? Разбираемся в вопросе пятен вместе со Startsmile.
Содержание статьи
- Почему на зубах появляются белые пятна?
- Белые пятна на зубах у ребенка
- Как убрать белые пятна на зубах?
- Домашние средства против белых пятен
Почему на зубах появляются белые пятна?
Меловидные белые пятна на зубах — это признак деминерализации эмали у детей и взрослых. Хотя выглядят такие отметины безобидно, они могут привести к серьезным проблемам. Зубная эмаль, в отличие от кожи, ногтей и волос, почти неспособна к самовосстановлению, поэтому любое повреждение или пятно — это причина обязательно посетить стоматолога.
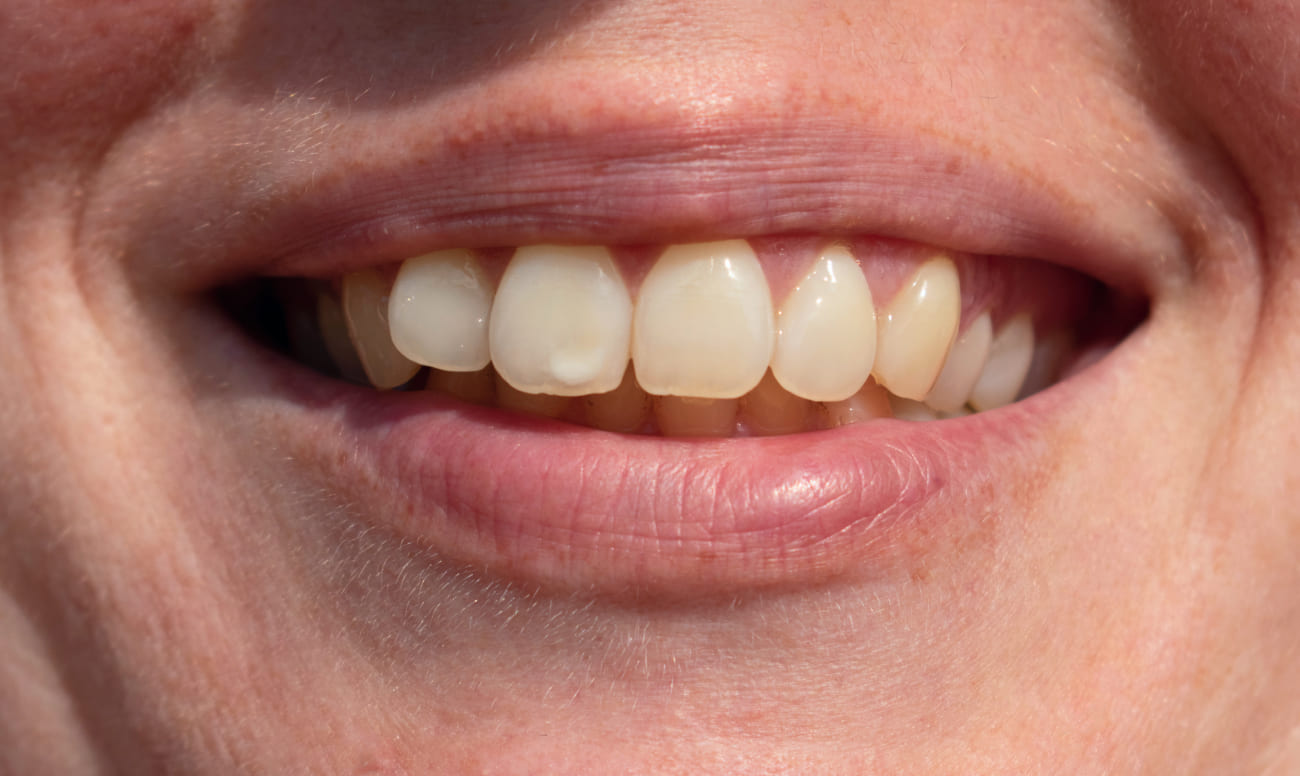
Процесс деминерализации эмали чаще всего возникает по 3 основным причинам:
- плохая экологическая ситуация (например, наличие рядом с жилыми кварталами заводов, фабрик, ТЭЦ и так далее);
- некачественное питание, бедное полезными веществами — витаминами и минералами;
- недостаточная гигиена полости рта — если чистить зубы нерегулярно и не очень тщательно, то на их поверхности скапливается налет, служащий питательной средой для бактерий. Они поглощают из пищи углеводы и вырабатывают кислоты, которые вымывают кальций из зубов и размягчают эмаль.
Однако меловые пятна на зубах — это только начальная стадия процесса, способного разрушить твердые ткани зуба. Эмаль с белыми пятнами становится матовой, теряя природный блеск. Это означает, что ее поверхность из-за деминерализации становится шершавой, и налет на ней скапливается еще активнее. Чем больше налета — тем активнее бактерии и тем сильнее деминерализация. Разорвать этот круг и поставить правильный диагноз, чтобы начать лечение, может только стоматолог.
Белые пятна на зубах у ребенка
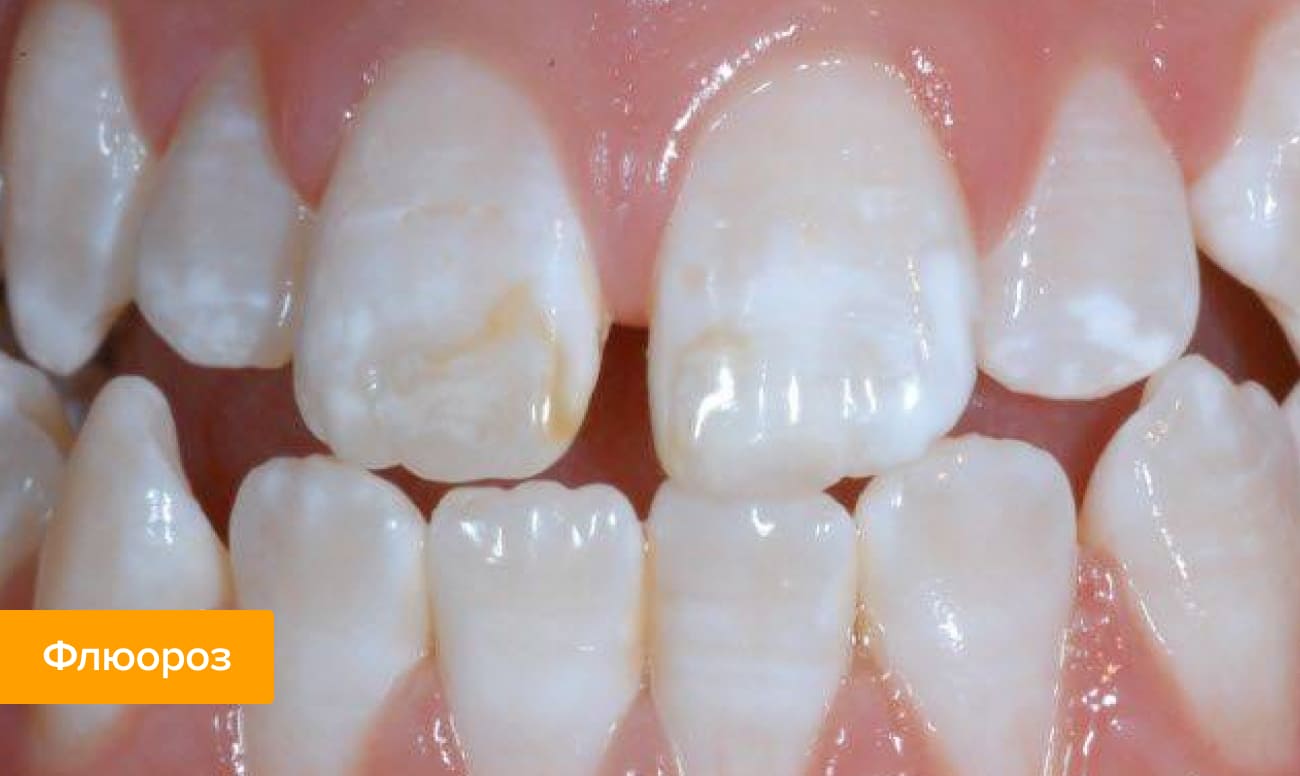
- Флюороз
Иногда избыток полезных минералов вреден — если в организм поступает слишком много фторидов (соединений фтора), возникает риск развития флюороза. В период с 1 месяца до 7-8 лет излишек ионов фтора нарушает процессы минерализации эмали. Вот почему могут появляться на детских зубах светлые отметины, которые постепенно будут темнеть и со временем превратятся в коричневые или бурые пятна.
Недоразвитие эмали, которое вызывает белые пятна на молочных зубах, хотя это заболевание может поразить и постоянные зубы. Причины гипоплазии — болезни, которые перенесла мать во время беременности, родовые травмы, нарушения минерального обмена в первые месяцы жизни ребенка. Эмаль, помимо пятен, которые могут быть как светлыми, так и коричневатыми, покрывается бороздками и углублениями, где активно скапливается налет, что вызывает кариес, который из-за недостатка твердых тканей развивается еще быстрее, чем обычно. Именно поэтому гипоплазия эмали у детей требует немедленного лечения.
Если врач-ортодонт выявляет дефекты прикуса, то назначает коррекцию брекетами. Чаще всего их носят подростки — и хотя уже есть элайнеры, многим родителям и врачам проще контролировать ход лечения на брекет-системах. Это эффективный и надежный способ исправления прикуса, однако у него есть значительный недостаток — сложности с питанием и гигиеной полости рта.
Частицы пищи застревают в дугах и креплениях, из-за чего подросток нередко отказывается от полезных продуктов, содержащих необходимые для эмали вещества. С другой стороны, поскольку брекеты — это несъемная ортодонтическая система, чистка зубов серьезно усложняется и требует специальных щеток, ершиков, ирригатора. Из-за ухудшения питания и гигиены после снятия брекетов можно обнаружить белые пятна на зубах у ребенка.
Это общая причина и у детей, и у взрослых — белое пятно чаще всего является первым признаком кариозного поражения эмали. На начальной стадии кариес нередко выглядит не как черное или коричневое, а как беловатое пятно — и многие взрослые не придают этому значения. Однако именно на стадии пятна кариес, как детский, так и взрослый, лечится эффективнее всего — причем даже без бормашины. Например, технология Icon, разработанная в Германии, позволяет с помощью полимерного раствора, который затвердевает под действием ультрафиолетового света, уничтожить кариесогенные бактерии, загерметизировать кариозное пятно и восстановить плотность эмали.
Как убрать белые пятна на зубах?
Методы устранения проблемы врач выбирает, исходя из причины появления белесого пятна. Если это флюороз, то в первую очередь доктор назначает диету без фторсодержащих продуктов и подбирает пасту без фтора.
Затем стоматолог проводит реминерализационную терапию, которая используется как при флюорозе, так и при гипоплазии эмали. В стоматологиях применяются особые комплексные средства, которые насыщают эмаль необходимыми микроэлементами. Этапы реминерализационной терапии:
- подготовка эмали — профессиональная гигиеническая чистка зубов с удалением минерализованных отложений, при необходимости — лечение кариеса и десен. Это необходимо для удаления бактерий и
- предотвращения их размножения под нанесенным минеральным покрытием;
- просушивание эмали;
- нанесение восстанавливающего состава — чаще всего это гель, который стоматолог распределяет по поверхности зубов. При флюорозе используются кальцийсодержащие составы.
Если речь идет о гипоплазии, то после нанесения геля врач покрывает зубы с помощью кисти или капы фторидом натрия, который улучшает минерализацию и создает защитный слой на поверхности эмали. Он препятствует разрушительному действию пищевых кислот.
В некоторых случаях процедура завершается электрофорезом — за счет воздействия на зубную поверхность невысоких разрядов электрического тока активные элементы геля эффективнее проникают в более глубокие слои эмали.
Домашние средства против белых пятен
Помимо использования профессиональных методик, стоматолог проконсультирует, как убрать белые пятна на зубах в домашних условиях. Это, во-первых, сбалансированное правильное питание — меньше углеводов, особенно простых, больше овощей, фруктов, ягод, молочных продуктов. Во-вторых — чистка зубов с реминерализирующей пастой и использование реминерализирующих гелей.

Такие пасты содержат повышенный объем веществ, способствующих реминерализации зубов. Подбирать эти средства самостоятельно или пользоваться ими постоянно не стоит. Длительность курса домашних реминерализирующих средств определяет стоматолог.
Реминерализирующие продукты делятся на несколько видов:
- фторсодержащие пасты — не подойдут при флюорозе, но эффективны в остальных случаях;
- наногидроксиапатит — синтезированное вещество, идентичное тому, которое входит в состав эмали и дентина. Оно полезно при кариесе на стадии белого пятна, закрывает микротрещины и устраняет гиперчувствительность зубов;
- аморфный фосфат кальция — образует тонкую защитную пленку на эмали, за счет чего снижается негативное действие кислот, укрепляются ткани зуба. Гели с фосфатом кальция нужно наносить после чистки пастой на 1-2 минуты в день.
Из этой статьи Вы узнаете:
- о чем говорят белые пятна на деснах,
- почему на слизистой появляется белый налет,
- что нужно делать, если десна побелела.
Статья написана стоматологом со стажем более 19 лет.
Белое пятно на десне – это симптом заболеваний слизистой оболочки полости рта, который чаще всего характерен для такой болезни как лейкоплакия. И это не такое уж и безобидное заболевание (как это может на первый взгляд показаться), имеющее свои последствия и требующее определенной терапии. Согласно Международному классификатору болезней – лейкоплакия отнесена к предраковым заболеваниям полости рта, т.е. в ряде случаев поражение слизистой может озлокачествляться.
Но существует и похожий вариант поражения слизистой оболочки ротовой полости, при котором на деснах, языке, слизистой оболочке щек и неба – может появиться белый налет. В ряде случаев он может легко соскабливаться, но на более поздних стадиях заболевания он, как правило, плотно прикреплен к поверхности слизистой оболочки. Появление такого белого налета на деснах, языке и других участках слизистой полости рта – говорит о развитии кандидоза полости рта.
Симптомы и лечение лейкоплакии –
Лейкоплакия характеризуется тем, что под воздействием различных раздражителей начинает происходить ороговение эпителия слизистой оболочки полости рта. Этот процесс возникает из-за нарушения слущивания эпителия в тех участках слизистой оболочки, которая подвергается воздействию патологических раздражителей. Этими раздражителями могут быть:
- курение,
- острые края кариозных зубов,
- нависающие края пломб,
- неправильный прикус,
- чрезмерное употребление пряностей, очень горящей пищи,
- некачественно изготовленные съемные протезы,
- наличие на зубах искусственных коронок из разных металлов, что порождает возникновение в полости рта гальванических токов.
Белые пятна на десне при лейкоплакии: фото
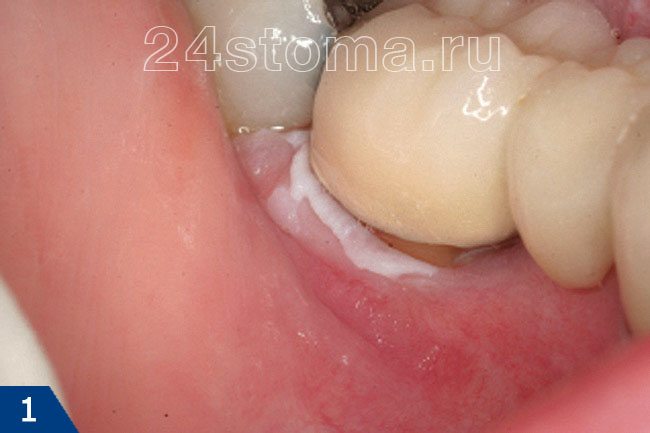
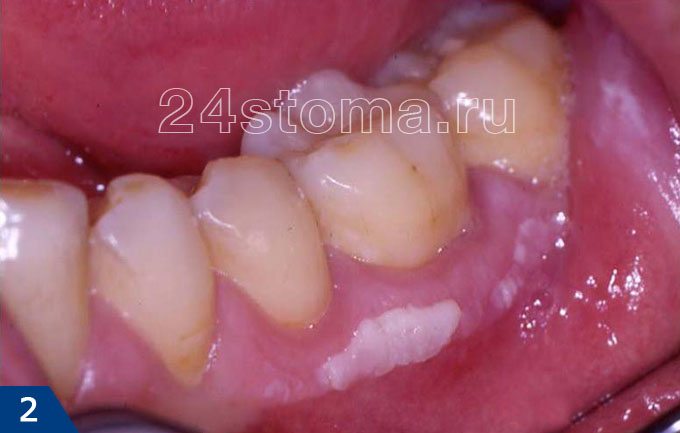
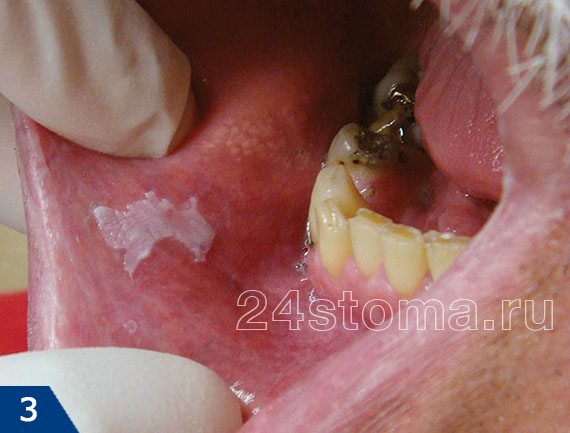
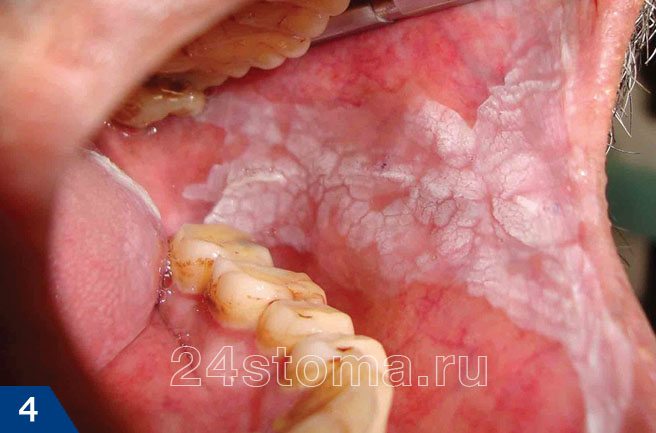
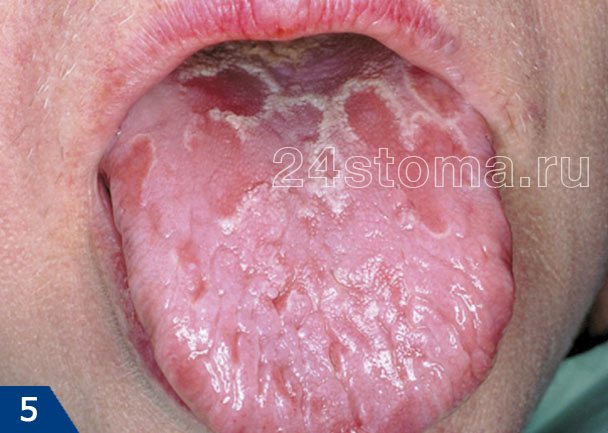
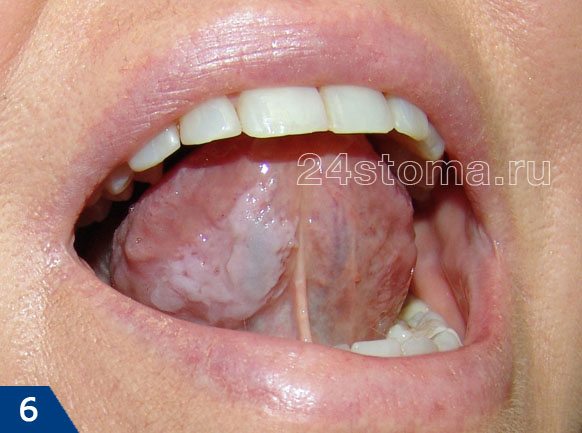
Симптомы лейкоплакии:
Главным элементом лейкоплакии является бляшка белого цвета, которая может возвышаться над уровнем слизистой оболочки, но может и не возвышаться (как на рис.4). Кроме того, бляшка может иметь как четкие, так и размытые границы. Такие бляшки пациенты чаще всего и называют белыми пятнами. Как правило, белые пятна ничем не беспокоят своих хозяев, и обнаруживаются совершенно случайно.
В некоторых случаях пациентов может беспокоить шероховатость слизистой оболочки в месте белого пятна, а также то, что слизистая в этом месте может возвышаться над уровнем слизистой. В некоторых случаях на поверхности пятна могут появляться трещины и язвы; в этом случае пациента может беспокоить также жжение и боль. Если лейкоплакия развивается как следствие курения, то, как правило, пациенты в первую очередь жалуются на сухость и жжение слизистой оболочки полости рта (24stoma.ru).
Лечение лейкоплакии –
прежде всего будет заключаться в исключении воздействия раздражающего фактора. Т.е. нужно будет исключить воздействие нависающего края пломбы или коронки, заменить старые некачественные протезы, нормализовать гигиену полости рта, ну и конечно что-то решить с воздействием никотина и горячего сухого воздуха на слизистую (что имеет место быть при курении).
Уже только после этого назначаются кератолитические средства для местного применения (3-5-10% салициловая кислота, настой чистотела), витаминотерапия. Применять какие-либо лечебные процедуры без устранения причинного фактора – будет бесполезным.
Опасность лейкоплакии –
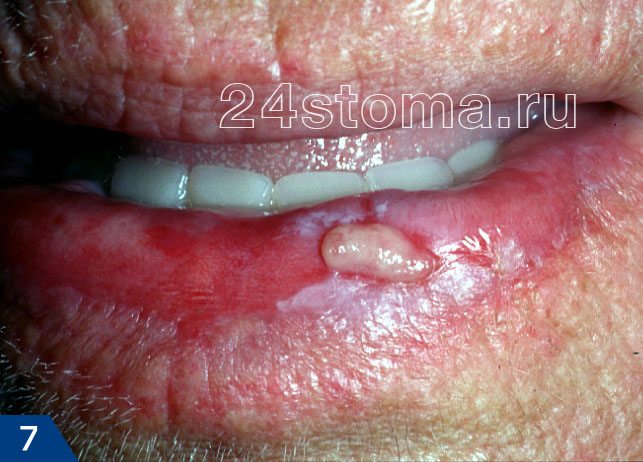
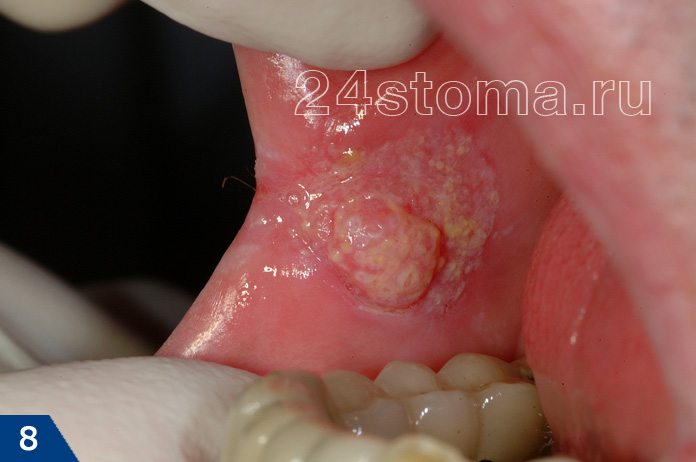
Лейкоплакия относится к разряду предраков. Озлокачествление лейкоплакии, т.е. переход ее в рак – происходит в 15-75% случаев (в зависимости от ее формы). Поэтому, если вы не хотите заработать рак слизистой оболочки полости рта – нужно срочно идти к стоматологу и искать причину ее появления. Но фото ниже вы можете увидеть фото двух клинических случаев, когда лейкоплакия трансформировалась в злокачественную опухоль слизистой оболочки полости рта и красной каймы губ.
Случаи возникновения рака на фоне лейкоплакии –
Белый налет на деснах (кандидоз) –
Если у вас побелела десна, то можно заподозрить не только лейкоплакию, но и кандидоз полости рта, при котором на деснах, языке, слизистой щек и неба – может появиться белый налет. Кандидоз вызывается грибами рода Candida. Чаще всего он возникает на фоне сниженного иммунитета, эндокринных заболеваний, заболеваний ЖКТ, анемии, гиповитаминоза, сахарного диабета, ВИЧ-инфекции, хр.гепатита, курения.
Длительный прием антибиотиков и средств для полоскания полости рта, содержащих антибиотики и антисептики, также может привести к возникновению кандидоза. Большое значение в возникновении кандидоза также играет наличие невылеченных кариозных зубов, воспаления десен, плохой гигиены полости рта.
Налет белый на деснах: фото
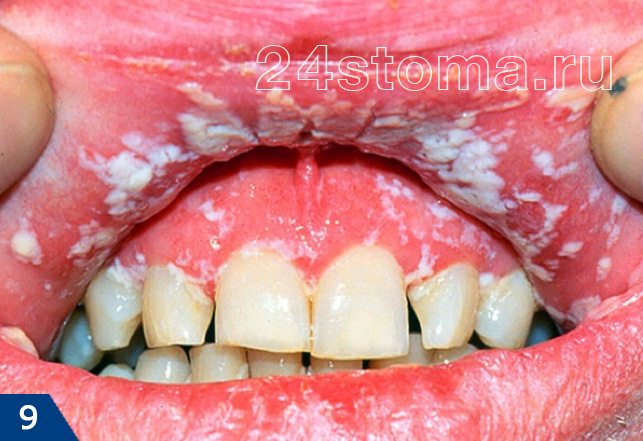
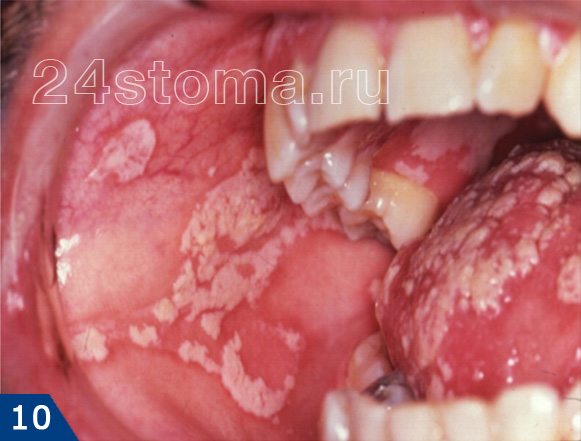
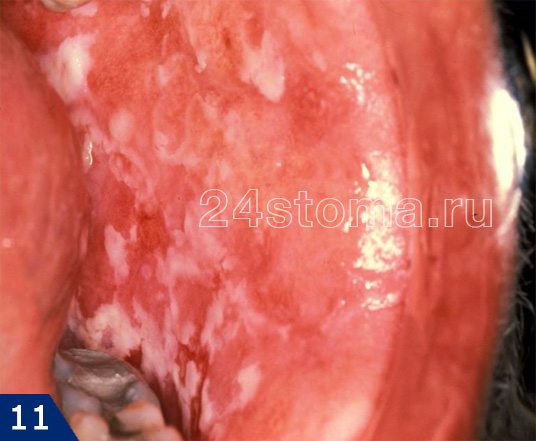
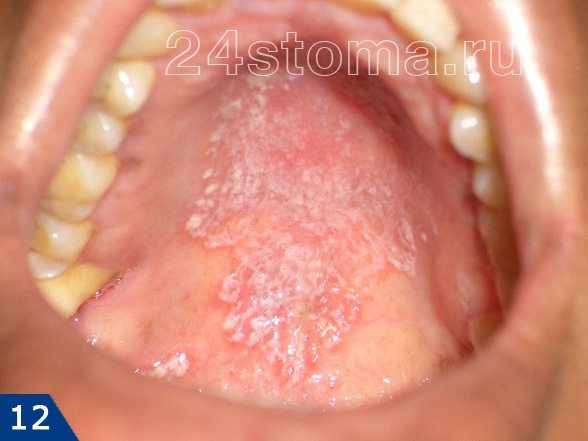
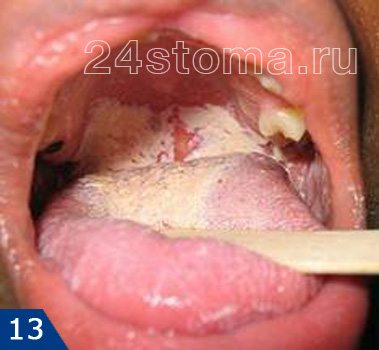
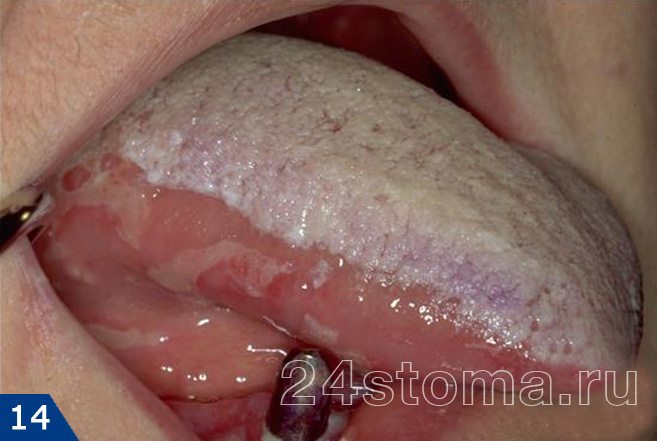
Симптоматика и лечение кандидоза –
Кандидоз в полости рта может поражать либо сразу всю поверхность слизистой оболочки, либо может локализоваться только на каком-то ее участке (например, на небе, языке или углах рта). При кандидозе на слизистой образуется белый налет, при чем в ранней фазе заболевания его без особых проблем можно соскоблить. Однако делать это бессмысленно, т.к. после соскабливания налет быстро появится вновь. С течением заболевания налет становится плотно прикрепленным, и его уже нельзя снять при соскабливании.
Лечение кандидоза полости рта –
не стоит лечить кандидоз полости рта в первой попавшейся частной стоматологической клинике. Как правило, обычные терапевты-стоматологи совершенно не разбираются в заболеваниях слизистой оболочки полости рта. Только в очень редких медицинских центрах или государственных стоматологических поликлиниках есть специалисты подобного профиля. Но вам повезет, если в вашем городе есть медицинская академия и стоматологический факультет.
В этом случае ВУЗ всегда имеет собственную стоматологическую клинику, где принимают не только студенты, но и профессорский состав. Лучший вариант для вас – записаться туда на консультацию. Кроме того, в Москве есть государственная клиника ЦНИИС (Центральный научно-исследовательский институт стоматологии), где есть целая кафедра по лечению заболеваний слизистой оболочки полости рта. Там консультации ведут ординаторы и профессорский состав.
Самостоятельное лечение заболевания исключено. Вначале будет необходимо взять соскоб налета со слизистой и отправить его на микробиологическое исследование. Делать это в частных небольших стоматологиях вам не будут, либо возьмутся лечить кандидоз без подтвержденного диагноза (что делать категорически нельзя). Только когда исследование подтвердит наличие грибов Candida – приступают к лечению.
Как правило, применяются современные противогрибковые препараты в таблетках для приема внутрь (схемы лечения и препараты). Общее лечение должно обязательно включать иммуностимулирующую терапию, прием витаминов. Нужно обязательно соблюдать диету – принимать больше белковой пищи и свести к минимуму углеводы. При наличии зубных отложений, кариозных зубов, воспаления десен – параллельно с основным лечением нужно начать санацию полости рта.
Очень полезно при кандидозе для гигиены полости рта использовать специальные зубные пасты с ферментами, такими как – лактоферрин, лактопероксидаза, лизоцим, оксидаза глюкозы. Эти ферменты повышают местный иммунитет слизистой полости рта, что будет способствовать как скорейшему выздоровлению, так и предупреждению новых случаев возникновения кандидоза. Эти же зубные пасты будет полезно применять и для профилактики стоматита. Надеемся, что наша статья на тему: Что делать, если появилось белое пятно на десне – оказалась Вам полезной!
Источники:
1. Доп. профессиональное образование автора по пародонтологии,
2. На основе личного опыта работы пародонтологом,
3. American Academy of Periodontology (USA),
4. «Атлас заболеваний полости рта: Атлас» (Лангле, Миллер),
5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).

После окончания воздействия анестезирующих веществ к пациенту, пережившему удаление зуба, возвращается болевой синдром. Боль может стать естественной реакцией тканей на хирургическую операцию по удалению зуба, так и симптомом осложнений. Чтобы избежать негативного сценария следует тщательно готовиться к операции. Даже удачно проведенное лечение оставляет перед пациентом множество вопросов.
Подготовка к удалению зуба
Чтобы избежать осложнений после стоматологических процедур, рекомендуется несложная подготовка к удалению зуба.
- Не откладывайте поход к стоматологу: в тканях десны быстро развивается воспалительный процесс, который стимулирует усиленное кровоснабжение больного места, что нежелательно для операции.
- Удаление зуба нежелательно проводить женщинам в менструальный период. В критические дни свертываемость крови снижена, что приводит к дополнительным кровопотерям.
Правила несложные, но это не означает, что можно их игнорировать. Удаление зуба – это тоже операция, приводящая порой к серьезным осложнениям, особенно если пациент и хирург проявили беспечность.
В лунке что-то белое
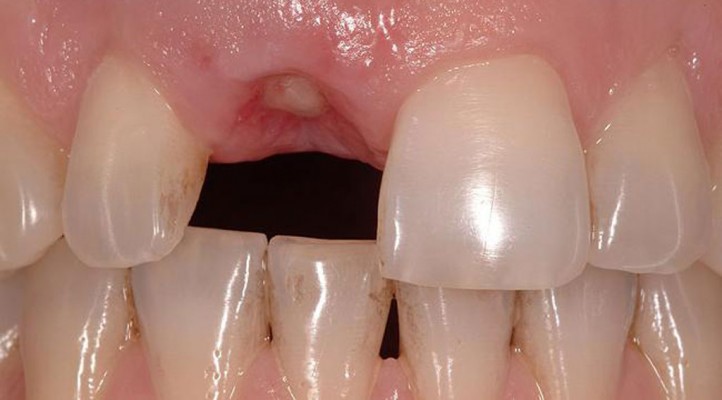
В ходе удаления зуба от пациента мало что зависит. Врач ампутирует зуб, и устанавливает тампон в ранку, больному остается подержать его не менее 15 минут. Если после этого кровотечение прекратилось, человека отпускают. Стоматолог предупреждает, что болезненные ощущения в течение четырех часов после этого – нормальное явление. Из лунки, оставшейся после зуба, выделяется сукровица белого цвета с прожилками крови. Особенно интенсивно проходит этот процесс при удалении зуба мудрости, выделения наблюдается иногда в 24 часов.
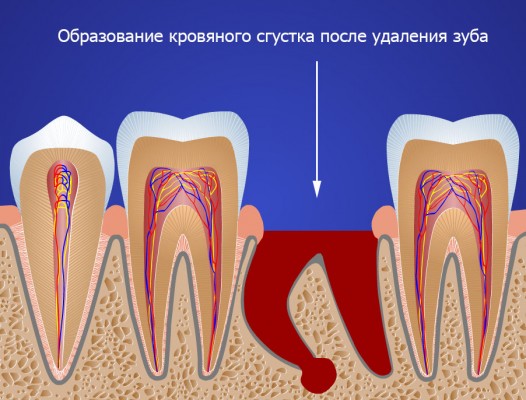
Нормально, если в лунке сохраняется кровавый сгусток. Его не нужно удалять, сгусток выполняет важные функции:
- препятствует кровотечению;
- защищает организм от проникновения болезнетворных бактерий, которые обитают в ротовой полости;
- формирует основу для новой ткани, призванной заменить зуб.
Если кровь остановилась, а через пару часов опять появилась – это вариант нормы, свидетельствующей о прекращении действия сосудосуживающего препарата.
Кровоточит рана
В стоматологической практике известен только один случай, когда пациент умер после удаления трех рядом расположенных зубов. Причина летального исхода была вовсе не в кровопотери. Пациент не придумал ничего лучшего после операции, как выпить изрядное количество алкоголя и лечь спать. Алкогольные напитки действуют на печень, что усиливает кровотечение. По причине алкогольного опьянения сон был крепким, кровь попала в дыхательные пути, и бедняга захлебнулся.
При любом варианте кровотечения из-за удаленного зуба больному следует успокоиться.
Если пациента тревожит кровотечение, достаточно сделать тампон из стерильного материала и прижать его зубами к ранке на полчаса. При необходимости врач назначит специальные препараты, останавливающие кровотечение. Врачи не рекомендуют в таких случаях использовать перекись водорода.
Если кровотечение продолжается больше суток – это симптом осложнения. Только врач-стоматолог при осмотре определит причину этих осложнений и назначит дальнейшее лечение.
Болит десна
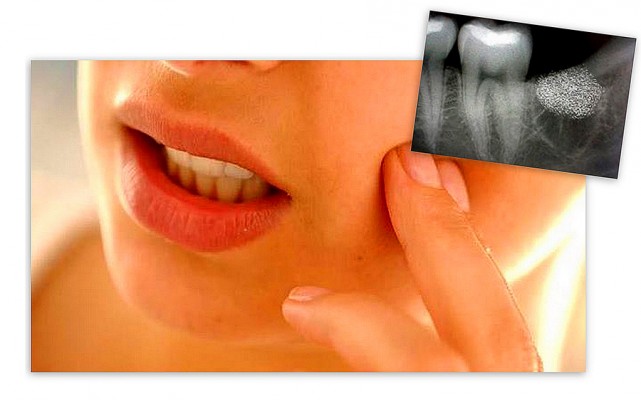
Нередко после удаления зуба у оперируемого болит десна. Специалисты уверены, что это естественная реакция организма на операционную травму. В этом случае болезненность умеренная, но иногда она свидетельствует не только о травме десны, но и о воспалении. Медицинская статистика отмечает, что воспаление после удаления зуба случается в 4% операций. Боль в десне в результате воспаления становится еще более вероятной, если удаляется не один, а несколько часов. Как определить, заживает ли ранка? Как действовать при воспалении?
Продолжительность болезненных ощущений зависит от уровня травмы и появления воспаления, обычно болит не более двух суток. Болезненность намного серьезнее, если косная ткань сильно повреждена, что обязательно случается при выпиливании кости при помощи бораппарата. Такая методика операции используются, когда приходится удалять коронку или извлекать зуб по частям. Во всех остальных случаях длительная боль свидетельствует о врачебной ошибке или проблемах в организме.
Чтобы купировать боль, допускается использование анальгетиков. В норме они отлично помогают, если же таблетка не действует – это свидетельство того, что операция проведена неправильно. Врачебные ошибки при удалении зуба случаются часто, особенно в следующих случаях.
- При выпиливании кости при помощи бормашины. Современные стоматологические стандарты подразумевают использование наконечников бормашины с охлаждающим компонентом. Но в отечественной стоматологии большинство стоматологов применяют наконечники без охлаждения. В итоге пациент получает ожог, в результате которого развивается поверхностный некроз, сопровождающийся острой болезненностью. Если боль не проходит после применения НПВС, а в лунке не образуется кровяной сгусток – придется опять идти к доктору. Врач почистит лунке от отмерших тканей, после этой манипуляции состояние пациента нормализуется.
- При наличии острых костей, выпирающих из лунки. Такие края торчащих косточек нередко травмируют слизистую оболочку, особенно если кость не полностью прикрывается сгустком в лунке. Чаще всего эта проблема возникает по вине хирурга, который не наложил швы, чтобы закрыть ранку. Пациент может самостоятельно определить наличие режущих осколков прикосновением языка, а также при резкой болезненности при употреблении напитков. В редких случаях обломки косточки можно заметить при рассматривании ранки в зеркале.
Не начинайте прием препаратов без обсуждения с врачом, опираясь на рекомендации знакомых или интернета. Боли длятся в норме не дольше пары суток и должны быть умеренными. Если боль не утихает, в лунке ощущаются частички кости, рана реагирует на жидкость, появился неприятный вкус во рту – нужно немедленно обратиться к стоматологу, проводившему операцию или к любому другому аналогичному специалисту.
На десне образовался нарост
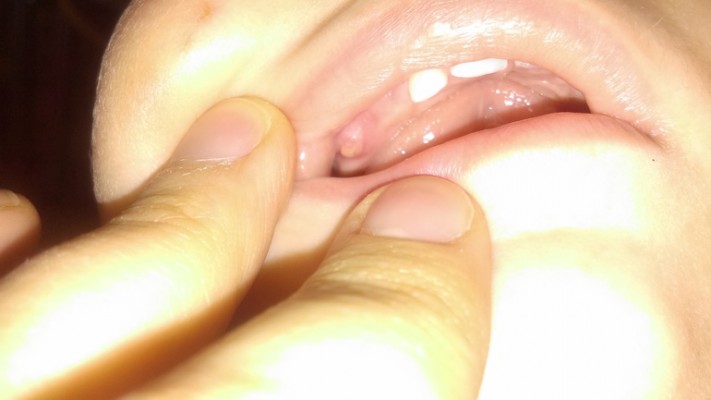
После удаления зуба нередко такое осложнение, как появление шишки на десне. Нарост в таком месте указывает на начало опасных воспалительных осложнений. Занести инфекцию можно, если неосторожно удален сгусток. Еще один источник инфекции – остатки пищи, поэтому стоматологи запрещают пациентам кушать несколько часов после операции. За это время в ранке должен образоваться сгусток, защищающий десну от инфекции.
Если на десне образовался нарост, это может быть аллергией на используемые анестетики или механическое повреждение. Нередко нарост образуется там, куда вводили укол, такое новообразование внутри содержит жидкость, по своей структуре ничем не отличающуюся от гематомы.
Внутри нароста, имеющего инфекционную природу, находятся гнойные массы.
Чтобы определиться с природой шишки, стоматолог проводит пальпацию. Врач при помощи прощупывания определяет насколько твердая шишка, содержит ли она внутри жидкость и гной. Для постановки точного диагноза может назначаться рентген или компьютерная томография. Рентген не назначается беременным пациенткам. По результатам диагностики назначается наиболее подходящее лечение нароста.
- Если в лунке нет сгустка, она очищается от воспаленных тканей, обрабатывается антисептическими материалами. В конце манипуляции в лунку укладывается гемостатическая губка.
- Хирург может принять решение о вскрытии шишки хирургическим инструментом. После манипуляции пациента приглашают прийти на повторный визит через несколько дней.
- Общий метод лечения и профилактики нароста – прием определенных антибиотиков.
Самостоятельно пациент до прихода к стоматологу может полоскать рот раствором фурацилина. Этот препарат не может повлиять на размер нароста, но он окажет антимикробное действие и уменьшит интенсивность воспаления. Можно использовать стоматологические мази с антибактериальным эффектом. Народные средства не помогут избавиться от нароста, но они могут принести кратковременное облегчение. Для этого используются содовые и солевые растворы. Полоскания не должны быть слишком бурными, чтобы не удалить из лунки полезный для организма кровяной сгусток.
Опухла щека
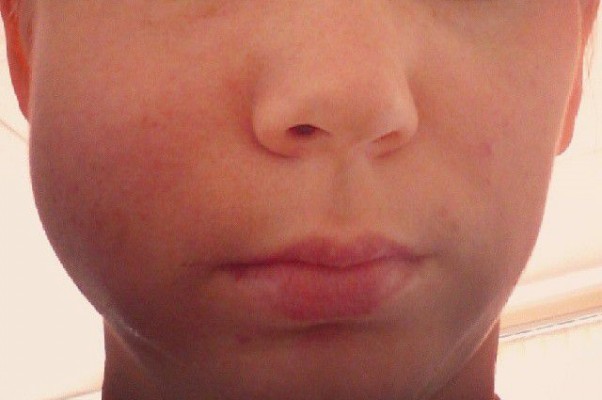
Не все стоматологи рассказывают пациентам о том, что делать, если после удаления зуба опухла щека. Еще в кабинете врача у некоторых больных отмечается припухлость на щеках. Препараты-анестетики вызывают не только нечувствительность нервных окончаний, но и отек – это нормально, если неприятные ощущения быстро проходят после окончания операции.
Если опухоль появляется после стоматологических манипуляций, примерно через сутки или позже после операции – это опасный признак. Болезненность, отеки и покраснения вызваны наличием множества кровеносных капилляров в слизистой рта. Но и процесс восстановления во рту проходит тоже намного быстрее, чем на руке или ноге. Если этого не случилось своевременно, то опухоль вызвана одной из следующих причин.
- Отек тканей щеки, начавшийся еще до визита к стоматологу. После операции такой отек только усиливается, хотя хирургическое вмешательство в этом случае не главная причина того, что опухла щека.
- Удаление зуба мудрости, который еще не полностью прорезался. Операция по удалению сильно травмирует десну, даже если хирург опытный. В ходе операции доктор рассекает ткань глубоко, иногда ему приходится дополнительно расширять ранку, чтобы добраться до зуба. При удалении зуба мудрости внизу часто бывает обильная кровоточивость, вызывающая отек щеки через сутки.
- Повышенное артериальное давление. Пациенты, страдающие от гипертензии, больше других подвержены появлению отеков.
- Избыточный вес пациента. Толстый слой жира на лице отлично снабжен кровью, что способствует отекам.
- Нагноение стенок лунки и кровяного сгустка тоже приводи к отекам близкорасположенных тканей.
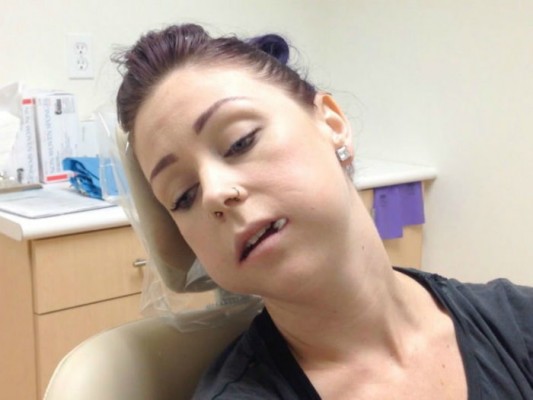
Если опухла щека после удаления зуба, это не всегда угрожает здоровью. Если это случилось в течение 24 часов после операции, с большой вероятностью это не проблема, и пройдет само. Чтобы убедиться в этом, пациенту достаточно измерить температуру. Если она не превышает 37,5°С, специалисты считают это нормальной реакцией на травму, вызванную операцией. При отеке температуру желательно мерить несколько раз в день, чтобы убедиться в отсутствии сильного инфекционного воспаления. Второй вариант – осматривать ротовую полость с помощью зеркала, чтобы убедиться в отсутствии ухудшения состояния.
При современном уровне развития техники специалисты рекомендуют каждый день фотографировать отек, чтобы проследить за его динамикой. Настораживающими факторами считают следующие:
- долго не прекращающееся кровотечение;
- зловонный запах изо рта, которого не было раньше;
- появление гноя из ранки при надавливании на нее;
- сильная боль при глотании.
Стоматологи рекомендуют первые сутки наблюдать отек щеки, если же на следующий день состояние не улучшается, нужно повторно обращаться к зубному врачу.
Рекомендации после удаления зуба
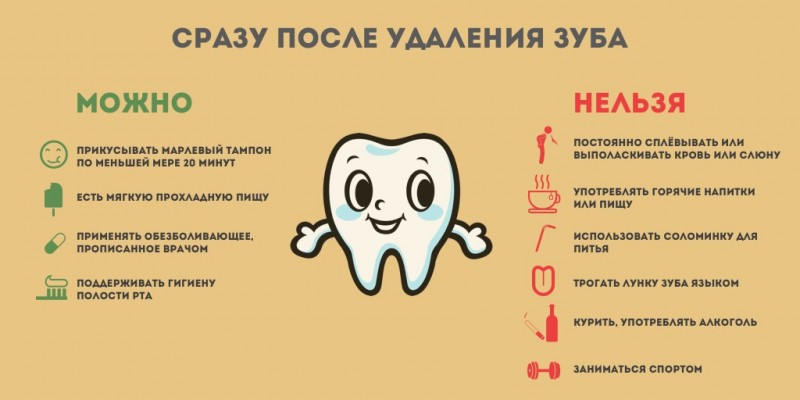
Чтобы уменьшить вероятность осложнений, пациенту дома нужно придерживаться несложных правил.
- Тампон из марли, наложенный хирургом, нужно удалять из ранки максимально осторожно, чтобы нечаянно не оторвался сгусток, закрывающий кровоточащую рану. Если неосторожно удалить тампон вместе со сгустком, ранка может инфицироваться, что вызовет воспаление. Тампон рекомендуется удалять через 20 минут после операции, но не раньше. Если марля присохла к ране, нужно размочить его раствором хлоргексидина.
- Боль после удаления зуба – нормальное явление. Чтобы уменьшить боль, можно охладить щеку при помощи кусочка льда или бутылки с холодной водой. Неплохое народное средство – приложить к щеке с внешней стороны монетку. Холод нельзя держать долго, достаточно 10 минут. После часового перерыва манипуляцию с холодом можно повторить.
- Не рекомендуется полоскать рот сразу после операции. К полосканиям можно прибегать не раньше, чем через 6 часов после удаления зуба.
- Нельзя кушать в течение 2 часов после операции. Пока рана полностью не зажила, принимаемая пища должна быть теплой. Нужно воздержаться от острого и соленого – это вызывает раздражение мягких тканей.
- В день операции нельзя принимать спиртные напитки, которые расширяют сосуды и усиливают кровотечения.
Ни один стоматолог не гарантирует на все 100%, что после удаления зуба у пациента не будет осложнений. Результат зависит не только от профессионализма хирурга, но и от особенностей организма больного. При длительном (более суток) отеке, покраснении, сильной боли и кровотечении – следует обратиться за врачебной помощью.
Читайте также: