Приготовление мазка из зубного налета
Опубликовано: 26.04.2024
Только совокупность всех доступных методов лабораторной диагностики позволяет всесторонне обследовать пациента для выявления этиотропного агента, постановки правильного диагноза и, соответственно, назначения адекватного лечения.
Методы лабораторной диагностики воспалительных заболевания тканей пародонта можно систематизировать следующим образом:
• микробиологические;
• иммунологические;
• биохимические;
• цитологические.
Развитие воспалительных изменений в пародонте является следствием повреждающего влияния зубного налета, бактериальная флора которого является первичным фактором, вызывающим поражения пародонта при гингивите и пародонтите.
Для адекватного лечения ВЗП необходимо знать механизмы формирования микробной зубной бляшки, как причинного фактора этих заболеваний.
Зубная бляшка является продуктом микробного размножения. Она состоит из микробных масс, которые прикрепляются к вторичной кутикуле (пелликуле).
Зубная бляшка — это структурированное формирование, состоящее, главным образом, из микроорганизмов, которое визуально определяется на зубах через 1 —2 дня после прекращения чистки зубов в виде белого, сероватого либо желтоватого зубного налета. Ее постоянный прогрессирующий рост сдерживается током слюны, движением губ, языка, пищевого комка, особенно на верхних 2/3 коронок зубов. Поэтому бляшка скапливается и созревает именно в придесневых областях и межзубных промежутках. В 1 мг субстрата зрелой зубной бляшки содержится до 300 млн микроорганизмов.
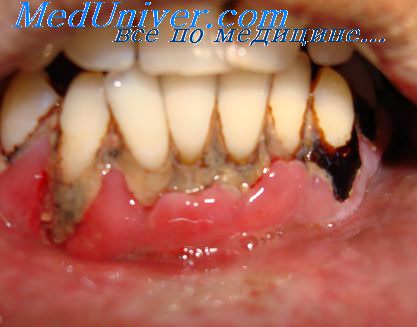
Наряду с плотно прикрепленной к зубу бляшкой существуют и рыхлые микробные скопления на стенках внутри ПК. В ряде случаев именно рыхло прикрепленные микроорганизмы имеют решающее значение в развитии агрессивных форм пародонтита.
В отличие от структурированной плотной тесно связанной с поверхностью зуба бляшки, мягкий зубной налет представляет собой неструктурированную аморфную практически не скрепленную с поверхностями зуба субстанцию. Эта субстанция состоит из микроорганизмов, слущившихся эпителиальных клеток, лейкоцитов и смеси слюнных белков и липидов с частицами пищи. Мягкий зубной налет легко определяется визуально без индикаторов и удаляется простой струей воды.
На основе исследования механизмов взаимодействия между различными бактериями налета и хозяином разработана классификация пародонтальных микробных комплексов. Микробные комплексы поддесневых бляшек различаются по частоте встречающихся в их составе микроорганизмов. Выделяют красный, зеленый, желтый, пурпурный, оранжевый микробные комплексы, которые также способны вызывать поражения пародонта и другие заболевания полости рта.
Данные литературы позволяют утверждать, что при поражениях пародонта как для диагностики, так и для выбора адекватного этиопатогенетического лечения необходим микробиологический анализ. Успех и неуспех лечения часто зависят от того, удается ли идентифицировать возбудителя того или иного заболевания.
В начале истории микробиологии микроорганизмы дифференцировали только с помощью красителей: например, микроорганизмы, окрашивающиеся красителем по Граму (грамположительные) и неокрашивающиеся (грамотрицательные). Разработанные более 100 лет назад техники окрашивания используются для идентификации отдельных видов микроорганизмов и сегодня.
При определении микрофлоры полости рта в настоящее время применяется целый ряд классических методов. Так, для изучения качественного состава микрофлоры идентифицируют микроколонии и/или микробные тела при микроскопии. Количественную оценку микрофлоры проводят путем посева на селективные и неселективные среды с последующим подсчетом колоний микроорганизмов. При выборе метода лечения оценивают чувствительность микрофлоры к лекарственным препаратам.
Вместе с тем за последние полтора столетия были разработаны и внедрены в лабораторную практику десятки новых методов изучения микрофлоры, такие как проточная цитометрия, серологические исследования, анализ белков, сравнение ДНК-последовательностей и др. Однако многие из этих методов требуют приготовления бактериальных культур, что радикально удлиняет время анализа (например, проточная цитометрия), к тому же после культивирования невозможно определить начальную концентрацию микроорганизма в образце, соотношение погибших и живых клеток.
Биохимические методы, основанные на определении специфических для каждого типа клеток соединений (ферментов, витаминов, кислот и пр.), также нельзя считать стопроцентно пригодными для идентификации, поскольку многие микроорганизмы имеют сходные характеристики.
Сравнительно недавно для идентификации бактерий стали использовать масс-спектроскопию. Масс-спектрометр сортирует молекулы клетки по соотношению молекулярная масса/заряд и составляет характеристические наборы значений для каждого типа клеток. Этот метод также ограниченно годен для диагностики, поскольку клетки разных видов микроорганизмов часто обладают очень сходными молекулами, а количество этих молекул может сильно варьировать на разных стадиях клеточного цикла.
Высокоспецифичными методами определения микробных антигенов являются иммуноблоттинг и полимеразная цепная реакция, но и они имеют свои недостатки.
- Вернуться в оглавление раздела "Стоматология."
На середину обезжиренного предметного стекла нанесите петлей 1-2 капли бульонной культуры.
Осторожно покройте каплю чистым покровным стеклом.
Микроскопируйте с приспущенным конденсором. Используйте объективы с увеличением 40 х.
Можно также использовать иммерсионный объектив 100х, нанося на покровное стекло одну каплю иммерсионного масла.
При исследовании живых бактерий следует отличать активную подвижность у отдельных микроорганизмов, свидетельствующую о наличии у них жгутиков, от пассивного броуновского движения (движение бактерий в одном направлении).
Экология микроорганизмов Изучение микрофлоры ротовой полости
Практические навыки, осваиваемые студентами на занятии:
Приготовление мазка из зубного налета, окраска простым методом, микроскопия и зарисовка препарата.
Приготовление мазка из зубного налета
На обезжиренное предметное стекло нанесите петлей каплю физиологического раствора.
В правую руку возьмите деревянную палочку (зубочистку) и проведите ею между зубами и у основания зубов, снимая небольшое количество зубного налета.
Погрузите палочку в каплю физраствора, равномерно распределите зубной налет по стеклу и приготовьте мазок в виде небольшого круга (d2см).
Прожгите в пламени спиртовки конец палочки, потушите и выбросьте ее в урну.
После полного высушивания зафиксируйте мазок.
Окраска мазка простым методом с использованием метиленового синего:
После охлаждения предметного стекла нанесите 1-2 капли водного раствора метиленового синего на фиксированный мазок (чтобы он был полностью покрыт краской).
Окрашивайте в течение 2-3 минут.
Смойте краску водой.
Просушите препарат фильтровальной бумагой.

Основы учения об инфекции Биологический метод исследования
Приготовление мазков-отпечатков из органов трупа инфицированной мыши, окраска по Граму, микроскопия и зарисовка препаратов.
Для приготовления мазков-отпечатков вырезают из печени, селезенки, почек небольшие кусочки ткани, берут их пинцетом и прикасаются к предметному стеклу, прижимая кусочек ткани к поверхностью разреза.
Мазки-отпечатки фиксируют и окрашивают метиленовым синим или по Граму.
При микроскопии отмечают присутствие микроба-возбудителя в различных органах и тканях.
Микробиологические основы химиотерапии бактериальных инфекций Методы изучения чувствительности бактерий к антибиотикам
Определение чувствительности бактерий к антибиотикам методом дисков.
Определение бактериостатического и бактерицидного действия антибиотиков.
Качественный метод определения чувствительности бактерий к антибиотикам (метод дисков).
Бумажные диски, пропитанные определенными антибиотиками, помещают на поверхность мясо-пептонного агара в чашках Петри, предварительно засеянных «газоном» исследуемой бактериальной культуры.
Посевы инкубируют в течение 16—24 ч, после чего учитывают результаты опыта по образованию светлых зон задержки роста бактерий вокруг дисков. По диаметру этих зон ориентировочно судят о чувствительности бактерий к антибиотикам.
Так, зоны диаметром до 15 мм указывают на слабую, а с диаметром до 25 мм — на среднюю и более 25 мм — на сравнительно высокую чувствительность исследуемого микроорганизма к антибиотику.
Количественный метод определения чувствительности бактерий к антибиотикам (определение бактериостатического и бактерицидного действия антибиотиков).
Данный метод считается наиболее точным для количественного определения чувствительности бактерий к антибиотикам.
Основной раствор антибиотика, содержащий, например, 100 ЕД/мл, готовят с помощью буферного раствора или специального растворителя.
Серийные разведения препарата (двукратные – 1:2 1:4 1:8 1:16 1:32 1:64 1:128) готовят в пробирках, содержащих 1 мл мясо-пептонного бульона: в 1-ю пробирку вносят 1 мл исходного раствора препарата, перемешивают и переносят в следующую, в которой уже содержится 1 мл МПБ, и т.д. – таким методом делают серию (ряд) последовательных разведений препарата от 50 до 0,39 ЕД/мл в равных объемах питательной среды.
В каждую пробирку вносят 0,1 мл испытуемой бактериальной суспензии, густотой 1 млрд/мл по оптическому стандарту. Одновременно ставят контроли — бактерий (1 мл мясо-пептонного бульона+ +0,1 мл суспензии бактерий) и антибиотика (мясо-пептонный бульон + антибиотик).
Посевы инкубируют, после чего отмечают результаты. Отсутствие помутнения среды свидетельствует о задержке роста бактерий в присутствии данной концентрации препарата.
Бактериостатической дозой или минимальной ингибирующей концентрацией (МИК) называется наименьшая концентрация антибиотика, в присутствии которой угнетается видимый рост бактерий.
Для определения бактерицидного действия препарата дополнительно производят высевы из пробирок, в которых отсутствует видимый рост бактерий, на чашки Петри с плотной питательной средой, не содержащей антибиотика.
Наименьшая концентрация антибиотика, вызывающая полную гибель испытуемых бактерий, о чем свидетельствует отсутствие роста на агаре без антибиотинка, называется минимальной бактерицидной концентрацией (МБК).
Что такое зубной налет? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сидихина Н. О., стоматолога со стажем в 11 лет.

Определение болезни. Причины заболевания
Зубной налёт — это мягкая, липкая биоплёнка, которая состоит из бактерий, продуктов их жизнедеятельности, слюны, остатков еды и тканевого детрита (разрушенных клеток). Налёт появляется на участках, на которых проще закрепиться:
- на шероховатых поверхностях зубов;
- в пришеечной области коронок;
- около пломб;
- в местах крепления зубных протезов;
- в промежутках между зубами;
- в естественных углублениях зуба;
- в труднодоступных для чистки местах;
- на негерметичных краях реставрации зубов;
- над и под десной;
- на мостах, брекетах, коронках.
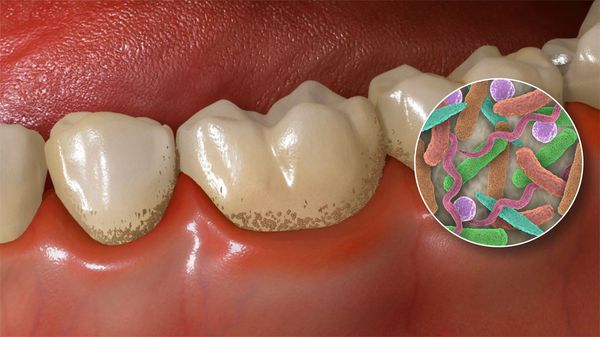
Зубной налёт состоит из скоплений микроорганизмов, обитающих в полости рта: стрептококков, лактобактерий, стафилококков, нейссерий, вейлонелл, фузобактерий, актиномицетов и дрожжеподобных грибков. Микробы прикрепляются к пелликуле — тонкой плёнке на поверхности зубов. Уже через сутки их число увеличивается до сотен миллионов. А течение нескольких дней микроорганизмы объединяются и образуют бляшку, покрывающую зубную эмаль.
Чтобы сформировалась зубная бляшка, необходимо одновременное действие нескольких факторов:
- нехватка слюны, в том числе во время сна, её застой и повышение кислотности;
- количественный и видовой состав микрофлоры полости рта;
- присутствие углеводов;
- плохая гигиена полости рта.
Зубной налёт появляется при употреблении большого количества углеводов и неправильной или нерегулярной гигиене полости рта. Сахара, которые ест человек, употребляют и микробы, составляющие бляшку. Бактерии способны превращать углеводы в кислоту, которая разрушает зубную эмаль и способствует развитию кариеса [1] [4] [24] .
Симптомы зубного налета
Зубной налёт может проявляться следующими изменениями в полости рта:
- эмаль теряет блеск и приобретает тёмный оттенок;
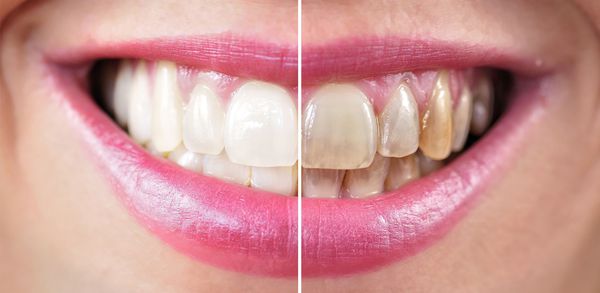
- жизнедеятельность микроорганизмов вызывает неприятный запах изо рта;
- зубы на ощупь становятся шероховатыми;
- дёсны начинают кровоточить, особенно во время чистки зубов;
- пациенты, избегая кровоточивости, недостаточно хорошо чистят зубы, в результате количество налёта увеличивается;
- возникают покраснение и припухлость дёсен, боль при чистке и пережёвывании пищи;
- повышается чувствительность зубов к температурным или химическим раздражителям;
- усиливается подвижность зубов;
- образуется зубной камень;
- выделяется гной [1][5][18][26] .
Патогенез зубного налета
Через несколько минут после приёма пищи на зубах начинается формироваться плёнка — пелликула , которая состоит из гликопротеинов слюны. Пелликула плотно фиксирована на поверхности зуба, е ё невозможно смыть водой или слюной. Сама по себе плёнка ещё не содержит колоний бактерий и не приводит к кариесу. Патологический процесс начинается спустя несколько суток:
1. Через 48 часов количество микроорганизмов значительно увеличивается и образуется единая бактериальная сеть из более чем 750 различных видов бактерий.
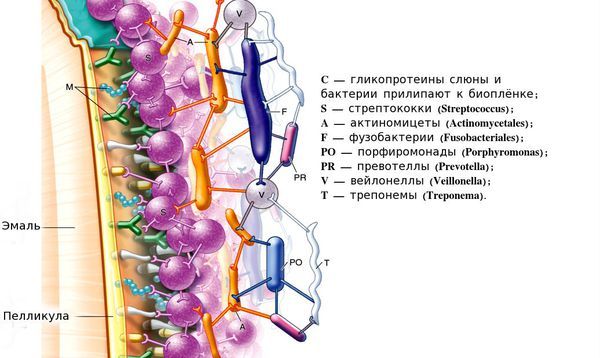
2. На четвёртый — девятый день на зубной эмали формируется зрелая бляшка. Бактерии в её составе преобразуют сахара в кислоты, которые растворяют кальций и разрушают поверхность эмали.
3. Промежутки между призмами эмали увеличиваются. Микроорганизмы проникают в эти пространства и начинается образование кариеса.
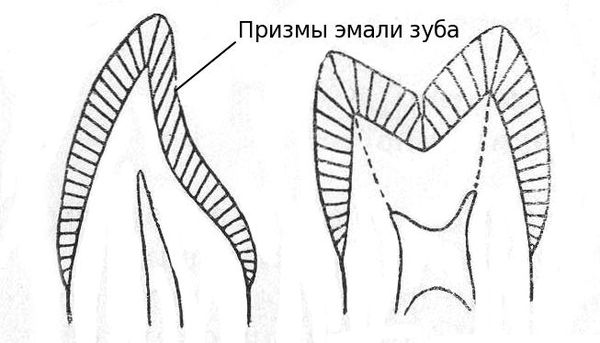
4. Зубная бляшка ограничивает доступ кислорода к поверхности эмали, что способствует размножению анаэробных бактерий (способных жить без кислорода). Сквозь бляшку из слюны не могут проникать и кальций с фосфором, поэтому если из-за плохой гигиены на поверхности зуба образовалась бляшка, то фторсодержащие пасты и эликсиры, даже самых лучшие и дорогостоящие, совершенно бесполезны.
Выраженные нарушения в биохимическом составе полости рта приводят к заболеваниям дёсен, зубов (и как следствие неприятному запаху изо рта) и даже осложнениям на внутренних органах, например на сердце. [1] [17] [21] [24] .
Классификация и стадии развития зубного налета
Зубные отложения подразделяют на минерализованные и неминерализованные:
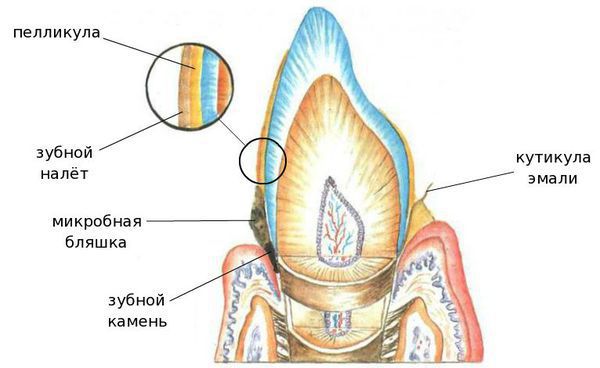
1. Неминерализованные — это кутикула, пелликула, мягкий зубной налёт и зубная бляшка:
- Кутикула — это остатки оболочки, которая присутствовала на зубе в момент его прорезывания и исчезла после;
- Пелликула (приобретённая кутикула), с одной стороны, защищает эмаль от кислот, с другой — способствует прикреплению микроорганизмов к поверхности зуба;
- Мягкий зубной налёт — клейкие наслоения микроорганизмов, продуктов их жизнедеятельности, слюны, остатков еды и разрушенных клеток.
- Зубная бляшка — плотное образование из микробов и продуктов их жизнедеятельности, способное создать кислую среду и разрушить эмаль.
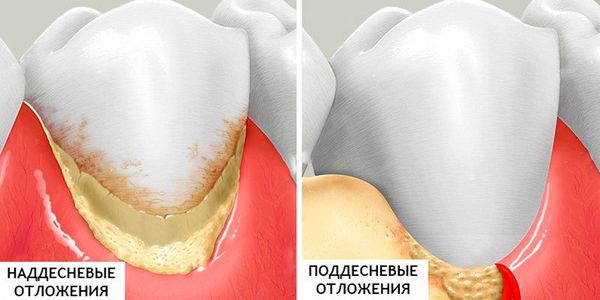
2. Минерализованные отложения — это наддесневой и поддесневой зубной камень (затвердевший налёт):
- Наддесневой зубной камень располагается на поверхности зубов наддесневого края. Чем светлее зубной камень, тем он плотнее и быстрее образуется. Зубной камень является отвердевшей зубной бляшкой. Расположен в основном в области открытия протоков больших слюнных желёз: на язычной поверхности нижних фронтальных зубов, в подъязычной области расположения протоков подъязычных и поднижнечелюстной слюнных желёз, на щёчной поверхности верхних моляров.
- Поддесневой камень расположен на поверхности корня зуба ниже уровня десны. Этот вид камня встречается у пациентов с различными заболеваниями пародонта ( тканей, окружающих и удерживающих зуб ).
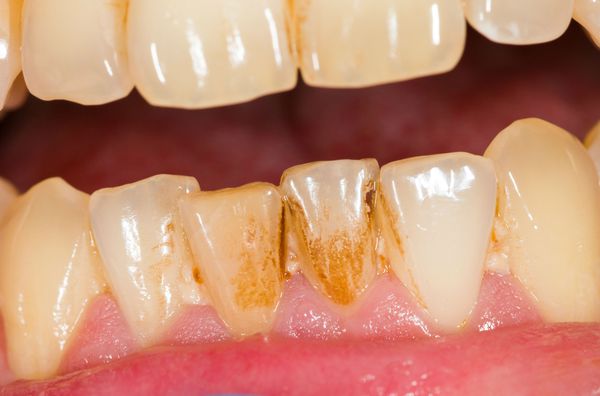
Зубной налёт различают по цвету:
- Липкая плёнка желтовато-белого оттенка — естественные отложения на поверхности зуба, которые появляются во время сна, после приёма пищи. При отсутствии гигиены полости рта возникает затхлый или гнилостный запах изо рта и кислый привкус. Приводит к появлению зубных камней, которые сможет убрать только стоматолог при помощи специальных инструментов.
- Пигментированный зубной налёт образуется при употреблении красящих продуктов: кофе, крепкого чая. Налёт у курильщиков окрашен в коричневый цвет, это вызвано отложением табачных смол и никотина.
- Тёмный зелёный налёт (налёт Пристли), как правило, образуется на молочных зубах и проходит с появлением постоянного прикуса. Выглядит как неровная тёмная кайма, может распределиться вдоль всего зуба или быть в виде пятнышек, и является источником неприятного запаха. Его образуют некоторые видов бактерий, обитающие в полости рта ребёнка. Возможны и другие причины возникновения пигментированного налёта — эндокринологические и желудочно-кишечные заболевания (нарушение обмена веществ, патологии щитовидной железы, гастрит, дуоденит, холецистит, воспаление поджелудочной железы, печени и желчевыводящих протоков), приём препаратов железа и иных витаминов; смена климата. В этих случаях оттенок налёта может быть чёрным, зелёным, коричневым или оранжевым. Налёт и бактерии, которые его образуют, не разрушают ткани зуба, но могут маскировать кариес [1][3][27] .
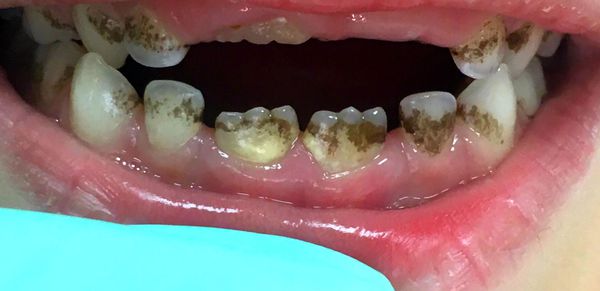
Осложнения зубного налета
Если налёт не убирать, то он превращается в зубной камень и приводит к воспалению слизистой оболочки рта и дёсен. Отёчность десневого края способствует формированию ложных карманов и одновременно с этим усиливает выделение десневой жидкости. Это создаёт благоприятные условия для развития бактериальной микрофлоры, которая является ключевым фактором тяжёлых осложнений: кариеса, гингивита, пародонтита, стоматита, инфекционного эндокардита.
Кариес — это размягчение твёрдых тканей зуба кислотами, выделяемыми бактериями зубного налёта. Разрушению способствует частое употребление сахаров, высокая кислотность в полости рта, снижение слюноотделения [1] [4] [5] .
Гингивит — это воспаление дёсен, которое сопровождается покраснением, отёком, кровоточивостью и неприятным запахом изо рта. Плохая гигиена позволяет микробным бляшкам накапливаться между десной и зубами, что приводит к воспалению. При этом бороздки между зубами и десной увеличиваются и появляются десневые карманы. Они содержат бактерии, которые, помимо гингивита, могут вызывать кариес корня зуба и пародонтит. Чаще всего к гингивиту приводит зубной налёт. К второстепенным факторам относят: неправильный прикус, зубной камень, плохое восстановление зубов, сухость во рту, изменения гормонального фона, системные нарушения (сахарный диабет, СПИД, авитаминоз, лейкоз, лейкопения), приём лекарственных препаратов [14] [16] [24] .
Пародонтит — это воспалительное заболевание дёсен, при котором атрофируются ткани, в том числе костные, удерживающей зуб в лунке. Ведущую роль в развитии заболевания играют патогенные микроорганизмы зубного налёта. Продукты жизнедеятельности бактерий увеличивает проницаемость кровеносных сосудов, это приводит к иммунному ответу организма и хроническому воспалению.При пародонтите появляется кровоточивость, покраснение и отёк десны, её отхождение от корней зубов, в тяжёлых случаях — гнойное отделяемое из пародонтальных карманов. Также увеличивается подвижность зубов при жевании, а между зубами и десной начинают застревать остатки пищи. Пародонтит — необратимый процесс, так как сопровождается уже деструкцией тканей [18] [19] [26] [28] .
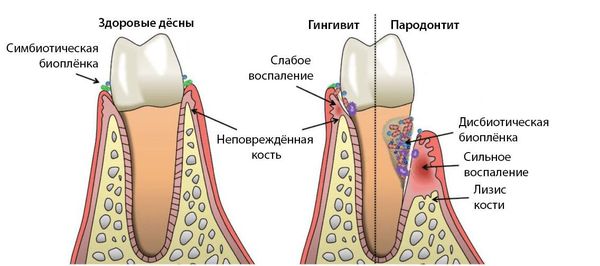
Стоматит — воспалительное заболевание полости рта с образованием язв и эрозией. К патологии приводят бактерии, которые поражают участки с микротравмами. В тяжёлых случаях на слизистой оболочке появляются пузыри, участки отмирания клеток (некроз). У лиц с ослабленным иммунитетом стоматит может стать причиной общей интоксикации [1] [27] .
Галитоз — дыхание с неприятным запахом, вызванное патологическим ростом микроорганизмов в пародонтальных карманах вокруг зубов. Галитоз может быть проявлением общих расстройств при метаболических нарушениях и поражении органов желудочно-кишечного и дыхательного тракта [29] [30] .
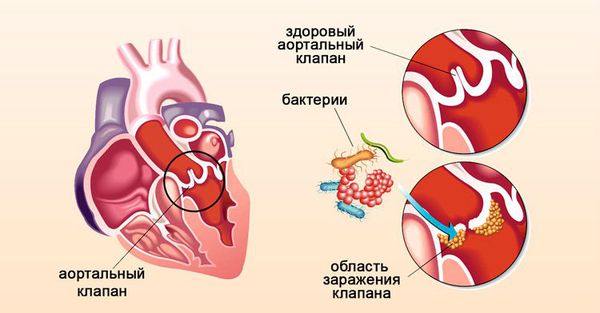
Инфекционный эндокардит — это воспаление внутренней оболочки сердца, которое сопровождается поражением клапанного аппарата и клеток сосудов условно-патогенными возбудителями (в большинстве случаев стрептококками и стафилококками). Бактерии из десневых карманов попадают в кровь, затем прилипают к клеткам сердца или сосуда (чаще уже повреждённого) и вызывают воспаление [6] [12] [25] [32] [32] .
Диагностика зубного налета
Зубной налёт определяется визуально во время осмотра. При этом стоматолог отмечает:
- уровень самостоятельной гигиены полости рта;
- прикус (расположение зубов, скученность);
- изменение формы, цвета, текстуры, поверхности, размеров слизистой полости рта;
- наличие и вид зубных отложений.
Здоровая десна имеет бледно-розовый оттенок, по рельефу похожа на апельсиновую корку. В норме контур десны плотно прилегает к зубу, сосочки полностью заполняют межзубные пространства, слизистая десневой границы легко определяется.
После осмотра стоматолог при помощи окрашивания специальными красителями выявляет количество зубных отложений и оценивает уровень гигиены: от хорошего до очень плохого. Для большинства пациентов достигнуть удовлетворительной гигиены полости рта — достаточно сложная задача.
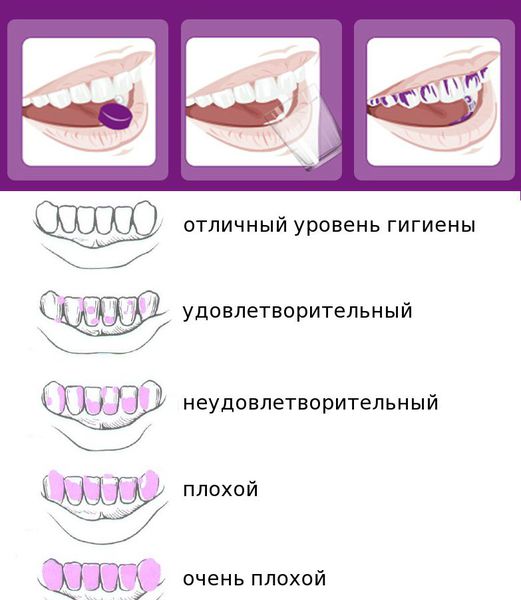
Реакция на воспаление со стороны мягких тканей оценивается по показателям:
- объём мягких тканей и глубина поддесневых карманов;
- интенсивность кровоточивости;
- подвижность зубов.
Воспалительную реакцию со стороны костей челюстей и убыль костной ткани определяют при помощи рентгенологического обследования [1] [7] [9] [27] .
Лечение зубного налета
После диагностики стоматолог удаляет бактериальный налёт. Для этого:
- полость рта обеззараживают антисептиками;
- поверхности зубов с помощью аппарата Air Flow под давлением обрабатывают специальным раствором;
- зубы полируют щёткой, резиновыми чашечками, пастой со фторидами, полировочной штрипсой (тонкой полоской из металла или пластика).
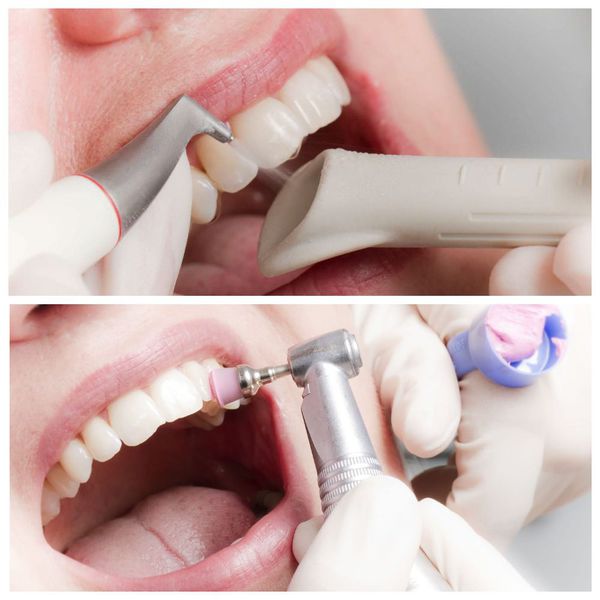
В завершении гигиены врач проводит антисептическую обработку, останавливает кровотечение и накладывает лечебные и антисептические повязки на десну. При выраженном воспалении слизистой назначается курс антимикробных аппликаций и заживляющих мазей. При обильных зубных отложениях рекомендован повторный осмотр [5] [12] [22] [25] .
Прогноз. Профилактика
При регулярном посещении стоматолога зубной налёт выявляют на начальной стадии и легко удаляют. Гигиеническую чистку зубов рекомендовано проводить раз в шесть месяцев. Если налёт не удалён, он переходит в плотное образование и развивается кариес. При своевременном обращении к врачу и правильном лечении прогноз будет благоприятным. При остром кариесе следует 2-4 раза в год посещать стоматолога, обрабатывать полость рта хлоргексидином, есть меньше углеводов и каждые 2-3 года контролировать микробиологические показатели слюны.
Профилактические осмотры, своевременное лечение, удаление зубного налёта существенно оздоравливают полость рта и предупреждают развитие заболеваний дёсен и зубов, однако без удовлетворительной самостоятельной гигиены добиться благоприятных долгосрочных результатов невозможно [7] [9] [15] .
Самое первое в гигиене и борьбе с налётом — это зубная щётка. Её подбирают индивидуально, согласно анатомическим особенностям пациентов. При выборе и использовании учитывают основные моменты:
- Предпочтительны щётки с искусственными щетинками с закруглёнными концами. Натуральную щетину, как правило, быстро колонизируют бактерии, к тому же она недолговечна, а острые концы щетинок могут травмировать десну и твёрдые ткани зуба.
- Охват щетины — не более двух-трёх зубов, это позволит чистить их лучше.
- Ручка удобно располагается в руке.
- Зубные щетки меняют каждые 6-10 недель.
Электрические щетки с вращающимися или колеблющимися головками рекомендованы пациентам с нарушенными мануальными навыками. Они хорошо удаляют налёт при постоянном использовании.
Помимо щётки, важную роль играет зубная паста. Она должна хорошо очищать, не повреждать эмаль, быть приятной на вкус, надолго защищать от микробов. Важное значение в её составе имеют следующие соединения:
- фториды (соединения фтора, например с натрием) — стабилизируют уровень минералов в зубной эмали;
- пирофосфат, хлорид цинка, цитрат цинка — уменьшают наддесневой зубной камень;
- хлорид стронция, гидроксиапатиты и нитрат калия — избавляют от повышенной чувствительности зубов;
- карбонат кальция — нейтрализует кислоты, тем самым защищая зубы [2][3][8] .
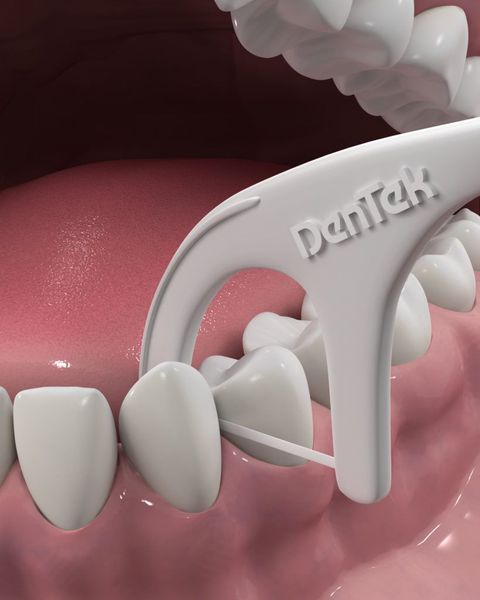
Для гигиены межзубных пространств будут полезны зубные нити(флоссы) и нити на держателе (флоссеты). Они легко проникают в межзубные промежутки и удаляют остатки пищи и налёт.
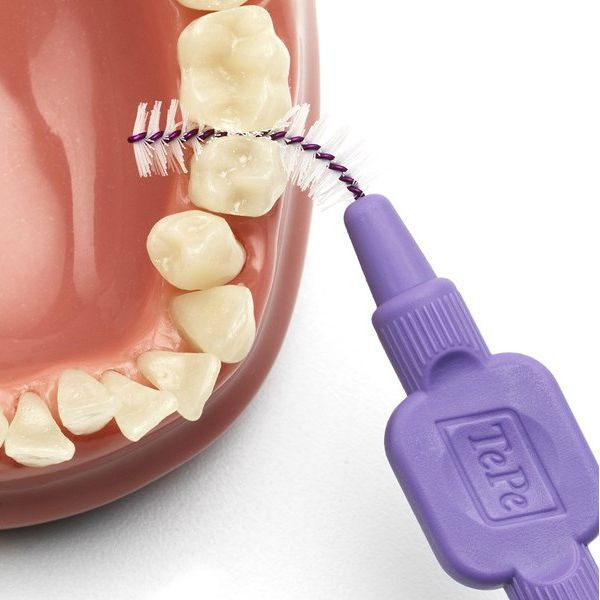
Пациентам с имплантами следует применять интерпроксимальные ёршики. Они состоят из спирально-изогнутого основания с конически или цилиндрически расположенными щетинками. Зубные нити и интерпроксимальные ёршики предназначены только для одноразового применения.
Для удаления остатков пищи можно применять деревянные или пластиковые зубочистки, но следует помнить, что они не избавят от налёта.
При наличии несъёмных конструкций (брекеты, коронки, импланты) полезен и незаменим ирригатор — прибор, который струёй воды под давлением очищает зубную поверхность и маcсирует мягкие ткани.
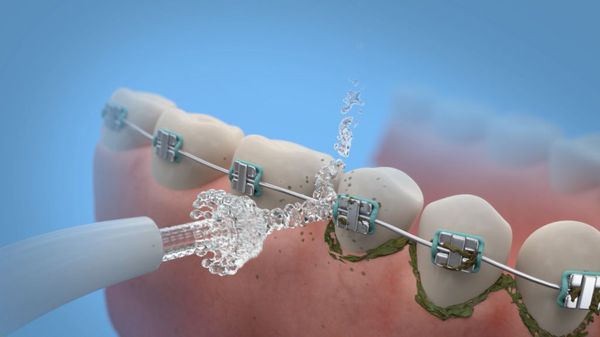
Ополаскиваетели для рта не являются самостоятельным средством для устранения зубных отложений, и удаляют налёт только в комплексе с другими средствами. При хронических заболеваниях пародонта полоскать рот не рекомендуется — это повышает риск попадания частичек инфицированных отложений в десневой карман и может усилить воспаление.
Хлоргексидин — это антисептик, который обладает антибактериальным действием и уменьшает зубные отложения. Но из-за побочного раздражающего действия (вплоть до химического ожога сосочков языка с нарушением вкусовой чувствительности) курс хлоргексидина в составе ополаскивателя ограничивают до двух недель, с повторением через три месяца.
Жевательная резинка в течение 15-20 минут после приема пищи механически очищает зубы за счёт повышения слюноотделения. Жевательные резинки следует выбирать без сахара, с ксилитом — сахарозаменителем, который препятствует размножению бактерий в полости рта.
Одним из важных факторов профилактики зубных отложений является питание. Для предотвращения кариеса важно получать из пищи достаточно минералов (кальция и фтора) и снижать количество сахара. Также следует исключить курение и уменьшить употребление красящих продуктов — чёрного кофе или чая [2] [3] [8] [10] .
Известно более сотни методов чистки зубов, большинство из них авторские методики. Часть из них направлена на купирование и профилактику ряда стоматологических заболеваний, например, для улучшения состояния десен и лечения болезней.
Другие – рекомендованы пациентам, проходящим ортодонтическое лечение и др.
1. Стандартный метод чистки зубов
Начинать чистку необходимо с левого верхнего квадрата, со щечной стороны зубов. Выметающими движениями нужно двигаться от пришеечной области к краю коронки. Таких движений необходимо сделать 10-15, после чего постепенно продвигаться к центральной линии, а после повторить процедуру, но уже с правой стороны.
По аналогии чистка зубов проводится с небной стороны, а после возвратно-поступательными движениями очищают жевательную поверхность. В среднем на чистку уходит около 1-1,5 минут.
Чистка зубов на нижней челюсти проводится по тому же алгоритму
Завершают чистку при сомкнутых челюстях, круговыми движениями обязательно затрагивая десны. Так проводится массаж десен, что стимулирует кровообращение и предотвращает развитие ряда заболеваний.
Кроме чистки зубов нельзя забывать про язык, ведь там сосредоточено огромное количество бактерий.
Стандартный метод чистки зубов рекомендован при относительно здоровой полости рта, при отсутствии большого количества пломб и ортопедических конструкций, а также серьезных заболеваний десен.
2. Методы чистки зубов при болезнях десен
При наличии последних, рекомендован специальный метод чистки зубов Басса. За счет более качественного очищения придесневой поверхности десен, удается снизить выраженность воспалительного процесса, предотвратить осложнения.
Щетинки располагают под углом в 45º к зубу, при этом они должны проникнуть в десневую борозду. Главное – чтобы не было болезненных ощущений, в противном случае это грозит осложнениями.
В таком положении чистку необходимо проводить вибрирующими движениями, без передвижения концов щетины. Благодаря такому методу чистки удается качественно удалить зубной налет, скопившийся под уровнем десны, следовательно, убрать основной источник инфекции.
3.Контролируемая чистка зубов
В стоматологии существует такое понятие, как контролируемая чистка зубов – это целый комплекс процедур, направленных на улучшение качества чистки и обучения пациента правилам чистки зубов.
Приходя на прием к стоматологу, пациенту предлагают почистить зубы так, как это происходит в дома: используются привычные средства и предметы гигиены. При этом стоматолог наблюдает за процедурой.
После пациенту окрашивают зубной налет при помощи специальных растворов. Оцениваются ряд гигиенических индексов, показывающих уровень качества чистки, и начальные признаки воспалительного процесса.
Таким образом становится видны проблемные места, так сказать слабые звенья чистки зубов, на которые необходимо обратить внимание при последующей чистке. Для закрепления знаний происходит подробный разбор метода чистки зубов на модели.
4. Контроль чистки зубов в домашних условиях
Как показывают исследования, контролируемая чистка зубов улучшает состояние полости рта, сокращает количество образованного налета, а в отдаленной перспективе это предотвращает развитие и прогрессирование болезней десен.
Контролируемая чистка зубов как метод улучшения гигиенических показателей может проводиться в домашних условиях, достаточно лишь использовать таблетки или растворы для индикации зубного налета, которые можно заказать на Здравсити.
Выбор таких средств ограничивается личными предпочтениями: кому-то удобнее рассасывать таблетки, кому-то – использовать растворы. Примечательно, что таблетки по-разному окрашивают зубной налет: уже минерализованный налет, превращающийся в камень, и мягкий налет окрашивается в различные, контрастные цвета.
Это позволяет наглядно оценить уровень чистки и найти те области, где обычной зубной щеткой справиться невозможно – нужна профессиональная чистка зубов.
Пользоваться индикаторами зубного налета рекомендовано постоянно
Автор: Юлия Лапушкина, врач-стоматолог
Введите e-mail, чтобы подписаться на нашу рассылку
Лабораторная работа №1
Устройство микроскопа и правила работы с ним.
Приготовление фиксированных препаратов бактерий
и окраска их простыми методами.
Цель работы: Изучить устройство светового биологического микроскопа и освоить правила работы с ним. Ознакомиться с приготовлением фиксированных препаратов бактерий и освоить технику окраски препаратов бактерий простыми методами.
Оборудование, материалы: Микроскоп; бактериологические петли; предметные стекла; спиртовка; иммерсионное масло; фильтровальная бумага; зубочистки; фуксин; лоток с рельсами; промывалка.
Устройство микроскопа и правила работы с ним
Микроскоп (от греч. micros – малый и scopio – смотрю) – это оптический прибор, предназначенный для получения увеличенных изображений, а также измерения объектов или деталей структуры, невидимых или плохо видимых невооружённым глазом.
Устройство микроскопа
Схема светового биологического микроскопа представлена на рис. 1.
Механическая часть или штатив состоит из ножки, основания, тубусодержателя, предметного столика, монокулярной насадки (тубуса), револьверного устройства, рукоятки грубой фокусировки (макрометрического винта), рукоятки тонкой фокусировки (микрометрического винта).
Тубус – зрительная труба микроскопа. В верхнее отверстие тубуса свободно вставляется окуляр, на нижнем конце тубуса находится вращающееся вокруг своей оси револьверное устройство (револьвер), в которое ввинчиваются объективы. Вращая револьвер, можно быстро сменить объективы во время работы с микроскопом, подводя любой объектив под тубус. Объектив должен быть центрирован, т.е. установлен на оптическую ось микроскопа. Для этого револьвер поворачивают вокруг своей оси до появления щелчка.
Предметный столик служит для размещения на нем изучаемого препарата. Препарат закрепляют на столике зажимами (клеммами). В центре предметного столика находится отверстие для прохождения лучей света и освещения препарата. В некоторых конструкциях микроскопа предметный столик может передвигаться с помощью винтов, расположенных по периферии предметного столика. Это дает возможность рассмотреть препарат в различных полях зрения.

1 – окуляр
2 – монокулярная насадка
3 – револьверное устройство
4 - объектив
5 – предметный столик
6 - конденсор
7 – корпус коллекторной линзы
8 – патрон с лампой
9 - шарнир
10 – рукоятка перемещения кронштейна конденсора
11 – рукоятка тонкой фокусировки (микрометрический винт)
12 – рукоятка грубой фокусировки (макрометрический винт)
13 - тубусодержатель
14 – винт для крепления насадки
Схема устройства светового биологического микроскопа
Рукоятки грубой и тонкой фокусировки (макро- и микровинты) служат для перемещения тубуса вверх и вниз, что позволяет установить его на необходимом расстоянии от препарата. При вращении винтов по часовой стрелке тубус опускается, а при вращении против часовой стрелки – поднимается. При вращении макрометрического винта объектив ориентировочно устанавливается на фокус, т.е. на то расстояние от препарата, при котором он делается видимым. Микрометрический винт служит для точной установки на фокус.
Оптическая часть является наиболее ценной частью микроскопа. Она состоит из объективов и окуляра.
Окуляр (от лат. oculus – глаз) состоит их двух плосковыпуклых линз, заключенных в общую металлическую оправу. Отечественные микроскопы снабжены тремя сменными окулярами, увеличение которых указано на корпусе окуляра (х7; х10; х15).
Объективы ввинчиваются в гнезда револьверного устройства и состоят из системы линз, заключенных в металлическую оправу. В гнезда револьверного устройства ввинчиваются четыре объектива, увеличение которых указано на корпусе объектива (х8; х20; х40; х90 или 100).
Объективы подразделяются на сухие и иммерсионные .
При работе с сухими объективами (х8, х20, х40) между фронтальной линзой и препаратом находится воздух. В этом случае лучи света проходят среды с различными показателями преломления (покровное стекло, воздух), часть их отклоняется и не попадает в объектив.
При работе с иммерсионными объективами (х90 или х100) для устранения светорассеяния расстояние между фронтальной линзой объектива и препаратом заполняют иммерсионным (кедровым) маслом, показатель преломления лучей света которого близок к показателю преломления лучей света, проходящего через стекло.
Общее увеличение микроскопа определяется как произведение увеличения объектива на увеличение окуляра. Например, если в работе используют окуляр х15, а под тубусом находится объектив х90, то увеличение рассматриваемого с помощью микроскопа объекта составит х1350.
Правила работы с микроскопом
На рабочем столе микроскоп ставят тубусодержателем к себе на расстоянии 3-5 см от края стола;
Включают микроскоп в сеть и устанавливают правильное освещение;
На предметный столик помещают исследуемый препарат и закрепляют его клеммами;
Под тубус помещают нужный объектив и с помощью макро- и микровинтов устанавливают фокусное расстояние. Так, при работе с иммерсионными объективами на препарат предварительно наносят каплю иммерсионного масла и осторожно опускают тубусодержатель макровинтом до соприкосновения со стеклом. Затем, внимательно смотря в окуляр, очень медленно поднимают тубусодержатель, вращая его против часовой стрелки, до тех пор, пока не увидят изображение. Точную наводку объектива на фокус производят микрометрическим винтом. При работе с сухими объективами препарат вначале рассматривают с объективом х8. Поднимая с помощью макровинта тубусодержатель и внимательно смотря в окуляр, устанавливают фокусное расстояние (около 9 мм) и добиваются четкости изображения, используя микрометрический винт. Далее, двигая предметный столик или предметное стекло, устанавливают в центр поля тот участок препарата, в котором лучше всего виден изучаемый объект. Затем, вращая револьверное устройство вокруг своей оси, под тубус помещают объектив на х20 или х40. При этом под тубус не должен попасть объектив х90. В револьверном устройстве объективы располагаются таким образом, что если найдено изображение с объективом х8, то при рассмотрении препарата с объективами большего увеличения нужно слегка подрегулировать четкость изображения с помощью макро- и микрометрических винтов;
Во время микроскопирования необходимо держать оба глаза открытыми и пользоваться ими попеременно;
После окончания работы следует убрать препарат с предметного столика, опустить вниз конденсор, поставить под тубус объектив х8, удалить мягкой тканью или марлей, смоченной в спирте, иммерсионное масло с фронтальной линзы объектива х90, под объектив положить марлевую салфетку, опустить тубусодержатель.
Приготовление препаратов фиксированных клеток
Фиксированными считают клетки микроорганизмов, в которых прерваны жизненные процессы, но полностью сохранена тонкая структура.
Для получения фиксированных препаратов важно правильно подготовить предметные стекла. Они должны быть чистыми и тщательно обезжиренными. Берут стекла пинцетом или аккуратно за грани, так как пальцы оставляют на поверхности жирные пятна.
Приготовление фиксированных препаратов ведут в следующей последовательности:
На середину чистого обезжиренного предметного стекла стерильной петлей наносят небольшую каплю воды. В нее вносят исследуемый материал. Полученную суспензию равномерно распределяют по поверхности стекла тонким слоем.
Полученный мазок высушивают при комнатной температуре на воздухе.
Производят фиксацию мазка. Для этого стекло с высохшим мазком проводят 3-4 раза над пламенем горелки той стороной, где мазок отсутствует. Цель фиксации:
умертвить клетки микроорганизмов и сделать их безопасными (что особенно важно при работе с патогенными микроорганизмами);
зафиксировать (закрепить) мазок на стекле (чтобы они не смывались при окрашивании);
улучшить окрашивание, поскольку мертвые клетки лучше адсорбируют на своей поверхности различные красители.
Окраска фиксированных препаратов микроорганизмов
простыми методами
Фиксированные препараты нельзя рассмотреть под микроскопом, так как они являются бесцветными и пропускают световые лучи. Поэтому их окрашивают, используя простые или сложные методы.
Тинкториальные свойства микроорганизмов - свойства бактерий, грибов и простейших, характеризующие их способность вступать в реакцию с красителями и окрашиваться определенным образом.
При окрашивании фиксированных мазков простыми методами используют один краситель (фуксин, краска Муромцева, генцианвиолет, метиленовая синь и др.).
Последовательность окрашивания мазка простыми методами следующая:
На фиксированный препарат наносят несколько капель красителя таким образом, чтобы он покрывал всю поверхность мазка и выдерживают в течение определенного времени. Так, при окраске фуксином на мазок наносят несколько капель красителя и выдерживают его на мазке 2-3 мин.
Краску смывают с мазка слабой струей до бесцветной смывной воды. При этом стекло держат в наклонном положении над лотком.
Мазок подсушивают фильтровальной бумагой, которую осторожно прикладывают к стеклу, и досушивают на воздухе.
На окрашенный мазок наносят каплю иммерсионного масла и рассматривают препарат с объективом х90 или х100.
Микроскопирование зубного налета.
Цель: изучить микрофлору полости рта.

Оборудование: микроскоп; предметные и покровные стекла; спиртовка; иммерсионное масло; фильтровальная бумага; зубочистки; фуксин; лоток с рельсами; промывалка.
1. Приготовление микропрепарата.
Бактерии зубного налета
На предметное стекло наносится капля воды, затем спичкой берут немного зубного налета у самых десен и смешивают его с каплей воды. Затем препарат фиксируют и окрашивают фуксином. Высушивают, накрывают покровным стеклом и рассматривают сначала под средним увеличением, а затем с иммерсионным объективом.
2. Определение разнообразие форм бактерий.
Что же мы увидим? Микробов самой разнообразной формы: палочки, кокки, спириллы и клетки слизистой оболочки полости рта.
3. Оформление результатов.
1. Внимательно изучите предложенный материал.
2. Посмотрите видео ролики:
3. Письменно ответьте на следующие вопросы:
Каково устройство биологического микроскопа?
Объективы бывают сухие и иммерсионные. Что это значит?
Перечислить основные правила работы с микроскопом.
Перечислите основные этапы приготовления фиксированного окрашенного препарата.
Читайте также:

