Растворимость гидроксиапатита эмали зубов при снижении рн ротовой жидкости
Опубликовано: 15.05.2024
Твердые ткани зуба состоят из минералов: кальция, фосфора и фтора. Последний участвует в формировании дентина и эмали, образуя прочные, твердые соединения. При недостатке фтора зуб начинает разрушаться: твердые ткани размягчаются, повышается риск кариеса. Для профилактики этого используется фторирование. Это — процедура насыщения твердых тканей зубов фторидами (восстановленная форма фтора).
![Фторирование зубов]()
Как проводится фторирование?
Процедура выполняется в несколько этапов с обязательной подготовкой:
- осмотр у стоматолога, контроль состояния эмали;
- профессиональная гигиена для снятия зубного налета и мягких отложений с поверхности зубов. Может выполняться ультразвуковым скалером или по технологии Air Flow;
- сушка поверхности зубов;
- нанесение фторирующего состава на поверхность зубов с последующей сушкой.
Фторирование может быть простым или глубоким:
- при простом способе для восстановления прочности твердых тканей нужно 3-4 (для геля) или 10-15 (для лака) процедур. При каждой из них фторирующий состав наносится на поверхность зубов на 15 минут. Для этого используется лак или гель, который равномерно распределяется по эмали кисточкой или используется вместе с капами. В течение часа после фторирования нежелательно есть и пить. Процедуру повторяют через день;
- для глубокого фторирования используется два препарата: гидроокись кальция и состав с медью, фтором и магнием. При их реакции между собой образуются кристаллы, проникающие в структуру эмали и запечатывающие ее. «Полезная» концентрация ионов фтора при этом в пять раз выше, что улучшает результат. Для полной реминерализации достаточно одной процедуры.
Простое фторирование повторяют каждые 6-12 месяцев, сложное можно проводить реже, если эмаль остается прочной, твердой, нет признаков деминерализации. Процедуру можно совмещать с профилактическим осмотром у стоматолога и плановым выполнением профессиональной гигиены.
Какие результаты дает фторирование?
При проведении процедуры фториды оказывают местное действие на твердые ткани:
- уменьшают растворимость эмали под действием кислот. В ее составе — гидроксиапатит кальция, который может растворяться в кислой среде. Фторирование замещает его на фторапатит — более устойчивое соединение;
- действуют на зубной налет, мягкие отложения. При нормальном содержании фторидов в составе твердых тканей зуба бактерии, образующие зубной налет, производят меньше кислоты, что замедляет разрушение эмали;
- обеспечивают реминерализацию, восстановление клеточной структуры твердых тканей, их насыщение минералами. Эффективно даже при появлении очагов деминерализации, ослаблении эмали, изменении ее структуры.
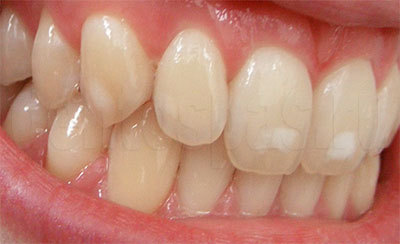
Фторирование улучшает состояние эмали:
- она восстанавливается на клеточном уровне, насыщается минералами, повышается ее прочность, твердость;
- снижается чувствительность зубов, реакция при контакте с кислыми или сладкими, холодными или горячими продуктами, напитками;
- уменьшается риск кариеса. Кариозные поражения в начальной стадии (на этапе «белого пятна») нейтрализуются без дополнительного лечения.
Показания к фторированию
Стоматологи клиники «ДентоСпас» рекомендуют проводить фторирование в следующих случаях:
- при ослабленной, чувствительной эмали, при снижении ее прочности, болезненной реакции при контакте зубов с раздражителями;
- для профилактики кариеса, если повышен риск деминерализации (в период беременности и грудного вскармливания, при нарушениях обмена веществ, дефиците минеральных веществ);
- при лечении кариеса, пульпита перед реставрацией или пломбированием для восстановления твердых тканей по краю обработанных полостей. Увеличивает прочность коронки, повышает надежность установленных пломб;
- при лечении некариозных поражений (гипоплазия, эрозия, патологическая стираемость, клиновидные дефекты) для укрепления эмали, восстановления ее структуры и глянца, снижения чувствительности;
- если пациент планирует отбеливание зубов при ослабленной эмали. Фторирование помогает укрепить ее, снизить риск осложнений, повышения чувствительности;
- после завершения ортодонтического лечения (в отдельных случаях в процессе него) для укрепления эмали на местах установки брекетов, для восстановления ее твердости и защиты от деминерализации.
Фторирование — безопасная процедура с минимальным набором противопоказаний. Ее не рекомендуют проводить только в первый триместр беременности, при индивидуальной чувствительности к компонентам реминерализующих составов, при флюорозе (избыточное содержание фтора в твердых тканях).
Для сохранения резистентной к кариесу эмали зубов требуется создание эффективных средств воздействия на нее.
В кристаллической решетке биологических апатитов имеются вакантные места и дефекты — отсутствие атома или колонок атомов, так называемые дислокации. Иногда в кристалле присутствует только одна колонка атомов без части кристаллической решетки, что является причиной быстрого проникновения кислот вдоль оси кристалла — со скоростью 500 ангстрем/сек.
Для процессов кристаллизации в эмали важен и ее органический матрикс, в состав которого входит кальций-связывающий белок, что необходимо для нуклеации и регулирования как роста кристаллов, так и колебаний концентрации ионов фтора в среде, окружающей эмаль.
Поверхностный слой эмали отличается от глубоких большей минерализацией, плотностью, микротвердостью, резис-тентностью к кариесу, более высоким содержанием микроэлементов, в том числе и фторида. Поверхностный слой эмали менее подвержен действию кислот, чем ее внутренние участки.
При декальцинации эмали, вызванной атакой органических кислот, происходит изменение формы, размеров и ориентации кристаллов гидроксиапатита.
В начальных стадиях кариеса патологический процесс, в основном, сосредоточен в поверхностных слоях эмали, что вызывает изменение ее физико-химических свойств, в ре-зультате чего появляется белое кариозное пятно.
Степень деминерализации эмали при кариесе зубов зависит от градиентов концентрации нейтральных комплексов кальция, фосфора, фторида и органических кислот, от структуры и химического состава эмали.
Менее стойки при деминерализации те соединения эмали, которые по химическому составу и строению отличаются от гидроксиапатита.
Поверхностный слой эмали в этой области относительно сохранен, что связано, вероятно, с разницей в химическом составе поверхностного и подповерхностного слоев эмали, с поступлением минеральных компонентов как из ротовой жидкости, так и из подповерхностного повреждения. На поверхности кариозного пятна формируется аморфная защитная пленка. Из поврежденного подповерхностного участка происходит потеря кальция, фосфора, магния, карбонатов, понижается плотность эмали, повышается ее растворимость.
При формировании очаговой деминерализации происходит преимущественно декальцинация. Во время ионного обмена ионы водорода до определенного предела могут поглощаться эмалью без разрушения ее структуры, но при этом снижается величина Са/Р коэффициента. Таким образом, эмаль является своего рода буферной системой по отношению к кислотам, действующим на ее поверхности. Важно, что этот процесс обратим, и при благоприятных условиях в полости рта или под воздействием реминерали-зирующих жидкостей ионы кальция могут поступать в кристаллическую решетку, вытесняя ионы водорода.
При кариесе достоверно уменьшается содержание кальция в ротовой жидкости, что понижает скорость его поступления в эмаль и поддерживает сдвиг динамического равновесия на границе роговая жидкость—эмаль в сторону процесса деминерализации. Кариес в стадии пятна — благоприятное время для реминерализации, так как органическая матрица эмали еще сохранена и может служить центрами нуклеации для роста кристаллов. В то же время, поскольку в этом процессе участвуют ионы кальция, деминерализация эмали может вызвать такие физико-химические изменения, которые, в конечном счете, приводят к протеолизу органической матрицы.
Для успешного лечения очаговой деминерализации эмали применяют препараты, которые восполняют дефекты кристаллической решетки, повышают резистентность эмали к действию кислот, понижают ее проницаемость.
Реминерализация — частичное воссгановяение плотности поврежденной эмали, которое подобно минерализации незрелых зубов. Отличие же их состоит в том, что в первом случае вследствие предшествующей кариозной атаки каналы диффузии заполнены минералами, поступающими из подповерхностного слоя. Результатом этого является невозможность проникновения ионов из реминерализирующих растворов в глубокие слои эмали и гипоминерализованные области, в то время как при созревании зубов после прорезывания этот процесс происходит.
Диффузия в эмаль ионов кальция, фосфатов и фтора имеет свои особенности, что может быть вызвано разницей в поверхностном потенциале наружной эмали или в зарядах ионов кальция и фосфатов.
Воздействие на химический состав эмали зубов важно как в период закладки, развития и минерализации зубов, так и в период прорезывания и созревания эмали. С учетом сроков прорезывания реминерализирующую терапию целесообразно начинать с 6 лет, что позволяет повысить резистентность эмали, причем первым этапом этого процесса должно быть обогащение эмали кальцием и фосфатами с последующим введением препаратов фтора, которые уменьшают проницаемость эмали.
В естественных условиях источником кальция, фосфора и фторидов для эмали является ротовая жидкость, которая перенасыщена по отношению почти ко всем формам фосфата кальция. Зрелая эмаль может поглощать ионы фтора даже в таких низких концентрациях, какие присутствуют в ротовой жид-кости. Реминерализирующий потенциал слюны позволяет остановить кариес в стадии белого пятна в 50% случаев. Поэтому приходится прибегать к действию различных реминерализиру-юших средств, которые должны не только восполнить имевшиеся или появившиеся во время кариозной атаки дефекты в кристаллической решетке эмали, но и повысить ее резистентность.
По мнению большинства исследователей, реминерализирующие препараты должны включать в себя различные вещества, повышающие резистентность эмали: кальций, фосфор, фториды, стронций, цинк и др.
Сильными кариесстатическими свойствами обладают фтор, фосфор, к кариесогенным веществам относятся селен, кадмий, магний, свинец (Navia, 1972).
Важная роль в реминерализации эмали придается препаратам фосфора, которые повышают ион-селективные свойства эмали, изменяют ее адсорбционные возможности, благоприятствуют приему фторида в эмаль. Предполагают, что реминерализация растворами с концентрацией кальция 1 мМ стимулирует преимущественно рост кристаллов, а с концентрацией 3 мМ вызывает помимо роста и нуклеацию, что ограничивает размер кристаллов и уменьшает закупорку микропространств поверхностного слоя, препятствующую реминерализации в более глубоких слоях.
Об эффективности реминерализации можно судить по стабилизации или исчезновению белых пятен эмали, снижению прироста кариеса зубов. Под воздействием этих препаратов происходит интенсивное формирование кристаллов фторида кальция различной степени кристаллизации и формы, в результате чего образуется пленка толщиной в доли микрометра, покрывающая весь участок очаговой деминерализации и очень прочно связанная с матрицей эмали. Предполагают, что при реминерализации возникает не структурная, а сорбционная связь кальция, который может в дальнейшем служить источником для поступления ионов Са в дефектную кристаллическую решетку апатита деминерализованной эмали.

Исследовательская работа "Влияние характера пищи на кариес зубов"
| Вложение | Размер |
|---|---|
| pishcha_i_zuby-_isledovanie.doc | 666.5 КБ |
| vliya.ppt | 1.26 МБ |
Предварительный просмотр:
МБОУ Найыраской СОШ
Влияние характера пищи на возникновение кариеса.
Выполнила: учащаяся 9 класса
Монгуш Ш.Э. учитель химии
I.1. Обоснование выбора.
I.4. Этапы работы.
I.5. Необходимые ресурсы.
II. Основная часть.
II.2. Практическая часть.
IV. Список используемой литературы.
I.1. Обоснование выбора:
Нам часто повторяют наши родители: «Не ешь много сладкого, а то испортишь зубы», я решила проверить это утверждение.
Выяснить, каковы причины возникновения кариеса и влияет ли характер питания на состояние зубов.
I.3. Задачи работы:
1. Провести опрос учащихся школы и выяснить, что они знают о причинах возникновения кариеса.
2. Изучить влияние пищи на зубы.
3. Выяснить, какова роль слюны в защите зубов от повреждения.
4. Исследовать pH слюны.
5. Выяснить, защищает ли жевательная резинка зубы от кариеса.
6. Сформулировать рекомендации для учащихся по проблеме сохранения зубов.
7. Подготовить презентацию на тему «Влияние характера пищи на возникновение кариеса».
I.4. Этапы работы.
1. Найти теоретическое обоснование данной темы, используя сеть Интернет и учебную литературу.
2. Провести статистический опрос учащихся школы.
3. Подвести итоги, сделать выводы.
4. Оформить найденные данные и результаты исследований.
5. Подготовить презентацию на тему «Влияние характера пищи на возникновение кариеса».
I.5. Необходимые ресурсы.
1. Техническое оснащение: компьютер, доступ к Интернету, принтер;
2. Материалы на печатной основе: медицинская литература (В.Ю. Курляндский «О зубах», И.Б. Беляев «Как сохранить зубы здоровыми»);
3. Интернет-ресурсы: список веб-адресов ( www.ivoclarvivadent.ru , www.volgostom.ru , www.aptechki.com , www.wikipedia.ru ), необходимых для поиска информации.
4. Универсальная индикаторная бумага pH 0 – 12.
II Основная часть
II.1. Теоретическое обоснование.
Кариес. Название этого заболевания происходит от латинского слова «caries» (гниль, костоеда). В начальной стадии оно проявляется в очаговом изменении цвета эмали зуба – так называемое белое, или кариозное пятно. Затем идет разрушение твердых тканей, в результате чего образуется полость, имеющая тенденцию к постоянному увеличению.
В исследованиях, проведенных учеными разных стран, установлено, что кариес зубов очень быстро стал распространяться с XVII века. Это связывают с изменением окружающей среды, социальными условиями жизни и характером питания. В настоящее время кариес зубов является самым распространенным заболеванием человека. Во многих государствах 80 – 90% взрослого населения поражено этим заболеванием. Считают, что у детей до 2 лет кариес встречается довольно редко, а с 3 – 4-летнего возраста процент заболеваемости быстро возрастает. По данным специалистов, кариес у детей школьного возраста в России и Белоруссии встречается в пределах 50 – 80%. Заболевание зубов у городских школьников отмечается гораздо чаще, чем у деревенских детей.
Наиболее сильное поражение зубов происходит к 6 – 8 годам за счет кариеса молочного прикуса. При замене молочных зубов степень поражения уменьшается, а затем снова возрастает за счет появления этого заболевания в постоянных зубах, особенно в 17 – 18-летнем возрасте.
Я провела опрос среди учащихся 6-7 и 9-10 классов, и узнала, что более 70% обращались к стоматологам по поводу больных зубов, причем среди учащихся 6-7 классов более 50% посещают стоматологов 1раз в год и чаще, среди учащихся 9-10 классов эта цифра составляет 45%. (Приложение №1)
В настоящее время возникновение кариеса зубов связывают с локальным изменением pH на поверхности зуба под зубным налётом вследствие брожения углеводов, осуществляемого микроорганизмами, и образования органических кислот. При рассмотрении механизмов возникновения кариеса зуба обращает на себя внимание многообразие различных факторов, взаимодействие которых и обуславливает возникновение очага деминерализации: микроорганизмы полости рта, характер питания: количество углеводов, режим питания, количество и качество слюноотделения -реминерализующий потенциал слюны, буферные свойства, неспецифические и специфические факторы защиты слюны); сдвиги в функциональном состоянии организма, количество фтора, поступающего в организм, влияние окружающей среды и т. д. Однако основные факторы для возникновения кариеса следующие: кареисвосприимчивость зубной поверхности, кариесогенные бактерии, ферментируемые углеводы и время.
Эмаль зуба - самая твёрдая ткань человеческого организма. По твердости она лишь немного уступает алмазу. Она на 96 % состоит из минералов, в основном из гидроксиапатитов, которые очень восприимчивы к кислотам, поэтому разрушение эмали начинается уже при pH 4.5. Кариесвосприимчивость зубной поверхности зависит от множества факторов:
- Свойство анатомической поверхности зуба: в естественных фиссурах и в промежутках между зубами есть благоприятные условия для долговременной фиксации зубного налета.
- Насыщенность эмали зуба фтором: образовавшиеся в результате этого фторапатиты более устойчивы к действию кислот.
- Гигиена полости рта: своевременное удаление зубного налёта предотвращает дальнейшее развитие кариеса.
- Фактор диеты: мягкая, богатая углеводами пища способствует образованию зубного налёта. Количество витаминов и микроэлементов также влияет на общее состояние организма и особенно слюны.
- Качество и количество слюны: Малое количество вязкой слюны способствует прикреплению бактерий к «пелликуле» и образованию зубного налёта
- Очень важное влияние на кариесрезистентность эмали имеют буферные свойства слюны (которые нейтрализуют кислоты) и количество иммуноглобулинов и других факторов защиты в слюне.
- Генетический фактор.
- Общее состояние организма.
Причиной нездоровья зубов и десен служат бактерии, которые обожают жить в образующемся после каждого приема пищи мягком зубном налете. Лидер по образованию налета — богатая углеводами пища, то есть сдоба, сладости и прочие вкусности. В полости рта обнаруживаются множество бактерий, но в процессе формирования зубного налёта участвуют в основном кислотообразующие стрептококки и лактобактерии. Уже через несколько минут после приёма углеводов, особенно сахарозы, отмечается уменьшение pH с 6 до 4. В зубном налёте кроме молочной кислоты, которая непосредственно образуется при брожении углеводов, обнаруживаются муравьиная, масляная, пропионовая и другие органические кислоты.
Именно кислоты, образовавшиеся при брожении углеводов, приводят к разрушению поверхности эмали. Наличие и активность брожения в налёте зависит от количества и качества доступных углеводов. Наиболее интенсивно идет брожение сахарозы, менее — глюкозы и фруктозы. Манит, сорбит и ксилит также проникают в зубную бляшку, однако вследствие малой активности фермента, превращающего их во фруктозу, они неопасны. Крахмал также не является кариесогенным веществом, так как его молекулы не проникают в зубной налёт.
Частота, с которой зуб подвергается кариесогенному воздействию кислот, влияет на вероятность возникновения кариеса. После каждого приёма пищи, которая содержит сахар, микроорганизмы начинают продуцировать кислоты, которые разрушают эмаль. Со временем эти кислоты нейтрализуются буферными свойствами слюны и частично деминерализованной эмали. После каждого периода воздействия кислот на эмаль зуба неорганические минеральные составляющие зубной эмали растворяются и могут оставаться растворенными 2 часа. Если принимать углеводы периодически в течение дня, то pH в течение длительного времени будет низким, буферные свойства слюны не успевают восстановить pH и возникает вероятность необратимого разрушения поверхности эмали.
Очень важное влияние на кариесрезистентность эмали имеют качество и количество слюны и буферные свойства слюны (которые нейтрализуют кислоты). Слюна́— прозрачная бесцветная жидкость, отделяемая в полость рта секрет слюнных желёз. Слюна смачивает полость рта, способствуя артикуляции, обеспечивает восприятие вкусовых ощущений, смазывает пережёванную пищу. Кроме того, слюна очищает полость рта, обладает бактерицидным действием, предохраняет от повреждения зубы. Под действием ферментов слюны в ротовой полости начинается переваривание углеводов
Слюна обладает pH от 5,6 до 7,6. На 98,5 % и более состоит из воды, содержит соли различных кислот, микроэлементы и катионы некоторых щелочных металлов, лизоцим и другие ферменты (Амилаза, Мальтаза (частичное расщепление углеводов)), некоторые витамины.
Благодаря слюне организму удается осуществлять контроль над микробным сообществом полости рта. Нормальная флора полости рта благоприятна для хозяина, так как она защищает его от многих патогенных возбудителей, попадающих извне. Следует отметить, что обитатели полости рта благополучно существуют на питательных веществах ротовой жидкости, в то время как организмы, не живущие в полости рта, подавляются многими антимикробными компонентами слюны.
Количество выделяемой слюны меняется в разное время суток. В ночное время интенсивность слюноотделения наиболее низкая, что создает благоприятные условия для развития микрофлоры. Тогда как во время жевания слюнной поток обеспечивает удаление практически всех микроорганизмов, не приклеившихся к тканям полости рта. Если микроорганизмы сумели приклеиться, они подвергаются воздействию ферментных систем. Слюнные железы продуцируют ряд веществ, обладающих антимикробным действием: лизоцим, лактопероксидаза, лактоферин, агглютинины. Эти слюнные протеины не являются частью иммунной системы, но они включаются в схему общей защиты слизистых оболочек, которая является частью иммунологического контроля. Установлено, что лица с пониженной секрецией слюны, вследствие заболевания, приема лекарственных препаратов или облучения, имеют высокую восприимчивость к кариесу. Благоприятное воздействие буферных систем слюны состоит в снижении кислотного воздействия. Дополнительно к буферным системам, слюна содержит молекулы, которые способствуют понижению рН в бляшке. Это молекулы мочевины и ксиолина. Гидролиз любого из этих основных компонентов приводит к выработке аммония, вызывающего понижение рН.
Кислотность слюны зависит от скорости слюноотделения. Обычно кислотность смешанной слюны человека равна 6,8 — 7,4 pH, но при большой скорости слюноотделения достигает 7,8 pH.
Кислотность зубного налета зависит от состояния твердых тканей зубов. Будучи нейтральной у здоровых зубов, она смещается в кислую сторону, в зависимости от степени развития кариеса и возраста подростков. У 12-летних подростков с начальной стадией кариеса (предкариесом) кислотность зубного налета равна 6,96 ± 0,1 pH, у 12—13-летних подростков со среднем кариесом кислотность зубного налета от 6,63 до 6,74 pH, у 16-летних подростков при поверхностном и среднем кариесе кислотность зубного налета равна, соответственно, 6,43 ± 0,1 pH и 6,32 ± 0,1 pH Слюна выполняет также функцию реминерализации, . В основе этого процесса лежат механизмы, препятствующие выходу из эмали её компонентов и способствующие их поступлению из слюны в эмаль. В настоящее время установлено, что ротовая жидкость при нормальных условиях (рН 6,8 - 7,0) пересыщена кальцием и фосфором. При снижении рН растворимость гидроксиапатита эмали в ротовой жидкости значительно увеличивается. Например, при рН 6,0 ротовая жидкость становится кальцийдефицитной. Таким образом, даже незначительные колебания рН, не способные сами по себе вызвать деминерализацию, могут активно влиять на поддержание динамического равновесия эмали зуба. Физико-химическое постоянство эмали полностью зависит от состава и кислотно-основного равновесия ротовой жидкости. Главным фактором стабильности апатитов эмали в слюне являются рН и концентрация кальция, фосфата и фтористых соединений.
Для устранения причин , вызывающих кариес необходимо тщательная гигиена ротовой полости. Рациональная гигиена полости рта с использованием зубной щетки и пасты является неотъемлемой частью общей гигиены человека. Эффективность ее во многом зависит от методов чистки зубов. Существует несколько способов чистки зубов, предложенных разными авторами, и предпочтение можно отдавать любому из них, следует лишь рекомендовать соблюдать несколько важных принципов:
-всегда начинать чистку с одного и того же зубного ряда;
-придерживаться определенной последовательности очищения зубов, чтобы не пропустить какого-либо участка;
-чистку проводить в одном темпе, чтобы выдержать необходимую длительность очищения.
СМИ уверяют нас, что жевательная резинка это панацея от кариеса.
Основным компонентом современной жевательной резинки является жевательная основа. Другие компоненты – это ментол или экстракт мяты перечной, глюкоза или подсластители (сорбит, ксилитол, аспартам), а также консерванты.
Существует несколько причин, по которым жвачка полезна для человека:
1. Очищающая способность. Не всегда после еды у нас есть возможность почистить зубы, а жевательная резинка обладает неплохим очищающим действием, за счет своих адгезивных свойств и усиления слюноотделения. Конечно, нужно помнить что, никакая жвачка не сравниться по своей очищающей способности с зубной щеткой, потому что при жевании очищается только жевательная поверхность зубов, а остальные поверхности остаются неочищенными.
2. Увеличение пищеварительной активности. При жевании увеличивается наша пищеварительная активность. Это способствует более быстрому перевариванию пищи. Но длительное жевание жвачки может привести к гастриту. Поэтому жвачку нужно жевать ТОЛЬКО ПОСЛЕ ЕДЫ!!
3. Укрепление нижнечелюстного сустава и десен. Жевательная резинка является хорошим тренажером для полости рта, так как во время жевания улучшаются обменные процессы и кровоснабжение. Но нужно помнить, что жевать нужно не больше 20 минут и не больше 2-3 раз в день. Конечно, это применимо только к тем людям, у которых нет воспалений или повреждений сустава нижней челюсти.
4. Жвачка освежает дыхание. Конечно, свежесть дыхания будет не такой стойкой, как обещают в рекламе, но это лучше чем запах съеденного обеда. Но если неприятный запах стоек и не проходит в течение суток необходимо обратиться к стоматологу, так как это может быть симптомом заболеваний полости рта.
5. Восстановление кислотно-щелочного баланса. Содержащиеся в жевательной резинке сахарозаменители восстанавливают кислотно-щелочной баланс. Кислая среда способствует развитию бактерий, вызывающих кариес, в то время как щелочная препятствует этому.
Но есть ряд аргументов против жевательной резинки:
2) Расклеивание «на память» резинку, прошедшую челюстно-жевательную обработку, под стол, на стол, под стул…
4) Безобидная, не содержащая никаких наркотических веществ резинка вызывает привыкание сродни кофе и сигаретам.
5) Психологи говорят, будто у детей, не выпускающих жвачку изо рта, снижается уровень интеллекта.
6) Постоянное жевание притупляет внимание и ослабляет процесс мышления, мешая сосредоточиться.
7) Беспрерывное жевание истощает желудок и пищеварительную систему, не давая им передохнуть.
8) Жевание натощак стимулирует выделение пищеварительного сока, разъедающего слизистые оболочки, что может привести к гастриту и язве. 9) Особо упругие жвачки могут разрушить коронки, мосты, выдернуть пломбы. 10) Всевозможные химические добавки и красители могут вызывать аллергию, воспаление, раздражение, боль в животе. В «Дирол» содержится краситель Е171, который может вызвать заболевания печени и почек, в «Стиморол» – Е131, краситель, способствующий образованию раковых клеток. И это лишь часть из списка «Минздрав предупреждает!»
11) Жевательные резинки, содержащие сахар, вызывают уменьшение рН, тем самым, способствуя развитию кариеса.
II.2. Практическая часть.
Исследование рН слюны
1. Взять универсальную индикаторную бумагу.
2. Нанести на бумагу каплю слюны.
3. Соотнести результат со шкалой.
1. В разное время суток:
Вывод: В ночное время интенсивность слюноотделения наиболее низкая, поэтому кислотность слюны повышается, что создает риск разрушения зубной эмали.
2.До и после еды:
До приема пищи pH = 7
После приема сладкой пищи pH = 8
После яблока рН =8
Вывод: Прием пищи нарушает кислотно-щелочной баланс в ротовой полости.
3. После гигиены полости рта:
До чистки зубов pH = 8
После чистки зубов рН =7
После применения жевательной резинки, не содержащей сахар рН=7
Вывод: Гигиена полости рта восстанавливает кислотно- щелочной баланс.
Жевательная резинка, не содержащая сахар, может быть использована для гигиены ротовой полости.
Исследование рН зубного налета.
Вывод: Кислотность зубного налета зависит от состояния твердых тканей зубов, у здоровых зубов она нейтральная.
1.После проведения опроса учащихся школы, мы выяснили, что большинство учеников нашей школы имеют кариес, поэтому важно провести просветительскую работу о причинах возникновения этого заболевания и способах профилактики.
2. Я узнала , что слюна защищает зубы от кариеса. Количество и качество слюны влияет на устойчивость эмали зубов.
3. Я доказала, что п ища, которую мы употребляем, нарушает кислотно-щелочной баланс в ротовой полости, который восстанавливается благодаря буферным свойствам слюны.
4. Я выяснила, что характер питания влияет на состояние зубов: при употреблении сладкой пищи в течение длительного времени уменьшает кислотность слюны, что повышает риск заболевания кариесом. Углеводы пищи способствуют образованию зубного налета и являются пищей для кислотообразующих бактерий, которые вызывают повреждение зубной эмали.
5. Я узнала, что жевательная резинка, не содержащая сахар, может быть использована для изменения кислотно-щелочного равновесия только при правильном ее применении.
6. Я выяснила способы профилактики этого заболевания и сформулировала рекомендации, с которыми познакомлю учащихся нашей школы.
- Издательство «Медиа Сфера»
- Об издательстве
- Рекламодателям
- Доставка / Оплата
- Контакты
ФГАО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Воронежская областная детская клиническая больница №1, Воронеж, Россия 394087
Кафедра терапевтической стоматологии ГБОУ ВПО Первого Московского государственного медицинского университета им. И.М. Сеченова Минздрава России
Первый Московский государственный медицинский университет им. И.М. Сеченова
Первый Московский государственный медицинский университет им. И.М. Сеченова
Кафедра терапевтической стоматологии ГБОУ ВПО Первого Московского государственного медицинского университета им. И.М. Сеченова Минздрава России
Сравнительная оценка эффективности лечебно-профилактических зубных паст, содержащих фторид и гидроксиапатит
Журнал: Стоматология. 2018;97(5): 34-40
Макеева И. М., Полякова М. А., Дорошина В. Ю., Туркина А. Ю., Бабина К. С., Аракелян М. Г. Сравнительная оценка эффективности лечебно-профилактических зубных паст, содержащих фторид и гидроксиапатит. Стоматология. 2018;97(5):34-40. https://doi.org/10.17116/stomat20189705134
ФГАО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия





Цель исследования — сравнение эффективности влияния зубных паст, содержащих гидроксиапатит и фторид, на структурно-функциональную кариесрезистентность эмали зубов и скорость реминерализации. Было обследовано 160 человек. В группы наблюдения и сравнения входили по 80 человек: 40 — в возрасте 15—17 лет и 40 человек в возрасте 18—25 лет, пользующихся в течение года пастой с гидроксиапатитом и фторидом. Было проведено определение зубного налета по индексу OHI-S и Turesky. Для определения уровня pH ротовой жидкости использовали индикаторные лакмусовые полоски. Для оценки эффективности зубных паст было проведено клиническое определение скорости реминерализации эмали, динамики кислотоустойчивости эмали. В начале исследования в обеих группах отмечен неудовлетворительный уровень гигиены полости рта по индексу OHI-S и Turesky. После обучения гигиене полости рта во всех группах отмечалась тенденция снижения значений индексов, более выраженная в возрастной группе 18—25 лет. Среднее значение рН ротовой жидкости в группе наблюдения увеличилось с 6,5±0,4 до 7,3±0,3, в группе сравнения — с 6,8±0,4 до 7,7±0,3. У пациентов группы наблюдения, использующих пасту с гидроксиапатитом, кислотоустойчивость эмали была достоверно выше (p>0,05) по сравнению с группой пациентов, использующих пасту с фторидом. Также в группе наблюдения доля пациентов (47,5%), у которых восстановление эмали происходит в течение одних суток, достоверно выше, чем в группе сравнения (22,5%).
ФГАО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Воронежская областная детская клиническая больница №1, Воронеж, Россия 394087
Кафедра терапевтической стоматологии ГБОУ ВПО Первого Московского государственного медицинского университета им. И.М. Сеченова Минздрава России
Первый Московский государственный медицинский университет им. И.М. Сеченова
Первый Московский государственный медицинский университет им. И.М. Сеченова
Кафедра терапевтической стоматологии ГБОУ ВПО Первого Московского государственного медицинского университета им. И.М. Сеченова Минздрава России
Стоматологическое здоровье является важным составным компонентом качества жизни современного человека. Немаловажное место в стоматологии отводится профилактике кариеса зубов и его осложнений у детей и взрослых, что обусловлено высоким уровнем показателей распространенности и интенсивности этого заболевания. В ряде стран мира использование зубных паст, особенно фторидсодержащих, является основополагающим и самым массовым методом профилактики кариеса зубов. Трудно представить в наше время человека, не пользующегося зубной пастой, однако ассортимент на потребительском рынке очень велик. Вследствие этого перед врачами и пациентами встает проблема рационального выбора наиболее эффективного и подходящего средств индивидуальной гигиены полости рта.
Все зубные пасты можно разделить на две группы: гигиенические и лечебно-профилактические [13, 14]. Гигиенические пасты обладают только очищающим и освежающим действием и не содержат специальных добавок [12]. Лечебно-профилактические зубные пасты, кроме известных компонентов, могут содержать биологически активные добавки, такие как витамины, экстракты и настои лекарственных растений, соли, микроэлементы, ферменты. Данные пасты предназначены как для повседневного ухода за полостью рта с профилактической и гигиенической целью, так и для целенаправленной профилактики кариеса зубов, заболеваний тканей пародонта, некариозных поражений, заболеваний слизистой оболочки полости рта, галитоза [3, 10]. Профилактическое действие зубных паст достигается путем введения в их состав соединений фтора и кальция [4]. При выборе и назначении пасты необходимо учитывать концентрацию фторид-ионов. Пасты, содержащие 1000 ppm фторидов, способствуют снижению прироста кариеса на 25%. При концентрации фторидов ниже 500 ppm профилактического эффекта не отмечается [8, 9].
Современный стоматологический рынок предлагает зубные пасты на основе гидроксиапатита, обладающие аналогичным действием. Гидроксиапатит — Ca10 (PO4)6 (OH)2 — является основным неорганическим компонентом костной ткани минерализованных тканей человека и животных, вследствие чего он широко используется в различных областях медицины — косметологии, ортопедии, стоматологии. Гидроксиапатит имеет максимальное химическое сродство с эмалью зуба [2]. Зубные пасты на его основе восстанавливают эмаль со скоростью, сравнимой с действием фторида натрия, но дают более стойкий эффект [6]. Эффективность реминерализации при применении паст с гидроксиапатитом сравнима с пастами, содержащими аминофторид, поэтому данные пасты могут быть использованы в качестве альтернативы [15, 21].
С научной и клинической точки зрения дискуссия о предпочтительном использовании и эффективности профилактических средств гигиены полости рта так и не завершена, что свидетельствует об актуальности настоящего исследования.
Цель нашего исследования — сравнение эффективности влияния зубных паст, содержащих гидроксиапатит и фторид, на структурно-функциональную кариесрезистентность эмали зубов и скорость реминерализации.
Материал и методы
Настоящее исследование является когортным контролируемым проспективным.
Включение пациентов в исследование проводилось с учетом следующих критериев:
— наличие письменного информированного согласия пациента на участие в исследовании;
— подростки женского и мужского пола в возрасте 15—18 лет, взрослые мужского и женского пола в возрасте 18—25 лет.
Пациенты, имеющие аллергические реакции и соматическую патологию, не были включены в данное исследование.
Исключение проводилось с учетом следующих критериев:
— отказ пациента и его родителей от дальнейшего участия в исследовании;
— выявление аллергической реакции на компоненты пасты;
Нами были обследованы 160 человек. В группы наблюдения и сравнения входили по 80 человек: 40 — в возрасте 15—17 лет и 40 человек в возрасте 18—25 лет, пользующихся в течение года пастой с гидроксиапатитом («Sensitive Ultra» Splat) и фторидом («Extra Fresh» Splat) соответственно.
Зубная паста «Sensitive Ultra» Splat имеет в своем составе активные компоненты: цинкозамещенный гидроксиапатит SP. WHITE SYSTEM BIO, глюконат цинка, эфирные масла лимона, грейпфрута и перечной мяты, экстракт листьев грецкого ореха и Bisabolol, экстракт бифидобактерий.
Состав SP. WHITE SYSTEM BIO:
— пленкообразующий полимер поливинилпирролидон (ПВП);
— округлые частички диоксида кремния;
— протеолитический фермент бромелаин;
— лизат (экстракт) бифидобактерий B. longum, B. bifidum, B. adolescentis.
Зубная паста «EXTRA FRESH» Splat имеет в своем составе активные компоненты: глюконат цинка, диоксид кремния, фермент бромелаина, монофторфосфат натрия, эфирные масла мяты, грейпфрута, экстракт ратании и Bisaboilol, натуральные компоненты бифидобактерий (B. longum, B. bifidum, B. adolescentis).
Перед началом исследования все пациенты были обучены технике чистки зубов Басса с использованием щеток средней жесткости, межзубных ершиков и флоссов.
Методы оценки эффективности зубных паст:
— гигиеническое состояние полости рта пациентов определяли с помощью индексов OHI-S и (Quigley&Hein в модификации Турески);
— для определения уровня pH ротовой жидкости использовали индикаторные лакмусовые полоски;
— пациентам обеих групп была проведена оценка кислотоустойчивости эмали (ТЭР-тест по В.Р. Окушко) и скорости реминерализации эмали (КОСРЭ-тест по В.К. Леонтьеву).
Для определения ТЭР-теста на эмаль наносили каплю солянокислого буферного раствора (рН — 0,3—0,6). Через минуту каплю снимали, далее наносили 2% водный раствор метиленового синего на 5 мин. В условиях естественного дневного освещения оценивали интенсивность окрашивания деминерализованного участка, используя стандартную десятибалльную шкалу синего цвета.
После установления уровня структурно-функциональной резистентности эмали проводили клиническую оценку определения скорости реминерализации (КОСРЭ-тест), для чего повторяли окрашивание протравленного участка эмали раствором метиленового синего один раз в сутки до тех пор, пока он не утратит способности к прокрашиванию. Количество суток, в течение которых протравленный участок утрачивает данную способность, является цифровым показателем устойчивости зуба к воздействию кислоты. Этот способ позволяет оценить как состояние эмали зубов, так и реминерализующую способность ротовой жидкости.
Определение гигиенических индексов OHI-S и Турески, рН ротовой жидкости, ТЭР и КОСРЭ-тест проводили до начала исследования, через 1 нед, далее через 1, 3, 6 и 12 мес в группах наблюдения и сравнения.
Статистическую обработку результатов проводили общепринятыми статистическими методами с помощью стандартного блока статистических программ Мicrosoft Excel (2007) и SPSS Statistics 23. Для описания количественных признаков рассчитывали среднее значение и среднеквадратичное отклонение признака М, стандартное отклонение (m). Значения представлены в форме М±m. При дальнейшем анализе полученных данных было показано, что распределение значений признаков в некоторых группах отличалось от нормального, вследствие чего достоверность различий между группами оценивали с использованием непараметрических методов Wilcoxon (для связанных групп) и Манна—Уитни (для независимых групп). Для оценки корреляционной связи между изученными параметрами определяли коэффициент корреляции Спирмена. Результаты считали статистически значимыми при р 
Рис. 1. Оценка динамики гигиенического индекса ОHI-S у пациентов групп наблюдения и сравнения в возрасте 15—17 лет (а) и 18—25 лет (б). 
Рис. 2. Оценка динамики гигиенического индекса Турески у пациентов групп наблюдения и сравнения в возрасте 15—17 лет (а), 18—25 лет (б). а, б). Достоверное улучшение уровня гигиенического состояния рта можно объяснить повышением мотивации пациентов к индивидуальной гигиене рта. С нашим исследованием схоже исследование Т.В. Купец, С.К. Матело — они проводили двухлетнюю программу контролируемой чистки зубов среди младших школьников, которая показала высокую эффективность активного применения зубной пасты, содержащей кальций-фосфатный комплекс, и паст с низкой концентрацией фтора [7].
Нами была проведена оценка изменения pH ротовой жидкости у пациентов групп наблюдения и сравнения в течение 12 мес. В обеих группах в возрасте 15—17 и 18—25 лет среднее значение рН ротовой жидкости к концу исследования достигло нормы (табл. 1, 2). 
Таблица 2. Динамика значений рН в возрастной группе 18—25 лет за время исследования Примечание. p — уровень достоверности различий между группами; * — достоверно значимые отличия внутри группы по сравнению с предыдущим моментом времени. 
Таблица 1. Динамика значений рН в возрастной группе 15—17 лет за время исследования Примечание. p — уровень достоверности различий между группами; * — достоверно значимые отличия внутри группы по сравнению с предыдущим моментом времени.
В ходе исследования выявлена сильная, линейная, двухсторонняя, обратная корреляционная взаимосвязь между уровнем гигиены полости рта по результатам определения индексов (OHI-S и Турески) и рН ротовой жидкости (r= –0,536, р=0,01 и r= –0,560, р=0,01). Улучшение гигиенического состояния приводит к нормализации уровня рH ротовой жидкости. Величина рН, при которой происходит деминерализация или реминерализация, зависит от концентрации кальция и фосфора в слюне и налете. Когда рН на поверхности эмали снижается, налет становится ненасыщенным по отношению к минеральным компонентам, что приводит к вымыванию их из эмали. Когда рН повышается, происходит перенасыщение, результатом чего является переход этих ионов из эмали в деминерализованные участки [18, 19]. Как известно, недостатком ГА является то, что он в результате действия анаэробных кариесогенных микроорганизмов растворяется в создаваемой ими кислой среде. Следовательно, реминерализующая способность зубных паст с ГА будет выше при хорошем уровне гигиены полости рта [20, 22].
При ежедневной тщательной гигиене полости рта у пациентов групп сравнения и наблюдения было выявлено в течение 12 мес повышение кислотоустойчивости эмали зубов. Так, в начале исследования значения ТЕР-теста у групп наблюдения и сравнения, в возрасте 15—17 и 18—25 лет, не отличались и составили 4,3±1,0. Через 12 мес среднее значение в возрасте 15—17 лет у группы наблюдения составило 2,6±0,7 и группы сравнения 3,8±0,7. Данные различия были статистически достоверными (р=0,0001). У пациентов в возрасте 18—25 лет в группе наблюдения среднее значение ТЭР-теста составило 2,5±0,7, а в группе сравнения 4,0±0,6; различия между группами были статистически достоверны (р=0,0001). По результатам исследования у пациентов группы наблюдения, использующих пасту с гидроксиапатитом, кислотоустойчивость эмали по объективным показателям возросла на 41% (в группе сравнения — на 9,5%).
В начале исследования среднее значение КОСРЭ-теста в возрасте 15—17 лет составило в группе наблюдения 3,18±0,8, а в группе сравнения — 3,2±0,7 (р=0,583). Через 12 мес средние значения составили 1,6±0,58 (р=0,0001) и 3,0±0,48 (р=0,0001) соответственно. Различия между значениями данного теста в указанных группах были статистически достоверными (р=0,0001). В возрастной группе 18—25 лет среднее значение КОСРЭ-теста составило до начала исследования в группе наблюдения 2,48±0,67, а в группе сравнения — 2,5±0,7 (р=0,501). В конце исследования средние значения в группе наблюдения составили 1,4±0,5, в группе сравнения — 3,0±0,5 (р=0,0001).
Повлиять на процесс реминерализации эмали можно не только путем улучшения гигиены полости рта, но и используя пасты, содержащие в своем составе гидроксиапатит и фторид. Механизм профилактического действия фторидов реализуется в повышении устойчивости эмали зубов к действию кислот за счет формирования кислотоустойчивых форм апатита. Частицы же гидроксиапатита проникают в глубь трещин на поверхности эмали, создавая минеральный слой, тем самым обеспечивая защиту структур зуба от негативного влияния кислот [2, 23]. Химическое сродство молекул гидроксиапатита с эмалью способствует его ускоренному проникновению и восстановлению структуры. Также насыщение смешанной слюны и ротовой жидкости ионами кальция способствует реминерализации эмали [16, 17]. С.К. Матело провела клинико-экспериментальное изучение лечебно-профилактических зубных паст и гелей, не содержащих в своем составе фторид ионов, но при этом обладающих реминерализующим свойством [11].
Таким образом, пасты, содержащие гидроксиапатит кальция, способствуют более быстрому восстановлению структуры эмали зубов, чем пасты, содержащие фторид-ионы.
Вывод
Состав исследуемых паст не оказывает существенного влияния на уровень гигиенического состояния полости рта.
За счет улучшения гигиенического состояния полости рта у пациентов исследуемых групп наблюдалось достоверное увеличение значений pH ротовой жидкости на протяжении всего периода наблюдения.
У пациентов, использующих пасту с гидроксиапатитом, кислотоустойчивость эмали достоверно выше, чем у пациентов, использующих пасту с фторидом.
Период восстановления структуры эмали в обеих группах не превышает 3 дней, что свидетельствует о хороших показателях реминерализующей способности ротовой жидкости (p>0,05). В группе, использовавшей пасты с гидроксиапатитом, доля пациентов, у которых период восстановления эмали происходит в течение 1 сут, достоверно выше (p>0,05), чем в группе сравнения.
Компания «ООО СПЛАТ ГЛОБАЛ» являлась инициатором проведения исследования, но не оказывала влияние на определение структуры исследования, анализ полученного материала, интерпретацию результатов и написание статьи. Исследование проведено без стороннего финансового участия.
23 февраля 2021
- 395
- 0,0
- 0
- 1

Обзор
В ротовой полости человека живет целый мир, для гармоничного существования которого необходим баланс. Нарушить такой баланс проще простого. Последствия не заставят себя долго ждать. Маленькие, казалось бы, локальные биохимические проблемы наших зубов — это большие проблемы для человека, а уж тем более для его кошелька. Рисунок в полном размере
Автор
Редакторы
- «Био/мол/текст»-2020/2021
- Медицина
- Микробиология
Статья на конкурс «Био/Мол/Текст»: Кто из нас не стоял перед зеркалом, пристально разглядывая свои зубы на предмет кариеса? А увидев темную точку, не начинал лихорадочно себя корить за чрезмерное поедание сладостей / горячего / соленого — всего того, что приносит человеку радость? Давайте разбираться, что собой представляет кариес и можно ли его остановить.

Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Свободная тема» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Всем нам хотелось бы иметь блистательные здоровые белые зубы, чтобы гордо демонстрировать их окружающим, а окружающие от такой демонстрации впадали бы в незамедлительный восторг. Но, увы и ах, проблема кариеса подкарауливает наши зубы буквально за каждым их углом. Однако если ты «вооружен и опасен», а именно знаешь, откуда корни кариеса растут — это уже половина победы! Поэтому давайте разбираться в биологических тонкостях его возникновения.
Откуда корни растут
Кариес (caries — «гниение») — это одно из самых распространенных заболеваний человека, которое все больше и больше набирает обороты. Около 42% населения мира имеют кариес [1]. Однако проблема эта далеко не исключительно человеческая (рис. 1).

Рисунок 1. Кариес встречается в животном мире довольно широко, особенно у копытных животных. Вверху фото зубов лошади, внизу — человека.
Сейчас уже достоверно известно, что к возникновению кариеса приводит жизнедеятельность бактерий ротовой полости . Бактерии, как и все живые организмы, должны питаться, расти и размножаться, а также поддерживать свой обмен веществ (метаболизм) на должном уровне. Но не все бактерии нашего рта приводят к возникновению кариеса. К кариесогенным бактериям относят стрептококков (Streptococcus mutans, Str. sanguis, Str. mitis, Str. salivarius) и некоторых лактобактерий (Lactobacillus acidophilus) [2–4].
О том, кто живет в полости рта, и как отдельные представители ее микрофлоры влияют на наше здоровье, можно узнать из статьи «А кто живет у нас во рту?» [5] спецпроекта «Биология, медицина и косметология ротовой полости». — Ред.
Как и многие другие болезни, кариес развивается в несколько этапов.
Анаэробные бактерии живут в виде тонкой биопленки на эмали зубов — зубного налета. Фиксируясь на поверхности зуба, они производят внеклеточные гетерополисахариды, нужные для того, чтобы создать себе комфортные условия для жизни, а именно снизить контакт с кислородом. Зачастую для синтеза таких внеклеточных полисахаридов нужна исключительно сахароза, как это происходит у Streptococcus mutans (рис. 2).

Рисунок 2. Streptococcus mutans — вид грамположительных факультативных анаэробных бактерий, жизнедеятельность которых напрямую связывают с развитием кариеса. Стрептококки за счет своего строения (образуют цепочки) и наличия особого рецептора, позволяющего им прикрепляться к гладкой поверхности эмали, чаще всего обнаруживаются в зубном налете. Используя сахарозу, они синтезируют липкие полисахариды на основе декстрана, формируя биопленку на зубе, тем самым обеспечивая себе анаэробные условия жизни.
Человек кушает углеводы, и стрептококки «кушают» их вместе с ним. Отсюда и прямая зависимость: чем больше сахара ты съел, тем больше зубного налета образовалось. И чем слаще жизнь человека, тем лучше для стрептококков: в ходе сбраживания углеводов (гликолиза) они получают энергию для своей жизнедеятельности, а из сахарозы строят свой защитный налет — «панцирь» от кислорода. Среднее время образования видимого и ощущаемого зубного налета — 3–6 часов, а до образования плотной бактериальной биопленки проходит около 24 часов.
Для людей жизнедеятельность бактерий зубного налета несет свои минусы. Они выделяют большое количество побочных органических кислот, среди которых пировиноградная, муравьиная, уксусная и пропионовая [3]. А лактобактерии продуцируют еще и молочную кислоту. Совокупность всех выделенных кислот неизбежно снижает рН (повышает кислотность) той части ротовой полости, где наиболее активно происходит сбраживание углеводов — в складках эмали. Поначалу чрезмерная кислотность нейтрализуется слюной, однако чем дольше бактерии живут на зубе (надо понимать, что для бактерий время течет по-другому), тем больше гетерополисахаридов они выделяют, и тем труднее слюне пробиться сквозь нарастающий панцирь налета. Критическое значение pH для зубной эмали принято считать равным 5,5. Именно при таком значении начинает развиваться кариес и происходит деминерализация зубной эмали (рис. 3).

Рисунок 3. Для зубов очень важен показатель рН. Нормальный рН ротовой полости в пределах 6,8–7,4 обеспечивается буферными свойствами слюны. А сдвиг показателя в кислую сторону до отметки 5,5 является критическим и свидетельствует об активном процессе формирования кариеса.
Наши зубки как камни
Зубная эмаль представляет собой внешнюю защитную оболочку зуба, которая на 97% состоит из кристаллов гидроксиапатита (рис. 4) — Ca10(PO4)6(OH)2 — и белков-фундаментов: амелогенинов и эмеллинов, на которых во время развития эмали (амелогенеза) и нанизываются кристаллы гидроксиапатита [2], [3], [6], [7].

Рисунок 4. Вот так выглядит «ближайший родственник» нашей эмали — гидроксиапатит. Ему хорошо, ведь он ничего не знает о кариесе!
Гидроксиапатит, хоть и является самой твердой частью человека, всё же очень чувствителен к кислотам. Кислоты, «застрявшие» в зубном налете, особенно в области фиссур (рис. 5) — складок эмали, — начинают разрушать минерал, приводя к деминерализации зубной ткани, иначе говоря, к размягчению. Минерал распадается, образуя соли кальция с другими кислотами [3].
Примечательно, что гидроксиапатит может оставаться растворенным около двух часов после приема пищи. Основную роль здесь помимо углеводов играют фруктовые кислоты. Вот почему после приема фруктов чувствуется ощущение чистоты эмали. Со временем слюна нейтрализует действие кислот благодаря своим буферным свойствам [2]. Чем чаще происходит прием высокоуглеводной пищи, тем более постоянным становится процесс закисления в полости рта. Таким образом, кариес зависит не от количества принимаемого сахара, а от частоты его употребления: не ешь пакет конфет в течение дня, а съешь большой десерт один раз в день.

Рисунок 5. Складки эмали — фиссуры — любимое место «зачатков» кариеса. Именно здесь особенно активно происходят процессы деминерализации.
Белый кариес — черный кариес, время играет против зубов
Эмаль полупрозрачна и в норме имеет цвет от светло-желтого до серовато-белого. Цвет дентина и любого материала под эмалью сильно влияет на внешний вид зуба. Как это ни удивительно, кариес начинается в виде образования еле заметного белого матового пятна на эмали (рис. 6) [3].

Рисунок 6. «Зубные проблемы». Со временем вызванные кариесом белые пятна на эмали темнеют.
Далее такое пятно темнеет от частых приемов пищи: участок зуба размягчается все сильнее и сильнее, и у счастливчиков образуется безболезненная дырка — кариозная полость [7]. У некоторых несчастных кариес сопровождается воспалением тканей вокруг зуба, инфекцией, а иногда даже абсцессом, что может привести не к маленькой эстетической проблеме «черных зубных точек», а к потере самого зуба.
Влияет ли генетика?
Некоторые исследователи объясняют индивидуальную восприимчивость к кариесу генетическим фактором. Изучая развитие кариеса на животных моделях, японские ученые высказали предположение, что локусы на 1, 2, 7, 8 и 17 хромосомах способствуют восприимчивости к кариесу. Генетика напрямую не влияет на запуск болезни, а определяет степень ее тяжести и продолжительности течения. Объясняется это особенностями строения ротовой полости: пристально изучаются гены, участвующие в развитии эмали, в образовании и составе слюны, а также участвующие в формировании иммунного ответа [4], [8], [9].
Можно ли обратить кариес?
Если вы уже заметили первые стадии разрушения эмали, то обратить кариес вспять нельзя, но замедлить можно, растянув процесс на десятилетия. На поверхности эмали всегда происходят ионно-обменные реакции, позволяющие поддерживать хрупкое равновесие между деминерализацией (разрушением) и реминерализацией (восстановлением) эмали. В кристалл гидроксиапатита могут проникать ионы кальция и магния, фосфат-ионы, карбонат-ионы, ионы стронция и фтора. Из всех перечисленных ионов нам особо интересен ион фтора F⁻ . Фтор может замещать гидроксильную группу (OH⁻) гидроксиапатита эмали, образуя фторапатит Ca₅(PO₄)₃F. Фторапатит более устойчив к действию кислот, поэтому жизнедеятельность бактерий мало сказывается на нем [6].
Фторидная терапия используется для предотвращения разрушения зубов. Наиболее выраженный эффект наблюдается при оптимальном поступлении ионов фтора в организм в период развития молочных и коренных зубов, то есть в детском возрасте, но и на первых стадиях кариеса — в стадии белого пятна — такая терапия может замедлить его течение [6], [8]. Сбалансированное питание также поможет удерживать развитие кариеса. Большое количество фтора содержат злаковые культуры (отруби, цельнозерновая мука, проросшие зерна), овощи и фрукты, пряности (петрушка, тмин, шпинат), а также продукты животного происхождения (рыба, мясо, особенно мясной бульон на костях, печень, морепродукты).
Ну а если кариес вовсю уже заметен, то потребуются радикальные меры по его устранению в кресле стоматолога. Кстати, пломбировочный материал также содержит фторапатит.
Читайте также: