Слизь в кале при прорезывании зубов комаровский
Опубликовано: 23.04.2024
Когда появляется малыш у молодых родителей становится много поводов для улыбок и для тревог. Например, это касается периода прорезывания молочных зубов у детей. Ребенок в этот момент беспокойный, много капризничает, иногда его мучает температура и диарея.
Если знать, как прорезываются зубки у грудных детишек и что делать для облегчения симптомов, то пережить это время становится легче. За консультацией лучше обратиться к врачу.
Симптомы того, что у ребенка режутся зубы
В возрасте от 3 до 8 месяцев проявляются первые симптомы, связанные с прорезыванием зубов у детей, к ним относятся:
- повышается слюноотделение;
- ребенок постоянно тянет ручки или игрушки в рот;
- десна набухает и краснеет;
- пропадает аппетит;
- ребенок много плачет и беспокойно себя ведет;
- возникновение рвоты, запора или поноса;
- малыш плохо спит;
- появляется кашель и заложен нос;
- развивается диатез.
Хотя прорезывание зубов у детей до года – естественный процесс, но симптомы его напоминают развитие какого-то заболевания. Это связано с тем, что перед появлением зуб должен пробиться через кость и десну.
Что должно насторожить родителей
Вместе с прорезыванием зубов к ослабленному детскому организму может присоединиться инфекция, поэтому есть симптомы, при которых надо срочно показать малыша врачу:
- если ребенок кашляет очень сильно и часто с выделением большого количества мокроты, кашель сопровожден хрипами и одышкой;
- когда у малыша обильный насморк с выделением мутно-белой или зеленоватой слизи не проходит более 3 суток;
- температура при прорезывании зубов у детей держится более 2 суток, не сбивается жаропонижающими препаратами и выше 39 градусов;
- если понос очень частый и интенсивный с примесями слизи или крови;
- когда запор длится более 3 суток.
В любом случае при возникновении тревоги и непонятных ситуаций лучше проконсультироваться с педиатром. Так как в этот период иммунитет ребенка ослаблен, его нужно максимально оградить от возможного заражения инфекционными заболеваниями, отложить прививки и другие медицинские процедуры.
Схема прорезывания зубов у детей
Если говорить о порядке прорезывания зубов у детей, то тут все понятно. Самые первые режутся два центральных резца снизу, вылезти они могут как в паре, так и друг за другом. Затем прорезываются центральные верхние резцы. Следующие – по два нижних и верхних боковых. У большинства детей старше одного года есть по четыре передних зуба сверху и снизу.
После резцов прорезываются клыки, но они уступают свои места для коренных зубов, поэтому на их месте временно будут пробелы. Затем вырастают клыки и остальные коренные зубы. К возрасту трех лет общее количество зубов, включая резцы, клыки и моляры, становится равным двадцати. Точных сроков нет, все индивидуально, это число зубов уже может быть и в два года. Начинают же они расти с трехмесячного возраста, если брать усредненно, то это происходит в восемь месяцев. Считается, что если первый зуб прорезался позже, то и выпадение молочных зубов начнется позже. Важно знать, что до достижения годовалого возраста у малыша должен появиться хотя бы один зуб, в противном случае стоит обследовать ребенка на наличие рахита, гипертериоза и других заболеваний.
Зачастую первый зуб растет в паре, так может быть и с остальными, бывает, что режутся сразу 4 зуба. Конечно в таком случае сроки прорезывания сокращаются. Порядок появления зубов может тоже отличаться, не стоит волноваться, все в данном случае очень индивидуально и идет в соответствии с задумкой природы.
Как помочь ребенку, когда у него лезут зубы

Грудные дети очень чувствительны к поведению родителей, поэтому важно сохранять спокойствие и уделять малышу как можно больше внимания: носить на руках, отвлекать игрушками, избегать ссор. Дети на грудном вскармливании чаще будут просить грудь, так как их это успокаивает, важно не отказывать ему в этом. Во время роста зубов малышу рекомендуется давать прорезыватели, которые изготовлены из безопасных материалов и могут облегчить его состояние. Либо это может быть любая игрушка, не имеющая мелких деталей, которые можно отгрызть.
Также помочь ребенку можно с помощью следующих медикаментов:
- Дантинорм бэби – гомеопатическое средство в виде раствора, которое оказывает успокоительное действие и снимает дискомфортные ощущения.
- Дентокид – гомеопатическое средство, снимающее все неприятные симптомы, включая пищевое расстройство, насморк и повышенную температуру.
- Камистад Беби гель – оказывает противовоспалительное, регенерирующее и антисептическое действие благодаря входящим в состав лидокаину и ромашке, рекомендован детям старше трех месяцев.
- Холисал гель – обладает обезболивающим, противовоспалительным и противомикробным действием, применять надо с осторожностью, так как возможна аллергическая реакция.
В период, когда у ребенка растут зубки сложно и малышу, и его родителям. Детский плач и беспокойное поведение сопровождает этот неизбежный процесс. Этот период просто надо пережить, максимально поддерживая ребенка и воспринимая это как еще один этап взросления.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Лечение
- Профилактика
- Прогноз

У маленьких детей испражнения бывают разного цвета: от светло-желтого до коричневого – все зависит от питания ребенка. Обычно это не вызывает никакой тревоги, но вот появление белого кала настораживает родителей и заставляет обращаться к педиатру, нормально ли это? Такой подход вполне оправдан, т.к. причины обесцвечивания кала могут быть не совсем безобидными и потребуют вмешательства специалистов.
Код по МКБ-10
Причины белого кала у ребенка
Наверняка визит к врачу начнется с выяснения того, что изменилось в рационе ребенка, ведь переход на новую молочную смесь, потребление в большом количестве молочных и кисломолочных продуктов способны придать каловым массам такой цвет.
Но более вероятным чаще оказываются нарушения в организме младенца. Причинами кала белого цвета у ребенка чаще всего становится:
- дисбактериоз;
- гепатит;
- непроходимость желчевыводящих путей; [1]
- ротавирусная инфекция;
- болезнь Уиппла (частые позывы к опорожнению кишечника, до 10 в сутки, с пенистыми частыми фекалиями). [2]
Факторы риска
Одним из факторов риска появления белого кала является прием некоторых лекарственных препаратов, в частности аспирина и парацетамола. С прекращением лечения цвет приобретает обычный для ребенка оттенок. Продукты, богатые на кальций, также могут стать толчком для его появления.
Патогенез
Цвет кала обеспечивается наличием в нем пигмента стеркобилина - конечного продукта метаболизма желчи. Его отсутствие свидетельствует о том, что
билирубин, участвующий в формировании пигмента, из печени вместе с желчью не попадает в тонкую кишку, а значит, существуют определенные сбои в работе пищеварительных органов.
Симптомы белого кала у ребенка
Существуют разные отклонения, связанные с цветом и структурой кала. Чаще всего жалобы родителей связаны со следующими проблемами:
- белые червячки в кале у ребенка – свидетельствуют о наличии остриц. Они попадают внутрь через рот, заражение происходит посредством контакта с предметами, постельными принадлежностями, игрушками и даже с пылью, содержащими яйца глистов. Размножаясь в толстой кишке, гельминты выползают наружу ануса и их можно обнаружить не только в кале, но и ползающими в области заднего прохода, при этом ребенок чешется, т.к. их перемещения вызывают зуд;
- в кале ребенка белые комочки, крупинки – напоминают фрагменты творога. Случаются у младенцев как на грудном вскармливании, так и искусственном и говорят о переедании или включении в рацион новых продуктов, например, когда вводят подкармливание;
- белая слизь в кале у ребенка – может быть первым признаком бактериальной инфекции, особенно на фоне поноса или пищевой аллергии;
- у ребенка почти белый кал – если вы не переборщили с творогом, молоком, светлыми крупами и проходит несколько дней, а цвет не меняется, то проблема может быть достаточно серьезной и соответствовать перечисленным выше причинам;
- в кале ребенка белые ниточки – появление прожилок белого цвета может быть безобидным явлением, связанным с приемом непривычной для организма пищи, незрелостью системы ферментирования, или указывать на такие патологии как дисбактериоз, колит, кандидоз кишечника;
- белый жидкий кал у ребенка – сигнал расстройства желудка или патологий органов пищеварения, особенно, если сопровождается рвотой, температурой. Самое опасное заболевание, при котором фекалии напоминают рисовый отвар, - холера, которая все еще время от времени дает о себе знать в разных уголках мира;
- бело-зеленый кал у ребенка – примесь зеленого без проявлений признаков боли, плача, отсутствие температуры говорят скорее всего о дисбактериозе, который со временем пройдет. Такой цвет кала способна вызвать и пища кормящей матери, если женщина употребляет много овощей, в том числе листовых;
- белые волокна, хлопья в кале у ребенка – с такими проявлениями может проходить адаптация пищеварительной системы малыша, если только его самочувствие не страдает. Со временем организм приспособится к перевариванию новых для себя продуктов питания и консистенция и цвет придет в норму;
- белая пленка в кале у ребенка – ее появление связано с выделением слизи, которая может быть как патологическим признаком, так и нормальным явлением, сопровождающим становление переработки пищи органами пищеварения;
- белый кал, рвота и температура у ребенка – тревожные сигналы, требующие немедленной реакции. Они указывают на наличие ротавирусной инфекции, гепатита, острого панкреатита и некоторые другие опасные патологии.
Осложнения и последствия
Появление белого кала не обязательно влечет за собой последствия и осложнения у ребенка, если он не сопровождается поносом, рвотой. Наблюдение за поведением малыша, обязательно за фекалиями, измерение температуры даст возможность своевременно принять меры и избежать опасные усугубления патологий, в том числе не допустить обезвоживания организма.
Диагностика белого кала у ребенка
Диагностика заболевания состоит во всестороннем обследовании, включающем ряд необходимых анализов, инструментальном исследовании. Базовый комплекс лабораторных методов следующий:
- общий и биохимический анализ крови;
- анализ мочи;
- копрограмма – самый информативный анализ, т.к. пища, проходя длинный путь преобразований, дает представление о работе всей пищеварительной системы: от попадания в желудок до формирования каловых масс в кишечнике;
- при необходимости другие. [3]
Из инструментальной диагностики может понадобиться УЗИ органов брюшной полости, МРТ, КТ.
Симптом белого кала у ребенка дифференцируется со всеми возможными патологиями, являющимися причинами таких проявлений: инфекциями, воспалениями, патологическими образованиями.
Лечение белого кала у ребенка
Лечение зависит от поставленного диагноза, по каждой проблеме существует свой протокол, предусматривающий комплексный подход к терапии заболевания. Так, при обнаружении паразитов избавляются от них с помощью медикаментозных, народных средств, для лечения ротавирусной инфекции не существует препаратов, убивающих ее, а действия направляются на поддержание водно-солевого баланса, предотвращение развития вторичной бактериальной инфекции.
При панкреатите, дисбактериозе кишечника назначают ферментные препараты, улучшающие пищеварение, микрофлору кишечника. На борьбу с инфекционными процессами направляют антибиотики, для выведения токсинов – энтеросорбенты. Печень при гепатитах поддерживают гепатопротекторами, лучше всего на растительной основе.
Для восстановления нормальной микробной флоры принимают бактериальные препараты.
От энтеробиоза (остриц) существует несколько групп лекарств с различным действующим веществом, но единым принципом действия – подавления выработки ферментов, без которых они не могут жить и размножаться. Среди них популярны вермокс, гельмедазол, пирантел, немозол и др. [4]
Вермокс – таблетки, активное вещество мебендазол. Показан детям, начиная с двух лет. Достаточно одной таблетки, чтобы побороть глистную инвазию, в качестве профилактики повторяют одноразово через 2-4 недели. Перед употреблением для удобства маленьким детям измельчают. Противопоказан при повышенной чувствительности к составным препарата. Вермокс хорошо переносится, редко наблюдались побочные явления: диарея, боль в животе.
К популярным ферментным препаратам, подходящим детскому возрасту, относится креон. Сделан он в виде капсул из поджелудочной железы свиней. Для детей до 4 лет доза на один раз рассчитывается как 1000 ЕД фермента липазы на килограмм веса. Прием осуществляется во время еды или же сразу после нее. Из побочных эффектов наблюдались тошнота, боль в эпигастрии, запоры или диарея, вздутие живота, кожные высыпания. Средство противопоказано при аллергии на его компоненты.
Антибактериальная терапия у детей осуществляется с помощью следующих антибиотиков: цефиксим, азитромицин, ко-тримоксазол, нифуроксазид.
Нифуроксазид – суспензия принимается независимо от еды. Детям до 2 лет противопоказана, после этого возраста – по 5мл трижды в день. Дети старше 6 лет могут принимать таблетки (200мг с периодичностью 4 раза). Длительность курса не более недели. Препарат способен вызывать крапивницу, кожный зуд, тошноту, рвоту, усиление диареи.
Из энтеросорбентов детям применяют полисорб МП, смектит, смекту.
Полисорб МП – порошок для суспензии, разовую дозу готовят путем смешивания чайной ложки средства со стаканом воды. Не назначают детям до года, в промежутке 1-7 лет в сутки можно употребить 150-200мг на кг массы тела, разделив на 3-4 приема; после 7 лет – 12г за час до еды. Противопоказан к применению при язвенной болезни, непроходимости кишечника. Может вызывать запоры.
Из гепатопротекторов используют хепель (от рождения), галстену (с 2 лет), ховитол (с 6 лет).
Хепель – комплексный гомеопатический препарат. Детям до 12 лет рекомендуется растирать таблетку и смешивать ее с 20мг воды. Ребенку до года дают одну маленькую ложку одноразово, 1-6 лет – 2 ложки, 6-12 лет 3 ложки, после 12 лет одну таблетку под язык. Принимают хепель 3 раза в день за 15-20 минут до еды или через час после. Возможны реакции гиперчувствительности, противопоказан при аллергии на компоненты.
Для стабилизации и поддержания баланса, функций микрофлоры кишечника назначают микробные препараты: линекс бэби, лактобактерин, энтерол.
Детям с нарушениями пищеварения, заболеваниями печени, желчного пузыря необходимы витамины, а лучше всего витаминные комплексы, т.к. полезные вещества плохо усваиваются. В них должны присутствовать витамины А, С, Д, В1, В2 и другие, необходимые для полноценного развития детей.
- Физиотерапевтическое лечение
Если проблемы появления белого кала и других симптомов патологии связаны с нарушениями печени и желчного пузыря, то для их решения успешно применяются такие физиотерапевтические методы как крио-, УВЧ-терапия, магниторезонансная, ультразвуковая терапия и другие.
- Народное лечение
Народные рецепты можно применять к детям только с позволения врача. Так, дисбактериоз в домашних условиях лечат отварами ромашки, коры дуба, зверобоя. От глистов принимают чеснок, морковный сок с медом, семечки тыквы. Настой семян укропа помогает уменьшить вздутие кишечника.
Желчегонные травы (спорыш, одуванчик, плоды можжевельника) применятся к детям только после 12 лет, причем взрослая доза уменьшается в 2 раза.
- Хирургическое лечение
Хирургическое вмешательство возможно в случае камней в желчном пузыре. Устраняя непроходимость желчных протоков, налаживаются функции органов пищеварения, нормализуется цвет и консистенция стула.
Профилактика
Кормящие мамы должны следить за своим питанием, исключить из меню острое, кислое, соленое, жареное. Кормление детей постарше также нужно правильно организовать, применяя диетические продукты. Необходимо следить за соблюдением гигиены, чистотой рук, игрушек, помещения, в котором обитает ребенок, это предотвратит заражение гепатитом А. Профилактика ротавирусной инфекции происходит путем вакцинации.
Прогноз
Прогноз кала белого цвета у ребенка с сопутствующими симптомами в большинстве своем благоприятен при условии своевременного обращения к врачу.
Общая информация
Прорезывание зубов у детей – важный этап роста младенческого организма, который начинается на 6-м месяце жизни. Правильно считать, что этот естественный процесс в нормальных условиях и при должном уходе за малышом должен протекать без каких-либо осложнений, заболеваний и неприятных последствий. Но это далеко не всегда так.

Очень часто прорезывание зубов у грудничков сопровождается болью, повышением температуры и даже некоторыми воспалительными процессами. Симптомы начинающихся проблем должны знать все родители, поскольку проигнорированное беспокойство ребёнка может привести к весьма неприятным последствиям и длительному медикаментозному лечению.
Симптомы при прорезывании зубов
В большинстве медицинских справочников симптомы при прорезывании зубов делятся на две группы – первичные и вторичные. Первые признаки прорезывания зубов появляются за 3-5 дней до непосредственного момента прорезывания. Среди этих признаков отмечаются следующие моменты:
- Дёсны малыша начинают опухать, наблюдается покраснение
- Повышается слюноотделение
- Ребёнок становится раздражительным, отказывается от еды, плохо спит
- На лице ребёнка появляется сыпь, особенно – вокруг рта
- У ребёнка повышается желание кусать разные предметы – признак зуда дёсен

Вторичные симптомы прорезывания зубов у грудничков – это уже более серьёзные факторы, которые могут быть симптомами других проблем, связанных с полостью рта. Среди таких симптомов:
- Высокая температура
- Гематомы на дёснах рядом с местом прорезывания зуба
- Рвота
- Насморк и кашель
Причины проблем при прорезывании
Как и симптомы прорезывания зубов, причины возникновения осложнений можно объединить в две группы, в порядке значимости. К первой группе причин относятся следующие проблемы, которые могут возникнуть у будущей мамы в первые триместры беременности:
- ОРЗ и любое другое заболевание с перенесённой высокой температурой
- Заболевания почек
- Краснуха, герпес или токсоплазмоз
- Различные токсикозы, особенно – до II триместра
- Частые стрессовые ситуации
Группой риска, из-за которой у младенца также могут возникать различные осложнения с прорезыванием зубов, многие врачи называют:
- Резус-конфликт матери и плода
- Недоношенность
- Перенесённые рахиты
- Сердечнососудистые проблемы у ребёнка
- Отказ матери от кормления грудью
Возможные нарушения прорезывания зубов и осложнения
Долгое время считалось, что единственным нарушением является задержка признаков прорезывания зубов у ребёнка, но современные стоматологи классифицируют целый ряд возможных проблем, приводящих к серьёзным последствиям. Полный список содержит следующие пункты:
- Позднее прорезывание
- Раннее прорезывание
- Неправильный порядок прорезывания
- Формирование зачатков за дугой зубного ряда
- Аномальное формирование зуба
Все эти причины являются поводом для комплексного обследования ребёнка, включающее в себя анализ крови, рентгенограмму и назначение индивидуального лечения.
Другая проблема, часто возникающая у детей до 10 месяцев – гипоплазия эмали. Это заметное невооружённым глазом поражение внешней поверхности молочных зубов и образование на ней специфических бороздок жёлтого или коричневого цвета. Причиной нарушения, как правило, объявляется какая-либо болезнь матери, перенесённая во время беременности. Исходя из выявленной причины, лечение назначается также в индивидуальном порядке.
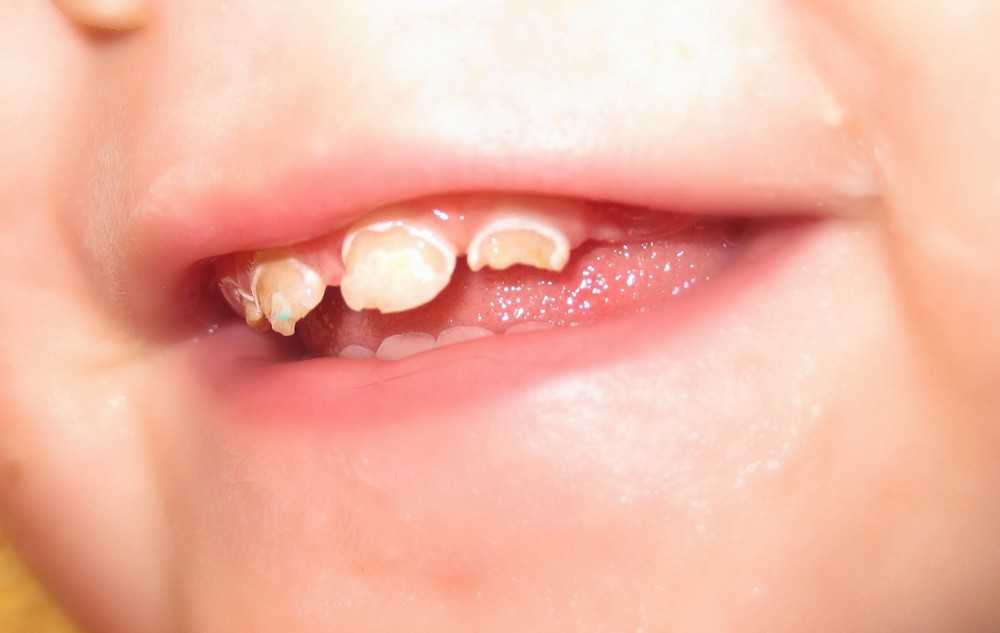
Нередко, при нарушении правил гигиены, у грудничков наблюдается нагноение дёсен при прорезывании зубов. Опасность такого осложнения в том, что его не всегда видно даже при ежедневном и внимательном осмотре ребёнка, и в ряде случаев оно потребует немедленного хирургического вмешательства.
Прочие осложнения, которые могут возникнуть из-за нарушений прорезывания зубов, это:
- Возникновение множественных афтозных язв на языке и нёбе
- Неправильное формирование прикуса
- Заглоточный абсцесс
- Обширное воспаление дёсен
Вопрос к специалисту: Иногда родители сталкиваются с такой проблемой, что ребенку уже больше четырех лет, а у него до сих пор не прорезались некоторые зубы. Что в таком случае делать?

Лечение проблем при прорезывании
Если симптомы при прорезывании зубов сильно опаздывают, назначается длительное и не всегда простое медикаментозное лечение под строгим контролем детских врачей. Решить менее опасные проблемы можно, получив соответствующее одобрение стоматолога.
Например, чтобы уменьшить характерный зуд, стоматологи советуют:
- Массаж дёсен пальцем или слегка охлаждённой детской ложечкой. Руки при этом нужно тщательно вымыть и обработать детским антисептиком
- Давать ребёнку стерильные прорезыватели с жидким наполнением
- Добавлять в рацион сухарики из мягкого хлеба или соломку
- Пустышки следует использовать только для провоцирования сосательного рефлекса и успокоения раздражённого малыша
Если прорезывание зубов сопровождается высокой температурой, но при этом никаких других признаков ОРЗ нет, достаточно детской дозы парацетамола, а болезненные ощущения на дёснах уменьшит любой обезболивающий гель – камистад, дентинокс, холисап, мундизал.
Если у ребёнка появляются первые признаки аллергии на анестетик, то подавлять аллерген лучше всего щадящими препаратами – доктор бэби и вибуркол.
Если дёсны при прорезывании начали сильно кровоточить или же появляются незначительные очаги воспаления – используйте гель солкосерил.

Профилактика
Из других советов детских стоматологов следует запомнить следующее:
- Исключите использование детской посуды и гигиенических принадлежностей взрослыми. Так можно занести неблагоприятную микрофлору в нежный организм ребёнка
- Минимизируйте содержание сахара в рационе, особенно перед сном
- Ребёнок должен получать обогащённые полезными микроэлементами продукты ежедневно – творог, сыр, изюм, морскую капусту и т.д.
- Буквально с первых дней полноценного питания приучайте ребёнка полоскать рот после еды
- Как только появились первые признаки прорезывания зубов – учите ребёнка чистить зубы, делая это с помощью детской пасты дважды в день
- Минимум 2 раза в год посещайте детского стоматолога, а при подозрении на любые нарушения – ежемесячно
Часто задаваемые вопросы
К сожалению, родители слишком часто сталкиваются с различными проблемами, возникающими при прорезывании зубов у маленьких детей. Обсуждения на форумах, сайтах и в социальных сетях нередко перерастают в споры, требующие компетентного комментария.
Редакция портала 32топ предлагает ответы на наиболее часто задаваемые вопросы, касающиеся осложнений при прорезывании зубов у детей.
Вопрос: Сколько максимум может длиться высокая температура, если у ребёнка режутся зубы, симптомы других болезней не нашлись?
Большинство стоматологов называет крайний срок – 3 дня. Если изменений не наступает – срочно везите ребёнка к врачу.
Вопрос: Врач посоветовал для успокоения раздражённых дёсен использовать хлопчатобумажную ткань, смоченную в воде, можно ли так делать?
Если это посоветовал врач для массажа дёсен, то бояться не нужно. Убедитесь только в том, что кусок ткани выстиран без использования сильно пахнущих порошков, кондиционеров и прочих химикатов.
Вопрос: Как лучше успокаивать ребёнка, пока режутся зубы, если пустышка не помогает, и он её выплёвывает?
В первую очередь, для ребёнка прорезывание зубов – это сильнейший стресс. И только постоянное присутствие взрослого и непрекращающийся вербальный и тактильный контакт смогут его успокоить.
Вопрос: Можно ли ускорить прорезывание зубов, чтобы ребёнок не мучился так долго?
Нет, сам процесс никак ускорить нельзя, это природная физиология, любое вмешательство в дела которой может привести к куда более серьёзным последствиям. Что же касается осложнений, то зачастую вызываются они не самим фактом прорезывания зубов, а нарушением гигиены, питания, перенесёнными болезнями и др.
Появление в каловых массах видимых примесей крови всегда вызывает огромную тревогу, поскольку в обществе почему-то принято считать, что это главный признак рака толстой кишки. Кровь в кале действительно является тревожным сигналом, который нельзя игнорировать, однако наблюдаться этот симптом может не только при онкологии кишечника, но и при ряде других заболеваний.
Причины крови в кале
Кал с кровью, видимой невооружённым глазом, чаще всего наблюдается при геморрое, анальной трещине, колоректальном раке и колите. Примечательно, что характер ректальных кровотечений при каждой из перечисленных болезней имеет определённые отличия.
Геморрой
Воспалительное заболевание геморроидальных вен прямой кишки, сопровождающееся расширением и тромбированием геморроидальных узлов.
Кровянистые выделения обычно скудные, ярко-алого или ярко-красного цвета. В редких случаях наблюдается кровь тёмного цвета или кровянистые сгустки. Отличительная особенность: кровь не смешана с калом.
Другие симптомы геморроя: боль, зуд, чувство распирания в прямой кишке, выпадение геморроидальных узлов наружу.
Анальная трещина
Разрыв слизистой оболочки заднепроходного (анального) канала, чаще всего травматического происхождения.
Картина кровотечений напоминает симптомы геморроя: алая или красная кровь, с калом не смешана. Количество крови обычно невелико, хотя при больших трещинах кровопотери могут быть значительными.
Другие симптомы анальной трещины: боль во время дефекации, быстро утихающая после испражнения; изредка, если разрыв воспалён — чувство распирания.
Колоректальный рак
Злокачественная опухоль одного или нескольких отделов толстой кишки.
Кровь может быть красного или выраженного чёрного цвета. Отличительная особенность: кровь выделяется в начале акта дефекации, а не в конце, как при геморрое или анальной трещине. В некоторых случаях кровянистый окрас могут приобретать все выделяемые каловые массы целиком.
Другие симптомы колоректального рака: присутствие в кале большого количества слизи или гноя, специфический запах каловых масс, болезненность в области живота, нарушения стула, чувство неполного опорожнения кишечника, метеоризм, постоянная слабость и усталость, резкая потеря веса.
Язвенный колит
Воспаление слизистой оболочки толстого кишечника с образованием изъязвлений (ран).
Кровь всегда смешана с калом, но чаще в форме малозаметных вкраплений или кровянистой слизи. На поздних стадиях заболевания возможно выделение крови или кровавой слизи даже вне акта дефекации.
Другие симптомы язвенного колита: стул частый и жидкий, со зловонным запахом, иногда — с примесью гноя; позывы к дефекации частые; схваткообразная боль в животе, чаще с левой стороны; постоянный метеоризм; общая слабость и сильное исхудание.
Другие причины
Наличие крови в кале может наблюдаться и при некоторых других заболеваниях:
- язва желудка и 12-перстной кишки;
- болезнь Крона;
- полипы кишечника;
- сифилитические язвы прямой кишки;
- гонорейный проктит и др.
В отдельную группу причин кровянистых примесей в кале следует отнести различные кишечные инфекционные заболевания вирусной, бактериальной или протозойной (паразитической) природы: дизентерия, сальмонеллез, ботулизм, энтеровирус, ротавирус, цитомегаловирус, амебиаз и прочее. У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.
Что делать, если в кале наблюдается кровь
Правильное решение в такой ситуации может быть только одно — незамедлительно посетить проктолога, который проведёт осмотр, назначит необходимые лабораторные или инструментальные исследования, после чего поставит точный диагноз и пропишет соответствующее лечение. Как показывает статистика, около 60-70% ректальных кровотечений вызваны геморроем, который успешно лечиться современной медициной, а потому не следует сразу подозревать рак и оттягивать визит к врачу из-за опасений «услышать плохой диагноз».
Внимание: любые попытки установить причину стула с кровью самостоятельно (так сказать, «по симптомам»), с последующим самолечением, приведут лишь к усугублению заболевания и ухудшению общего клинического прогноза, а потому медицинский центр «Формула здоровья» настоятельно не рекомендует откладывать посещение врача, если в кале после испражнений стала наблюдаться кровь, даже в самых незначительных количествах.
Европейская клиника
Изменения кала при раке бывают разными. Онкологические заболевания, включая злокачественные опухоли кишки, опасны тем, что они в течение длительного времени не вызывают каких-либо симптомов. Но даже когда симптомы рака появляются, они неспецифичны. Проявления рака кишечника сильно напоминают признаки других заболеваний. Человек может долгое время думать, что у него расстройство кишечника, потому что он «что-то не то съел», или какая-то инфекция, или геморрой, или нарушение стула из-за проблем с печенью, поджелудочной железой.
- Какими симптомами проявляется рак толстой и прямой кишки?
- Изменения в привычках кишечника
- Изменение внешнего вида испражнений
- Меры профилактики рака кишки
Какими симптомами проявляется рак толстой и прямой кишки?
Основные проявления, которые могут возникать при раке кишечника:
- Диарея или запоры, которые сохраняются несколько дней.
- Изменение внешнего вида кала. Он становится тонким, как карандаш, из-за того, что опухоль сужает просвет кишки.
- После посещения туалета остается чувство дискомфорта, ощущение, что кишка опорожнилась не полностью.
- Кровотечения из прямой кишки.
- Примесь крови в кале.
- Темный, дегтеобразный стул — на врачебном языке такой внешний вид кала называется меленой.
- Боли, спазмы в животе.
- Необъяснимая потеря веса.
- Постоянная слабость, повышенная утомляемость.
Почему нужно пройти обследование как можно раньше? Если эти симптомы вызваны раком, то они говорят о том, что опухоль уже достаточно сильно выросла или успела распространиться в организме. Чем больше времени проходит, тем сильнее рак прогрессирует. А значит, ухудшается прогноз, снижаются шансы на то, что с болезнью удастся справиться.
Изменения в привычках кишечника
Зачастую рак кишечника проявляется в виде изменения частоты испражнений, количества и консистенции стула. Некоторых пациентов беспокоят запоры — состояние, при котором нарушено прохождение стула по кишке. Оно проявляется такими симптомами, как:
- Отсутствие стула дольше трех дней.
- Боль, дискомфорт, спазмы в животе.
- Уменьшается объем кала, он становится плотным.
- Могут возникать утечки жидкого стула, напоминающие диарею.
- Неприятное чувство дискомфорта в животе, ощущение «переполненности».
- Вздутие, увеличение объема живота.
- Отрыжка, газы.
- Тошнота, рвота.
Иногда при раке развивается острая кишечная непроходимость — опасное для жизни состояние. Оно проявляется в виде сильных схваткообразных болей в животе, запора, тошноты, рвоты. Из-за падения уровня белка в крови развиваются отеки, из-за потери жидкости — обезвоживание. В кишечнике начинается гниение, токсичные продукты поступают в кровь и отравляют организм. Развивается некроз (омертвение) стенки кишки, ее содержимое попадает в брюшную полость и приводит к перитониту. Если больному с острой кишечной непроходимостью не оказать вовремя медицинскую помощь, он с высокой вероятностью погибнет в течение 4–6 часов.
В Европейской клинике применяются все виды лечения кишечной непроходимости. Наши хирурги выполняют операции на кишечнике, устанавливают стенты, накладывают илео- и колостомы. Пациенты, у которых развиваются неотложные состояния, получают лечение в условиях палат реанимации и интенсивной терапии, оснащенных современным оборудованием.
Диареей называют состояние, при котором отмечается частый стул — 3 и более раз в течение 24 часов, при этом кал имеет жидкую консистенцию. Иногда беспокоят боли и неприятные ощущения в животе, иногда — нет. Если диарея сохраняется в течение нескольких дней, нужно обратиться к врачу.
Запоры и диарея могут быть вызваны не только раком, но и возникать в качестве побочных эффектов химиотерапии, лучевой терапии. Для того чтобы справиться с этим симптомом, врач может дать некоторые рекомендации по поводу диеты и образа жизни, назначить медикаментозные препараты. Диарея, вызванная химиопрепаратами, обычно проходит в течение 3 недель после завершения лечения рака.

Сильная диарея, даже если она вызвана не раком, опасна, потому что она приводит к потере жидкости, электролитов, нарушается всасывание в кишечнике питательных веществ. Это чревато обезвоживанием, истощением, нарушением электролитного баланса.
Изменение внешнего вида испражнений
О том, что в кишечнике есть рак или другой патологический процесс, могут свидетельствовать изменения внешнего вида кала. При запорах он становится более плотным, при диарее — кашицеобразным, жидким. Если рак частично перекрывает просвет кишки, стул становится тонким, как карандаш («ленточный стул»). Помимо рака и доброкачественных новообразований кишки, этот симптом может быть вызван такими заболеваниями, как геморрой, синдром раздраженного кишечника, колит, паразиты.
Изменение цвета кала
При раке кишечника стул может стать черным, напоминать внешне деготь и иметь неприятный запах. Такой кал называется меленой, и он так выглядит потому, что кровь подвергается воздействию пищеварительных соков в желудке, кишечнике. Таким образом, мелена может быть проявлением рака пищевода, желудка, тонкой кишки.
Для того чтобы стул потемнел и приобрел дегтеобразный вид, нужно, чтобы в кишечник попало не менее 500 мл крови. Если возник такой симптом — нужно немедленно обратиться к врачу!
При подозрении на кровотечение в пищеварительном тракте, которое не проявляется в изменении внешнего вида кала (так называемое скрытое кровотечение), назначают анализ стула на скрытую кровь. Наиболее распространенная разновидность исследования — бензидиновая проба (реакция Грегерсена). Этот метод лабораторной диагностики играет важную роль в выявлении рака и некоторых других заболеваний, он показан в следующих случаях:
- Длительные запоры, диарея, кашицеобразный стул.
- Боли в животе.
- Ложные позывы на дефекацию.
- Необъяснимая потеря аппетита, веса.
- Если во время колоноскопии (эндоскопического исследования ободочной кишки) выявлен рак.
- Если во время ФЭГДС (эндоскопического исследования пищевода, желудка, двенадцатиперстной кишки) выявлены опухоли или язвы.
Анализ кала на скрытую кровь — очень чувствительный тест. Он может показать положительный результат при носовых кровотечениях, кровоточивости десен. Это нужно учитывать и оценивать результаты анализа в сочетании с другими методами диагностики.
Кровотечение из прямой кишки, кровь в стуле
Если источник кровотечения находится в нижних отделах кишечника, пациента могут беспокоить следующие симптомы:
- следы крови на туалетной бумаге;
- следы крови на нижнем белье, простыне;
- прожилки крови в кале;
- кровотечение из прямой кишки.
Профилактика и ранняя диагностика рака кишечника
Если у пациента возникли изменения кала, его направляют к врачу-колопроктологу. Во время приема доктор выясняет, какие симптомы беспокоят больного, как долго, чем он болел в течение жизни и нет ли патологий кишечника у близких родственников. Затем проводится пальцевое исследование прямой кишки.

Для того чтобы обнаружить рак и другие патологии кишечника, прибегают к следующим исследованиям:
- Проктоскопия и колоноскопия — эндоскопические исследования прямой и ободочной кишки. Эти методы диагностики позволяют визуализировать рак, полип и другие патологические изменения.
- Биопсия — исследование, которое можно провести во время эндоскопии. Врач с помощью специального инструмента получает фрагмент патологически измененного участка слизистой оболочки кишки и отправляет его в лабораторию, где проводится исследование под микроскопом. Если обнаружены злокачественные клетки — это рак.
- Анализ кала на скрытую кровь.
- Общий анализ крови — помогает выявить анемию в результате кровотечения.
- Если уже диагностирован рак кишки, назначают биохимический анализ крови для оценки функции печени, так как в ней могут быть метастазы рака.
- Анализ крови на онкомаркеры: раково-эмбриональный антиген (СЕА) и СА 19-9. Это исследование малоинформативно в диагностике рака, так как может выдавать ложноположительные и ложноотрицательные результаты. Анализы на онкомаркеры применяют как часть комплексного обследования, для контроля эффективности лечения и выявления рецидива.
- После того как диагностирован колоректальный рак, для оценки его распространения и установления стадии проводят компьютерную томографию, УЗИ, МРТ, ангиографию, рентгенографию грудной клетки, ПЭТ-сканирование.

Скрининговые исследования помогают диагностировать рак до того, как возникают изменения в стуле. В качестве основного вида скрининга применяют колоноскопию. Ее рекомендуется проходить всем людям старше 50 лет. В Европейской клинике это исследование выполняют опытные врачи на современном оборудовании. Для того чтобы пациент не испытывал во время процедуры неприятных ощущений, наши врачи погружают его в состояние легкого наркоза — "медикаментозного сна".
Меры профилактики рака кишки
Для того чтобы снизить риск колоректального рака, придерживайтесь некоторых рекомендаций:
- Поддерживайте нормальный вес. Ожирение — один из факторов риска рака.
- Регулярно занимайтесь спортом.
- Придерживайтесь здорового питания. В вашем рационе должно быть много овощей, фруктов, злаков, продуктов, богатых клетчаткой. Развитию рака способствует употребление в больших количествах красного и переработанного мяса.
- Сведите к минимуму употребление алкоголя, откажитесь от курения. Эти вредные привычки способствуют возникновению рака не только в кишечнике, но и в других органах.
Так как защититься от рака на 100% невозможно, важно знать о своих рисках и регулярно проходить скрининг. Запишитесь на прием к врачу в Европейской клинике, чтобы узнать, какие скрининговые программы рекомендованы в вашем случае.
Читайте также:

