Вид кармана выходящий за пределы десны связанный с разрушением связочного аппарата
Опубликовано: 03.05.2024
![]()
Компания Oneway Biomed провела
международный конгресс по базальной имплантации в российской столице спорта и отдыха – в гороед Сочи.
Керамические виниры: эстетика высшего класса!
3КОММЕНТАРИЙ
К СТАТЬЕ
Когда-то наши предки делали из керамики посуду, а сегодня из нее можно изготовить тончайшие пластинки, способные превратить нашу улыбку в настоящее произведение искусства. Речь идет о керамических винирах, с помощью которых можно придать зубам идеальную форму, эстетичный светлый оттенок и естественную прозрачную структуру.
На протяжении 20 лет компания «Колгейт-Палмолив» во всем мире проводит детскую образовательную стоматологическую программу «Ослепительная улыбка на всю жизнь». С 1991 года в ней приняли участие более 650 миллионов детей, говорящих на 30 различных языках и живущих в 80 странах мира.
Применение фторидов является на сегодняшний день одним из немногих научно обоснованных и доказанных методов эффективной кариеспрофилактики. Расширение наших знаний и понимания механизмов защитного действия фторидов во многом изменило отношение к различным методам фторпрофилактики.
Имплантация: мифы и реальность.МИФ ПЕРВЫЙ.
Говорят, имплантация - это мучительно больно.
Поставить имплантат не больнее, чем лечить кариес. Современные анестетики дают отличное обезболивание, а при отсутствии противопоказаний и при желании пациента имплантация может быть выполнена в присутствии анестезиологов.
Заболевания пародонта широко распространены среди населения. По данным ВОЗ взрослое население страдает пародонтитом, гингивитом или пародонтозом, а свыше 80% детей страдает гингивитом. Поэтому заболевания пародонта являются актуальной проблемой стоматологии. Заболевания пародонта могут оказывать патогенное воздействие на весь организм, осложнять течение других заболеваний и обусловливать развитие хрониосепсиса.
Пародонт - это комплекс тканей, окружающих зуб и имеющих тесную генетическую, морфологическую, функциональную связи. Он включает десну, костную ткань альвеолы, периодонт, цемент корня.
Классификация болезней пародонта по ВОЗ
Утверждена на 16-м Пленуме Всесоюзного общества стоматологов (ноябрь 1983 г.):
1. Гингивит - воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого прикрепления.
Форма: катаральная, гипертрофическая, язвенная.
Течение: острое, хроническое, обострившееся, ремиссия.
Тяжесть процесса: легкий, средней тяжести, тяжелый.
Распространенность процесса: локализованный, генерализованный.
2. Пародонтит - воспаление тканей пародонта, характеризующиеся прогрессирующей деструкцией периодонта и кости.
Течение: острое, хроническое, обострившееся (в том числе абсцедирующее), ремиссия.
Тяжесть процесса: легкий, средней тяжести, тяжелый.
Распространенность процесса: локализованный, генерализованный.
3. Пародонтоз - дистрофическое поражение пародонта.
Течение: хроническое, ремиссия.
Тяжесть процесса: легкий, средней тяжести, тяжелый.
Распространенность процесса: генерализованный.
4. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей.
5. Пародоптомы - опухоли и опухолеподобные процессы в пародонте.
Обследование больных с заболеваниями пародонта
Обследование больных с подозрением на заболевания пародонта включает изучение анамнеза, определение общего состояния больного, клинические и специальные методы обследования.
Сбор анамнеза начинают с выяснения жалоб, обращают внимание на наличие или отсутствие профессиональных вредностей, характер питания, перенесенных заболеваний, аллергологический анамнез, наличие вредных привычек, выясняют, болеют ли заболеваниями пародонта ближайшие родственники. При необходимости больной консультируется у терапевта, эндокринолога, невропатолога, аллерголога.
Сведения, полученные при сборе анамнеза, имеют значение для уточнения диагноза.
При клиническом исследовании пародонта учитывают состояние преддверия полости рта (правильность прикрепления уздечек губ, глубину преддверия), зубов и зубных рядов, окклюзионные взаимоотношения, наличие местных раздражающих факторов, обращают внимание на качество имеющихся протезов.
При наличии патологии прикуса часто развиваются изменения в пародонте, особенно при глубоком резцовом перекрытии. Собирая анамнез, выясняют наличие бруксизма, который может привести к тяжелым генерализованным процессам в пародонте.
При осмотре десны обращают внимание на ее состояние: цвет, консистенцию, рельеф десневого края, сохранность зубодесневого соединения. При остром воспалении десна ярко-красная. Синюшность характерна для хронических воспалительных процессов, диабета. Бледная десна при анемии, кератозах. В норме десна зуба упругая, при патологии - рыхлая или уплотненная. В норме межзубные сосочки остроконечные, при хроническом воспалении десневой край становится фестончатым. При нарушении целостности зубодесневого соединения образуется патологический зубодесневой карман, если он выходит за пределы десны, то образуется пародентальный карман. Определяют отсутствие или наличие кровоточивости, отека, локализацию поражения, отмечают атрофические и гипертрофические процессы.
В истории болезни фиксируют наличие мягких зубных отложений над- и поддесневого зубного камня, которые выявляют окрашиванием с помощью таблеток, содержащих фуксин, или реактивом Шиллера-Писарева.
Различают истинные и ложные карманы. При ложном кармане целостность зубодесневого соединения не нарушена, глубина кармана увеличивается за счет гипертрофии или отечности десны. Глубину пародонтального кармана измеряют градуированным зондом, тонкой гладилкой. Глубина определяется от десневого края до наиболее глубокой точки, измерения проводятся с медиальной, дистальной, наружной и внутренней поверхности зуба. Подвижность зубов определяется общепринятым методом (см. «Методы обследования стоматологического больного»).
Степень кровоточивости устанавливают по данным анамнеза.
Различают 3 степени кровоточивости:
I - кровоточивость появляется редко.
II - кровоточивость наблюдается при чистке зубов.
III - кровоточивость появляется во время еды и спонтанно.
Специальные методы исследования пародонта и слизистой оболочки полости рта
Проба Парма, или бензидиновая проба служит для определения наличия гноя в пародонтальных карманах, основана на изменении цвета реактива при взаимодействии с гнойным отделяемым. С этой целью одну каплю 3% раствора перекиси водорода смешивают с одной каплей раствора, состоящего из 0,5 мл бензидина, 10 мл полиэтиленгликоля и 15 мл уксусной кислоты 1:1000, вводят на турунде в карман. В зависимости от особенностей гнойного экссудата турунда окрашивается в зеленый, голубовато-зеленый или голубой цвет.
Проба Шиллера-Писарева - прижизненная окраска гликогена десны, количество которого увеличивается при воспалении. При помощи этой пробы определяют наличие и распространенность воспаления. Слизистую десны смазывают раствором, содержащим 1 г кристаллического йода, 2 г калия йодида и 40 мл дистиллированной воды, при этом окраска ее варьирует в зависимости от интенсивности воспалительных явлений.
По интенсивности окрашивания различают отрицательную пробу (соломенно-желтое окрашивание), слабо положительную (светло-коричневое), пололсительную (темно-бурое).
Динамика пробы до и после лечения позволяет судить об эффективности противовоспалительной терапии.
Определение стойкости капилляров десны по Кулаженко основано на изменении времени образования гематомы на слизистой оболочке десны при постоянном диаметре вакуумного наконечника и отрицательном давлении. При разрежении 720-740 мм рт. ст. гематомы во фронтальном участке в норме возникают за 50-60 с, у жевательных зубов через 70-100 с.
При патологии тканей пародонта время образования гематомы снижается в 2-5 и более раз. Пробу применяют в качестве объективного теста для наблюдения за динамикой изменения проницаемости сосудов в процессе лечения и диспансеризации.
Волдырная проба Олдрича применяется для выявления скрытого отека, помогает выбрать форму применения лекарственного препарата (мазь, водные растворы); 0,2 мл физиологического раствора вводят под эпителий слизистой оболочки нижней губы. Через 40-60 мин (норма) волдырь становится незаметным пальпаторно и визуально. Рассасывание волдыря за меньший промежуток времени свидетельствует о повышенной гидрофильности тканей.
Для оценки гигиенического состояния полости рта применяют индекс Федорова-Володкиной (1970 г.). Раствором Шиллера-Писарева (йода кристаллического 1 г, йодида калия, дистиллированной воды 40 мл) смазывают вестибулярные поверхности шести нижних фронтальных зубов. Затем производят количественную оценку гигиенического состояния, используя определенные значения.
Значение количественной оценки:
1 балл - окрашивание отсутствует.
2 балла - окрашивание 1/4 поверхности зуба.
3 балла - окрашивание 1/2 поверхности зуба.
4 балла - окрашивание 3/4 поверхности зуба.
5 баллов - окрашивание всей поверхности зуба.
В норме гигиенический индекс не превышает единицы.
Модифицированный гигиенический индекс Л. В. Федоровой (1982 г.). Исследование проводится на 16 зубах верхней и нижней челюсти.
Сумму баллов, полученную при исследовании каждого зуба, делят на 16.
1,1 - 1,5 - хорошая гигиена полости рта.
1,6 - 2,0 - удовлетворительная.
2,1 - 2,5 - неудовлетворительная.
3,5 - 5,0 - очень плохая.
Гигиенические индексы оценивают эффективность гигиенических мероприятий, позволяют следить за динамикой самоочищения и при применении различных средств.
Для объективной оценки состояния тканей пародонта, оценки динамики развития заболевания и эффективности проводимого лечения применяют индексы ПМА и ПИ.
Индексы ПМА (РИА) - капиллярно-маргинально-альвеолярный индекс (Parma, 1966 г., Mossier, 1967 г.) - индекс гингивита.
Десну на вестибулярной поверхности разделяют на 3 участка: десневой сосочек, десневой край, альвеолярная десна зуба.
Состояние десен оценивают в области каждого зуба:
воспаление десневого сосочка (П или Р) - 1;
воспаление десневого края (М) - 2;
воспаление альвеолярной десны (А) - 3;
Общее число обследуемых зубов в 6-11 лет - 24 зуба, 12-14 лет - 28 зубов, 15 лет - 30 зубов.
до 30% — легкий гингивит;
от 30 до 60% — средней тяжести гингивит;
более 60% — тяжелый гингивит.
Пародентальный индекс - ПИ (Russell, 1956). Предназначен для выявления развившихся форм патологии. Он отражает воспаление десны, образование карманов с последующей резорбцией альвеолярной кости, фактическую потерю зуба. Регистрацию ограничивают выраженными поражениями, которые очевидны при осмотре. В случаях сомнения рекомендуют принять низшую оценку. Критерии оценки этого индекса приведены в нижеследующей таблице.
При определении индекса осматривают все зубы, кроме зубов мудрости. Оценивают состояние десны вокруг каждого зуба по шкале от 0 до 8. Индекс определяют делением суммы баллов на число обследованных зубов. При клинически нормальной десне он находится в пределах от 0 до 0,1-0,2, при гингивите - от 0,1 до 1. Легкий гингивит и начальные деструктивные явления - 0,5-1,9, развившаяся и терминальная стадия - 4-8, выраженные деструктивные изменения - 1,5-5,0.
Рентгенологический метод обследования при заболеваниях пародонта - позволяет судить о распространенности, характере, степени выраженности процесса у разных групп зубов, оценить динамику заболевания и обосновать методы лечения. Выделяют следующие изменения костной ткани челюстей при патологии пародонта: расширение периодонтальной щели, остеопороз межальвеолярной перегородки, деструкцию кортикальной пластинки альвеолы, вертикальную и горизонтальную резорбцию альвеолярного отростка.
На внутриротовых рентгенограммах периодонтальная щель проецируется в виде темной полоски равномерной ширины на протяжении всего корня. При пародонтите она расширена на различном протяжении.
Остеопороз - дистрофический процесс, протекающий без изменения внешней формы кости. При остеопорозе костные пластинки истончаются, расширяется пространство между ними, уменьшается их количество.
Это обратимый процесс, в первую очередь восстанавливается кортикальный слой, затем остальные отделы.
Деструкция - это разрушение кости с замещением ее другой патологической тканью: гноем, грануляциями и т.д. Очаг деструкции имеет меньшую плотность по сравнению с рядом расположенными измененными участками и на рентгенограмме представлен в виде разрежения. Нечеткий контур очага деструкции обусловлен отсутствием выраженной границы между здоровой и поврежденной тканями вследствие костеобразования по периферии очага.
Рассасывание костной ткани называется резорбцией.
Для получения полноценной рентгенологической картины при заболеваниях пародонта рекомендуют использовать ортопантомографию. Если такой возможности нет, то применяют внутриприротовую контактную рентгенографию, количество снимков не менее 4-6. В. С. Иванов (1989 г.) рекомендует делать снимки по определенной схеме, а именно в области зубов, что дает возможность получить изменения пародонта в области всех групп зубов и получить информацию о симметричности поражения, характерной для заболеваний пародонта с нейродистрофическим генезом.
Методик рентгенологического исследования существует много, но ни одна из них не является совершенной. Возможны ошибки и при чтении рентгенограмм.
Цитологическое исследование содержимого пародонтальных карманов позволяет судить о защитных реакциях организма, степени фагоцитоза.
Эмиграция лейкоцитов в ротовую полость по методу Ясиновского характеризует степень тяжести патологического процесса в пародонте, объективно оценивает результаты различных методов лечения. Подсчитывают количество живых и мертвых лейкоцитов, клеток плоского эпителия в смыве.
Бактериологическое определение микрофлоры полости рта позволяет правильно подобрать антибактериальные средства.
По показаниям делают гемограмму, моноцитограмму, протеинограмму периферической крови, определение содержания токоферола в крови.
Для оценки тяжести и активности процесса в пародонте, прогнозирования течения заболевания применяют иммунологическое исследование, определяют активность Т и В-лимфоцитов, титр комплемента в сыворотке крови, содержание циркулирующих иммунных комплексов, изучают аллергологический статус организма.
Состояние сосудов пародонта изучают при помощи специальной аппаратуры. Используют метод стоматоскопии, капилляроскопии, биомикроскопии, реографии. Эти методы оценивают состояние капилляров в функционально-диагностическом аспекте.
Десневые карманы представляет собой углубление между десной и зубом, это углубление представляет собой «динамическое место». Оно заполнено зубными отложениями, грануляциями и иногда гноем Десневой карман является признаком развития пародонтита.. Ткань десны формирует вокруг зуба как бы шейку. Норма глубины десневого кармана составляет около 3 мм или меньше. Если все эти параметры в норме, нет воспаления, лечение десневого кармана не требуется. Исследованиями доказано, что такая глубина позволяет ему самоочищаться, делает легким чистку с помощью зубной щетки.
Цены на лечение десневого кармана
Совет стоматолога

Главный врач клиники
Зарудний Вячеслав Александрович
Врач – стоматолог
Специализация: ИМПЛАНТОЛОГИЯ, ХИРУРГИЯ
Стаж работы: 6 лет
Когда необходимо лечение десневого кармана?

Десна имеет красный цвет, увеличена, воспалена, если есть заболевание. Затягивание лечения десневого кармана, приводит к его постепенному отслоению от зуба, образуется большая полость. Если глубина становится более 3 мм, в нем задерживаются частички пищи, эпителий, развиваются микробы. На этой стадии происходит поражение периодонтальных связок. Воспаление десневого кармана приводит к заболеванию десен, они увеличиваются и распухают.
Почему увеличиваются десневые карманы? Рассмотрим наиболее распространенные причины появления десневых карманов:
- Десневые карманы формируются из-за некачественной гигиены. Болезнетворные микроорганизмы начинают распространяться вглубь, поражая периодонт, костные ткани.
- Зубные заболевания: пародонтит, пародонтоз.



Как лечить десневые карманы? Лечение десневых карманов начинается с устранения причины воспаления, это требует особого профессионализма. Десневой карман становится глубже допустимого предела при характерном поражении такой патологией, как пародонтит. Воспаление десневого кармана, и увеличение его более чем на три миллиметра может перерасти в тяжелую форму, привести к оголению шеек, корней, расшатанности зубов. При появлении первых признаков проконсультируйтесь со специалистом, чтобы избежать длительного лечения.
Лечение десневого кармана с помощью кюретажа
Обычные методы здесь не помогут, необходимо радикальное лечение. Чтобы вылечить десневой карман между зубом и десной, в стоматологии применяется технология кюретажа, которая отличается значительной эффективностью. В процессе кюретажа осуществляется тщательное очищение десневых карманов от отложений. Кюретаж позволяет полностью ликвидировать все отложения, зубной камень, измененные ткани – грануляции, мягкий дентиновый цемент. С учетом выраженности заболевания, стоматолог может назначить один из видов чистки:

- Закрытый кюретаж – десневой карман очищается специализированными инструментами, лазером, ультразвуком. Процедура назначается, если десневой карман не больше 3-5 мм в глубину;
- Открытый кюретаж – хирургическая операция, выполняемая под анестезией. Чтобы подобраться к основанию углубления, стоматолог рассекает десну у межзубных сосочков, после чего выполняет основательную чистку десневого кармана, наносит особый состав для быстрого роста тканей и зашивает рану.

Заболевания тканей пародонта – пожалуй, самая распространённая после кариеса стоматологическая проблема. Но в наши дни возможна комплексная терапия и эффективная профилактика пародонтальных недугов. Обязательным методом борьбы с любыми поражениями пародонта является кюретаж зубодесневого кармана.
Пародонтит, или Когда улыбка прячется в кармане
Кюретаж пародонтального кармана – это классическая стоматологическая процедура, суть которой заключается в глубокой очистке полости, возникшей между десной и зубом.В нормальном состоянии зубодесневая борозда не имеет чётко выраженных карманов. Она плотно прилегает к поддесневой части зубов. Природой предусмотрен лишь крошечный зазор между свободной линией десны и зубом. Но он настолько мал и неглубок, что карманом его назвать нельзя. Глубина его колеблется в пределах 1- 3 мм . И чтобы обнаружить этот зазор, нужно с силой оттянуть свободный десневой край.
Карман же – это полость, которая сама даёт о себе знать. В неё без особого труда попадают микрочастицы пищи и болезнетворные бактерии. Полноценно вычистить карманы с помощью зубной щётки или ёршиков невозможно.
Появление десневого кармана глубиной более 3 мм свидетельствует о наличии заболеваний пародонта: чаще всего пародонтита. Полое пространство формируется из-за разрушения круговой связки зуба (периодонта), и зубодесневого соединения. Дёсны становятся рыхлыми,мягкими – и отстают от зубной ткани, образовывая полость. Новоявленный резервуар становится вместилищем всего ненужного, грязного. Появляется запах изо рта, кровотечения, воспаление. Содержимое карманов может приводить к возникновению нагноений. В инфекционный воспалительный процесс может вовлечься корневая система и прилегающая кость. Потеряв поддержку окружающих тканей, зуб начинает расшатываться. Если вовремя не принять мер, то человек рискует лишиться зуба. Вот почему важно выявить и пресечь заболевание как можно раньше.
Показания к кюретированию пародонтальных карманов

Кюретаж зубодесневых карманов в обязательном порядке выполняется совместно с другими процедурами, направленными на терапию заболеваний пародонта и собственно дёсен (гингивит, пародонтит, пародонтоз).
В качестве монотерапии кюретаж показан при пародонтите: воспалительном процессе в тканях пародонта. К этим тканям, окружающим зуб и удерживающим его в альвеоле(челюстном углублении), относятся:
- дёсны - цемент - периодонт - альвеолярные отростки
Проведение кюретажа эффективно и целесообразно при пародонтите лёгкой и средней тяжести. Глубина карманов при этом не должна превышать 4-5 мм. А десна должна быть плотной, чтобы впоследствии легко и надёжно срастись с зубом.
- слишком тонкие стенки зубодесневого кармана;
- наличие глубоких карманов в кости.
- устранение кровоточивости дёсен;
- купирование болевых ощущений и воспалительного процесса;
- предупреждение дальнейшего разрушения структуры альвеолярных отростков, ведущего к выпадению зубов;
- стимуляция скорейшего приживления десны к корню зуба.

Этот неинвазивный вариант очистки применим при лёгкой форме пародонтита. Когда глубина десневого кармана достигает не более 3,5 мм.
Доступ к полости облегчён, и не нарушает целостность десны. Процедура весьма проста, и непродолжительна во времени. Вначале удаляется налёт с видимой (коронковой) части зуба. После чего очищению подлежит поддесневая часть и образовавшаяся полость (карман). В завершение процедуры выполняется полировка корней на глубину, оголённую карманом.
Этот вид кюретажа выполняется в том случае, когда зубодесневой карман уже достаточно глубок: 4-5 мм.
Открытый способ – инвазивен, и проводится под местной анестезией. В рамках открытого метода выполняется лоскутная операция. Корни зубов намеренно оголяются путём вертикального рассечения десны, и аккуратного отслаивания слизисто-надкостничного лоскута.
Данные действия необходимы для обеспечения хирургу-стоматологу хорошей видимости операционного поля. Затем поддесневые отложения беспрепятственно удаляются.
После очистки корни зуба покрываются остеогенными препаратами, стимулирующими регенерацию костной ткани (взамен той, которая была утрачена в ходе патологического процесса). Затем рассечённые десневые ткани сшиваются.

Роль традиционного инструментария в пародонтологии трудно переоценить. Но сейчас, с развитием высоких технологий, лазер прочно утвердился и в стоматологической практике. Пародонтология – это отдельная её область, где лазер эффективно трудится, расширив своим появлением ассортимент инструментов.
Лазерный луч очень тонкий. Он работает практически филигранно. В искусных, опытных руках световой импульс воздействует с прицельной точностью. Лазер обеспечивает бесконтактное (а значит, до 98% стерильное) препарирование тканей, минимизацию болевых ощущений, и немедленную коагуляцию кровеносных сосудов, позволяющую обойтись без крови.
Во время процедуры стекловолоконная трубочка погружается в десневой карман. Лазерная энергия проходит по ней. Благодаря нескольким перемещающим движениям стекловолоконного проводника, зуб освещается со всех сторон. Так происходит испарение патологического содержимого кармана, устранение налёта и стерилизация очищенной зубодесневой полости. Свет лазера улучшает адгезию тканей к зубной поверхности, и стимулирует репарацию (заживление) десны.
С целью кюретирования применяются диодный и эрбиевый лазеры. Портативные полупроводники работают с мягкими тканями, к коим относятся дёсны и слизистая оболочка рта. Эрбиевые аппараты препарируют твёрдые ткани, и отлично снимают минерализованные зубные отложения (камень).
Лазерный кюретаж имеет неоспоримые преимущества в детской стоматологии.
- мелкие пародонтальные карманы полностью закрываются, а глубокие существенно уменьшаются
- очищенная от налёта зубная эмаль становится гладкой, и оттого гораздо менее податливой к задержке на ней бактерий
- устраняются болезненные ощущения, кровоточивость дёсен
- прежде воспалённые, ткани дёсен приобретают здоровый розовый цвет
- укрепляются расшатанные зубы
- воспаление пародонтальных тканей
- болезненные ощущения
- отёчность
- повышенная чувствительность (только после удаления поражённого цемента и верхнего слоя дентина)
- кюретаж может одновременно выполняться в двух-трёх пародонтальных карманах.
- повторно кюретировать обработанные полости разрешается не ранее, чем через год.
Они нечасто открываются взору во время улыбки. А между тем, при их нездоровье и улыбнуться-то тяжело. Здоровые зубки – гордость улыбки. Но крепкие дёсны – опора зубов, их ближайшие друзья. И потому требуют не меньшего гигиенического внимания.

Очистка ручными инструментами, лазерная терапия – всё это в помощь Вашим дёснам. Качественно проведённый кюретаж зубодесневых карманов помогает быстро подавить воспалительный процесс в тканях пародонта, достичь хорошего терапевтического результата, и добиться стойкой ремиссии при хроническом течении заболевания.
Отныне никаких патологических карманов, держащих улыбку на замке! Самое время вызволить очаровательную пленницу. Наверняка Ваши близкие успели соскучиться за ней.
Отбеливание зубов: восхити меня своей улыбкой
Галитоз. Этот термин принят для обозначения неприятного запаха изо рта. Известны и внеротовые источники галитоза, например верхние и нижние отделы дыхательных путей, желудочно-кишечный тракт, некоторые заболевания почек или печени, но в большинстве (90 %) случаев неприятный запах изо рта связан именно с ротовой полостью.
Основной причиной неприятного запаха изо рта являются летучие сульфиды: диметилсульфид, меркаптан, сероводород, индол, скатол, соединения масляной и пропионовой кислот, диаминов (путресцина, кадаверина). Перечисленные вещества возникают в процессе расщепления анаэробными пародонтопатогенами серосодержащих белков и аминокислот, которые содержатся в слюне, слущенном эпителии, отделяемом из полости носа. «Богатыми» источниками летучих сульфидов являются содержимое ПК, налет на языке.
Патологическая подвижность зубов происходит в результате разрушение опорного аппарата зубов — костной ткани, периодонтальных волокон. Основную роль в механизмах повреждения коллагеновых волокон периодонтальной связки играют металлопротеиназы, в частности коллагеназа и эластаза, выделяемые в межклеточное вещество пародонта клетками воспалительного инфильтрата. Непосредственное отношение к активации этих ферментов имеют цитокины и простагландин Е, который наряду с цитокинами принимает участие в механизмах костной резорбции.
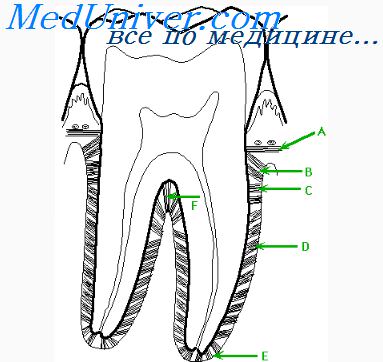
Пародонтальный карман — это главный дифференциальный признак пародонтита, который позволяет отличать его от предшествующего хронического гингивита.
Клинически формирование пародонтального кармана начинается с углубления зубодесневой борозды, перемещения эпителиального прикрепления к зубу с области эмалево-цементной границы на цемент. Решающими факторами для начала формирования ПК являются изъязвление эпителиального слоя в области прикрепления, внутритканевое проникновение пародонтопатогенной микрофлоры и образование несозревающей грануляционной ткани, обладающей литической активностью и, в свою очередь, усиливающей деструкцию соединительнотканной основы под эпителиальным дефектом. Последующее углубление управляется активированными остеокластами (под влиянием цитокинов и ФНО), простагландинами и металлопротеиназами на фоне подавления активности остеобластов.
На счет причин апикальной пролиферации соединительного эпителия вглубь пародонтального кармана существует несколько мнений.
А. Н. Melcher (1991) представлял этот процесс следующим образом. Сначала наблюдается скопление жидкости вокруг, а затем и внутри коллагеновых пучков. Это сопровождается изменением ядер фибробластов. Дегенерация фибробластов сопровождается, с одной стороны, редукцией образования новых коллагеновых волокон, с другой — разрушением волокон и образованием аморфных некротических масс. При сохранении повреждающего фактора этот процесс распространяется и вглубь тканей пародонта, и вширь.
F. Wasserman (1988) рассматривает две теории прогрессирующей пролиферации эпителия.
1. Пролиферирующий эпителий оказывает на подлежащие коллагеновые структуры литическое действие. Эта теория нашла поддержку недавно: была выявлена коллагенолитическая активность в ранах в период заживления (активность раневой жидкости).
2. Дегенерация зубоэпителиального соединения — это результат атрофии от давления, обусловленного пролиферирующим эпителием: если в результате действия повреждающего фактора волокна разъединяются, то последующие изменения определяются влиянием воспалительного процесса, который приводит к полной деструкции соединительной ткани в этом участке.
Перечисленные взгляды лишь отчасти объясняют причину этого центрального вопроса пародонтологии.
Гнойная экссудация. ВПК гнойный экссудат выделяется из субэпителиальных тканей через эпителиальную выстилку карманов, поэтому количество его зависит от степени разрушения эпителия дна ПК, а также от количества клеточного инфильтрата (степени насыщенности подлежащих тканей клетками воспалительного ряда). Поэтому иногда из глубоких ПК наблюдается небольшое количество гнойного отделяемого, тогда как из мелких широких — обильное гноетечение.
Периодонтит — это воспалительный процесс, протекающий в корневой оболочке зубов и околокорневых тканях. Периодонт представляет собой связочный аппарат зуба, с помощью которого зуб прикрепляется к костной ткани, и появление воспаления в этих структурах может быть связано с рядом причин.
- Причины возникновения периодонтита
- Клинические проявления периодонтитов
- Лечение периодонтита
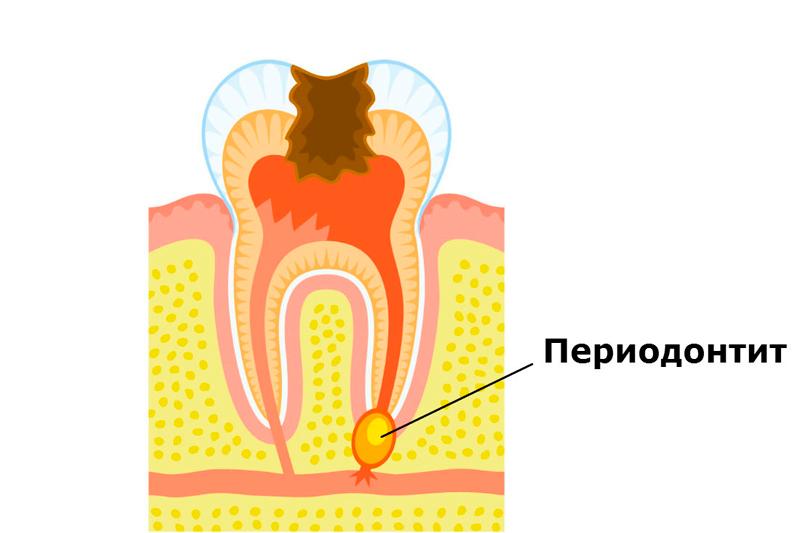
Причины возникновения периодонтита
Наиболее часто болезнь формируется вследствие неверного или несвоевременного лечения других заболеваний зубов, поскольку главной причиной является инфицирование тканей.
Основные причины формирования болезни следующие:
- осложнение пульпита. При формировании глубокой кариозной полости болезнетворные микроорганизмы поражают пульпу зуба, если в этом случае не было оказано должного лечения, через отверстия корневых каналов на верхушках корней очаг инфекции перемещается в периодонтальную область;
- некачественно запломбированные каналы корня. Даже при получении своевременного лечения оно может оказаться неэффективным в случае нарушения технологии пломбирования. При недопломбировании каналов до верхушки в оставшейся пустой части развивается очаг воспаления. Он выходит за пределы корня и поражает периодонтальные ткани, а также провоцирует периодонтальный абсцесс у верхушки;
- нарушение технологии установки искусственной коронки. Установка коронки предполагает обязательную девитализацию и удаление пульпы зуба, после чего каналы корня пломбируются. Эта процедура может также быть осуществлена с нарушением технологии. Кроме того, врачебная ошибка может заключаться в отсутствии подготовки зуба: в тех случаях, когда врач не проводит предварительное удаление пульпы и устанавливает коронку на «живой» зуб, она может воспалиться, после чего процесс затрагивает периодонтальные ткани. Гибель пульпы зуба также может быть связана с перегревом тканей при обточке зуба под коронку;
- маргинальный периодонтит. Тяжелая стадия развития пародонтоза или образование пародонтальных карманов по другим причинам могут быть фактором развития периодонтита. В таких зубодесневых образованиях откладывается зубной налет и камень, а также частицы пищи, размножаются бактерии. Инфекция проникает к участкам верхушки корней, что влечет за собой заболевание;
- периодонтит неинфекционного генеза — травматический. Может быть как острым, так и хроническим. В первом случае болезнь вызывается такими явлениями, как:
- вывих зуба — характеризуется подвижностью, болью при надкусывании пищи;
- разрыв нервно-сосудистого пучка — для него характерна не только подвижность, но и окрашивание коронки зуба в розовый цвет в связи с кровоизлиянием;
- перелом корня.
Хроническая травматизация может представлять собой чрезмерную нагрузку на зуб вследствие:
- неверно подобранных и установленных зубных конструкций, протезов;
- завышении высоты пломбы при лечении.
Все ошибки, повлекшие за собой неравномерное смыкание зубов, ведут к преждевременному накусыванию на один из них, что в конечном итоге приводит к хроническому периодонтиту;
Клинические проявления периодонтитов
Периодонтит, симптомы которого зависят от формы и степени выраженности, делится на две большие группы — острый и хронический, которые, в свою очередь, также поддаются классификации.
-
серозный. Боль может носить самопроизвольный характер в начале поражения тканей. Это связано с ограничением экссудата в тканях, сдавливающим нервные окончания. Болезненность усиливается при надкусывании пораженным зубом. Также возникает отек периодонтальных тканей, что субъективно описывается больными как «удлинение» воспаленного зуба. Это действительно так: зуб несколько выдвигается в связи с увеличением тканей.
Может присутствовать небольшой отек мягких тканей лица со стороны причинного зуба. Их пальпация не вызывает болезненности, как и зондирование полости зуба при ее наличии в том случае, если пульпа удалена;
Хронические периодонтиты являются продолжением острых форм, однако могут в ряде случаев формироваться и самостоятельно при наличии ослабленных иммунных сил. Протекание может быть как бессимптомным, так и сопровождаться стертой клинической картиной. Выраженная симптоматика может наблюдаться лишь при обострении болезни. Хронические периодонтиты подразделяются на следующие формы:
- фиброзный. Характерной особенностью заболевания является постепенное замещение волокон связочного аппарата зуба соединительной тканью. Болезненность чаще всего полностью отсутствует, как и другие клинические проявления;
- гранулирующий. Наиболее активная форма хронического протекания болезни. Ее отличает появление грануляционной ткани в участках верхушки корня. Такая ткань наделена способностью к быстрому разрастанию, что влечет за собой разрушение костной ткани и замещение ее на грануляционную в достаточно короткие сроки. Симптомы заболевания: боль ноющего характера, периодически обостряющаяся; усиление болезненности при надкусывании. В ряде случаев на десне формируется свищ, из которого выделяется в небольшом количестве гнойный экссудат;
- гранулематозный. Периодонтальный абсцесс при этой форме заболевания имеет структуру плотного мешочка с гнойным содержимым. В зависимости от того, какого он размера, выделяют 3 вида этой формы:
- гранулема;
- киста;
- кистогранулема.
Симптоматика заболевания зависит от стадии: на начальном этапе отсутствуют какие-либо признаки болезни, по мере увеличения и перерождения образования клиническая картина появляется с более выраженными характерными симптомами: боль, усиливающаяся при надкусывании, незначительный отек.
Лечение периодонтита
Периодонтит зуба (лечение которого осуществляется с учетом формы, стадии заболевания, индивидуальных особенностей и других параметров) может быть вылечен различными способами.
Терапия острых форм заключается в проведении следующих манипуляций:
- диагностические мероприятия (рентген, осмотр);
- проведение местного обезболивания;
- высверливание размягченных тканей при наличии кариозного поражения;
- удаление отмершей пульпы (при ее наличии); распломбирование корневых каналов в случае наличия врачебной ошибки, другие меры;
- измерение длины каналов корня с помощью специальных инструментов;
- инструментальная обработка каналов: расширение для более эффективной обработки. После осуществляется промывание антисептическими растворами, а также расширение апикального отверстия канала корня на верхушке, что необходимо для обеспечения оттока гнойного содержимого. Временная пломба в этом случае не накладывается для этой же цели;
- спустя несколько дней врач осуществляет промывание каналов, после чего в них закладывается специальное лекарственное противовоспалительное средство. Зуб пломбируется временными материалами;
- при наблюдении положительной динамики стоматолог вновь осуществляет промывание каналов с последующим их постоянным пломбированием. После на коронку зуба ставится постоянная пломба.
Лечение хронической формы, которая не характеризуется формированием образований (фиброзный периодонтит), осуществляется приблизительно по этой же схеме, однако за меньшее число визитов: в связи с отсутствием выраженного воспаления и гнойного экссудата курс лечения укорачивается.
Хронический гранулематозный и гранулирующий периодонтит, лечение которого представлено более сложными манипуляциями, осуществляется следующими методами.
Во-первых, терапевтическое лечение. Может быть применено только при малых размерах образований, отсутствии жалоб. Алгоритм действий аналогичен с вышеописанным лечением, однако важным моментом является выведение лекарственного средства за верхушку корня при промывании и закладке.
Во-вторых, хирургическое лечение, которое, как правило, представляет собой резекцию верхушки корня. Состоит из нескольких этапов:
- подготовка к операции. Предварительное пломбирование каналов (за 1-2 дня до процедуры);
- собственно операция: анестезия (местная);
- создание доступа. Осуществление разреза на десне, после чего слизистая оболочка отслаивается, чтобы обнажить костную ткань. В проекции верхушки корня врач осуществляет небольшое отверстие, после чего нужный участок костной ткани выпиливается с помощью специальных инструментов: боров, бормашины;
- через полученное отверстие врач обнаруживает нужную часть верхушечного корня с кистой, образованием. С помощью бормашины она отсекается от корня и извлекается с использованием пинцета;
- после проведения процедуры образуется полость в кости — на месте верхушки. При больших размерах и обширной полости показана закладка синтетической костной ткани — так заполняется образовавшаяся пустота;
- место разреза десневой ткани подвергается ушиванию. Также показано дренирование: установка дренажа между швами, чтобы обеспечить нормальный отток сукровицы.
При кистах очень больших размеров, особенно расположенных на верхушках корней зубов мудрости, может быть показано удаление зуба. Оно также требуется в тех случаях, если резекция верхушки затруднена по каким-либо причинам.
Читайте также:

