Выраженное склерозирование дентина уменьшение полости зуба атрофия пульпы зуба характеризуют
Опубликовано: 05.05.2024
Существует множество различных патологий твердых тканей зубов и множество их классификаций. На территории России сегодня принято использовать Международную статистическую классификацию болезней и проблем десятого пересмотра, или МКБ-10, в которую входит отдельная классификация стоматологических болезней МКБ-С. По этой классификации патологии твердых тканей зубов находятся в классе XI «Болезни органов пищеварения». Наиболее распространенные патологии твердых тканей зубов – это:
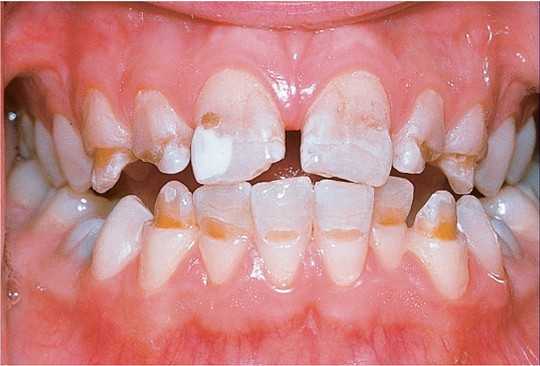
Нарушение прорезывания и развития зубов (К00):
- Аномалии формы и размеров зубов (К00.2);
- Флюороз зубов (К00.30);
- Изменение цвета зубов в ходе их формирования (К00.08).
- Повышенная стираемость зубов (К03.0);
- Изменение цвета твердых тканей уже после прорезывания (К03.7);
- Чувствительный дентин (К03.80);
По этиологии все заболевания, связанные с дефектами твердых тканей зубов, делятся на кариозные и некариозные, которые бывают врожденными и приобретенными.
ВАЖНО: В зависимости от времени появления некариозных поражений их можно разделить на две большие группы – поражения, возникающие еще до прорезывания, то есть врожденные, и поражения, появляющиеся уже после прорезывания.
По этиологическому принципу все заболевания, приводящие к убыли и (или) появлению дефектов твердых тканей зубов, подразделяют на поражения кариозного и некариозного происхождения, в том числе врожденные и приобретенные.
Кариес зубов [К02]
Кариес – это патологический процесс, который появляется после прорезывания зубов. Для него характерно размягчение твердых тканей и их деминерализация с постепенным образованием в зубе полости.
Некариозные поражения зубов [К00, К03]
В зависимости от времени появления некариозных поражений их можно разделить на две большие группы – поражения, возникающие еще до прорезывания, то есть врожденные, и поражения, появляющиеся уже после прорезывания.
Поражения зубов, возникающие до их прорезывания
- Гипоплазия эмали (К00.40) – необратимая патология твердых зубных тканей, для которой характерны количественные и качественные нарушения зубной эмали из-за изменений в клетках зачатков зубов, образующих эмаль, нарушения трофики твердых тканей и изменения минерального обмена;
- Зубы Гетчинсона (А50.51) – один из признаков врожденного сифилиса, который проявляется как нарушение формирования коронки зубов. Резцы на верхней челюсти при этом имеют бочкообразную или отверткообразную форму с полулулнной вырезкой по их режущему краю;
- Гиперплазия (К00.2) – чрезмерное образование твердых тканей зуба во время его развития, выглядящее как «эмалевые капли» диаметром от одного до трех миллиметров. Чаще всего эти капли образуются в районе шейки зуба между эмалью и цементом корня;
- Эндемический флюороз (К00.30) –поражение твердых тканей, вызванное постоянным употреблением воды с большим содержанием фтора. Возникает, как правило, на стадии прорезывания постоянных зубов. При флюорозе на эмали наблюдаются потемнения и пятна, а иногда она вообще разрушается;
- Изменение цвета зубов (К00.8) обычно развивается у детей, которые перенесли гемолитическую болезнь новорожденных (К00.80) или у которых мать принимала антибиотики тетрациклиновой группы во время беременности (либо если ребенка в детстве лечили такими антибиотиками) (К00.83).
Также существуют аномалии развития и прорезывания зубов, которые возникают, если нарушено общее физическое развитие, функции нервной и эндокринной системы, а также ели ребенок болен туберкулезом или рахитом.
Поражения зубов, возникающие после их прорезывания
Изменение цвета и пигментация зубов [К03.7] из-за экзогенных факторов, таких как:
- Лекарственные и пищевые вещества;
- Резоцин-формалиновое лечение пульпита;
- Серебрение корневых каналов;
- Пломбирование амальгамами при плохой изоляции тканей зуба;
- Окисление обломков инструментов, оставшихся в зубных каналах;
А также из-за ряда эндогенных факторов:
- Кровоизлияний в пульпу при холере или вирусных инфекциях;
- Проникновения пигмента при желтухе;
- Приеме антибиотиков из тетрациклиновой группы;
- Некроза пульпы.
Повышенное стирание зубов [К03.0] – это прогрессирующая убыль твердых тканей зубов, которая вызвана различными факторами, например, наследственной предрасположенностью или аномалиями прикуса. Повышенное стирание сопровождается различными изменениями зубочелюстной системы, носящими морфологический, функциональный и эстетический характер. Первое клиническое проявление – это высокая чувствительность к химическим и температурным раздражителям, которая постепенно понижается из-за того, что образуется заместительный дентин.

ВАЖНО: Также существуют аномалии развития и прорезывания зубов, которые возникают, если нарушено общее физическое развитие, функции нервной и эндокринной системы, а также ели ребенок болен туберкулезом или рахитом.
Известны клинические случаи, когда твердые ткани зуба стирались до полости, а иногда даже до шейки зуба. Если сотрутся все зубы, то возможно изменение внешнего вида человека из-за патологий прикуса и уменьшения высоты нижнего отдела лица, из-за чего могут возникнуть изменения соотношений элементов ВНЧС.
Клиновидный дефект зубов [К03.10] чаще всего развивается из-за эндокринных нарушений или заболеваний ЖКТ и центральной нервной системы. Протекает клиновидный дефект очень медленно. Поражения находятся на вестибулярных поверхностях симметричных зубов. На начальной стадии дефекты напоминают щели или трещины, но постепенно они расширяются, принимая форму клина с гладкими стенками, твердым дном и ровными краями. За счет того, что образуется очень плотный вторичный дентин, полость зуба почти никогда не вскрывается.
Когда патологический процесс развивается дальше, постепенно происходит гиперестезия твердых тканей, обнажаются шейки зубов и возрастает ретракция десневого края. Заболевание важно отличать от многих как кариозных, так и некариозных поражений.
Эрозия твердых тканей зубов [К03.2] – это прогрессирующая убыль твердых тканей, которая имеет неизвестное происхождение. Она обычно развивается у людей в среднем и пожилом возрасте на фоне заболеваний эндокринной системы. Патологический процесс протекает с изменением микроэлементарного состава эмали и тиреотоксикозом. Поражаются обычно центральные и боковые резцы верхней челюсти, а также моляры и премоляры на обеих челюстях, причем поражение всегда симметричное.
На начальном этапе эрозии на зубе в его самой выпуклой вестибулярной части появляется округлый или овальный дефект эмали с блестящим, твердым и гладким дном. Постепенно дефект углубляется и расширяется, и со временем может быть утрачена вся эмаль с вестибулярной поверхности зуба, и даже часть дентина. Для эрозии характерно изменение цвета эмали, а также протекающее параллельно стирание твердых тканей зубов.
Некроз твердых тканей зубов [К03.2, К03.3] – это очень тяжелое заболевание, которое может привести к полной потере зубов. Некроз эмали протекает с полной дискальцинацией всего ее слоя, из-за чего эмаль становится хрупкой и даже при слабом воздействии начинает скалываться кусочками. Клинически для некроза характерны обширные поверхностные дефекты твердых тканей, имеющие неправильную форму. После утраты эмали в процесс оказывается вовлечен дентин, который очень быстро пигментируется.
Отдельно стоит сказать о химических поражения твердых тканей. Химический, или кислотный некроз [К03.20] вызывается, если на зубы попадают неорганические кислоты, чаще всего во время профессиональной деятельности. Из-за непосредственного воздействия вредных химических веществ снижается резистентность твердых тканей зубов и изменяется их состав. На начальной стадии ощущается онемение и чувство оскомины, а также возникает боль от термических и химических раздражителей. Постепенно теряется блеск и естественный цвет эмали, появляется шероховатая поверхность, темная пигментация, эрозийные полости и т.п. При этом болевые ощущения со временем пропадают.
Гиперестезия твердых тканей зубов [К03.80] – это повышенная чувствительность зубного дентина, для которой характерны болевые ощущения от разных раздражителей в области группы зубов или отдельных зубов. Гиперестезия чаще всего не возникает сама по себе – она развивается на фоне кариозных или некариозных поражений зубов или при заболевания пародонта.

уролог / Стаж: 27 лет
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Хронический пульпит — это воспаление пульпы зуба либо нервно-сосудистого пучка, которое приводит к фиброзному, пролиферативному и гангренозному их изменению, при этом носит стойкий характер.

Возрастную категорию людей, страдающих данным заболеванием, точно выделить нельзя. Наблюдается оно как у молодых пациентов, так и зрелых. У детей также можно встретить хронический пульпит первичной формы при несформированности корней. Хроническая стадия пульпита встречается гораздо чаще острой, она составляет примерно 75% из 100.
Классификация хронического пульпита
В стоматологии выделяют три основных формы данного заболевания. Это фиброзная, гангренозная и гипертрофическая разновидность. Отдельное внимание уделяют обострению хронического пульпита.
Хронический фиброзный пульпит
Наиболее часто встречается фиброзный тип, он составляет около 69% от общего числа выявленных. В этом случае пульпа превращается в достаточно плотное рубцовое образование сероватого цвета. Изменение происходит за счет активного разрастания грубой волокнистой соединительной ткани. Также наблюдаются очаги петрификации и гиалиноза. При отсутствии лечения могут возникать гангрена, флегмона или микроабсцессы.
Хронический гипертрофический пульпит
Гипертрофический тип хронического пульпита наблюдается крайне редко (0,5 из 100%). Для него характерно разделение на гранулирующую и полипозную группу. В первом случае происходит замещение дентина остеодентином. Также образуется грануляционная ткань, которая затрагивает кариозную полость. Во втором случае формируется полип, он имеет грибоподобный вид с язвенной поверхностью.
Хронический гангренозный пульпит
Лишь 2 пациента из 100 страдают данным заболеванием. Оно представляет собой язвенное поражение или некроз пульпы. При рассечении полости зуба можно обнаружить темный тканевой детрит. Спасти здоровую часть пульпы во многих случаях возможно.
Обострение хронического пульпита грозит гангреной, потому важно принять все возможные меры для его предотвращения.
Профилактика и прогноз хронического пульпита
Только своевременное и компетентное лечение может гарантировать положительный прогноз, а именно сохранение «родного» зуба и устранение воспаления. Если запустить заболевание, нелегко будет избежать осложнений. Самыми опасными считаются:
- гнойный периостит;
- периодонтит;
- остеомиелит.
Следует учитывать, что каждое из перечисленных заболеваний имеет свои осложнения, которые могут возникнуть в будущем при бездействии пациента. Для их предотвращения при первых симптомах рекомендовано незамедлительно посетить стоматологическую клинику.
Профилактика хронического пульпита заключается в соблюдении ежедневной гигиены ротовой полости. Регулярные «контрольные» осмотры помогут избежать неприятных последствий.
Медленно развивающийся хронический пульпит — это острая боль, риск возникновения флюса (периостита), прогрессирующее воспаление, образование кисты, флегмоны и свищевого хода. Любое болезненное ощущение, которое исходит от зубов или десны, подлежит незамедлительной диагностике. Это позволит сохранить здоровую улыбку, а также избежать необходимости длительного и болезненного лечения осложнений хронического пульпита.
Причины хронического пульпита
Рассматривая факторы возникновения хронического пульпита, можно разделить их на следующие группы:
- Самостоятельная группа. При ней заболевание развивается само по себе. Зачастую при зарождении болезнь не дает о себе знать и постепенно прогрессирует.
- Переходная группа. В этом случае отмечается острое воспаление, которое через 2–3 месяца при отсутствии надлежащего стоматологического вмешательства перерастает в хронический пульпит.
Основными «провокаторами» всегда выступают различные токсины и болезнетворные микробы. При этом не обязательно, чтобы они находились в ротовой полости. Любая инфекция в организме может привести к хроническому пульпиту. Попадает она в пульпу зуба через кровоток, лимфоток, отверстие верхушки корня и дентинные канальцы. К группе риска также относятся пациенты с такими заболеваниями (при бездействии больного либо некорректных действиях стоматолога), как:
- глубокий кариес;
- пародонтит;
- острый пульпит;
- периодонтит;
- гайморит;
- повреждение нервно-сосудистого пучка;
- остеомиелит челюсти;
- периостит;
- патологическая стираемость зубов;
- обнажение пульпы при травматизме.
Симптомы хронического пульпита
Фиброзный пульпит хронического характера зачастую протекает бессимптомно. Слабые неприятные ощущения могут возникнуть при термическом влиянии. Например, боль могут спровоцировать холодное мороженое или горячий чай. Присутствует чувствительность перкуссии зуба, но это этот симптом является второстепенным. У верхушек корней на рентгенограмме существенных изменений в костной ткани не отмечается.
При гангренозном и гипертрофическом пульпите периодически возникают сильные болевые ощущения. Зуб будет чувствителен к горячим температурам, а холод, наоборот, успокаивает боль.
При обострении хронического пульпита отмечаются следующие симптомы:
- приступообразная зубная боль самопроизвольного характера;
- сильная или ноющая продолжительная боль под влиянием внешних раздражителей;
- затруднение жевания и надкусывания пищи;
- сниженная электровозбудимость пульпы;
- разрежение костной ткани в периапикальной зоне;
- расширение периодонтальной щели.
При неадекватной обработке корневых каналов, без надлежащего лечения или при негерметичной обтурации хронический пульпит может перерасти в периодонтит.
Диагностика хронического пульпита
После первичного осмотра пациента стоматолог проводит беседу, в ходе которой он выясняет характер зубной боли, связывая ее с конкретными причинами. Важно выяснить остроту и длительность боли, а также наличие других заболеваний. Диагностика хронического пульпита состоит из анализа состояния больного зуба и процесса зондирования пульпы. Все это поможет поставить четкий диагноз и назначить правильное лечение. При неадекватной оценке можно принять это заболевание за глубокий кариес, обострение периодонтита или острый пульпит.
Осмотр дает возможность подтвердить наличие кариозной полости, что находится около пульповой камеры. Само зондирование вызывает немало неприятных ощущений, не исключено кровотечение. При гипертрофическом пульпите в кариозной полости будет хорошо видна полипозная ткань.
Один из этапов исследования — проверка и оценка реакции пульпы. Электроодонтометрия точно разграничивает формы хронического пульпита за счет показания мкА:
- 20–25 — фиброзный тип;
- 40–50 — гипертрофический тип;
- 60–90 — гангренозный тип.
Лечение хронического пульпита
Хирургический метод лечения хронического пульпита относится к наиболее действенным и эффективным. Особенности терапии лучше рассматривать исходя из формы болезни:
- Фиброзный пульпит. Применяют методику удаления уплотнившейся и пораженной ткани пульпы. Сложная клиническая картина вынуждает к полной ее ликвидации. Операция проходит под местной анестезией и состоит из следующих этапов:
- вскрытие и чистка кариозной полости от пораженных тканей;
- обработка антисептическими препаратами;
- устранение перегородки, которая отделяет пульпу от зубной полости;
- резекция коронковой зоны пульпы;
- удаление из предварительно расширенных корневых каналов пульпы, поврежденной фиброзом;
- орошение проблемного участка противовоспалительными средствами;
- подготовка и установка временной пломбы.
- Гипертрофический пульпит. В данном случае техника лечения зависит от уровня поврежденности пульпы. Проводят либо ее полное удаление, либо иссекают определенную часть, пораженную грануляциями. Допустимо применения общего наркоза при запущенном заболевании, особое внимание уделяется очистке и процедуре пломбировки каналов.
- Гангренозный пульпит. Эта сложная форма хронического пульпита требует высококвалифицированной помощи. Основные этапы лечения таковы:
- обезболивание зуба и десны;
- вскрытие и очищение кариозной полости;
- удаление коронковой части пульпы;
- расширение коронковых каналов;
- полное удаление воспаленной пульпы;
- прижигание за счет электрокоагуляции обработанной области;
- просушка полости;
- наложение антисептической повязки;
- пломбировка каналов.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Одной из актуальных проблем современной терапевтической стоматологии является разработка методов лечения обратимых форм пульпита для сохранения жизнеспособности пульпы, которая необходима для сохранения полноценной структуры твердых тканей, ее защитных, барьерных свойств, предупреждения развития верхушечного периодонтита.
Последние исследования направлены на поиск эффективных средств для прямого или непрямого покрытия пульпы, оказывающих влияние на микроорганизмы и на ткань пульпы с целью восстановления ее морфофункционального состояния.
Начальная гиперемия пульпы (К04.00) характеризуется 3-мя зонами, которые выявляются при исследовании шлифа зуба в световом микроскопе:
1. Зона распада и деминерализации.
В первой зоне видны остатки разрушенного дентина и эмали с большим количеством микроорганизмов. Дентинные трубочки расширены, заполнены бактериями. Дентинные отростки одонтобластов подвергаются жировой дистрофии. Размягчение и разрушение дентина более интенсивно происходит вдоль эмалево-дентинного соединения, что клинически определяется нависающими краями эмали, маленьким входным отверстием в кариозную полость. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина.
2. Зона прозрачного и интактного дентина
Во второй зоне наблюдается разрушение дентинных отростков одонтобластов, где находится огромное количество микроорганизмов и продуктов их распада. Под действием ферментов, выделяемых микроорганизмами, происходит растворение органического вещества деминерализированного дентина. По периферии кариозной полости дентинные канальцы расширяются и деформируются. Глубже располагается слои уплотненного прозрачного дентина—зона гиперминерализации, в которой дентинные канальцы значительно сужены и постепенно переходят в слой интактного (неизмененного) дентина.
3. Зона заместительного дентина и изменений в пульпе
В этой зоне имеют место выраженные морфологические изменения в нервных волокнах и сосудах пульпы, изменения имеют сходство с острым воспалением, вплоть до полного распада осевых цилиндров нервных волокон. Соответственно очагу кариозного поражения образуется слой заместительного дентина, который отличается менее ориентированным расположением дентинных канальцев. На этом основании некоторые авторы называют его «иррегулярным дентином». При световой микроскопии также обнаруживается дезориентация и уменьшение количества одонтобластов в участке соответственно очагу поражения.
Для осуществления полноценного лечения начального пульпита необходима активная пролиферация на границе пломбировочный материал-ткани зуба. А именно образование заместительного дентина, этот дентин был назван вторичным.
Многие исследователи занимались изучением дентина дна кариозной полости, например, Т.Фусаяма в своих работах доказал, что кариозный дентин состоит из двух слоёв: наружного (инфицированного и не подлежащего реминерализации) и внутреннего (частично деминерализованного и размягченного, неифицированного и способного к реминерализации при воздействии на него микроэлементов, которые содержатся в лечебной прокладке).
Сейчас для лечения начальной гиперемии пульпы используют непрямое покрытие пульпы лечебными прокладками.
- Известен метод лечения начальной гиперемии с применением цинк-эвгеноловой пасты. Преимуществом этого метода является выраженный одонтотропный эффект пасты (т.е. способность стимулировать образование заместительного дентина), ее антибактериальная активность. Недостатки метода в том, что использование этого метода требует нескольких посещений, эвгенол может вызвать аллергическую реакцию со стороны пульпы, обладает неприятным запахом, кроме того цинк-эвгеноловые пасты не адаптированы к современным композиционным материалам.
- Для лечения начальной гиперемии была предложена паста, содержащая димексид, этоний и аэросил, которая в ранние сроки после лечения способствует репаративно-регенеративным процессам в пульпе зуба. Недостаток метода в том, что димексид является сильнотоксичным препаратом.
- Существует метод лечения с использованием прополисовой пасты, которая содержит 4% спиртовую настойку прополиса, к которому добавлен порошок окиси цинка в соотношении 1:3. Недостатком этого метода является слабовыраженное одонтотропное действие пасты, что не может предотвращать прогрессирование заболевания.
- Но в качестве лечебных прокладок все же чаще всего используются препараты на основе гидроокиси кальция – отечественные (кальмецин, кальрадент, кальцесил) и зарубежные (дайкал, лайф, септокальцин), которые обладают выраженным одонтотропным и реминерализующим действиями.
Считается, что реминерализующее действие их обеспечиваются за счет насыщения пограничной зоны ионами кальция и фосфора, кроме того, высокая концентрация гидроксидных ионов обеспечивает бактерицидное действие.
Гидроксид кальция ускоряет процессы репаративного дентиногенеза. Сроки полной нормализации структурного состояния пульпы при применении паст на основе гидроокиси кальция превышают 1 месяц.
Однако, лечебные прокладки имеет ряд негативных сторон:
- Клинически доказано, что оптимальный уровень рН для лечебной прокладки должен быть нейтральным (7,0), а кальцийсодержащие прокладки имеют высокий уровень рН (8-11), который с одной стороны обеспечивает бактерицидную активность прокладки, а с другой – может вызвать негативную реакцию со стороны пульпы – может привести к контактному некрозу пульпы, вакуольной дистрофии, гиалинозу, а также к образованию дентиклей и петрификатов, что приводит к облитерации полости зуба.
- Кальцийсодержащая прокладка, поставленная на дно отпрепарированной кариозной полости, уменьшает площадь сцепления пломбировочного материала с дентином зуба, что ухудшает фиксацию пломбы.
- Лечебная прокладка на основе гидроксида кальция также может смазывать клиническую картину, приводя к бессимптомному некрозу пульпы и дальнейшему развитию периодонтита.
Этих недостатков лишены бондинговые системы.
Использование метода двойного бондинга при начальной гиперемии пульпы, когда толщина дентина между пульповой камерой и дном полости значительна, допускается изолированное использование универсальных адгезивных систем последних поколений, однако следует точно соблюдать время экспозиции кондиционера на дентин отпрепарированной полости, и полностью исключать возможность повторного бактериального обсеменения, что достигается полным удалением инфицированного деминерализованного дентина.
Использование бондинговых систем подразумевает двойную полимеризацию адгезивной системы после тотального травления, при этом дентинные канальцы герметично закрываются гибридным слоем, создавая тем самым полноценный герметизм предупреждая попадание инфекции в пульпу и таким образом создаются условия для компенсаторной реакции пульпы.
Еще одно преимущество бондинговых систем в том, что использование бондов без лечебной прокладки упрощает и сокращает по времени методику пломбирования.
Адгезивные системы обеспечивают образование прочной химической и механической связи пломбировочного материала с твёрдыми тканями, но не обладают стимулирующим действием на пульпу зуба.
Однако некоторые исследователи считают, что применение одного или нескольких слоев адгезива обосновано только при лечении поверхностного и среднего кариеса, так как даже незначительный по глубине кариес (например, средний) сопровождается круглоклеточной инфильтрацией пульпы, что морфологически может быть классифицировано как пульпит. Лишь значительные компенсаторные возможности зуба позволяют ликвидировать после пломбирования эту нежелательную реакцию. При начальной гиперемии основная масса твердых тканей в зоне локального поражения пульпы отсутствует, что значительно снижает возможность компенсаторной реакции.
Предложен метод лечения начальной гиперемии препаратами на основе кальция, используемых при различных заболеваниях в челюстно-лицевой области, связанных с потерей костной ткани. В 1988 году профессоры Георг Диц и Петер Бартоломее предложили к использованию костеобразующий препарат Osteoinductal.
Этот материал является остеоиндуктивным, то есть при лечении начальной гиперемии в качестве лечебной прокладки способен замещаться новообразующимся дентином. Также подтверждена его высокая антибактериальная эффективность, но, в отличие от непрямого покрытия пульпы лечебными прокладками на основе гидроксида кальция, за счет масляного раствора снижается его щелочное значение рН, что уменьшает раздражающее действие кальция, и, следовательно, позволяет применять препарат для лечения начальной гиперемии.
Существует также метод покрытия пульпы с использованием препаратов МТА за счет его положительных свойств (хорошая биосовместимость, антибактериальный эффект, устойчивость к влаге, хорошие герметизирующие способности).
Известен способ лечения начальной гиперемии, где в качестве лечебной прокладки используется 2% гель аскорбата хитозана со степенью деацетилирования 95% и молекулярной массой, равной 100-120 кД, и окись цинка в соотношении 1:2.
Хитозан является биодеградируемым, нетоксичным, биологически активным препаратом, биосовместимым, противовоспалительным, антимикробным, антитоксическим, антиоксидантным препаратом.
Остановка роста патогенной микрофлоры объясняется тем, что хитозан способен агглютинировать микробные тела. Механизм агглютинации аналогичен склеиванию эритроцитов поликатионами. Механизм селективного связывания хитозана с рецепторами полисахаридов на клеточной мембране бактериальной клетки обеспечивает бактериостатический эффект практически на любом виде микробов. Хитозан вызывает связывание свободных микробных токсинов. Усиливается антимикробный эффект хитозана за счет соединения его с аскорбиновой кислотой и присоединения к молекуле хитозана дополнительного протона водорода. Применение пасты на основе аскорбата хитозана при лечении начальной гиперемии пульпы обеспечивает противовоспалительный, бактерицидный и одонтотропный эффект на пульпу, в результате чего происходит отложение заместительного дентина на дне кариозной полости, что изолирует пульпу зуба от воздействия микрофлоры.
И все же выраженность тканевых изменений в пульпе зависит не только от вирулентности микроорганизмов и действия токсинов, но и от состояния реактивности пульпы и организма в целом. Поэтому успех в лечении воспалительного процесса в тканях пульпы зависит от таких факторов, как физиологические особенности пульпы, общее состояние организма, возраст пациента, развитие и локализация кариозного процесса, вирулентность микроорганизмов кариозной полости, анатомо-топографические особенности полости зуба и корневых каналов.
В последнее время очевидна тенденция в лечении начальной гиперемии без использования лечебных прокладок, что связано с рядом их недостатков, несмотря на то, что применение кальцийсодержащих средств при лечении начальной гиперемии в большей степени способствует восстановлению уровня минерального обмена и стимуляции репаративных процессов в тканях зуба по сравнения с изолированным применением адгезивных систем, которые, в отличие от кальцийсодержащих препаратов, направлены только на обеспечение полноценного герметизма, тем самым обеспечивая тканям пульпы возможность на репаративную функцию.
Хабадзе Зураб Суликоевич
Главный врач клиники "Ваш личный доктор". Имеет более 70 научных публикаций.
Существует множество различных патологий твердых тканей зубов и множество их классификаций. На территории России сегодня принято использовать Международную статистическую классификацию болезней и проблем десятого пересмотра, или МКБ-10, в которую входит отдельная классификация стоматологических болезней МКБ-С. По этой классификации патологии твердых тканей зубов находятся в классе XI «Болезни органов пищеварения». Наиболее распространенные патологии твердых тканей зубов – это:

Нарушение прорезывания и развития зубов (К00):
- Аномалии формы и размеров зубов (К00.2);
- Флюороз зубов (К00.30);
- Изменение цвета зубов в ходе их формирования (К00.08).
- Повышенная стираемость зубов (К03.0);
- Изменение цвета твердых тканей уже после прорезывания (К03.7);
- Чувствительный дентин (К03.80);
По этиологии все заболевания, связанные с дефектами твердых тканей зубов, делятся на кариозные и некариозные, которые бывают врожденными и приобретенными.
ВАЖНО: В зависимости от времени появления некариозных поражений их можно разделить на две большие группы – поражения, возникающие еще до прорезывания, то есть врожденные, и поражения, появляющиеся уже после прорезывания.
По этиологическому принципу все заболевания, приводящие к убыли и (или) появлению дефектов твердых тканей зубов, подразделяют на поражения кариозного и некариозного происхождения, в том числе врожденные и приобретенные.
Кариес зубов [К02]
Кариес – это патологический процесс, который появляется после прорезывания зубов. Для него характерно размягчение твердых тканей и их деминерализация с постепенным образованием в зубе полости.
Некариозные поражения зубов [К00, К03]
В зависимости от времени появления некариозных поражений их можно разделить на две большие группы – поражения, возникающие еще до прорезывания, то есть врожденные, и поражения, появляющиеся уже после прорезывания.
Поражения зубов, возникающие до их прорезывания
- Гипоплазия эмали (К00.40) – необратимая патология твердых зубных тканей, для которой характерны количественные и качественные нарушения зубной эмали из-за изменений в клетках зачатков зубов, образующих эмаль, нарушения трофики твердых тканей и изменения минерального обмена;
- Зубы Гетчинсона (А50.51) – один из признаков врожденного сифилиса, который проявляется как нарушение формирования коронки зубов. Резцы на верхней челюсти при этом имеют бочкообразную или отверткообразную форму с полулулнной вырезкой по их режущему краю;
- Гиперплазия (К00.2) – чрезмерное образование твердых тканей зуба во время его развития, выглядящее как «эмалевые капли» диаметром от одного до трех миллиметров. Чаще всего эти капли образуются в районе шейки зуба между эмалью и цементом корня;
- Эндемический флюороз (К00.30) –поражение твердых тканей, вызванное постоянным употреблением воды с большим содержанием фтора. Возникает, как правило, на стадии прорезывания постоянных зубов. При флюорозе на эмали наблюдаются потемнения и пятна, а иногда она вообще разрушается;
- Изменение цвета зубов (К00.8) обычно развивается у детей, которые перенесли гемолитическую болезнь новорожденных (К00.80) или у которых мать принимала антибиотики тетрациклиновой группы во время беременности (либо если ребенка в детстве лечили такими антибиотиками) (К00.83).
Также существуют аномалии развития и прорезывания зубов, которые возникают, если нарушено общее физическое развитие, функции нервной и эндокринной системы, а также ели ребенок болен туберкулезом или рахитом.
Поражения зубов, возникающие после их прорезывания
Изменение цвета и пигментация зубов [К03.7] из-за экзогенных факторов, таких как:
- Лекарственные и пищевые вещества;
- Резоцин-формалиновое лечение пульпита;
- Серебрение корневых каналов;
- Пломбирование амальгамами при плохой изоляции тканей зуба;
- Окисление обломков инструментов, оставшихся в зубных каналах;
А также из-за ряда эндогенных факторов:
- Кровоизлияний в пульпу при холере или вирусных инфекциях;
- Проникновения пигмента при желтухе;
- Приеме антибиотиков из тетрациклиновой группы;
- Некроза пульпы.
Повышенное стирание зубов [К03.0] – это прогрессирующая убыль твердых тканей зубов, которая вызвана различными факторами, например, наследственной предрасположенностью или аномалиями прикуса. Повышенное стирание сопровождается различными изменениями зубочелюстной системы, носящими морфологический, функциональный и эстетический характер. Первое клиническое проявление – это высокая чувствительность к химическим и температурным раздражителям, которая постепенно понижается из-за того, что образуется заместительный дентин.

ВАЖНО: Также существуют аномалии развития и прорезывания зубов, которые возникают, если нарушено общее физическое развитие, функции нервной и эндокринной системы, а также ели ребенок болен туберкулезом или рахитом.
Известны клинические случаи, когда твердые ткани зуба стирались до полости, а иногда даже до шейки зуба. Если сотрутся все зубы, то возможно изменение внешнего вида человека из-за патологий прикуса и уменьшения высоты нижнего отдела лица, из-за чего могут возникнуть изменения соотношений элементов ВНЧС.
Клиновидный дефект зубов [К03.10] чаще всего развивается из-за эндокринных нарушений или заболеваний ЖКТ и центральной нервной системы. Протекает клиновидный дефект очень медленно. Поражения находятся на вестибулярных поверхностях симметричных зубов. На начальной стадии дефекты напоминают щели или трещины, но постепенно они расширяются, принимая форму клина с гладкими стенками, твердым дном и ровными краями. За счет того, что образуется очень плотный вторичный дентин, полость зуба почти никогда не вскрывается.
Когда патологический процесс развивается дальше, постепенно происходит гиперестезия твердых тканей, обнажаются шейки зубов и возрастает ретракция десневого края. Заболевание важно отличать от многих как кариозных, так и некариозных поражений.
Эрозия твердых тканей зубов [К03.2] – это прогрессирующая убыль твердых тканей, которая имеет неизвестное происхождение. Она обычно развивается у людей в среднем и пожилом возрасте на фоне заболеваний эндокринной системы. Патологический процесс протекает с изменением микроэлементарного состава эмали и тиреотоксикозом. Поражаются обычно центральные и боковые резцы верхней челюсти, а также моляры и премоляры на обеих челюстях, причем поражение всегда симметричное.
На начальном этапе эрозии на зубе в его самой выпуклой вестибулярной части появляется округлый или овальный дефект эмали с блестящим, твердым и гладким дном. Постепенно дефект углубляется и расширяется, и со временем может быть утрачена вся эмаль с вестибулярной поверхности зуба, и даже часть дентина. Для эрозии характерно изменение цвета эмали, а также протекающее параллельно стирание твердых тканей зубов.
Некроз твердых тканей зубов [К03.2, К03.3] – это очень тяжелое заболевание, которое может привести к полной потере зубов. Некроз эмали протекает с полной дискальцинацией всего ее слоя, из-за чего эмаль становится хрупкой и даже при слабом воздействии начинает скалываться кусочками. Клинически для некроза характерны обширные поверхностные дефекты твердых тканей, имеющие неправильную форму. После утраты эмали в процесс оказывается вовлечен дентин, который очень быстро пигментируется.
Отдельно стоит сказать о химических поражения твердых тканей. Химический, или кислотный некроз [К03.20] вызывается, если на зубы попадают неорганические кислоты, чаще всего во время профессиональной деятельности. Из-за непосредственного воздействия вредных химических веществ снижается резистентность твердых тканей зубов и изменяется их состав. На начальной стадии ощущается онемение и чувство оскомины, а также возникает боль от термических и химических раздражителей. Постепенно теряется блеск и естественный цвет эмали, появляется шероховатая поверхность, темная пигментация, эрозийные полости и т.п. При этом болевые ощущения со временем пропадают.
Гиперестезия твердых тканей зубов [К03.80] – это повышенная чувствительность зубного дентина, для которой характерны болевые ощущения от разных раздражителей в области группы зубов или отдельных зубов. Гиперестезия чаще всего не возникает сама по себе – она развивается на фоне кариозных или некариозных поражений зубов или при заболевания пародонта.
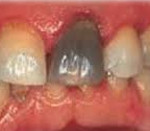
Некроз пульпы - это гибель клеток сосудисто-нервного пучка в коронковой или корневой части зуба, возникающая как следствие осложненного кариеса или травматического повреждения зуба. Заболевание может протекать бессимптомно, но чаще основным проявлением некроза пульпы является продолжительная ноющая боль в зубе от горячей пищи. Диагностику данной стоматологической патологии проводят на основании жалоб пациента, прицельной дентальной рентгенографии, температурных проб и электроодонтометрии. Для лечения некроза пульпы проводят эндодонтическую обработку корневых каналов с их дальнейшей пломбировкой.
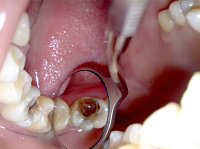
- Причины некроза пульпы
- Классификация некроза пульпы
- Симптомы некроза пульпы
- Диагностика некроза пульпы
- Лечение некроза пульпы
- Цены на лечение
Общие сведения
Некроз пульпы - это необратимая форма пульпита. Некоторые авторы относят некроз пульпы к хроническому гангренозному пульпиту, другие выделяют в отдельную патологию. При некрозе пульпы происходит отмирание части сосудисто-нервного пучка в коронковой или в корневой пульпе зуба. За счет образования некротизированных участков нерва и нарушения кровоснабжения угнетаются иммунные факторы зуба, возникают условия для размножения бактерий. Некроз пульпы может развиваться как в молочных, так и в постоянных зубах. Этой патологии подвержены мужчины и женщины любых возрастов. Очень важно диагностировать некроз пульпы вовремя, потому что часто воспалительные явления переходят на периодонтальную связку и приводят к повреждению тканей периодонта.

Причины некроза пульпы
Выделяют несколько групп факторов, приводящих к возникновению некроза пульпы: химические, бактериальные, термические и механические. Химический некроз пульпы чаще всего возникает в результате применения агрессивных веществ на этапе лечения кариеса, например, спирта или фенола и др. Вещество проникает в пульпу зуба через дентинные канальцы, в результате чего происходит химический ожог тканей сосудисто-нервного пучка зуба, который заканчивается его некрозом. Химический некроз пульпы приводит к развитию воспалительных явлений в периодонтальной связке, окружающей зуб. Выявляется такой вид некроза случайно, при обнаружении на рентгенограмме изменений в периапикальных тканях зуба. Также внимание врача привлекает серый цвет твёрдых тканей. Такой зуб чаще всего ранее лечен по поводу среднего или глубокого кариеса.
При бактериальном поражении пульпы зуба в тканях сосудисто-нервного пучка обнаруживают смешанную микрофлору, в то время как здоровая пульпа зуба - стерильна. Основное значение отводят стрептококку и стафилококку. Также при микробиологическом исследовании обнаруживают аэробных микроорганизмов - клостридии перфрингенс, фузобактерии. Термический некроз пульпы развивается вследствие ее ожога при обработке зуба, часто во время подготовки к протезированию. Это возникает, если используются наконечники без водяного охлаждения, отчего происходит перегрев тканей.
Травматический некроз пульпы может быть результатом острой или хронической травмы. Острая травма зуба возникает при однократном приложении силы, например, в результате удара, падения. Происходит разрыв периапикальных тканей, нарушается кровоснабжение тканей пульпарной камеры, возникает их некроз. Хроническая травма появляется вследствие длительного регулярного воздействия на периодонт. Сначала этот процесс компенсирован, но в дальнейшем из-за нарушения кровоснабжения происходит некроз пульпы. Это явление может встречаться при патологической стираемости зубов, профессиональных вредных привычках (например, у швей - перекусывание зубами нитки, у рыболовов - лески).
Классификация некроза пульпы
В стоматологии выделяют колликвационный и коагуляционный некроз пульпы. При колликвационном некрозе пораженная ткань имеет дряблую консистенцию, может содержать большое количество жидкости. Этот вид некроза встречается при поражении зуба микроорганизмами и продуктами их жизнедеятельности. Также развитие колликвационного некроза возможно при лечении пульпита биологическим методом, а именно – при прямом покрытии пульпы зуба гидроокисью кальция.
Коагуляционный некроз обычно не связан с хроническим инфекционным воздействием. При таком виде некроза происходит гипоксия и вследствие этого - некротизация участка пульпы зуба. Коагуляционный некроз пульпы встречается при острой травме периодонта, когда нарушается питание сосудисто-нервного пучка зуба. Чаще всего оба вида некроза безболезненны, боль возникает в том случае, если присоединяется такой вид бактерий, как бактероиды. Данная классификация важна при изучении патофизиологии процесса. В клинической практике основное значение уделяют анамнезу заболевания, симптомам и данным дополнительных методов исследования.
Симптомы некроза пульпы
Часто некроз пульпы развивается бессимптомно. Может обнаруживаться случайно при проведении рентгенологического исследования (ортопантомограммы, компьютерной томографии). В таком случае некроз часто сочетается с изменениями в периапикальных тканях зуба. В некоторых случаях пациент обращается к стоматологу с жалобами на изменение цвета зуба. При осмотре полости рта стоматолог обнаруживает зуб серого цвета. При вскрытии пульпарной камеры определяется гнилостный запах. Перкуссия таких зубов бывает положительной. Поверхностные слои пульпы грязно-серого цвета, не кровоточат. Зондирование корневой пульпы также может быть положительно.
Некоторые пациенты предъявляют жалобы на боль от горячей пищи. Это связано с жизнедеятельностью особых бактерий, чаще всего бактероидов. Воздействие горячей температуры приводит к образованию газов в полости зуба. При этом характерно медленное нарастание боли при нагреве зуба и постепенное угасание при устранении раздражителя. Пациенты с некрозом пульпы практически всегда отмечают, что зуб болел ранее.
Диагностика некроза пульпы
Диагностика некроза пульпы проводится на основании жалоб больного, анамнеза заболевания, клинической картины. В качестве дополнительных методов исследования применяют термопробы. Так, зуб с некрозом пульпы либо не будет реагировать на термические раздражители, либо будет давать положительную реакцию на горячее.
На рентгенограмме (ортопантомограмма, прицельные снимки, компьютерная томография) выявляют изменения в тканях периодонта. Отмечается расширение периодонтальной щели, может быть резорбция костной ткани в области верхушки зуба. При электроодонтометрии могут быть получены результаты от 60 до 100 мкА, они связаны с электропроводимостью пульпы: чем больше тканей нерва некротизировано, тем выше будет проводимость электрического тока.
Дифференциальную диагностику некроза пульпы следует проводить с необратимым пульпитом и хроническим верхушечным периодонтитом. При хроническом апикальном периодонтите будет наблюдаться безболезненное зондирование на всем протяжении корневого канала, может быть свищевой ход или рубец от свища, гиперемия переходной складки, такой зуб никогда не реагирует на температурные раздражители, показания ЭОД более 100мкА. При необратимом пульпите сохраняется реакция на температурные раздражители, зондирование болезненно, характерны ночные боли с иррадиацией в прилегающую область.
Лечение некроза пульпы
При некрозе пульпы проводится эндодонтическое лечение. Оно подразумевает тщательную обработку корневых каналов. Лечение каналов проводят в несколько этапов. При первом посещении механически очищают стенки корневых каналов ручными или машинными инструментами, промывают антисептическими растворами на основе гипохлорита натрия для удаления некротизированных органических остатков пульпы. Для уничтожения микроорганизмов на две недели в канале оставляют гидроокись кальция, которая создает высокощелочную среду, губительную для бактерий. При втором посещении повторно промывают каналы антисептиками (чаще всего раствором хлоргексидина) и проводят пломбировку корневых каналов.
Для профилактики некроза пульпы необходимо проходить регулярные осмотры у врача-стоматолога, санировать очаги хронической инфекции в полости рта, проводить замену пломб с нарушением краевого прилегания.
Читайте также:

