Язвочки на десне при прорезывании зуба
Опубликовано: 05.05.2024
Что такое перикоронит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Строева Вадима Витальевича, стоматолога-имплантолога со стажем в 24 года.

Определение болезни. Причины заболевания
Перикоронит (перикоронарит) — это воспаление десны во время прорезывания зуба, связанное с развитием инфекции [11] . Сопровождается отёком мягких тканей и кровоточивостью.
Чаще возникает в 20-29 лет во время прорезывания зубов мудрости, так называемых восьмёрок [1] [10] . Иногда возникает при прорезывании соседнего жевательного зуба — семёрки [15] . У детей при смене молочных зубов на постоянные развивается редко.
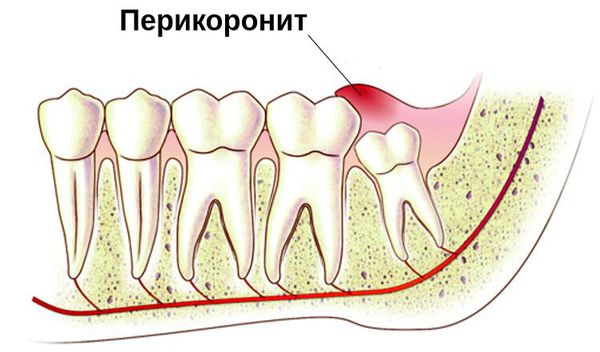
Появление перикоронита связано с неправильным прорезыванием зубов. Есть несколько теорий развития данного нарушения. По одной из них, неправильное прорезывание зубов закладывается во время внутриутробного развития, когда формируется зубочелюстная система. Если ребёнок наследует от одного родителя небольшую челюсть, а от другого — крупные зубы, зачатки располагаются неправильно. При прорезывании таким зубам может не хватить места и они сместятся в сторону рядом стоящих зубов [3] .
Согласно другой теории, неправильное прорезывание зубов вызвано изменением зубочелюстной системы в процессе эволюции. Со временем ширина зубной дуги уменьшилась на 10 мм, однако количество зубов не изменилось [6] . В виду того, что зуб мудрости прорезается в последнюю очередь, ему часто не хватает места.
Сложности при прорезывании зубов мудрости отрицательно сказываются на состоянии окружающих мягких тканей. Десна, прилегающая к зубу, травмируется при пережёвывании пищи, воспаляется и рубцуется. Это затрудняет и даже останавливает прорезывание [7] .
К другим причинам, влияющим на прорезывание зубов мудрости, относят:
- "плотная" костная ткань в области прорезывания зубов;
- толстый биотип десны над прорезывающимся зубом;
- более плотная кортикальная пластина при аномалиях развития челюсти.
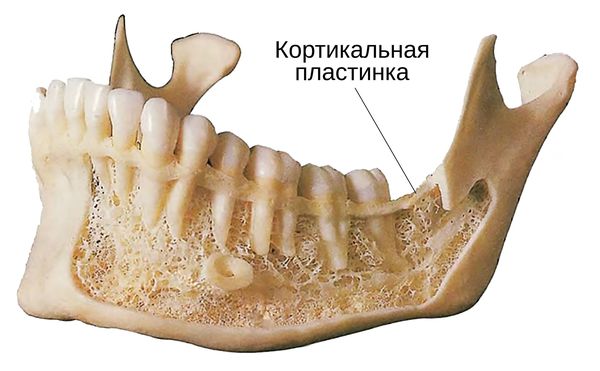
Симптомы перикоронита
Признаки перикоронита зависят от стадии заболевания. В 43 % случаев его развитию предшествует инфекция верхних дыхательных путей: ринит , фарингит , синусит, тонзиллит , отит, эпиглоттит и др. [14] . Другим предрасполагающим фактором является стресс [12] .
Вначале пациенты жалуются на тупые ноющие боли в области причинного зуба. В последующем боль становится сильнее, затрудняет пережёвывание пищи на проблемной стороне, усиливается при открывании рта [5] .
Со временем воспалительный процесс в области прорезающегося зуба нарастает:
- боль становится острой, иногда иррадиирует в близлежащие зоны;
- появляется покраснение и отёк десны;
- возникает асимметрия лица за счёт изменения контуров причинной области [4] .
Общее состояние в данный период остаётся удовлетворительным. Иногда температура тела поднимается до 37-37,5 °С, развивается головная боль.

Если пациент своевременно не обратился к врачу, то перикоронит переходит в хроническую форму. Симптомы болезни притупляются из-за оттока воспалительного экссудата, но в действительности процесс воспаления распространяется на мягкие ткани, окружающие причинный зуб.
При хронической перикороните наблюдается слабо выраженное покраснение десны. Образуется серозный или, как правило, гнойный экссудат, который сопровождается неприятным запахом изо рта. В поднижнечелюстной области с поражённой стороны можно нащупать воспалённые регионарные лимфоузлы. Эти симптомы сопровождаются болью при открывании рта.
Патогенез перикоронита
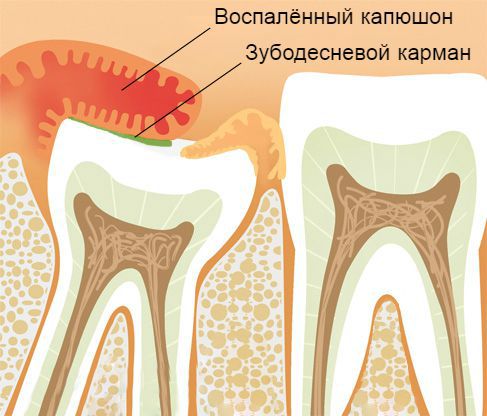
Зубы мудрости, как правило, прорезаются в 17-25 лет. Процесс их появления может затянуться на несколько недель или даже месяцев. При этом зуб не всегда прорезывается полностью: часть коронки остаётся под толстым слоем слизистой оболочки — капюшоном.
Между прорезывающимся зубом и нависающим капюшоном остаётся пространство — зубодесневой карман . В эту тёплую среду попадают остатки пищи, различные жидкости и анаэробные бактерии, такие как стрептококки, актиномицеты и пропионобактерии. Удалить их во время ежедневной гигиенической обработки довольно трудно, а иногда вовсе невозможно [2] . Со временем они приводят к воспалению и отёку нависающей десны, а также к развитию других заболеваний, из-за чего зуб мудрости часто прорезывается с кариесом, пульпитом или пародонтальной кистой.
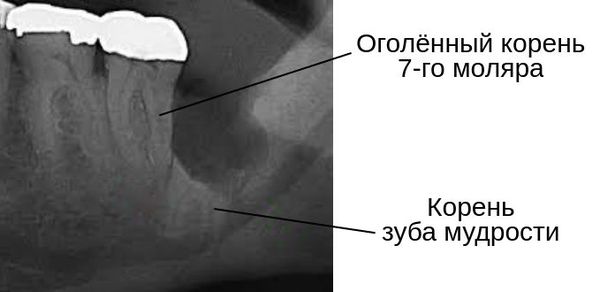
В запущенных случаях из-за возникшего кариеса может разрушиться корень соседнего зуба [14] . А при полном разрушении костной межальвеолярной перегородки между зубом мудрости и вторым моляром после удаления зуба мудрости обнажается часть корня седьмого зуба — возникает рецессия десны.
Помимо воздействия патогенной микрофлоры, участок десны в области прорезывания постоянно травмируется противоположным зубом (антагонистом) во время пережёвывания пищи. В результате возникают хронические эрозии, снижается местный иммунитет. В случае многократного обострения процесса образуются зоны рубцовых изменений в области десны ретенированного зуба.
Данный процесс является цикличным состоянием: воспаление порождает отёк, отёк порождает травму, травма порождает эрозии и воспаление, которое сопровождается резкой болью [5] .
В дальнейшем, из-за распространения инфекции, воспаление протекает по типу маргинального хронического периодонтита: десна воспаляется не только в области коронки, но на всём протяжении корня причинного зуба. В этой области наблюдается атрофия костной ткани, отёк или хроническая гипертрофия близлежащих мягких тканей, лимфатические узлы могут увеличиться.
Классификация и стадии развития перикоронита
В клинической практике выделяют несколько классификаций перикоронита: по течению и по типу воспаления окружающих мягких тканей.
По течению перикоронит подразделяют на острый и хронический [10] .
Острая форма характеризуется резким началом, быстрым развитием воспаления и яркими симптомами, в частности острой болью в месте прорезывания. Пациенту становится больно и/или трудно открывать рот. При несвоевременном обращении данная форма может перейти в хронический перикоронит.
Хроническая форма протекает менее остро. Болевые ощущения не выражены. Наблюдается небольшое покраснение и отёк мягких тканей. Общее состояние удовлетворительное. Лимфатические узлы увеличены, но незначительно. Возможен неприятный запах изо рта.
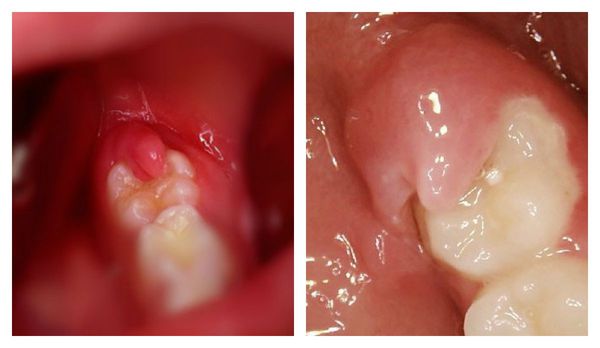
Некоторые авторы выделяют третий тип течения — подострый перикоронит [12] . От острой формы его отличает менее яркие признаки болезни и отсутствие проблем с открыванием рта.
По типу воспаления перикоронит бывает катаральным, язвенным и гнойным [9] .
Катаральная форма — начальная стадия болезни, которая может перерасти в язвенный или гнойный перикоронит. Сопровождается болевыми ощущениями, которые усиливаются во время еды. Нависающий край десны воспалён, при пальпации вызывает боль. Региональные лимфоузлы на стороне поражения воспаляются, увеличиваются, становятся болезненными при пальпации. Гнойных выделений из-под капюшона нет. Открывание рта не затруднено. При своевременном лечении быстро проходит вместе с сопутствующими симптомами.
Язвенная форма . Развивается при разрушении мягких тканей на фоне воспаления. Отличается образованием язв на слизистой оболочке вокруг причинного зуба. При попытке удалить образовавшийся налёт возникает боль.
Гнойная форма — одна из самых тяжёлых форм перикоронита. Больной выглядит измученным, о бщее состояние резко ухудшается. Наблюдается стойкое повышение температуры до 38,0 °С , резкая боль при глотании и открывании рта, иррадиация в ухо или висок. Из причинной области в полость рта выделяется гной, причём при пальпации количество отделяемого и болезненные ощущения усиливаются. Регионарные лимфоузлы увеличены и подвижны. Отекает и краснеет не только капюшон и десна, но и нёбно-язычная дужка, слизистая щеки и мягкое нёбо [8] [13] .
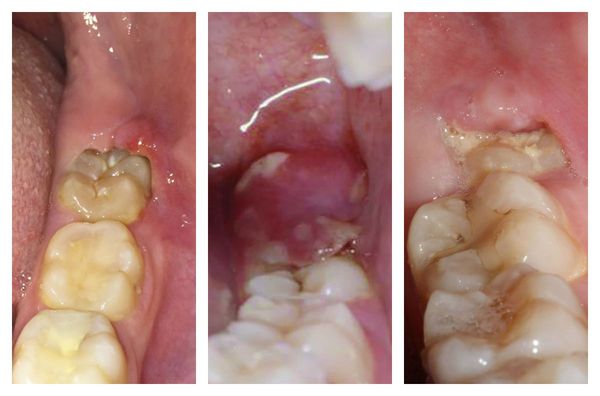
Отдельной формой болезни является позадимолярный перикоронит. При этой форме воспаление локализуется ниже уровня коронки. Процесс начинается поверхностно, проникая глубже до вовлечения надкостницы. Если пациент не обращается за помощью своевременно, может возникнуть осложнение в виде ретромолярного абсцесса.
Осложнения перикоронита
Прорезывание зуба, сопровождающееся перикоронитом, может привести к серьёзным осложнениям:
- язвенному гингивиту — образованию язв по краю десневой складки с последующим некрозом повреждённых участков;
- околочелюстной флегмоне;
- периоститу ;
- остеомиелиту;
- ретромолярному абсцессу [13] .
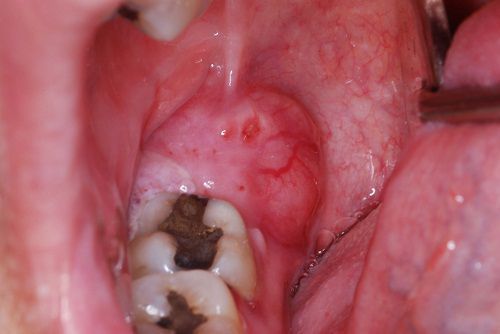
Четыре последних осложнения являются наиболее грозными. Они затрагивают соседние структуры, вовлекая в процесс воспаления надкостницу и саму кость, переходя на подчелюстное пространство.
Эти осложнения сопровождаются серьёзными изменениями со стороны общего состояния организма: температура тела повышается до 37,1-38 °С, возникает слабость, озноб, головная боль. Слизистая оболочка краснеет, становится болезненной, отёчной. Появляется отёк челюстной области, который сопровождается асимметрией лица. Открытие рта затрудненно или вовсе невозможно. В особо тяжёлых случаях осложнения могут угрожать жизни пациента.
Отягощающими факторами, которые способствуют развитию осложнений, являются: ослабленный иммунитет, возраст пациента, сопутствующие заболевания и хронические очаги воспаления в полости рта.
Даже при самостоятельном снятии воспаления с помощью антибиотиков проблема не решается: антимикробное действие со временем пройдёт, а причина воспаления останется. Поэтому затягивать с визитом к стоматологу при появлении признаков острого или хронического перикоронита нельзя. В зависимости от формы болезни доктор подберёт эффективный метод лечения [8] [9] .
Диагностика перикоронита
Чтобы поставить правильный диагноз, необходим комплексный подход. Он включает в себя сбор анамнеза (истории болезни), клинический осмотр с обследованием регионарных лимфоузлов и мягких тканей, а также визуализацию состояния полости рта [1] [13] .
В процессе сбора анамнеза врач задаёт пациенту вопросы, которые позволяют выяснить значимые детали болезни. Что важно знать доктору :
- как давно возникли неприятные ощущения в области прорезывания зуба;
- есть ли повышенная температура, слабость, боль при открывании рта;
- что сопровождает улучшение самочувствия, а что ухудшает;
- какие лекарства принимались, как они повлияли на течение болезни;
- были ли раньше подобные проблемы при прорезывании зубов;
- есть ли сопутствующие хронические болезни.
После сбора анамнеза доктор осматривает полость рта на предмет воспаления. Затем проводит пальпацию мягких тканей, чтобы выявить экссудат, выделяющийся из-под капюшона, или убедиться в его отсутствии.
Воспаление в позадимолярной области, как правило, сопровождается воспалением лимфоузлов. Поэтому после осмотра полости рта доктор прощупывает угол нижней челюсти и область шеи, а также оценивает степень открывания рта, появляется ли при этом боль.
Для визуализации неправильно расположенного зуба может потребоваться прицельная рентгенография, компьютерная томография или ортопантомография.

При обследовании очень важно выявить клиническую форму перикоронита, тяжесть течения и распространённость воспаления. От этих факторов зависит эффективность выбранной методики лечения. Определить форму можно по наличию/отсутствию гнойного экссудата или язв, степени выраженности симптомов и времени их появления.
Лечение перикоронита
Лечение перикоронита нужно начинать незамедлительно, за исключением следующих случаев:
- непереносимость лекарств и материалов, которые используются в процессе лечения;
- другие острые воспаления в полости рта;
- обострение хронической болезни [13] .
Наиболее эффективная тактика лечения — сочетание терапевтических и хирургических методик [2] . Первый этап направлен на купирование воспаления. Для этого врач промывает зубодесневой карман раствором антисептика через шприц или накладывает на проблемную зону специальную повязку. При необходимости назначает антибиотики и противовоспалительные средства. Как только воспаление стихает, доктор прибегает к удалению нависающего слизисто-надкостничного края или причинного зуба [13] .
План лечения зависит от решения вопроса: сохранять прорезающийся зуб или нет. Чтобы ответить на него, врачу необходимо изучить рентгеновский снимок проблемной зоны и оценить объективное состояние пациента на момент обращения.
Если прорезывание зуба затрудняется его неправильным положением, воспаление периодически обостряется и с трудом поддаётся лечению — такой зуб лучше удалить после снятия острых симптомов перикоронита. Отказ от удаления в этих случаях может привести к развитию кариеса и образованию абсцесса в области соседнего моляра, из-за чего придётся удалять уже не один, а сразу два зуба [14] .
Удаление зуба проходит под местной анестезией. Сначала отслаивают мягкие ткани. Затем при помощи щипцов или элеваторов удаляют зуб. Довольно часто его приходится распиливать: решение принимает хирург во время планирования или самой процедуры удаления.
В течение двух часов после операции рекомендуется воздержаться от приёма пищи, алкогольных напитков и курения, не прикладывать согревающие компрессы. Если удаление зуба было сложным из-за проблем с открыванием рта, пациенту может потребоваться больничный до полного стихания воспаления. Физические нагрузки в этот период противопоказаны [13] .
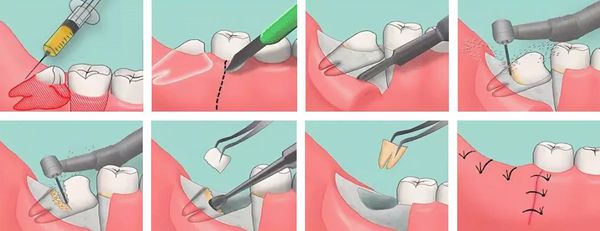
Иссечение образовавшегося капюшона — перикоронаротомия — позволяет улучшить гигиену проблемной области и предотвратить дальнейшее распространение воспаления, а в случае гнойного перикоронита улучшает отток гнойного экссудата [7] [9] . Операция выполняется стоматологом-хирургом при помощи скальпеля или ножниц. Проводится под местной анестезией.
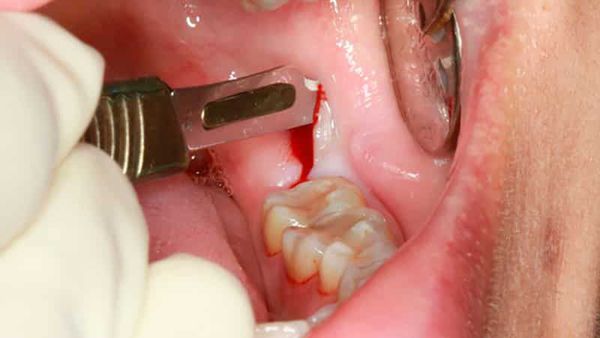
Реабилитация после удаления зуба или нависшей десны длится от трёх дней до двух недель, в зависимости от сложности операции. Через день после удаления врач назначает полоскания растворами антисептиков, например хлоргексидина . При необходимости показаны обезболивающие препараты, медикаментозная поддержка в виде антибиотикотерапии и повторный приём-осмотр. Если со временем возникла припухлость, боль или другие неприятные ощущения, нужно обязательно обратиться к врачу [13] .
Прогноз. Профилактика
Чтобы воспаление не приняло патологический и хронический характер, при появлении первых признаков острого перикоронита, таких как боль в области прорезывания зуба, воспаление десны и увеличение лимфоузлов, важно срочно посетить стоматолога [5] . При своевременном обращении и проведённой терапии прогноз благоприятный.
Если в ходе лечения было принято решение сохранить зуб, пациенту рекомендуется раз в полгода посещать стоматолога для профилактического осмотра и профессиональной гигиены полости рта [13] . Чтобы избежать развития инфекции, после чистки зубов желательно использовать ополаскиватель [12] .
Исключить риск развития перикоронита можно во время профилактических осмотров с помощью ортопантомографии. Чётко сформированные зачатки будущих зубов появляются, как правило, уже после 16 лет. По результатам обследования можно определить, как расположен зачаток, и сделать вывод о вероятности появления проблем с прорезыванием того или иного зуба.
Нужно ли удалять неправильно прорезывающийся зуб мудрости без признаков перикоронита, кариеса и других осложнений? Единого мнения на этот счёт нет. Как правило, врачи не рекомендуют удалять такой зуб: достаточно регулярного обследования и качественной гигиены полости рта [16] . Однако с возрастом удаление зуба становится более сложной задачей из-за сопутствующих заболеваний, окончательно сформированных корней зубов мудрости и изменения костной ткани [17] .

Со стоматитом у детей сталкивался каждый родитель. Заболевание имеет ярко выраженные симптомы, его сложно перепутать с другими болезнями. Запущенная инфекция приводит к довольно серьезным осложнениям, для лечения которых понадобится много времени и лекарственных средств. Чтобы вовремя распознать недуг и быстро от него избавиться, следует знать, как выглядит стоматит у детей, как его классифицируют и лечат.
Причины

Стоматит – болезнь, поражающая слизистые поверхности ротовой полости. Это острый воспалительный процесс различной этиологии, который проявляется появлением желтоватых или белесых прыщиков с жидкостью и язв. Он может возникнуть у ребенка и взрослого человека, но именно дети значительно чаще страдают от недуга.
Высыпания поражают внутреннюю сторону щек, десна, язык. Их появление причиняет дискомфорт, поскольку язвенные раны зудят, болят, во рту ощущается постоянное жжение.
У маленьких детей чрезвычайно нежные слизистые оболочки рта. Недостаточно развитая защитная система организма не способна быстро справиться с возбудителями инфекции, поэтому естественной реакцией иммунитета на их попадание в организм становится воспаление. Частыми причинами заболевания являются:
- недостаточная гигиена полости рта;
- хронические заболевания ЖКТ;
- травмы слизистой;
- ожог;
- попадание болезнетворных бактерий с рук или игрушек.
Важно! Лечение стоматита у детей возможно в домашних условиях. Однако, чтобы правильно подобрать схему лечения, без консультации специалиста не обойтись.

Сегодня можно диагностировать 8 видов стоматита:
- бактериальный;
- афтозный – проявляется при снижении иммунитета на фоне болезней ЖКТ и анемии;
- герпетический – возникает из-за попадания вируса герпеса;
- вирусный;
- ангулярный;
- аллергический – реакция на попадание в организм ребенка аллергена;
- травматический – причиной может стать случайный прикус губы зубами или царапины на десне;
- грибковый – поражение ротовой полости грибками рода Candida.
В детском возрасте могут возникать все виды стоматита. Однако с рождения и до 3 лет малыши особенно подвержены афтозному, кандидозному, герпетическому и аллергическому типу. В период активного роста молочных зубов нередко появляется стоматит травматического характера, вызванных разрывом мягких тканей десен.
Обратите внимание! Стоматит не всегда возникает самостоятельно. Довольно часто высыпания во рту являются признаком других болезней, поэтому перед лечением необходимо провести ряд диагностических мероприятий, чтобы обнаружить точную причину.
Симптоматика

К классической клинической картине диагностики стоматита относят следующие симптомы:
- отечность слизистой;
- появление белого или желтоватого налета;
- неприятный запах изо рта;
- сухость или избыточное слюноотделение;
- увеличение лимфоузлов и повышение температуры.
Стоматит у детей имеет схожие и разные симптомы. У каждого вида заболевания есть свои отличия в проявлениях.
При аллергическом стоматите на небе, деснах, щеках, губах появляются незначительные язвенные поражения. Они проходят, как только удается выявить и убрать раздражитель. При афтозном во рту может появиться даже одно пятно диаметром до 1 см. Его внешняя часть покрыта пленкой, язва желтая, а ее края воспалены. Если стоматит герпетический, то слизистая поражена многочисленными высыпаниями, которые сливаются в одну большую рану. Это пузырьки с прозрачной жидкостью, они чрезвычайно болезненные. Нередко вирус герпеса вызывает ухудшение общего состояния детского организма, сопровождается ломотой в теле и высокой температурой.
Самым распространенным видом стоматита во рту у ребенка является кандидозный. Его распространенное название молочница. С этим явлением хотя бы раз, но сталкивались 9 из 10 родителей. Для него характерное появление белого творожистого налета на языке, деснах, щечках крохи. Часто наблюдается после прохождения курса антибактериальной терапии либо как следствие поражения грибком Candida сосков матери. Причиной кандидоза также может стать несоблюдение правил гигиены.
На заметку! Независимо от вида стоматита его лечение должно быть комплексным и начаться сразу после обнаружения первых признаков поражения ротовой полости!
Способы лечения

Как вылечить стоматит у ребенка? Сразу стоит отметить, что самостоятельно назначать препараты крохе нельзя. Постановкой диагноза и рекомендациями относительно терапии занимается только педиатр. Попытки своими силами побороть недуг могут привести к ухудшению состояния маленького пациента. Для определения возбудителя воспалительного процесса делают соскоб и проводят вирусологическое исследование.
При стоматите у детей какое лечение будет наиболее эффективным? Помогут только те терапевтические мероприятия, которые будут воздействовать на заболевание комплексно, устраняя и причину, и внешние проявления.
Медикаменты

Когда точный диагноз установлен, врачи стоматологи для лечения стоматита у детей назначают лекарственные препараты. Они условно делятся на симптоматические и специальные.
Назначение первых – устранить симптомы, которые сопутствуют недугу. Для этой цели выписывают:
- витаминные комплексы для укрепления организма;
- противовирусные препараты, которым предстоит бороться с вирусами;
- жаропонижающие и противовоспалительные средства;
- анестезирующие гели;
- мази и растворы для обработки полости рта.
- необходимо обильное питье
- щадящая диета (исключить кислое, солёное, острое)
Кандидозный стоматит лечат специальными фармпрепаратами, в составе которых есть вещества, убивающие грибок. Назначают крема, подходящие для внутреннего применения. В случае выявления аллергический тип педиатр к общему списку добавит антигистаминные капли или таблетки. Если высыпания вызваны вирусом герпеса, не обойтись без приема противовирусных препаратов, а также местной обработки слизистых противогерпетической мазью.
Внимание! Обрабатывать нужно всю ротовую полость, поскольку возбудители находятся на слизистой повсюду. Их не видно невооруженным глазом, но оставшись во рту, они продолжат распространяться и лечение затянется.
Народные средства

Заметили стоматит у ребенка и не знаете, чем лечить? Медикаментозную терапию можно дополнить применением средств из народной медицины. Приготовленные из натуральных компонентов составы применяют для лечения стоматита у детей от 2 лет.
Для обработки, пораженной язвами ротовой полости подойдут следующие составы.
Сода и соль
По 0,5 ч.л. компонентов растворить в теплой воде. Полоскать раствором рот 3-4 раза в день после приема пищи. Сода хорошо снимает воспаление и обеззараживает. Таким же составом, только разведенным водой до кашеобразной консистенции, можно с помощью обмотанного марлей пальца счищать налет при грибковом стоматите.
Мед и алоэ
Лист растения перетирается до пюре, к нему присоединяют столько же натурального меда. Трижды в день наносят на пораженные участки.
Ромашка с медом
Сухие цветки заваривают в пропорции 1 ст.л. на 250 мл кипятка. В остывшие отвар добавляют 2 ч.л. меда. Теплой жидкостью ополаскивают рот 2-3 раза в сутки.
Средства для полоскания можно готовить из других компонентов:
- шалфея;
- шиповника;
- зверобоя;
- коры дуба;
- льняных семян;
- тысячелистника;
- календулы;
- настойки прополиса.
Хорошо помогают примочки из эфирных масел.
Важно! Народные средства можно использовать только после консультации педиатра!
Как предупредить стоматит

Чтобы снизить риск возникновения инфекции во рту, необходимо:
- регулярно мыть игрушки, руки, пустышки, бутылочки;
- проводить влажную уборку и проветривать помещение, где проводить досуг малыш;
- укреплять иммунитет: закалять ребенка, давать витамины, соблюдать правильный режим сна и бодрствования;
- обеспечить сбалансированное питание;
- бороться с вредной привычкой грызть ногти или другие предметы (карандаши, ручки, линейки);
- дважды в год записываться в стоматологию для планового осмотра.
Любое заболевание следует лечить своевременно, иначе негативных последствий не избежать. Внимательно осматривайте ротовую полость ребенка при первых жалобах. Если возникает стоматит у грудных детей, первыми симптомами является изменение поведения, плач и отказ от груди или бутылочки. Дети от 1 года и старше смогут самостоятельно указать родителям на очаг дискомфорта. Лечитесь своевременно и будьте здоровы!
Общая информация
Прорезывание зубов у детей – важный этап роста младенческого организма, который начинается на 6-м месяце жизни. Правильно считать, что этот естественный процесс в нормальных условиях и при должном уходе за малышом должен протекать без каких-либо осложнений, заболеваний и неприятных последствий. Но это далеко не всегда так.

Очень часто прорезывание зубов у грудничков сопровождается болью, повышением температуры и даже некоторыми воспалительными процессами. Симптомы начинающихся проблем должны знать все родители, поскольку проигнорированное беспокойство ребёнка может привести к весьма неприятным последствиям и длительному медикаментозному лечению.
Симптомы при прорезывании зубов
В большинстве медицинских справочников симптомы при прорезывании зубов делятся на две группы – первичные и вторичные. Первые признаки прорезывания зубов появляются за 3-5 дней до непосредственного момента прорезывания. Среди этих признаков отмечаются следующие моменты:
- Дёсны малыша начинают опухать, наблюдается покраснение
- Повышается слюноотделение
- Ребёнок становится раздражительным, отказывается от еды, плохо спит
- На лице ребёнка появляется сыпь, особенно – вокруг рта
- У ребёнка повышается желание кусать разные предметы – признак зуда дёсен

Вторичные симптомы прорезывания зубов у грудничков – это уже более серьёзные факторы, которые могут быть симптомами других проблем, связанных с полостью рта. Среди таких симптомов:
- Высокая температура
- Гематомы на дёснах рядом с местом прорезывания зуба
- Рвота
- Насморк и кашель
Причины проблем при прорезывании
Как и симптомы прорезывания зубов, причины возникновения осложнений можно объединить в две группы, в порядке значимости. К первой группе причин относятся следующие проблемы, которые могут возникнуть у будущей мамы в первые триместры беременности:
- ОРЗ и любое другое заболевание с перенесённой высокой температурой
- Заболевания почек
- Краснуха, герпес или токсоплазмоз
- Различные токсикозы, особенно – до II триместра
- Частые стрессовые ситуации
Группой риска, из-за которой у младенца также могут возникать различные осложнения с прорезыванием зубов, многие врачи называют:
- Резус-конфликт матери и плода
- Недоношенность
- Перенесённые рахиты
- Сердечнососудистые проблемы у ребёнка
- Отказ матери от кормления грудью
Возможные нарушения прорезывания зубов и осложнения
Долгое время считалось, что единственным нарушением является задержка признаков прорезывания зубов у ребёнка, но современные стоматологи классифицируют целый ряд возможных проблем, приводящих к серьёзным последствиям. Полный список содержит следующие пункты:
- Позднее прорезывание
- Раннее прорезывание
- Неправильный порядок прорезывания
- Формирование зачатков за дугой зубного ряда
- Аномальное формирование зуба
Все эти причины являются поводом для комплексного обследования ребёнка, включающее в себя анализ крови, рентгенограмму и назначение индивидуального лечения.
Другая проблема, часто возникающая у детей до 10 месяцев – гипоплазия эмали. Это заметное невооружённым глазом поражение внешней поверхности молочных зубов и образование на ней специфических бороздок жёлтого или коричневого цвета. Причиной нарушения, как правило, объявляется какая-либо болезнь матери, перенесённая во время беременности. Исходя из выявленной причины, лечение назначается также в индивидуальном порядке.
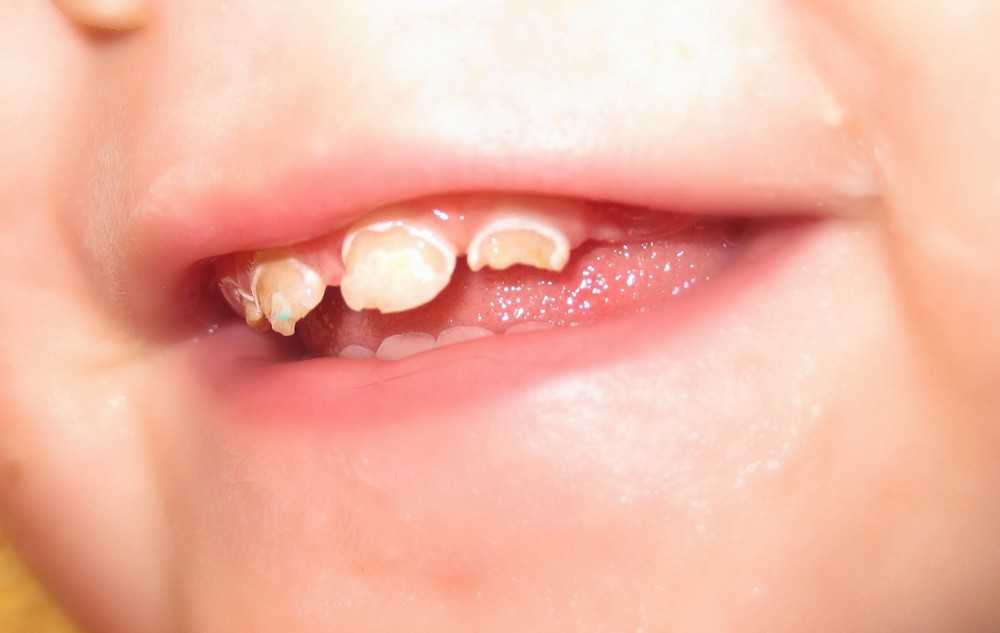
Нередко, при нарушении правил гигиены, у грудничков наблюдается нагноение дёсен при прорезывании зубов. Опасность такого осложнения в том, что его не всегда видно даже при ежедневном и внимательном осмотре ребёнка, и в ряде случаев оно потребует немедленного хирургического вмешательства.
Прочие осложнения, которые могут возникнуть из-за нарушений прорезывания зубов, это:
- Возникновение множественных афтозных язв на языке и нёбе
- Неправильное формирование прикуса
- Заглоточный абсцесс
- Обширное воспаление дёсен
Вопрос к специалисту: Иногда родители сталкиваются с такой проблемой, что ребенку уже больше четырех лет, а у него до сих пор не прорезались некоторые зубы. Что в таком случае делать?

Лечение проблем при прорезывании
Если симптомы при прорезывании зубов сильно опаздывают, назначается длительное и не всегда простое медикаментозное лечение под строгим контролем детских врачей. Решить менее опасные проблемы можно, получив соответствующее одобрение стоматолога.
Например, чтобы уменьшить характерный зуд, стоматологи советуют:
- Массаж дёсен пальцем или слегка охлаждённой детской ложечкой. Руки при этом нужно тщательно вымыть и обработать детским антисептиком
- Давать ребёнку стерильные прорезыватели с жидким наполнением
- Добавлять в рацион сухарики из мягкого хлеба или соломку
- Пустышки следует использовать только для провоцирования сосательного рефлекса и успокоения раздражённого малыша
Если прорезывание зубов сопровождается высокой температурой, но при этом никаких других признаков ОРЗ нет, достаточно детской дозы парацетамола, а болезненные ощущения на дёснах уменьшит любой обезболивающий гель – камистад, дентинокс, холисап, мундизал.
Если у ребёнка появляются первые признаки аллергии на анестетик, то подавлять аллерген лучше всего щадящими препаратами – доктор бэби и вибуркол.
Если дёсны при прорезывании начали сильно кровоточить или же появляются незначительные очаги воспаления – используйте гель солкосерил.

Профилактика
Из других советов детских стоматологов следует запомнить следующее:
- Исключите использование детской посуды и гигиенических принадлежностей взрослыми. Так можно занести неблагоприятную микрофлору в нежный организм ребёнка
- Минимизируйте содержание сахара в рационе, особенно перед сном
- Ребёнок должен получать обогащённые полезными микроэлементами продукты ежедневно – творог, сыр, изюм, морскую капусту и т.д.
- Буквально с первых дней полноценного питания приучайте ребёнка полоскать рот после еды
- Как только появились первые признаки прорезывания зубов – учите ребёнка чистить зубы, делая это с помощью детской пасты дважды в день
- Минимум 2 раза в год посещайте детского стоматолога, а при подозрении на любые нарушения – ежемесячно
Часто задаваемые вопросы
К сожалению, родители слишком часто сталкиваются с различными проблемами, возникающими при прорезывании зубов у маленьких детей. Обсуждения на форумах, сайтах и в социальных сетях нередко перерастают в споры, требующие компетентного комментария.
Редакция портала 32топ предлагает ответы на наиболее часто задаваемые вопросы, касающиеся осложнений при прорезывании зубов у детей.
Вопрос: Сколько максимум может длиться высокая температура, если у ребёнка режутся зубы, симптомы других болезней не нашлись?
Большинство стоматологов называет крайний срок – 3 дня. Если изменений не наступает – срочно везите ребёнка к врачу.
Вопрос: Врач посоветовал для успокоения раздражённых дёсен использовать хлопчатобумажную ткань, смоченную в воде, можно ли так делать?
Если это посоветовал врач для массажа дёсен, то бояться не нужно. Убедитесь только в том, что кусок ткани выстиран без использования сильно пахнущих порошков, кондиционеров и прочих химикатов.
Вопрос: Как лучше успокаивать ребёнка, пока режутся зубы, если пустышка не помогает, и он её выплёвывает?
В первую очередь, для ребёнка прорезывание зубов – это сильнейший стресс. И только постоянное присутствие взрослого и непрекращающийся вербальный и тактильный контакт смогут его успокоить.
Вопрос: Можно ли ускорить прорезывание зубов, чтобы ребёнок не мучился так долго?
Нет, сам процесс никак ускорить нельзя, это природная физиология, любое вмешательство в дела которой может привести к куда более серьёзным последствиям. Что же касается осложнений, то зачастую вызываются они не самим фактом прорезывания зубов, а нарушением гигиены, питания, перенесёнными болезнями и др.

Эта статья расскажет Вам:
- о причинах возникновения язв на десневых тканях;
- о заболеваниях, в числе симптомов которых присутствуют десневые язвы;
- о способах лечения язвенных поражений десен.
Десневые ткани не боятся микробов, живущих во рту, горячей, холодной, кислой, острой пищи и других раздражающих факторов. Десны отличаются хорошей способностью к регенерации, они задуманы природой, как барьер, защищающий зубы, но их стойкость и целостность в некоторых случаях все-таки могут нарушаться. Десневые ткани подвержены различным патологическим состояниям, результатом которых может быть воспаление мягкой ткани, ее опухание, отечность, язва на десне.

Язвы на деснах, которые по-другому называются афтами – это довольно болезненные новообразования на мягких околозубных тканях. Появление язвы редко остается незамеченным, так как она отзывается болевыми ощущениями при употреблении пищи или обычном прикосновении, ее также легко идентифицировать визуально. Фото поможет Вам точно разобраться, как выглядит язва на десне (встречается белая язва на десне, а также язвы сероватого и желтоватого цвета).
Причин образования афт на мягких тканях десен существует несколько. Язва на десне может быть вызвана проблемами полости рта либо же сопровождать заболевания системного плана. Чтобы понять, как лечить язву на десне, необходимо установить причину, спровоцировавшую образование язвы. В домашних условиях сделать это практически невозможно, так как для исключения определенных заболеваний нужна профессиональная диагностика. Лечение язвы на десне должно осуществляться специалистом – это позволит воздействовать не только на афты, но и на первопричину патологии. Таким образом можно провести качественное лечение и предотвратить рецидив.
Почему десны поражаются язвами?
Язва на десне чаще всего является спутницей следующих стоматологических заболеваний:
1. Афтозный стоматит. Заболевание характеризуется воспалением десневых тканей, результатом которого является возникновение одиночных или множественных язвочек на слизистых оболочках полости рта. Эти язвочки болят, затрудняя прием пищи, вызывают жжение во рту, возможно увеличение лимфоузлов и повышение температуры. Язвы держатся неделю и после заживают. Болезнь может протекать в двух формах – острой и хронической. Хроническое воспаление дает о себе знать в периоды понижения иммунитета пациента. Появлению афтозного стоматита способствует ослабление нервной системы, частые механические травмы слизистых, заболевания ЖКТ, недостаток витаминов.
2. Герпетиформный стоматит. Это разновидность афтозного стоматита, возникающая в большинстве случаев у женщин на фоне хронического афтозного воспаления, проявляющегося в течение многих лет. Заболевание характеризуется появлением во рту большого количества маленьких серо-желтых язвочек, похожих на те, которые возникают при герпесе.
3. 
Язвенный стоматит. Это осложнение катарального стоматита, проявляющееся при отсутствии правильного лечения катарального воспаления. Симптоматика следующая: глубокие и болезненные язвы; отечность и кровоточивость десневых тканей; повышение температуры и увеличение лимфоузлов. Появлению этой разновидности стоматита, считающейся самой тяжелой, способствует плохая гигиена, инфекционные процессы полости рта, дисбактериоз ротовой полости.
4. Язвенный гингивит. Если при стоматитах могут поражаться как десны, так и другие мягкие ткани полости рта, то гингивит является заболеванием, распространяющимся только на десневые ткани. О вспышке язвенного гингивита свидетельствует плохой запах изо рта, отек, гиперемия и кровоточивость десен, образование язвочек, которые болят и делают болезненным прием пищи, повышение температуры, недомогание. В основном язвенный гингивит появляется после катарального, к его появлению располагают загрязнения ротовой полости, травмирование десен, курение.
Позвоните нам прямо сейчас!
И мы поможем выбрать Вам хорошего стоматолога всего за несколько минут!
Факторы риска

Человек рискует обнаружить, что у него образовалась язва на десне, при таких неблагоприятных обстоятельствах:
- снижение уровня иммунитета;
- пересыхание ротовой полости;
- недостаток витаминов (преимущественно A, B2, B6, C, P);
- долгий прием некоторых медпрепаратов;
- неудачное пломбирование, протезирование или любое другое стоматологическое мероприятие, повлекшее за собой травмирование десны;
- механическое повреждение десневых тканей;
- некачественная стоматологическая гигиена;
- плохое состояние полости рта (наличие кариозных зубов, зубного камня и скоплений вредоносных микроорганизмов иного рода);
- хронические заболевания;
- герпес;
- гормональные сбои;
- заболевания ЖКТ;
- аллергические реакции;
- регулярные стрессы;
- облучение организма;
- сахарный диабет;
- заболевания крови;
- рак;
- курение;
- сифилис;
- туберкулез;
- СПИД.
Как видите, список факторов, которые могут спровоцировать появления язвы на десне, довольно широк. Именно поэтому когда образуется язва на десне, лечение должно включать выявление провоцирующего фактора.
Язвы на деснах у детей

Язва на десне у ребенка – проблема распространенная. Во-первых, детский организм более подвержен инфекционным заболеваниям, чем взрослый, поскольку не обладает достаточными силами для сопротивления вредоносным микроорганизмам. Во-вторых, малыши склонны к тому, чтобы брать в рот и грызть игрушки и другие посторонние предметы, на которых находится много микробов, и которые могут с легкостью повредить нежные детские десны. В-третьих, детские десны становятся особенно уязвимыми во время прорезывания зубов, потому стоматологи советуют родителям проявлять повышенной внимание к ротовой полости детей в этот период.
Причины возникновения язвочек на деснах у детей и взрослых примерно одинаковы. Но дети хуже переносят наличие афт на десневых тканях, поэтому если взрослые считают возможным повременить с обращением к врачу при наличии проблемы у себя, то стоматологические проблемы детей требуют скорейшего вмешательства специалиста.
Медикаментозное лечение язвы на десне
Когда врач видит, что у пациента язва на десне, чем лечить проблему специалист решает после того, как будет выявлен возбудитель патологического процесса. Точно зная, какая инфекция поразила десны, можно подобрать лекарственный препарат, который будет прицельно воздействовать на конкретную группу вредоносных микроорганизмов.

В стоматологической терапии используются антибактериальные препараты более общего действия, влияющие на большинство известных возбудителей инфекции, и средства, направленные на уничтожение известного возбудителя болезни. Язва на десне может лечиться с помощью таких средств для местного применения:
- Стоматофит. Этот препарат содержит экстракты лекарственных растений и хорошо подходит для лечения и стоматита, и гингивита. Оказывает вяжущее, противовоспалительное, антисептическое, антибактериальное и противогрибковое действие.
- Камистад. Это гель, который малышам в период прорезывания зубов часто назначают стоматологи для облегчения состояния детей и снижения риска инфицирования десен. Используется препарат для лечения раздражений мягких тканей полости рта.
- МетрогилДента. Препарат является антибиотиком и детям противопоказан. Применяется для уничтожения возбудителей воспалительных процессов в слизистых оболочках полости рта.
- Орасепт. Обезболивающий, антисептический и противогрибковый спрей, применяющийся для облегчения состояния пациента при течении инфекционно-воспалительных заболеваний полости рта и глотки.
- Пропосол. Аэрозоль на основе прополиса противомикробного и антисептического свойства. Применяется для уменьшения воспаления, снижения болевых ощущений и скорейшего заживления язвенных поражений десневых тканей.
- Ротокан. Этот комбинированный растительный препарат обладает противовоспалительным, регенерирующим, спазмолитическим и противомикробным действием. Детям разрешен с двенадцати лет.
- Холисал. Применение геля дает обезболивающий, противовоспалительный и антисептический эффект. В современной стоматологии Холисал является популярным средством борьбы с воспалениями ротовой полости.
- Фурасол. Противомикробный препарат, применяемый для лечения воспалительных заболеваний полости рта бактериального происхождения.
- Фурацилин. Препарат разбавляется в воде и используется для полоскания ротовой полости с целью уничтожения микробов и ускорения заживления повреждененных мягких тканей.
- Мирамистин. В стоматологии применяется для лечения гингивита, пародонтита, стоматита, вызванного основными известными вредоносными микроорганизмами.
- Солкосерил дентальная паста. Отлично подходит пациентам любого возраста для лечения слизистых оболочек, пораженных язвами и эрозиями.
Лечение язвы на десне в Харькове

К лечению десневых афт нужно подключать грамотного и знающего специалиста. Найти в большом городе толкового стоматолога, который хорошо разбирается в причинах язвенных поражений десен и лечении соответствующих патологий Вам готовы помочь сотрудники информационной службы «Гид по Стоматологии».
Набрав наш номер, Вы быстро и абсолютно бесплатно получите консультативную поддержку. Наши сотрудники внимательно выслушают Ваши жалобы, посоветуют, что можно сделать самостоятельно, подберут для Вас опытного стоматолога, практикующего лечение Вашей проблемы, подскажут контакты проверенной стоматологической клиники. Мы даем нашим клиентам только точную информацию и гарантируем качество предоставляемых консультативных услуг.
Язва на десне

В этой статье речь пойдет:
- о принципах идентификации язвы на десне;
- о заболеваниях, из-за которых на деснах формируются язвы;
- о том, какие лекарственные средства применяют для лечения патологии.
Каждый человек ежедневно употребляет разнообразную пищу. Процессы приема пищи совершенно естественны, и мало кто задумывается над тем, какое участие в них принимает ротовая полость. Между тем, мягкие ткани полости рта без перерывов и выходных сопротивляются атакам миллионов вредоносных микроорганизмов, пищевым и температурным раздражителям, не переставая выполнять свои функции. Но в некоторых случаях уровень защиты слизистых полости рта понижается, и в них может проникнуть инфекция. Результатом проникновения инфекции в десневые ткани может стать язва на десне.

Язвы, возникающие в ротовой полости, называются афтами. Их можно обнаружить на поверхности десен, на языке, небе, внутренней поверхности щек. Язва на десне, как и любое повреждение десневой ткани, нуждается в лечении. Заболевания десен представляют опасность для зубов, так как десневые ткани служат защитным барьером для зубного ряда. Если десны ослабевают и подвергаются атаке инфекции, зубы становятся уязвимыми, вот почему когда вырастает язва на десне, лечение проблемы должно быть качественным и оперативным.
Десневые афты – довольно болезненное явление. О начале развития патологического процесса наблюдательные пациенты узнают еще до того, как афту можно разглядеть – слизистая оболочка в месте предполагаемого появления язвы становится чувствительной и красной. Фото ниже демонстрирует Вам уже сформированный язвенный участок на десне. Афты болят от механических контактов и хорошо визуализируются, во рту может возникнуть афта серого или желтого оттенка, но чаще обнаруживается белая язва на десне.
Причины появления десневой афты
Язва на десне может быть следствием различных причин. Чаще всего, десневые афты беспокоят пациентов, у которых источник инфекции локализуется в ротовой полости. После адекватного лечения язвы исчезают и появляются нескоро. Однако регулярное возникновение десневых язв дает повод задуматься над тем, что данная патология – не самостоятельная, а является одним из симптомов поражения органов, имеющих опосредованное отношение к стоматологии.

Учитывая количество возможных причин возникновения афт, как лечить язву на десне, должен решать специалист после того, как будет установлена точная причина патологического процесса. Чтобы установить провоцирующий фактор, пациенту нужно пройти некоторые диагностические процедуры и сдать определенные анализы – без этого выявить причину практически невозможно. Если в рамках лечения афт не воздействовать на причину проблемы, проблема будет возвращаться, потому специалисты советуют воздерживаться от домашней терапии – так называемого симптоматического лечения, и обращаться за помощью в медицинское учреждение.
Появление язвы на десне связывают с множеством неблагоприятных состояний, среди которых присутствуют следующие:
- ослабление иммунитета;
- гиповитаминоз;
- чрезмерная сухость ротовой полости;
- повреждение мягких околозубных тканей в результате неосторожности пациента либо некорректной установки пломбы, зубного протеза, брекетов;
- плохая стоматологическая гигиена;
- наличие инфекционного очага во рту (твердых зубных отложений, кариозных зубов);
- долгий прием некоторых медпрепаратов;
- хронические заболевания;
- гормональные сбои;
- недуги ЖКТ;
- обострение герпеса;
- аллергическая реакция;
- постоянное стрессовое состояние;
- облучение организма;
- заболевания кровеносной системы;
- сахарный диабет;
- туберкулез;
- рак;
- СПИД;
- сифилис;
- курение.
Причины афтозных поражений десен в стоматологии

Главным образом язва на десне – это проявление одной из стоматологических патологий. В первую очередь специалисты подозревают у пациентов с десневыми афтами такие заболевания:
- Афтозный стоматит. Исходя из названия, основным симптомом заболевания являются язвочки, возникающие в полости рта. Количество язвочек может быть различным, а их появление – результат местного воспалительного процесса. Повреждения на слизистых оболочках болят, «горят», делают дискомфортным прием пищи. На фоне воспалительного процесса могут увеличиваться лимфоузлы, повышаться температура тела. Острая стадия болезни затягивается на неделю, затем афты заживают. Воспаление, перешедшее в хроническую стадию, обостряется при ослаблении иммунитета. К катализаторам воспалительного процесса относят частое нарушение целостности слизистых оболочек, нехватку витаминов, заболевания пищеварительного тракта и нервной системы.
- Герпетиформный стоматит. Этот недуг является одной из форм афтозного стоматита. Его диагностируют преимущественно у женщин, которые многие годы болеют простой формой афтозного стоматита. Заболевание характеризуется многочисленными желто-серыми афтами, вырастающими в полости рта и по виду напоминающими обострение герпеса.
- Язвенный стоматит. Считается самым тяжелым из существующих стоматитов и появляется после неадекватного лечения (либо вследствие отсутствия лечения) стоматита катаральной формы. В числе симптомов заболевания: кровоточивость и отекание десневых тканей, формирование глубоких язв, увеличение температуры и лимфоузлов. Рискуют заболеть язвенным стоматитом пациенты, которые игнорируют наличие кариеса, не соблюдают правила стоматологической гигиены и не лечат дисбактериоз полости рта.
- Язвенный гингивит. Стоматиты относятся к категории заболеваний, распространяющихся на все мягкие ткани ротовой полости. Гингивит – это воспаление, активизирующееся только в десневых тканях. Язвенный гингивит сопровождается недомоганием, повышением температуры, плохим запахом изо рта, кровотечением и увеличением десневых тканей, образованием язвочек на деснах. Язвенное воспаление возникает после катарального, активизации патологического процесса способствуют травмы десневых тканей, курение, загрязнения полости рта.
Особенности язвенных поражений десен в детском возрасте
Язва на десне у ребенка – распространенная стоматологическая патология, с которой нередко сталкиваются молодые родители.

Это происходит в силу нескольких причин:
- Детский организм менее активно сопротивляется различным заболеваниям, нежели организм взрослого человека. Дети часто страдают от инфекционных заболеваний, поскольку иммунные силы ребенка работают не в полную силу (иммунитет окончательно формируется к шестнадцати годам).
- Дети постоянно тянут в рот посторонние предметы. Во рту малыша за день несколько раз бывает не только пища или пустышка, но и пальцы, игрушки. Когда в ротовую полость к малышу попадают грязные предметы, микробам очень легко внедриться в нежные десны и спровоцировать их воспаление. Особенно опасны для десен малышей острые и твердые предметы, так как они травмируют мягкие ткани.
- В детском возрасте прорезаются почти все зубы (за исключением зубов мудрости). Особенно трудным для детей и их родителей является процесс прорезывания молочного зубного ряда. В этот период десны становятся уязвимыми, болят и воспаляются. Стоматологи рекомендуют защищать десневые ткани малышей от инфекционных процессов. Для этого нужно приобрести в аптеке специальный гель, предназначенный для облегчения прорезывания зубов у малышей.
Медицина против язвы на десне

Когда стоматолог слышит от пациента жалобу на то, что у него есть язва на десне, чем лечить афтозное поражение специалист определяет после выявления возбудителя патологии. Чтобы после терапии язва на десне исчезла надолго, врач должен установить группу вредоносных микроорганизмов, поражающих десневые ткани. После диагностики назначается лечение, направленное на уничтожение выявленных микроорганизмов, то есть на ликвидацию источника инфекции.
Лечение язвы на десне производится в основном с помощью таких местных медпрепаратов:
- Камистад. Средство в форме геля врачи выписывают при прорезывании зубов у малышей. Гель не причиняет вреда детскому организму, уменьшает риск инфицирования десен, обезболивает и обеззараживает ротовую полость. Подходит для облегчения состояния раздражения десен, вызванного любыми факторами.
- МетрогилДента. Средство в форме геля, являющееся антибиотиком. Малышам данный гель использовать нельзя. Взрослым пациентам следует пользоваться этим препаратом осторожно для уничтожения микроорганизмов, спровоцировавших воспаление слизистой полости рта.
- Стоматофит. Средство состоит из экстрактов растений, обладающих лечебным эффектом. Среди показаний к использованию этого раствора для полоскания – стоматиты и гингивиты, пародонтиты, глосситы. Средство обладает вяжущим, противовоспалительным, антисептическим, антибактериальным и противогрибковым действием.
- Холисал. Это средство в виде геля широко используется для купирования воспалительных процессов в тканях ротовой полости. Гель уничтожает патогенные микроорганизмы, снимает воспаление и действует, как обезболивающее.
![]()
Мирамистин. Стоматологические показания к применению средства – лечение гингивита, стоматита, пародонтита, возникших в результате инфицирования мягких тканей полости рта самыми распространенными микроорганизмами.- Орасепт. Средство в виде спрея помогает лечить инфекционно-воспалительные болезни полости рта и глотки, убивая грибки, обитающие во рту, обезболивая и обеззараживая мягкие ткани.
- Фурацилин. Это средство используется для ополаскивания полости рта с целью уменьшения количества микробов и стимулирования регенерации слизистых. Перед полосканием рта фурацилином его нужно разбавить водой.
- Солкосерил. Средство в форме пасты оказывает лечебное действие на десны, покрытые язвами и эрозиями. Подходит и детям, и взрослым.
- Пропосол. Это аэрозольное средство на основе прополиса. Препарат обладает выраженными антисептическими, противомикробными, обезболивающими и регенерационными свойствами.
- Ротокан. Это водно-спиртовой экстракт, состоящий из лекарственных растений. Обладает противовоспалительными, регенерирующими, противомикробными и спазмолитическими свойствами.
Куда обратиться за качественным лечением афты на десне?

Если Вас беспокоит язва на десне, приглашаем Вас в Центр швейцарской стоматологии «МистоДентал Plus». Мы оказываем медицинские услуги на уровне европейских стандартов. Наши врачи обладают высокой квалификацией и внушительным опытом работы. У нас ведут прием и детские, и взрослые стоматологи. Мы предлагаем нашим пациентам только проверенные и эффективные методы лечения заболеваний зубов и десен. Основной целью работы нашего стоматологического центра является помощь людям в борьбе с их стоматологическим проблемами. Мы создаем максимально комфортные условия для каждого нашего клиента и всегда делаем все возможное, чтобы избавить Вас от любых стоматологических заболеваний.
Читайте также:


