Этиопатогенез и клинические выражения болезней пародонта цель ортодонтического лечения
Опубликовано: 24.07.2024
CC BY
Аннотация научной статьи по клинической медицине, автор научной работы — О.В. Кондракова
Лечение пациентов с заболеванием пародонта комплексное, возможно проводить с помощью съемной и несъемной аппаратуры с применением слабых сил. После выравнивания окклюзионной плоскости, предупреждения и снижения перегрузки опорных зубов при подготовке к зубочелюстному протезированию; устранения парафункций возможно восстанавление костной ткани даже при тяжелой степени пародонтита. После ортодонтического лечения показано шинирование зубов, зубочелюстное протезирование. Обязателен диспансерный учет у врача-стоматолога в течение всей жизни.
Похожие темы научных работ по клинической медицине , автор научной работы — О.В. Кондракова
TACTICS OF ORTHODONTIC TREATMENT AMONG ADULTS WITH PERIODONTIUM DISEASE
The therapy of patients with parodontium disease is a complex one and it is possible with the application of the removable and fixed devices under using insignificant forces. After leveling the occlusal plane, preventing from and decreasing the overload of the abutment teeth under the preliminary operations of the tooth and jaw replacement, and elimination of the parafunctions, the recreation of the body tissue can be possible even under the severe degree of the periodontitis. After the orthodontic cure the splinting, teeth and jaw replacements are prescribed. The regular dentist’s check-up is obligatory during life.
Текст научной работы на тему «Тактика ортодонтического лечения взрослых при заболеваниях пародонта»
ТАКТИКА ОРТОДОНТИЧЕСКОГО ЛЕЧЕНИЯ ВЗРОСЛЫХ ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА
Кафедра ортопедической стоматологии и ортодонтии ГОУ ВПО «Рязанский государственный медицинский университет имени академика И.П. Павлова Федерального агентства по здравоохранению и социальному развитию» ул. Семашко, 2, Рязань, Россия, 390005
Лечение пациентов с заболеванием пародонта комплексное, возможно проводить с помощью съемной и несъемной аппаратуры с применением слабых сил. После выравнивания окклюзионной плоскости, предупреждения и снижения перегрузки опорных зубов при подготовке к зубочелюст-ному протезированию; устранения парафункций возможно восстанавление костной ткани даже при тяжелой степени пародонтита. После ортодонтического лечения показано шинирование зубов, зу-бочелюстное протезирование. Обязателен диспансерный учет у врача-стоматолога в течение всей жизни.
По данным регистров Минздрава РФ (2000), распространенность заболеваний пародонта повышается с возрастом и составляет у детей 49,1%, а у лиц старше 45 лет — 90,2% [3]. В последнее время все чаще в клинику стали обращаться взрослые пациенты самостоятельно или по направлению врача-стоматолога с жалобами на «разъезжающиеся зубы», затрудненное жевание, нарушение речи, невозможность протезирования.
Н.Ф. Данилевский, Е.А. Магид и соав. [1], В.С. Иванов [2] считают, что прогноз заболеваний пародонта тесно связан с возрастом пациента. Патологический процесс в пародонте в молодом возрасте развивается быстрее, чем у пожилых пациентов. Н.В. Курякина [4] отмечает, что максимум разрушений при пародонтите приходится на возраст от 30—35 до 55—60 лет.
Нами было осмотрено и взято на учет с последующим лечением 50 пациентов с аномалией зубов и пародонтитом разной степени тяжести. Проводилось лечение в период функциональной активности зубочелюстной системы и ее снижения для уточнения целесообразности ортодонтического лечения, сохранения зубов у взрослых пациентов при заболеваниях пародонта при значительной атрофии и резорбции костной ткани.
Клинически у таких пациентов мы видим отсутствие одного и более зубов, а также последствия потери зубов — развитие симптомокомплекса Попова—Годо-на: смещение соседних с ним и антогонирующих зубов; наличие коронок, мосто-видных и съемных протезов; аномалии положения зубов; первичные и вторичные аномалии зубных рядов; аномалии прикуса и его снижение; физиологическую или патологическую парадонтальную миграцию, развивающуюся в результате парадонтита; физиологическую и патологическую стираемость зубов.
Одновременно наблюдаем пастозность десен с явлением застойной гиперемии, кровоточивость, налет, зубной камень, наличие пародонтального кармана, подвижность и смещение зубов, травматическую окклюзию и нарушенную артикуляцию. На ортопантомограмме челюстей определяется деструкция межзубной перегородки, расширение периодонтальной щели, выраженные признаки остео-пороза. Выявляется как горизонтальная, так и вертикальная резорбция межальвеолярных перегородок с образованием костных карманов.
Осложняют заболевания пародонта инфантильное глотание, нарушенное жевание, неправильная артикуляция языка с окружающими тканями, что может приводить к образованию травматического узла и смещению зубов в различных направлениях. Отсутствие регулярного и правильного ухода за полостью рта отягощает течение воспалительных заболеваний пародонта.
Целью лечения заболеваний пародонта является устранение воспалительного процесса в пародонте, восстановление структурных и функциональных свойств элементов пародонтального комплекса, предупреждение перехода воспаления на глубжележащие ткани пародонта, повышение местных и общих факторов защиты. Ортоднтическое лечение является начальным этапом лечебного плана [4].
Задачей врача-ортодонта является выравнивание окклюзионной плоскости в результате нормализации положения отдельных зубов, зубных рядов, прикуса, избирательного пришлифовывания бугров отдельных зубов; достижение множественных контактов между зубными рядами при различных видах артикуляции зубных рядов; предупреждение перегрузки опорных зубов при подготовке к зубоче-люстному протезированию; устранение парафункций, привычного смещения нижней челюсти вперед и в сторону в покое и при окклюзии.
В настоящее время ответственность за сохранение нормальной функции зу-бочелюстной системы возлагается на самих пациентов. Они должны обращаться к стоматологу, что позволит продлить нормальное функционирование зубочелюст-ной системы, сохранить привычные черты лица, предотвратить нарушения органов пищеварения. Частоту обращений определяет врач-стоматолог с учетом диспансерной группы, к которой относится пациент.
Ортодонтическое лечение должно начинаться после санации полости рта и устранения воспалительных явлений в тканях пародонта и проведено с использованием съемной и несъемной аппаратуры. Применение эджуайз-техники позволяет точно дозировать силу, регулировать направление перемещения зуба.
Лечение комплексное, под совместным наблюдением врача-ортодонта и терапевта. В процессе лечения возможны осложнения со стороны тканей пародонта: обнажение эмалево-цементной границы, ретракция десны, ее неправильный контур, отличающийся от такового в области симметричного зуба. Причиной осложнения является чаще всего воспаление десны. Скопления зубного налета в области «травмирующего блока», который является ретенционным пунктом для зубного налета и остатков пищи, а так же затрудняет доступ для проведения гигиенических мероприятий. Эти скопления могут быть как причиной, вызвавшей воспале-
ние, так и обстоятельством его поддерживающим, поэтому в процессе лечения необходимо уделять особое внимание гигиене полости рта. Каждого пациента необходимо обучить гигиеническим навыкам еще до начала лечения, в процессе лечения осуществление врачебного контроля, проведение профессиональной гигиены полости рта.
Любая профилактическая программа должна включать в себя стоматологическое просвящение, обучение правилам гигиены полости рта с целью достижения добровольных и сознательных изменений поведения, способствующих повышению уровня здоровья. Доказано, что эффективность реализуемых программ во многом зависит от активности индивидуума, так как благодаря его собственным усилиям можно сохранить стоматологическое здоровье на 80% [7].
Необходимость активного проведения гигиенического воспитания обусловлено низким уровнем знаний и навыков по вопросам предупреждения стоматологических заболеваний у беременных, детей, их родителей, персонала детских дошкольных учреждений и медработников учебных заведений [5]. Основная цель гигиенического воспитания — повышение мотивации населения к ведению здорового образа жизни.
Важную роль в выполнении программ, направленных на улучшение здоровья как взрослых, так и детей, играет семья, так как привычки родителей служат моделью для поведения детей и мотивацией для привития полезных навыков [6].
В условиях лечебного учереждения, особенно клинической кафедры института, эту работу под контролем врача, преподавателя можно возложить на студентов, интернов, аспирантов и ординаторов, закрепив это в кафедральных программах соответствующих дисциплин.
Старались сохранять все зубы на период ортодонтического лечения при тяжелой степени пародонтита с целью равномерного распределения жевательного давления, снижения хронической перегрузки пародонта, сохранения места для дальнейшего протезирования и шинирования.
Стремились сохранять зубы с поражением II—III степени (рис. 1). После комплексного лечения такие зубы могут быть использованы для образования устойчивых шинирующих блоков, способных воспринять жевательное давление. Они могут быть опорой для съемного зубного протеза.
Рис. 1. Пациент М., 62 г. Тяжелая степень пародонтита. До и перед окончанием ортодонтического лечения. Возможность остеосинтеза при выравнивании зубов и снижении хронической перегрузки пародонта
Увеличение подвижности зубов при заболеваниях пародонта снижает возможность их сохранения. Подвижность зубов влияет на выраженность воспаления тканей, окружающих зуб. Если подвижность зуба достигает III степени, прогноз положительных результатов ортодонтического лечения сомнителен, особенно когда верхушка корня окружена костной тканью высотой 3—5 мм.
Обширные поражения в области бифуркаций корней при вертикальном и горизонтальном типах деструкции костной ткани, глубина пародонтальных карманов 6—8 мм, подвижность II—III степени при пограничных состояниях у пациентов с сопутствующими заболеваниями приобретают прогностическое значение — необходимость принятия решения об удалении отдельных зубов.
Рис. 2. Пациент Я., обратившийся в возрасте 21 года с диагнозом: аномалия положения зубов, локальный тяжелый пародонтит в области 11 зуба. Верхушка корня окружена костной тканью высотой 2—5 мм до начала ортодонтического лечения
У таких пациентов высота альвеолярного отростка и его плотность определяют устойчивость зуба. Убыль более 50% костной ткани, ее неравномерная деструкция являются неблагоприятным фактором для сохранения зубов и для ортодонтического лечения. Прогноз при локализации очага деструкции в межкорневой области моляров верхней и нижней челюстях менее благоприятен по сравнению с поражением других участков пародонта.
На период ретенции достигнутых результатов ортодонтического лечения использовали несъемные шины, ретейнеры, шинирующие протезы. После завершения лечения проводилось зубочелюстное протезирование с целью устранения функциональной перегрузки оставшихся зубов.
Таким образом, хороший результат лечения пациентов возможен при тщательном составлении плана, последовательности лечения, использовании современных видов ортодонтических аппаратов, хорошем гигиеническом уходе за полостью рта, а также сотрудничестве ортодонта с врачами смежных специальностей. Результами лечения наших пациентов стали нормализация положения зубов, соотношения зубных рядов, полное или частичное восстановление функций жевания, глотания, дыхания, речи.
Контроль результатов ортодонтического лечения проводили клиническими и специальными методами исследования (рис. 2).
Была зафиксирована эджуайз-техника. Исправление положения продолжалось 1 год. После лечения положение зубов соответствовало физиологическому, клинически и ренгенологически состояние пародонта улучшилось. Ос-теосинтез в области 11 зуба от 1/2 до 2/3 величины корня через год после окончания лечения.
[1] Данилевский Н.Ф., Магид Е.А., Мухин Н.А. и др. Заболевания пародонта: атлас: учебное пособие. — М.: Медицина, 1983. — 320 с.
[2] Иванов В.С. Заболевания пародонта. — М.: Медицина, 1989. — 272 с.
[3] Карлаш А.Е., Аболмасов Н.Г., Горшунова Н.К. и др. Геморрагический синдром и его коррекция у лиц пожилого и старческого возраста с хроническим генерализованным паро-донтитом // Российский стоматологический журнал. — 2006. — № 6. — С. 28—34.
[4] Курякина Н.В. Заболевания пародонта. — М.: Медицинская книга; Н. Новгород: Издательство НГМА, 2007. — 292.
[5] Набатова Т.А., Смарнова Т.А. Оценка информационности населения о профилактике стоматологических заболеваний // «Новые технологии в стоматологии»: Междун. прак-тич. конф. — М., 1998. — С. 20—21.
[6] Gift H.C. Social factors in oral health promotion // In. Oral health promotion. L. Schou and A.S. Blinkhorm (ed.). Oxford University Press. — 1993. — P. 65—102.
[7] Glavind L., Nyvad B. The scientific basis for oral health recommendations for self care // In: Promotion of self care in oral health: A symposium held in Oslo, Norway, 1986. — P. 77—92.
TACTICS OF ORTHODONTIC TREATMENT AMONG ADULTS WITH PERIODONTIUM DISEASE
Department of orthopaedy stomatology and ortodonty Ryazan State I.P. Pavlov Medical University Semashko str., 2, Ryazan, Russia, 390005
The therapy of patients with parodontium disease is a complex one and it is possible with the application of the removable and fixed devices under using insignificant forces. After leveling the occlusal plane, preventing from and decreasing the overload of the abutment teeth under the preliminary operations of the tooth and jaw replacement, and elimination of the parafunctions, the recreation of the body tissue can be possible even under the severe degree of the periodontitis. After the orthodontic cure the splinting, teeth and jaw replacements are prescribed. The regular dentist's check-up is obligatory during life.
НАЦИОНАЛЬНЫЕ ПРОГРАММЫ ПОМОЩИ БОЛЬНЫМ ГЕМОФИЛИЕЙ И БОЛЕЗНЬЮ ВИЛЛЕБРАНДА
И.Л. Давыдкин, Ю.А. Косякова
Кафедра госпитальной терапии с курсом трансфузиологии Самарский государственный медицинский университет ул. Чапаевская, 89, Самара, Россия, 443099
В работе представлены данные ХХУШ конгресса Всемирной Федерации гемофилии об организации специализированной помощи больным с коагулопатиями в различных странах мира, а также сведения о таких больных в Российской Федерации. Отмечена тенденция к росту числа людей с врожденными коагулопатиями. Приведены сведения о больных гемофилией в Самарской области, районах их проживания, социальном статусе и семейном положении.
Ключевые слова: врожденные коагулопатии, эпидемиология, общественные организации.
Гемофилия — редкое заболевание, но больных от века к веку не становится меньше. В настоящее время в мире насчитывается около 400 000 больных, тогда как сорок лет назад было зарегистрировано только 100 000 больных гемофилией А и около 20 000 больных гемофилией В. Рост числа больных гемофилией связывают прежде всего с улучшением диагностики и внедрением программ профилактического лечения, что значительно увеличивает продолжительность жизни больных.

Рубрика: 9. Медицина и фармакология
Дата публикации: 02.07.2019
Статья просмотрена: 1790 раз
Библиографическое описание:
Булекова, О. В. Ортодонтическое лечение при заболеваниях пародонта / О. В. Булекова, Б. М. Романова, Т. А. Юнякова, М. Е. Уткин. — Текст : непосредственный // Исследования молодых ученых : материалы II Междунар. науч. конф. (г. Казань, июль 2019 г.). — Казань : Молодой ученый, 2019. — С. 17-20. — URL: https://moluch.ru/conf/stud/archive/340/15221/ (дата обращения: 04.04.2021).
В настоящее время воспалительные заболевания пародонта занимают второе место по частоте и распространенности среди всех стоматологических заболеваний. По данным ВОЗ в 70 % случаев для этой категории пациентов характерны аномалии прикуса. При этом аномалии прикуса усугубляют тяжесть морфо-функциональных нарушений в пародонте, которые в свою очередь усложняют аномалии положения зубов и окклюзии в целом [2].
Целью данной статьи является анализ методик подготовки пациентов с заболеваниями пародонта к ортодонтическому лечению, стратегий ведения пациентов по время ортодонтического лечения и выбор аппаратов для ретенционного периода.
Разрабатывая стратегию ортодонтического лечения пациентов с заболеваниями пародонта, необходимо помнить об основных этапах ведения подобных пациентов.
- Первичная консультация врача-ортодонта.
Во время первичной консультации пациента с заболеваниями пародонта врач-ортодонт в первую очередь должен обратить внимание на этиологические предпосылки возникновения заболеваний пародонта. Статистически значимыми являются аномалии соотношения зубных рядов, аномалии положения зубов в различных плоскостях. Так, например, к нарушениям в пародонте приводят и аномалии прикуса, чаще вертикальные: глубокий прикус — 37 %, открытый прикус — 36 %, глубокое резцовое перекрытие — 33 %, чуть реже перекрестный прикус — 28 %, дистальный прикус — 24 %, мезиальный прикус — 11 % [1,2]. Смещение зубов — один из ранних и достоверных признаков патологии пародонта. Наиболее характерно смещение зубов в вестибулярном направлении с появлением трем и диастем. «Веерообразное» расхождение зубов так же является одним из признаков заболевания тканей пародонта, что сопровождается травматической окклюзией и еще больше способствует развитию воспалительных и дистрофических процессов в пародонте [2].
- Рентгенологическое обследование.
Оно состоит из анализа компьютерной томограммы и телерентгенограммы черепа в боковой проекции. Анализ компьютерной томограммы включает в себя определение уровня и характера резорбции костной ткани, наличия или отсутствие кортикальной пластинки, наличия изменений в периапикальных тканях.
- Клиническое обследование.
Во время клинического обследования пациентов с заболеваниями пародонта мы определяем глубину зубодесневых карманов, величину обнажения корней зубов, индекс кровоточивости десны, индексы гигиены, пародонтальные индексы, степень подвижности зубов, состояние прикрепленной десны, глубину преддверия полости рта, состояние тяжей, уздечек губ и языка. Более того, обязательным является выявление соматической патологии: сахарный диабет, заболевания крови, ВИЧ-инфекция.
- Биометрическое изучение диагностических моделей челюстей.
Данный этап является необходимым для составления плана ортодонтического лечения и выбора биомеханики перемещения зубов.
- Первичная консультация врача-пародонтолога.
Врач-пародонтолог совместно с врачом-ортодонтом определяют преортодонтическую подготовку в виде пародонтологических мероприятий с учетом будущей биомеханики перемещения зубов.
Консультация врача-пародонтолога включает обследование, выявление агрессивных форм и общесоматических заболеваний, определение показаний и противопоказаний к проведению пародонтологического этапа.
Существуют следующие показания к проведению пародонтологического лечения: наличие зубодесневых карманов более 3 мм; подвижность зубов 1–2 степени; обнажение шеек и корней зубов, наличие десневых рецессий или риска их развития; потеря высоты костной ткани альвеолярного отростка на 1/3–1/2 длины корней с признаками активной резорбции; состояние тяжей, уздечек, преддверия полости рта [3].
Противопоказания к проведению пародонтологического лечения: заболевания крови (гемофилия); активная форма туберкулеза; онкологическая патология; системный остеопороз в активной фазе; некомпенсированные формы тяжелых соматических заболеваний (сахарный диабет); заболевания сердечнососудистой системы, печени, почек; беременность [3].
- Планирование лечения на основании полученных данных.
- Предортодонтическая подготовка.
Главной задачей предоротодонтической подготовки является устранение микробно-воспалительного фактора, что приводит к жесткой необходимости проведения пародонтологических операций именно на раннем, доортодонтическом, этапе лечения.
Данный этап включает в себя проведение профессиональной гигиены полости рта, обучение индивидуальной гигиене полости рта, контроль над ее выполнением. Следующим этапом может быть проведение кюретажей, лоскутных операций и операций на мягких и костных тканях для изменения их биотипа и структуры; устранение травматического фактора со стороны мягких тканей — пластика уздечек губ, тяжей, операции по углублению преддверия [3].
Известно, что неизбежным отрицательным результатом хирургического этапа лечения являются такие проблемы, как частичная потеря мягких и костных тканей. В результате этого нарушаются контуры межзубных сосочков, появляются так называемые черные треугольники, приводящие к эстетическому дефекту, особенно в переднем отделе. Послеоперационная ретракция тканей может вызывать повышенную чувствительность зубов; в ряде случаев приходится прибегать к их депульпированию.
В то же время, при проведении пародонтальной хирургии часто применяются методы остеокоррекции и остеопластики. Это позволяет частично восстановить объем утраченных тканей, главным образом, при вертикальном типе деструкции, а также увеличить ширину альвеолярной части, то есть, повлиять на биотип, увеличивая его толщину и моделируя рельеф внешней поверхности кости альвеолярного гребня.
Использование техники НРТ позволяет усилить эффективность репарации и повысить эстетический результат, который, тем не менее, остается во много зависящим от вертикальной убыли костной ткани.
В последующем, правильно проведенное ортодонтическое лечение позволяет устранить большинство из этих проблем или провести дополнительную ортопедическую коррекцию на заключительном этапе.
Крайне важным моментом подготовки к хирургическому этапу являются выбор метода ретенции подвижных зубов в дооперационном периоде. Учитывая увеличение подвижности зубов после проведенного хирургического вмешательства, в нашей клинике мы используем ретенционную каппу, выполненную методом вакуумформинга. Перед хирургическим вмешательством снимается слепок, каппа изготавливается с учетом дополнительного объема мягких тканей с небной стороны (послеоперационный отек). С вестибулярной стороны она доходит до шеек зубов, так как вестибулярно после хирургического вмешательства увеличивается объем в области альвеолярного гребня. Рекомендуемая толщина каппы 1,5 мм.
При 2 степени подвижности и большой глубине карманов, особенно при тонком биотипе, рекомендуется сочетании каппы и ортодонтического ретейнера или ленточных шин. Именно у плоского ретейнера нет крутящего момента, что дает большую степень шинирования подвижных зубов.
- Ортодонтичекое лечение
При проведении ортодонтического лечения пациентов с заболеваниями пародонта ключевым моментом является выбор ортодонической техники и механики перемещения зубов.
У пациентов с заболеваниями пародонта большие ортодонтические силы приводят к перемещению зубов на фоне избыточной нагрузки. Это ведет к превалированию процессов резорбции костной ткани над процессами аппозиции, что может привести к рецессиям десны и активизации резорбтивных процессов в костной ткани.
Атравматическое ортодонтическое перемещение зубов возможно при применении малых и средних сил, которые не вызывают повреждающего эффекта в структурных элементах пародонтального комплекса. Это обеспечивается низким уровнем трения в системе брекет-дуга и достигается с помощью пассивного самолигирования.
Если при выборе ортодонтической техники предпочтение отдается лигатурной брекет-системе, важно отметить, что использование эластических лигатур является противопоказанием. При наличии эластических лигатур наблюдается более высокий показатель индекса зубного налета, кровоточивости десен, а также присутствие пародонтопатогенных микроорганизмов, что неблагоприятно сказывается на ортодонтическом лечении и течении заболеваний пародонта.
Во время ортодонтического лечения одним из основных моментов является последовательность смены дуг. Дуги CuNiTi 0.013, 0.014 устанавливаются сроком до 6–7 месяцев для контурирования и нивелирования зубов. Возможен возврат от 0.014 к 0.013 дуге несколько раз за этот период времени, так как быстрое движение зубов является негативным признаком. При условии отсутствия негативных эффектов на дуге 0.014 возможен переход на дугу 0.018. Дуги CuNiTi c сечением 0.014х0.025 устанавливаются сроком не менее 8 недель. Дуга CuNiTi 0.018х0.025 используется в ситуациях, когда нужно полное контролирование в трех плоскостях; необходимо помнить, что использование этой дуги возможно не более 6 недель, так как после 5–6 недель ее действие становится агрессивным для пародонта (происходит перерасширение зубной дуги). Не следует с полноразмерной дуги CuNiTi переходить на сталь — целесообразно перейти на дугу ТМА 0.019х0.025 или 0.017х0.025. Дуга ТМА с низким трением (Low Friction TMA) — это усовершенствованные дуги ТМА, бывают обычного цвета (Regular), желтого (Honeydew) и пурпурного (Purple). Пурпурные дуги обладают самым низким трением, как у стальных дуг; закрытие промежутков и стабилизацию при заболеваниях пародонта целесообразнее провести на дугах ТМА Low friction (так как они менее агрессивны, чем полнопазная сталь). На верхней челюсти завершающая дуга ТМА 0.019х0.025, на нижней челюсти завершающая дуга ТМА 0.017х0.025 [4].
Проведение пародонтологических вмешательств на этапе ортодонтического лечения выполняется, если лечение не было проведено заранее или развилось в процессе лечения. Схема лечебных мероприятий остается прежней, но следует обратить внимание на такой момент, как временное прекращение всех ортодонтических перемещений, которые могут усугубить процессы костной резорбции и привести к потере зубов.
- Ретенционный период.
Для сохранения достигнутого результата после ортодонтического лечения пациентов с заболеваниями пародонта рекомендуется пожизненная ретенция в виде сочетания несъемных ретенционных дуг на верхний и нижний зубной ряд со съемными ретенционными капами. Длина ортодонтического ретейнера подбирается индивидуально в зависимости от механики перемещения зубов, способа закрытия постэкстракционных промежутков, длины зубного ряда.
Ортодонтическое перемещение зубов с заболеваниями пародонта связано с определенными трудностями и несколько отличается от обычного ортодонтического лечения. Стратегия ведения подобных пациентов заключается в междисциплинарном и комплексном подходе как при планировании ортодонтического лечения, так и во время и после завершения активного перемещения зубов.
- Коэн, Эдвард. Атлас косметической и реконструктивной пародонтологической хирургии / Эдвард Коэн (пер. с англ). — М.: Азбука, 2004. — 416с.
- Степанов, А. Е. Хирургия, шинирование и ортодонтия при заболеваниях пародонта / А. Е. Степанов — М.: Мед. информ. агентство, 2005. — 352с.
- Грудянов, А. И. Хирургические методы лечения заболеваний пародонта: учеб. пособие для вузов/ А. И. Грудянов, А. И. Ерохин. — М.: МИА, 2006–132 с.
- Биомеханика и эстетика в клинической стоматологии / Равиндра Нанда; пер. с англ. — 2-е изд. — М.: МЕДпресс-информ, 2016. — 388с.: ил.
Похожие статьи
Современные представления об этиологии воспалительных.
Принципы лечения воспалительных заболеваний пародонта тесно связаны с представлениями о причинах возникновения и механизме
Развитие заболеваний пародонта обусловливают также неправильное прикрепление тканей к костному скелету лица и анатомические варианты.
Применение аутоплазмы в стоматологии при лечении.
Воспалительные заболевания тканей пародонта (ВЗП) занимают высокую позицию в ряду
Среди консервативных методов лечения воспалительных заболеваний тканей пародонта в
Можно вводить плазму и в область слизистой оболочки альвеолярных отростков, в случае.
Методы диагностики нарушений оклюзионных контатов зубов.
Сразвитием компьютерных систем исследований и диагностики значительно расширились возможности
Лечение пациентов обеих групп исследования проводили по следующей схеме: 1)
Таким образом, эстетику лица пациентов с аномалиями прикуса ІІ1 класса по Энглю.
Заболевания пародонта на фоне соматических патологий
Заболевания пародонта — полиэтиологическое заболевание, патогенез которого связан с патологическими процессами в организме, что
Бартенева Т. В. Лечение и профилактика заболеваний пародонта у пациентов с ишемической болезнью сердца: автореф. дис. на.
Индивидуальная профилактика и лечение начальных стадий.
Заболевания пародонта — полиэтиологическое заболевание, патогенез которого связан с. Полторак Н. А. Взаимосвязь воспалительных заболеваний пародонта с ишемической. Бартенева Т. В. Лечение и профилактика заболеваний пародонта у пациентов с.
Методика проведения профессиональной гигиены полости рта.
Одно из первых мест по частоте и распространенности среди стоматологических заболеваний занимают заболевания тканей пародонта [1, с.94]. В различных возрастных группах заболеваемость гингивитом и пародонтитом достигает 80–100 % [2, с.104].
Хирургические методы лечения заболеваний пародонта
Воспалительные заболевания пародонта в настоящее время являются самыми распространенными болезнями в мире. Любая реставрация, от небольшой пломбы до сложной мостовидной конструкции на имплантатах, может выполняться лишь тогда.
Современные подходы к консервативному лечению заболеваний.
Современные подходы кконсервативному лечению заболеваний пародонта (обзор).
На первоначальном этапе лечения важным является проведение качественного
препарат, воспалительное заболевание пародонта, современная стоматология, лечение заболеваний.
Плазмолифтинг как инновационный метод лечения хронических.
В настоящее время вопросы диагностики и лечения хронических воспалительных заболеваний тканей пародонта неизменно находятся в центре внимания отечественных и
При лечении хронического генерализованного пародонтита легкой степени (ХГПЛСТ) (70 пациентов).
Болезни пародонта — это совокупность патологических процессов, которые распространяются на ткани, окружающие зубы и удерживающие их в альвеолах. Согласно статистике, патологии, относящиеся к данной группе, диагностируются у 90% взрослого населения. При этом чаще всего заболевания подобного типа выявляются у мужчин и женщин в возрасте 37-45 лет.
При отсутствии своевременной и грамотной терапии болезни пародонта могут стать причиной расшатывания и преждевременного выпадения зубов, появления очагов хронической инфекции в ротовой полости, ухудшения иммунного статуса организма и развития иных осложнений. Именно поэтому современные стоматологи уделяют повышенное внимание разработке методов и средств лечения патологий, относящихся к данной группе.
Строение и функции пародонта
Пародонтом принято называть комплекс тканей, включающий в себя:
- альвеолярные отростки (участки челюсти, несущие на себе зубные ряды);
- десны (слизистые оболочки, покрывающие альвеолярные отростки);
- периодонт (ткани, состоящие из белковых волокон и находящиеся в пространстве между пластинкой альвеолы и цементом зубного корня);
- цемент (особую костную ткань, покрывающую корни и шейки зубов).
В организме человека пародонт выполняет следующие функции:
- амортизационную (равномерно распределяет нагрузку на челюсти);
- опорно-удерживающую (обеспечивает прочную фиксацию зуба в альвеолярной лунке);
- трофическую (скрывает в себе разветвленную сеть лимфатических и кровеносных сосудов, огромное количество нервных рецепторов);
- барьерную (защитную) и другие.
Сохранение тканей пародонта в здоровом состоянии является залогом долговременного и правильного функционирования жевательного аппарата.
Разновидности болезней пародонта
В современной стоматологической практике применяется типология, подразделяющая заболевания пародонта на пять групп. В частности, выделяют:
- гингивит;
- пародонтоз;
- пародонтит (воспаление тканей);
- пародонтомы (опухолевидные процессы и опухоли в тканях);
- идиопатические патологии (заболевания, имеющие неясную этиологию).
Причины развития болезней пародонта
Факторами, повышающими вероятность развития заболеваний пародонта, считаются:
- наследственность;
- гиповитаминоз;
- несоблюдение гигиенических требований;
- наличие зубных отложений;
- зубочелюстные аномалии (нарушения прикуса и другие);
- соматические заболевания (сбои в работе нервной системы, болезни ЖКТ, сахарный диабет, кардиологические и эндокринные нарушения);
- курение;
- ослабленный иммунитет;
- несоблюдение питьевого режима;
- привычка дышать ртом;
- наличие в полости рта некачественных пломб, неправильно установленных в стоматологии ортодонтических или ортопедических конструкций.
Помимо этого, риск возникновения болезней напрямую зависит от места проживания, образа жизни, особенностей профессиональной деятельности и пищевых привычек пациентов.
Симптомы заболеваний пародонта
Первыми симптомами, указывающими на возникновение заболеваний пародонта, являются:
- покалывание, зуд, онемение в деснах;
- кровоточивость десенных тканей;
- набухание межзубных сосочков;
- утолщение десневого края;
- отслоение десны от зубных коронок.
В дальнейшем клиническая картина может дополняться:
- постепенным обнажением шеек зубов;
- покраснением, гиперемией десен;
- формированием патологических десневых карманов;
- увеличением межзубных промежутков;
- постепенным расшатыванием зубов.
Симптомами возникновения болезней тканей являются также повышение чувствительности зубных тканей к действию раздражителей, а также ноющая боль в области поражения.
Лечение болезней пародонта
Общая программа терапии заболеваний пародонта включает:
- удаление микробного налета и минерализованных отложений с поверхности зубов;
- терапию кариеса;
- предотвращение функциональной перегрузки определенных участков зубного ряда;
- отказ от вредных привычек;
- проведение ортодонтического лечения (при наличии показаний);
- противовоспалительную терапию;
- борьбу с системными заболеваниями;
- использование препаратов, повышающих иммунитет, стимулирующих остеогенез и активизирующих приспособительно-защитные функции организма;
- проведение общегигиенических мероприятий (контроль за режимом труда, питания, отдыха, соблюдение гигиены).
Схема лечения болезней пародонта составляется с учетом всех проявлений болезни и результатов всестороннего обследования пациента. Своевременное обращение больного за профессиональной помощью существенно улучшает прогноз заболевания, сокращает продолжительность курса лечения и позволяет избежать развития осложнений.
Официальный сайт Ст оматологической А ссоциации Р оссии
А.И. Грудянов, И.Ю. Александровская
ПЛАНИРОВАНИЕ ЛЕЧЕБНЫХ МЕРОПРИЯТИЙ ПРИ ЗАБОЛЕВАНИЯХ ПАРОДОНТА
"Медицинское информационное агентство" Москва 2010
П37 Планирование лечебных мероприятий при заболеваниях пародонта. - М.: ООО "Медицинское информационное агентство", 2010. - 56 е.: ил.
Заболевания пародонта отличаются крайне высокой распростра-ненноствю, многообразием клинических проявлений и зачастую различным характером течения и прогноза в зависимости от ряда местных и внутренних факторов. В этой связи планирование лечебных вмешательств является сложным вопросом не только для молодых специалистов, но и для опытных врачей.
В представленном издании осуществлена попытка создания алгоритма действий специалистов с использованием как известных и хорошо зарекомендовавших себя средств и методов, так и новейших, с учетом индивидуальных особенностей конкретного пациента.
УДК 616.314-085 ББК 56.6
Александровская И.Ю., 2010 © Оформление. ООО "Медицинское информационное агентство", 2010
Все права защищены. Никакая часть данной книги не может быть воспроизведена в какой-либо форме без письменного разрешения владельцев авторских прав.
Оглавление
Глава 1. Принципы лечения заболеваний пародонта
Глава 2. Начальное лечение
Глава 3. Хирургическое лечение
Глава 4. Поддерживающая терапия.
Введение
Лечение заболеваний пародонта является одной из наиболее сложных задач современной стоматологии в силу крайнего многообразия клинических проявлений, причем не только у разных пациентов, но зачастую и у одного пациента с патологией различных участков зубных рядов. Именно поэтому, несмотря на заметный прогресс в изучении этиологии и патогенеза воспалительных заболеваний пародонта, стратегия лечебных мероприятий, их последовательность и эффективность в каждом конкретном случае часто представляют серьезную проблему, а предлагаемые стандарты лечения оказываются весьма условными.
Тем не менее в данной работе нами предпринята попытка обобщения накопленного отечественного и мирового опыта систематизации и описания последовательности выполнения огромного количества предложенных для этих целей средств и методов в соответствии с принятой в нашей стране систематикой заболеваний пародонта.
Еще недавно было принято выделять 3 этапа комплексного лечения воспалительных заболеваний пародонта:
1) начальное лечение (предварительная терапия);
2) хирургическое лечение (основное лечение);
3) поддерживающее лечение (поддерживающая терапия).
В 2003 г. Питер Феди в известной "Пародонтологической Азбуке" предложил четвертый этап в виде реставрационной терапии (Fedi F. Peter, 2003), а в 2008 г. Герберт Вольф предложил в качестве самостоятельного "нулевой этап" - экстренное лечение (Wolf F. Herbert, 2008) 1 .
Глава 1
ПРИНЦИПЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ПАРОДОНТА
Течение воспалительных заболеваний пародонта пред-J1 полагает соблюдение общемедицинских принципов.
I. Комплексность:
а) использование комплекса местных лечебных воздействий (консервативных, хирургических, ортопедических, ортодонтических), направленных на восстановление структуры и функции пародонта и на достижение максимального косметического эффекта;
б) взаимодействие врачей-стоматологов с врачами других специальностей в целях дополнения эффекта местных вмешательств устранением или минимизацией общих метаболических влияний на состояние пародонтального комплекса (т.е.сочетание местного и общего лечения).
II. Индивидуальность: необходимо проводить детальный анализ формы и тяжести поражения пародонта, особенностей его клинического течения у конкретного пациента, а также характера сопутствующей патологии (при ее наличии), состояния реактивности тканей ротовой полости и организма в целом.
III. Последовательность, лечение воспалительных заболеваний пародонта строится как поэтапная терапия, что предусматривает обоснованный выбор лечебных методов и средств воздействия на каждом этапе лечения. То есть речь идет об алгоритме лечебных воздействий. Это очень важно, поскольку часто именно нарушение этапности приводит к отрицательным результатам лечения пародонтита. Однако именно индивидуальность клинической картины часто становится причиной коррекции общепринятого алгоритма.
IV. Систематичность, в целях профилактики обострения воспалительного процесса необходимо проведение повторных курсов лечения, т.е. поддерживающей терапии. Интервалы между курсами лечения определяются индивидуально на основании наблюдения клинической динамики после первого курса лечения и зависят от тяжести и клиники процесса у конкретного пациента.
V. Взвешенность и сбалансированность: выбор средств и методов лечения должен быть полным, обоснованным и взвешенным, учитывать форму и степень тяжести процесса, индивидуальные особенности пациента. В принципе этот момент предполагает необходимость со стороны специалиста (причем, как правило, группы специалистов) решить самый насущный для врача и, конечно, для пациента вопрос: какой результат можно получить в идеале и какой ценой (рис. 1.1).
Для того чтобы дать более подробную характеристику "принципа комплексности" лечения, следует сказать, что оно может быть не только местным или общим, но и, по характеру воздействия, этиотропным, патогенетическим, симптоматическим, а в зависимости от используемых методов - терапевтическим, хирургическим, ортопедическим и т.д.
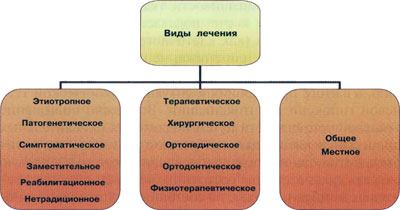
Рис. 1.1. Виды лечения заболеваний пародонта
Этиотропная терапия направлена на устранение причины болезни.
Поскольку сегодня обязательным причинным фактором воспалительно-деструктивных поражений пародонта признан микробный (ВОЗ), то все средства и методы, позволяющие устранить или ослабить его влияние, и составляют этиотропный комплекс. Это:
- непосредственное удаление биопленки и твердых зубных отложений - носителей биопленки;
- использование средств, подавляющих как созревание биопленки, так и степень ее патогенного влияния на ткани, - антисептиков, а при необходимости - антибиотиков;
- обучение гигиене полости рта, контроль за тщательностью ее проведения, что является как самостоятельным методом профилактики, так и обязательным атрибутом на всех этапах лечения воспалительных заболеваний пародонта.
Патогенетическая терапия основана на воздействии на механизмы развития ответной воспалительной реакции на микробный налет, или биопленку. Выбор метода патогенетического воздействия зависит от того, на какое звено патогенеза воспаления намерен воздействовать врач: либо это снижение восприимчивости тканевого комплекса к токсическим агентам за счет подавления активного общего и местного ответа (как клеточного, так и гуморального), либо устранение или снижение токсических реакций окисления, выполняющих изначально защитную функцию, а в итоге приводящих к ситуации хронической тканевой гипоксии и интоксикации. Возможно повышение тканевой устойчивости путем подавления окислительных процессов в клеточных мембранах с помощью как анти-оксидантов, так и гипоксантов, влияние которых в первую очередь сказывается на состоянии билипидного слоя клеточных мембран, а также на состоянии митохондриально-го аппарата. Целесообразно использовать средства, подавляющие нарушенные в условиях хронического воспаления процессы образования простагландинов и токсичных форм лимфоцитов. Показаны и средства, обеспечивающие функциональную активность нейтрофилов, адекватную силе повреждающего фактора. Важным и не до конца изученным вопросом является возможность воздействия на цитокиновую систему, причем как на функциональное состояние первичного продуцента (макрофагов, лимфоцитов, моноцитов), так и на его последующее образование, в первую очередь за счет усиления самостимулирующей, или аутокринной, ветви в целях своевременного и адекватного увеличения противовоспалительных форм.
Безусловно, важны средства и методы, позволяющие восстановить или улучшить состояние главных метаболических тканевых источников. С этой целью и предлагают следующие группы препаратов:
- нестероидные противовоспалительные средства;
- стероидные противовоспалительные средства;
- препараты, препятствующие снижению напряжения и утилизации кислорода в тканях и закислению тканевой среды;
- средства, улучшающие гемоциркуляцию;
Симптоматическая терапия направлена на устранение и ослабление отдельных симптомов заболевания, причиняющих больному страдания:
- средства для купирования повышенной чувствительности шеек и корней зубов;
Примером как заместительной, так и реабилитационной терапии может служить ортопедическое лечение.
Нетрадиционная терапия (например, гомеопатия) применяется при лечении заболеваний пародонта в случаях, когда применение традиционных средств терапии невозможно в связи с аллергией или тяжелым сопутствующим заболеванием, а также при отсутствии чувствительности микрофлоры к препаратам, обычно используемым в паро-донтологии.
Способы введения лекарственных веществ в пародонто-логии, по сути, те же самые, что и в общей медицине, но с небольшими исключениями:
- инстилляции - введение в пародонтальный карман (рис. 1.2);
- аппликации (рис. 1.3);
- инъекции (рис. 1.4);
- физические методы (электрофорез, фонофорез, магнитофорез);
- традиционные методы введения - per os и внутримышечно;
Субгингивальное введение подразумевает использование "доставляющих" систем, которые обеспечивают большую концентрацию лекарственных средств непосредственно в очаге поражения. К ним относятся: тетрациклиновые и хлоргексидиновые нити, доксициклиновые полимеры, самоклеящиеся пленки "Диплен-дента", ПериоЧипы и т.д.
Рис. 1.2. Инстилляции
Рис. 1.3. Самоклеящиеся пленки "Диплен-дента"
Рис. 1.4. Инъекции
Участок вмешательства при лечении пародонтита обычно закрывают пародонталъной повязкой - Periodontal Pack, Сое Pack, Voco Pack, Septo Pack. Когда необходимы наложение повязки на длительное время и визуальный контроль над течением раневого процесса (например, при
мукогингивальных операциях), используют светоотверж-даемую прозрачную повязку Barricade.
Самоклеящиеся пленки "Диплен-дента" с различными лекарственными включениями можно применять в качестве самостоятельного лечения, а также использовать в виде пародонтальной повязки для удержания введенных в карман или на краевой пародонт композиций из антисептиков, антибиотиков и противовоспалительных препаратов в более высокой, нежели в составе пленок, концентрации.
В данной работе вопросы имплантации, ортодонтиче-ского и ортопедического лечения - как вполне самостоятельные разделы стоматологии, а также весьма сложные и объемные - мы решили не затрагивать. Но при планировании пародонтологического лечения нужно учитывать необходимость перечисленных вмешательств. Поскольку не вызывает сомнений, что нарушения прикуса являются одной из причин травматической окклюзии, ортодонтическое лечение зачастую (до 30 %) является одним из обязательных этапов терапии пародонтита. Однако в таких случаях проблема состоит в другом: проводить ортодонтическое лечение можно только после предварительного лечения пародонтита и проведения регулярных поддерживающих курсов на этапах активного ортодонтического лечения и в период ретенции, причем при строгом соблюдении этапов как местной противовоспалительной терапии, так и проведения хирургических вмешательств, в частности коррекции мягких тканей преддверия полости рта, в соответствии с разработанным специалистами алгоритмом лечебных этапов (Кулаков А.А., Калюжный А.Б., 2006).

Рис. 1.5. Магнитно-резонансная томография нижней челюсти
Характерно, что, планируя ортодонтическое лечение при пародонтите, врачу-ортодонту, кроме решения своих сугубо ортодонтических проблем, необходимо самым внимательным образом учитывать анатомо-топографические особенности зубочелюстной системы пациента: количество костной ткани в области каждого зуба; толщину слизистой оболочки; наличие и выраженность кортикальной пластины. На сегодня максимальную, хотя и неполную, информацию по этому вопросу позволяет получить магнитно-резонансная томография (рис. 1.5).
1 "Экстренное лечение" нами было включено в качестве самостоятельного подраздела "начального лечения".
Сегодня потребность в ортодонтическом лечении возрастает среди всех возрастных и социальных групп. Успех и эффективность такого лечения напрямую зависит от ответной способности пародонтальных тканей. Ортодонтическое перемещение зуба включает реконструкцию альвеолярной кости, в то время как само передвижение ассоциировано с физиологическим процессом клеточной активности в пародонтальной соединительной ткани и активацией остеобласт-остеокласт комплекса в альвеолярной кости. По причине сложности эстетической и функциональной реабилитации, совместное решение пародонтальных и ортодонтических проблем становится необходимостью для достижения терапевтических целей.
Ортодонтическая терапия с применением несъемной и съемной техники может привести к различным побочным эффектам, таким как образование налета или развитие кариеса. Более того, бактериальная обсемененность повышается в местах ретенции, в которых механическое удаление налета становится весьма затруднительным. Данные перемены могут вызвать количественный скачок бактерий, в том числе и пародонтальных патогенов, Actinobacilus actinomycetemcomitans и Porphyromonas gingivalis. Ортодонтическое лечение весьма сказывается на здоровье пародонта, способствуя скапливанию налета, что приводит к увеличению десны, увеличению глубины звуб-десневых карманов, появлению кровоточивости при зондировании. Все перечисленные проблемы решаются строгим подходом в гигиене полости рта в процессе лечения и после него.
По причине постоянной травмы тканей пародонта и снижения поддерживающей функции ортодонтическое перемещение зубов у пациентов с нелеченными пародонтитами противопоказано. Пародонтальное лечение в виде скалинга, сглаживания корней и удаления глубоких карманов должно быть проведено до начала ортодонтической терапии, так как наличие глубоких пародонтальных карманов может переносить микробный налет с наддесневой части в поддесневую, тем самым вызывая утрату прикрепления и развитие ангулярного костного дефекта.
Локализованный агрессивный пародонтит, форма тяжелого заболевания пародонта, ассоциирован с утратой соединительнотканного прикрепления, появлением внутрикостных карманов и вертикальных костных дефектов в некоторых специфичных местах зубной дуги, например первых моляров или резцов в более раннем возрасте.
У 30-50% пациентов, пораженных пародонтитами средней и тяжелой степени, происходит патологическая миграция вместе с утратой прикрепления и тяжелой резорбцией кости, что клинически проявляется в элонгации, диастеме, ротации и лабиальной инклинации центральных зубов.
Для купирования вертикальных костных дефектов весьма успешно применяют регенеративное лечение, однако, при миграции зуба от изначальной локализации, идеальной эстетики и реконструкции межзубного сосочка добиться невозможно, именно поэтому в таких ситуациях возникает необходимость ортодонтического вмешательства.
Комбинация лечения тканей пародонта и интрузия передних элонгированных зубов вместе с контролируемой гигиеной является наилучшим планом лечения для коррекции взаимоотношения зубов при агрессивных формах пародонтитов.
Более того, вертикальное ортодонтическое перемещение может разрешить некоторые костные дефекты у таких пациентов, что устраняет необходимость в последующем хирургическом вмешательстве.
Так как стабильность терапии пародонта находится на первом месте, регулярные визиты и мониторинг являются необходимостью в таких ситуациях. С этой целью проводятся инструктаж по гигиене полости рта, регулярные визиты каждые 3-6 месяцев, измерение глубины десневой борозды, оценка подвижности зубов, рецессии десны и костной структуры.
Настоящее исследование показывает пародонтальные параметры в конце ортодонтического лечения у пациентов с тяжелой формой пародонтитов.
Материалы и методы
Данное неконтролируемое клиническое исследование было одобрено этическим комитетом Tehran University of Medical Sciences Dental School. Осмотры проводились после получения письменного согласия с каждого пациента. Предметом исследования стали восемь пациентов (семь женщин и один мужчина средним возрастом 30 лет), которые были направлены на пародонтологическое лечение агрессивных форм пародонтита с историей экструзии и ортодонтического лечения. У всех пациентов глубина зубо-десневых карманов была >=5 мм, отмечались внутрикостные дефекты, экструзия до 1 мм относительно соседних зубов в зубной дуге, индекс налета менее 15%. В случае наличия системных заболеваний, употребление лекарств последние 3 месяца, курения, отсутствия возможности оплатить ортодонтическое лечение или принимать участие в регулярных осмотрах участники исключались из исследования.
У всех пациентов отмечались клинические и рентгенологические признаки аргессивного пародонтита. Всем был проведен скалинг, сглаживание поверхности корней, а также открытый кюретаж с удалением внутреннего кармана и инфицированного содержимого. Даны инструкции по гигиене полости рта до начала ортодонтического лечения.
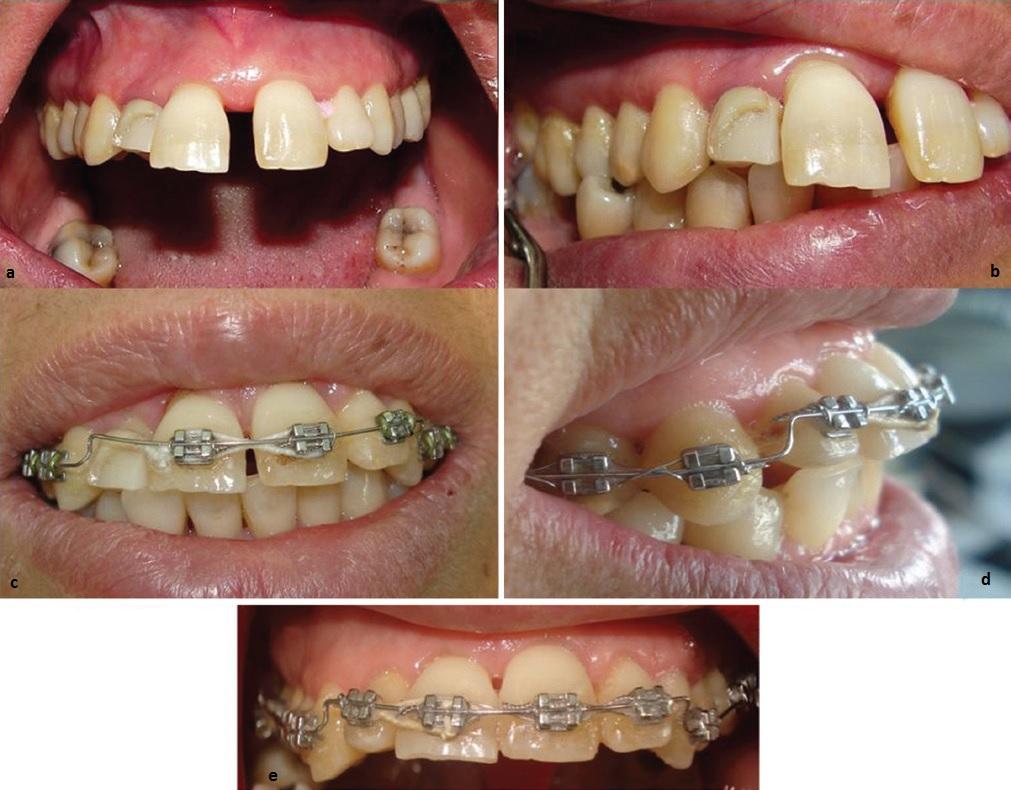
После стабилизации пародонтологического статуса и сокращения пародонтальных карманов до 15% или менее, после установки прочных связей для регулярных визитов проведено фиксирование несъемной ортодонтической техники на всю зубную дугу, проволочная техника интрузии и выравнивания центральных резцов. Нагрузка прилагалась равномерно на каждый зуб 10-15 г (проверено при помощи Correx, HAAG-STREIT Holding, AG) согласно индивидуальному пародонтальному статусу. Для предотвращения якорной убыли мы прибегли к методике полной дуги, корректируя приспособления каждые 4 недели. Инструкции по гигиене полости рта, а также сглаживание поверхностей корней проводилось каждые три месяца. В целом ортодонтическое лечение длилось от 10 месяцев до 2 лет в зависимости от пациента (Фото 1). Затем терапия переведена в фазу ретенции. В конце лечения несъемная аппаратура расфиксирована и зафиксированы ретейнеры (Braided нержавеющая сталь, 0/38 мм, Dentaflex, Germany) на нижнюю и верхнюю челюсть. Снова даны рекомендации по гигиене полости рта.
Фото 1: (а,b) Фронтальный и боковой вид смещенного правого верхнего центрального резца, связанного с утратой кости у пациента с агрессивным локализованным пародонтитом (патологическое перемещение) после лечения тканей пародонта и перед наложение ортодонтической силы (с,d) 6 месяцев ортодонтического лечения техникой полной дуги для интрузии переднего смещенного зуба, (е) конец ортодонтичечского лечения
Определен ПИ с мезиальной, дистальной, щечной и лингвальной поверхностей.
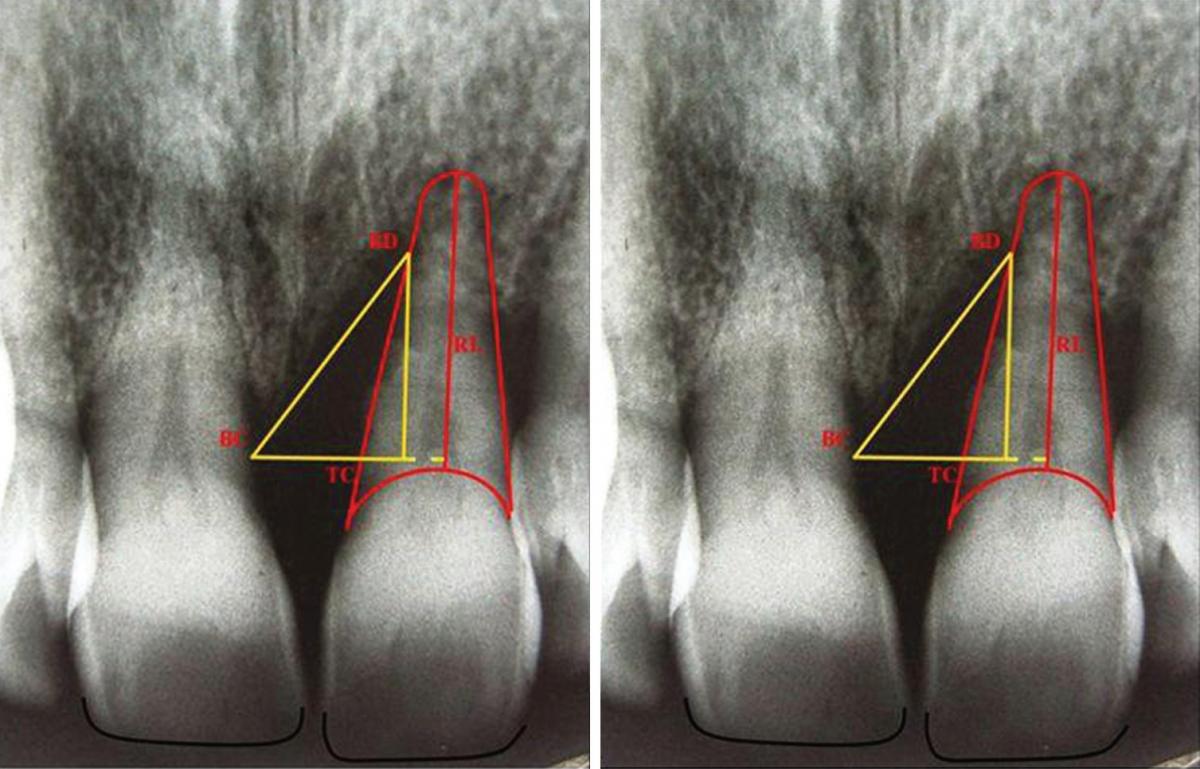
Также определена глубина пародонтального кармана в шести точках: дистолингвальной (DL), лингвальной (L), Мезиолингвальной (ML), Дистобуккальной (DB), Буккальной (B) и Мезиобуккальной (MB) при помощи зонда Уильяма в мм. Кроме того градуированным зондом измерена (в мм) высота от верхушки сосочка до режущего края для сравнения этого показателя у соседних зубов. Затем изготовлены прицельные рентгенограммы. Для достижения правильной позиции пленки изготовлен держатель из силикона для каждого пациента исходя из окклюзионной составляющей. Пленка располагалась параллельно длиной оси и перпендикулярно к источнику с дозировкой 40 Kvp. На рентгенограмме перпендикулярно к корню проведена линия (Tooth Crest point, TC) от самой высокой точки гребня кости (BC). Расстояние между TC и BC показывает ширину костный дефект (DW). Затем проведена линия от BC к точке наибольшего костного дефекта. Расстояние между TC и дефектом кости (BD) показывает глубину дефекта (DD). Для измерения длины корня (RL), проведена линия от нижней границы корня к нижней границе цементо-эмалевого соединения (Фото 2).
Фото 2: Наиболее верхняя граница костного гребня определена как точка BC. Точка, образующаяся при проведении перпендикулярной линии к корню от ВС определена как точка гребень-зуб (TC). Точка, образующаяся при проведении линии из ВС к наиболее глубокой зоне костного дефекта определена точкой BD. Измерение от нижней границы корня до нижней границы цементо-эмалевого соединения признано длиной корня.
Измерения проведены спустя три и шесть месяцев после окончания ортодонтического лечения, в то время как данные статистически проанализированы при помощи повторяющихся измерений ANOVA и Bonferroni на этапе 0, 3 и 6 месяцев после ортодонтической терапии. Статистически значимым принято p
Читайте также:


