Глаз не закрывается после анестезии зуба
Опубликовано: 01.05.2024
Иногда после посещения стоматолога (лечения, удаления или имплантации зуба) возникают неврологические осложнения. Наша клиника специализируется на лечении лицевой боли и неврологических осложнений после манипуляций в стоматологии. Мы предложим Вам помощь неврологов и ЛОР-врачей, имеющих опыт в лечении лицевой боли и нейростоматологии.
После лечения у стоматолога болит зуб, онемение губы, щеки, боль в лице и челюсти, после лечения пульпита болит зуб
Невралгия тройничного нерва периферического типа и луночковая плексалгия. Это повреждение или раздражение тройничного нерва и его ветвей – луночковых сплетений. Характерные симптомы: боль, часто жжение в челюсти и губе, боль с жгучим компонентом, возможно онемение губы, щеки, неприятные ощущения при касании. Эти симптомы могут усиливаться при накусывании. Боли могут быть монотонными, изматывающими, приводить к нервному истощению, депрессии. Чаще мы встречаем 3 варианта проблемы.
Вариант 1. Давление пломбировочным материалом на ветви тройничного нерва, луночковые нервные сплетения. После удаления нерва и пломбировки каналов болит зуб.

Стрелками показаны фрагменты пломбировочного материала (вид спереди и сбоку), который при пломбировании канала выпал за пределы зуба и «упёрся» в область залегания ветви тройничного нерва. У пациента долго болел зуб после лечения пульпита, затем онемела верхняя губа и часть щеки.
Вариант 2. Киста корня зуба раздражает ветвь тройничного нерва. Боль и онемение губы и щеки, боль при накусывании.

Стрелками показаны кисты корней зубов (вид спереди). Кисты в данном случае представляют собой замкнутые очаги инфекционного воспаления. Киста со временем набухает и создает давление на ветви тройничного нерва, отсюда онемение лица и боль. Осложнение после лечения пульпита.
Вариант 3. Онемение после удаления зуба. При повреждении тройничного нерва и его сплетений после удаления зуба может онеметь щека, губа, часть десны. Чем более извиты и деформированы корни зуба – тем выше риск повредить тройничный нерв при его удалении.
Как проверить состояние тройничного нерва. Мы предлагаем в таких случаях три способа диагностики:
1.Электромиография лица. Это исследование параметров проведения нервных импульсов по системе тройничного и лицевого нервов. В случае повреждения нерва мы регистрируем снижение его способности к проведению нервных импульсов. Подробнее про электромиографию лица
2.Рентгеновские исследования. На обычных рентгенограммах и панорамных снимках не всегда видна истинная картина болезни. Мы рекомендуем конусно-лучевую компьютерную томографию с функцией защиты от дефектов изображения от пломбировочного материала и протезов.
3.Осмотр врачом. Врач невролог видит несколько иную картину, чем стоматолог. Нам легче оценить функции нервов и мышц лица и установить источник невропатической боли. Часто именно осмотр дает больше информации, чем электромиография и рентгеновские методы.
В данном случае понимание полной картины причин проблемы – это путь к выбору оптимального лечения. Обычно это курс неврологического лечения в сочетании с решением стоматологической проблемы. Нам доводится решать проблемы 10-15-летней давности.
Боль после имплантации зубов, болит имплант зуба
При дентальной имплантации тройничный нерв и его ветви, луночковые нервные сплетения, могут пострадать в результате:
- Вкручивания импланта в канал, где лежит тройничный нерв или его ветви;
- Воспаления в области импланта (проникновение инфекции и/или отторжение импланта).
Некоторая болезненность в процессе приживления импланта – это норма. Если боль после имплантации зубов держится слишком долго, очень сильная или сопровождается онемением губы, щеки – мы можем проверить состояние тройничного нерва с помощью электромиографии и путём неврологического осмотра по характерному выпадению чувствительности лица и распространению боли по системе тройничного нерва.
Реакция отторжения и воспалительные процессы в области импланта обычно хорошо видны при ПРАВИЛЬНОМ рентгеновском исследовании, компьютерной томографии.
Импланты в нижней и верхней челюсти. Боль после имплантации зубов

Возможно прямое давление имплантом на нерв или воспаление в области импланта с набуханием тканей, отёком и последующим давлением на нерв.
Не открывается рот после удаления зуба или лечения у стоматолога, болит висок после лечения или удаления зуба
В большинстве случаев эта проблема сравнительно легко разрешима. Обычно боль в области височно-нижнечелюстного сустава и жевательных мышцах появляется в результате нескольких причин:
- Травма височно-нижнечелюстного сустава и жевательных мышц при удалении зуба (особенно после удаления 8-ки – зуба 1_8), длительном пребывании с открытым ртом, ударе в челюсть, накусывании твердых предметов. Сустав нижней челюсти находится в височной области, поэтому после удаления зуба может болеть висок, ухо, шея.
- Тризм – неконтролируемый болезненный спазм жевательных мышц после их растяжения при грубых стоматологических манипуляциях, в результате стресса, и в результате серьезных нарушений прикуса. Защитный рефлекс смыкает челюсти, чтобы обездвижить пострадавшую область. Спазм мышц может быть очень болезненным.
- Не открывается рот после укола (анестезии). Это одно из неврологических осложнений проводниковой анестезии в стоматологии.
- Дисфункция височно-нижнечелюстного сустава. Перегрузка сустава в результате нарушения прикуса. Типичные осложнения после протезирования зубов. Подробнее здесь
Разрыв суставного хрящевого диска височно-нижнечелюстного сустава. Болит висок после удаления зуба
 |  |
Височно-нижнечелюстной сустав наиболее уязвим при открывании рта: при удалении зубов, чрезмерном и длительном открывании рта. Сустав можно прощупать самостоятельно кпереди от слухового прохода. В случае повреждения он может быть болезненным на ощупь. Типичный случай – не открывается рот после удаления 8-ки.
Лечение стоит начать по возможности быстрее. Чем сохраннее суставной хрящ, тем легче привести височно-нижнечелюстной сустав в порядок. Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет быстрее восстановить движения челюсти и снять боль. Аналогично, как при растяжении и повреждении любых других мышц и суставов. В тяжелых случаях мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Мы предложим Вам этот метод лечения в случае чрезмерного повышения тонуса жевательных мышц, если перегружен сустав, нарушен прием пищи или очень выражена боль. Боль стихает обычно спустя 2-3х суток, затем нарастает подвижность челюсти.
- Лечение у врача остеопата. Остеопат с помощью очень мягких и деликатных ручных приемов способствует восстановлению нормального положения и движения челюсти в суставах. Мы предлагаем это лечение по окончании острого периода травмы. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Болит и щелкает челюсть после протезирования или лечения зубов
Дисфункция височно-нижнечелюстного сустава. Нижняя челюсть соединена с черепом двумя височно-нижнечелюстными суставами. Нарушение функции этих суставов возможно после установки зубного протеза, коронки, моста, любого лечения или удаления зуба, если это привело к нарушению прикуса и/или повреждению височно-нижнечелюстного сустава. Это типичное осложнение после протезирования зубов. Подробнее о лечении дисфункции ВНЧС здесь
Дисфункция височно-нижнечелюстного сустава

Зеленая стрелка указывает на здоровый сустав. Красная стрелка – на сустав, который остается в «открытом» положении при закрывании рта. Это приводит к износу суставного хряща, боли и щелчкам при открывании-закрывании рта. Одна из причин – неправильное положение правой верхней «восьмерки» (зуб 1_8 лежит горизонтально).
Чем мы можем Вам помочь:
- Противовоспалительное лечение поможет снять боль. При необходимости мы вводим противовоспалительное лекарство непосредственно в сустав нижней челюсти. Это приносит облегчение уже через несколько минут.
- Введение препаратов ботулотоксина (например, Ботокса или Диспорта) в спазмированные мышцы. Это актуально в случае, чрезмерного повышения тонуса жевательных мышц, если именно мышцы являются «виновником» дисфункции височно-нижнечелюстного сустава.
- Лечение у врача остеопата. Остеопат работает с суставами и мышцами челюстей мягкими ручными приемами. Так можно разрешить массу проблем, не решаемых в классической стоматологии. Подробне об остеопатии
- Введение хондропротекторов (лекарств для питания и восстановления хряща) в височно-нижнечелюстной сустав. Подробнее про восстановление хряща
Гайморит, киста верхнечелюстной пазухи, пропало обоняние после посещения стоматолога
Корни зубов верхней челюсти в норме могут прилежать к верхнечелюстным (гайморовым) пазухам носа и даже выстоять в них. Гайморит, киста верхнечелюстной пазухи и потеря обоняния возможны при проникновении инфекции или пломбировочного материала из зубов в околоносовые пазухи. К сожалению, это не редкость. Более того, часть случаев упорно рецидивирующего гайморита связана с инфекцией, проникающей из корней зубов. В этом случае возможный симптом – сильный неприятный запах из носа и изо рта.
Одонтогенный гайморит после лечения у стоматолога

Одонтогенный гайморит (схема). Зубы и верхнечелюстная пазуха. Слева – норма. Справа – разрушен корень «семерки» (зуб 2_7), воспаление вокруг разрушенного корня, гной в гайморовой пазухе.
Пломбировочный материал в гайморовой пазухе и гайморит после пломбировки каналов «шестерки» (зуб 2_6). Боль в левой половине лица после посещения стоматолога.

1 – корни зубов, 2 – норма, воздух в правой гайморовой пазухе (вид спереди, воздух на снимке выглядит черным), 3 – в левой гайморовой пазухе фрагмент пломбировочного материала, окруженный воспалительным валом. Пациент долго ошибочно получал лечение по поводу невралгии тройничного нерва.
Кисты верхнечелюстных (гайморовых) пазух при болезнях корней зубов.

1 – корни зубов, 2 – кисты верхнечелюстных пазух, растут от корней зубов (кисты – округлые «пузыри», на снимке выглядят серыми).
Чем мы можем Вам помочь:
- Найдем источник боли после лечения зубов;
- Проведем лечение воспалительных процессов, гайморита, синусита и неврологических осложнений, при необходимости Вашим здоровьем будут заниматься совместно невролог и ЛОР-врач. Лечение гайморита без прокола
Осложнения после удаления зуба – это симптомы, которые появляются после извлечения зуба из челюсти. Осложнения после удаления зуба могут быть естественными и ожидаемыми, а могут быть патологическими. Первые проходят сами, вторые требуют тщательного и быстрого лечения.
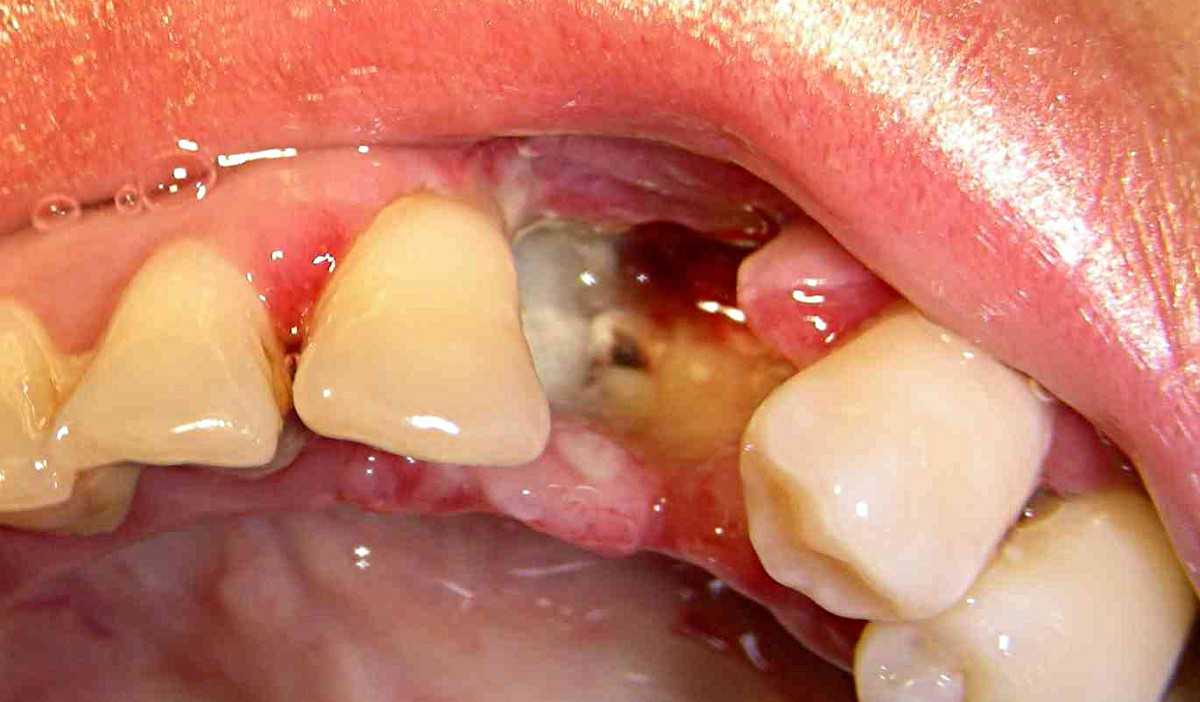
Альвеолит
Альвеолит, или сухая лунка – это проблема, при которой в лунке удаленного зуба не формируется кровяной сгусток. Этот сгусток необходим для нормального заживления раны. Если же сгусток не появится, либо вымоется, то это может вызвать воспаление и боль.
Причины альвеолита
- Полоскание рта в первые дни после операции;
- Курение;
- Игнорирование гигиены полости рта;
- Употребление после лечения острой, холодной и горячей пищи;
- Сложная операция;
- Ошибки врача;
- Серьезные патологии организма.
Альвеолит является наиболее распространенным осложнением после операции по вырыванию зуба.
Симптомы альвеолита
Альвеолит проявляется покраснением и воспалением десны. Иногда в лунке появляется серый налет, может ухудшаться общее самочувствие. Если проблему игнорировать, то возникает боль, отдающая в висок, появляются головные боли и ломит челюсть. Иногда отекает щека.
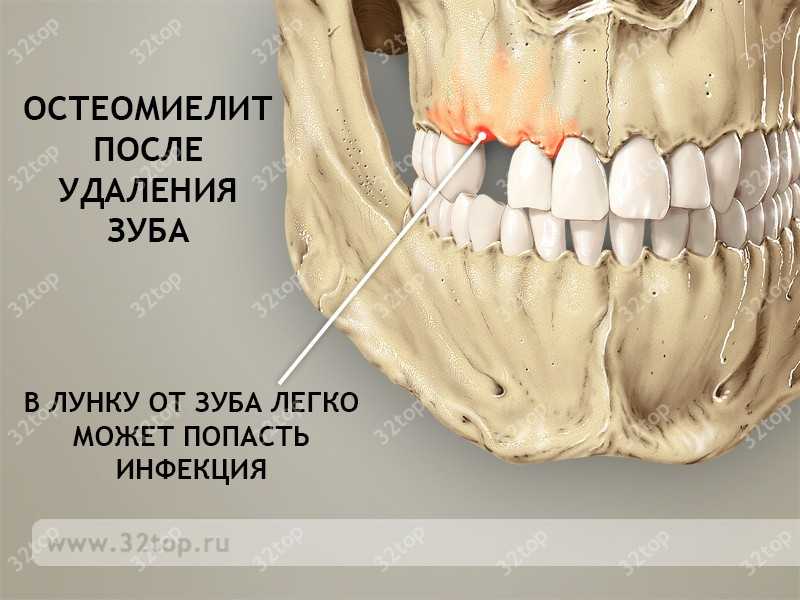
Вовремя невылеченный альвеолит легко может стать причиной опасных заболеваний, например, остеомиелита.
Лечение альвеолита
Альвеолит диагностируется очень просто, в ходе визуального осмотра. Для его лечения необходимо вытащить из лунки все посторонние предметы, произвести антисептическую обработку и закрыть лунку тампоном с лекарством. Если воспаление распространилось дальше, может потребоваться вскрытие гнойных очагов. Также дополнительно может использоваться медикаментозная и физиотерапия.
Кровотечение из лунки
В нормальном случае после процедуры лунка должна кровоточить примерно минут 20. Небольшое кровотечение также может наблюдаться в первые несколько часов после операции, однако если оно продолжается дольше, либо неожиданно открывается через несколько дней, то уже можно говорить об патологии. Очень часто луночковое кровотечение является осложнением после удаления зуба мудрости.
Луночковое кровотечение лечится следующим образом:
- Если кровь идет из мягких тканей десны, то требуется наложение швов;
- Если поврежден сосуд, то к нему прикладывается лед, а в ранку на пять дней помещается кровоостанавливающий тампон;
- Если все эти меры не помогают, то пациенту прописываются лекарства, ускоряющие свертываемость крови.
Парестезия
Парестезия – это потеря чувствительность в области губ, щек, языка и подбородка. Она является результатом повреждения лицевого нерва. Это осложнение после удаления зуба достаточно редко, и чаще всего проходит максимум за пару недель. Ускорить выздоровление помогает прием витаминов В и С и инъекции галантамина и дибазола.
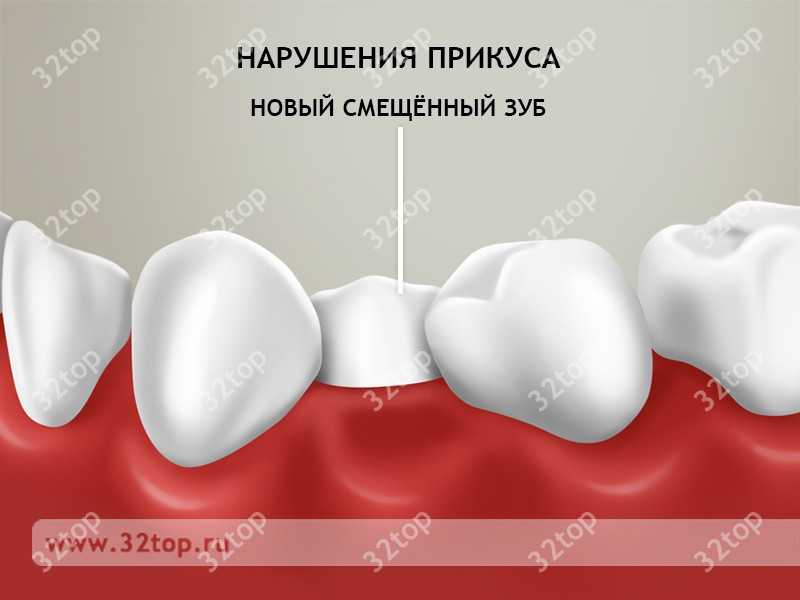
Нарушения прикуса
Если после операции сразу же не установить протез, то со временем зубы начнут смещаться в освободившееся место. К сожалению, это вполне естественный процесс, остановить который можно одним способом – установкой протеза или имплантата. А если зубные единицы уже сильно сместятся, то понадобится еще и лечение брекетами.
ВАЖНО: Кроме того, стоит помнить, что после вырывания на месте зуба начинается быстрая убыль костной ткани из-за отсутствия жевательной нагрузки, и уже через несколько месяцев имплантат нельзя будет поставить без процедуры костной пластики.
Перфорация дна гайморовой пазухи
После устранения зубной единицы с верхней челюсти может возникнуть такая патология, как перфорация дна гайморовой пазухи. Оно возникает, если пазуха находится близко к корням зубов, либо если зуб вообще прорастает в пазуху. Это может вызвать попадание жидкой пищи в нос, а также развитие воспалительного процесса в пазухах. Оно особенно опасно тем, что может перейти на мозг и привести к тяжелым последствиям, вплоть до летального исхода.
Неполное удаление
Иногда после сложной операции осколки зуба могут остаться в лунке. Если врач вовремя их не заметит, то со временем в челюсти обязательно разовьется воспаление, которое легко может перерасти в остеомиелит или флегмону.
Лечение данной неаккуратности стоматолога достаточно простое – требуется извлечь осколки, обеспечить отток гноя и тщательно промыть рану. Иногда на десну накладываются швы.
Очень часто людям кажется, что после операции в лунке остались части зуба, так как языком они нащупывают что-то острое. Но на самом деле это простой край лунки, который со временем рассосется и не будет причинять беспокойства. При неполном удалении обязательно возникают боли, десна краснеет и отекает, и даже возможно выделение гноя.
Повреждение соседних зубных единиц
Если в процессе вырывания зуба врач будет неаккуратен, то инструментами он легко может повредить соседние зубы. Причем повреждения могут быть как относительно безобидными, в виде небольшого скола эмали, так и серьезными, вроде вывиха или даже перелома зуба.
В зависимости от тяжести повреждения лечение будет разным – от простого пломбирования до полного протезирования. Поэтому особенно важно обращаться только к опытным, высококвалифицированным врачам.
Перелом челюсти
Перелом челюсти – это редкая травма, которая возникает в основном у людей со слабой структурой кости, к примеру, с остеопорозом. Иногда оно проявляется не сразу после операции, а через некоторое время. Обычно перелом челюсти – это осложнение после удаления зуба мудрости на нижней челюсти, либо отрыв бугра на верхней.
Лечится перелом челюсти достаточно долго – требуется ограничить подвижность кости. Также иногда осуществляется наращивание для восполнения объема тканей.
Остеомиелит и другие гнойные заболевания
Если в процессе вырывания зуба в лунку попадет инфекция, либо уже после операции в ней не сформируется кровяной сгусток, но вредоносные бактерии легко могут спровоцировать воспаление в периодонтальных и костных тканях челюсти. Это воспаление постепенно будет развиваться и со временем станет гнойным. Воспаления челюсти легко переходят на соседние органы, а также вызывают постепенно расплавление и замещение костной ткани, что еще больше ослабляет челюсть.
ВАЖНО: Гнойные воспаления ухудшают общее самочувствие, могут спровоцировать серьезные заболевания зубов и челюстей, а при полном игнорировании даже приводят к летальному исходу.
К счастью, вовремя замеченные, они лечатся не слишком сложно – требуется вскрыть воспалительный очаг и провести противовоспалительную терапию. Иногда необходимо несколько курсов для полного устранения заболевания. Иногда расплавленную кость и удаленную гранулированную ткань требуется заменять костными материалами.
Удаление зачатка постоянного зуба вместе с молочным
Во время удаления молочного зуба врач может допустить достаточно серьезную ошибку – вырывание зачатка будущей зубной единицы. Это может произойти из-за неопытности стоматолога, либо если коренной зуб находится очень близко к молочному.
В итоге прикус будет нарушен, и единственным способом его восстановления станет протезирование. Кстати, это одна из причин, по которым зубки детям стараются не удалять, а именно лечить.
Удаление зубов в практике стоматолога происходит практически каждый день и относится к рутинным операциям. Однако при проведении удаления нередко бывают осложнения, при которых требуется дальнейшая терапия. Одним из таких осложнений признаётся перфорация гайморовой пазухи при удалении зуба.
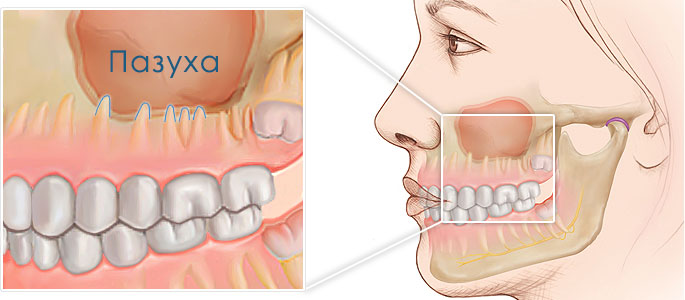
Особенности строения
Гайморова (верхнечелюстная, основная) пазуха находится внутри кости верхней челюсти. Она от ротовой полости отграничена при помощи альвеолярного отростка. Он образует дно полости. Объём полости верхней челюсти может быть до десяти кубических сантиметров. У неё есть сообщение с носовой полостью. Внутри полость выстлана слизистой тканью.

Строение имеет особенности, которые помогают её легко повредить:
- Иногда толщина пластинки кости между дном полости корнями зубов не превышает один миллиметр.
- Встречается вариант расположения корня второго и первого моляров, когда они проникают в полость и отграничены от неё только слизистой, которая выстилает пазухи.
- Костная пластинка быстро истончается при воспалительных процессах.
- Небольшая толщина трабекул кости верхней челюсти.
Такие особенности строения обусловливают лёгкое повреждение её стенки, даже когда врачом не нарушено никаких правил и не приложено значительной силы.
Что такое перфорация гайморовой пазухи
Образование дефекта гайморовой пазухи – это осложнение при проведении манипуляций на верхней челюсти. Образуется отверстие между полостью рта и основной пазухой. Это может произойти при удалении коренных зубов верхней челюсти (моляров и премоляров) или при протезировании. А также при сложном эндодонтическом лечении корня зуба и удалении кистозных образований. Дефект формируется в месте лунки зуба.
Как происходит перфорация
Механизм возникновения дефекта гайморовой полости при экстракции зуба заключается в том, что происходит перфорация тонкого костного слоя между верхушкой корня и верхнечелюстной пазухой. Слой костной ткани в этом месте может быть толщиной всего один миллиметр. Повредить его очень легко. Перфорации чаще бывают при удалении первого моляра, так как его корни нередко в силу особенностей строения вдаются в полость основной пазухи верхней челюсти.
Причины возникновения перфорации.
Далеко не всегда стоматолог виноват в возникновении этого осложнения. Оно нередко может появиться в силу индивидуальных анатомических особенностей пациента. А также оно может быть обусловлено течением воспалительного процесса в ткани, окружающей корень.
Причины возникновения перфорации могут быть следующими:
- Прободение гайморовой пазухи при удалении зуба возникает чаще всего. Дно её перфорируется при резком удалении зуба с приложением больших усилий.
- У части больных корни верхних зубов внедряются в полость пазухи. При удалении зубов автоматически происходит нарушение целостности костной пластинки. При лечении возможно попадание материала для пломбирования в полость.
- При технически сложном эндодонтическом лечении. При таком виде лечения воспалительный очаг находится глубоко в толще десны или под корнем зуба. Вместо удаления больного зуба, стоматолог пытается его сохранить. В процессе такого вида лечения легко повреждается костная пластинка.
- В процессе установки импланта в кость верхней челюсти с последующим протезированием зуба может быть легко повреждена гайморова полость. Это происходит потому, что имплант похож на шуруп и должен быть ввинчен в кость. При дефектах проведения этой манипуляции или анатомо-топографических особенностях у больного может быть повреждена костная пластинка верхней челюсти (неправильно подобран размер импланта, были дефекты подготовки к имплантированию). Врач не учитывает перед постановкой импланта то, что при удалении зуба толщина костной пластинки быстро уменьшается.
- Прободение может произойти при хроническом воспалении тканей окружающих зуб (периодонтит). При этой патологии костная пластинка расслаивается и становится тонкой. Если в такой ситуации приходится удалять зуб, перфорация возникает практически всегда.
- Проведение манипуляции по удалению ретинированного зуба из гайморовой полости.
- Часто бывает перфорация при проведении процедуры резекции корня зуба. Необходимость в этой манипуляции возникает при экстракции корня с нагноившейся кистой.
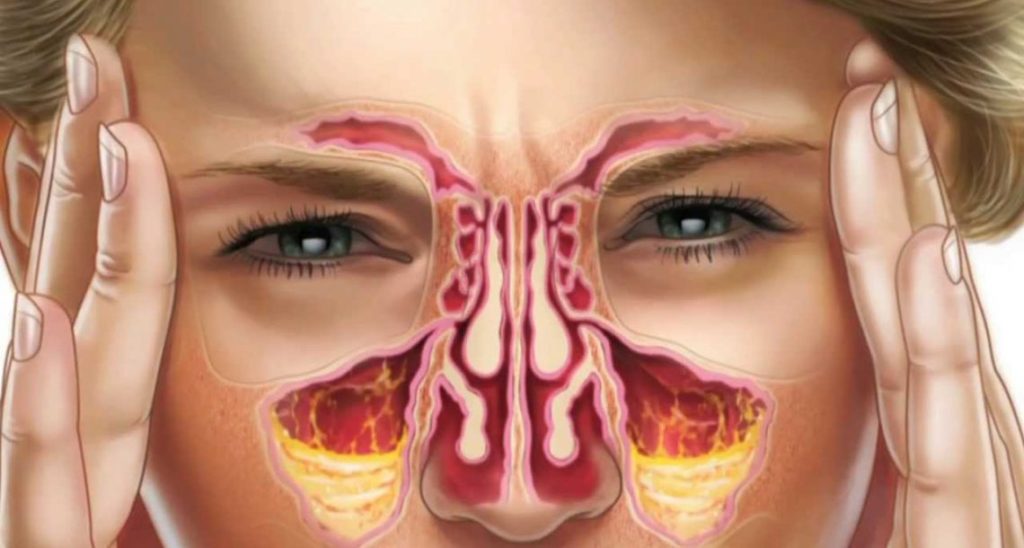
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Методы определения перфорации
Выявить эту патологию можно только на основании характерной клиники. Если есть сомнения, выполняется полный спектр диагностических манипуляций, включая инструментальные методы.

Чтобы диагностировать дефект костной пластинки, для последующего его устранения, необходимо при осмотре пациента выполнить манипуляции:
- Тщательно осмотреть зубную лунку, после того как удалили корень зуба.
- Выполнить зондирование её дна.
- Попросить пациента зажать нос и выдохнуть через нос. Воздух выйдет в рот через зубную лунку.
- Если пациент надувает щёки, воздух проходит в носовую полость. Но этот приём может спровоцировать воспаление пазухи, его нельзя часто применять.
Инструментальные методы диагностики включают:
- зондирование зубной и канала перфорации при помощи тонкого зонда;
- компьютерная томография;
- рентгенография, на снимках можно увидеть дефект и инородные тела;
- общий анализ крови.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
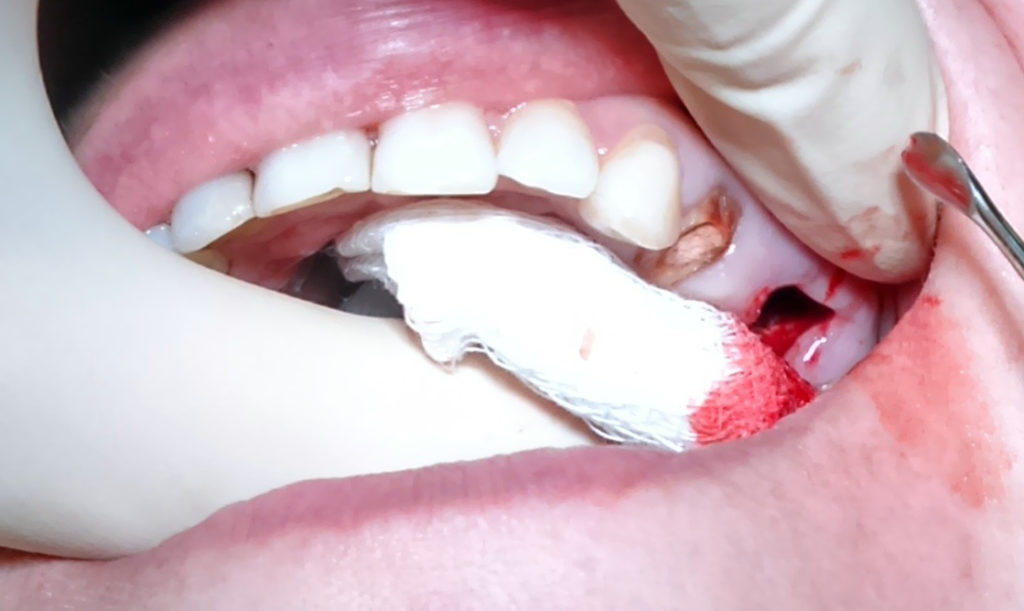
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Последствия перфорации гайморовых пазух
Если не замечено наличие дефекта и больной, несмотря на симптомы, не обращается к врачу, это грозит наступлением серьёзных и опасных для здоровья последствий.
- Выраженная воспалительная реакция.
- Формирование остеомиелита.
- Генерализация инфекции.
- Развитие абсцесса и флегмоны.
- Выпадение здоровых зубов в зоне свища.
- Хронический синусит.
- Менингит.
- Энцефалит.
- Тромбоз кавернозного синуса.
Чтобы избежать формирования осложнений пациент при любом неблагополучии после удаления зуба должен посетить стоматолога.
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Преимущества лечения в нашей клинике
Подводя итоги можно понять, что получить дефект перегородки полости верхней челюсти очень легко. Это зависит как от действий стоматолога, так и от индивидуальных анатомических особенностей пациента.
Обращаясь за лечением в нашу клинику в Москве, вы можете быть уверены, что таких осложнений у вас гарантированно не будет. У нас проводят профилактику осложнений.
Для этого у нас назначают обязательный комплекс профилактических мероприятий по их предотвращению:
- Мы проводим полное обследование больных перед проведением всех стоматологических манипуляций.
- Выполняем исчерпывающую оценку анатомо-топографических особенностей пациента.
- Мы соблюдаем все этапы стоматологических манипуляций.
Вы останетесь довольны качеством стоматологических услуг, если обратитесь к нам в клинику. В нашей клинике есть самое современное оборудование на уровне стандартов лучших европейских и американских стоматологических клиник. Мы можем предложить вам полный спектр всех диагностических процедур в одном месте. Наши врачи прошли обучение в ведущих мировых центрах стоматологии и владеют новейшими методиками лечения и протезирования. Мы поможем даже в самых сложных случаях. Мы разрабатываем индивидуальный курс лечения с учетом всех особенностей больного. Мы используем только проверенные методики лечения и материалы самого высокого качества. Наша клиника сделала доступными самые высококачественные стоматологические услуги. С полным спектром наших возможностей по лечению и диагностике вы можете ознакомиться на нашем сайте.


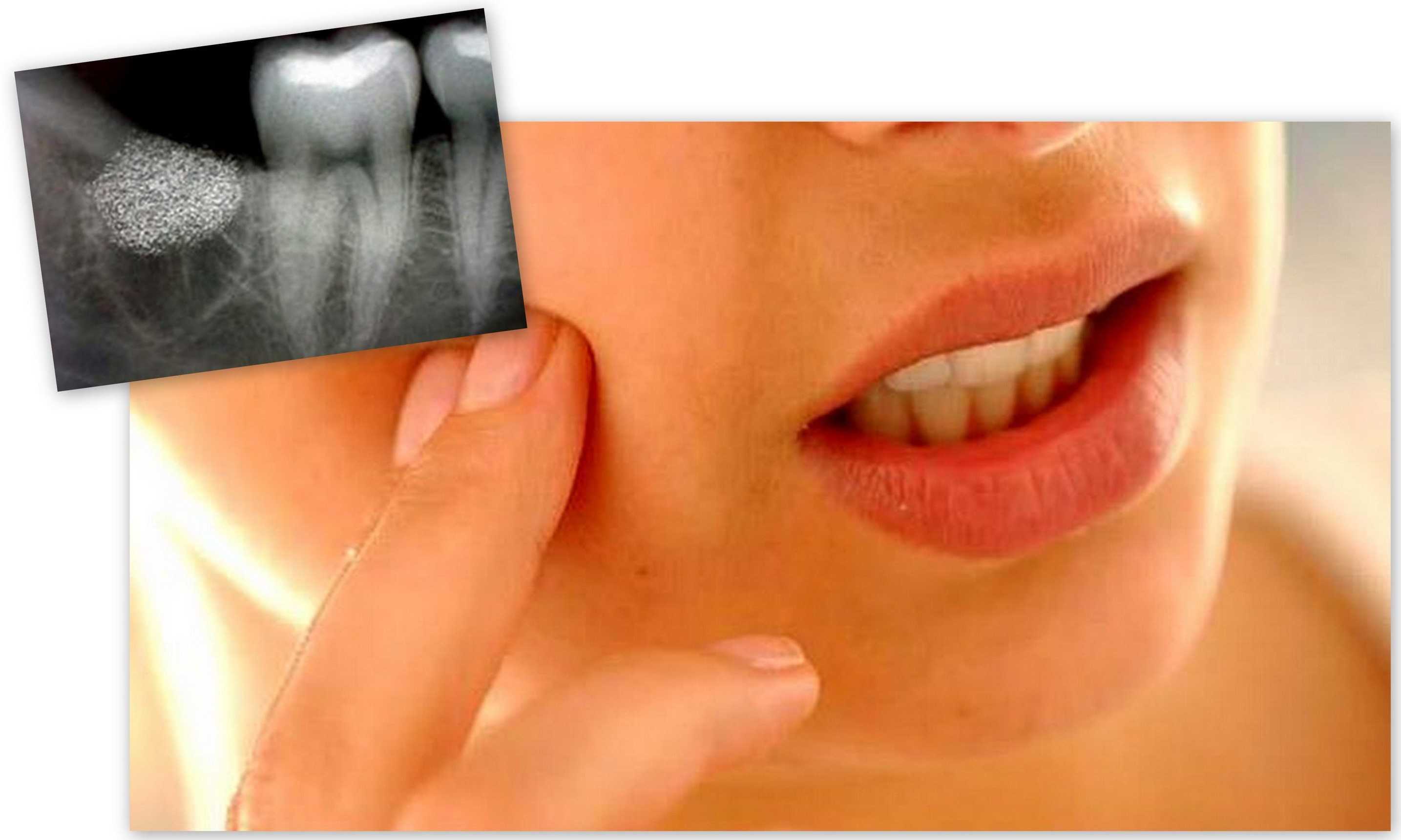
Муж подумал что у меня инсульт, когда впервые увидел после анестезии у стоматолога. После удаления зуба мудрости перестал закрываться глаз и я не могла глотать.
До этого дня я думала, что пережила уже все что можно в кресле стоматолога, и повидала многое, но я сильно ошибалась. Все мои лечения и пломбирования, когда на меня не действовала анестезия и мне всё делали на живую, померкли перед тем, как на этот раз анестезия подействовала.
Дело было так:
Зуб мудрости выкрошился, болел и в смотровом кабинете поликлиники сказали, что его спасти не получится, только удалять. Это нижний зуб, справа, врач сказал что он 48 (мне это ни о чем не говорит), сделал пометку в карте и отправил к хирургу.

Дяденька-врач в этом кабинете спросил о наличии аллергии, и я ему поведала, как года 4 назад мне трижды кололи препарат и он отпускал меня через пять минут и по факту лечили и пломбировали зуб на живую. Это, скажу я вам, очень больно. И он предложил поставить платную анестезию за 342 рубля. Я ес-но согласилась, потому как бесплатная на мне уже проявила себя как бесполезная штука.
Обколол он мне аж в трех местах, но когда через пять минут губа занемела прямо чуть-чуть и при попытке зуб поковырять мне стало больно, врач добавил ещё пару уколов. Видимо это был перебор.
После удаления зуба я встала с кресла и пошла домой, и уже на выходе из больницы поняла - что-то не так. Я не могла поднять глаза и посмотреть прямо. При этом помутнения ни зрения, ни сознания не было, затрудненности дыхания тоже не наблюдалось и я решила не возвращаться. Когда пыталась посмотреть прямо веки начинали дергаться и закрываться, а через пять минут правый глаз (с той стороны где был укол вообще перестал закрываться.
Сказать что я испугалась это очень слабо.
Пока дошла до дома за 10 минут онемение стало ещё сильнее. Зашла, попыталась сказать мужу, что с глазами происходит что-то странное и испугалась ещё больше - речь была даже хуже чем у пьяного, совершенно не разборчивая. Позже муж сказал, что когда я зашла домой, сторона где анестезии не было была вся обвисшая, а вторая напрочь каменная. Выглядело это так, что он даже испугался не инсульт ли это.
А дальше были два ужасных часа.
В горле чувствовался ком из слизи который я не могла проглотить и поминутно бегала отхаркивать это. Было страшно, что я не смогу отхаркнуть ком и не смогу дышать. Если бы это оказалось аллергической реакцией, проглотить таблетку Супрастина я бы не смогла, а в других формах антигистаминов у меня дома не было.
Через час глаз начал закрываться хотя бы не полностью, но чувствовался сильный дискомфорт, так как не двигающийся и не моргающий стеклянный глаз быстро пересыхает. Каждые пару минут я закрывала веко пальцами и прикрывала ладонью.

Спустя ещё минут 10 я поняла что онемение начинает как будто стягиваться в угол рта, то есть верхнюю часть лица начало отпускать, но при этом онемение во рту не уменьшилось. Слюни текли прям ручьем, открыть рот и что-то сказать я не могла, а брызгать слюной не очень то хотелось. У мужа и дочери был идеальный день - я не могла ничего возразить мужу, и не могла ругаться на неудержимую дочь, которая вечно везде лезет, балуется и косячит.
Через три часа анестезия отпустила лицо, но в половине рта ещё было онемение, хотя и обильное слюноотделение прекратилось. Почувствовала я десну только часов через 5. Не сказать что болело, но саднило, чувствовалось что там было вмешательство.
К ночи (вырвали зуб примерно в 14:30) из ощущений осталась только травмированная десна и боль в горле при глотании. Однако болело не прямо горло, а как будто где-то под языком, примерно там куда пришелся укол.
Полностью всё (горло, дискомфорт в глазу, боль на месте зуба и в месте укола) прошло спустя где-то полтора дня, но если надавить на щеку в то место челюсти где был зуб, то боль чувствуется. Через два дня я уже и зубы чистила и жевать могла этой стороной, но конечно никаких сухарей, семечек и прочего твердого, и возможно травмирующего, я не ела ещё долго.
Также я не полоскала ничем рот суток двое, потому что на месте вырванного зуба должен образоваться сгусток крови, который закроет рану.
Какой вывод я могу сделать из всей этой ситуации:
Когда происходит такая реакция на анестезию при удалении зуба мудрости, то надо помнить что это временно и такое бывает очень часто. Это я выяснила просто погуглив симптомы, но опять же, там писали, что в таком случае отпустить может только через сутки, или часов через 11-12.
Пугаться стоит только если наблюдаются проблемы с дыханием, учащение и замедление пульса, если спустя 2-3 часа функции глаза не восстанавливаются.
Так как это мой второй удаленный зуб за всю жизнь, и первый мне выдернули 12 лет назад, то мне сложно сравнивать эти два случая. Тот зуб был в худшем состоянии и там пришлось ставить резинку в качестве дренажа, и конечно проблем он мне доставил больше, так как болел сильнее и воспаление было сильным. После его удаления был полный набор лечения - антибиотик, полоскания после того как на месте зуба образовался сгусток, замена дренажа в течении нескольких дней. Но лечила-то зубы я уже не однократно, и почти все "жевательные" с пломбами и даже есть один имплант, однако такой реакции на анестезию у меня не было никогда.
Я не скажу что приобрела дикий страх перед стоматологией в принципе, у меня всё таки преобладает здравый смысл и я понимаю, что эта ситуация не обязательно повторится. Скорее всего проблема в большой дозе и в месте укола.
Опять же, из всех моих знакомых с кем я разговаривала по этому поводу, такая реакция ни у кого не случалась, из чего я сделала вывод, что действительно вот это "давай добавим?" было лишним.
Ни до, ни после удаления зуба мудрости меня не мучали кошмары, и вообще я искренне считаю, что нужно уметь смиряться с тем, что неизбежно и не трепать себе нервы понапрасну. Кариес и то, что стенка разрушилась не оставляют других вариантов, только удалять зуб. Можно конечно тянуть, пить таблетки от боли и ждать пока кариес перекинется на соседний зуб и ему тоже придет конец. Мне такой вариант совершенно не подходит, поэтому я предпочла потерять этот зуб мудрости.
Дальше мне предстоит ещё длительное лечение зубов, так что я думаю, это было только началом во всей истории.
Отзывы по теме:
Таблетки Велфарм Ибупрофен - плохое средство от зубной боли.
Зубной порошок Fito Доктор - Один из самых любимых в нашей семье зубных порошков с хорошим составом и не высокой ценой.
Стоматофит - очень хороший препарат от стоматита и других воспалительных процессов в полости рта.
Калгель - бесполезная покупка при прорезывании зубов у ребенка.
При проведении анестезии возможно возникновение различных осложнений, что почти всегда требует экстренных терапевтических мероприятий.
ОСЛОЖНЕНИЯ ПРИ И ПОСЛЕ МЕСТНОЙ АНЕСТЕЗИИ
Синкопе является осложнением, которое наблюдается как при анестезии, так и при оперативном вмешательстве. Он связан с анемией мозга, которая возникает рефлекторно, чаще всего в результате эмоциональных нарушений: переутомления, страха перед операцией, отрицательных эмоций, связанных с болевыми и тактильными ощущениями, от вида инструментов, крови и т. п.
Больной ощущает слабость, лицо бледнеет и покрывается потом, в глазах темнеет. В дальнейшем наступает потеря сознания, и больной падает. Дыхание становится поверхностным, пульс слабым, ускоренным, едва прощупывается; АД снижается, зрачки расширяются. Через 1—2 мин больной приходит в сознание. Для улучшения мозгового кровотока больному нужно придать горизонтальное положение, расстегнуть воротник, дать понюхать нашатырь, открыть окна. Если состояние не улучшается, применяют быстродействующие кардиотонические средства (коразол или кофеин по 1 ампуле подкожно). Можно провести искусственное дыхание.
Профилактика синкопе заключается в проведении предварительной психической и медикаментозной подготовки, тщательном обезболивании и исключении отрицательных эмоций.
Коллапс представляет собой более тяжелую форму расстройства жизненных функций вследствие временной острой сердечной недостаточности и снижения тонуса стенок кровеносных сосудов.
Характерны внезапно наступающие бледность и цианоз, холодный пот, похолодание конечностей. Снижаются температура, АД, пульс становится нитевидным; мускулатура расслабляется. Больные обычно в сознании, но расслаблены и апатичны. Коллапс может привести к летальному исходу, если своевременно не стимулировать сердечную деятельность.
Больному следует придать горизонтальное положение, ввести быстродействующие кардиотонические препараты (коразол, кофеин) и средства, повышающие АД (эффортил или вазотон по 1 ампуле подкожно или внутривенно в изотоническом растворе хлорида натрия или в 40% глюкозы). Оперативное вмешательство следует прекратить, если оно не является неотложным.
Профилактика коллапса состоит в предварительной психической и медикаментозной подготовке больного, щадящем оперативном вмешательстве и инфузии плазмозамещяющих растворов или крови при большой кровопотере.
Токсические проявления возможны при введении анестезирующего средства в дозе, превышающей допустимую, или когда оно попадает в кровеносный сосуд.
При незначительной интоксикации наблюдают расслабленность, спутанность сознания, психомоторное возбуждение, легкую головную боль и головокружение. Повышается АД, учащается пульс. При средней степени интоксикации эти явления выражены сильнее. Иногда больные теряют сознание. Могут возникнуть цианоз и дыхательная недостаточность. При тяжелой интоксикации больной теряет сознание; снижается АД, замедляется пульс, дыхание становится затрудненным. Может остановиться дыхание и снизиться сердечная деятельность. При незначительной интоксикации обычно достаточно придать больному горизонтальное положение. При значительном возбуждении внутривенно вводят 50—100 мг тиопентала, можно дать кислород. При тяжелой интоксикации производят искусственное дыхание, инфузию изотонического раствора хлорида натрия или 5% раствора глюкозы с гипертензивными средствами: вазотоном или норадреналином.
Профилактика токсических осложнений состоит в строгом соблюдении техники обезболивания и использования анестетиков в допустимых количествах и концентрациях.
Аллергические реакции возникают в виде болей в суставах, отеках век, языка, слизистых оболочек гортани и глотки у лиц с аллергией на местноанестезирующие средства.
При возникновении аллергической реакции внутривенно вводят 1—2 ампулы аллергозана, 1 ампулу сополкорта и 1 ампулу адреналина или эфедрина подкожно.
Профилактика аллергических реакций заключается в сборе соответствующих анамнестических сведений, проведении проб на аллергию, исключении анестетиков, к которым у больных имеется аллергия.
Идиосинкразия развивается при применении даже незначительной дозы анестетика, к которому у больного имеется непереносимость.
Проявляется в виде быстро наступающих нарушений дыхания и кровообращения, что в дальнейшем может привести к остановке сердечной деятельности.
При явлениях идиосинкразии проводят искусственное дыхание, непрямой массаж сердца, внутривенно вводят адреналин, сополкорт и аллергозан.
Повреждения кровеносных сосудов инъекционной иглой приводят к возникновению гематомы или зоны ишемии. Гематомы возникают при повреждении крупных кровеносных сосудов. Чаще всего они наблюдаются при разрыве крыловидного (венозного) сплетения, во время туберальной анестезии, при инфраорбитальной анестезии и т. д. При образовании гематомы быстро возникает припухлость. Позднее слизистые оболочки или кожа становятся синюшными, затем желто-зелеными, а через 8—10 дней гематома рассасывается. При инфицировании может развиться острый воспалительный процесс.
В первые 48 ч после возникновения гематомы необходимы холодовые аппликации, а позднее — физиотерапия (ультразвук, компрессы). При возникновении большой гематомы показаны ее опорожнение и превентивное назначение антибиотиков.
Ишемические зоны представляют собой строго ограниченные участки анемизированной кожи. Они возникают вследствие спазма кровеносных сосудов в результате соприкосновения с иглой или сосудосуживающего действия адреналина. Ишемия носит преходящий характер и не требует лечебных мероприятий.
Повреждения окончаний тройничного или лицевого нервов встречаются сравнительно часто. Осложнения связаны с ранением или блокадой нерва.
Повреждение окончаний лицевого нерва наблюдается при экстраоральной анестезии подглазничного нерва, при анестезии по Берше, при анестезии кожи лица и иногда при мандибулярной анестезии, когда игла вводится глубоко, и раствор инъецируется около шилососцевидного отверстия.
Обычно через несколько минут после анестезии возникают явления пареза мимической мускулатуры: сглаженность носогубной складки, опущение угла рта с соответствующей стороны; пациент не может нахмурить лоб, зажмурить глаза, засвистеть. Иногда парез возникает только в отдельных мышцах. Эти явления обычно исчезают через 1—2 ч без лечения.
При инфраорбитальной анестезии может возникнуть быстропреходящая диплопия.
Окончания тройничного нерва повреждаются главным образом при инфраорбитальной, ментальной и мандибулярной анестезии. Повреждения могут быть причинены острым концом иглы или эндоневральным введением анестетика. В таких случаях возможно возникновение парестезии, характеризующихся снижением чувствительности (гипестезия) в соответствующей зоне, или развитие неврита. Эти явления могут длиться дни, недели и даже месяцы.
Для лечения парестезий применяют витамины группы В и физиотерапевтические процедуры.
Воздушная эмфизема связана с проникновением воздуха в рыхлую подкожную или подслизистую ткани вследствие возникновения в них (по еще неполностью выясненным причинам) отрицательного давления. Воздух может проникать через отверстие, образованное при проведении анестезии, через экстракционную рану, при разрыве мягких тканей.
Для эмфиземы характерно быстрое развитие диффузной припухлости, которая может захватывать щеки, веки, виски, шею. Иногда возникают сильные боли. При пальпации припухлости обычно ощущается характерный «пергаментный треск».
Эмфизема не является тяжелым осложнением, но ее возникновение обычно заставляет волноваться как больного, так и врача.
При развитии эмфиземы оперативное вмешательство следует прекратить. Припухлость прижимается рукой, воздух вытесняется, а на отверстие накладывается давящий тампон, который предотвращает всасывание воздуха. Обычно эмфизема исчезает через 2—3 дня без специального лечения.
Перелом инъекционной иглы происходит редко, чаще всего при проведении интраоральной мандибулярной анестезии. Обычно игла ломается в месте сочленения с наконечником. Причинами перелома могут быть наличие ржавчины в месте припоя, резкое движение больного или неосторожное проведение процедуры.
Если край сломанной иглы виден, то его захватывают пинцетом и извлекают иглу. В противном случае не следует делать попыток оперативного удаления фрагмента иголки, т. к. это очень сложное вмешательство. Игла может оставаться в тканях и не вызывать никаких нарушений. При болях или нарушении движений нижней челюсти, а также при развитии воспалительного процесса игла должна быть извлечена в специализированном учреждении. Больному следует сообщить об инциденте, но успокоить его, сказав, что чужеродные тела могут оставаться в организме и что они редко вызывают осложнения.
Проглатывание инъекционной иглы возможно при выполнении мандибулярной или небной анестезии, когда игла плохо фиксирована на шприце, а больной делает резкое движение.
При проглатывании иглы нужно провести рентгенографию с целью определения ее местонахождения. Больному объясняют, что обычно чужеродное тело выводится из организма спонтанно. Назначают каши и вареный картофель, которые обволакивают иглы и предохраняют желудочно-кишечный тракт от повреждения.
Обычно через 2—4 дня игла выводится из организма. При появлении осложнений производится оперативное удаление иглы.
Аспирация инъекционной иглы — опасное осложнение при проведении местной анестезии, т. е. оно может привести к асфиксии больного. Причинами этого осложнения являются плохая фиксация иглы и резкие движения больного.
При аспирации иглы необходимы срочные консультации с оториноларингологом или анестезиологом и извлечение иглы. При спазме верхних дыхательных путей проводят трахеостомию.
Боли и отеки очень часто возникают после инъекции по разным причинам: введение неизотонических, неизоионических и неизотермических растворов, быстрое и под высоким давлением введение анестетика, повреждение периоста неисправной иглой, субпериостальное введение, разрыв тканей, несоблюдение асептики и т. д.
Иногда боли могут сохраняться длительное время. Купировать их можно с помощью обезболивающих средств, полоскания с ромашкой, физиотерапевтических процедур.
Постинъекционные некрозы — сравнительно редкое осложнение, которое преимущественно наблюдается в области твердого неба. Чаще всего некроз возникает при ошибочном введении формалина, спирта, иногда и обезболивающего раствора. В этих случаях развитие некроза связано с быстрым и под высоким давлением введением раствора под периост, тромбозированием сосудов и нарушением трофики, анемизацией тканей под влиянием адреналина, инфицированием и т. д.
При ошибочном введении некоторых растворов сразу же возникает сильная боль. Впоследствии слизистая оболочка воспаляется и некротизируется, а кость оголяется. Иногда некрозу подвергается и часть твердого неба, что может привести к появлению сообщения с полостью носа.
При некрозе тканей эффективны, полоскания перекисью водорода. Для стимулирования эпителизации И. Г. Лукомский рекомендует обработку 0,2% раствором перманганата калия.
При возникновении очень сильной боли во время проведения анестезии следует извлечь иглу во избежание ее проникновения под периост. Если после этого боль не исчезает, анестезию следует прекратить, а раствор для инъекции проверить. При ошибочном введении раствора необходимо рассечь ткани и промыть рану изотоническим раствором хлорида натрия.
Временная слепота обычно наступает при интраоральной мандибулярной анестезии. Почти сразу же после инъекции больной сообщает, что не видит. Это состояние может длиться около 0,5—1 ч, после чего зрение восстанавливается самостоятельно.
Постинъекционные абсцессы и флегмоны. Местная анестезия является одной из частых причин развития гнойных воспалительных процессов в челюстно-лицевой области. Инфицирование может возникнуть вследствие применения нестерильных инструментов (после прикосновения ими к необработанной поверхности губ, зубов и т. д.), растворов.
Клиника зависит от локализации инфильтрата. Чем глубже расположен очаг инфекции, тем тяжелее протекает осложнение, например при флегмонах крылонижнечелюстного пространства и подвисочной ямки.
При возникновении гнойных воспалительных процессов проводится соответствующее лечение.
Контрактуры нижней челюсти. Рефлекторные контрактуры, которые возникают после анестезии, связаны со спазмом мышц, поднимающих нижнюю челюсть, чаще всего крыловидных мышц, реже — остальных. Причинами контрактуры являются прободение или разрыв мышечных волокон, что вызывает импульсацию болевых импульсов к центральной нервной системе или развитие воспалительного инфильтрата в мышце или около нее.
Контрактуры проявляются в виде ограничений открывания рта и болей при движении нижней челюсти. Когда возникновение контрактуры связано с воспалительным процессом, могут отмечаться и другие признаки: припухлость, лимфаденит, повышение температуры.
Контрактуры обычно наблюдаются в течение 3—4 дней, а иногда недель и месяцев.
Для лечения применяют анальгетики, миорелаксанты (мидокалм, беллазон), физиотерапевтические процедуры. При упорных рефлекторных контрактурах хорошие результаты дает тканевая терапия по методу Н. И. Краузе.
Читайте также:

