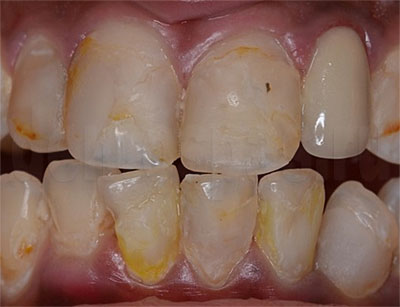
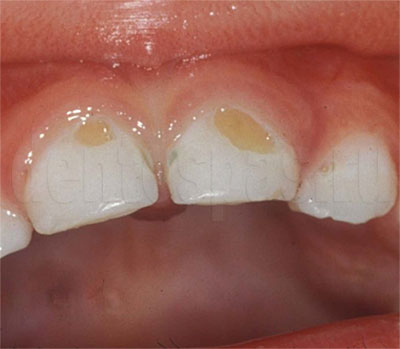
Кариес контактных поверхностей зубов при их скученности у лиц нуждающихся в ортодонтическом лечении
Опубликовано: 24.07.2024
В настоящее время существует достаточно сведений об этиологии и патогенезе воспалительных заболеваний пародонта и кариеса зубов [1; 2; 4]. Несмотря на это, отсутствует снижение частоты встречаемости данных патологий. Отечественные и зарубежные исследователи отмечают приоритетное влияние патогенной микрофлоры в развитии стоматологических заболеваний [2-4; 6], а ухудшение гигиенического состояния полости рта на фоне лечения с применением съемной и несъемной ортодонтической техники – одним из ключевых факторов риска развития данных патологий [2; 3; 5-7].
По данным Е.С. Брянцевой (2011), через 12 месяцев аппаратурного лечения у врача-ортодонта с использованием несъемной ортодонтической техники повышается риск возникновения кариозного процесса в пришеечной области и на гладкой поверхности фронтальной группы зубов [1]. Установлено, что изменения клинических параметров тканей пародонта, возникающие в результате применения таких конструкций, частично нормализуются только спустя 3 месяца после их снятия [7]. Однако до настоящего времени нет данных о состоянии тканей полости рта у лиц с I-III степенью скученности зубов на этапах аппаратурного лечения.
Цель исследования
Изучить в динамике состояние тканей полости рта у подростков с I–III степенью скученности зубов на этапах аппаратурного лечения у врача-ортодонта.
Материалы и методы исследования
Нами было проведено исследование стоматологического статуса у 124 условно здоровых подростков с I–III степенью скученности зубов в возрасте 12–16 лет, находящихся на аппаратурном лечении у врача-ортодонта, проживающих с момента рождения в г. Красноярске, обладающих компенсированной степенью активности кариеса зубов, клинически здоровыми тканями пародонта.
Обследуемые были распределены на три группы: группу контроля составили подростки без ортодонтического лечения (39 человек), группа № 1 – пациенты, находящиеся на лечении с использованием съемных ортодонтических аппаратов (42 подростка), группа № 2 – подростки с брекет-системой (43 подростка).
До начала лечения все пациенты были обучены стандартной методике чистки зубов. Контролируемую гигиену полости рта у подростков всех групп проводили три раза в неделю на протяжении первого месяца, далее два раза в месяц в течение девяти месяцев, и затем один раз каждые два месяца.
У всех обследуемых один раз в шесть месяцев осуществлялось изучение стоматологического статуса с использованием индексов КПУ зубов для определения интенсивности кариеса постоянных зубов. Определяли: индекс Greene-Vermillion (OHI-S) для характеристики гигиены полости рта, индекс РМА в модификации Parma для оценки степени тяжести гингивита, тест эмалевой резистентности (ТЭР-тест) с целью определения кислотоустойчивости эмали зубов.
Результаты исследования
До начала ортодонтического лечения у всех пациентов регистрировался неудовлетворительный уровень гигиены полости рта (рис. 1).

Рис. 1. Результаты определения индекса гигиены у подростков с I-III степенью скученности зубов на этапах ортодонтического лечения
Однако после обучения стандартному методу чистки зубов и проведения контролируемой гигиены значения данного показателя существенно снизились. Спустя 6 месяцев после начала аппаратурного лечения мы наблюдали значительное повышение показателей индекса гигиены в группах № 1 и № 2 по отношению к контрольной. Так, у обследуемых со съемными ортодонтическими аппаратами уровень гигиены полости рта снизился в 4,1 раза, а у пациентов с брекет-системой – в 9,3 раза. Высокие значения отмечались и через год аппаратурного лечения у пациентов обеих групп сравнения. Так, в группе № 2 к концу первого года регистрировался плохой уровень гигиены полости рта (2,62±0,03 балла), а в группе № 1 – неудовлетворительный (2,05±0,05 балла). Через полтора года от начала лечения показатель индекса гигиены у подростков со съемными и несъемными аппаратами оценивался как хороший (0,69±0,03 и 0,48±0,05 балла соответственно). Через два года – значение показателей индекса гигиены у пациентов группы № 2 было достоверно ниже (p
Исправление прикуса — сложное лечение, при котором выполняется серьезное вмешательство в зубочелюстную систему. Если ортодонтическое лечение спланировано правильно, а пациент соблюдает рекомендации лечащего врача, то риск осложнений минимален. Тем не менее, важно знать, какими они могут быть, и что нужно делать, чтобы их не возникало.
![Осложнения после ортодонтического лечения]()
Деминерализация эмали
В норме эмаль сохраняет твердость, получая минеральные вещества при омывании слюной. При установке брекет-системы закрепленные на зубах пластинки мешают контакту эмали со слюной, и риск деминерализации повышается.
Чтобы исключить его и сохранить эмаль твердой, до установки брекетов выполняется реминерализация эмали: покрытие защитным лаком, который насыщает ее фтором. При долгом лечении возможно промежуточное проведение реминерализации при регулировке брекет-системы. Когда врач снимает ее, он шлифует, полирует эмаль и покрывает ее защитным лаком еще раз.
Кариес
Риск его появления при ортодонтическом лечении повышен из-за того, что искусственная конструкция во рту мешает чистке зубов. Налет скапливается быстрее, образуется зубной камень, под которым начинает развиваться кариес.
Чтобы исключить кариозное поражение, врачи «ДентоСпас» проводят профессиональную чистку зубов до установки брекет-системы. Поверхность эмали становится гладкой, ее проще очищать самостоятельно. Чистка может выполняться во время лечения, при регулировке брекет-системы. Врач дополнительно дает рекомендации по самостоятельной гигиене. Во время коррекции прикуса для ежедневной гигиены используют ортодонтические ершики и флоссы. Хороший эффект дает периодическое использование ирригатора.
Рецессия десны
Уменьшение объема десневой ткани рассматривается как побочный эффект коррекции прикуса. Если край десны опускается не больше, чем на 1 мм — это нормальная реакция, связанная с нагрузкой на зубочелюстную систему, временным изменением в питании тканей, изменением положения зубных корней. После завершения коррекции десневая ткань восстановится. Чтобы улучшить регенерацию, можно делать массаж при чистке зубов или использовании ирригатора.
Более выраженная рецессия (2 мм и более) считается осложнением. Может быть связана со слишком сильной нагрузкой на зубочелюстную систему, с исходным состоянием десневой ткани. Чтобы исключить такую рецессию, до начала лечения стоит пройти консультацию пародонтолога (если есть заболевания десен и предрасположенность к ним). Чтобы выравнивающая нагрузка была корректной и не провоцировала рецессию десны, важно своевременно регулировать брекет-систему у ортодонта, контролировать свое самочувствие при ее использовании (не должно быть выраженной боли, кровоточивости десен, отеков, других симптомов травмы).
Если рецессия уже происходит, нужно обратиться к пародонтологу и пройти лечение.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Гингивит и стоматит
Гингивит — воспаление десен, которое может возникать из-за неэффективной самостоятельной гигиены. Опасно дальнейшим поражением десневой ткани. Для профилактики гингивита используют растворы для полоскания полости рта, ежедневно контролируют удаление мягкого налета с поверхности у края десны и в межзубных пространствах. Если он уже начался, обращаются к врачу, который назначит антибактериальную терапию.
Стоматит поражает слизистые ткани. При использовании брекет-систем он может быть связан с постоянным травмированием внутренней поверхности щек, губ. Нужно обратиться к ортодонту и отрегулировать систему.
Аллергия
Аллергическая реакция может возникать на сплавы и металлы, использующиеся для изготовления ортодонтических конструкций. Их ношение в этом случае будет невозможным: из-за аллергии появится постоянный зуд, повышенное слюноотделение, раздражение, которое может перейти в воспаление. При склонности к аллергическим реакциям нужно предупредить об этом врача. Желательно заранее сдать тест для оценки реакции на металлы-аллергены. По его результатам ортодонт подберет брекет-систему из таких материалов, которые точно не провоцируют аллергическую реакцию.
![Кариес, возникший после ортодонтического лечения]()
Ошибки ортодонтического лечения
Анкилоз зуба. Если при коррекции создается чрезмерная нагрузка на один из зубов, связка его корня может погибнуть. Корень в этом случае срастается с альвеолой, становится жестко закрепленным в углублении челюсти. Это не опасно потерей зуба (ткани продолжают получать питание), но его перемещение, выравнивание становится невозможным.
Апикальная резорбция корня. Возникает при сильном и постоянном давлении на зубной корень, опасна его постепенным полным разрушением. Сопровождается болевыми ощущениями, воспалением. На раннем этапе не требует лечения: если давление будет устранено вовремя, ткани регенерируют самостоятельно. На поздних этапах приводит к потере зуба. Минимальная резорбция при ортодонтическом лечении считается нормой. После коррекции прикуса при правильном распределении жевательной нагрузки нормальное состояние тканей восстанавливается без дополнительной терапии. Если резорбция выражена, протекает остро, нужно срочное обращение к ортодонту для регулировки брекет-системы. Тревожными симптомами являются постоянный дискомфорт, болезненные ощущения, отечность, покраснение десен, боль при надавливании на коронку.
Плохой результат коррекции. Зубы становятся скученными или между ними появляются большие промежутки, они отклоняются вперед или назад, ротируются, нарушается смыкание зубных рядов. Такие осложнения появляются либо из-за несвоевременной регулировки брекет-системы (пациент не соблюдает график визитов к ортодонту), либо из-за серьезных ошибок при планировании лечения. Коррекцию прикуса должны проводить только квалифицированные ортодонты, после предварительной диагностики, с постоянным отслеживанием динамики лечения.
Результат коррекции не сохраняется. Положение зубов было выровнено, но уже через несколько месяцев зубной ряд начинает искривляться, а прежние проблемы с прикусом возвращаются. Это происходит, если пациент отказывается от ретенционного периода. Это — завершающая фаза лечения, на которой фиксируется новое положение зубов. В этот период нужно носить ретейнер — незаметный аппарат, который удерживает зубы в правильном положении. Без ретенции зубы будут смещаться в исходное положение, а к существовавшим раньше проблемам могут добавиться новые.
Стоматологи клиники «ДентоСпас» выполняют ортодонтическое лечение так, чтобы исключить риск любых осложнений. Для этого мы проводим тщательную диагностику, используем качественные брекет-системы, регулярно контролируем динамику коррекции, обязательно проводим ретенцию после исправления прикуса.

CC BY
Похожие темы научных работ по клинической медицине , автор научной работы — Н. В. Гинали, Е. П. Евневич, Т. В. Тюрина
Текст научной работы на тему «Профилактика кариеса зубов при ортодонтическом лечении»
1. Баданин В.В. Использование артикулятора системы Протар в ортопедической стоматологии / В.В. Баданин, V.Kiefer // Новое в стоматологии. 2000. №2. С. 55-63.
2. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии / В.А. Хватова. Н. Новгород, 1996. 275 с.
3. Хватова В.А. Клиническая гнатология. М.: ОАО «Издательство Медицина», 2005. 296 е.: ил.
4. Хайман Смуклер. "Нормализация окклюзии при наличии интактных и восстановленных зубов. 2006.
5. Ramfjord S.R. Occlusion. - 3rd ed. / SR. Ramfjord, M.M. Ash. Philadelphia: WB Saunders Co, 1983. P. 155-157.
УДК. 616. 314. - 002 - 084.
ПРОФИЛАКТИКА КАРИЕСА ЗУБОВ ПРИ ОРТОДОНТИЧЕСКОМ ЛЕЧЕНИИ
Н.В. Гиноли, Е.П. Евневич, Т.В.Тюрина
ГОУ ВПО «Смоленская государственная медицинская академия»
Прогресс и эффективность современной несъемной ортодонтической техники очевидны, но частота побочного, негативного воздействия на твердые ткани зубов остается все еще высокой. Б ре кет — система создает множество ретенционных пунктов, в которых аккумулируются назубные отложения. По данным Т.Ю.Соболевой (1997), кроме высокого индекса КПУ и неблагополучного состояния тканей пародонта, из 92% осмотренных после ортодонтического лечения почти у 32,7% обнаружены вновь
□ Вертикальная форма стнраамостк знали
■ Эрозия твердых ткяи*й
Рис. 1. Структура негативного воздействия ортодонтического лечения на твердые ткани зубов (Соболева Т.Ю., 1997)
Под нашим наблюдением находилось 112 пациентов в возрасте 11-15 лет, пользующихся различными ортодонтическими аппаратами. Объем и результат анализа информации, собранной врачом на этом этапе определяет последовательность профилак-
появившиеся, различные поражения твердых тканей зубов. Из них у 42,1% обследованных выявлена очаговая деминерализация эмали, у 26,3% - вертикальная форма стираемости и у 31,6% - эрозии и некрозы твердых тканей зубов (рис. 1).
Согласно данным Е.Б. Колобовой (2001), у 50% пациентов в процессе ортодонтического лечения, особенно с помощью несъемной техники, развивалась деминерализация эмали. По мнению автора, из-за высокой распространенности и интенсивности кариеса зубов, низкой санитарной культуры, отсутствия мотивации населения к профилактике стоматологических заболеваний и гигиене полости рта - проблема лечения и профилактики поражений твердых тканей зубов и пародонта в процессе ортодонтического лечения остается актуальной.
Цель исследования - разработка комплекса лечебно-профилактических мероприятий, обеспечивающего кариесрезистентность эмали при ортодонтическом лечении.
тических мероприятий. У всех пациентов оценка стоматологического статуса, кроме традиционных методов обследования, включала определение уровня гигиены рта, кариесрезистентности эмали или начальной ее деминерализации.
Н.В. Гипцли, Е.П. Евневич, Т.В Тюрина
Особое внимание уделяли диагностике качества эмали, для выявления начальной деминерализации, которая редко определяется визуально. С этой целью мы использовали прибор «Диагнодент» фирмы «КаВо», позволяющий провести экспресс-диагностику состояния эмали. Лазерный диод аппарата создает импульсные световые волны длиной 0,64 нм, которые сканируют поверхность зуба на глубину 2 мм. Когда в эмали или дентине есть даже незначительные изменения, то исследуемая зона начинает флюоресцировать световой волной другой длины. Длина отраженных волн анализируется прибором, отражается на дисплее в виде цифровых показателей и сопровождается звуковым сигналом. Цифровые данные в пределах 5-25 единиц указывают на деминерализацию эмали, значения выше этих показателей свидетельствуют об инвазии кариеса в дентин. Анализ полученных результатов позволяет планировать индивидуальный объем и последовательность лечебно-профилактических мероприятий, а также оценивать их эффективность. Использование аппарата «Диагнодент» по сравнению с визуальным обследованием эмали с помощью стоматологического зонда позволило в 1,8 раза увеличить точность обнаружения кариозного процесса. Это связано с тем, что прибор дает возможность выявлять зоны деминерализации эмали в труднодоступных для диагностики местах - в области фис-сур, на апроксимальных поверхностях.
Ортодонтическое лечение пациентов начинали только после выработки устойчивых гигиенических навыков по уходу за полостью рта. Обучение гигиене рта проводили на стандартных моделях зубных рядов, а у лиц, пользующихся несъемными аппаратами - на фантомах с укрепленными бре-кетами на зубах. Это позволило еще до на-
ложения съемных и несъемных конструкций привить пациенту навыки ухода за ор-тодонтическими аппаратами. Из основных предметов гигиены мы рекомендовали использовать набор из трех зубных щеток: Advantage, Orthodontic и специальную щетку со сменными головками в виде ершиков. Применение этого комплекта позволяло тщательно удалить назубный налет и остатки пищи в труднодоступных для чистки местах: вокруг опорной площадки бреке-тов, в пришеечных областях и межзубных пространствах.
В период созревания твердых тканей зубов и повышения их уровня резистентности использовали реминерализирующие препараты, например «Бифлюорид 12» фирмы «Voco». Его активными компонентами являются микрокристаллы фтористого кальция и натрия, глубоко проникающие в очаг деминерализации. Они обладают повышенной растворимостью и выделяют ионы фтора в течение длительного времени, способствуя надежной ре-минерализации. Трехлетний опыт аппликаций данного препарата показал его высокую эффективность, что позволяло быстро и полноценно проводить минерализацию эмали «незрелых» зубов перед ор-тодонтическим лечением.
У лиц, резистентных к кариесу, в период прорезывания постоянных зубов достаточно использовать этот препарат двукратно с интервалом 2 недели 2 раза в год, в постоянном прикусе - первый раз за 1-2 недели до установки аппаратуры, а второй сразу же после фиксации.
У кариесвосприимчивых пациентов двукратная обработка с интервалом 2 недели 4 раза в год обеспечивает надежную минерализацию «незрелых» зубов, а в период постоянного прикуса - до установки аппаратуры 3 раза с интервалом 2 недели.
Таким образом, для профилактики кариеса зубов при ортодонтическом лечении необходимо:
1. Информировать пациента о результатах диагностики исходных данных, влиянии их на прогрессирование активности кариеса, особенно в сочетании с
ортодонтическим лечением; об обязательном проведении профилактических мероприятий.
2. Каждое посещение контролировать уровень гигиены рта.
3. Проводить контролируемую и профессиональную чистку зубов.
4. Для протравливания эмали зубов применять ортофосфорную кислоту только в виде геля, так как его идеальная вязкость и цветовой контраст четко ограничивают участок протравливания.
5. После наложения брекет-системы тщательно удалять излишки клеевой системы, уменьшая, таким образом, количество ретенционных пунктов для скопления микроорганизмов и пищевых остатков.
6. Запечатывать область вокруг опорной площадки брекета герметиком в день наложения аппаратуры.
7. Независимо от исходной формы кариеса и уровня гигиены рта у пациента контролировать состояние эмали каждые три месяца после наложения аппаратуры.
8. Проводить реминерализацию твердых тканей зубов в зависимости от активности кариозного процесса.
Рекомендованные мероприятия позволяют индивидуализировать объем и последовательность лечебно — профилактических мероприятий, что приводит к снижению риска возникновения деминерализации эмали у пациентов, пользующихся современной несъемной ортодонтической аппаратурой.
1. Колобова Е.Б. Оценка влияния ортодонтической аппаратуры на состояние органов полости рта. Меры профилактики: Автореф. дисс. к. м. н. Пермь, 2001. 22 с.
2. Соболева Т.Ю. Особенности развития и профилактики некариозных поражений зубов в процессе ортодоптического лечения // Новое в стоматологии. 19У7. № 10<60). С. 120^ 123.
ЗУБОСОДЕРЖАЩИЕ КИСТЫ ЧЕЛЮСТЕЙ У ДЕТЕЙ И ПОДРОСТКОВ
С.М. Калужская, Л.В. Макаренкова
ГОУ ВПО «Смоленская государственная медицинская академия»
Одонтогенные около корневые кисты челюстей развиваются в очаге хронического воспаления в периапикальных тканях. В настоящее время можно считать доказанным их воспалительное происхождение. Локализацией корневых кист у детей в большинстве случаев являются очаги хронического воспаления в области временных, разрушенных кариесом моляров, многократно подвергавшихся безуспешному лечению или иелеченных.
По литературным данным, у детей одонтогенные кисты обычно обнаруживаются в возрасте от 7 до 12 лет, причем у мальчиков чаще, чем у девочек [1, 2, 3]. У 90% больных такие кисты локализуются в области временных моляров или первого постоянного. На нижней челюсти они развиваются в 3-4 раза чаще, чем на верхней, что находится в прямой зависимости от частоты поражения кариозным процессом нижних временных моляров.
При зубосодержащих кистах коронка формирующегося постоянного зуба погружена в полость этой кисты, а корень с зоной роста расположен за пределами оболочки.
Целью нашего исследования явилось изучение исходов оперативного лечения зубосодержащих кист челюстей у детей и подростков. В задачи исследования входило:
1. На основании анализа амбулаторных карт пациентов, которым было проведено оперативное лечение, выявить возможные причины образования и развития зубосодержащих кист.
2. Изучить динамику развития и прорезывания постоянных зубов, оттесненных оболочкой кисты или расположенных в полости кисты.
3. Определить показания к ортодонти-ческому лечению детей в зависимости от выявленных нарушений.
Скученность зубов – патология зубных рядов, характеризующаяся тесным расположением зубов в результате имеющегося дефицита места. Вследствие сужения дуг зубы могут смещаться вестибулярно или орально, наклоняться, разворачиваться вокруг своей оси, налегать на коронки соседних зубов. Диагностика скученности зубов включает клинический осмотр, рентгенографию, биометрические измерения. Для устранения скученности зубов используют трейнеры, пластиночные механически действующие аппараты, биоблоки, брекет-системы. При чрезмерном дефиците места, а также в случае макродентии показано лечение с удалением отдельных зубов.
- Причины скученности зубов
- Классификация и симптомы скученности зубов
- Диагностика скученности зубов
- Лечение скученности зубов
- Цены на лечение
Общие сведения
Скученность зубов – патология, при которой зубы могут прорезаться за пределами зубной дуги, разворачиваться, смещаться, налегать друг на друга. Скученность зубов встречается довольно часто. В сменном прикусе распространенность патологии составляет 34%, в постоянном прикусе – 68%. Существует прямая корреляционная связь между риском развития скученности зубов и наличием у пациента глубокого прикуса, неправильно прикрепляющейся уздечки языка, превалирования вертикальных размеров лица над горизонтальными. Доказано, что скученность зубов на нижней челюсти в период активного роста может самоустраниться без использования методов ортодонтической коррекции. Средняя степень саморегуляции скученности зубов в сменном прикусе составляет 3,96%.

Причины скученности зубов
Основными причинами скученности зубов являются сужение зубных рядов, дефицит апикального базиса челюстей, увеличение размеров коронок зубов, наличие зачатков сверхкомплектных зубов. Одним из весомых предрасполагающих факторов, способствующих возникновению дефицита места в зубном ряду, стоматологи считают нарушение носового дыхания. Болезни ЛОР-органов приводят к искривлению зубных дуг, становятся причиной тесного расположения зубов, аномалий окклюзии. Также немаловажное значение в патогенезе скученности зубов отводится инфантильному типу глотания, наличию вредных привычек у ребенка.
Дефицит апикального базиса может возникнуть вследствие ранней потери временных зубов, при нарушении сроков прорезывания. У детей недостаток базиса челюсти наблюдается и при отсутствии должной жевательной нагрузки. Прорезывание зуба мудрости при суженных зубных рядах вызывает скученность зубов во фронтальном отделе. Наличие зачатков сверхкомплектных зубов становится причиной смещения комплектных, вследствие чего изменяется наклон последних относительно их продольной оси. Реже причиной скученности зубов является макродентия – увеличение мезиодистальных размеров коронок.
Классификация и симптомы скученности зубов
В стоматологии различают 4 степени скученности зубов:
- Легкая степень. Характеризуется равномерно тесным расположением зубов. Форма зубных дуг при легкой скученности зубов не нарушена. Дефицит места составляет меньше 3 мм.
- Средняя степень. Клинически скученность зубов проявляется в изменении положения одного зуба (чаще резца). При этом может наблюдаться его щечное или оральное смещение, наклон, поворот вокруг своей оси. Расположение остальных зубов не нарушено. Дефицит места 3 мм.
- Тяжелая степень. Характеризуется сочетанными изменениями формы зубной дуги, альвеолярного отростка. Фронтальный отдел при 3 степени скученности зубов уплощается. С зубного ряда выталкиваются 2 зуба. Дефицит места до 5 мм.
- Очень тяжелая степень. Сужение зубных рядов сопряжено с недостатком апикального базиса. Формы зубных дуг уплощенные. С зубного ряда вытесняются 2 зуба, при этом все остальные зубы имеют неправильное положение. Дефицит места превышает 5 мм.
Чаще скученность зубов выявляют во фронтальном отделе. При этом некоторые зубы (в большинстве случаев резцы) выталкиваются из зубного ряда, занимая щечное или оральное положение. Другие зубы наклоняются, разворачиваются вокруг своей оси, налегают на коронки соседних зубов. Форма зубной дуги в переднем отделе уплощается. Также у пациентов со скученностью зубов часто диагностируют воспалительные заболевания маргинальной десны и пародонта. Сужение зубных рядов становится причиной появления множественных кариозных дефектов, так как неправильно расположенные зубы особенно уязвимы к кариозному процессу из-за постоянного скопления налета в интерпроксимальных промежутках.
Диагностика скученности зубов
Диагностика скученности зубов включает клинический осмотр и дополнительные методы исследования. В ходе физикального обследования врач-стоматолог выявляет тесное расположение зубов, их наклон, смещение, разворот вокруг своей оси. Промежутки между зубами отсутствуют. Рентгенографию проводят для установления причины скученности, а именно с целью выявления возможных зачатков сверхкомплектных зубов, а также для определения уровня залегания и положения зачатков зубов мудрости. При скученности зубов измеряют кривую Шпее. У пациентов с дефицитом места в зубном ряду ее выраженность увеличивается и превышает 2 мм. С целью дополнительной диагностики скученности зубов используют биометрические способы оценки сужения зубных рядов. С помощью метода Пона определяют степень сужения на уровне премоляров и моляров. Этот метод помогает не только оценить, что послужило причиной скученности зубов – макродентия или уменьшение ширины зубного ряда, но и выбрать оптимальный план лечения. По методу Коркхауза устанавливают соотношение между шириной резцов и длиной переднего отдела. Зачастую скученность зубов сочетается с укорочением отрезка, проходящего от срединной точки резцов до линии премоляров.
По методу Снагиной для изучения причин скученности зубов и выбора рационального плана лечения измеряют ширину коронок зубов, ширину зубной дуги по линии премоляров, а также основные характеристики апикального базиса. Если дефицит места возник в результате недоразвития челюсти, наблюдается несоответствие между мезиодистальными размерами зубов и шириной апикального базиса. При скученности зубов также присутствуют отрицательный баланс места, дефицит опорных зон. Скученность зубов дифференцируют с другими аномалиями зубных рядов. Пациента обследует стоматолог-ортодонт.
Лечение скученности зубов
Для устранения скученности зубов применяют трейнеры, пластиночные ортодонтические аппараты с винтом. При равномерном сужении винт устанавливают на уровне премоляров, при выраженной скученности фронтальных зубов – фиксируют на линии клыков. При одностороннем сужении производят секторальный распил и винт устанавливают асимметрично. При выявлении скученности зубов в сочетании с протрузией резцов в пластиночный аппарат наряду с винтом вводят еще один активный механически действующий элемент – вестибулярную дугу. Так как при использовании съемной расширяющей пластинки с винтом отсутствуют механизмы коррекции кривой Шпее, длины зубного ряда и его формы в переднем участке, для исправления скученности зубов в сменном прикусе все чаще применяют аппараты Biobloc. За счет наличия в их составе винта и протрагирующих дуг удается одновременно изменить ширину и длину челюстей, а также выровнять окклюзионную плоскость, устранив скученность зубов во фронтальном участке.
Если причиной скученности зубов послужило укорочение бокового отрезка зубного ряда, что нередко наблюдается при раннем удалении временных моляров и медиальном смещении первого постоянного моляра, с целью устранения патологии используют аппараты для дистализации зубов. В случае макродентии консервативный метод лечения скученности зубов неэффективен. В раннем сменном прикусе используют метод последовательного удаления зубов по Хотцу, при котором сначала удаляют временные клыки, далее постоянные премоляры. В случае позднего сменного и постоянного прикуса лечение скученности зубов с удалением показано при сужении в участке премоляров больше 6 мм, а также в случае макродентии (коронки центральных резцов превышают 10 мм, а ширина боковых резцов больше 7,5 мм).
При выборе рационального плана лечения скученности зубов учитывают и параметры апикального базиса. При 1 степени дефицита ширины апикального базиса прогноз благоприятный, в ходе ортодонтического лечения скученность зубов удается устранить. При 2 степени сужения базиса челюстей от расширения зубных рядов необходимо отказаться, так как ортодонтическое лечение может усугубить несоответствие между размерами зубного ряда и параметрами базиса.
Среди разных видов кариозного поражения одним из самых сложных в диагностике и лечении является кариес на контактных поверхностях, то есть в местах соприкосновения зубов друг с другом. Почему он возникает, какими симптомами проявляется, можно ли вылечить контактный кариес, расскажем в этой статье.
В этой статье
- Что такое контактная поверхность зуба?
- Причины кариеса на контактной поверхности
- Симптомы кариозного процесса на боковых поверхностях
- Как лечат контактный кариес?
Что такое контактная поверхность зуба?
Контактной называют поверхность зубной коронки, которая соприкасается с другим зубом той же челюсти. Контактные — это боковые поверхности, которые находятся на стыках рядом расположенных зубов. Они бывают медиальными и дистальными. Медиальная поверхность соприкасается с зубом, расположенным впереди, а дистальная — с тем, который находится позади в зубном ряду.
Причины кариеса на контактной поверхности
Кариес представляет собой процесс разрушения зуба под влиянием патогенных микроорганизмов. Живущие в полости рта бактерии перерабатывают углеводы в органические кислоты. Последние деминерализуют эмаль, поражают ткани дентина, приводят к образованию кариозных полостей в зубе. Развитию заболевания способствует большое количество зубного налета вследствие плохой гигиены полости рта, а также частое употребление в пищу углеводистых продуктов.

На стыках особенно часто скапливаются остатки пищи и зубной налет. Это обусловлено тем, что щетка не может проникнуть в труднодоступные участки, особенно при плотной посадке зубного ряда, и удалить все загрязнения. По этой причине боковые поверхности зубов особенно уязвимы для кариесогенных бактерий.
Риск кариозного поражения увеличивается при нарушении правил гигиены, а также из-за индивидуальных анатомических особенностей, когда положение зубов во рту препятствует их качественной очистке.
Контактный кариес может возникать как на молочных, так и на постоянных зубах, поэтому регулярно посещать стоматолога нужно и взрослым, и детям.
Симптомы кариозного процесса на боковых поверхностях
Межзубный, или апроксимальный — это другие названия кариеса контактных поверхностей. Сложность этой формы заболевания в том, что видимые поражения эмали скрыты на стыках зубов, и обнаружить их при поверхностном осмотре почти невозможно. Именно по этой причине пациенты часто обращаются за лечением кариеса, когда процесс уже перешел с эмали на дентин, в зубе образовалась дырка и появилась боль.

Заметить кариозное поражение в области зубных стыков помогут те же симптомы, которые характерны и для других видов кариеса:
- появляется чувствительность зуба к холодному и горячему, кислому и сладкому;
- в зависимости от стадии может возникать кратковременная или продолжительная зубная боль;
- на кариозный процесс может указывать неприятный запах изо рта или странные вкусовые ощущения. Этот симптом особенно часто возникает при кариесе между жевательными зубами, потому что именно здесь накапливается большое количество остатков пищи;
- обнаружить видимые дефекты и кариозные полости часто можно только в стоматологической клинике при проведении рентгенографии.
Как лечат контактный кариес?
Если диагностика показала наличие кариозного процесса на боковых поверхностях, необходимо сразу начинать лечение контактного кариеса.
Чаще всего лечат кариес сразу на двух соседних зубах, потому что кариозный процесс затрагивает обе контактные поверхности. Поскольку доступ к пораженному участку при этой форме заболевания затруднен и пациенты часто обращаются к врачу уже на поздних стадиях, лечение может быть довольно трудным.
Сначала стоматолог тщательно удаляет зубной налет, остатки пищи, чтобы подготовить зуб к препарированию. Изолирует пораженный участок от других тканей специальной накладкой — коффердамом. С помощью бормашины рассверливает один или оба зуба, удаляет все пораженные ткани эмали и дентина. Затем полости обрабатывают антисептическими средствами, наносят адгезивные составы для лучшего сцепления с пломбировочным материалом.
Пломбирование при кариесе боковых поверхностей имеет свою специфику. Те точки, в которых зубные коронки непосредственно соприкасаются друг с другом, называются окклюзионными. У разных людей они располагаются по-разному. Когда стоматолог формирует пломбу, он должен повторить естественную форму и расположение этих окклюзионных точек. При любой неточности пациент после пломбирования будет ощущать дискомфорт, у него может нарушиться прикус, появятся трудности при жевании.

Лечить апроксимальный кариес сложно, поэтому лучше не допускать его появления. В этом помогут меры профилактики:
- При чистке зубов уделяйте повышенное внимание межзубным промежуткам. Для их очищения можно использовать зубные нити, флоссы или современные приборы — ирригаторы.
- Рекомендуется пользоваться ополаскивателями для полости рта. Они не только удаляют остатки пищи, но и снижают количество бактерий.
- Раз в 6-12 месяцев посещайте стоматолога — как с целью планового осмотра для ранней диагностики стоматологических заболеваний, так и для выполнения профгигиены.
Читайте также:
- Аномалии зубочелюстной системы и заболевания пародонта
- Подход к детям при лечении зубов
- Рентгенологически при хронических формах пульпита в межкорневом пространстве у временных моляров
- Влияние курения на слизистую полости рта и пародонта
- Вид пульпита который сопровождается разрастанием в пульпарной камере грануляционной ткани называется