Классификация заболеваний пародонта данилевского
Опубликовано: 26.04.2024
Микробиологическое исследование позволяет установить состав микро¬ флоры в поверхностной и глубоких зонах пародонтального кармана, провести дифференциацию ее, что важно для диагностики и дальнейшего выбора меди¬ каментозных средств лечения. Забор материала и окраска его для микробиоло¬ гического исследования такие же, как для цитологического (рис.119).
Для определения микробного числа используют промывную жидкость (первые две порции), собранную для исследования интенсивности миграции лейкоцитов и десквамации эпителия. Готовят 6 разведений исследуемой жидкости: 10,10 2 ,10 3 ,10 4 ,10 s , 10 6 . Из 4 последних разведений берут по 1 мл для
Рис. 119. Микрофлора пародонтальных карманов, х 90:
А - кокки; Б — простейшие; В — грибы; Г — фузобактерии и спирохеты
посева на агаре и выращивания в термостате при температуре 37 °С в течение 24-36 ч. Затем производят подсчет абсолютного числа микробных тел в 1 мл промывной жидкости.
Показатель обсемененности пародонтального кармана микроорганизмами отражает характер течения дистрофически-воспалительного процесса и эф¬ фективность лечения. Забор материала производят стерильной ватной турундой на глубине 2 мм. Затем концевую часть турунды промывают 10 мл изото¬ нического раствора хлорида натрия и получают взвесь микроорганизмов. По¬ сев культуры проводят в чашке Петри на мясопептонный агар, добавляя I мл взвеси культуры микроорганизмов, разведенной в 100 раз, затем помешают в термостат при температуре 37 °С на 48 ч, после чего подсчитывают количест¬ во колоний на поверхности и в толще агара.
У больных с хроническим и обострившимся течением заболеваний пародонта эти показатели коррелируют с характером течения: при хроническом они составляют до лечения примерно 36 колоний на 1 см кв. поверхности агара; при обострившемся течении — в 10 раз больше. После проведенного курса ле¬ чения их содержание не превышает 1—2 колоний на 1 см 2 .
Исследование десневой жидкости цитологическими, гистохимическими, микробиологическими, иммунологическими методами способствует уточне¬ нию диагноза и динамическому контролю за эффективностью проводимого лечения. Ее собирают с помощью трубочек или фильтровальной бумаги, кото¬ рую продвигают под десну на I мм и держат 3—5 мин. Материал для цитологического или микробиологического исследования берут с помощью платиновой петли и переносят на предметное стекло или питательную среду. Благодаря им¬ мунологическим свойствам и фагоцитарной активности клеточных элементов десневая жидкость составляет важную часть защитного механизма тканей пародонта. В десневой жидкости могут быть обнаружены клетки эпителия борозды, бактерии, лейкоциты, лимфоциты, моноциты, тканевые базофилы, электролиты, глюкоза, мочевина, бактериальные эндотоксины, ферменты, иммунные тела и др.
БИОХИМИЧЕСКИЕ И ИММУНОЛОГИЧЕСКИЕ МЕТОДЫ
Биохимические методы. Для ранней диагностики болезней пародонта в последние годы используют определение в сыворотке крови и слюне содер¬ жания нейраминовой кислоты, фукозы, оксипролина в моче, содержание фер¬ ментов и их ингибиторов в сыворотке крови и слюне. Сравнительная оценка этих цифровых показателей до и после лечения рассматривается как тест эффективности лечения.
Содержание витамина Е в крови в определенной мере отражает содержание токоферола в организме. Его определение показано у подростков при физио¬ логическом и особенно патологическом половом созревании. Концентрация токоферола при генерализованном пародонтите у подростков при физиологи¬ ческом половом созревании (Н.Ф.Данилевский, ГН.Вишняк, А.М.Политун, 1981) составляет 0,67 мг% + 0,01 мг%, что по сравнению с контрольными данными (0,89 мг% ± 0,05 мг%) свидетельствует о его дефиците.
Рис. 120. Определение насыщенности тканей аскорбиновой кислотой:
А — внутрикожная проба; Б — языковая проба
Насыщение тканей аскорбиновой кислотой уменьшает проницаемость капилляров, стимулирует функциональную деятельность органов и тканей, оказывает положительное влияние на обмен коллагена и др. Для определения тканевой насыщенности витамином С на слизистую оболочку спинки языка инъекционной иглой наносят каплю индикатора (0,06% раствор натриевой со¬ ли 2,6-дихлорфенолиндофенола), который восстанавливается аскорбиновой кислотой при комнатной температуре, — индикатор обесцвечивается. Время обесцвечивания раствора определяется в секундах. При анализе результатов языковой пробы следует учитывать сезонные колебания содержания в тканях аскорбиновой кислоты (рис.120).
Радиоизотопное исследование применяется для изучения обменных процес¬ сов в тканях пародонта. Используются меченые вещества, активно участвую¬ щие в метаболизме ( 24 Na, 4 5 Ca, 3 2 Р и др.), что позволяет диагностировать ранние патологические нарушения в тканях пародонта и оценить эффектив¬ ность различных методов лечения.
Иммунологические методы. Неспецифическая резистентность ор¬ ганизма снижается соответственно степени тяжести патологического процесса в пародонте: угнетена функциональная активность соединительной тка¬ ни, снижены титр лизоцима, фагоцитарная активность лейкоцитов, ком¬ плементарная активность сыворотки крови, активность макрофагов; повы¬ шена повреждаемость нейтрофилов, высокие показатели лейкергии или реакции агломерации лейкоцитов (РАЛ). При заболеваниях пародонта уве¬ личивается титр противодесневых аутоантител, количество тканевых базофилов, повышается митотическая активность клеточных элементов меж-
Рис. 121. Проба Кавецкого;
А — внутрикожная проба; Б — внутрислизистая проба
альвеолярных сосочков и др. Неспецифическими тестами аллергологического статуса организма являются также эозинофилия в периферической крови и тканях патологического очага десны, тромбопения, лейкопения, агранулоцитоз, изменение протеинограммы, реакция адсорбции микро¬ организмов.
Кожная проба по Р.Е.Кавецкому в модификации С.М.Базарновой помогает
определить функциональное состояние соединительной ткани. Проба основа¬ на на способности ткани задерживать индифферентные красители. В слизис¬ тую оболочку нижней губы вводят 0,1 мл 0,25% раствора трипанового синего. О распространении краски судят по размеру пятна. Его диаметр измеряют сразу после инъекции и спустя 3 ч. Отношение квадрата радиуса пятна в мо¬ мент введения краски к квадрату его радиуса через 3 ч является коэффициен¬ том пробы. В норме он равен от 5 до 7, Значение ниже 5 свидетельствует об угнетении, выше — об активности функционального состояния системы соединительной ткани организма.
При внутрикожном введении указанного раствора в количестве 0,2 мл коэффициент вычисляют как отношение квадрата радиуса пятна через 24 ч после инъекции краски к квадрату радиуса сразу же после введения краски. При патологии пародонта наблюдается угнетение функционального состояния системы соединительной ткани (рис. 121).
Определение уровня лизоцима в слюне (метод Лоури) основан на способности лизоцима слюны расщеплять полисахариды клеточной оболочки бактерий. Активность фермента определяется нефелометрически по изменению мутности суспензии Micrococcus lysodectius и выражается в микрограммах
кристаллического лизоцима на 1 мг белка за 30 мин инкубации при температу¬ ре 37 °С; также определяют его содержание в 1 мл слюны.
Фагоцитарная активность лейкоцитов характеризует неспецифическую резистентность организма. Двухмиллиардную взвесь убитой нагреванием су¬ точной культуры стафилококка (штамм 209) смешивают с 0,1 мл цитратной крови больного. Смесь инкубируют в термостате при температуре 37° С в тече¬ ние 30 мин и 2 ч, затем готовят мазки, подсчитывают число клеток, поглотив¬ ших микроорганизмы, - фагоцитарный индекс (ФИ).
Биопсию проводят в случаях, если затруднена дифференциальная диагнос¬ тика заболеваний пародонта (болезни крови, злокачественные новообразова¬ ния и др.). Иссеченные участки пораженных тканей подвергают гистологичес¬ кому исследованию. Под проводниковой или инфильтрационной анестезией с помощью ножниц, скальпеля или специальных инструментов иссекают участок пораженной ткани. Материал для исследования по возможности сле¬ дует брать с пограничного участка между видимо здоровой и патологической тканью. Кусочек ткани размером 3—5 мм берут с подслизистой основой и под¬ лежащими тканями, рану ушивают (рис. 122). Биопсийный материал помеша¬ ют в пробирку с фиксирующим раствором и направляют в патологоанатомическое отделение для исследования. В сопроводительном направлении указыва¬ ют краткие анамнестические данные, данные объективного исследования и предполагаемый диагноз.
Морфологические изменения при болезнях пародонта разнообразны и вы¬ являются во всех тканях пародонта. Преимущественно наблюдаются дистро¬ фически-воспалительные и воспалительные процессы. При гингивите преоб¬ ладают воспалительные изменения, при пародонтите — дистрофически-воспа¬ лительные, а при пародонтозе — дистрофические. При воспалительных про¬ цессах превалируют гиперемия, отек, лейкоцитарная или мелкоклеточная лимфоидная инфильтрация, накопление размножающихся соединительно¬ тканных клеток, преимущественно лимфоцитов, фибробластов, плазматичес¬
ких клеток, и формирование зрелой соединительной ткани, макрофагальная или остеокластическая резорб¬ ция альвеолярной кости.
Рис. 122. Инструмент для забора биоптатов слизистой оболочки
Дистрофические изменения в эпителии проявляются нарушением ороговения, вакуольной и баллонируюшей дистрофией клеток. В соеди¬ нительной ткани и сосудах наблюда¬ ются мукоидное набухание, фибриноидные изменения, фрагментация и глыбчато-зернистый распад воло¬ кон, гиалиноз и склероз, в костной ткани — остеопороз и остеосклероз.
Войти
Авторизуясь в LiveJournal с помощью стороннего сервиса вы принимаете условия Пользовательского соглашения LiveJournal
- Свежие записи
- Архив
- Друзья
- Личная информация
- Memories
Ортопедическое лечение пациентов при заболеваниях пародонта
Лекция доцента кафедры ортопедической стоматологии Харьковского национального медицинского университета Гришанина Геннадия Григорьевича на тему: Заболевания пародонта. Исходные дефиниции. Классификация Н.Ф.Данилевского. Определение нозологических форм заболеваний пародонта – локализованного и генерализованного пародонтита. Этиология. Патогенез. Основные симптомы.
Цель занятия: научить студентов:
- определять нозологические формы заболеваний пародонта;
- ставить клинический диагноз при болезнях пародонта;
- выделять основные симптомы пародонтита.
ИСХОДНЫЕ ДЕФИНИЦИИ
Ортопедическое лечение пациентов - подразумевает не только восстановление анатомической формы коронковых частей зубов, зубных рядов, избирательное пришлифовывание твердых тканей коронковых частей зубов, шинирование зубов, зубных рядов, но, реабилитацию функций откусывания, жевания, глотания, эстетических норм улыбки, лица и дикции .
Пародонт – комплекс тканей, имеющих генетическую и функциональную общность, включающий десну, надкостницу, кость альвеолы, периодонт, цемент корня
Артикуляция в ортопедической стоматологии - все положения нижней челюсти относительно верхней, возникающие в процессе естественных перемещений нижней челюсти.
Основные положения нижней челюсти, имеющие существенное значение в клинической практике ортопедической стоматологии:
а) функциональный покой;
б) центральное соотношение или центральная окклюзия;
в) функциональные окклюзии, эксцентрические окклюзии.
Под окклюзией понимают смыкание или контакт между зубными рядами или отдельными зубами верхней и нижней челюстей – вариант артикуляции.
Прикус – вид пространственного положения зубных рядов относительно друг друга в центральной окклюзии.
Травматическая окклюзия – смыкание зубов, зубных рядов, сопровождающееся травмой пародонта.
Травма пародонта – учащенное однонаправленное, удлиненное во времени жевательное давление.
Травматический узел – острая недостаточность пародонта, проявляющаяся при минимальном жевательном давлении и патологической подвижностью зубов.
Прямой травматический узел – проявление травматической окклюзии в участке зубного ряда непосредственно (прямо) связанном с недостаточностью пародонта в данном участке.
Отраженный травматический узел – проявление травматической окклюзии в участке зубного ряда непосредственно, прямо не связанный с недостаточностью пародонта в данном участке, а являющейся следствием анатомических изменений других участках зубного ряда.
Первичная травматическая окклюзия развивается на фоне интактного пародонта из-за действия чрезмерной по величине и/или направлению функциональных окклюзий: суперокклюзионных контактов на реставрациях коронковых частей зубов, вкладках, коронках, нерационально расположенных плеч кламмеров, нерационального ортодонти-ческого лечения, зубочелюстных аномалий и деформаций, повышенной стираемости твердых тканей зубов, дефектов зубных рядов. Особенностью первичной травматической окклюзии является локальность распространения пародонтита в зубном ряду. Патологические изменения в пародонте возникают в области ограниченного участка зубного ряда.
Вторичная травматическая окклюзия - пародонт поражен первично, чаще в области всех зубов, хотя степень выраженности патологических изменений может быть различной на отдельных участках зубных рядов.
Классификация заболеваний пародонта Н.Ф. Данилевского
Рассмотрена и утверждена специальной республиканской конференцией стоматологов Украины (1994). Рекомендована к использованию всеми стоматологическими и учебными заведениями Украины.
І. ВОСПАЛИТЕЛЬНЫЕ
- Папиллит, гингивит
Форма: катаральный, гипертрофический, язвенный, атрофический.
Течение: острое, хроническое.
Глубина поражения: мягкие ткани, остеопороз межальвеолярных перегородок.
Распространенность процесса: ограниченный, диффузный.
- Локализованный пародонтит
Форма: катаральный, гипертрофический, язвенный, атрофический.
Течение: острое, хроническое.
Глубина поражения: мягкие ткани и альвеолярная кость.
Степень развития: начальная, первая степень, вторая степень, третья степень.
Распространенность процесса: ограниченный.
ІІ. ДИСТРОФИЧЕСКИ-ВОСПАЛИТЕЛЬНЫЕ
- Генерализованный пародонтит
Течение: хроническое, обострившееся, стабилизация.
Степень развития: начальная, первая степень, вторая степень, третья степень.
Распространенность процесса: диффузное поражение пародонта.
- Пародонтоз
Течение: хроническое.
Степень развития: начальная степень, І степень, ІІ степень, ІІІ степень.
Распространенность процесса: диффузное поражение пародонта.
ІІІ. ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- Сопровождающие заболевания крови: лейкоз, циклическая нейтропения, агранулоцитоз.
- Гистиоцитоз Х: болезнь Леттера-Зиве, болезнь Хенда-Шюллера-Крисчена, эозинофильная гранулема (болезнь Таратынова).
- Сопровождающие нарушения обмена: болезни Ниманна-Пика, Гоше, Дауна, синдром Папийна-Лефевра, акаталазия, десмодонтоз.
IV. ПРОДУКТИВНЫЕ ПРОЦЕССЫ (пародонтомы)
Местные факторы пародонтита:
над- и поддесневые зубные отложения, придесневые кариозные полости, нарушение межзубных контактов, мелкое преддверие полости рта, мощные тяжи слизистой оболочки, аномалии прикрепления уздечек, аномалии прикуса, нерациональные ортопедические конструкции.
Общие факторы пародонтита:
гипо- и авитаминозы (С, В, А, Е), атеросклеротические изменения сосудов пародонта, снижение реактивности макроорганизма, эндокринные нарушения, заболевания ЖКТ, болезни крови (анемия, лейкемия, нейтропения), психосоматические расстройства (депрессии, стрессы), прием лекарственных препаратов (транквилизаторы, иммунодепрессанты и др.), генетическая предрасположенность, функциональные состояния (беременность, пубертатный период).
Основные симптомы пародонтита:
- симптоматический гингивит;
- пародонтальные карманы;
- прогрессирующая резорбция альвеолярной кости;
- травматическая окклюзия;
- подвижность зубов;
- над- и поддесневые зубные отложения.
Начальная степень:
- катаральное воспаление сосочков и краевой десны;
- пародонтальные карманы до 1-1,5 мм;
- мягкий зубодесневой налет, над- и поддесневой камень;
- на рентгенограмме деструкция кортикальной пластинки верхушек межальвеолярных перегородок, остеопороз межальвеолярных перегородок, расширение периодонтальной щели.
Первая степень:
- симптоматический гингивит;
- пародонтальные карманы 1-3 мм с серозно-гнойным экссудатом;
- подвижность зубов І степени;
- оголение шеек зубов;
- рентгенологически: картикальная пластинка вершин межальвеолярных перегородок отсутствует, резорбция кости межальвеолярной перегородки на 1/3, остеопороз губчатого вещества.
Вторая степень:
- симптоматический гингивит;
- над- и поддесневые зубные отложения;
- пародонтальный карман глубиной 3-4 мм;
- подвижность зубов І-ІІ степени;
- травматическая окклюзия выражена умеренно;
- рентгенологически: резорбция тканей межальвеолярной перегородки на 1/2, расширение периодонтальной щели и остеопороз губчатой кости;
- возможно наличие костных карманов.
Третья степень:
- глубина пародонтальных карманов 8 мм и более;
- возможно разрастание из пародонтальных карманов грануляций в разных направлениях;
- смещение зубов;
- подвижность зубов ІІ -ІІІ степени;
- травматическая окклюзия по всему зубному ряду, определяемая визуально;
- рентгенологически: резорбция костной ткани вертикальная и горизонтальная межальвеолярной перегородки на 2/3 длины и более, периодонтальная щель расширена, остеопороз губчатого вещества. Возможен смешанный тип резорбции (горизонтальный и вертикальный).
Официальный сайт Ст оматологической А ссоциации Р оссии
А.И. Грудянов, А.С. Григорьян, О.А. Фролова
ДИАГНОСТИКА В ПАРОДОНТОЛОГИИ
Г90 Диагностика в пародонтологии / А.И. Грудянов, А.С. Григорьян, О.А. Фролова - М.: Медицинское информационное агентство, 2004. - 104 с: ил.
Данная книга - первая в отечественной стоматологии самостоятельная работа, полностью посвященная диагностике в пародонтологии. Ее цель - представить читателям современные подходы к решению актуальных проблем диагностики в клинической пародонтологии. В книге освещены структура и методы диагностического исследования, интерпретация его результатов и формулирование диагноза, диагностические ошибки, а также совершенствование методов диагностики на основе современной методологии.
Для врачей-стоматологов и студентов стоматологических факультетов медицинских вузов.
УДК 616.314.17-008.1:616.37-01
ББК56.6
ISBN 5-89481-256-9
ОГЛАВЛЕНИЕ
ПРЕДИСЛОВИЕ
Диагностический процесс, или диагностика, является важнейшим разделом медицины. Его принято рассматривать как в научном, так и в чисто практическом аспектах. Проблемы диагностики представляются общими для всех медицинских дисциплин. При этом не вызывает сомнений, что диагностический процесс в целом и решение его частных проблем в различных медицинских специальностях в силу особенностей их исторического развития и некоторой автономности имеют определенную специфику.
Исследование проблем диагностики в конкретной клинической дисциплине, в частности, в клинической стоматологии, и в относительно новом ее разделе, пародон-тологии, должны опираться на общие для всех медицинских специальностей положения. Это соответствует диалектике отношения от общего к частному.
Цель данной работы заключается в том, чтобы представить читателям современные подходы к решению актуальных проблем диагностики в клинической пародонтологии. Надеемся, что специалистов заинтересуют и связанные с главной нашей задачей аспекты - структура и методы диагностического исследования; интерпретация его результатов и формулирование диагноза; совершенствование методов диагностики на основе современной методологии.
Данная монография - это первая в отечественной стоматологии самостоятельная работа, полностью посвященная диагностике в пародонтологии. Авторы с признательностью примут все замечания и предложения, которые помогут более детально разработать данную проблему.
Приложение 1.
Классификация заболеваний пародонта
Классификация заболеваний пародонта (2001)
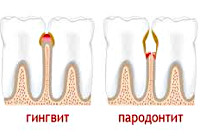
I. Гингивит - (К 05.0 - К 05.19) воспаление десны, обус ловленное неблагоприятным воздействием местных и общих факторов, которое протекает без нарушения целостности зубо- десневого прикрепления и проявлений деструктивных процес сов в других отделах пародонта.
Формы гингивита: катаральный (К 05.10), язвенный (К 05.12), гипертрофический (К 05.11). Течение: острое, хроническое. Фазы процесса: обострение, ремиссия.
Тяжесть: решено не выделять. Только в отношении гипертрофического гингивита дополнительно указывают степень разрастания мягкихтканей: до 1/3, до 1/2 и более 1/2 высоты коронки зуба. Дополнительно указывается и форма гипертрофии: отечная или фиброзная.
Причиной того, что для катарального и язвенного гингивита тяжесть процесса не дифференцируется, является отсутствие на сегодняшний момент четких и устойчивых объективных критериев для этого.
Распространенность процесса: локализованный (очаговый), генерализованный.
II. Пародонтит - (К 05.2 - К 05.3 - К 05.4) воспаление тканей пародонта, характеризующееся прогрессирующей дест рукцией связочного аппарата периодонта и альвеолярной кости.
Течение: хроническое, агрессивное
Фазы процесса: обострение (абсцедирование), ремиссия. Тяжесть определяется по клинико-рентгенологической картине, основным ее критерием является степень деструкции кости альвеолярных отростков.*
Степени тяжести: Легкая: пародонтальные карманы не более 4 мм. Средняя: карманы от 4 до 6 мм.
Тяжелая: глубина карманов более 6 мм.
Распространенность процесса: локализованный (очаговый) (К 05.30), генерализованный (К 05.31).
III. Пародонтоз - (К 05.5) атрофически-дистрофический процесс, распространяющийся на все структуры пародонта. Его отличительной чертой является отсутствие воспалительных яв лений в десневом крае, отсутствие пародонтальных карманов. Течение: хроническое.
Тяжесть: легкая, средняя, тяжелая - в зависимости от степени обнажения корней зубов (до 4 мм, 4-6 мм, более 6 мм). Распространенность: процесс только генерализованный.
IV. Синдромы, проявляющиеся в тканях пародонта. (К 05.38, М 35.OX, Q90.VX, Q79.6X и др.) Эта классификационная группа обозначалась раньше как идиопатические заболевания пародонта с прогрессирующим лизисом кости. В эту группу включены поражения пародонта при синдромах Папийон-Ле-февра, Иценко-Кушинга, Элерс-Данлоса, Шедиак-Хигаши, Дауна, болезнях крови и т.д.
V. Пародонтомы - опухолеподобные процессы в паро-донте: фиброматоз десен (К 06.10), пародонтальная киста (К 06.83), эозинофильная гранулема, эпулис (К 06.81 - К 06.82). Течение: хроническое.
Распространенность: локализованный (очаговый), генерализованный.
Формы: выделяются только для эпулиса по гистологической картине.
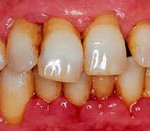
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.

CC BY
Аннотация научной статьи по клинической медицине, автор научной работы — Т.П. Скрипникова, Л.М. Хавалкина, А.А. Хавалкина
Представлена информация об особенностях течения рефрактерного (упорного, невосприимчивого) пародонтита. Приведены классификации отечественных и зарубежных авторов, где систематизировано различное течение пародонтита.
Похожие темы научных работ по клинической медицине , автор научной работы — Т.П. Скрипникова, Л.М. Хавалкина, А.А. Хавалкина
The article provides information on the features of refractory (persistent, non-reaction) periodontitis . The classifications of the Ukrainian and foreign authors systematizing different clinical courses of periodontitis are presented.
Текст научной работы на тему «Рефрактерное течение пародонтита. Особенности его клиники»
РЕФРАКТЕРНОЕ ТЕЧЕНИЕ ПАРОДОНТИТА. ОСОБЕННОСТИ
Т.П. Скрипникова, Л.М. Хавалкина, А.А. Хавалкина
ВГУЗУ «Украинская медицинская стоматологическая академия»
Представлена информация об особенностях течения рефрактерного (упорного, невосприимчивого) пародонтита. Приведены классификации отечественных и зарубежных авторов, где систематизировано различное течение пародонтита.
Ключевые слова: пародонтит, рефрактерный, течение.
The article provides information on the features of refractory (persistent, non-reaction) periodontitis. The classifications of the Ukrainian and foreign authors systematizing different clinical courses of periodontitis are presented.
Key words: periodontitis, refractory, clinical course.
1. Агрессивные формы пародонтита. Руководство для врачей / Безрукова И.В., Грудянов А.И. - М.:ООО «Медицинское информационное агентво», 2002. - 127 с.
2. Артюшкевич А.С. Заболевания периодонта / Артюшкевич А.С. - М.: Медицинская литература, 2006.-306 с.
3. Белоклицкая Г.Ф. Клинические формы генерализованного пародонтита и их значение для его дифференцированной терапии / Белоклицкая Г.Ф. // Вестник стоматолога. - 1998. - № 3. - С.16-20.
4. Белоклицкая Г.Ф. Клинико-биохимические варианты течения генерализованного пародонтита и методы их фармакотерапии // Материалы 5-го Российского научного форума «Стоматология 2003». -М.: Авиаиздат, 2003. - С. 120-124.
5. Болезни пародонта. Патогенез, диагностика, лечение / [А.С.Григорян,
А.И.Гудянов, И.А.Рабухина, О.А.Фролова]. - М.:Мед.информ.
агентство, 2004.- 320 с.
6. Лукиных Л.М. Болезни пародонта. Клиника, диагностика, лечение и профилактика. Руководство / Лукиных Л.М., Жулев Е.Н., Чупрунова И.Н. - Н.Новгород: изд-во Нижегор. гос. мед. академии, 2005. - 322 с.
7. Данилевский Н.Ф. Заболевания пародонта /Данилевский Н.Ф., Борисенко А.В. - К.: Здоров’я, 2000. - 462 с.
8. Данилевский М.Ф. Сучасні класифікації захворювань пародонту / М.Ф. Данилевский, А.В. Борисенко // Імплантологія, пародонтологія, остеологія.- 2006.- № 4.- С. 59-62.
9. Заболевания пародонта ; под общ. ред. проф. Ореховой Л.Ю.- М.: Поли Медиа Пресс, 2004.-432 с.
10. Курякина Н.В. Заболевания пародонта / Курякина Н.В., Кутепова Т.Ф.-М.: Медицинская книга; Н.Новгород: изд-во НГМА, 2000.-160 с.
11. Мащенко И.С. Заболевания пародонта / Мащенко И.С. -Днепропетровск: Коло, 2003. - 271 с.
12. Мелиничук Г.М. Гінгівіт, пародонти, пародонтоз : особливості лікування / Мелиничук Г.М., Рожко М.М., Завербна Л.В.: навч. посібник; вид.5-е, випр. і доп. - Івано-Франківськ, 2011.-328 с.
13. Терапевтична стоматологія: У 4 т. - Т.3. Захворювання пародонта / Данилевський М.Ф., Борисенко А.В., Політун А.М. [та ін.].- К.: Медицина, 2008.- 616 с.
14. Armitage G.C. Development of classification system for periodontal diseases and conditions / G.C. Armitage // Ann. Periodontol.-1999.-№ 1.-Р.1-6.
15. Caton J. Periodontal diagnosis and diagnostic aids / J. Caton // Proceedings of the World Workshop in Clinical Periodontics.- Chicago, 1989.h
16. Van Dyke T. The role of the host response periodontal disease progression: implication for future trearment strategies / Van Dyke T., Lester M., Shpira
L. // J. Periodontol. - 1992. - Vol.65.- P.52-57.
Wilson T.G. Diagnjsis periodontal diseases and conditions using a traditional approach // Advances in periodontics/ Wilson T.G.,Kornman K.S. і Newman M.G., eds. - Chicago: Quintessence Publishing Co, Inc.,1992.
Актуальность исследования. Заболевания тканей пародонта в настоящее время представляют собой одну из важнейших проблем стоматологии. Многообразие поражений тканей пародонта включает разнообразные по форме и клиническим проявлениям группы воспалительных, воспалительно-деструктивных, дистрофических и
неопластических процессов. Соответственно, эти процессы имеют свое отражение в систематизациях заболеваний тканей пародонта.
Классификация различных патологических состояний проводится с целью определения нозологической формы, возможной этиологии, патогенеза, степени тяжести, течения заболевания. На основании этого в последующем планируется лечение, прогнозируются исходы заболевания. Изменение представлений об этиологии, патогенезе заболеваний сказывается на их систематике, которая проводится с учетом как зарубежных, так и отечественных исследователей.
Цель исследования. Выявить у пациентов с патологией тканей пародонта рефрактерное течение пародонтита, обосновать принципы его
Объектом исследования были 29 пациентов в возрасте 41-50 лет, из них мужчин - 15 (51,72%), женщин - 14 (48,28%). Все они принимали соответствующее лечение и состояли на диспансерном учете.
Состояние вопроса. Основными формами заболевания пародонта являются гингивиты и пародонтит. Пародонтит имеет синонимы: альвеолярная пиэррея, периодонтит, пародэнтозис, периэдонтоклазия, альвеолоклазия, болезнь Фошара и др. [15,16,17].
В 1983 г. Пленум правления Всесоюзного научного общества стоматологов принял классификацию, которой и в настоящее время широко пользуются в странах бывшего СНГ. Имеется ее модификация 2001 года. В соответствии с ней пародонтит определяется воспалением тканей пародонта, прогрессирующей деструкцией периодонтальной связки и альвеолярной перегородки.
В Украине используются несколько классификаций заболеваний тканей пародонта, предложенных представителями разных
стоматологических школ, что подчеркивает актуальность проблемы. Наиболее распространенной клинической классификацией заболеваний пародонта считается классификация, предложенная в 1994 г. проф. Н.Ф. Данилевским [8]. В этой классификации к дистрофически-воспалительным заболеваниям относятся генерализованный пародонтит, пародонтоз. По течению генерализованный пародонтит подразделяется на хронический, обострение, стабилизацию.
И.С.Мащенко (1998) в рабочей классификации болезней пародонта выделяет такие формы течения пародонтита как хронический, обострение, ремиссия [11].
Развитие пародонтологии в последние годы, обогащение ее новым научным материалом, уточнение многих звеньев патогенеза и особенностей клинического проявления наиболее часто встречающихся заболеваний тканей пародонта, среди которых акцентировано внимание на
гингивит, пародонтит, пародонтоз, дает возможность выбора правильного, этиопатогенетически обоснованного подхода к лечению этих заболеваний с учетом стадии развития патологического процесса, которая отражает специфические морфологические и биохимические особенности воспалительного процесса [1,2,3,4,5,6,7].
Устанавливая диагноз «генерализованный пародонтит», врач, оценивая клинический вариант течения генерализованного пародонтита, должен выделить стадии развития воспалительно-дистрофического процесса, которые отражают не только интенсивность, но и распространенность воспалительно-деструктивного процесса в пародонте - активно прогрессирующую, переходную, развившуюся, начальную.
Исследования отечественных и зарубежных авторов убеждают в необходимости выделения таких вариантов течения генерализованного пародонтита как «агрессивный», или «быстро прогрессирующий» и «рефрактерный» [8,10,13].
Рефрактерный (упорный) маргинальный периодонтит вместе с медленно прогрессирующим и быстропрогрессирующим выделил в своей классификации в 1976 Р.Шур и соавт. Автор по течению различает: медленно прогрессирующий, быстро прогрессирующий, рефрактерный (упорный). Рефрактерный маргинальный пародонтит в литературе обозначен как упорный, или невосприимчивый к применяемому лечению. В 1989 г. на рабочем совещании ВОЗ была принята классификация заболеваний пародонта, где также выделена форма рефрактерного пародонтита среди других форм: пародонтит у взрослых, ранний пародонтит, препубертатный пародонтит, генерализованный, локальный, юношеский пародонтит, генерализованный, локальный пародонтит, быстро прогрессирующий пародонтит, пародонтит, ассоциированный с системными заболеваниями, язвенно-некротический пародонтит,
Необходимость выделения этой формы пародонтита подчеркивает и Г.Ф.Белоклицкая в своей классификации 2007 г. По характеру течения пародонтит пердставлен как хронический, обострившийся, агрессивный (быстро прогрессирующий), рефрактерный, стабилизация. На рабочем совещании секции пародонтологии ВОЗ была принята классификация заболеваний пародонта, в которой также виделена форма пародонтита, как рефрактерный (Caton J., 1989). Wilson T.G.,Kornman K.S. і Newman M.G. в 1992 г. разработали класификацию, в которой к агрессивным формам пародонтита относят и рефрактерный пародонтит [14,15,16,17].
Эта форма заболевания развивалась у исследуемых пациентов, несмотря на проведенную терапию. В период диспансерного наблюдения не наблюдалось отягощение общесоматической патологии. Однако пациентов вновь беспокоят кровоточивость десен, подвижность зубов, отделяемое из зубодесневых карманов, галитоз. На объективном исследовании определенные ранее индексы (ИГ, ПМА, кровоточивость десен, подвижность зубов, глубина зубодесневых карманов) существенно не отличаются от выявленных при настоящем диагностическом исследовании. Очередной курс традиционного лечения не давал стойкого, длительного эффекта. Через несколько недель пациенты вновь обращаются за очередным курсом лечения. Утрата опорных тканей зуба медленно продолжается. При этом поражается в большинстве случаев пародонт генерализованно, что совпадает с данными Armitage G.C. [14]. Процент рецидивов высок. Наступает убыль опорных тканей, затем - потеря зубов. Микробиологическое исследование содержимого зубодесневых карманов выявляет периопатогенные микроорганизмы, в том числе P. forsythus, F. nuklearum, E. Corrodens, P. Gingivalis и др., что подтверждает необходимость проведения такого вида исследования и является одним из показаний назначений антибиотиков.
Описанная клиническая картина наводит на мысль о схожести с клиникой агрессивных форм пародонтита. Атипичность агрессивных форм пародонтита характеризуется особенностями возраста их возникновения и клинической картины. В частности, подвижность зубов,
рентгенологически и клинически, выявляемая резкая убыль костной ткани зачастую не сопровождаются адекватной воспалительной реакцией и происходят чаще всего при незначительном скоплении мягкого зубного налёта. Агрессивная форма пародонтита возникает в подростковом и постподростковом возрасте (после 17 лет) и в 35 лет достигает крайне тяжелой степени; обусловлена специфической микрофлорой и не связана с влиянием общей соматической патологии на процесс. Также атипичность проявляется в том, что заболевание возникает в молодом возрасте, сопровождается очень быстрой и массивной потерей всех тканей пародонта (в первую очередь кости), в большинстве случаев трудно поддается лечению и за относительно короткий промежуток времени (5-7 лет) приводит к полной потере зубов. Отсюда специфичность клиники: с одной стороны, глубокое разрушение кости и периодонта, очень часто обильное и стойкое гноетечение и разрастание грануляций в пародонтальном кармане, а с другой - незначительное воспаление в мягких тканях. Поэтому пациенты и обращаются к врачу чаще всего в период абсцедирования [1,9].
Выводы. Проведенные анализ литературы, клинические исследования являются основанием для назначения антибиотиков в комплексной антибактериальной терапии рефрактерного пародонтита, что соответствует исследованиям Мельничук Г.М. и соавт. [12].
Перспективы дальнейших исследований. Дальнейшее исследование течения рефрактерной формы пародонтита позволит разработать адекватное патогенетически обоснованное лечение.
Читайте также:

