Количество точек вкола при интралигаментарной анестезии двухкорневого зуба составляет
Опубликовано: 06.05.2024
ГБОУ ДПО «Российская медицинская академия последипломного образования»
Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава России; Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Отделение заболеваний слизистой оболочки рта ЦНИИС и ЧЛХ, Москва
Особенности техники интралигаментарной и интрасептальной анестезии
Журнал: Стоматология. 2016;95(3): 56-60
Кузин А. В., Воронкова В. В., Стафеева М. В., Абрамова Е. С. Особенности техники интралигаментарной и интрасептальной анестезии. Стоматология. 2016;95(3):56-60. https://doi.org/10.17116/stomat201695356-60
ГБОУ ДПО «Российская медицинская академия последипломного образования»





Основываясь на личном опыте, авторы статьи дают клинические рекомендации по проведению пародонтальных способов обезболивания. Представлен пошаговый протокол проведения интралигаментарной и интрасептальной анестезий. Рассмотрены основные ошибки в проведении методов и возможные осложнения. Даны рекомендации к выбору местного анестетика и дозировке при обезболивании отдельных групп зубов.
ГБОУ ДПО «Российская медицинская академия последипломного образования»
Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава России; Клинико-диагностический центр Первого Московского государственного медицинского университета им И.М. Сеченова Минздрава России, Москва, Россия
Отделение заболеваний слизистой оболочки рта ЦНИИС и ЧЛХ, Москва
В настоящее время пародонтальные способы обезболивания, а именно интралигаментарная и интрасептальная анестезии, являются общепринятыми методами анестезии зубов, схожими по механизму действия и технике проведения (табл. 1). Несмотря на их кажущуюся простоту, существуют некоторые технические аспекты, напрямую влияющие на эффективность обезболивания. Пародонтальные способы обезболивания были разработаны еще в начале XX века и по настоящее время претерпевают некоторые изменения и усовершенствования. Наибольший вклад в развитие пародонтальных способов обезболивания внесли А.Ж. Петрикас [6—9], С.А. Рабинович [10—12], Е.Н. Анисимова [1, 2]; за рубежом — S. Malamed [13, 14].

Таблица 1. Сравнительная характеристика пародонтальных способов обезболивания
Интралигаментарная анестезия. Суть метода заключается в доставке анестетика к области апикального отверстия зуба через структуры маргинального пародонта. Ранее считалось, что при анестезии в области десневой борозды анестетик достигает верхушечного отверстия зуба через периодонтальную щель. Однако многочисленные исследования последних лет показали, что анестетик из области десневой борозды распространяется, большей частью, через межзубную кость (альвеолу) [5, 6]. Таким образом, интралигаментарную анестезию приравнивают к внутрикостному введениию анестетика [7].
4% артикаин с эпинефрином является «золотым стандартом» при пародонтальных способах обезболивания. Во многом эффективность интралигаментарной анестезии объясняется не только действием анестетика, но и ишемией сосудов периапикальных тканей под воздействием эпинефрина. Анестетики без вазоконстриктора (3% мепивакаин, 4% артикаин) малоэффективны при интралигаментарной анестезии. Предпочтительнее при интралигаментарной анестезии использовать анестетики с вазоконстриктором в разведении 1:200 000 (убистезин). Этот анестетик создает меньшую зону ишемии и более безопасен в использовании. Анестетики с вазоконстриктором 1:100 000 (убистезин форте) также безопасны при интралигаментарной анестезии, однако следует строго контролировать объем вводимого в ткани пародонта раствора.
Большое значение для эффективности пародонтальных способов обезболивания имеет качество карпулы анестетика. Поскольку подача анестетика проходит под большим давлением, важно, чтобы резиновый поршень карпулы плотно прилегал к ее стенке. В некоторых анестетиках отечественного и зарубежного производства при проведении интралигаментарной анестезии мы наблюдали микроподтекание анестетика через резиновый поршень карпулы во время интралигаментарной анестезии, что говорит о недостаточном их герметизме. В других анестетиках вышеописанных проблем с герметичностью выявлено не было, что связано с большой толщиной поршня и внутренним силиконовым покрытием стекла. Для проведения интралигаментарной анестезии необходим специальный инъектор (пародонтальный шприц, компьютерный шприц) [4]. Его использование существенно повышает эффективность и безопасность интралигаментарной анестезии. Пародонтальный шприц подает анестетик дозированно: за одно нажатие на рычаг подается от 0,06 до 0,2 мл раствора. При таком способе введения анестетика врач контролирует его объем количеством нажатий на рычаг, что трудно осуществить стандартным карпульным шприцем. Также пародонтальные шприцы отличаются углом наклона карпульной иглы к оси шприца, что облегчает анестезию в дистальных отделах зубного ряда. В.С. Бутузовым и И.А. Шугайловым был разработан инъектор (патент на изобретение RUS 2031664), где можно было регулировать положение иглы. Однако производство данного инъектора приостановлено.
Проведение интралигаментарной анестезии компьютерным шприцем имеет свои особенности. В частности, при анестезии системой Compudent STA аппарат сам определяет, что врач проводит интралигаментарную анестезию, по силе сопротивления тканей в момент подачи анестетика. Звуковым сигналом регулируется объем вводимого анестетика. В системе SleeperOne (дозатор шприцевой автоматический) для интралигаментарной анестезии анестетик вводят с минимальной скоростью (1 капля/с), объем вводимого анестетика контролируют визуально через прозрачный футляр инъектора (по передвижению резинового поршня карпулы); дополнительно звуковой сигнал оповещает об объеме вводимого раствора. Медленная подача анестетика компьютерным шприцем позволяет снизить болезненность инъекции.
Для интралигаментарной анестезии необходимо использовать короткие карпульные иглы. Дизайн скоса иглы не имеет принципиального значения. Используют иглы калибром 27G или 30G. Иглы 27G предпочтительнее, поскольку их жесткость позволяет тактильно контролировать продвижение иглы. Авторы настоящей статьи рекомендуют при проведении интралигаментарной анестезии многокорневых зубов (моляров нижней челюсти) проводить смену иглы при каждой инъекции, что позволяет снизить травму пародонта деформированным острием.
Расположение карпульной иглы при интралигаментарной анестезии имеет принципиальное значение. Иглу вкалывают в десневую борозду зуба, при этом скос иглы должен быть обязательно направлен в сторону корня зуба. Точка вкола должна располагаться в области межзубного сосочка, ближе к аппроксимальной поверхности зуба (рис. 1, 2). Далее иглу продвигают, скользя по поверхности корня зуба, до ее контакта с костной тканью. Параллельно с продвижением иглы врач нажимает на рычаг пародонтального шприца и непрерывно подает анестетик. Часть анестетика при продвижении иглы выходит из периодонтальной щели, однако затем, при подаче анестетика, врач ощущает более сильное сопротивление при нажатии на рычаг, что говорит о правильном положении иглы в структурах пародонта. Скорость введения одной дозы анестетика (0,06 мл) составляет 5—10 с, перерывы между дозами анестетика также должны составлять не менее 5 с для профилактики гидродинамической травмы.

Рис. 1. Интралигаментарная анестезия зуба 36. Первую инъекцию в десневую борозду проводят с медиальной стороны зуба.

Рис. 2. Интралигаментарная анестезия зуба 36. Вторую инъекцию в десневую борозду проводят с дистальной стороны зуба.
Суммарный объем анестетика при интралигаментарной анестезии не должен превышать 0,12—0,2 мл с расчетом на один корень зуба. Указанный объем анестетика вводят дробно в три этапа: при продвижении иглы вводят раствор до появления ощутимого сопротивления; затем вводят вторую порцию анестетика 0,06 мл, после перерыва 5—10 с вводят третью порцию анестетика 0,06 мл. С учетом того, что при продвижении иглы и ее выведении часть анестетика изливается в полость рта, суммарный объем будет составлять около 0,12 мл. При обезболивании центрального, латерального резцов и премоляров нижней челюсти проводят интралигаментарную анестезию однократно с аппроксимальной стороны зуба, где вводят 0,12 мл раствора. При интралигаментарной анестезии моляров нижней челюсти проводят две инъекции (рис. 1, 2) раствора с медиальной и дистальной аппроксимальных сторон зубов по 0,12 мл (в сумме 0,24 мл). Стоит отметить низкую эффективность интралигаментарной анестезии в обезболивании клыков, что объясняется большой длиной корня. Интралигаментарная анестезия также малоэффективна при разрушении зуба ниже уровня десны. Авторы статьи считают нецелесообразным проведение интралигаментарной анестезии на верхней челюсти ввиду высокой эффективности инфильтрационной анестезии.
Длительность анестезии пульпы при интралигаментарной анестезии остается спорным вопросом. Дело в том, что эффективность интралигаментарной анестезии зависит от многих факторов. В первую очередь важна техника проведения анестезии, которую не всегда можно соблюсти при разрушении коронковой части зуба, тонком фенотипе десны, тесном положении зубов. Интралигаментарная анестезия, как самостоятельный метод обезболивания, малоэффективна при остром пульпите моляров нижней челюсти, поэтому ее проводят после мандибулярной анестезии или инфильтрационной (в области первого моляра). По мнению авторов, средняя длительность анестезии пульпы зубов нижней челюсти после проведения интралигаментарной анестезии составляет 20 мин при использовании анестетика 4% артикаин с эпинефрином 1:200 000; 30 мин при использовании анестетика 4% артикаин с эпинефрином 1:100 000.
Существует ряд противопоказаний к проведению интралигаментарной анестезии. В первую очередь нельзя проводить интралигаментарную анестезию при неудовлетворительной гигиене рта. Продвижение иглы с зубным налетом в пародонт может привести к локальному гингивиту. При остром воспалительном процессе (острый периодонтит, периапикальный абсцесс, периостит, пародонтит в стадии абсцедирования) интралигаментарная анестезия способствует контактному распространению инфекционного очага в структуры губчатой кости. Это может привести к более затяжному течению воспалительного процесса и удлиняет срок реабилитации пациента. Интралигаментарная анестезия у детей не совсем оправдана по ряду причин. Во-первых, гигиена рта большинства детей неудовлетворительна. Во-вторых, существует риск нарушения развития постоянных зубов из-за близости зачатков зубов к зоне анестезии. В-третьих, интралигаментарная анестезия болезненна. И, наконец, инфильтрационная анестезия эффективна в большинстве клинических случаев в детской практике.
Неэффективность интралигаментарной анестезии, как правило, связано с погрешностями в технике ее проведения. Наибольшую важность имеет расположение скоса иглы, который должен быть обращен к корню зуба (рис. 3). При ином расположении скоса карпульной иглы анестетик распространяется под надкостницей или игла не продвигается в ткани, упираясь в цемент корня зуба. За всю свою практику авторы статьи не встречали каких-либо осложнений, связанных с интралигаментарной анестезией, что, возможно, связано с соблюдением техники. Интралигаментарная анестезия наносит определенную травму тканям пародонта, поэтому столь важно учитывать объем анестетика, вводимого в область десневой борозды. После интралигаментарной анестезии и последующего лечения неосложненного кариеса пациент может ощущать чувство «выросшего зуба». Данные явления сохраняются от 3 до 5 дней и затем проходят бессимптомно. После интралигаментарной анестезии возможны местные локальные воспалительные явления: воспаление маргинальной десны, папиллит. В большинстве случаев это связано с продвижением иглы с зубным налетом в ткани. Чтобы снизить количество таких осложнений, перед интралигаментарной анестезией можно делать местную аппликацию раствора хлоргексидина. В литературе имеются данные о возможных рисках развития рецессии десны после интралигаментарной анестезии. В большинстве случаев развитие этого осложнения связано с грубым нарушением техники обезболивания: вкол иглы проводят в область маргинальной десны с вестибулярной стороны зуба, при этом анестетик гидродинамически оттесняет надкостницу, а последующее присоединение вторичной инфекции приводит к убыли мягких тканей пародонта.

Рис. 3. Расположение скоса карпульной иглы при интралигаментарной анестезии. а — правильно; б, в — неправильно.
Интрасептальная анестезия. Межзубные костные перегородки (альвеолы) являются одним из немногих областей нижней челюсти, где отсутствует наружный кортикальный слой. Эта область является одним из путей диффузии анестетика при интралигаментарной и интрасептальной анестезии.
В отличие от интралигаментарной анестезии, для интрасептальной анестезии не требуется специальный шприц, ее проводят стандартным карпульным шприцем. Вкол иглы проводят в основание межзубного сосочка перпендикулярно его поверхности (рис. 4). Иглу продвигают в область межзубной костной перегородки до контакта с костной тканью. Для интрасептальной анестезии предпочтительно использовать короткие иглы калибром 27G (0,4 мм) ввиду ее большей жесткости. Объем вводимого анестетика в область межзубной перегородки не должен превышать 0,2 мл. Контролировать объем вводимого анестетика можно визуально по появлению зоны ишемии десны. Е.Н. Анисимова и соавт. рекомендуют вводить анестетик в течение 20 с при постоянном давлении на кольцо карпульного инъектора [1, 2]. Для обезболивания моляров нижней челюсти проводят две интрасептальные анестезии с аппроксимальных сторон зуба.

Рис. 4. Расположение карпульной иглы при интрасептальной анестезии.
Как правило, интрасептальную анестезию проводят в области моляров нижней челюсти, где межзубные перегородки наиболее выражены и имеется наибольшая площадь губчатого вещества. Также большой объем мягких тканей исключает неправильное положение иглы. Интрасептальную анестезию можно применять как самостоятельный метод обезболивания при лечении неосложненного кариеса зубов нижней челюсти. Длительность инвазивного лечения не должна превышать 20—25 мин. Интрасептальная анестезия, по нашему мнению, недостаточна для удаления зуба, однако метод можно применять при удалении корней минимально фиксированных в костной ткани. Данный метод обезболивания высокоэффективен как дополнение к мандибулярной анестезии при вмешательствах на молярах нижней челюсти. Эффективность такого комбинированного обезболивания доходит до 98%, в том числе и при лечении острого пульпита моляров.
В стоматологии детского возраста использование интрасептальной анестезии позволяет отказаться от использования проводниковой мандибулярной анестезии при лечении зубов нижней челюсти. В отличие от интралигаментарной анестезии, при интрасептальной вкол иглы проводят в стороне от десневой борозды, что исключает инфицирование тканей при продвижении иглы. У детей иглу продвигают до межзубной кости без сильного давления во избежание травмы подлежащих тканей. Также необходимо снижать объем вводимого анестетика: прекращать введение после появления первых признаков ишемии, вводить анестетик в течении 10 с (для сравнения для взрослых — 20 с). Мы проводили лечение и удаление временных зубов у детей под интрасептальной анестезией и не встречали постинъекционных осложнений.
Анестетики без вазоконстриктора малоэффективны при интрасептальной анестезии. Наиболее предпочтительно использовать анестетики на основе 4% артикаина с эпинефрином 1:200 000. Эти анестетики наиболее безопасны для тканей пародонта, так как не вызывают выраженную ишемию сосудов десны и костной ткани. Длительность интрасептальной анестезии как самостоятельного метода составляет в среднем 25—30 мин.
Заключение
В настоящей статье авторы резюмируют опыт проведения пародонтальных способов обезболивания при различных видах стоматологического лечения. Дано подробное описание техники анестезии с клинической точки зрения. Представлены выбор типа анестетика и карпульной иглы, анатомические ориентиры при проведении метода. Пародонтальные способы анестезии не являются «золотым стандартом» в обезболивании зубов и больше относятся к дополнительным методам. Тем не менее их высокая эффективность для коротких вмешательств доказана и клинически обоснована. За многолетний опыт применения в клинической практике интралигаментарной и интрасептальной анестезии анестетиками на основе 4% артикаина, нами не было выявлено существенных постинъекционных осложнений, что говорит о безопасности вышеописанной технологии местного обезболивания зубов. Интралигаментарная и интрасептальная анестезии, проводимые дополнительно после мандибулярной анестезии существенно повышают эффективность обезболивания зубов нижней челюсти.
+) включённые боковые (односторонние и двусторонние) и передние
_) одиночно сохранившиеся зубы на челюстях
1130. [T003240] ОБЕЗБОЛИВАНИЕ ПУЛЬПЫ ПРИ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ДЛИТСЯ (МИН)
1131. [T003241] ОБЕЗБОЛИВАНИЕ ПУЛЬПЫ ПРИ ВНУТРИКОСТНОЙ АНЕСТЕЗИИ СОСТАВЛЯЕТ (МИН)
1132. [T003242] ПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
_) открытый кюретаж
1133. [T003243] ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
_) препарирование твёрдых тканей зуба под коронку
_) эндодонтическое лечение зубов при хроническом пульпите
+) воспалительное заболевание тканей пародонта
_) лечение зубов по поводу кариеса
1134. [T003244] ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
+) наличие эндокардита в анамнезе
_) лечение и удаление временных зубов
_) лечение зубов при хроническом пульпите
_) препарирование твёрдых тканей зуба под коронку
1135. [T003245] МЕСТОМ ВКОЛА ИГЛЫ ДЛЯ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
_) межзубная перегородка
_) основание межзубного десневого сосочка
_) основание резцового сосочка
1136. [T003246] МЕСТОМ ВКОЛА ИГЛЫ ДЛЯ ИНТРАСЕПТАЛЬНОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
_) межзубная перегородка
_) середина расстояния между двумя десневыми сосочками
+) основание межзубного десневого сосочка
_) верхушка корня 254
1137. [T003247] УГОЛ ВВЕДЕНИЯ ИГЛЫ ПРИ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ СОСТАВЛЯЕТ (ГРАДУСЫ)
1138. [T003248] УГОЛ ВВЕДЕНИЯ ИГЛЫ ПРИ ИНТРАСЕПТАЛЬНОЙ АНЕСТЕЗИИ СОСТАВЛЯЕТ (ГРАДУСЫ)
1139. [T003249] ПРИ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ДЕПО АНЕСТЕТИКА СОЗДАЁТСЯ В ОБЛАСТИ
_) десневой бороздки
_) основания межзубного десневого сосочка
_) межзубной перегородки
1140. [T003250] ПРИ ИНТРАСЕПТАЛЬНОЙ АНЕСТЕЗИИ ДЕПО АНЕСТЕТИКА СОЗДАЁТСЯ В ОБЛАСТИ
_) верхушки корня
_) периодонтальной щели
_) основания межзубного десневого сосочка
1141. [T003251] КОЛИЧЕСТВО «ТОЧЕК ВКОЛА» ПРИ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ДВУХКОРНЕВОГО ЗУБА СОСТАВЛЯЕТ
1142. [T003252] МЕХАНИЗМ ПАРОДОНТАЛЬНЫХ СПОСОБОВ АНЕСТЕЗИИ ОСНОВАН НА РАСПРОСТРАНЕНИИ МЕСТНОАНЕСТЕЗИРУЮЩЕГО РАСТВОРА
+) в костномозговые пространства
_) в периодонтальную щель
_) под слизистую оболочку
1143. [T003253] ЛАТЕНТНЫЙ ПЕРИОД ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ СОСТАВЛЯЕТ (МИН)
1144. [T003254] МАКСИМАЛЬНЫЙ ЭФФЕКТ ИНТРАСЕПТАЛЬНОЙ АНЕСТЕЗИИ РАЗВИВАЕТСЯ ЧЕРЕЗ (МИН)
1145. [T003255] ИНТРАЛИГАМЕНТАРНАЯ АНЕСТЕЗИЯ ОБЕСПЕЧИВАЕТ ОБЕЗБОЛИВАНИЕ
_) всех зубов нижней челюсти с одной стороны
_) фронтальной группы зубов верхней челюсти от клыка до клыка
1146. [T003256] МАКСИМАЛЬНО БЕЗОПАСНОЕ ПРОВЕДЕНИЕ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ОБЕСПЕЧИВАЕТСЯ ПРИМЕНЕНИЕМ
_) инъектора для интралигаментарной анестезии
_) карпульного инъектора
+) автоматизированного инъектора системы STA
_) автоматизированной системы Quick-Sleeper
1147. [T003257] СОЗДАНИЕ И ПОДДЕРЖАНИЕ ВЫСОКОГО ДАВЛЕНИЯ ПРИ ИНТРАЛИГАМЕНТАРНОЙ АНЕСТЕЗИИ ДОСТИГАЕТСЯ С ПОМОЩЬЮ
_) рукоятки шприца
_) угловой насадки
1148. [T003258] ПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ АППЛИКАЦИОННОЙ АНЕСТЕЗИИ ЯВЛЯЕТСЯ
_) удаление постоянного зуба
_) препарирование твёрдых тканей зуба под коронку
+) обезболивание места вкола перед инъекцией
_) депульпирование зуба
1149. [T003259] БЕЗОПАСНОСТЬ АППЛИКАЦИОННОЙ АНЕСТЕЗИИ ДОСТИГАЕТСЯ
_) применением анестетика высокой концентрации
_) применением водорастворимых аппликационных средств
_) использованием аэрозольных форм выпуска анестетика
+) удалением излишков анестетика после окончания времени его экспозиции
1150. [T003260] ЭКСПОЗИЦИЯ МЕСТНОГО АНЕСТЕТИКА ПРИ АППЛИКАЦИОННОЙ АНЕСТЕЗИИ СОСТАВЛЯЕТ (МИН)
1151. [T003261] ПРЕИМУЩЕСТВО ДИПЛЕН-ПЛЁНКИ ПРИ АППЛИКАЦИОННОЙ АНЕСТЕЗИИ ЗАКЛЮЧАЕТСЯ В ТОМ, ЧТО
_) эффект обезболивания продолжается около 60 минут
_) анестетик проникает на глубину более 5 мм
+) обладает обезболивающим и антибактериальным действиями
_) эффект обезболивания наступает сразу после адгезии плёнки
1152. [T003262] ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ ПРИ ВОСПАЛЕНИИ
_) не изменяется
1153. [T003263] ЛИДОКАИН ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
+) используется для всех видов анестезии
_) суживает сосуды
_) относится к группе сложных эфиров
_) по активности уступает Прокаину (Новокаину)
1154. [T003264] АРТИКАИН ИСПОЛЬЗУЕТСЯ У ДЕТЕЙ С (ЛЕТ)
1155. [T003265] ПРЕПАРАТОМ, ИСПОЛЬЗУЕМЫМ ДЛЯ ВСЕХ ВИДОВ МЕСТНОЙ АНЕСТЕЗИИ, ЯВЛЯЕТСЯ
_) Бензокаин (Анестезин)
_) Прокаин (Новокаин)
1156. [T003266] ПРЕПАРАТОМ, ИСПОЛЬЗУЕМЫМ ДЛЯ ПОВЕРХНОСТНОЙ АНЕСТЕЗИИ, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
1157. [T003267] ЛИДОКАИН ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
_) по активности уступает Прокаину (Новокаину)
_) используется только для поверхностной анестезии
+) действует длительнее Прокаина (Новокаина)
_) разрушается псевдохолинэстеразой
1158. [T003268] АРТИКАИН ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
_) действует через 10-15 минут
+) обладает высокой диффузионной способностью
_) суживает сосуды
_) применяется для поверхностной анестезии
1159. [T003269] МЕПИВАКАИН ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
_) действует 20-30 минут
+) не вызывает расширения сосудов
_) используется для всех видов анестезии
_) по активности уступает Прокаину (Новокаину)
1160. [T003270] МЕСТНЫМ АНЕСТЕТИКОМ, ВЫПУСКАЕМЫМ В КАРПУЛАХ, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
_) Бензокаин (Анестезин)
1161. [T003271] МАКСИМАЛЬНО ДОПУСТИМАЯ ДОЗА АРТИКАИНА ДЛЯ ВЗРОСЛЫХ СОСТАВЛЯЕТ (МГ/КГ)
1162. [T003272] МАКСИМАЛЬНО ДОПУСТИМАЯ ДОЗА ЛИДОКАИНА БЕЗ ЭПИНЕФРИНА (АДРЕНАЛИНА) СОСТАВЛЯЕТ (МГ/КГ)
1163. [T003273] МАКСИМАЛЬНО ДОПУСТИМАЯ ДОЗА МЕПИВАКАИНА БЕЗ ЭПИНЕФРИНА (АДРЕНАЛИНА) СОСТАВЛЯЕТ (МГ/КГ)
1164. [T003274] КОНЦЕНТРАЦИЯ РАСТВОРА МЕПИВАКАИНА БЕЗ ЭПИНЕФРИНА (АДРЕНАЛИНА) СОСТАВЛЯЕТ (%)
1165. [T003275] МЕНЬШЕ ПРОНИКАЕТ ЧЕРЕЗ ГИСТОГЕМАТИЧЕСКИЕ БАРЬЕРЫ
_) Бупивакаин (Маркаин)
1166. [T003276] МЕСТНЫМ АНЕСТЕТИКОМ, ВЫПУСКАЕМЫМ ДЛЯ ПОВЕРХНОСТНОЙ АНЕСТЕЗИИ В ВИДЕ СПРЕЯ, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
1167. [T003277] МЕСТНЫМ АНЕСТЕТИКОМ, ВЫПУСКАЕМЫМ В КАРПУЛАХ В ВИДЕ 3% РАСТВОРА БЕЗ ВАЗОКОНСТРИКТОРА, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
1168. [T003278] КОНЦЕНТРАЦИЯ РАСТВОРА ЛИДОКАИНА, ВЫПУСКАЕМОГО В ВИДЕ СПРЕЯ, СОСТАВЛЯЕТ (%)
1169. [T003279] КОНЦЕНТРАЦИЯ МЕПИВАКАИНА В МЕСТНОАНСТЕЗИРУЮЩЕМ РАСТВОРЕ, СОДЕРЖАЩЕМ ЭПИНЕФРИН (АДРЕНАЛИН), СОСТАВЛЯЕТ (%)
1170. [T003280] КОНЦЕНТРАЦИЯ РАСТВОРА АРТИКАИНА ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ В СТОМАТОЛОГИИ СОСТАВЛЯЕТ (%)
1171. [T003281] КОНЦЕНТРАЦИЯ РАСТВОРА ПРОКАИНА (НОВОКАИНА), ПРИМЕНЯЕМАЯ ПРИ ПРОВЕДЕНИИ БЛОКАД, СОСТАВЛЯЕТ (%)
1172. [T003282] МЕСТНЫМ АНЕСТЕТИКОМ, ПОЗВОЛЯЮЩИМ ПРОВОДИТЬ ПОД ИНФИЛЬТРАЦИОННОЙ АНЕСТЕЗИЕЙ СТОМАТОЛОГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА ВО ФРОНТАЛЬНОМ УЧАСТКЕ НИЖНЕЙ ЧЕЛЮСТИ, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
1173. [T003283] НАИБОЛЕЕ БЫСТРОЕ РАЗВИТИЕ АНЕСТЕЗИРУЮЩЕГО ЭФФЕКТА НАБЛЮДАЕТСЯ ПРИ ИСПОЛЬЗОВАНИИ
_) Прокаина (Новокаина)
1174. [T003284] МЕСТНЫЕ АНЕСТЕТИКИ ГРУППЫ ЭФИРОВ В ОТЛИЧИЕ ОТ ГРУППЫ АМИДОВ
_) разрушаются эстеразами плазмы и тканей
+) разрушаются микросомальными ферментами печени
_) действуют короче
_) хуже диффундируют в ткани
1175. [T003285] КРАТКОВРЕМЕННОСТЬ ДЕЙСТВИЯ МЕСТНЫХ АНЕСТЕТИКОВ ГРУППЫ СЛОЖНЫХ ЭФИРОВ ОБЪЯСНЯЕТСЯ
_) биотрансформацией в печени
_) быстрым всасыванием с места введения
_) быстрым выведением
1176. [T003286] МЕСТНЫЕ АНЕСТЕТИКИ НАИБОЛЕЕ АКТИВНЫ ПРИ РЕАКЦИИ СРЕДЫ
1177. [T003287] К МЕСТНЫМ АНЕСТЕТИКАМ ГРУППЫ СЛОЖНЫХ ЭФИРОВ ОТНОСИТСЯ
1178. [T003288] ДОБАВЛЕНИЕ СОСУДОСУЖИВАЮЩИХ СРЕДСТВ В РАСТВОРЫ МЕСТНЫХ АНЕСТЕТИКОВ ПРИВОДИТ К
_) ускорению всасывания местного анестетика
+) пролонгации анестезирующего эффекта
_) снижению риска общих осложнений
_) миорелаксирующему эффекту
1179. [T003289] К ГРУППЕ ПРЕПАРАТОВ, ПРОЛОНГИРУЮЩИХ ДЕЙСТВИЕ МЕСТНЫХ АНЕСТЕТИКОВ, ОТНОСЯТСЯ
1180. [T003290] МЕСТНЫМ АНЕСТЕТИКОМ ГРУППЫ АМИДОВ ЯВЛЯЕТСЯ
_) Бензокаин (анестезин)
_) Прокаин (Новокаин)
1181. [T003291] ПРИ ВОСПАЛЕНИИ В БОЛЬШЕЙ СТЕПЕНИ СНИЖАЕТСЯ АКТИВНОСТЬ
1182. [T003292] ПРОКАИН (НОВОКАИН) ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
_) обладает высокой токсичностью
_) суживает сосуды
+) действует 20-30 минут
_) по активности превосходит Мепивакаин
1183. [T003293] АРТИКАИН ХАРАКТЕРИЗУЕТСЯ ТЕМ, ЧТО
_) действует 10-15 минут
_) применяется для всех видов местной анестезии
_) плохо диффундирует в ткани
1184. [T003294] АНЕСТЕТИКОМ, БИОТРАНСФОРМАЦИЯ КОТОРОГО ПРОИСХОДИТ В ПЕЧЕНИ, ЯВЛЯЕТСЯ
_) Тетракаин (Дикаин)
_) Бензокаин (Анестезин)
_) Прокаин (Новокаин)
1185. [T003295] АКТИВНЫЕ МЕТАБОЛИТЫ ОБРАЗУЮТСЯ ПРИ БИОТРАНСФОРМАЦИИ
_) Прокаина (Новокаина)
1186. [T003296] НАИБОЛЕЕ МЕДЛЕННО РАЗВИВАЕТСЯ АНЕСТЕЗИРУЮЩИЙ ЭФФЕКТ ПРИ ИСПОЛЬЗОВАНИИ
1187. [T003297] ДЛЯ ПРОВЕДЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ В СОВРЕМЕННОЙ СТОМАТОЛОГИИ ПРИМЕНЯЕТСЯ ШПРИЦ
_) двухкомпонентный Мердока
_) инъекционный Фишера
1188. [T003298] СКОРОСТЬ НАСТУПЛЕНИЯ ЭФФЕКТА МЕСТНОГО АНЕСТЕТИКА ЗАВИСИТ ОТ
_) периода полувыведения
+) константы диссоциации (рКа)
1189. [T003299] ДЛЯ ПРОВОДНИКОВОЙ АНЕСТЕЗИИ РЕКОМЕНДУЕТСЯ ИГЛА ДЛИНОЙ (ММ)
1190. [T003300] МЕСТНЫМ АНЕСТЕТИКОМ, ИСПОЛЬЗУЕМЫМ В КАЧЕСТВЕ ПРОТИВОАРИТМИЧЕСКОГО СРЕДСТВА, ЯВЛЯЕТСЯ
_) Прокаин (Новокаин)
1191. [T003301] НАИБОЛЕЕ ВЫСОКАЯ ДИФФУЗИОННАЯ СПОСОБНОСТЬ У
_) Прокаина (Новокаина)
1192. [T003302] ОСНОВНЫМ ВИДОМ ОБЕЗБОЛИВАНИЯ, ПРИМЕНЯЕМЫМ ПРИ ОПЕРАЦИИ УДАЛЕНИЯ ЗУБА, ЯВЛЯЕТСЯ
1193. [T003303] АНЕСТЕТИКИ ГРУППЫ СЛОЖНЫХ ЭФИРОВ ГИДРОЛИЗИРУЮТСЯ
1194. [T003304] ДЛЯ СНЯТИЯ ПСИХОЭМОЦИОНАЛЬНОГО НАПРЯЖЕНИЯ В УСЛОВИЯХ СТОМАТОЛОГИЧЕСКОЙ ПОЛИКЛИНИКИ ИСПОЛЬЗУЮТ
_) ненаркотические анальгетики
1195. [T003305] ОБОЗНАЧЕНИЕ «Д-С ФОРТЕ» СООТВЕТСТВУЕТ КОНЦЕНТРАЦИИ ВАЗОКОНСТРИКТОРА
1196. [T003306] ДЕТЯМ С 6 МЕСЯЦЕВ ДЛЯ УМЕНЬШЕНИЯ БОЛИ ПРИ ПРОРЕЗЫВАНИИ ЗУБОВ МОЖНО ПРИМЕНЯТЬ
_) Кеторолак (Кеталгин, Кетанов, Кеторол)
_) Индометацин (Метиндол)
_) Мелоксикам (Мовалис)
1197. [T003307] ЦЕЛЕВЫМ ПУНКТОМ АНЕСТЕЗИИ ПО С. МАЛАМЕДУ ЯВЛЯЕТСЯ ОТВЕРСТИЕ
1198. [T003308] ДЛЯ КУРСОВОГО ПРОТИВОВОСПАЛИТЕЛЬНОГО ЛЕЧЕНИЯ ПАЦИЕНТУ, ИМЕЮЩЕМУ В АНАМНЕЗЕ ЯЗВЕННУЮ БОЛЕЗНЬ ЖЕЛУДКА, СЛЕДУЕТ ВЫБРАТЬ
_) Индометацин (Метиндол)
_) Кетопрофен (Артрозилен, ОКИ)
_) Кеторолак (Кеталгин, Кетанов, Кеторол)
1199. [T003309] ПРЕПАРАТАМИ ДЛЯ СНЯТИЯ СТРАХА И НАПРЯЖЕНИЯ, КОТОРЫЕ МОГУТ НАЗНАЧАТЬ ВРАЧИ НА СТОМАТОЛОГИЧЕСКОМ ПРИЁМЕ, ЯВЛЯЮТСЯ
_) Диазепам (Сибазон, Седуксен), Дроперидол, Нитразепам (Эуноктин)
_) Мидазолам (Дормикум), Тофизепам (Грандаксин), Хлордиазепоксид (Элениум)
+) Фабомотизол (Афобазол), Гидроксизин (Атаракс), Тенотен
_) Гидроксизин (Атаракс), Мидазолам (Дормикум), Феназепам
1200. [T003310] ПРИ ИНФИЛЬТРАЦИОННОЙ АНЕСТЕЗИИ НА ВЕРХНЕЙ ЧЕЛЮСТИ СКОС ИГЛЫ НАПРАВЛЕН
1201. [T003311] ТРАНКВИЛИЗАТОРОМ, ОБЛАДАЮЩИМ АНКСИОЛИТИЧЕСКИМ, СЕДАТИВНЫМ, ПРОТИВОРВОТНЫМ ДЕЙСТВИЕМ И СНИЖАЮЩИМ САЛИВАЦИЮ, ЯВЛЯЕТСЯ
_) Тофизопам (Грандаксин)
_) Фабомотизол (Афобазол)
1202. [T003312] ОСТРОЕ НАРУШЕНИЕ ДЫХАНИЯ В РЕЗУЛЬТАТЕ МЕХАНИЧЕСКОГО ПРЕПЯТСТВИЯ В ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЯХ НАЗЫВАЕТСЯ
1203. [T003313] ПАЦИЕНТУ С ТИРЕОТОКСИКОЗОМ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ СЛЕДУЕТ ВЫБРАТЬ
_) 2% Лидокаин с Эпинефрином 1:100000
_) 2% Мепивакаин с Эпинефрином 1:100000
+) 3% Мепивакаин, 4% Артикаин с Эпинефрином 1:200000
_) 4% Артикаин с Эпинефрином 1:100000
1204. [T003314] ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ, КОТОРЫЙ ОСЛОЖНИЛСЯ ОСТАНОВКОЙ ДЫХАНИЯ, В ОЖИДАНИИ РЕАНИМАЦИОННОЙ БРИГАДЫ «СКОРОЙ ПОМОЩИ» СЛЕДУЕТ
_) ввести внутривенно Эуфиллин
_) ввести внутривенно Супрастин
_) ввести Сальбутамол через небулайзер
+) начать искусственную вентиляцию лёгких (ИВЛ), массаж сердца
1205. [T003315] ПАЦИЕНТУ С ДЕКОМПЕНСИРОВАННОЙ ФОРМОЙ САХАРНОГО ДИАБЕТА СЛЕДУЕТ ВЫБРАТЬ ПРЕПАРАТ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ
+) 3% Мепивакаин, 4% Артикаин
_) 2% Мепивакаин с Эпинефрином 1:100000
_) 4% Артикаин с Эпинефрином 1:200000
_) 4% Артикаин с Эпинефрином 1:100000
1206. [T003316] ПРИЁМ ДЛЯ УДАЛЕНИЯ ИНОРОДНЫХ ТЕЛ ИЗ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ ПО ИМЕНИ АВТОРА НАЗЫВАЕТСЯ ПРИЁМ
1207. [T003317] ПАЦИЕНТУ С БРОНХИАЛЬНОЙ АСТМОЙ РЕКОМЕНДУЕТСЯ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ ИСПОЛЬЗОВАТЬ
_) 4% Артикаин с Эпинефрином 1:200000
_) 2% Мепивакаин с Эпинефрином 1:100000
+) 4% Артикаин, 3% Мепивакаин
_) 4% Артикаин с Эпинефрином 1:100000
1208. [T003318] ДЛЯ ПРОВЕДЕНИЯ ЗАКРЫТОГО МАССАЖА СЕРДЦА ВЗРОСЛОГО ЧЕЛОВЕКА РАСПОЛАГАТЬ ЛАДОНИ НА ГРУДНОЙ КЛЕТКЕ СЛЕДУЕТ
_) на границе нижней и средней части грудины
+) на средней части грудины
_) на мечевидном отростке грудины
_) на верхней части грудины
1209. [T003319] БЕРЕМЕННЫМ И КОРМЯЩИМ ЖЕНЩИНАМ РЕКОМЕНДУЕТСЯ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ ВЫБИРАТЬ ПРЕПАРАТЫ НА ОСНОВЕ
_) Прокаина (Новокаина)
1210. [T003320] ОПТИМАЛЬНЫЙ РИТМ УДАРОВ ПРИ ЗАКРЫТОМ МАССАЖЕ СЕРДЦА В МИНУТУ ДОЛЖЕН СОСТАВЛЯТЬ
1211. [T003321] ПРИ ВЫБОРЕ ДОЗЫ МЕСТНОГО АНЕСТЕТИКА ДЕТЯМ СЛЕДУЕТ УЧИТЫВАТЬ
_) возраст ребёнка
_) массу тела ребёнка
_) фармакокинетику препарата, возраст и массу тела ребёнка
1212. [T003322] ПРИ ПРОВЕДЕНИИ РЕАНИМАЦИИ ВДВОЁМ ВЗРОСЛОМУ ЧЕЛОВЕКУ СООТНОШЕНИЕ НЕПРЯМОГО МАССАЖА СЕРДЦА И ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЁГКИХ (ИВЛ) СОСТАВЛЯЕТ
1213. [T003323] ПРИ ЗАБОЛЕВАНИЯХ ПЕЧЕНИ ПРЕПАРАТОМ ВЫБОРА ЯВЛЯЕТСЯ
1214. [T003324] НИТРОМИНТ-АЭРОЗОЛЬ ЯВЛЯЕТСЯ СРЕДСТВОМ ДЛЯ КУПИРОВАНИЯ
_) гипертонического криза
_) судорожного припадка
_) стенотической асфиксии
Дата добавления: 2019-07-17 ; просмотров: 338 ; Мы поможем в написании вашей работы!
Обозначение "внутрисвязочная анестезия" некорректно, так как инъектор непосредственно в связку не вводится. Но все же большинство авторов используют этот термин. Особенностью интралигаментарной анестезии является тот факт, что обезболивающее средство инъецируется под более высоким давлением, чем при обычной анестезии. Если оно будет достаточным, то только незначительная часть раствора распределяется вдоль щелевидного периодонтального пространства, тогда как основная часть жидкости через отверстия Lamina cribriformis проникает во внутрикостнос пространство альвеолярной кости. Отсюда она распространяется до периаттикалъной области, что доказывает внутрикостный характер этой анестезии.
По многим свойствам интралигаментарная анестезия выделяется из группы инфильтрациоиных способов местной анестезии, а именно:
- латентный период минимальный: анестезия наступает немедленно (через 15-45 секунд), что экономит время врача и пациента;
- продолжительность интралигаментарного обезболивания достаточна для проведения основных амбулаторных стоматологических вмешательств (от 20 до 30 минут);
- техника анестезии достаточно проста и овладеть ею легко;
- проведение интралигаментарной анестезии практически безболезненно;
- отсутствие онемения мягких тканей во время и после инъекции.
- минимальное использование анестетика (0,12-0,54 мл на обезболивание одного зy6a) и вазоконстриктора, что особенно важно у лиц с сопутствующей патологией;
- анестезия лишена недостатков, присущих проводниковой анестезии, таких, как длительное нарушение проводимости нерва, длительный латентный период, возможная контрактура, гематома и т.д.
- возможность замены проводниковой анестезии при проведении вмешательств на фронтальных зубах нижней челюсти, не прибегая к проведению двусторонней проводниковой анестезии.
- лечение в одно посещение зубов в 4-х квадрантах челюстей, используя при этом минимальный объем обезболивающего раствора, не вызывая дискомфорта у пациента при проведении инъекции и после нее.
Интралигаментарную анестезию безопаснее и легче проводить специальными инъекторами. Предъявляемые к ним требования должны быть следующими: создавать и поддерживать достаточно высокое давление во время инъекции; иметь систему дозированного выведения раствора; иметь угловую насадку или поворотную головку для изменения угла наклона иглы по отношению к оси инъектора; они должны быть выполнены из материала, выдерживающего различные способы стерилизации; должны быть легкими и удобными в работе.
Применяемые инъекторы для анестезии используют мышечную силу руки врача, однако, за счет редуктора позволяют развивать сильное давление. При использовании данной методики анестезии лучше работать с надежной карпулой, т.е. карпула должна выдерживать высокое давление и не протекать. На карпуле должны быть нанесены мерные риски, по которым легко следить за расходом анестетика. Поэтому, желательно, чтобы плунжер имел не три, а четыре уплотнительных кольца.
Рекомендуемая для инъекций игла должна иметь наружный диаметр не более 0,3 мм, при этом внутренний диаметр канюли составляет 0,03 мм, а длина иглы может быть 10,12 или 16 мм. Ее особенностью является способность изгибаться, не ломаясь. Поскольку ширина периодонтальной щели составляет 0,05-0,36 мм в средней части корня, то иглу не вводят глубоко, а раствор проталкивается под давлением.
Методика проведения интралигаментарной анестезии.
После удаления налета и антисептической обработки (например, 0,06% раствором хлоргексидина биглюконата) всей поверхности зуба и десневой бороздки вокруг него, инъекционную иглу вводят в периодонтальное пространство, расположив ее так, чтобы скос был направлен в сторону зуба. Игла скользит по поверхности зуба под углом 30 градусов к центральной оси зуба, прокалывает десневую бороздку и проникает на глубину 1-3 мм до появления у врача ощущения сопротивления тканей. Затем, развивается максимальное давление нажатием на рукоятку шприца, под влиянием чего раствор инъецируется. На правильное размещение иглы указывает сильное сопротивление тканей.
В редких случаях при правильном введении иглы может отсутствовать ток жидкости из иглы. Это возможно при очень тугом прижатии иглы к поверхности корня или стенке альвеолы, либо при закупорке иглы. В первом случае следует поменять положение иглы, во втором - проверить, поступает ли раствор через иглу. Очень важно следить за поступлением анестетика из иглы: если в области расположения иглы появилась капля анестетика, то это свидетельствует о неправильном расположении пглы и выходе раствора наружу. В этом случае надо обязательно изменить ее положение. Клиническим признаком правильно проводимой анестезии является ишемия десны вокруг обезболиваемого зуба.
Объем вводимого раствора зависит от количества корней зуба. Для обезболивания каждого корня зуба требуется 0,12-0,18 мл местноанестезирующего раствора. При работе инъектором с дозатором, одна доза составляет 0,06 мл раствора, поэтому обезболивание каждого корня требует введения 2-3 доз. Каждая доза вводится в течение 7 сек. На однокорневой зуб при 2-3 дозах общее время введения составляет 14-21 сек. В конце инъекции иглу не рекомендуется убирать сразу, а следует подождать еще 10-15 сек. с тем, чтобы раствор не вышел обратно. Основное требование - медленное введение раствора. Анестезию мноогокорневых зубов проводят с апроксимальных поверхностей зуба (медиальной и дистальиой), т.е. у каждого корня. Таким образом, для обезболивания однокорневого зуба достаточно 0,12-0,18 мл раствора, для двухкорневых - 0,24-0,36 мл, а для трехкорневых (для верхних моляров дополнительно вводят анестетик у небного корня) - 0,36-0,54 мл.
При использовании ультракаина возможно ограничиться двумя-тремя дозами, т.е. 0,24-0,36 мл.
Клинические рекомендации по применению анестезии.
При консервативных вмешательствах (лечении зубов по поводу кариеса и пульпита), а также препарировании зубов под коронку, необходимо осторожно вводить иглу в пародонт на глубину не более 2-3 мм и очень медленно выпускать раствор, строго соблюдать паузы между введением каждой дозы раствора, чтобы в наибольшей мере снизить степень повреждения пародонта во время анестезии.
При проведении интралигаментарной анестезии для удаления зуба, не требуется соблюдения щадящих мер. При этом допустимо как более глубокое введение иглы, так и более быстрое введение раствора.
В случае недостаточной эффективности интралигаментарной анестезии при лечении острой и хронической форм пульпита можно вводить анестезирующий раствор внутрипульпарно, пользуясь тем же инъектором с иглой. Предварительно вскрытый участок пульпы обезболивается аппликационно.
Эффективность интралигаментарной анестезии высока - 99% при хирургических вмешательствах. Следует отметить, что интралигаментарная анестезия эффективна не для всех групп зубов, а именно: в 46% случаев неэффективно обезболивание клыков на верхней и нижней челюстях, чуть выше эффективность обезболивания верхних центральных резцов. Вероятно, на успех анестезии влияет длина корня этих групп зубов.
Противопоказаниями к проведению интралигаментарной анестезии являются: наличие пародонтального кармана, если только не требуется удаления зуба; наличие острых воспалительных заболеваний тканей пародонта; лечение и удаление зубов по поводу острого и обострения хронического периодонтита; наличие в анамнезе эндокардита. Интралигаментарная анестезия является перспективным, высокоэффективным, безопасным и простым по технике исполнения способом обезболивания, обеспстииая адекватную анестезию почти для всех амбулаторных стоматологических вмешателытн. Для пациента анестезия приемлема, так как по окончании вмешательства не только функции зубочелюстной системы не нарушены, но и сама инъекция не вызывает отрицательных, эмоций. Интралигаментарная анестезия может служить как основным, так и дополнительным способом, освоение и применение которого позволит понысить эффективность обезболивания при проведении стоматологических вмешательств.

-
3 июня 2016 3984
Методу интралигаментарной анестезии около века. Его разработка в 1907 году связана с именем французского дантиста Noque. Своим вторым рождением метод обязан совершенствованию средств местного обезболивания, а точнее изобретением Lafargue (1965 г.) инъектора, создающего во время инъекции достаточно высокое давление (35-70 кг/см2) для продвижения раствора в ткани пародонта.
Внутрисвязочная анестезия заключается в обезболивании, одного зуба путем инъекции анестезирующего раствора в периодонтальную щель. Обозначение “внутрисвязочной анестезии” не совсем корректно, так как инъектор непосредственно в связку не вводится. Но все же большинство авторов используют этот термин.
Особенностью ИЛА является тот факт, что обезболивающее средство инъецируется под более высоким давлением, чем при обычной анестезии. Если оно будет достаточным, то только незначительная часть раствора распределяется вдоль щелевидного периодонтального пространства, тогда как основная часть жидкости через отверстия Lamina cribriformis проникает во внутрикостное пространство альвеолярной кости. Отсюда она распространяется до периапикальной области, что доказывает внутрикостный характер этой анестезии.
По многим свойствам интралигаментарная анестезия выделяется среди других видов инфильтрационной анестезии, а именно:
- латентный период минимальный: анестезия наступает на 1-й минуте с момента инъекции;
- максимальный эффект развивается сразу и держится до 20-й минуты;
- техника анестезии достаточно проста и овладеть ею легко;
- проведение ИЛА практически безболезненно;
- отсутствие онемения мягких тканей во время и после инъекции.
Это свойство очень важно не только для взрослых пациентов, профессиональная деятельность которых связана с речевой нагрузкой. Особенно полезным мы считаем этот метод в детской практике, так как: а) предотвращены образование гематомы и послеоперационное жевание онемевшей губы, языка или щеки; б) коррекцию прикуса после терапевтических вмешательств проводить относительно легче; в) потенциальная токсичность препаратов маловероятна из-за минимального количества используемого раствора.
Виды инъекторов
Интралигаментарную анестезию безопаснее и легче проводить специальными инъекторами. Предъявляемые к ним требования должны быть следующими: - создавать и поддерживать достаточно высокое давление во время инъекции; - иметь систему дозированного выведения раствора; - иметь угловую насадку или поворотную головку для изменения угла наклона иглы по отношению к зубу; - выполняться из материала, выдерживающего различные методы стерилизации; - быть легкими и удобными в работе.
Применяемые инъекторы для анестезии используют мышечную силу руки врача, позволяющей развивать сильное давление при помощи редуктора. Мы приведем краткие характеристики шприцев нового поколения, которые используются в настоящее время для проведения интралигаментарной анестезии.
Шприцы STERINJECT и PERI-PRESS (фирма 1KB PRODUCTS) имеют анатомическую форму креста, оснащенного защелкой, удерживаемой 4-мя пальцами. Шприц позволяет использовать максимальную мышечную силу руки врача, продвижение вперед осуществляется с помощью системы гребенки, позволяющей производить наибольшее увеличение усилия. Каждое нажатие на рычаг выводит 0,2 мл раствора анестетика.
Шприц CITOJECT (фирма “Вауег”, ФРГ) - в форме авторучки; связанная с поршнем гребенка действует с помощью защелки, которая выводит 0,2 мл анестезирующего раствора в шприце Ligmaject и 0,06 мл -в шприце Citoject.
Шприц PAROJECT (фирма “Ronvig”, Дания) представляет собой полый металлический цилиндр, не более авторучки. Каждый шаг поршня выводит около 0,06 мл анестетика.
Уникальность отечественного инъектора ИС-01-1-MID состоит в том, что его наконечник имеет поворотную головку, позволяющую создавать любой угол наклона иглы при проведении анестезии. Рекомендуемая для инъекции игла (рис. 3) имеет диаметр 0,3 мм (длина ее может быть - 10, 12 или 16 мм). Особенностью ее является способность изгибаться, не ломаясь. Внутренний диаметр канюли (0,03 мм) убедительно доказывает, что игла не попадает в периодонтальную щель, (ширина которой составляет 0,05-0,36 мм в средней части корня), а ток раствора под давлением проталкивается в щель.
Применяемый для ИЛА карпулированный местноанестезирующий раствор (объемом 1,7 и 1,8 мл) должен содержать анестетик амидного ряда и обязательно вазоконстриктор.
Методика проведения интралигаментарной анестезии
После удаления налета и антисептической обработки (например, 0,06% раствором хлоргексидина биглюконата) всей поверхности зуба и десневой бороздки вокруг него раствор анестетика инъецируют под давлением в периодонтальное пространство. Игла скользит по поверхности зуба и под углом 30 градусов к центральной оси зуба прокалывает десневую бороздку и проникает на глубину 1-3 мм до появления ощущения сопротивления тканей. Затем развивается максимальное давление нажатием на рукоятку шприца в течение 7 сек., раствор инъецируется.
На правильное размещение иглы указывает сильное сопротивление тканей. В редких случаях при правильном введении иглы может отсутствовать ток жидкости из иглы. Это возможно в следующих случаях: при очень тугом прижатии иглы к поверхности корня или стенке альвеолы; при закупорке иглы. В первом случае следует поменять положение иглы, в другом - проверить, поступает ли раствор через иглу.
Очень важно следить за поступлением анестетика из иглы: если в области расположения иглы появилась капля анестетика, то это свидетельствует о неправильном расположении иглы и выходе раствора наружу. В этом случае надо обязательно изменить ее положение. Клиническим признаком правильно проводимой анестезии является ишемия (побледнение) десны вокруг обезболиваемого зуба.
Число инъекций зависит от количества корней зуба. На обезболивание однокорневого зуба требуется 0,12-0,18 мл раствора. Основное требование - медленное введение раствора. При работе инъектором с дозатором 0,06 мл это количество раствора вводится в течение 7 сек. На однокорневой зуб это введение повторяется 2-3 раза с интервалом 7 сек. В конце инъекции иглу не рекомендуется убирать сразу, а следует подождать еще 10-15 сек. с тем, чтобы раствор не вышел обратно.
Анестезию проводят с апроксимальных поверхностей зуба (медиальной и дистальной), т.е. у каждого корня. Таким образом, для обезболивания однокорневого зуба достаточно 0,12-0,18 мл анестетика, а для двухкорневых - 0,24-0,36 мл, для трехкорневых (для верхних моляров дополнительно вводят анестетик у небного корня) - 0,36-0,54 мл.
Клинические рекомендации по применению анестезии
При консервативных вмешательствах (лечении зубов по поводу кариеса и пульпита), а также препарировании зубов под коронку во время анестезии необходимо осторожно вводить иглу в пародонт, на глубину не более 2-3 мм и очень медленно выпускать раствор, строго соблюдать паузы между введением каждой дозы раствора.
Для удаления зуба проведение интралигаментарной анестезии не требует соблюдения щадящих мер; в этом случае допустимо как более глубокое введение иглы, так и более быстрое введение раствора. В случае недостаточной эффективности ИЛА при лечении острой и хронической форм пульпита можно вводить анестезирующий раствор внутрипульпарно, пользуясь тем же инъектором с иглой.
Предварительно вскрытый участок пульпы обезболивается аппликационно. Эффективность интралигаментарной анестезии высока - от 89% при терапевтических до 94% - при ортопедических и 99% - хирургических вмешательствах. Следует отметить, что ИЛА эффективна не для всех групп зубов, а именно: в 46% случаев неэффективно обезболивание клыков на верхней и нижней челюстях, чуть выше эффективность обезболивания верхних центральных резцов. Вероятно, на успех анестезии влияет длина корня этих групп зубов.
Преимущества интралигаментарного метода анестезии
- Высокий процент успешного обезболивания от 89% в терапевтической до 99% в хирургической практике. Исключение составляет обезболивание клыков и иногда центральных резцов верхней челюсти (46%).
- Практически безболезненное проведение анестезии.
- Анестезирующий эффект проявляется практически немедленно (через 15-45 секунд), что экономит время врача и пациента.
- Продолжительность интралигаментарного обезболивания достаточна для проведения основных амбулаторных стоматологических вмешательств (от 20 до 30 минут).
- Минимальное использование анестетика (0,12-0,54 мл на обезболивание одного зуба) и вазоконстриктора, что особенно важно у лиц с сопутствующей патологией.
- Анестезия лишена недостатков, присущих проводниковой анестезии, таких, как длительное нарушение проводимости нерва, длительный патентный период, контрактура и т.д.
- Возможность замены проводниковой анестезии при проведении вмешательств на фронтальных зубах нижней челюсти, не прибегая к проведению двусторонней проводниковой анестезии.
- Лечение в одно посещение зубов в 4-х квадрантах челюстей, используя при этом минимальный объем обезболивающего раствора, не вызывая дискомфорта у пациента при проведении инъекции.
Показания к интралигаментарной анестезии
- Лечение зубов по поводу кариеса, острого и хронического пульпита.
- Депульпирование интактных зубов в целях протезирования.
- Удаление зубов по поводу хронического периодонтита.
- Препарирование твердых тканей зуба под-коронку.
Противопоказания к проведению интралигаментарной анестезии
- Наличие пародонтального кармана, если только не требуется удаления зуба.
- Наличие острых воспалительных заболеваний тканей пародонта.
- Лечение и удаление зубов по поводу острого и обострения хронического периодонтита.
- Наличие в анамнезе эндокардита.
Интралигаментарная анестезия является перспективным, высокоэффективным, безопасным и простым по технике исполнения методом обезболивания, обеспечивая адекватную анестезию почти для всех амбулаторных стоматологических вмешательств. Для пациента анестезия приемлема, так как по окончании вмешательства не только функции зубочелюстной системы не нарушены, но и сама инъекция не вызывает отрицательных эмоций.
ИЛА может служить как основным, так и дополнительным методом, освоение и применение которого позволит повысить эффективность обезболивания при проведении стоматологических вмешательств.
Основные принципы стоматологической помощи – терапия не должна сопровождаться болью и стрессом. Именно поэтому в своей работе врачи так часто прибегают к обезболиванию. Анестезия в стоматологии отличается техниками введения препаратов, но главное – благодаря фармакологическим средствам последнего поколения, пациент может забыть о своем страхе и спокойно довериться дантисту.

- Анестезия: что это такое?
- Виды препаратов и принцип их действия
- Особенности применения при некоторых патологиях
- Местная (локальная) анестезия
- Аппликационный метод
- Инфильтрационный метод
- Интралигаментарная (внутрисвязочная) анестезия
- Стволовая (проводниковая) анестезия
- Внутрикостная (спонгиозная) анестезия
- Побочные явления и возможные осложнения
- Общая анестезия
- Обезболивание в медицинском центре Церекон
Анестезия: что это такое?
Это частичное снижение или полное устранение любого типа чувствительности, в частности, болевой. Таким действием обладают определенные лекарственные средства, которые останавливают передачу нервного импульса с периферии – участка, где планируется проведение врачебной манипуляции, в соответствующий центр головного мозга.
Виды препаратов и принцип их действия
Исходя из химического состава, анестетики делят на две группы:
-
сложные эфиры (Анестезин, Новокаин, Дикаин); замещенные амиды кислот (Ультракаин, Лидокаин, Убистезин и др.).
Помимо различия в основных компонентах все лекарства в зависимости от длительности их действия, можно условно разделить на три типа:
-
короткий период (Новокаин); средняя продолжительность (Лидокаин и средства, содержащие артикаин); длительный обезболивающий эффект (Бупивакаин, Хирокаин, Ропивакаин).
Основное свойство местных анестетиков – временное подавление возбудимости рецепторов, в результате чего исчезает восприимчивость к любым раздражителям. В отличие от наркоза, обладающего системным воздействием, они не вызывают отключения сознания.
Главные критерии, которые должен сочетать в себе любой анестетик, считаются гипоаллергенность, максимально низкая токсичность и быстрый результат.

Особенности применения при некоторых патологиях
Выбор препарата зависит от общего состояния организма, наличия сопутствующих соматических патологий и индивидуальной переносимости лекарств. Особенно учитывают следующие ситуации:
-
Эндокринные патологии (болезни щитовидной железы и сахарный диабет). Препараты не должны содержать эпинефрин. Склонность к аллергии. Врачи останавливают свой выбор на анестетиках, в состав которых не входят консерванты, в частности, дисульфид натрия, стабилизирующий эпинефрин. Гипертоническая болезнь. Не используют анестетики, содержащие адреналин и эпинефрин. Беременность и период лактации. Обезболивающее средство должно содержать минимальную концентрацию эпинефрина. Аритмии, глаукома. Не рекомендуется применять препараты, содержащие вазоконстрикторный компонент.
Если есть склонность к аллергии, необходимо предварительно пройти аллергопробы. В большинстве клиник исследование выполняют с помощью IgE-панели, проводя реакцию непрямой дегрануляции тучных клеток, ИФА или хемилюминесценцию (ImmunoCAP). Для анализа используют кровь, а точнее ─ сыворотку.
Местная (локальная) анестезия
После применения препаратов местного действия больной не засыпает и находится в сознании, однако он абсолютно ничего не ощущает в том месте, где дантист выполняет врачебные манипуляции.
Основное достоинство локальной анестезии – возможность избежать системных осложнений, которыми чреват общий наркоз. Кроме того, данные методы позволяют быстро устранить любую чувствительность в кратчайшие сроки.
Список показаний для местного обезболивания большой, но главный критерий ─ сильная боль, которая мешает приступить к лечению. К этому типу обезболиванию прибегают стоматологи разных специальностей ─ хирурги, ортодонты, ортопеды и терапевты.
Аппликационный метод
Он необходим, когда требуется выполнить несложную хирургическую операцию или терапевтическую процедуру. Его используют преимущественно в детской стоматологической практике, как для устранения чувствительности слизистой непосредственно перед уколом, так и в качестве самостоятельного способа, когда нужно провести экстракцию зубной единицы, вскрыть небольшой абсцесс или снять пришеечный твердый налет.
Лекарственные средства для аппликационной анестезии выпускают в форме пасты, мази, спрея или геля. Они позволяют обезболить поверхностные слои мягких тканей. Глубина их воздействия не превышает 3 мм, а длительность – 10-20 минут.

Инфильтрационный метод
Ввиду своей универсальности является наиболее востребованным методом с широким спектром показаний. Его главные преимущества:
-
быстрое и глубокое обезболивание обширной области ротовой полости; длительное действие; возможность повторного введения анестетика при затянувшейся операции; низкий риск осложнений; исключение повреждения крупных кровеносных сосудов и нервов.
Ведущими предпосылками для использования данного способа являются:
-
экстракция зуба; вскрытие очагов гнойного воспаления; извлечение инородного тела; лечение кариеса любой степени; удаление новообразований.

В ходе процедуры анестетик вводят послойно. Сначала в поверхностные ткани, потом – в более глубокие. Пациент ощущает небольшой дискомфорт только в момент прокола слизистой. Далее все проходит полностью безболезненно.
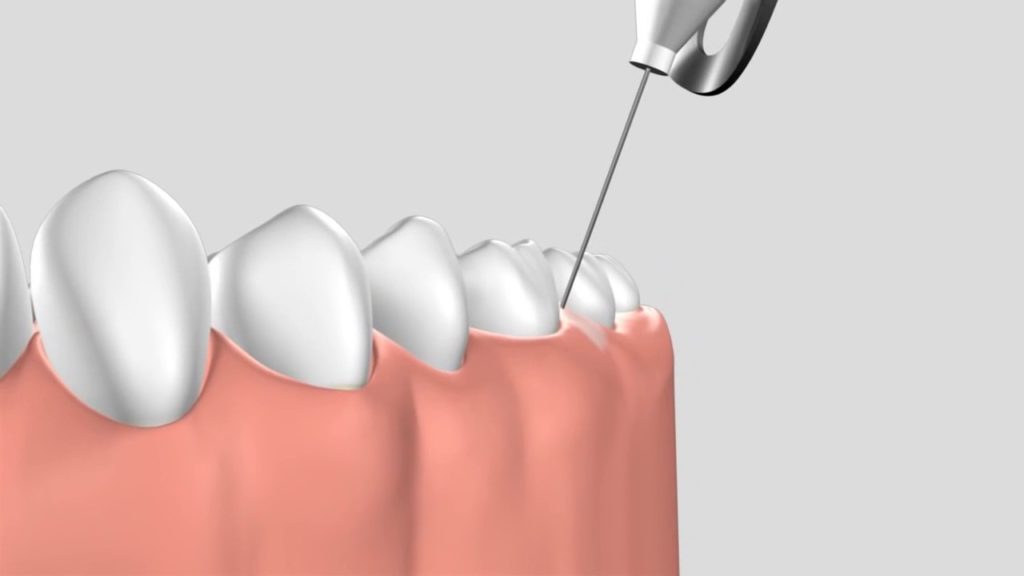
Интралигаментарная (внутрисвязочная) анестезия
Применяется редко. Показана лишь в случаях невозможности использования других способов обезболивания. Препарат под давлением поступает в периодонтальную щель возле каждого корня. То есть, количество уколов напрямую зависит от того, сколько корней имеет зуб. Внутрисвязочная анестезия имеет некоторые ограничения:
-
Применяется редко. Показана лишь в случаях невозможности использования других способов обезболивания. Препарат под давлением поступает в периодонтальную щель возле каждого корня. То есть, количество уколов напрямую зависит от того, сколько корней имеет зуб. Внутрисвязочная анестезия имеет некоторые ограничения: периостит; воспаление периодонта; глубокий пародонтальный карман.
Основное преимущество – низкие дозы, благодаря чему она подходит даже для лечения зубов во время беременности и грудного вскармливания.
Стволовая (проводниковая) анестезия
Характерные особенности данной техники – введение анестетика вдали от места поражения, мощное обезболивающее действие и его высокая продолжительность. Кроме того, у нее есть еще несколько преимуществ:
-
блокировка чувствительности на довольно обширном участке; небольшие дозы; отсутствие травмирования слизистой на участке, где планируется проведение терапевтических манипуляций; снижение слюноотделения из-за отключения вегетативных нервных волокон.
Введение препарата осуществляют несколькими способами. Для устранения восприимчивости к любым раздражителям на нижней челюсти разработаны следующие техники:
-
Мандибулярная. Блокирует чувствительность на стороне укола, начиная с центрального резца включительно по третий моляр. При этом затрагиваются подъязычная область, подбородок и нижняя губа. Торусальная. Отличительная черта – дополнительная потеря чувствительности слизистой щеки и альвеолярного отростка. Ментальная. Подходит для обезболивания премоляров и резцов. Сопровождается отключением лингвальной поверхности челюсти, подбородка и нижней губы.

Для блокировки чувствительности верхней челюсти могут быть использованы такие техники:
-
Туберальная. Снимает восприимчивость к боли у тканей вокруг 1-3 моляров. Используется очень редко, поскольку данная техника чревата многочисленными осложнениями из-за риска повреждения поверхностно расположенных крупных кровеносных сосудов и нервов. Резцовая. Пропадает чувствительность слизистой оболочки и надкостницы альвеолярного отростка передних зубов вплоть до клыков. Небная. Становятся нечувствительными слизистая оболочка твердого неба и альвеолярный отросток от бокового резца до третьего коренного зуба. Подглазничная (инфраорбитальная). Данным методом осуществляют обезболивание резцов, клыков и малых коренных зубов. Параллельно теряют чувствительность на стороне инъекции кожа щеки, нижнее веко, крыло носа, половина верхней губы.
Проводниковую анестезию выбирают тогда, когда нужно полностью устранить чувствительность на челюсти. Это бывает необходимо при травмах, сложном удалении зуба или кисты, кюретаже и пр.
Внутрикостная (спонгиозная) анестезия
Применяют при экстракции нижних моляров, когда другие виды анестезии не дают результата. После инъекции мгновенно исчезает чувствительность у зубной единицы и окружающей ее десны. Однако этот способ используют нечасто из-за сложности выполнения и высокой травматичности.
Суть процедуры заключается во введении обезболивающего в губчатый слой кости нижней челюсти точно между зубными корнями. Перед этим обязательно делают инфильтрационную анестезию, после чего, рассекая слизистую, трепанируют кортикальную костную пластину бормашиной для открытия доступа.
Противопоказания
Локальная анестезия имеет ряд противопоказаний. Врач должен их выяснить во время осмотра перед оперативным вмешательством. Ее нельзя проводить при следующих ситуациях:
- склонность к аллергии или наличие случаев ее развития в анамнезе;
- непереносимость препаратов для местной анестезии;
- сахарный диабет;
- недавно перенесенные инсульт или инфаркт миокарда;
- тяжелые травмы челюстно-лицевой области, когда технически невозможно выполнить процедуру.
Также не рекомендуется сочетать анестетики с некоторыми лекарствами других фармакологических групп (например, бета-блокаторами, ТАГ, ингибиторами МАО).
Побочные явления и возможные осложнения
Одним из основных негативных последствий считает развитие местной аллергии, возникающее в ответ на поступление обезболивающего средства в организм. Это могут быть покраснение и отек слизистой, ощущение зуда и жжения. Иногда появляется сыпь в виде везикул (пузырьков). Общая аллергическая реакция (отек Квинке, анафилактический шок, крапивница) встречается нечасто.
Большинство осложнений связано с погрешностями в проведении манипуляции:
- кровотечение и гематомы, вследствие нарушения целостности мелких капилляров;
- перфорация носовой полости или стенок придаточных пазух;
- парезы и параличи при повреждении нерва;
- травмирование иглой глазного яблока;
- вывих височно-нижнечелюстного сустава, особенно если у пациента слабый связочный аппарат;
- инфицирование операционной раны или места инъекции;
- болезненность и ишемия мягких тканей, спровоцированные внутрисосудистым введением анестетика.
Главное, каждый пациент должен помнить, что лечение у квалифицированных дантистов снижает риск развития ятрогенных осложнений практически до нуля.
Общая анестезия
Под общей анестезией подразумевается применение наркоза, благодаря чему больной во время выполнения врачебных манипуляций находится в состоянии сна. Его достоинства в следующем:
-
полная безболезненность; отсутствие стресса у пациента; выполнение большого объема лечения за один раз; повышение качества терапии, поскольку врача не отвлекают эмоции пациента.
Но, несмотря на это, наркоз стараются давать только в исключительных клинических ситуациях:
-
массивные травмы челюстно-лицевого отдела; индивидуальная непереносимость местных анестетиков.

Более того, он имеет определенные недостатки:
-
необходимость в реабилитации; обширный список противопоказаний; побочные явления.
В связи с этим пациенты обязательно проходят обследование и сдают ряд лабораторных анализов, чтобы выявить возможные противопоказания и таким образом избежать негативных последствий.
Любая операция проводится натощак. За 4-6 часов до нее нельзя есть, пить, курить и употреблять горячительные напитки, даже слабоалкогольные. Есть два основных пути подачи наркоза: ингаляционный и внутривенный. Дозу рассчитывают индивидуально, учитывая вес, состояние здоровья и длительность процедуры. После того, как наркоз переступает поступать в организм, в течение 20 минут человек просыпается, но еще несколько часов находится под наблюдением медперсонала.
Обезболивание в медицинском центре Церекон
Большинство стоматологических манипуляций сопровождается неприятными, а подчас и болевыми ощущениями. Это связано с тем, что в тканях полости рта находится много кровеносных сосудов и нервов. Именно их раздражение вызывает системный ответ организма.
Чтобы пациент чувствовал себя комфортно при выполнении лечебных манипуляций, в стоматологии Церекон врачи подбирают анестетики с учетом общего самочувствия больного, особенностей процедуры и ее планируемой продолжительности. В работе они используют одноразовые карпульные шприцы последнего поколения с тончайшими иглами.
Боитесь обратиться за стоматологической помощью? Постоянно терпите боль до последнего? Доверьтесь врачам клиники Церекон. После обезболивания вы почувствуете себя комфортно и совершенно забудете о неприятных ощущениях.
Читайте также:
- Для кариозного процесса у детей до 3 лет характерно тенденция к стабилизации кариозного процесса
- Дифференциальную диагностику кариеса дентина проводят с
- Аппаратурные методы диагностики окклюзионных взаимоотношений при функциональной перегрузке пародонта
- Болят ли молочные зубы
- После лечения зуба опухла щека

