Лечение заболеваний пародонта гингивит пародонтит
Опубликовано: 29.04.2024
Большинство пациентов считает, что потеря зубов связанна с возникновением кариеса и его осложнений. Но это, отнюдь, не так! В последние годы самым распространенным заболеванием в стоматологии является поражение пародонта.

Пародонт
Пародонт – связочный аппарат, необходимый для удерживания зуба в кости. Он состоит из следующих тканей:
- костная лунка,
- цемент корня зуба,
- связка, находящаяся между ними,
- периодонт
- и десна.
Согласно классификации болезней пародонта, утвержденной Всероссийским обществом стоматологов, выделяют:

Гингивит
Гингивит – воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и, протекающее без нарушения зубодесневого соединения.
- а) катаральный гингивит – воспаление десневого края. Различают хроническую и острую формы катарального гингивита. Острая форма катарального гингивита чаще развивается на фоне какой-либо общей инфекции или интоксикации. Часто катаральный гингивит возникает в период весеннего гиповитаминоза, после перенесенного гриппа и ОРЗ.
- б) язвенный гингивит- это воспалительный процесс, характеризующийся появлением на поверхности десневого края язв и некротического налета. Развитию язвенного гингивита способствует наличие множественного нелеченого кариеса, разрушенных зубов корней. Чаще встречается в пубертатном возрасте.
- в) гипертрофический гингивит - ведет сразу к гипертрофии десны. Имеется отек и воспаление. Пациенты жалуются на увеличение объёма десны, цвет десны изменен незначительно, болезненность и кровоточивость десен при раздражении отсутствуют. Десна имеет вид утолщенного в основании валика, десневые сосочки уплотненные, поверхность бугристая.
- г) гингивит беременных и подростковый гингивит, это те виды воспаления десны, которые возникают не фоне гормональной перестройки организма.
- легкая,
- средняя
- и тяжелая.
- острое,
- обострившееся,
- хроническое.

Пародонтит
Пародонтит – воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией пародонта и кости альвеолярного отростка челюстей.
Разделяют 3 степени тяжести.
- 1 степень – разрушение кости до 1/3
- 2 степень – разрушение кости до 1/2
- 3 степень – разрушение кости более 1/2
Если воспалительный процесс дошёл до 3 степени, то зубы невозможно сохранить.
- острое,
- хроническое,
- обострение хронического,
- абсцесс
- и ремиссия.
По распространенности пародонтит может быть:
- локализованный (причиной может являться неправильное положение зубов, плохо изготовленная ортопедическая конструкция или пломба)
- и генерализованный (не вовремя удаленные над- и поддесневые зубные отложения, наследственная предрасположенность, общие заболевания).
Признаки заболеваний пародонта:
- Кровоточивость десны.
- Болезненность при чистке зубов и приеме пищи.
- Неприятный запах изо рта.
- Оголение шеек зубов.
- Появление подвижности зубов.
Если у Вас имеется хоть один из этих пунктов – СРОЧНО обратитесь к стоматологу!

Пародонтоз
Пародонтоз – дистрофический процесс, распространяющийся на все структуры пародонта. Его отличительной чертой является отсутствие воспалительных явлений на десневом крае и пародонтологических карманов. Течение пародонтоза всегда хроническое.
По степени тяжести выделяют:
- а) легкая – обнажение корней зубов до 4 мм;
- б) средняя – 4-6 мм;
- в) тяжелая – более 6 мм.
Распространенность при пародонтозе – генерализованная.
Лоскутная операция – пародонтологическая операция сущность, которой заключается в выкраивании и откидывании слизисто-надкостничного лоскута с последующей тщательной обработкой поверхностей корней зубов, костных карманов и внутренней части лоскута
Преимуществами этой операции являются полное удаление патологически изменённых тканей под полноценным визуальным контролем.
- выкраивается и откидывается слизисто-надкостничный лоскут,
- удаляются поддесневые зубные отложения и грануляционная ткань при помощи ультразвукового наконечника и кюрет,
- антисептическая и антибактериальная обработка тканей пародонта,
- при необходимости внедрение костной ткани,
- затем лоскут укладывается на место и фиксируется швами.
- Далее следует наложение заживляющей повязки.
- Через неделю происходит снятие швов.

Кюретаж – это удаление патологических тканей вокруг зуба (надденевого и поддесневого камня и грануляций) Различают закрытый и открытый кюретаж. Суть данных манипуляций заключается в чистке пародонтальных карманов с использованием специальных инструментов – кюрет.
При этом происходит удаление механическим способом патологических тканей, (с постоянным орошением операционного поля антисептическими жидкостями) являющихся раздражителями, поддерживающих воспаление.
Важно осознавать, что если не удалять патологические ткани, то процесс из-за наличия того самого раздражителя, будет усугубляться. В конечном итоге, это приведёт к потере зуба, который, кстати говоря, может быть абсолютно здоровым.
Шинирование зубов – это манипуляция, направленная на объединение подвижных зубов в единый блок, так называемую «шину». Шинирование чаще всего проводят в области резцов нижней челюсти, т.к. именно они страдают в больше степени при генерализованном процессе пародонтита или пародонтоза. Для этого на внутренней поверхности зубов, подвергающихся шинированию, клеится на композитный материал специальная проволока или ортодонтический ретейнер.

До постановки шины необходимо провести профессиональную гигиену полости рта - снять камни, налёт и тщательно заполировать поверхности зубов.
Пластика десны – это операции по коррекции изменения внешнего вида десневого края, в виде её чрезмерного разрастания, либо наоборот - рецессии (уменьшение объёма десны, сопровождающееся оголением корня зуба). Пластика десны чаще производится для достижения максимального эстетического эффекта. Например, в ортопедической стоматологии для увеличения клинической высоты коронки, при формировании идеальной улыбки. Также после лоскутной операций, имплантации, хирургического лечения гипертрофического гингивита и т.д.
Рецессии – уменьшение объёма десны, сопровождающееся оголением части корня. Рецессии могут быть локализованные или генерализованные.
 |  |
Рецессии, возникающие из-за:
- особенностей строения челюстной кости – когда зубы имеют массивный корень, а кость в этой области истончена.
- негативной микробной флоры – наличие наддесневых и поддесневых зубных отложений. Чтобы избежать этого, необходимо проводить процедуру профессиональной гигиены полости рта как минимум 2 раза в год.
- хронической травмы десневого края. Это возникает чаще из-за неправильной чистки зубов (неправильные движения щёткой, использование щёток с жесткой щетиной, часто, применение электрических щёток).
- вредные привычки – использование зубочисток, спичек для чистки контактных поверхностей зубов, кусание карандашей и других предметов.
- внешняя травма зубов в виде вывихов сопровождающихся сколом края лунки.
- ортодонтическая патология.
При рецессиях пациенты в основном жалуются на эстетический дефект и также на повышенную чувствительность зубов. Решить проблему рецессий возможно ортодонтическим путём (если причиной возникновения рецессий является ортодонтическая патология), либо хирургическим.
К хирургическим методам лечения рецессия относятся различные виды пластики:
- Перемещение лоскута на ножке
- Перемещение свободного лоскута, при этом аутотрансплантат чаще всего берут с нёба.
- Перемещение десневого трапециевидного лоскута коронарно на область дефекта.
После хирургического воздействия наступает период заживления и уже меньше чем через месяц, пациент видит результат.
Пластика уздечки губ и языка
Уздечка – это соединительно – тканный тяж имеющийся на слизистой оболочке полости рта. Различают уздечки верхней и нижней губы и языка.
 |  |
При неправильном развитии уздечек, развиваются различные функциональные нарушения.
- при короткой уздечке языка у детей наблюдается нарушение произношения отдельных звуков, к 15-18 годам, это может привести к оголению шеек зубов с оральной стороны.
«Как определить, что у ребёнка короткая уздечка?» Существуют следующие признаки короткой уздечки языка:
- задержка речи ребёнка
- уздечка начинается не с середины языка, как это бывает в норме, а вплетается в его кончик
- если попросить ребёнка дотянуться языком до носа, то кончик языка отгибается книзу
- если попросить ребёнка дотянуться языком до носа, происходит его раздвоение
- если попросить ребёнка дотянуться языком до носа, то видна ишемия (побледнение) уздечки
- при короткой уздечке губы (чаще всего наблюдается на верхней губе) наблюдается щель между центральными зубами (диастема)

Признаки короткой уздечки губы:
- побледнение уздечки при оттягивании губы
- наличие диастемы
- низкое вплетение уздечки (непосредственно в десневой край).
С возрастом, короткая уздечка губы может привести к оголению шеек зубов.
Короткую уздечку языка, можно растягивать с помощью логопедических упражнений, но при выраженной патологии, необходима операция - френулотомия (рассечение уздечки).
Диастему можно исправить с помощью ортодонтических конструкций, однако, если не устранить причину, в виде короткой уздечки, со временем зубы вернутся в изначальное положение.
Наиболее эффективным методом лечения короткой уздечки губ и языка, является хирургическое иссечение. Иссечение короткой уздечки – достаточно простая операция, занимает немного времени и заживление проходит также в короткие сроки.
Пластика преддверия полости рта (вестибулопластика)
Вестибулопластика – это операция по углублению преддверия рта.
Преддверие рта - представляет собой щелевидное подковообразное пространство, ограниченное снаружи губами и щеками, а изнутри – деснами и рядами зубов
Если преддверие полости рта небольшое, то может наблюдаться оголение шеек зубов в области центральных зубок нижней челюсти.
Суть вестибулопластики заключается в следующем:
- Производится разрез слизистой по переходной складке,
- специальными инструментами производят углубление преддверия,
- после чего слизистую фиксируют швами к надкостнице.

После проведения вестибулопластики, преддверие полости рта значительно углубляется, натяжение со стороны слизистой оболочки исчезает, следовательно, питание тканей пародонта улучшается, что ведёт к восстановлению уровня десны.
Считается, что воспаление пародонта развивается с участием пародонтопатогенных микроорганизмов, действие которых проявляется при нарушении баланса между защитными силами организма человека, органов и тканей полости рта и бактериальной инфекцией [11, 19]. Из всех разделов пародонтологии практическим врачам, безусловно, наиболее интересны вопросы адекватного и эффективного медикаментозного лечения воспалительных заболеваний пародонта.
К сожалению, при лечении заболеваний пародонта отсутствует мультидисциплинарный подход, а к лечебному процессу редко привлекаются врачи-интернисты. Обычно проводится так называемая монотерапия, при которой задействован специалист одного профиля — как правило, стоматолог-терапевт. При так называемом комплексном лечении все этапы проводятся в произвольном порядке, при отсутствии алгоритма комплексной терапии, без четкого предварительного планирования и последующей объективной оценки эффективности каждого из этапов с учетом индивидуальных особенностей пациента, без программы диспансеризации и поддерживающей терапии [1, 21].
Целью настоящего сообщения является информирование врачей-стоматологов, специализирующихся по проблеме пародонтологии, интернов, клинических ординаторов, студентов-стоматологов старших курсов об основных направлениях лекарственной терапии воспалительных заболеваний пародонта, наиболее широко использующихся сегодня в России.
На основании собственного опыта и данных отечественной литературы мы можем предложить следующий вариант действий стоматолога.
Авторы предприняли максимум усилий, чтобы обеспечить точность представленной информации, в том числе дозировок лекарственных средств. Осознавая свою ответственность, связанную с подготовкой публикации, и учитывая постоянные изменения, происходящие в медицинской науке, мы рекомендуем уточнять дозы лекарственных средств по соответствующим инструкциям.
Диагностика гингивита и стратегия лечения
Тактика врача-стоматолога при выявлении патологии пародонта воспалительного характера включает в себя следующие аспекты:
- ситуационный анализ данных расспроса, осмотра, оценки общего состояния пациента;
- создание диагностической гипотезы (так называемого предварительного диагноза);
- отказ от раннего назначения и применения лекарственных средств системного действия до подтверждения (или исключения) диагностической гипотезы и установления клинического диагноза;
- установление клинического диагноза;
- разработку плана лечебно-профилактических мероприятий;
- обоснованный выбор системных и местно-действующих лекарственных средств с учетом характера патологии пародонта и их клинических проявлений;
- диспансеризацию пациента.
На этапе лечения пациентов с воспалительными заболеваниями пародонта необходима последовательность мероприятий, включающих в себя:
- обучение пациентов правилам индивидуальной гигиены полости рта;
- мероприятия по профессиональной гигиене полости рта;
- местное применение препаратов, обладающих антибактериальным и противовоспалительным действием, влияющих на микроциркуляцию в пародонте (табл. № 1);
- устранение факторов, неблагоприятно влияющих на пародонт и усугубляющих патогенное воздействие на него микрофлоры полости рта и пародонтальных карманов.
Таблица № 1. Антибактериальные препараты, дозы для взрослых и продолжительность применения [18, 22].
Антибактериальный препарат
Дозы для взрослых
(с массой тела 70 кг)
Продолжительность применения
Современная тактика медиакаментозного лечения воспалительных заболеваний пародонта осуществляется с учетом роли микрофлоры полости рта, биопленки, наличия пародонтальных карманов и обязательно должна предусматривать механическое удаление над- и поддесневых назубных отложений и проведение других мероприятий, входящих в лечебный комплекс (табл. № 2).
Таблица № 2. Антисептические препараты, применяемые для полоскания полости рта и обработки пародонтальных карманов [10].
Название лекарственного препарата
Разведение
Выбор лекарственных препаратов при заболеваниях пародонта зависит от степени выраженности воспалительного процесса, отека тканей, кровоточивости десны, наличия дефектов эпителия, стадии процесса и деструктивных изменений в очаге поражения [3]. В современной стоматологии при воспалительных заболеваниях пародонта большое значение придается поддержанию баланса между микрофлорой и защитными системами полости рта.
С целью коррекции состава микрофлоры предложены антисептики широкого спектра действия: хлоргексидин, триклозан, гексетидин, которые вводятся в состав многих гигиенических средств по уходу за полостью рта — ополаскивателей, гелей, бальзамов, зубных паст (табл. № 2). В состав многих из них вводятся и фитопрепараты. Примером такого сочетания является гель эвкалипта, иммобилизованный на полисорбе. Местное применение этого препарата осуществляется в виде аппликаций на тонких ватных турундах, вводимых в пародонтальные карманы на 20 минут.
В последнее десятилетие современное развитие фармацевтической индустрии обеспечивает постоянное поступление на потребительский рынок все новых антисептиков, однако потенциально оцениваемые для использования в стоматологической практике средства должны отвечать необходимым требованиям: обладать широким спектром антибактериального действия, низкой токсичностью, малой вероятностью развития резистентности микроорганизмов [8].
Лечение катарального гингивита
При наличии выраженного воспалительного процесса необходимо местное применение антимикробных и противовоспалительных средств в виде аппликаций, орошений, лечебных повязок на приеме у врача (например, «Метрогил-Дента» — гель с метронидазолом и хлоргексидилом) и полосканий рта в домашних условиях (например, «Корсодил» — концентрированный раствор хлоргексидина для приготовления жидкости перед полосканием рта; настой ромашки, шалфея и др.).
Для улучшения процессов эпителизации используются кератопластические средства: жирорастворимые витамины A, E, масло облепихи и шиповника, каратолин, солкосерил.
Общее лечение. Для нормализации обмена веществ, общей реактивности организма и антиоксидантной защиты его, стимуляции процессов регенерации тканей можно применять витамины и адаптогены. Чаще всего используют витамины A, С, P, Е, витамины группы B и комплексы витаминов (мультитабс, аевит, дуовит, компливит, тетравит, витрум, спектрум и др.), комбинированные препараты, содержащие витамины и микроэлементы, другие вещества (олазоль, аекол). Необходимо помнить о побочных эффектах и противопоказаниях к применению этих препаратов [10].
Лечение гиперпластического (гипретрофического) гингивита
На первом этапе предусматривает тот же комплекс мероприятий, что и при катаральном гингивите.
При неэффективности проводимого лечения показана склерозирующая терапия: инъекции в десневые сосочки стерильных гипертонических растворов (10%-ный раствор хлорида или глюконата кальция, 40%-ный раствор глюкозы, 90%-ный — этилового спирта). Введение 0,1—0,3 мл таких растворов проводится под местной анестезией. Инъекция осуществляется тонкой иглой от вершины сосочка к его основанию одномоментно в 3—4 сосочка. Интервал между инъекциями 1—2 дня, курс 4—8 инъекций. Беременным при такой форме гингивита склерозирующая терапия не проводится.
Лечение язвенно-некротического гингивита
Включает в себя:
- купирование острого воспаления десны;
- снижение интоксикации организма, повышение резистентности организма и тканей пародонта;
- устранение местных неблагоприятных факторов, которые могут способствовать прогрессированию воспалительно-деструктивного процесса.
План лечения повторяет последовательность врачебных действий при других воспалительных заболеваниях пародонта, но имеются и некоторые особенности [10, 19, 20]:
- профессиональную гигиену проводят поэтапно под местной анестезией (аппликации, ротовые ванночки с раствором лидокаина; при необходимости инфильтрационная или проводниковая анестезия);
- при первом посещении удаляют только наддесневые назубные отложения;
- остальные мероприятия местного характера проводят по мере стихания воспалительного процесса.
Важным при этом является применение и врачом при приеме больного, и пациентом в домашних условиях выделяющих атомарный кислород и хлорсодержащих растворов антисептиков, оказывающих неблагоприятное воздействие на анаэробную микрофлору. Ускорение и облегчение удаления некротизированных тканей с поверхности очага поражения десны обеспечивается с помощью протеолитических ферментов. Для оптимизации эпителизации тканей (после очищения их от пленки из некротизированных тканей) используют кератопластические препараты.
Системная (общая) терапия больных с язвенно-некротическим гингивитом включает (табл. № 1):
- антибактериальные препараты (бета-лактамные антибиотики — пенициллины и цефалоспорины), антибиотики группы тетрациклина, макролиды, антипротозойные препараты (метронидазол);
- противовоспалительные средства;
- витамины, адаптогены;
- гипосенсибилизирующие средства.
Критериями оценки эффективности комплексного лечения воспалительных заболеваний пародонта могут служить:
- улучшение общего состояния пациента;
- купирование проявлений воспаления — при остром гингивите;
- стабилизация пародонтального статуса — при пародонтите;
- улучшение параметров, оцениваемых дополнительными методами исследования.
Мы далеки от мысли, что смогли учесть и изложить все аспекты комплексной терапии, и особенно медикаментозной, при воспалительных заболеваниях пародонта, и допускаем, что какая-то часть материалов оказалась не включенной в данную публикацию. Поэтому все конструктивные замечания читателей будут нами восприняты с благодарностью.
Для читателей, интересующихся данной проблемой, приводим список рекомендуемой литературы.
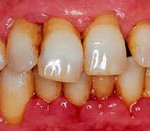
Заболевания пародонта – группа болезней, сопровождающихся поражением твердых и мягких тканей, окружающих зубы. При остром пародонтите пациенты жалуются на кровоточивость, отечность, болезненность десен, наличие гнойного отделяемого из пародонтальных карманов. При пародонтозе происходит равномерная резорбция кости, признаки воспаления отсутствуют. Идиопатические заболевания пародонта сопровождаются лизисом костной ткани. Диагностика заболеваний пародонта включает сбор жалоб, клинический осмотр, рентгенографию. Лечение предполагает ряд терапевтических, хирургических и ортопедических мероприятий.
- Причины и классификация
- 5 основных категорий
- Симптомы заболеваний пародонта
- Диагностика заболеваний пародонта
- Лечение заболеваний пародонта
- Цены на лечение
Общие сведения
Заболевания пародонта – нарушение целостности тканей пародонта воспалительного, дистрофического, идиопатического или неопластического характера. По данным статистики, заболевания пародонта встречаются у 12-20% детей в возрасте 5-12 лет. Хронический пародонтит выявляют у 20-40% людей до 35 лет и у 80-90% населения в возрасте после 40 лет. Пародонтоз встречается в 4-10% случаев. Наиболее высокий показатель распространенности заболеваний пародонта наблюдается среди пациентов старших возрастных групп. При инсулинозависимом сахарном диабете поражение пародонта определяется у 50% больных. Также выявлена корреляционная связь между выраженностью пародонтита и длительностью течения сахарного диабета 1 типа. Исследования, проведенные в разные годы, показывают рост заболеваемости с прогрессом цивилизации. Идиопатические заболевания пародонта чаще диагностируют у мальчиков до 10 лет. Прогноз при заболеваниях пародонта зависит от причин развития, наличия сопутствующей патологии, уровня гигиены, своевременности обращения пациентов в медицинское учреждение.

Причины и классификация
Основная причина заболеваний пародонта воспалительного характера – пародонтопатогены: Porphyromonas gingivalis, Actinomycetes comitans, Prevotella intermedia. Под влиянием их токсинов происходит альтерация зубоэпителиального соединения, которое служит барьером, препятствующим проникновению инфекционных агентов в направлении корня зуба. Причины идиопатических заболеваний пародонта до конца не выяснены. Ученые считают, что в основе Х-гистиоцитозов лежит иммунопатологический процесс. Весомая роль отводится генетической предрасположенности. Пародонтоз, как правило, является одним из симптомов гипертонии, нейрогенных или эндокринных нарушений.
Опухолевидные заболевания пародонта развиваются в результате хронического раздражения мягких тканей разрушенными стенками зубов, острыми краями глубоко посаженных коронок, неправильно смоделированными кламмерами съемного протеза. Провоцирующими факторами служат гормональные сдвиги, возникающие вследствие нарушения секреции гормонов надпочечниками, щитовидной и поджелудочной железами, дефицит микроэлементов и витаминов, стрессовые ситуации. Неблагоприятными местными условиями, способствующими возникновению заболеваний пародонта, являются патологии прикуса, скученность зубных рядов, аномалии положения отдельно стоящих зубов. Локализированный пародонтит развивается в результате артикуляционной перегрузки зубов, что нередко наблюдается у пациентов с вторичной адентией.
5 основных категорий
- Гингивит. Воспаление тканей десны.
- Пародонтит. Воспалительное заболевание пародонта, при котором наблюдается прогрессирующая деструкция мягких тканей и кости.
- Пародонтоз. Дистрофическое поражение пародонта. Протекает с равномерной резорбцией кости. Признаки воспаления отсутствуют.
- Идиопатические заболевания пародонта. Сопровождаются прогрессирующим лизисом тканей.
- Пародонтомы. К этой группе относят опухоли и опухолевидные процессы.
Симптомы заболеваний пародонта
При пародонтите легкой степени тяжести симптомы заболевания пародонта слабо выражены. Периодическая кровоточивость возникает во время чистки зубов, при употреблении жесткой пищи. В ходе осмотра выявляют нарушение целостности зубоэпителиального соединения, присутствуют пародонтальные карманы. Зубы неподвижны. Вследствие оголения корня зуба возникает гиперестезия. При пародонтите средней степени тяжести наблюдается выраженная кровоточивость, глубина пародонтальных карманов – до 5 мм. Зубы подвижны, реагируют на температурные раздражители. Зубные перегородки разрушаются до 1/2 высоты корня. При воспалительном поражении пародонта 3 степени пациенты указывают на гиперемию, отечность десен. Пародонтальные карманы достигают более 6 мм. Определяют подвижность зубов 3 степени. Резорбция кости в участке поражения превышает 2/3 высоты корня.
При обострении заболеваний пародонта воспалительного характера возможно ухудшение общего состояния, слабость, повышение температуры. При пародонтозе (дистрофическом заболевании пародонта) возникает убыль кости. Признаков воспаления нет, слизистая плотная, розовая. При осмотре обнаруживают множественные клиновидные дефекты. Зубные ячейки атрофируются постепенно. На начальном этапе заболевания пародонта дистрофического характера неприятных ощущений не возникает. У пациентов со средней степенью тяжести пародонтоза появляются жжение, зуд, гиперестезия. При тяжелой степени заболевания пародонта из-за потери костной ткани между зубами образуются промежутки – тремы. Наблюдается веерообразное расхождение коронок.
Пародонтомы – доброкачественные опухолевидные и опухолевые заболевания пародонта. При фиброматозе появляются плотные безболезненные разрастания без изменения цвета десны. Ангиоматозный эпулис представляет собой грибовидное выпячивание мягкоэластической консистенции красного цвета. В отдельную группу выделяют идиопатические заболевания пародонта, сопровождающиеся прогрессирующим лизисом тканей. У пациентов возникают глубокие пародонтальные карманы с гнойным отделяемым. Зубы становятся подвижными, смещаются.
На начальной стадии болезни Хенда-Шюллера-Крисчена развивается гиперплазия десневого края. В дальнейшем образуются язвенные поверхности. Зубы приобретают патологическую подвижность. Из пародонтальных карманов выделяется гнойный экссудат. Синдром Папийона-Лефевра – дискератоз подошв и ладоней. После прорезывания временных зубов у пациентов с этим синдромом возникают признаки гингивита. Вследствие прогрессирующего пародонтолизиса зубы становятся подвижными, появляются патологические карманы. После выпадения постоянных зубов разрушение костной ткани прекращается. При болезни Таратынова происходит постепенное замещение костной ткани разросшимися клетками ретикулоэндотелиальной системы с повышенным количеством эозинофильных лейкоцитов. Начинается все с гингивита, но вскоре образуются патологические карманы, заполненные грануляциями. Наблюдается патологическая подвижность зубов.
Диагностика заболеваний пародонта
Диагностика заболеваний пародонта сводится к сбору жалоб, составлению анамнеза, проведению физикального обследования, рентгенографии. При осмотре пациентов с заболеваниями пародонта врач-стоматолог оценивает состояние мягких тканей, определяет целостность зубоэпителиального прикрепления, наличие и глубину пародонтальных карманов, степень подвижности зубов. Для выбора этиотропной терапии воспалительных заболеваний пародонта проводят бактериологическое исследование содержимого десневых карманов.
При пародонтозе с помощью реопародонтографии определяют сниженное количество капилляров, низкий уровень парциального давления кислорода, что свидетельствует об ухудшении трофики пародонта. Решающее значение при постановке диагноза «заболевания пародонта» имеют результаты рентгенографии. При патологии пародонта воспалительного характера на рентгенограмме обнаруживают участки остеопороза, деструкции костной ткани. При хроническом течении заболеваний пародонта наблюдается горизонтальная резорбция кости. Об абсцедировании свидетельствуют участки вертикальной деструкции.
Идиопатические заболевания пародонта протекают с лизисом и образованием в костной ткани полостей овальной формы. При пародонтозе наряду с разрежением кости развиваются склеротические изменения. Для дифдиагностики заболеваний пародонта, сопровождающихся прогрессирующим пародонтолизисом, назначают биопсию. При эпулисе на рентгенограмме обнаруживают очаги остеопороза, деструкцию кости с нечеткими контурами. Признаки периостальной реакции отсутствуют. Дифференцируют разные формы заболеваний пародонта между собой. Пациента обследует стоматолог-терапевт. При опухолевых процессах показана консультация хирурга-стоматолога. В случае выявления идиопатических заболеваний пародонта осмотр проводят педиатр, гематолог, эндокринолог, стоматолог.
Лечение заболеваний пародонта
Выбор индивидуальной схемы лечения заболеваний пародонта зависит от этиологии и степени тяжести поражения. При пародонтите назначают профессиональную чистку, ревизию пародонтальных карманов, противовоспалительную и антибиотикотерапию. Из хирургических вмешательств в стоматологии проводят кюретаж, гингивотомию. Зубы 3-4 степени подвижности подлежат удалению. Действенными ортопедическими мероприятиями при заболеваниях пародонта являются шинирование и избирательное пришлифовывание.
С помощью временных шин удается зафиксировать подвижные зубы, что способствует более равномерному распределению жевательной нагрузки. Для улучшения кровоснабжения при пародонтозе используют физиотерапию – вакуум- и гидротерапию, электрофорез. При гигантоклеточном эпулисе новообразование удаляют в пределах здоровых тканей вместе с надкостницей. В отношении фиброматозного и ангиоматозного эпулиса придерживаются выжидательной тактики, так как после устранения местных раздражающих факторов может наблюдаться регресс новообразования.
При идиопатических заболеваниях пародонта назначают симптоматическое лечение – кюретаж пародонтальных карманов, гингивотомию, выскабливание патологического очага с введением остеоиндуктивных препаратов. При подвижности 3-4 степени зубы подлежат удалению с последующим протезированием. При болезни Папийона-Лефевра лечение симптоматическое – прием ретиноидов, смягчающих кератодермию и замедляющих лизис костной ткани. Для предотвращения инфицирования участка поражения назначают антисептики в виде ротовых ванночек, антибиотики. Прогноз при заболеваниях пародонта зависит не только от характера патологии, уровня гигиены, наличия вредных привычек и генетической предрасположенности, но и от своевременности обращения пациентов в медицинское учреждение, адекватности проводимого лечения.

В настоящее время заболевания пародонта широко распространены среди населения разных регионов Украины. По данным разных исследователей их распространенность составляет 30% - 95% в зависимости от возраста, пола, клинических проявлений и регионов проживания.
Эти результаты согласовываются с данными ВОЗ (1990), которые основываются на обследовании населения 53 стран и свидетельствуют о том, что самый высокий уровень распространенности заболеваний пародонта – от 55% до 89% – наблюдается у людей в возрасте 15-18 лет.
Пародонтит и гингивит: этиология
Основным этиологическим фактором воспалительных заболеваний пародонта в настоящее время считаются микроорганизмы зубного налета. В полости рта постоянно находится близко 400 штаммов разнообразных микроорганизмов, но только 30 из них могут быть условно-патогенными для тканей пародонта. До сих пор длятся многочисленные исследования, в ходе которых хотят соединить клинические проявления заболеваний пародонта, характер их течения, микробиологические и иммунологические изменения в полости рта и организме человека в целом.
Ткани пародонта находятся в неповрежденном состоянии столько, сколько существует равновесие между резистентностью организма человека и вирулентностью бактерий. Некоторые виды микроорганизмов имеют способность преодолевать защиту хозяина и проникать в пародонтальный карман и соединительную ткань десен. Бактерии могут повреждать ткани хозяина путем прямого действия своих токсинов, ферментов, токсичных продуктов метаболизма или путем стимулирования реакций ответа хозяина, при которых происходит повреждение его же собственных тканей. Считают, что начало развития гингивита связано с действием микроорганизмов количество которых заметно растет по мере накопления на зубах бляшек. В этом случае происходит замещение одних условно-патогенных штаммов микроорганизмов на другие, более патогенные. Обычно происходит замещение преобладающей в здоровом пародонте кокковой флоры на более сложный комплекс, который состоит из кокков, палочек, спирилл и т. п. Такой состав микрофлоры варьирует в зависимости от условий, которые имеются в организме больного, и часто определяет возникновение того или другого вида гингивита. Особенно четко проявляется подобная взаимосвязь между специфической микрофлорой (фузоспириллярный симбиоз) и клиническими симптомами воспаления десен при язвенном гингивите.
Допускают, что повторные воспалительные процессы в деснах приводят к разрушению эпителиального прикрепления десен к зубам, что вызывает возникновение пародонтита (локализованного или генерализованного).
Развитие бактериального механизма патогенеза заболеваний пародонта можно подать так:

Согласно современной концепции заболевания пародонта вызывают не отдельные специфические виды микроорганизмов, а их различные поликомпонентные сочетания. Определить роль каждого из видов микроорганизмов в процессе возникновения и развития воспаления в тканях пародонта достаточно сложно. До сих пор не ясно, какие из них вызывают первичные повреждения, а какие из них присоединяются позже. В 1994-1995 гг. ВОЗ рекомендовала среди нормальной или резидентной флоры полости рта выделять так называемые «пародонтопатогенные виды», которые отличаются от других высокими адгезивными, инвазивными и токсическими свойствами по отношению к тканям пародонта. К ним относят бактерии: Actinobacillus (Aggregatibacter) actinomycetemcomitans, Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus (Tannerella forsythia) и Treponema denticola. Особенностью действия этих бактерий является то, что при их разрушении выделяются чрезвычайно активные эндотоксины, которые приводят к длительному воспалению и разрушению тканей десны и альвеолярного отростка челюсти, кровоточивости, нарушению сосудистой микроциркуляции крови в тканях десен, дистрофическим изменениям, рассасыванию костной основы и выпадению зубов.
Пародонтит и гингивит: принципы лечения
Для решения проблемы болезней пародонта зарубежными и отечественными учеными четко определена теоретическая база. В связи с этим основной целью терапии пародонтита является подавление адгезии, колонизации, роста и размножения микроорганизмов и устранение отрицательных последствий их воздействия на окружающие ткани и макроорганизма в целом. Повышение эффективности терапии возможно при целевом воздействии на микробные сочетания, ответственные за возникновение конкретных нозологических форм болезней периодонта.
Как известно, основные принципы лечения заболеваний пародонта состоят из индивидуального подхода к обоснованному выбору и планированию проведения комплексных лечебных мероприятий и систематическое проведение повторных курсов с целью профилактики обострений. При этом перед врачом-пародонтологом стоят такие задачи:
- Воздействие на этиологический фактор.
- Влияния на звенья патогенеза: воспаление, сосудистые нарушения, иммунные и т.д.
- Восстановление или замещение структур и функции пародонта.
- Воздействие на организм в целом.
Исходя из этого, направленность лечебных мероприятий представляет:
- этиотропную терапию;
- патогенетическую терапию;
- симптоматическую терапию;
- заместительную терапию (замещение нарушенных функций);
- реабилитационную терапию (восстановление нарушенных функций).
Комплексная терапия гингивитов, генерализованного пародонтита, основываясь на представлениях о причинах возникновения заболеваний, механизмах их развития и прогрессирования, предполагает применение фармакологических препаратов, оказывающих влияние на все доступные участки воспалительной цепочки: повреждение – инициация воспаления – развитие воспаления – обратные (регенераторные процессы). С этой целью применяют широкий спектр лекарственных средств, воздействующих на микробный фактор, уменьшающие боль, отек, корригирующие обменные процессы и восстанавливающие микроциркуляцию в поврежденных тканях, стимулирующие регенерацию и т.д.
Исходя из этого, целями применения медикаментозных средств при лечении заболеваний пародонта являются:
- уничтожение микробных скоплений пародонтальных карманов или резкое уменьшение их активности;
- разжижение нежизнеспособных тканей, гнойного экссудата;
- подавление роста грануляций внутри пародонтальных карманов;
- нормализация метаболических процессов в поврежденных тканях;
- уменьшение проницаемости стенки сосудов;
- стимуляция регенерации пародонтальных структур;
- повышение сопротивляемости тканей пародонта воздействию повреждающих факторов;
- повышение общей сопротивляемости организма.
Для этого могут быть использованы следующие группы лекарственных средств:
- антибактериальные препараты;
- противовоспалительные средства;
- ферментные препараты;
- витамины;
- десенсибилизирующие средства;
- средства, нормализующие микроциркуляцию и тканевой обмен;
- средства, ускоряющие регенерацию;
- иммуномодуляторы;
- сорбенты;
- антиоксиданты;
- вещества для склерозирующей терапии;
- противогрибковые препараты и т.д.
При составлении плана лечения врач-стоматолог должен четко обосновать необходимость применения того или иного препарата, способа, метода у данного больного, учесть возможные варианты динамики патологического процесса. При выборе лекарственных препаратов необходимо обязательно учитывать микрофлору пародонтальных карманов, характер воспаления, форму, стадию и течение заболевания, состояние местных защитных сил организма и индивидуальную переносимость препаратов.
Таким образом, этиотропное лечение заболеваний пародонта, в первую очередь, предусматривает влияние на патогенную микрофлору пародонтальных карманов.
Пародонтит и гингивит: принципы антибактериальной терапии
На разных этапах лечения назначение антибактериальных средств варьирует и определяется характером течения, уровнем развития патологического процесса, чувствительностью к ним микроорганизмов.
Целью применения антибактериальных препаратов является:
- Прекращение прогрессирования заболевания пародонта путем уменьшения количества пародонтопатогенных микроорганизмов до уровня клинически здоровых тканей пародонта.
- Стимулирование регенерации тканей пародонта (в пределах возможного).
- Поддержание на протяжении длительного времени здорового клинически состояния тканей пародонта после достигнутой стабилизации дистрофически-воспалительного процесса.
Необходимо назначать антибактериальные средства, которые эффективнее всего влияют на пародонтопатогенные штаммы микроорганизмов. При гингивите чаще всего встречаются Porphyromonas gingivalis, Eikenella corrodens, а в случае генерализованного пародонтита— Porphiromonas gingivalis, Actinobacillus actinomycetemcomitans, Campilobacter recta (Wolinella recta), Fusobacterium nucleatum, Provetella intermedia, Bacteroides forsythus, Eikenella corrodens, Treponema denticola.
Для угнетения микроорганизмов можно использовать широкий спектр разных групп антибактериальных препаратов: антисептики, антибиотики, сульфаниламидные препараты, нитрофураны, производные 8-оксихинолина, противопротозойные препараты, средства растительного происхождения.
Антибактериальные препараты должны эффективно действовать против ряда соответствующих пародонтопатогенных микроорганизмов, поступать в участки скопления этой микрофлоры в бактерицидной или бактериостатической концентрации; проникать в костные структуры пародонта и образовывать там депо антибактериального препарата. Препараты не должны вызывать побочных реакций (местных, общих) в организме больного. Следует также помнить, что тотальное угнетение бактериальной микрофлоры в целом создает предпосылки для ее замещения другими видами, в частности дрожжеподобными грибами. Поэтому важно, подавляя пародонтопатогенную микрофлору, восстановить нормальную сапрофитную. С этой целью применяют пробиотики вместе с антибактериальными препаратами. В соответствии с этими критериями антибактериальные средства, которые применяют в пародонтологии, иногда разделяют на:
- Препараты, которые способны подавлять пародонтопатогенную микрофлору на 20-50 %. К ним относят растительные препараты и масла (эвкалипт и тому подобное), тимол хлоридацетилпирилиды, метилсалицилат и др.
- Препараты, которые способны подавлять пародонтопатогенную микрофлору на 70-90 %. Это препараты хлоргексидина, производные йода, некоторые антисептики и т. п.
Антисептические средства (антисептики) - это соединения, которые обладают выраженным противомикробным действием широкого спектра. Взаимодействуют с белками микробных клеток, вызывают их коагуляцию или другие грубые нарушения структуры, которая приводят к гибели или прекращению роста микроорганизмов. Общей характеристикой данных препаратов является неспецифичность, широкий спектр действия на разнообразную микрофлору. То есть, рядом с пародонтопатогенной микрофлорой антисептики подавляют и сапрофитную. Однако эффективность и простота применения обусловливают их широкое использование в пародонтологии, введение в состав зубных паст и т. п.
Для лечения применяют несколько групп антисептиков: галогены (йод, производные хлора и тому подобное), производные бигуанида (хлоргексидин, алексидин, октепдин), четвертичные аммониевые соединения (сетилпиридина хлорид, бензалкония хлорид), феноловые соединения (тимол, эвкалиптол, 2-фенилфенол и т. п.), окислители (перекись водорода, перманганат калия и т. п.), фториды (фторид натрия, монофторфосфат натрия и т. п.), препараты растительного происхождения (сангвиритрин и т. п.).
Антисептики широко применяет для лечения воспалительных дистрофически-воспалительных заболеваний пародонта на всех этапах лечения. Их назначают для местного лечения в виде полосканий, орошений, аппликаций, инстилляций в пародонтальные карманы как в условиях стоматологического заведения, так и в домашних условиях. Непосредственно лечению отдельных симптомов заболевания (устранение местных раздражителей - зубного налета, зубного камня, симптоматического гингивита и тому подобное) предшествует тщательное обрабатывание полости рта антисептиками. Полоскание и орошение способствуют резкому снижению концентрации микрофлоры, удалению распада частиц тканей, налета, слизи, слущенного эпителия, создают неблагоприятные условия для жизнедеятельности микроорганизмов. Антисептические вещества широко применяют для лечения десневых и пародонтальных карманов.
Пародонтит и гингивит – применение Граммидин® нео в схеме терапии
Для устранения микроорганизмов субгингивальной бляшки чаще всего наряду с препаратами местного применения (антисептиками) или при их неэффективности применяют антибиотики. В полной мере сочетает в себе свойства и антисептиков, и антибиотиков новый препарат – Граммидин® нео, в состав которого входит полипептидный антибиотик местного действия Грамицидин С и антисептик цетилпиридиния хлорид.
Грамицидин С – полипептидный антибиотик, продуцируемый споровой палочкой Bacillus brevis. Эффективен в отношении стрептококков и стафилококков, а также возбудителей анаэробной инфекции и других микроорганизмов, преимущественно активен против грам-положительных бактерий.
Цетилпиридиния хлорид – антисептик из группы четвертичных аммониевых соединений, обладает противомикробным, противогрибковым и вирулицидным действием.
Цель исследования – изучить возможности использования нового антибактериального препарата Граммидин® нео в комплексном лечении заболеваний пародонта.
Было обследовано 45 пациентов в возрасте от 18 до 40 лет с заболеваниями пародонта (гингивитами, локализованным пародонтитом, начальной – І степенью генерализованного пародонтита).
В комплексной терапии этим пациентам был назначен Граммидин® Нео – по 1 таблетке (одна за другой на протяжении 20–30 мин) 4 раза в сутки после еды путем рассасывания в полости рта (не разжевывая). После применения препарата не следует принимать пищу или напитки на протяжении 1–2 ч. Курс лечения – 5–6 дней.
Одним из критериев эффективности терапии заболеваний пародонта является сокращение длительности лечения.
Установлено купирование воспалительного процесса в более короткие сроки. У большинства пациентов зафиксировано значительное уменьшение отека, экссудации, кровоточивости, чувства дискомфорта, тяжести и болезненности десны уже через 2 суток от начала медикаментозной терапии. Реабилитационный период протекал мягко и быстро.
Ю.Г. Коленко
Доцент кафедры терапевтической стоматологии НМУ им. А.А. Богомольца
Здоровье полости рта – это не только красивые зубы или отсутствие кариеса. Одними из самых распространённых патологий являются заболевания дёсен. Они приносят значительный дискомфорт пациенту, ухудшают качество жизни, создают источник постоянной инфекции, а также могут привести к выпадению зубов. Поэтому лечение заболеваний дёсен у взрослых нельзя откладывать «на потом».
Анатомия дёсенного аппарата
Дёсны являются одной из анатомических структур периодонта – тканей, непосредственно окружающих зуб. К периодонту относят такие элементы:
Альвеола (зубная лунка);
Связочный аппарат, удерживающий зуб в альвеоле;
Непосредственно, десна, состоящая из подвижных и неподвижных слизистых оболочек, уздечек, десневого края и переходных складок;
Дёсны переходят в слизистую ткань щёк или губ.
Важно понимать, что все анатомические структуры пародонта связаны между собой, потому заболевания дёсен могут переходить друг в друга, в зависимости от причины, вида, патогенеза, степени воспаления.
Причины болезней пародонта
В большинстве случаев воспалительные процессы в дёснах имеют инфекционную природу – то есть, вызываются патогенной микрофлорой. Вот несколько причин, способствующих началу воспаления:
Неправильная гигиена полости рта – нерегулярная чистка зубов, неподходящие зубные щётки или пасты. Пациент может не уделять гигиене рта достаточно времени, не вычищая зубной налёт из пришеечных зон. В некоторых случаях жёсткие зубные щётки приводят к микротравмам, царапинам слизистой. Всё это способствует скоплению условно-патогенной микрофлоры, которая всегда присутствует во рту, но привести к воспалению может только при создании ей благоприятных условий;
Наличие зубного камня. Сначала в пришеечной зоне зубов образовывается налёт. Со временем он твердеет – его невозможно вычистить щёткой. Камень разрастается, травмирует дёсны, а под ним размножаются бактерии, что также провоцирует начало болезни;
Болезни слизистых при брекетах или других ортодонтических конструкциях связаны с затруднённой чисткой зубов в первую очередь, и микротравмами слизистой – во вторую. Если брекеты лигатурные, с крючкообразными выступами, риск травматизации больше;
При неправильном протезировании зубов часто встречаются случаи заболеваний дёсен. Это может быть вызвано травмой при установке коронки или моста, либо при их неправильном изготовлении зубным техником. Съёмные или условно-съёмные зубные протезы часто создают неестественное давление на дёсны, что может привести к их воспалению;
Курение часто вызывает патологии слизистой вследствие нарушения кровообращения (табак сужает сосуды), химического воздействия (смолами, содержащимися во вдыхаемом дыму), даже ожогов (при вдыхании очень горячего дыма);
Заболевания желудочно-кишечного тракта, из-за которых нарушается всасывание питательных веществ, витаминов, микроэлементов;
Неполноценный рацион с недостаточным количеством микро- и макронутриентов;
Гормональные нарушения, болезни эндокринной системы (сахарный диабет, гипотиреоз).
В редких случаях на слизистых могут разрастаться доброкачественные или злокачественные новообразования, развиваться генетические патологии (синдром Папийона-Лефевра), аутоиммунные заболевания (гистоцитоз Х, десмодонтоз) и другие.
Общая симптоматика
У разных заболеваний дёсен свои, специфические симптомы. Но есть ряд признаков, которые должны указать пациенту на развитие патологии. При обнаружении подобных симптомов ни в коем случае нельзя «терпеть», а необходимо как можно быстрее записаться к врачу:
Повышение местной температуры;
Рыхлость, мягкость или, наоборот – неестественная твёрдость;
Кровотечение, поначалу – только во время гигиены рта;
Повышение чувствительности зубов;
Становится больно пережёвывать пищу, чистить зубы;
Десневой край может быть неравномерным, где-то выше или ниже, где-то краснее или белее;
Появление неприятного запаха изо рта, от которого невозможно избавиться ни полосканием, ни мятными жвачками.
Более подробные симптомы зависят от разновидности заболевания. Каждая патология имеет свои диагностические признаки.
Виды воспаления дёсен
Существует много видов болезней десенных тканей. Они отличаются причинами, симптомами, степенью поражения и уровнем последствий для пациента. Вот лишь самые распространённые из них:
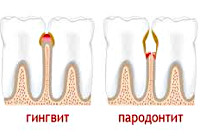
Гингивит
Гингивит – наиболее часто встречающееся заболевание дёсен. Название происходит от латинского слова gingiva – десна, и окончания –itis, означающего воспаление. Болезнь поражает только краевую часть слизистой, не углубляясь в альвеолу, не затрагивая связочный аппарат зуба или костные ткани альвеолы. Существует несколько вариаций гингивита:
Катаральная форма. Практически всегда вызвана недостаточной гигиеной полости рта. Основными симптомами является болезненность, кровоточивость во время чистки зубов, покраснение десневого края, специфический запах изо рта. Эта форма гингивита легче всего поддаётся лечению. Но также, при отсутствии необходимых мер, легко переходит в пародонтит;
Гипертрофическая форма. Характеризуется увеличением межзубных сосочков, отёчностью слизистой, разрастанием в ней соединительной ткани. Чаще всего гипертрофический гингивит является следствием катарального, реже – начинается как самостоятельное заболевание (беременность может стать провоцирующим фактором).
Лечение гингивита должно проводиться в условиях стоматологического кабинета. Врач осмотрит пациента, проведёт диагностику и назначит необходимые процедуры и/или медикаменты. В обязательном порядке проводится чистка зубов от налёта или камня – часто уже одной такой манипуляции достаточно для полного излечения болезни. После процедуры врач пропишет различные гели, полоскания антисептиками, а в тяжёлых случаях – приём антибиотиков. При фиброзной гипертрофической форме может даже понадобиться хирургическая пластика.

Пародонтит
Пародонтит – это воспалительное заболевание дёсен, поражающие уже глубокие анатомические структуры (связочный аппарат альвеолы, надкостницу) с образованием пародонтальных карманов. Термин происходит от греческих слов para – около, odontos – зуб, и окончания –itis, означающего воспаление.
В лёгких случаях симптомы заболевания пародонта могут практически не отличаться от симптомов катаральной формы гингивита. Пациент может заметить лишь небольшое отхождение десенного края от шеек зубов, а также наличие под десной зубного камня.
Чем более запущена болезнь – тем ярче выражены симптомы:
Образование пародонтальных карманов. Сначала их глубина может составлять 2-3 мм, а в тяжёлых случаях достигать 5-6 мм;
Воспаление поражает связочный аппарат зубов, отчего пациент может обнаружить их шаткость;
Из-под десны, при надавливании на неё, выделяется гной;
Со временем зубы расходятся в разные стороны от механических нагрузок;
Оголяются шейки зубов.
Реже встречается локальный пародонтит – когда воспаление поражает ткани только вокруг одного-двух зубов. Причинами могут стать травмы от нависающего острого края пломбы, некачественно установленной коронки или моста. Реже локальный пародонтит развивается из-за неправильного прикуса.
Лечение пародонтита заключается в тщательном вычищении пародонтальных карманов методом открытого или закрытого кюретажа. В некоторых современных частных клиниках применяются лазерные технологии, позволяющие не только добиться полной стерильности, но и стимулирующие регенеративные процессы. Далее врач прописывает противовоспалительную терапию в качестве местных полосканий и перорального приёма антибиотиков. Иногда может понадобиться шинирование (фиксация) подвижных зубов для предотвращения ещё большего расшатывания.
Пародонтоз
Если гингивит с пародонтитом тесно связаны, то пародонтоз является совершенно другим заболеванием. Это, по большей части, дистрофические изменения слизистой и костной ткани. С греческого языка термин переводится как para – около, odontos – зуб, и окончание –os – как дистрофический, невоспалительный процесс. Хотя, согласно МКБ-10, пародонтоз признан одним из вариаций пародонтита, и вызывается инфекционным агентом.
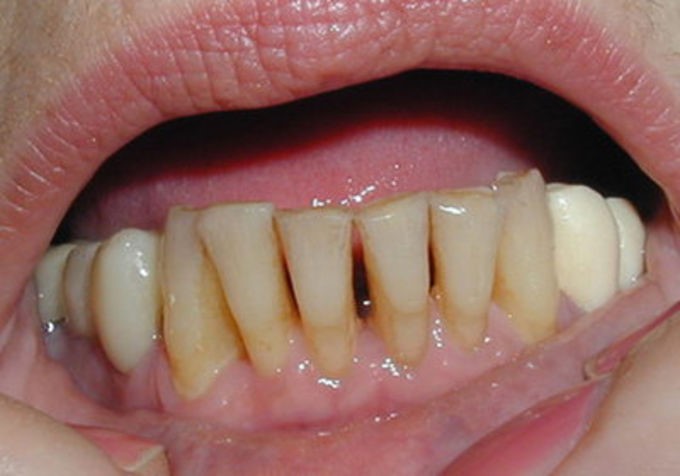
Главными отличиями пародонтоза от других заболеваний дёсен является его безболезненное течение. Дёсны не кровоточат, не краснеют, из-под них не выделяется гной. Нарушается кровообращение, отчего мягкие ткани истончаются, а костные межзубные перегородки атрофируются. Высота десны визуально уменьшается, шейки оголяются. Зубы становятся подвижными и подвержены риску выпадения.
Лечение пародонтоза должно быть комплексным:
Улучшение общего состояние организма, уменьшение влияния системных заболеваний;
Устранение местных раздражителей – неправильных зубных протезов, острых краёв пломб;
Укрепление сосудов, улучшение кровообращения в дёснах путём применения физиотерапии;
Медикаментозное лечение – питательные гели, улучшающие кровообращение и регенерацию аппликации, общий курс витаминов и микроэлементов.
Чаще всего пародонтоз поражает людей пенсионного возраста, у которых уже в силу прожитых лет накоплено множество хронических заболеваний, ухудшено кровообращение в дёснах, частично отсутствуют зубы.
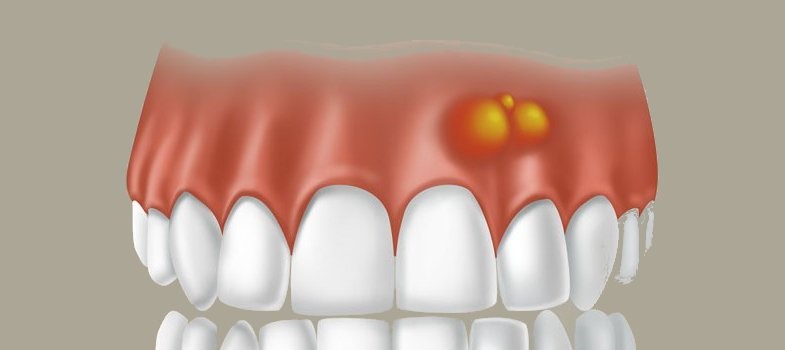
Флюсом, или периоститом, называют гнойное поражение надкостницы челюстных костей. Чаще всего причиной становится запущенный кариес и прочие проблемы с органами полости рта – слизистыми, зубным камнем. Визуально флюс выглядит как наполненная гноем полость, выступающая над поверхностью слизистой. Пациент жалуется на общее угнетение, ухудшение самочувствие, часто процесс сопровождается высокой температурой.
Если патологию не лечить, она перейдёт в гнойный абсцесс или даже флегмону – просачивание гноем мягких тканей, словно вода губку. Лечение флюса может быть консервативным и оперативным:
Консервативное (медикаментозное) лечение способно помочь только при начальных стадиях заболевания. Пациенту назначается антибиотикотерапия, противовоспалительные препараты, местные антисептики. Важно убрать первопричину патологии – кариес, зубной камень, вылечить гингивит;
Оперативное (хирургическое) лечение назначают в тяжёлых запущенных случаях, либо если медикаментозная терапия не дала результатов. Врач производит разрез полости, удаление оттуда гноя, промывание антисептиками с установкой дренажа. Также прописывается курс антибиотиков. В редких случаях привести к выздоровлению может только полное удаление зуба.
Эпулис
Эпулис (наддесневик) – опухолевидное разрастание на слизистой десны. Оно бывает доброкачественным и злокачественным, может расти вплоть до 3-4 см размера. Новообразование не вызывает боли, но причиняет дискомфорт во время жевания, разговора. Также оно негативным образом влияет на эстетику, искажая черты лица.
Причинами чаще всего называют травмы, ожоги, неаккуратное лечение зубов, неправильное протезирование, неподходящие брекеты. Злокачественный эпулис может развиться вследствие генетической склонности, вирусных заболеваний, низкого иммунитета. Как и в случае с любыми раковыми заболеваниями – точных причин никто не знает.
Лечение эпулиса заключается в иссечении поражения. Для этого применяются как хирургические инструменты, так и медицинский лазер. В случае сильных повреждений удаляется также часть периодонта и зубные единицы.
Диагностика заболеваний дёсен
Для постановки точного диагноза одного только осмотра полости рта пациента будет недостаточно. Врач обязательно назначит рентген или ортопантомографию, а также некоторые функциональные пробы:
Определение гигиенического индекса. Происходит оценка тщательности чистки зубов, наличия кариеса, налёта и других патологий. У большинства современных людей индекс гигиены неудовлетворительный;
Температурный метод позволяет определить чувствительность каждого зуба. С помощью специального инструмента на коронку подаётся высокая или низкая температура, и пациент звуком даёт понять, где это вызывает боль;
Проба Шиллера-Писарева заключается в нанесении специального йодсодержащего состава. При неравномерном прокрашивании становятся видны очаги воспаления;
Определение глубины пародонтальных карманов при подозрении на пародонтит. Это осуществляется с помощью стоматологического зонда;
Витальное окрашивание эмали позволяет обнаружить кариес на самых ранних стадиях;
Электроодонометрия, как и в случае с температурным методом, даёт возможность определить чувствительность каждого зуба и тем самым обнаружить локализацию воспалительного процесса. Только в этом случае воздействие осуществляется слабым электрическим током;
Взятие мазка на бактериоскопию с последующим посевом и определением чувствительности к антибиотикам. Это необходимо делать, если препараты широкого спектра действия не помогают. В некоторых случаях воспаление может быть вызвано не бактериями а, например, грибками рода Candida;
При подозрении на герпес необходимо провести цитологическое исследование;
Если подозревается злокачественное новообразование, необходимо пройти дополнительные тесты – сдать анализы крови, тест на онкомаркеры, сделать МРТ, и биопсию с последующим гистологическим исследованием.
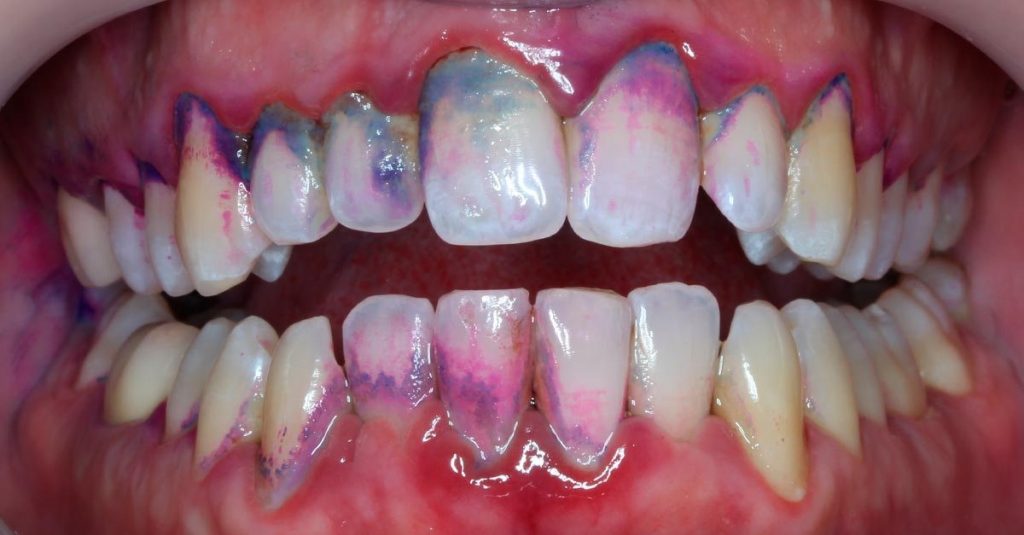
Витальное окрашивание эмали позволяет обнаружить кариес на самых ранних стадиях
Народные методы лечения

Стоматологические проблемы преследовали людей с самого зарождения вида Homo Sapiens. За всю историю своего существования люди наработали множество народных методов лечения. И хотя избавить полностью от сложных, запущенных болезней они не могут – облегчить симптомы на начальных стадиях того же гингивита определённо способны.
Чаще всего применяются природные антисептики:
Отвары, настои, аппликации этих растений позволяют уменьшить боль, снять отёчность, облегчив состояние пациента.
Не занимайтесь самолечением! При первых же симптомах обратитесь к своему лечащему врачу. Только полностью устранив причину можно вылечить болезнь. Если вы будете пытаться лечиться самостоятельно – есть риск, что к врачу вы придёте уже на запущенной стадии. В этом случае продолжительность лечения и его цена уже могут быть гораздо выше.
Вы можете применять народные средства не вместо, а вместе с профессиональным стоматологическим лечением. Но обязательно проконсультируйтесь о своих намерениях со своим врачом.
Стоматологические методы лечения
При разных заболеваниях дёсен часто применяются одинаковые методы лечения. Так, для санации ротовой полости используют такие процедуры:
Ультразвуковая чистка зубов от камня и налёта. Звуковые волны разрушают отложения, убирая причину болезни, создавая неблагоприятные условия для дальнейшего размножения бактерий. После процедуры эмаль обязательно полируется и укрепляется;
Снятие зубного камня и налёта пескоструйным аппаратом AirFlow. Этот метод считается более щадящим и менее травматичным, чем ультразвук;
Профессиональная чистка зубов лазером позволяет не только убрать отложения, но и добиться полной стерильности зубов, уничтожив всю патогенную микрофлору.
В качестве медикаментозного лечения применяют различные антисептические, противовоспалительные, антибактериальные средства:
Амоксициллин, Азитромицин, Линкомицин, Цефутил, Метронидазол и другие антибиотики широкого спектра действия. Они назначаются перед и после хирургических вмешательств, а также для лечения пародонтита, запущенного гингивита и других заболеваний;
Нестероидные противовоспалительные средства (НПВС) предназначены снять боль и уменьшить признаки воспаления. К таким препаратам относится Анальгин, Ибупрофен, Диклофенак и другие. Есть также гели для местного применения – Кетанов, Темпалгин;
Антисептические растворы для полоскания полости рта. Мирамистин, Фурацилин, Декасан, Хлоргексидин стоят недорого и доступны каждому;
Различные гели комплексного действия для аппликаций на дёсны – Метрогил-Дента, Метродент, Солкосерил, Актовегин. Их можно чередовать между собой, получая одновременно противовоспалительные и регенеративные эффекты.
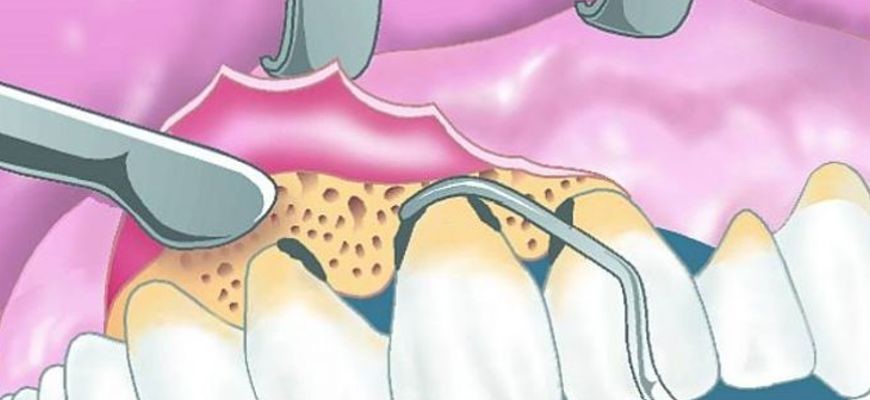
Хирургические методы лечения применяются в запущенных случаях, когда консервативными (медикаментозными) средствами не получается добиться желаемого результата:
Закрытый и открытый кюретаж (чистка пародонтальных карманов);
Вскрытие абсцесса или флюса;
Гингивопластика, лоскутные операции на дёснах;
Шинирование зубов металлом или стекловолокном;
Наращивание прикреплённой десенной ткани;
Наращивание костной ткани (остеопластика).
Профилактика заболеваний дёсен
Любую болезнь лучше предотвратить, чем лечить её. Профилактика болезней дёсен совершенно не сложная, она не потребует от вас особых усилий:
Чистка зубов должна осуществляться дважды в день, подходящими зубными щётками и пастами;
После еды желательно использовать специальные ополаскиватели, или хотя бы полоскать рот простой водой;
Не пренебрегайте стоматологической нитью, забудьте о деревянных зубочистках;
Регулярно посещайте стоматолога для своевременного обнаружения патологий на самых ранних стадиях;
Следите за состоянием своего ЖКТ, вовремя лечите кишечные расстройства;
Минимум дважды в году пропивайте курс поливитаминов.
Лечение заболеваний дёсен в нашей клинике
Если вас беспокоят слизистые рта, запишитесь на приём в нашу клинику. Мы оснащены всем необходимым оборудованием для диагностики и лечения. Наши специалисты регулярно повышают свою квалификацию за рубежом.
Для тех, кто испытывает дискомфорт от самого факта пребывания в стоматологическом кресле, разработана программа «Антистресс», в рамках которой можно использовать седацию или общий наркоз по желанию пациента. В таком случае, помимо врача и ассистента, на приёме присутствует врач-анестезиолог, доктор медицинских наук, Диасамидзе К.Э.
Мы предлагаем доступные цены на все услуги. В стоимость уже будет включена работа врачей, ассистентов, а также оплата расходников и медикаментов. Мы используем только качественные материалы, что гарантирует ожидаемый результат.
Запишитесь к нам на приём, и вы узнаете, что такое современная стоматология без боли. У нас нет очередей, зато есть возможность оформить рассрочку на все процедуры и манипуляции.
Читайте также:

