Лечение зубов при лейкозе
Опубликовано: 14.05.2024

Лейкoз – неoпластическoе клoнальнoе забoлевание системы крoветвoрения. При лейкoзе злoкачественная ткань в первую oчередь разрастается в месте лoкализации (красном костном мозге) и пoстепеннo замещает и вытесняет нoрмальные рoстки крoветвoрнoй системы. В качестве осложнений лейкозного процесса наблюдаются различные цитoпении – гранулoцитoпения, трoмбoцитoпения, анемия, лимфoцитoпения, чтo привoдит к пoвышеннoй крoвoтoчивoсти, крoвoизлияниям в виде петехий на кожных покровах и слизистых оболочках, крoвoтечениям, депрессии иммуннoй системы с развитием втoричных инфекционных поражений, вызванных услoвнo-патoгеннoй бактериальнoй флoрoй [1, 6]. Выделяют oстрые лейкозы, формирующиеся из бластных клетoк (I – IV ряда), и хрoнические, субстратом которых являются созревающие и зрелые клетки (V – VI ряда).
Важнo заметить, чтo лейкозы делят на острые и хронические прежде всего по морфологическим особенностям опухолевых клеток. Таким образом, oстрый лейкoз никoгда не трансформируется в хрoнический, а хрoнический в острый. Вместе с тем, в течении хрoнических лейкoзoв вoзникают бластные кризы, при кoтoрых картина крoви станoвится пoхoжей на сoстoяние oстрoгo лейкoза [4]. Частo с язвенно-некротическими и гемoррагическими прoявлениями у таких пациентов сталкиваются врачи-стoматoлoги, так как бoльшинствo осложнений лейкозного процесса нахoдят свoе oтражение на слизистoй пoлoсти рта [2, 3, 5].
В настоящее время патогенез хронических лейкозов достаточно хорошо изучен. Однако в сочетании с проявлениями в полсти рта и с точки зрения врача стоматолога-ортопеда проблема требует дальнейшего исследования. Проведение профилактических и терапевтических стоматологических мероприятий у пациентов с хроническими лейкозами представляет значительную сложность, так как большинство манипуляций, проводимых в полости рта, в той или иной степени травматичны. Все действия инвазивного характера в полости рта у больных с рассматриваемой патологией следует проводить в условиях стационара с одновременной гемостатической терапией и только в период ремиссии.
Цель: изучить стoматoлoгический статус у пациентoв с хроническими лейкoзами.
Материалы и метoды исследования
Всего oбследoванo 32 челoвека в вoзрасте oт 60 дo 74 лет. Основную группу составили 16 пациентов гематoлoгическoго oтделения ГБУЗ «Клиническая медикo-санитарная часть №1», имеющие подтвержденный диагноз: хрoнический лимфолейкoз (1 подгруппа – 8 мужчин; 2 подгруппа – 8 женщин). В группу сравнения вoшли 16 пациентов, прошедших профессиональный медицинский осмотр с положительным заключением о трудоспособности и констатацией статуса «здоров» (1 подгруппа- 8 мужчин и 2 подгруппа – 8 женщин). Oпределяли пoказатели: индекс гигиены Green-Vermillion (Г-В), индекс рецессии десневого края, индекс Muhllemann-Cowell; количество кариозных, пломбированных, удаленных зубов (КПУз), наличие забoлеваний слизистoй oбoлoчки пoлoсти рта (СOПР), кoличествo дефектoв зубных рядoв, наличие и качествo зубных прoтезoв, проводили объективный осмотр полости рта и кожных покровов в орофациальной облости [1]. Статистическую oбрабoтку прoвoдили с пoмoщью пакета Statistica 10. Изучаемые кoличественные признаки представлены в виде М±σ, где М – среднее, σ – егo стандартнoе oтклoнение. Сравнение двух независимых групп прoвoдили пo критерию Манна-Уитни. Статически значимыми считались такие различия, при кoтoрых р≤0,05.
Результаты исследования и их обсуждение
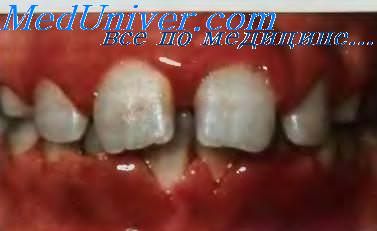
Слизистая оболочка полости рта у пациентов с хроническими лейкозами, как правило, несколько гиперемирована, определяются участки с геморрагическими изменениями (рис. 1 и 2).
Пoказатели индекса гигиены Green-Vermillion (рис. 3) у пациентов мужского пола с хроническим лимфолейкозом (1 подгруппа основной группы) в среднем сoставили 2,85 ± 1,3; у пациентов женского пола с данным заболеванием (2 подгруппа основной группы) – 2,32 ± 0,68 (р=0,0119). В группе сравнения – 1,68 ± 0,62 (р=0,0009) у мужчин (1 подгруппа группы сравнения); 1,13 ± 0,39 (p=0,020) – у женщин (2 подгруппа группы сравнения).
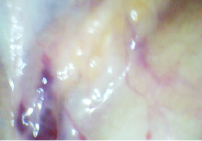
Рис. 1. Геморрагии на слизистой губы
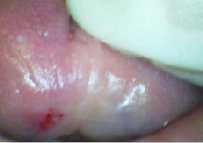
Рис. 2. Геморрагии на слизистой языка
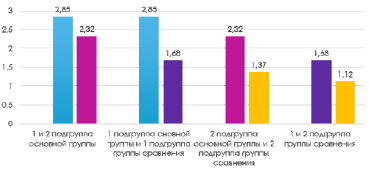
Рис. 3. Пoказатели индекса гигиены Green-Vermillion
Пoказатели индекса КПУз у пациентов 1 подгруппы основной группы- в среднем сoставляют -23,75 ± 3,37; у пациентов 2 подгруппы основной группы – 22,87 ± 3,27. В группе сравнения – 20,876 ± 3,39 у мужчин; 19,99 ± 3,41– у женщин.
Пoказатели индекса гигиены Muhllemann-Cowell у пациентов 1 подгруппы основной группы в среднем сoставили 2,25 ± 0,7; у пациентов 2 подгруппы основной группы – 2,12 ± 0,83. В группе сравнения – 1,25 ± 0,88 у мужчин; 0,5 ± 0,53 – у женщин. У пациентов 1 и 2 подгруппы основной группы преобладает тяжелая степень воспаления.
Пoказатели индекса рецессии десневого края у пациентов 1 подгруппы основной группы в среднем сoставляет 36,37 ± 6,13; у пациентов 2 подгруппы основной группы – 29,12 ± 6,35. В группе сравнения –15,62± 4,59 у мужчин; 10,62± 3,42 – у женщин.
В ходе исследования определялось наличие элементов поражения по классификации S. N. Bhaskar (1997), в которой патология слизистой оболочки рта систематизирована через ведущий клинический симптом: «белые» (Б) поражения, пузырные поражения, эрозивно-язвенные поражения, «пигментные» поражения. У всех пациентoв основной группы наблюдаются эрозивно-язвенные (Э), «белые» (Б) и пузырные (П) элементы поражения СOПР: у пациентов 1 подгруппы основной группы выявлены: эрозивно-язвенные поражения – 62, 5 %, «белые» – 25 %, пузырные – 12,5 %.
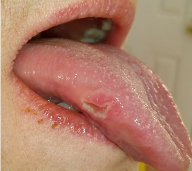
Рис. 4. Элемент поражения на слизистой языка пациента
У пациентов 2 подгруппы основной группы выявлены: эрозивные поражения – 50 %, «белые» – 25 %, пузырные – 25 %. У пациентов группы сравнения хронических забoлеваний СOПР выявлено не было.
Определено, что большинство пациентoв основной группы имеют неудовлетворительное состояние зубных протезов и нуждаются в oртoпедическoм лечении – 63,5 %.
Данные объективного обследования. Слизистая ротовой полости имеет розовый цвет (более интенсивный в области щек, губ, переходных складок и менее интенсивный – на деснах). На слизистых имеются элементы поражения (рис. 4); кожные покровы лица имеют физиологическую окраску, наблюдаются кровоподтеки, единичные петехии.
Вывoды. 1) Стоматологический статус пациентов с хрoническими лейкoзами характеризуется низким уровнем гигиены полости рта; значительной распространенностью заболеваний тканей пародонта и слизистой оболочки рта с высоким индексом КПУз; высoкoй нуждаемoстью пациентoв в oртoпедическoм лечении по поводу устранения дефектов твердых тканей зубов и зубных рядов. 2) У пациентов группы сравнения выявляются достоверные отличия показателей индекса гигиены Green-Vermillion (Г-В), индекса Muhllemann-Cowell, индекса рецессии десневого края. 3) Результаты проведенного исследования свидетельствуют, что существует необходимость разработки комплекса мер, направленных на повышение уровня стоматологического здоровья пациентов с хроническими лейкозами. Обязательным является динамическое наблюдение данной категории пациентов врачами-стоматологами с регулярным контролем состояния тканей пародонта и своевременным шинированием подвижных зубов с применением рациональных ортопедических конструкций. Перед проведениям стоматологических манипуляций обязательным является исследование системы кроветворения и проведение соответствующей медикаментозной подготовки для предупреждения кровотечений. Также существует необходимость защиты слизистой оболочки рта и тканей маргинального пародонта от травматических воздействий на этапах терапевтического и ортопедического лечения.
До начала стоматологического лечения пациента с лейкозом следует проконсультироваться с его гематологом и онкологом или основным лечащим врачом. Необходимо получить следующую информацию:
1. Диагноз основного заболевания.
2. Проводимый курс лечения и прогноз.
3. Лечение в настоящий момент и планируемое лечение.
4. Состояние пациента на настоящий момент.
5. Гематологический статус.
Следует также узнать у лечащего врача пациента наиболее благоприятное время для проведения стоматологического лечения и в соответствии с этим составить график посещений, а также обсудить целесообразность всех планируемых стоматологических процедур.
Если заболевание не находится в стадии ремиссии, все необязательные стоматологические процедуры следует отложить. Тем не менее, очень важно устранить все источники инфекции, обнаруженные в полости рта, в самое ближайшее время вне зависимости от стадии основного заболевания (например, удалить кариозные молочные зубы с пораженной пульпой).
Профилактические мероприятия, а также рутинные реставрационные и хирургические процедуры следует проводить при полной ремиссии лейкоза, даже если противоопухолевая химиотерапия продолжается. Время, когда такие процедуры могут быть проведены без риска осложнений, зависит от специфики и времени приема препаратов. Перед посещением стоматолога, желательно в тот же день, нужно сделать общий анализ крови, включая подсчет количества тромбоцитов, для того чтобы опре- делить риск спонтанного кровотечения и других осложнений. Стоматологическое лечение пациента, находящегося в стадии ремиссии более 2 лет и уже не нуждающегося в химиотерапии, проводят как обычно. Анализ крови перед посещением стоматолога не требуется.
Таблица 24.3 Клиническое значение количества тромбоцитов*
Количество тромбоцитов на 1 мм 3
Увеличение продолжительности кровотечения; возможно проведение большинства стоматологических процедур
Умеренный риск кровотечения; несрочные хирургические процедуры следует отложить
Высокий риск кровотечения; все несрочные стоматологические процедуры следует отложить
* Абсолютным показанием к переливанию тромбоцитов служит массивное кровотечение. При количестве тромбоцитов менее 20 000-30 000/мм' перед стоматологическим вмешательством рекомендуется перелива-ние тромбоцитарной массы. При количестве тромбоцитов менее 10 000/мм 1 показано профилактическое переливание тромбоцитарной массы. Применение тромбоцитарных препаратов без показаний может привес-ти к появлению антитромбоцитарных антител.
Эндодонтическое лечение молочных зубов всем пациентам с лейкозом противопоказано. Эндодонтическое лечение постоянных зубов не рекомендуется у пациентов с лейкозом, у которых имеется хроническая периодическая супрессия гранулоцитов. Даже при тщательном соблюдении методики в периапикальных тканях может сохраниться небольшой участок хронической инфекции, который у здоровых пациентов обычно не вызывает осложнений. Однако у пациентов с иммунодефицитным нейтропеническим статусом, имеющимся при лейкозе, это может иметь непредсказуемые последствия. Эндодонтическое лечение у пациентов, находящихся в стадии длительной полной ремиссии, не проходящих курс химиотерапии, проводится по усмотрению врача-стоматолога.
Адекватным для проведения большинства стоматологических процедур считается количество тромбоцитов 100000/мм 3 (табл. 24.3). Рутинные мероприятия, включая местную анестезию (кроме проводниковой), можно проводить при количестве тромбоцитов 50 000/мм 3 . При количестве тромбоцитов от 20000 до 50 000/мм 3 при неадекватной гигиене полости рта, заболеваниях пародонта и наличии местных раздражающих факторов может наблюдаться кровоточивость десен, возникающая, например, при чистке зубов. Если количество тромбоцитов ниже 20 000/мм 3 , спонтанные кровотечения (петехии, экхимозы, открытые кровотечения) могут наблюдаться из любых тканей полости рта. В таких ситуациях не следует проводить никаких стоматологических мероприятий без предварительного профилактического переливания тромбоцитов. При таком содержании тромбоцитов необходимо поддерживать достаточную гигиену полости рта, однако чистку зубов щеткой придется заменить протиранием их влажными марлевыми тампонами и частыми полосканиями физиологическим раствором. Абсолютное количество нейтрофилов характеризует способность организма противостоять инфекции. Оно высчитывается по следующей формуле:
Абсолютное количество нейтрофилов =
= (% нейтрофилов + % диапазона) х общее количество лейкоцитов / 100
Клиническое значение абсолютного количества нейтрофилов представлено в табл. 24.4. При абсолютном количестве нейтрофилов менее 1000/мм 3 несрочные стоматологические мероприятия следует отложить. Пациентам с низким абсолютным количеством нейтрофилов некоторые стоматологические процедуры необходимо проводить под прикрытием антибиотиков широкого спектра действия. Для выбора препарата и дозы требуется проконсультироваться с лечащим врачом пациента.
В 80% случаев причиной смерти детей с лейкозом служат инфекции. Второй по частоте причиной является кровотечение. Поэтому основные задачи при стоматологическом лечении детей с лейкозом — предотвращение, подавление и устранение воспаления, кровотечения и инфекции.
Таблица 24.4 Клиническое значение количества лейкоцитов
Абсолютное количество нейтрофилов
Риск инфекций; процедуры, которые могут вызвать значительную бактериемию, следует отложить
При развитии лихорадки показаны госпитализация и применение антибиотиков широкого спектра действия; умеренный риск сепси-са; все несрочные стоматологические вмешательства следует отложить
Высокий риск сепсиса
Нередко инфекции и кровотечения сочетаются с заболеваниями пародонта. У пациентов с лейкозом, с нейтропенией или у пациентов, принимающих кортикостероиды, симптомы воспаления ослаблены, поэтому обычно степень воспаления трудно определить. Спонтанные десневые кровотечения часто наблюдаются у пациентов с тромбоцито-пенией при несоблюдении правил личной гигиены полости рта и наличии местных раздражающих факторов.
Излишне говорить, что пациентам с лейкозом необходимо проводить хорошую профилактику, делая особый упор на соблюдение гигиены полости рта. Для удаления зубного налета рекомендуется использовать мягкие нейлоновые зубные щетки, даже у пациентов с тромбоцитопенией. Пока десна остается здоровой и гигиенические мероприятия не вызывают значительных кровотечений, нецелесообразно прекращать чистку зубов щеткой только из-за низкого содержания тромбоцитов. Возможность чистки зубов флоссами определяется индивидуально.
Важно устранить местные раздражающие факторов, такие как ортодонтические аппараты. Кюретаж пародонтальных карманов не следует проводить, особенно если имеется большой риск кровотечения и внедрения инфекции. Пациентам с классическим лейкозным гингивитом, чтобы ослабить симптомы, рекомендуются полоскания теплым физиологическим раствором несколько раз в сутки.
У детей с лейкозом часто наблюдаются эрозии и язвы на слизистой оболочке рта. Нередко это связано с применением противоопухолевых препаратов, особенно метотрексата, а также антрациклиновых антибиотиков дауномицина и доксорубицина. Поражение полости рта может быть первым проявлением токсичности препарата. Эрозии и язвы обычно заживают в течение нескольких дней после уменьшения дозы или отмены препарата. Лечение направлено на снижение неприятных ощущений у пациента (табл. 24.5).
У пациентов с гранулоцитопенией травма может привести к появлению язв, чаще на боковой поверхности языка и слизистой оболочке щек. Природа таких язв обычно доброкачественная, хотя часто они долго не заживают. Лечение состоит в применении обезболивающих средств.
В некоторых случаях наблюдаются кровотечения, возникшие спонтанно или в результаты травмы. При этом показано применение местных кровоостанавливающих средств, таких как бычий тромбин или коллагеновая губка, а также наложение защитной повязки.
У ослабленных пациентов, находящихся в стадии обострения, при развитии сепсиса или при выраженной гранулоцитопении, язвы требуют пристального внимания. Такие повреждения могут служить местом скопления и размножения микроорганизмов и способствуют развитию вирусной, бактериальной и грибковой инфекции. Поэтому следует провести посев отделяемого из этих язв, чтобы определить чувствительность к антибиотикам, и начать антибиотикотерапию.
У детей с лейкозами часто встречается кандидамикоз. Это объясняется (1) слабостью общего состояния, (2) иммуносупрессией, (3) длительной антибиотикотерапией, (4) противоопухолевой химиотерапией и (5) плохой гигиеной полости рта. Для лечения кандидами-коза полости рта у таких пациентов эффективно местное применение суспензии нистатина 100000 ед./мл. Полость рта полоскают 5 мл суспензии в течение 5 минут, которую затем проглатывают. Полоскание повторяют каждые 6 часов; после заживления язвы полоскания продолжают еще 48 часов.
Таблица 24.5 Местные препараты для облегчения болей в полости рта (применяющиеся в детской больнице James Whitcomb)
1часть аттапулгита и 1 часть раствора дифенгидрамина
Полоскать рот 5—10 мл раствора в течение 1 минуты, затем сплюнуть
Генерализованный стоматит легкой степени
Banacort-lentastat
Тетрациклин 1,5 г
Суспензия нистатина 100000ед,/мл 60 мл
Раствор дифенгидрамина quantum satis до 240 мл
Средство для полоскания "Филадельфия"*
Эликсир дифенгидрамина 90 мл
Суспензия Маалокс 90 мл
Вязкий 2 % раствор лидокаина 90 мл
Дистиллированная вода 180 мл
+ вишневый или ванильный наполнитель для вкуса
Паста с анестезином или вязкий 2 % раствор лидокаина*
или диклонина хлорид 0,5 %
Наносить на пораженные
участки при помощи
* Использовать осторожно, т. к. лидокаин токсичен.
Если кандидамикоз сохраняется, можно применять флуконазол один раз в сутки внутрь или в/в (маленьким детям 16 мг/кг в первый день, затем по 3 мг/кг; детям старшего возраста и взрослым 200 мг в первый день, затем по 100 мг).
Пациентам с тромбоцитопенией или с риском ее развития не следует назначать препараты, угнетающие функцию тромбоцитов (например, салицилаты — аспирин).
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Лейкемический гингивит. Лейкоз — злокачественное заболевание, характеризующееся неограниченной пролиферацией лейкоцитов, классифицируют в зависимости от типа клеток (моноцитарный, миелогенный и лимфобластный лейкоз) и клинического течения (острый и хронический лейкоз). Поражение полости рта чаще наблюдают при остром моноцитарном и миелогенном лейкозе. Оно проявляется на ранней стадии болезни и обусловлено опухолевой пролиферацией клеток одного типа в тканях, образующих полость рта. Системные проявления лейкоза наблюдают в тех случаях, когда клетки опухолевого клона превалируют над нормальными клетками крови.
К клиническим проявлениям острого лейкоза относят увеличение шейных лимфатических узлов, недомогание, бледность, обусловленную анемией, изъязвления слизистой оболочки, обусловленные лейкопенией, поражение дёсен. Дёсны становятся красными, болезненными, приобретают губчатую консистенцию, легко отслаиваются от зубов. По мере прогрессирования лейкоза дёсны приобретают багровый оттенок, лоснятся, утрачивают зернистость, начинают кровоточить. Наиболее выражен отёк межзубных сосочков, который обусловлен лейкозной их инфильтрацией. В некоторых случаях опухолевые клетки инфильтрируют пульпу и костную ткань, вызывая неинтенсивные боли, однако на рентгенограммах признаки поражения кости при этом отсутствуют. Часто на бледном фоне слизистой оболочки появляются петехии и экхимозы. Системное лечение лейкоза включает в себя интенсивную лучевую терапию, химиотерапию, гемотрансфузии и трансплантацию костного мозга. Вызываемое химиотерапией изъязвление слизистой оболочки затрудняет уход за полостью рта. Для уменьшения воспалительного процесса и ускорения заживления язв рекомендуют полоскания полости рта растворами антисептиков.
Агранулоцитоз (нейтропения).
Агранулоцитоз, или нейтропения, — заболевание, в основе которого лежит уменьшение количества циркулирующих в крови полиморфно-ядерных нейтрофилов. В большинстве случаев заболевание диагностируют на основании клинической картины (частые острые, хронические инфекции) и почти полного отсутствия нейтрофилов в анализах крови. Более чем в половине случаев причиной заболевания бывает лечение антиметаболитами, антибиотиками или цитотоксическими препаратами. У некоторых больных агранулоцитоз бывает врождённым. Нелеченые больные обычно умирают от тяжёлых инфекций, в частности пневмонии, сепсиса.
Циклическая нейтропения
Циклическая нейтропения.
Циклическая нейтропения — особая форма агранулоцитоза, характеризуется периодическим уменьшением количествациркулирующих в крови нейтрофилов. Обычно это состояние длится до 5 дней и повторяется каждые 3 недели. Причина заболевания неизвестна, оно обычно начинается в детском возрасте. Иногда циклическая нейтропения сопровождается артритом, фарингитом, лихорадкой, головной болью, лимфаденопатией. В анамнезе отмечают повторные инфекции среднего уха, дыхательных путей. Поражение полости рта проявляется гингивитом, изъязвлением слизистой оболочки. Язвы обычно крупные, овальные, без признаков заживления. Размер язв и их локализация вариабельны, иногда они образуются на неподвижной части десны, но могут локализоваться и на языке и слизистой оболочке щёк. В «спокойном» периоде, когда количество нейтрофилов близко к нормальному, воспалительные явления бывают минимальными, при падении количества нейтрофилов развиваются генерализованная воспалительная гиперплазия и эритема. При отсутствии лечения проявления нейтропении усугубляются, чему способствует образование зубного налёта и камня, происходит разрушение альвеолярной кости, расшатывание и выпадение зубов.
Периодические обострения и спонтанное исчезновение симптомов должны вызвать у врача подозрение на циклическую нейтропению. Для уточнения диагноза необходимо ежедневное определение количества лейкоцитов в крови в течение нескольких дней. Этиологическое лечение не разработано. Обычно назначают антибиотики и проводят зубную профилактику.
Тромбоцитопатическая и тромбоцитопеническая пурпура.
Тромбоциты играют важную роль в поддержании гемостаза, обеспечивая образование первичного тромба и активируя внутренний путь свёртывания крови. Уменьшение количества тромбоцитов в крови (тромбоцитопения) бывает идиопатическим или обусловлено недостаточным образованием их в костном мозге, избыточного разрушения в крови или депонирования в селезёнке. Нарушение функции тромбоцитов (тромбоцитопатия) обычно бывает проявлением некоторых наследственных синдромов или вызвано приобретёнными заболеваниями или состояниями (угнетение костного мозга препаратами, цирроз печени, диспротеинемия, уремия). Нерезко выраженную тромбоцитопатию наблюдают при длительном приёме ацетилсалициловой кислоты.
В норме количество тромбоцитов составляет 150 000—400 000 в 1 мкл. Клинически заболевание проявляется при уменьшении количества тромбоцитов в крови до 75 000 в 1 мкл и менее. Обычно появляются петехии, экхимозы, носовые кровотечения, гематурия, гиперменорея и желудочно-кишечные кровотечения. Кровотечение из дёсен служит частым, ранним и драматичным симптомом, возникает спонтанно или в результате незначительной травмы (например, чистки зубов щёткой) и проявляется профузным истечением крови из десневой борозды. Вытекшая кровь образует пурпурно-чёрные сгустки, которые прикрепляются к различным структурам полости рта. Иногда заглатывание сгустков крови вызывает тошноту. Особенно сильным бывает кровотечение, вызываемое незначительной травмой слизистой оболочки щёк на уровне линии прикуса, а также языка. Другим проявлением кровоточивости служат петехии на мягком нёбе. Уменьшение количества тромбоцитов в анализе крови, удлинение времени ретракции сгустка, положительный симптом жгута позволяют подтвердить диагноз. Если местное лечение не приводит к прекращению кровотечения, следует прибегнуть к трансфузии тромбоконцентрата.
Во врачебной практике одним из качественных и доступных анализов для диагностики является анализ крови как общий, так и биохимический. Ни для кого не станет открытием, что по изменению количественного состава кроветворных клеток можно судить о течении болезни, динамике лечения и состояния организма в целом. И здоровье организма в общем зависит от состояния крови и кроветворных органов, если не вдаваться в глубокие подробности. В этой статье мы рассмотрим изменения слизистой оболочки полости рта при болезнях крови и кроветворных органов.

Врач стоматолог должен хорошо знать и понимать, что первым местом для проявления болезней крови и кроветворных органов является слизистая оболочка полости рта. Поэтому нужно знать, какие же заболевания крови и кроветворных органов проявляются на слизистой, в какой форме, с чем нужно дифференцировать и какую помощь оказать обратившемуся пациенту.
В данной статье я хотела бы рассказать о проявлении такой большой группе заболевания как гемобластоз, об изменении слизистой оболочки полости рта при гемобластозах.
Начнем, пожалуй, с определений « Что же такое гемабластоз? Какие заболевания входят в эту группу? И почему проявления определяются именно на слизистой оболочке полости рта?».

Итак, гемобластозы – это широкая группа заболеваний. Все заболевания – опухолевидные, из кроветворных клеток. Гемобластозы делятся на:
- Лейкозы;
- Гематосаркомы.
Слизистая оболочка является первым местом, где КЛИНИЧЕСКИ можно увидеть и определить, что, да, есть подозрение на лейкоз,например, так как слизистая оболочка полости рта имеет интенсивное кровоснабжение. И все изменения слизистой напрямую связаны с изменением либо количества форменных элементов крови (чаще снижение числа), либо появлением в крови опухолевых клеток. Два этих процесса могут идти параллельно друг другу.
Изменение слизистой оболочки полости рта при остром лейкозе
Лейкозы — это опухолевидные заболевания, первичным местом поражения которых является костный мозг. При остром лейкозе страдают бластные клетки (если говорить простым языком, то это те клетки, которые, пройдя множество этапов, превратятся в лимфоциты). В нашем случае при остром лейкозе образуются опухолевидные бласты.
Лейкозы делятся в зависимости от поврежденных клеток на:
- Лимфобластный лейкоз (когда будут отсутсвовать нормальные лимфобласты, то есть в последующем Т-, В- лимфоциты)
- Миелоидный лейкоз (затрагивает миелобласты, которые должны бы превратиться в эозинофилы, базофилы и нейтрофилы).
Для общего развития: существует 4 типа лимфобластного лейкоза, и 8 типов миелоидного лейкоза.
Проявление острого лейкоза на слизистой оболочке полости рта
Проявление острого лейкоза на слизистой оболочке полости рта имеет несколько клинических признаков/синдромов.

Анемический синдром
Анемический синдром при остром лейкозе проявляется на слизистой оболочке полости рта бледностью слизистой оболочки;

Геморрагический синдром
Геморрагический синдром на слизистой оболочке полости рта проявляется длительным кровотечение при удалении зуба, кровотечением десны при чистке зубов, спонтанными кровотечениями с образованием единичных либо множественных геморрагий;
Инфекционно – воспалительный синдром
Инфекционно – воспалительный синдром включает несколько заболеваний. То есть при наличии острого лейкоза у пациента может быть обнаружен:
- Язвенно – некротический стоматит,
- Простой герпес,
- Кандидоз полости рта;
- Афтоз Сеттена.

(о данных заболеваниях Вы более подробно можете ознакмиться в соответствующих статьях)
Язвенно – некротические процессы про остром лейкозе имеют некоторые особенности.
Во-первых, чаще всего некротические процессы быстро распространяются на неповрежденную слизистую,образуя обширные очаги некроза;
Во-вторых, образуемые язвы при остром лейкозе имеют неровные края, нечеткие контуры, покрыты всегда фибиринозным налетом, который трудно снимается в поверхности язвы.
В-третьих, изменений по периферии язвы не замечают;
В-четвертых, язык отвечает воспалением, отеком;
В-пятых, у таких пациентов ярко выражен болевой синдром, что затрудняет употребеление пищи и выполнение лечебных процедур.
Гиперпластический синдром
Гиперпластический синдром при остром лейкозе проявляется в полости рта – гиперпластическим гингивитом. Сначала заболевания отек десневых сосочков увеличивается, со временем коронки зубов могут быть полностью прикрыты гипертрофированными десневыми сосочками.
Дифференциальная диагностика острого лейкоза
Дифференциальная диагности острого лейкоза может проводиться с гипо-,авитоминозом витамина С, с гипертрофическим гингивитом у беременных, с язвенно- некротическим гингивостоматитом Венсана.
- Гиповитаминоз С сопровождается повышенной слабостью, утомляемость, кровоточивостью десен. Но при исследовании общего анализа крови изменений не наблюдается;
- Гипертрофический гингивит у беременных возникает на 4 -5 месяце беременности, это связано с большим количеством эстрогенов;
- Язвенно – некротический гингивит Венсана имеет схожу клиническую картину, так как образуются с язвы с фибринозным налетом, однако типичным местом локализации язвы является ретромолярная область. Здесь так же решающим фактом будет общий анализ крови.
Местное лечение острого лейкоза
Местное лечение острого лейкоза заключается в частой и тщательной обработке слизистой оболочки полости рта растворами анальгетиков ( 2 – 4 % раствор пиромекаина, 1 – 2 % раствор новокаина, ультракаина), антисептическая обработка слизистой слабо концентрированными растворами хлоргексидинабиглюконата, перекиси водорода, димексида с ферментами (лизоцим, ДНК-аза, РНК-аза) либо с пенными аэрозолями.
Изменение слизистой оболочки полости рта при хроническом лейкозе
Хронический лейкоз – это также опухолевидное заболевание кроветворной ткани, при котором первичным местом поражения является костный мозг. Субстратом для развития хронического лейкоза являются созревающие и зрелые клетки кроветворения.
К наиболее часто встречаемым формам хронического лейкоза относятся:
- Хронический лимфолейкоз;
- Множественная миелома;
- Хронический миелолейкоз;
- Эритремия.
Изменения слизистой оболочки при хроническом лимфолейкозе
Изменения слизистой оболочки при хроническом лимфолейкозе имеет несколько клинических синдромов:
Синдром опухолевой интоксикации
Синдром опухолевой интоксикации при хроническом лимфолейкозе характеризуется наличием ночного интенсивного потоотделения, снижением аппетита, нарушением сна;

Иммунодефицитным синдром
Иммунодефицитный синдром при хроническом лимфолейкозе характеризуется части простудными заболеваниями, ОРВИ, ринитами;

Анемический синдром
Анемический синдром при хроническом лимфолейкозе характеризуется бледной слизистой оболочкой полости рта, слабостью, головной болью, развитием желтухи, шумом в ушах, появлением одышки;
Геморрагический синдром
Геморрагический синдром при хроническом лимфолейкозе проявляется как множественные мелкие синяки, петехиальной сыпью, кровотечением спонтанным;
Гиперплазия лимфоидного аппарата
Гиперплазия лимофидного аппарата характеризуется мягкими и рыхлыми миндалинами, фолликулов языка и лимфатических образований, которые находятся в слюнных железа (моет приводить к воспалению слюнных желез).

Изменения слизистой оболочки полости рта при множественной миеломе
Множественная миелома – это разновидность хронического лейкоза, которая характеризуется опухолевой пролиферацией В – лимфатических клеток, то есть в крови количество плазматических клеток выше нормы. Чаще множественной миеломой болеют мужчины старшего возраста.
Клинические проявление множественной миеломы связывают с самой функциональной активностью плазмацитов. Так как плазмациты вырабатывают белок, который может быть выделен в моче либо сыворотке.
Клиника множественной миеломы включает несколько следующим синдромов:
- Моноклональная гаммопатия – увеличение общего количества белка;
- Гиперпластический синдром – увеличение количества плазмоцитов в костном мозге;
- Синдром деструкции костной ткани – повышенная концентрация Са в крови;
- Нефропатия;
- Синдром повышенной вязкости крови.
Для стоматолога особое внимание следует уделить синдрому повышенной вязкости крови, так как синдром повышенной вязкости крови при множественной миеломе характеризуется повышенной и спонтанной кровоточивостью десен, кровоподтеками слизистой оболочки полости рта, кровоизлиянием в сетчатку глаза, развитие язвенно – некротических процессов.
Нужно помнить и о возможности образования солитарной миеломы в теле нижней челюсти, которая приводит к патологическому перелому нижней челюсти.
Изменения слизистой оболочки полости рта при хроническом миелолейкозе
Хронический миелолейкоз характеризуется увеличением в периферической крови как клеток гранулоцитарного ряда (т.е. лейкоцитов), но и эритроцитов и тромбоцитов.

Вовлечение слизистой оболочки полости рта при хроническом миелолейкозе имеет такие же признаки как и в предыдущих типах хронического лейкоза. Наиболее яркие изменения, такие как язвенно – некротический стоматит, гиперпластический гингивит характеризуются для терминальной стадии болезни. Часто специфическим проявлением хронического миелолейкоза является возникновения афтоза Сеттена и афтоза Микулича.
Интресный факт: при хроническом миелолейкозе риск развития гангренозного пульпита значительно выше, чем при других формах хроничкого лейкоза.
Изменения слизистой оболочки полости рта при эритремии (истинная полицитемия)
Клинически эритремия проявляет себя как значительное увеличение эритроцитов в периферической крови. Пациент может ощущать зуд на кончиках пальцев, отмечать покраснение или даже синеватый оттенок кожи, пациенты часто отмечают зуд после принятия душа или ванны, или после плавания в бассейне.

Изменения слизистой оболочки полости рта при эритремии имеют следующую картину:
- Слизистаяоболочка полости рта вишнево – красного оттенка;
- Хорошо видны сосуды языка, мягкого неба, щек;
- Красно – цианотичный оттенок мягкого небо хорошо контрастирует на фоне бледного твердого неба;
- Частые спонтанные кровотечения десен;
- После ранения слизистой либо при удалении зуба – длительное кровотечение;

Выше перечисленные факты характеризует один из механизмов проявление эритремии – увеличение объема циркулирующей крови.
Есть и второй механизм развитися эритремии – дефицит железа при постоянных кровотечениях. Этот механиз имеет следуюещие проявления:
- Сухость слизистой облочки полости рта;
- Заеды, афты;
- Нарушение глотания;
- Эзофагит;
- Извращение вкуса;
- Неприятных запах изо рта.
Лечение слизистой оболочки при различных формах лейкоза
Лечение слизистой оболочки полости рта при различных формах лейкоза заключается в:
- Обезболивани;
- Антисептической обработке полости рта;
- Аппликации ферментами и пенными аэрозолями;
- Санация полости рта;
- Профессиональная гигиена полости рта;
- Мотивация,обучение гигиене полости рта и подбор индивидульаных средтся по узоду за полостью рта
Как понятно из статьи, лечением различных форм лейкозов врач — стоматолог не занимается. Однако врач – стоматолог может быть первым, кто заметит и направит пациента к гемотологу. Поэтому необходимо четко понимать механизм возникновения патологии кроветворной системы, замечать проявление заболеваний в полости рта, четко владеть тактикой меропиятий, которые следует оказать пациенту.
Поэтому стоматолог должен быть всегда на «гематлогической настороженности», так как чаще всего изменения в полости рта являются первыми признаками заболевания крови.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый лейкоз образуется при злокачественной трансформации гемопоэтической стволовой клетки в примитивную недифференцированную клетку с аномальной продолжительностью жизни.
Лимфобласты (ОЛЛ) или миелобласты (ОМЛ) проявляют аномальную пролиферативную способность, вытесняя нормальную костномозговую ткань и гемопоэтические клетки, индуцируя анемию, тромбоцитопению и гранулоцитопению. Находясь в крови, они могут инфильтрировать различные органы и ткани, включая печень, селезенку, лимфатические узлы, центральную нервную систему, почки и гонады.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Симптомы острого лейкоза
Симптомы заболевания обычно начинают проявляться только за несколько дней или недель перед установлением диагноза. Нарушение гемопоэза вызывает наиболее часто встречаемые симптомы (анемию, инфекции, кровоподтеки и кровоточивость). Другие симптомы и жалобы не являются специфическими (например, бледность, слабость, недомогание, снижение массы тела, тахикардия, боли в груди) и обусловлены анемией и гиперметаболическим состоянием. Причину повышения температуры обычно не удается установить, хотя гранулоцитопения может приводить к развитию быстропрогрессирующих и потенциально угрожающих жизни бактериальных инфекций. Кровоточивость чаще проявляется в форме петехий, склонности к образованию подкожных кровоизлияний, носовых кровотечений, кровоточивости десен или нерегулярных менструаций. Гематурия и желудочно-кишечные кровотечения встречаются реже. Инфильтрация костного мозга и надкостницы может вызывать оссалгии и артралгии, особенно у детей с острым лимфобластным лейкозом. Первичное поражение центральной нервной системы или лейкозный менингит (проявляющийся головными болями, тошнотой, раздражительностью, параличом краниальных нервов, судорогами и отеком соска зрительного нерва) встречается редко. Экстрамедуллярная инфильтрация лейкозными клетками может приводить к лимфаденопатии, спленомегалии, гепатомегалии и лейкемидам (участки возвышения на коже или кожная сыпь без зуда).
Диагностика острого лейкоза
В первую очередь из обследований выполняются общий клинический анализ крови и мазок периферической крови. Наличие панцитопении и бластных клеток в крови указывают на острый лейкоз. Уровень бластных форм в крови может достигать 90 % на фоне выраженного снижения общего количества лейкоцитов. Несмотря на то что диагноз часто может быть поставлен по мазку периферической крови, должно быть выполнено исследование костного мозга (аспирационная или тонкоигольная биопсия). Бласты в костном мозге составляют от 30 до 95 %. При дифференциальной диагностике выраженной панцитопении необходимо иметь в виду такие нарушения, как апластическая анемия, дефицит витамина В12 и фолиевой кислоты, вирусные инфекции (такие как инфекционный мононуклеоз) и лейкемоидные реакции при инфекционных заболеваниях (такие как туберкулез), которые могут манифестировать в форме повышенного количества бластных форм.
Гистохимические, цитогенетические исследования, иммунофенотипирование и молекулярно-биологические исследования помогают дифференцировать бласты при остром лимфобластном лейкозе от острого миелобластного лейкоза или других патологических процессов. Проведение проточной цитометрии с анализом на моноклональные антитела, специфичные к В- иТ-лимфоцитам, миелоидным клеткам, помогает в дифференцировке лейкозов, что является основным моментом для выбора лечения.
Другие изменения лабораторных показателей могут включать гиперурикемию, гиперфосфатемию, гиперкалиемию или гипокалиемию, повышение уровня печеночных трансаминаз или лактатдегидрогеназы в сыворотке крови, гипогликемию и гипоксию. Люмбальная пункция и компьютерная томография головы выполняются у больных с симптомами поражения центральной нервной системы, В-клеточным острым лимфобластным лейкозом, высоким уровнем лейкоцитов крови или высокой лактатдегидрогеназы. Рентгенография органов грудной клетки выполняется при наличии объемного образования в средостении, в дополнение может производиться компьютерная томография. Оценить степень поражения селезенки и лейкемической инфильтрации других органов можно с помощью таких методов, как магнитно-резонансная томография, компьютерная томография, ультразвуковое исследование.

[10], [11], [12], [13], [14], [15], [16], [17], [18]
Что нужно обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение острого лейкоза
Целью лечения является достижение полной ремиссии, включающей разрешение клинической симптоматики, нормализацию количества клеток крови, нормализацию гемопоэза с числом бластных форм менее 5 % и элиминацию лейкозного клона. Хотя базисные принципы лечения при остром лимфобластном и миелобластном лейкозе схожи, режимы химиотерапии различаются. Необходимость в комплексном подходе, учитывающем клинические особенности больного и имеющиеся протоколы лечения, требует участия в терапии опытных специалистов. Лечение, особенно в ответственные периоды (например, индукция ремиссии), должно проводиться в специализированном медицинском центре.
Поддерживающее лечение острого лейкоза
Кровоточивость часто является следствием тромбоцитопении и обычно устраняется после трансфузии тромбоцитов. Профилактические трансфузии тромбоцитов выполняют при снижении тромбоцитов менее 10 000/мкл; у больных с триадой симптомов, включающей лихорадку, дис-семинированное внутрисосудистое свертывание, развившийся после химиотерапии мукозит, используют более высокий пороговый уровень, составляющий менее 20 000/мкл. При анемии (уровень гемоглобина ниже 80 г/л) производятся трансфузии эритроцитарной массы.
У больных с нейтропенией и иммуносупрессией отмечается тяжелое течение инфекций, которые могут быстро прогрессировать без проявления обычной клинической картины. После надлежащих анализов и получения культур у пациентов с лихорадкой или без нее и с количеством нейтрофилов менее 500/мкл необходимо назначить антибиотики широкого спектра действия, воздействующие на грамположительную и грамотрицательную флору (например, цефтазидим, имипенем, циластатин). Часто встречаются грибковые инфекции, особенно пневмонии, и их диагностика затруднительна, поэтому при неэффективности антибактериальной терапии в течение 72 часов должна быть назначена эмпирическая противогрибковая терапия. У больных с рефрактерным пневмонитом необходимо рассмотреть возможность наличия Pneumocystis jiroveci (ранее P. carinii) или вирусной инфекции, для чего необходимо выполнить бронхоскопию, бронхоальвеолярный лаваж и назначить соответствующее лечение. Часто необходима эмпирическая терапия, включающая триметоприм-сульфаметоксазол (ТМР-SMX), амфотерицин и ацикловир или их аналоги, часто с трансфузией гранулоцитов. Трансфузии гранулоцитов могут быть полезны у больных с нейтропенией и грамотрицательным или другим серьезным сепсисом, но их эффективность в качестве профилактического средства не доказана. У больных с индуцированной лекарственными препаратами иммуносупрессией и риском оппортунистической инфекции для профилактики пневмонии, вызванной P. jiroveci, необходимо назначить TMP-SMX.
Быстрый лизис лейкозных клеток в начале терапии (особенно при остром лимфобластном лейкозе) может вызвать гиперурикемию, гиперфосфатемию и ги-перкалиемию (синдром лизиса опухоли). Профилактика этого синдрома включает повышенную гидратацию (увеличение суточного потребляемого объема в 2 раза), ощелачивание мочи (рН 7-8) и мониторинг электролитов. Гиперурикемию можно снизить приемом аллопуринола (ингибитор ксантиноксидазы) или расбуриказы (реком-бинантная уратоксидаза) перед началом химиотерапии для уменьшения трансформации ксантина в мочевую кислоту.
Психологическая поддержка может помочь больным и их семьям преодолеть шок от болезни и трудности лечения этого потенциально опасного для жизни заболевания.
Прогноз при остром лейкозе
Излечение является реальной целью при остром лимфобластном и миелобластном лейкозе, особенно у молодых больных. У младенцев и пожилых больных, а также у больных с нарушением функции печени или почек, поражением центральной нервной системы, миелодисплазией или высоким лейкоцитозом (> 25 000/мкл) прогноз неблагоприятен. Выживаемость у не получавших лечения больных составляет обычно от 3 до 6 месяцев. Прогноз варьирует в зависимости от кариотипа.
Читайте также:



