Реферат лечение заболеваний пародонта у детей
Опубликовано: 26.04.2024

Рубрика: Медицина
Дата публикации: 14.08.2019 2019-08-14
Статья просмотрена: 558 раз
Библиографическое описание:
Цагараева, Т. Г. Заболевания пародонта у детей / Т. Г. Цагараева, М. К. Сланова, С. К. Хетагуров. — Текст : непосредственный // Молодой ученый. — 2019. — № 33 (271). — С. 67-69. — URL: https://moluch.ru/archive/271/62012/ (дата обращения: 04.04.2021).
Ключевые слова: заболевания пародонта у детей, гингивит, пародонтит, пародонтоз, процентное соотношение
Введение: Значимость болезней пародонта среди детского населения определяется их неуклонным ростом, широким распространением и отрицательным влиянием пародонтальных очагов инфекции на организм в целом. Степень выраженности этих изменений зависит как от общего состояния организма, так и от возрастных особенностей строения тканей пародонта. В период роста и развития зубочелюстной системы, и пародонта в частности, длительно протекающие патологические процессы приводят к нарушению формирования тканей и к раннему разрушению комплекса пародонта, развитию подвижности и выпадению зубов. Распространенность заболеваний пародонта у детей увеличивается. Так, по данным А. М. Политун, у школьников она составляет 39 %, пародонтит чаще встречается в пубертатном возрасте (13–15 лет) и составляет 7,7 % и 11,3 % в 16–18 лет. Вопрос о распространенности заболеваний пародонта у детей недостаточно изучен, в связи с чем мы решили провести данную работу.
Цель исследования: Вычислить процентное соотношение пациентов с различными заболеваниями пародонта среди детского населения г. Владикавказ.
Материалы и методы: Исследования проводились на базе стоматологической поликлиники СОГМА. В исследовании принимали участие 136 пациентов в возрасте от 4 до 16 лет, проживающие в г. Владикавказ. Все исследуемые делились на 3 группы по возрастам:
1 группа — 4–7 лет (39 человек)
2 группа — 8–12 лет (51 человек)
3 группа — 13–16 лет (46 человек)
В ходе работы учитывались данные медицинской карты (Ф.043/у). Исследование проводилось в два этапа. На первом этапе был проведен опрос (определение жалоб и тщательный сбор анамнеза), осмотр полости рта, перкуссия, пальпация. На втором этапе использовались специальные методы исследования: проба Шиллера-Писарева, рентген, определение индексов Федорова-Володкиной, PI и PMA. Оценивалось наличие отложений наддесневого зубного камня, налета(бляшки), поддесневого зубного камня. Воспалительные явления в десне оценивали по следующим признакам: гиперемия, отечность, кровоточивость, десквамация, изъязвление. Кроме этих признаков отмечались атрофические и гиперпластические процессы. При наличии патологического процесса учитывалась его локализация, количество, симметричность, интенсивность окрашивания, размер, количество.
При обследовании первой группы пациентов (4–7 лет):
− У 16 больных (41 %) обнаружили катаральный гингивит легкой и средней степеней тяжести, который характеризуется гиперемией маргинального пародонта, отеком, кровоточивостью из вершин сосочков при надавливании у их основания, наличием зубных отложений. Общее состояние при этом не нарушено.
− У 11 больных (28 %) имелся гипертрофический гингивит. Из них у 7 (18 %) наблюдалась отечная форма и у 4 (10 %) — фиброзная форма. Клинически данный процесс проявляется в виде значительного разрастания десны в области фронтальных зубов. Отечность и гиперемия при этом выражены слабо.
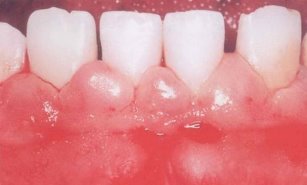
- Гипертрофический гингивит.
− Лишь у 7 больных (18 %) был обнаружен язвенный гингивит. Он характеризуется изъязвлением десневого края, язвенная поверхность покрыта фибринозным налетом, при удалении которого появляется кровоточивость.
− Локализованный пародонтит наблюдался всего у 8 больных (21 %), а генерализованный пародонтит (легкой степени) у 15 больных (59 %) и объективно проявлялся кровоточивостью, отложениями поддесневого зубного камня и налета, подвижностью зубов разной степени, болевыми ощущениями, гнойными выделениями из кармана.
− Пародонтоз обнаружен не был.
При обследовании второй группы пациентов (8–12 лет) обнаружили:
− Катаральный гингивит с генерализованными симметричными поражениями у 19 больных (37 %);
− Гипертрофический гингивит имелся у 21 больного (41 %). Из них отечная форма у 15 (29 %) человек, фиброзная форма у 6 (12 %)человек.
− Язвенный гингивит, сопровождающийся повышенной температурой тела, головной болью, бессонницей и увеличенными и болезненными регионарными л/у, наблюдался у 10 больных (20 %).
− Локализованный и генерализованный пародонтит обнаружили у 11 (22 %) и 17 (33 %) больных соответственно.
− Пародонтоз наблюдался у 1 (2 %) больного. При этой форме отсутствуют воспалительные явления и пародонтальные карманы. Для нее характерны хорошая фиксация зубов, ретракция десен, обнажение шеек зубов и клиновидные дефекты.
При обследовании третьей группы пациентов (13–16 лет) получили:
− Катаральный гингивит у 26 больных (57 %), гипертрофический — у 23 больных (50 %) и язвенный — у 18 больных (39 %). Локализованный пародонтит наблюдался у 15 больных (33 %), а генерализованный у 10 больных (22 %). Пародонтоз наблюдался у 3 (7 %) больных.
Выводы: Заболевания пародонта у детей является одной из первых проблем заболеваемости в детской стоматологии, необходимо больше уделять времени профилактики заболеваний пародонта, чтобы избежать заболеваемости, а также и снизить процент болезней пародонта в детском возрасте. Необходимо проводить беседы с родителями, о вреде вредных привычек, о правильном питании и последствии аномалий положения зубов и прикуса.
- Е. В. Боровский, Ю. М. Максимовский // Заболевания пародонта // Терапевтическая стоматология 2001 год — С.366–422.
- Е. Г. Денисова // Заболевания пародонта у детей // Учебное пособие для врачей-интернов стоматологического профиля 2008 год — С. 55–75.

Описание презентации по отдельным слайдам:
Современные методы лечения и профилактики заболеваний парадонта у детей
Выполнил :
врач-интерн Красковский А.С.
Особенности заболевания
пародонта у детей:
• ведущим признаком является воспаление;
• отложение зубного камня встречается редко (в основном у старшеклассников);
• с возрастом распространенность заболеваний нарастает;
• у детей почти не встречаются чисто дистрофические процессы (за исключением наследственного заболевания, сопровождающегося преждевременным старением).
Классификация:
I. Гингивит.
Формы: катаральный, гипертрофический, язвенный.
Течение: острое, хроническое, обострившееся.
Распространенность: локализованный, генерализованный.
II. Пародонтит (воспалительно-
дистрофическое поражение).
Течение: острое, хроническое, обострившееся.
Степень тяжести: легкая, средняя, тяжелая.
Распространенность: локализованный, генерализованный.
III. Парадонтоз — дистрофическое поражение пародонта.
IV. Идиопатические заболевания с прогрессирующим лизисом тканей пародонта (на фоне врожденных и приобретенных заболеваний).
V. Пародонтомы — опухолевые и
опухолеподобные процессы в обла
сти пародонта.
ЛЕЧЕНИЕ:
Лечение заболеваний пародонта строится на принципах индивидуального подхода к каждому больному с учетом данных общего и местного статуса. В связи с этим оно всегда должно быть комплексным. В плане лечения следует предусмотреть методы и средства, направленные на устранение симптомов заболевания, нормализацию состояния тканей пародонта и воздействие на организм больного в целом. Кроме этого, в комплексной терапии необходимо соблюдение правильной последовательности применения различных методов и средств.
Общая схема терапевтических мероприятий при заболеваниях пародонта:
• удаление микробного налета и предотвращение его образования на поверхности зуба;
• снятие минерализованных отложений;
• качественная санация кариозных дефектов с восстановлением межзубных контактов;
• выравнивание окклюзионных поверхностей зубов путем избирательного пришлифовывания;
• ликвидация функциональной перегрузки отдельных групп зубов;
• устранение аномалий прикрепления мягких тканей к костному остову лица, вредных привычек;
• по показаниям ортодонтическое лечение;
***
• лечение имеющихся заболеваний органов и систем организма ребенка соответствующими специалистами;
• использование медикаментозных и других средств и методов, воздействующих на патогенетические звенья воспаления в пародонте;
• применение средств, усиливающих защитно-приспособительные механизмы и стимулирующих регенерацию (общеукрепляющее лечение, иммунокорриги-рующая терапия, средства неспецифической и специфической ги-посенсибилизации, повышение реактивности организма, стимулирование остеогенеза);
• общегигиенические мероприятия — гигиена полости рта, соблюдение режима питания, труда, отдыха, здоровый образ жизни.
Лечение катарального гингивита предусматривает устранение местных раздражающих факторов, обучение правильной чистке зубов и контроль за ее качеством с использованием красителей, рекомендации по выбору средств гигиены, профессиональную гигиену и проведение противовоспалительной терапии.
Очень важное значение имеет качество удаления зубного налета: бляшку необходимо удалять не только с вестибулярных и оральных поверхностей, но и с контактных — с помощью дополнительных предметов гигиены. Контроль гигиены полости рта следует проводить в каждое посещение больного, но не реже чем через 5, 10, 20 дней.
Для местной противовоспалительной терапии катарального гингивита наиболее широко используют препараты из лекарственных трав для аппликаций, ванночек и полосканий: ромазулан, 2 % раствор календулы, имманиновую мазь и 1 % спиртовой раствор новоимманина (зверобой), коланхоэ (сок и мазь), 0,2 % раствор сальвина (шалфей), хлорофиллипт (1 % спиртовой раствор), настойки эвкалипта (10 %), чистотела (30 %), препараты прополиса (5 % спиртовой раствор), мазь «Пропосол», хлоргексидин (0,06 % раствор), галаскорбин, метацил, мундизал-гель, гель «Метрогил-дента».
При затяжном течении гингивита применяют средства, подавляющие простейших: трихопол (метронида-зол), трихомонацид (1 % раствор), фуразонидол, цитраль (раствор 1:1000), клион, клиостом.
Жидкие противовоспалительные средства используют после чистки зубов в течение 7—10 дней, аппликации проводят после высушивания десневого края. При катаральном воспалении удается более быстро добиться нормализации окраски десны и прекращения кровоточивости во время чистки зубов с помощью повязок, накладываемых на десневой край на 2—3 ч.
Для повязок используют различные медикаменты: например, эмульсии гидрокортизона и масла шиповника поровну по 2—3 капли, окиси цинка до получения пасты. Перед наложением на десну к пасте добавляют немного порошка искусственного дентина. Можно пользоваться повязкой из смеси официнальной гепариновой мази с водным дентином, замешанными до консистенции пасты, и многими другими антибактериальными и противовоспалительными средствами. Окись цинка способствует уменьшению отека; гидрокортизон обладает выраженным противовоспалительным действием, масло шиповника — ке-ратопластическое средство, содержащее различные витамины, бальзамы; гепарин нормализует микроциркуляцию в тканях пародонта.
Физические методы лечения применяют после стихания острых воспалительных явлений. К ним относятся гидротерапия, электрофорез лекарственных веществ, содержащих кальций, витамина С с рутином, пальцевой массаж. Внутрь назначают препараты кальция и комплекс антигеморрагических витаминов (аскорутин, декамевит и др.) в течение 1 мес. В пищевом рационе должны преобладать белки, витамины, рекомендуют твердую пищу.
При различных заболеваниях органов или систем одновременно с местным воздействием проводят лечение детей у соответствующих специалистов.
Критериями эффективного лечения служат следующие показатели:
исчезновение неприятных субъективных ощущений,
отрицательная проба Шиллера—Писарева, удовлетворительное состояние гигиены полости рта,
отсутствие кровоточивости десен, а также зубодесневых карманов, признаков резорбции межзубных костных перегородок при осмотре через год и более.
Лечение язвенного гингивита во многом зависит от местного применения антибактериальных препаратов. После постановки диагноза в первое посещение начинают активную терапию. Прежде всего тщательно обрабатывают полость рта рыхлыми ватными тампонами с антисептическими препаратами (все растворы должны быть теплыми). Для обезболивания десны можно использовать аэрозоль лидокаина, ксилестезин и др.
После обезболивания аккуратнои тщательно снимают мягкий налет и зубной камень, затем чистым экскаватором удаляют некротизиро-ванные ткани и снова полость рта промывают теплым раствором антисептиков и делают аппликации с одним из следующих препаратов: с растворами ферментов и антибиотиков, мазями «Клиостом» (метронидазол), «Лизо-6" (лизоцим, пиридоксин), мазью с антибиотиками и антисептиками (неомициновая, линкомициновая мази). Рекомендуют делать в домашних условиях ротовые ванночки с противовоспалительным средством в течение 2— 3 мин после чистки зубов. Можно рекомендовать сосание таблеток сибедина (хлоргексидин + аскорбиновая кислота), что создает достаточно долгий контакт поверхности слизистой оболочки с лекарственным средством и стимулирует слюноотделение
Общее лечение включает антибиотики в таблетках, препараты кальция, анальгетики, комплекс витаминов (аскорбиновая кислота, аскорутин). Физические методы лечения — облучение светом гелий-неонового лазера или КУФ, орошение растворами лекарственных веществ. Диета должна быть полноценной по составу и нераздражающей. Рекомендуется обильное питье. Горячая пища исключается.
Полная эпителизация наступает на 3—7-й день в зависимости от тяжести и распространенности процесса.
Лечение гипертрофического гингивита зависит от формы и стадии заболевания, начинается с выявления этиологического фактора и воздействия на очаг пролиферации десны. Однако обязательным остается тщательное удаление зубной бляшки и камня. При наличии патологии прикуса показано ортодонтиче-ское лечение.
В начальной стадии фиброзной формы после устранения этиологических факторов назначают рассасывающие средства — гепариновую мазь, электрофорез или фонофорез гепарина, лидазы, гиалуронидазы, при незначительной гипертрофии — электрофорез 5 % раствора йодида калия, гидротерапию.
При фиброзной форме гипертрофического гингивита I—II стадии показана склерозирующая терапия следующими средствами: 30 % водный раствор салицилата натрия, 65 % раствор глюкозы, 0,1 % раствор новэмбихина и др. Склерози-рующий раствор вводят от вершины к основанию сосочка в количестве 0,1—0,2 мл (до побледнения сосочка). После 2—3 инъекций заметны уплотнение сосочков и уменьшение их объема.
При отечной и смешанной формах вначале проводят противовоспалительную терапию лекарственными растениями, а также мазями (бутадионовая — 5 %, ацетилсалициловая — 3 %, гепариновая). Физиотерапевтические методы включают гидротерапию, все виды массажа, электрофорез и КУФ. Противовоспалительные средства обычно применяют в течение недели. После снятия воспаления при отечной и смешанной формах, а также при фиброзной форме III стадии показана гингивэктомия. После остановки кровотечения накладывают твердеющую повязку с мазью «Ги-оксизон» и окисью цинка, повязки «Септопак», «Воко-пак». На соседнем участке оперативное вмешательство осуществляют не ранее 7—10 дней.
У молодых людей в пре- и пубертатном периоде хирургическое иссечение сосочков не показано, поскольку после нормализации гормонального статуса конфигурация десневого края почти всегда восстанавливается. При гипертрофическом гингивите, вызванном умышленным приемом лекарственных средств, стоматолог по согласованию с психиатром проводит гигиеническое обучение пациента, профессиональную чистку зубов, назначает противовоспалительную терапию. Гингивэктомия показана при тяжелой степени гингивита по окончании курса лечения препаратами, вызвавшими гиперплазию десны.
Критерии эффективности лечения — нормальная величина, цвет и консистенция десневых сосочков, отсутствие зубодесневых карманов, изменений в костной ткани альвеолярных отростков и рецидивов в течение нескольких лет. Наличие сла-бовыраженных воспалительных явлений в краевом пародонте после гингивэктомии следует считать вполне удовлетворительным исходом лечения гипертрофического гингивита.
Выбор методов и средств лечения пародонтита определяется особенностями его клинических проявлений и тяжестью процесса. В отличие от гингивита в комплексном лечении пародонтита основным является оперативное вмешательство, направленное на устранение паро-донтального кармана, стимуляцию репаративных процессов.
В лечении хронического пародонтита независимо от тяжести процесса необходимы санация полости рта; удаление зубных отложений, обучение гигиене полости рта и контроль за качеством чистки зубов. К другим лечебным мероприятиям можно приступать только после усвоения ребенком навыков по уходу за полостью рта.
При местном лечении детей с ограниченным пародонтитом после устранения активнодействующей причины проводят противовоспалительную терапию. Патологические карманы промывают из шприца растворами трихопола (к метро-нидазолу добавляют каплю хлоргек-сидина или дистиллированной воды), хлоргексидина, ферментами, клиостомом (в виде инстилляции на 7—10 мин). Медикаментозную обработку карманов проводят в 2—3 посещения, затем используют хирургические методы лечения по показаниям: кюретаж (при глубине кармана 3,5 мм) и гингивотомию. При подвижности зубов показано их шинирование. Для закрепления положительных результатов назначают физиотерапию (орошение растворами лекарственных средств, КУФ, гелий-неоновый лазер).
Общее лечение включает препараты кальция, фосфора, комплекс витаминов (А, В|, В6, С, D, Е) в возрастной дозировке в течение месяца.
Положительным результатом лечения можно считать хорошее общее состояние больного, отсутствие явлений прогрессирования процесса в пародонте, прироста показателей индексов кровоточивости и ПИ, пробы Кулаженко, стабильную рентгенологическую картину. При адекватно проведенном лечении может наблюдаться стабилизация процесса, исчезновение остеопороза и ликвидация зубодесневого кармана.
Лечение генерализованного пародонтита проводят совместно с другими специалистами (педиатр, эндокринолог, гематолог и др.). Схема местной терапии аналогична таковой при локализованной форме.
После санации полости рта назначают курс стимулирующей терапии (алоэ, ФиБС, стекловидное тело), иммуномодуляторы, гипо-сенсибилизирующие средства. Диета должна быть богата витаминами, минералами, с ограничением экстрактивных веществ и жиров. Курс обшей терапии препаратами кальция, фосфора и витаминами проводят в течение 1 мес 2 раза в год.
На заключительном этапе лечения используют следующие физические методы лечения: электрофорез препаратов кальция, через 3—4 дня перерыва электрофорез витамина С с рутином, дарсонвализацию, вакуум- и гидротерапию, массаж, УФО, гелий-неоновый лазер и др.
Проводя физиотерапевтическое лечение при любом виде патологии тканей пародонта, необходимо помнить, что вследствие особенностей в строении кожного покрова и слизистой оболочки полости рта детей, тонкости эпителиального покрова, богатства васкуляризации и повышенной гидрофильности тканей физические факторы, встречая меньшее сопротивление, проникают на ббльшую глубину. Электрофорез лекарственных веществ необходимо проводить через 2—3 дня после удаления зубных отложений.
Заблаговременно должны быть изготовлены электроды для детей по размеру челюсти. Дарсонвализацию и вакуум-терапию у детей нужно проводить после аппликационной анестезии, так как эти процедуры сопровождаются неприятными ощущениями.
О стабилизации патологического процесса в тканях пародонта свидетельствуют отсутствие рецидивов, стихание воспалительных явлений, укрепление зубов, восстановление их функции, появление очагов уплотнения костной ткани, особенно в тех участках, где ранее обнаруживался остеопороз.
Детям с идиопатическими поражениями тканей пародонта необходимо проводить рентгенологическое исследование и комплексное лечение у эндокринолога, гематолога и педиатра. Стоматолог назначает местную симптоматическую терапию и кюретаж очагов поражения. При консервативном лечении идиопатических заболеваний с прогрессирующим лизисом тканей и лечении пародонтом физиотерапия не показана.
Среди причин неудовлетворительных результатов лечения детей с воспалительными заболеваниями пародонта можно выделить следующие:
• недостаточное внимание врачей к появлению первых признаков заболевания;
• отсутствие мотивации к лечению как со стороны детей, так и со стороны их родителей;
• недостаточное обучение навыкам гигиены полости рта, отсутствие контроля над ее соблюдением;
• часто отсутствие комплексного лечения, в первую очередь орто-донтического (ортопедического), а также отсутствие при санации полости рта должного внимания в случаях появления суперконтактов при пломбировании, нависающих краев пломб и т.д.;
• несоблюдение необходимой последовательности при проведении комплекса лечебных мероприятий;
• отсутствие тесного контакта стоматолога с врачами других специальностей.
Выбор наиболее эффективных способов лечения конкретного пациента осложняется разнообразием клинических проявлений заболеваний пародонта, поэтому во всех случаях обращения за стоматологической помощью требуются тщательное всестороннее обследование пациента и постановка развернутого диагноза. Это дает возможность вовремя, а значит и более эффективно влиять на развитие болезней пародонта. В схему комплексной терапии болезней пародонта у детей рекомендуется включать иммуно-корректоры (имудон, ликопид и др.), которые оказывают иммуностимулирующее и иммуномодели-рующее действие.
Профилактика
Диспансеризация детей с заболеваниями пародонта. Основные задачи диспансеризации — выявление ранних форм заболевания и факторов риска, проведение комплексных лечебно-профилактических и социально-гигиенических мероприятий, позволяющих сохранить функции зубочелюстной системы, осуществлять динамическое наблюдение. Основной объем работы по диспансеризации возложен на врача-паро-донтолога. Наиболее эффективно диспансеризация осуществляется в тех учреждениях, где функционируют кабинеты по лечению заболеваний слизистой оболочки полости рта и пародонта.
Выделяют следующие диспансерные группы:
здоровые — не нуждаются в лечении;
практически здоровые, у которых наблюдается стабилизация процесса. К этой группе также относятся дети, не имеющие клинических признаков заболеваний пародонта, с выявленными факторами риска;
нуждающиеся в лечении — наиболее многочисленная диспансерная группа. В этой группе выделяют 2 подгруппы: с активным течением заболевания и в фазе ремиссии.
Врач-пародонтолог, принимая на диспансерный учет ребенка с заболеваниями пародонта, должен провести комплекс исследований, сформулировать диагноз, наметить план лечения и осуществлять диспансеризацию.
Рекомендуются следующие сроки повторных наблюдений детей с заболеваниями пародонта:
• осмотр детей, не имеющих выраженных симптомов патологии, но с повышенным риском заболевания, после устранения причины проводят 1 раз в год;
• осмотр детей с гингивитами всех форм и стадий, а также оперированных по поводу различных видов пародонтом проводят 2 раза в год;
• осмотр детей с генерализованным и локализованным пародонтитом проводят 3 раза в год и при необходимости лечат;
• дети с идиопатическими заболеваниями пародонта и тяжелой формой пародонтита и пародонтоза на фоне общесоматических заболеваний (диабет, болезни крови и др.) проходят осмотр 3—4 раза в год. Совместно с педиатром им проводят интенсивное общее и местное лечение, включая в лечебный комплекс средства патогенетической терапии.
Основным критерием для снятия детей с заболеваниями пародонта с диспансерного учета является полное выздоровление ребенка в результате устранения причинных и предрасполагающих факторов либо стойкая, продолжающаяся много лет ремиссия.
Систематически проводят оценку эффективности диспансеризации (стабилизация процесса, ремиссия, состояние без изменения, ухудшение).
Автор работы: Пользователь скрыл имя, 08 Ноября 2013 в 18:18, реферат
Описание работы
Современные эпидемиологические данные свидетельствуют не только о значительной распространенности патологии пародонта у детей и взрослых, но и о влиянии на частоту заболевания зубных отложений, гигиены полости рта, некачественных протезов и пломб, зубочелюстных деформаций, окклюзионной травмы, нарушение строения тканей преддверия полости рта, особенностей ротового дыхания; употребляемых лекарственных препаратов, перенесенных и сопутствующих заболеваний, экстремальных факторов, приводящих к нарушению компенсаторных механизмов естественного иммунитета и др
Содержание работы
Введение…………………………………………………………………………. 3
1. Заболевание пародонта………………………………………………………. 4
Эндогенные факторы в патогенезе болезней пародонта…………………….5
Местные и общие лечения……………………………………………………..6
Современные методы профилактики…………………………………………8
Диспансеризация……………………………………………………………. 10
Заключение……………………………………………………………………….11
Список использованной литературы…………………………………………. 12
Файлы: 1 файл
Реферат ПАРОДОНТ.docx
1. Заболевание пародонта……………………………………………………… . 4
- Эндогенные факторы в патогенезе болезней пародонта…………………….5
- Местные и общие лечения……………………………………………………..6
- Современные методы профилактики…………………………………………8
- Диспансеризация……………………………………… ……………………. 10
Список использованной литературы…………………………………………. 12
В настоящее время большинство пациентов, обратившихся за стоматологической помощью, страдает различными формами заболеваний пародонта.
Современные эпидемиологические данные свидетельствуют не только о значительной распространенности патологии пародонта у детей и взрослых, но и о влиянии на частоту заболевания зубных отложений, гигиены полости рта, некачественных протезов и пломб, зубочелюстных деформаций, окклюзионной травмы, нарушение строения тканей преддверия полости рта, особенностей ротового дыхания; употребляемых лекарственных препаратов, перенесенных и сопутствующих заболеваний, экстремальных факторов, приводящих к нарушению компенсаторных механизмов естественного иммунитета и др.
Опыт, накопленный в последние годы, показывает, что нарастание патологии органов и тканей полости рта остановить лечебными мероприятиями невозможно. В связи с этим необходимы разработка и широкое внедрение в практику мероприятий по профилактике основных стоматологических заболеваний.
Из вышесказанного следует необходимость профилактики стоматологических заболеваний общепризнанной, поэтому всем пациентам, первично обратившимся в стоматологическую поликлинику, необходимо проводить мотивацию к выполнению тщательной гигиены полости рта с использованием профилактических средств, обязательно показывать качество ухода за полостью рта, используя красящие растворы, рассказать о ведущей роли микробного фактора в возникновении и развитии воспалительных заболеваний пародонта.
- Заболевание пародонта
Заболевания пародонта - одна из актуальных проблем в стоматологии. Резкое увеличение распространенности заболеваний пародонта, потеря большого количества зубов (более чем при любом другом заболевании зубочелюстной системы), нарушение акта жевания и речи, влияние на общее состояние организма и снижение качества жизни человека заставляют рассматривать заболевания пародонта как специальный раздел стоматологической науки, а проблему делают не только общемедицинской, но и социальной.
Первые научные описания заболеваний десен встречаются в трактатах Ибн Сины (Авиценна; 960-1037), но до сих пор нет единого взгляда на их этиологию, патогенез, клинику и лечение. Сравнительный анализ результатов эпидемиологических наблюдений в разных странах позволяет говорить о ряде особенностей и общих чертах в пределах существующих популяций.
По данным обобщающего доклада ВОЗ (1978), хронический гингивит в европейской популяции обнаруживается почти у 80 % детей 10-12 лет и до 100 % детей в возрасте 14 лет. Распространенность гингивита среди этнических испанцев в возрасте от 5 до 17 лет составляет 77 %, так же высока она в этой возрастной группе в азиатских регионах, у этнических индейцев и африканцев. 1
Современными исследованиями установлено, что расовое или этническое происхождение больного не влияет на степень тяжести и частоту заболеваний пародонта; большее влияние имеют характер и режим питания, социальное положение.
- Эндогенные факторы в патогенез е болезней пародонта
Если под фактором риска возникновения и развития заболевания понимать свойства, имеющие самостоятельную, вероятностную, последовательную по времени связь с тем или иным заболеванием, увеличивающим возможность его развития, неблагоприятного течения или исхода и если иметь в виду «патогенетическую причастность» отдельных факторов риска к реализации конкретных этапов патогенеза ВЗП, то эти факторы можно сгруппировать следующим образом 2 :
1. Факторы, снижающие колонизационную резистентность макроорганизма и пародонта (накопление «зубного» налета), обеспечивающие формирование эндогенных источников потенциально пародонтопатогенных бактерий.
2. Факторы, интенсифицирующие инвазию и транслокацию бактерийиз «зубного» налета в лимфокровеносную систему пародонта и приводящие к его инфицированию.
3. Факторы, облегчающие фиксацию пародонтопатогенов в десне, связочном аппарате зуба, альвеолярном отростке и способствующие бактериальной колонизации пародонта.
4. Факторы, благоприятствующие возникновению инфекционно-воспалительного процесса.
5. Факторы, обуславливающие снижение эффективности механизмов санациипародонта и создающие условия для персистенции пародонтопатогенов в пародонтальном комплексе.
Следовательно, пародонт можно считать интактным (здоровым), если количество пародонтопатогенной микрофлоры незначительно и/или у «хозяина» (организма человека) хорошая резистентность пародонтального комплекса.
- Местные и общие лечения
Лечение заболеваний пародонта должно быть комплексным, включающим местные и общие лечебные мероприятия, а также максимально индивидуализированным. Назначают комплексную терапию с учетом общего состояния организма, а также этиологии и патогенеза заболевания пародонта.
Местное лечение осуществляют с применением терапевтических, хирургических, ортопедических и физиотерапевтических методов. 3
Терапевтические методы включают антисептическую обработку полости рта, удаление зубного налета, над- и поддесневых зубных отложений, а также аппликации и лечебные повязки с различными лекарственными веществами:
• препаратами пчелиного клея и др.
При гиперестезии твердых тканей зубов показана реминерализирующая терапия.
При наличии десневых и пародонтальных карманов рекомендуется проводить хирургическое лечение с обязательным использованием обезболивающих средств.
Хирургические методы лечения:
• пластика костных карманов;
• направленная регенерация тканей пародонта.
Ортопедическое лечение применяют по показаниям. Оно направлено на устранение травматической окклюзии, шинирование подвижных зубов, замещение дефектов зубных рядов протезами. Ортопедическое лечение часто проводят в комплексе с физиотерапевтическим.
Физиотерапевтические методы лечения рекомендуются после СНЯТИЯ острых воспалительных явлений. Применяют лекарственный электро- и фонофорез (витаминов группы В, С, кальция глюконата, натрия фторида, гепарина и др.), дарсонвализацию, гидротерапию, различные виды массажа (гидромассаж, вибромассаж), вакуум-терапию, лазертерапию.
Общее лечение заболеваний пародонта проводят с учетом сопутствующей патологии, укрепляя защитно-компенсаторные силы организма. При этом добиваются повышения сопротивляемости организма, нормализации и активизации обменных процессов, физиологических функций органов и систем. С этой целью применяют лекарственные препараты, которые условно можно разделить на следующие группы:
- витамины (С, В], Bg, A, E и др.);
- производные пиримидина (пентоксил, метилурацил);
- антигистаминные (димедрол, супрастин, дипразин, диазолин и др.);
- препараты кальция (кальция глюконат, кальция хлорид);
- средства, стимулирующие регенерацию тканей пародонта (инсадол, кальцитонин и др.);
- противовоспалительные средства (натрия салицилат, натрия тиосульфат, сульфаниламиды, антибиотики).
Успех лечения зависит от тщательной гигиены полости рта, правильного применения комплекса общих и местных мероприятий, а также от лечения сопутствующих заболеваний.
- Современные методы профилактики
Основа профилактики заключается в бережном отношении к зубам, ежедневном гигиеническом уходе за полостью рта, удалении зубных отложений, являющихся источником инфекционных очагов, предупреждении травмирования десен неправильно поставленными пломбами или плохо подогнанными протезами. Полноценный уход за полостью рта с применением специальны зубных паст и эликсиров, пальцевого массажа, гидромассажа альвеолярных отростков, точечного массажа рефлексогенных зон, физиолечения (электропроцедуры, ультрафиолетовое облучение и др.) помогает остановить воспалительные процессы в пародонте на ранних стадиях заболевания. Хороший профилактический эффект дает выполнение специального комплекса гимнастических упражнений для мимических и жевательных мышц и мышц языка. 4
Большую роль в профилактике играет и рациональное питание. При начальных проявлениях болезни назначается специальная диета, предполагающая ограничить потребление углеводов и жиров и введение в рацион полноценных белков, витаминов, микроэлементов.
Нужно добиться нормализации акта жевания, с тем чтобы восстановить физиологические и функциональны! нагрузки на ткани пародонта и зубы, а также устраним, причины, приводящие во время жевания к неравномерной «загруженности» разных зубов.
Очень важно устранить травмирование тканей пародонта, особенно длительные микротравмы, к которым приводят кариозные зубы, неправильно поставленные пломбы, травмирующие десневой сосочек, плохо подогнанные протезы.
Заболевание десен нередко развивается на фоне различных заболеваний внутренних органов. Поэтому своевременное лечение хронических заболеваний, таких как язвенная болезнь желудка и двенадцатиперстной кишки, ишемическая болезнь сердца, эндокринные заболевания и др., является эффективной профилактикой заболеваний пародонта.
К мерам первичной профилактики относят: регуляцию режима жизни и питания, санацию полости рта, сбалансированное питание с учетом возраста, профилактику и своевременное лечение заболеваний внутренних органов, плановую систематическую санацию полости рта с удалением мягких и твердых зубных отложений, обучение правильному гигиеническому уходу за полостью рта, устранение аномалий прикуса, деформаций зубных рядов и аномалий прикрепления мягких тканей полости рта, избирательное при шлифовывание зубов, санитарно-просветительную работу.
Вторичная профилактика представляет собой комплекс методов, направленных на лечение ранних признаков патологии пародонта, для чего необходимо исключить травму пародонта, лечение воспалительных заболеваний десен и слизистой оболочки полости рта с последующей диспансеризацией, назначение медикаментов и других профилактических средств, обучение пациентов индивидуальным профилактическим мероприятиям и индивидуальной гигиене полости рта. пародонт заболевание профилактика диспансеризация.
Третичная профилактика направлена на восстановление утраченных функций жевательного аппарата и подразумевает весь комплекс терапевтических, хирургических и ортопедических мероприятий, направленных на купирование патологии пародонта и предупреждение возникновения осложнений. 5
- Диспансеризация
Диспансеризация обеспечивает проведение вторичной и третичной профилактики. Диспансеризация больных с патологией пародонта предусматривает систематическое активное лечение и наблюдение.
И. А. Баранникова и Т. С. Куклин рекомендуют делить больных с патологией пародонта на следующие группы:
I группа - лица до 20 лет с местными неблагоприятными факторами в возникновении заболеваний пародонта;
II группа - больные с легкой формой гингивита, пародонтита и пародонтоза. В первый год осматривают и лечат 2 раза в год, затем 1 раз в год;
III группа - больные с пародонтитом и пародонтозом средней тяжести в возрасте до 50 лет. Таких больных осматривают и комплексно лечат 2 раза в год;
IV группа - больные идиопатическими заболеваниями пародонта, осмотр 3-4 раза в год и стационарное лечение;
V группа - больные с тяжелым генерализованным пародонтитом, нуждающиеся в краткосрочной диспансеризации для проведения комплексного лечения. Осмотр их проводят один раз в год и после протезирования зубов. 6
Особенности клинического течения различных форм периодонтита у детей. Общие и местные факторы, способствующие развитию заболеваний пародонта. Классификация заболеваний. Мероприятия по профилактике появлений болезней пародонта в зависимости от возраста.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 30.05.2012 |
| Размер файла | 23,5 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru
Воспалительные заболевания пародонта характеризуются неуклонным ростом и широкой распространенностью среди детского населения. Наиболее часто заболевания пародонта встречаются у детей школьного возраста: в возрасте 12- и 15-лет - 92-100%, кровоточивость десен наблюдается у 39%, зубной камень - до 82%, патологический карман - у 4% школьников этого возраста. Распространенность гингивитов в детском возрасте составляет 80 %, пародонтитов -- 3-5 %. Наиболее часто заболевания пародонта выявляются с 9-10 лет.
Проблема воспалительных заболеваний пародонта у детей школьного возраста связана с тем, что ткани пародонта длительно находятся в состоянии физиологического напряжения, связанного с развитием, прорезыванием, формированием и рассасыванием корней молочных и формированием корней постоянных зубов.
Пародотнолиз и пародонтома - очень редкие заболевания, однако в консультативные учреждения ежегодно направляются по несколько таких больных из разных регионов страны.
Цель: Выявить особенности клинического течения различных форм периодонтита и их причины у детей
Задачи: Выявление причин развития периодонтитов, особенности течения периодонтитов, профилактика появлений болезней пародонта у детей.
Что же такое пародонтит?
Пародонтит - воспалительный процесс в тканях пародонта.
Пародонт - представляет собой комплекс тканей, имеющих генетическую и функциональную общность, -- периодонт, костную ткань альвеолы, десну с надкостницей и цемент корня зуба. Пародонт анатомически связан с кортикальной пластинкой альвеолы, пульпой зуба (через апикальное отверстие), десной и надкостницей челюсти.
Осуществляется сложной структурой связочного аппарата периодонта, десны и альвеолярного отростка, благодаря которой зуб фиксирован в альвеоле. Многочисленные коллагеновые волокна, расположенные между стенкой альвеолы и цементом корня, удерживают зуб в подвешенном состоянии.
Осуществляется обширным нервно-рецепторным аппаратом пародонта и слизистой оболочки полости рта, регулирующим силу жевательного давления в зависимости от характера пищи, полноценности зубного ряда, пародонта и слизистой оболочки.
Сосудистая система периодонта создает для корней зубов как бы гидравлическую подушку. При давлении на зуб происходит опорожнение кровеносных и лимфатических сосудов, и капилляров, уменьшение же давления снова приводит к заполнению их жидкостью. Этот сосудистый фактор оказывает также влияние трофику периодонта и зубных тканей, способствуя усилению кровотока и обеспечивает нормальное протекание обменных процессов во всех тканях пародонта. Определяется хорошо выраженной разветвленной кровеносной и лимфатической сетью и содержанием различных видов нервных рецепторов
Обеспечивает равномерным распределением силы жевательного давления по зубному ряду и альвеолярному отростку верхней челюсти и альвеолярной части нижней челюсти. Этому способствует наличие гидравлической подушки из рыхлой соединительной ткани, клубочковой сети кровеносных и лимфатических сосудов, а также тканевой жидкости.
Обеспечивает высокую регенеративную способность тканей пародонта за счет содержания фибробластов, тучных клеток, цементо- и остеобластов, адвентициальных клеток, высокого уровня энергетических процессов и интенсивного транскапиллярного обмена.
Определяется морфологической целостностью тканей пародонта, защитными свойствами покровного эпителия десны, его способностью к ороговению, наличием плазматических, лимфоидных и тучных клеток, обеспечивающих постоянный фагоцитоз, содержанием ферментов и их ингибиторов, роданидов и других биологически активных веществ. Защитная функция десны проявляется и в эмиграции лейкоцитов в ротовую жидкость, которая осуществляется преимущественно десневыми сосочками.
Особенности заболеваний пародонта у детей
В строении пародонта у детей имеются особенности, которые описал D. Zappler (1968):
1) более васкуляризована, эпителий имеет более тонкий слой ороговевших клеток, в связи с чем окраска десны более яркая;
2) имеет менее выраженную зернистость поверхности из-за незначительного углубления эпителиальных сосочков;
3) отличается небольшой плотностью соединительной ткани;
4) характеризуется большей глубиной десневых бороздок;
5) в период прорезывания зубов десневой край имеет округлые края с явлениями отека и гиперемии.
II. Цемент корня зуба:
2) менее плотный;
3) имеет тенденцию к гиперплазии в участке прикрепления эпителия.
III. Пародонтальная связка (десмодонт или периодонт):
2) имеет тонкие, нежные волокна;
3) отличается гидратацией за счет усиленного лимфо- и кровоснабжения.
IV. Альвеолярная кость характеризуется:
1) более плоским гребнем;
2) тонкой решетчатой (твердой) пластинкой;
3) увеличением пространств губчатого вещества, где расположен костный мозг;
4) меньшей степенью минерализации;
5) меньшим количеством трабекул губчатого вещества;
6) усиленным и лимфо- и кровоснабжением.
Классификация заболеваний пародонта
Принятая на XVI пленуме Всесоюзного научного общества стоматологов в 1983 г.:
Формы: катаральный, гипертрофический, язвенный.
Течение: острое, хроническое, обострившееся.
Распространенность: локализованный, генерализованный.
II.Пародонтит (воспалительно-дистрофическое поражение).
Течение: острое, хроническое, обострившееся.
Степень тяжести: легкая, средняя, тяжелая.
Распространенность: локализованный, генерализованный.
III.Парадонтоз -- дистрофическое поражение пародонта.
IV.Идиопатические заболевания с прогрессирующим лизисом тканей пародонта (на фоне врожденных и приобретенных заболеваний).
V.Пародонтомы -- опухолевые и опухолеподобныс процессы в области пародонта.
Классификация периодонтита МКБ-10
К04 Болезни периапикальных тканей
К04.4 Острый апикальный периодонтит пульпарного происхождения
-Острый апикальный периодонтит БДУ
К04.5 Хронический апикальный периодонтит
К04.6 Периапикальный абсцесс со свищом
-периодонтальный абсцесс пульпарного происхождения.
К04.60 Имеющий сообщение [свищ] с верхнечелюстной пазухой
К04.61 Имеющий сообщение [свищ] с носовой полостью
К04.62 Имеющий сообщение [свищ] с полостью рта
К04.63 Имеющий сообщение [свищ] с кожей
К04.69 Периапикальный абсцесс со свищом неуточнённый
К04.7 Периапикальный абсцесс без свища
-Периодонтальный абсцесс пульпарного происхождения
-Периапикальный абсцесс без свища
К04.8 Корневая киста
К04.80 Апикальная и боковая
К04.82 Воспалительная парадентальная
К04.89 Корневая киста неуточнённая
К04.9 Другие и неуточнённые болезни периапикальных тканей
В зависимости от возраста ребенка пародонтит подразделяется:
на препубертатный пародонтит - до 11-12 лет;
пубертатный (ювенильный) - с 12 до 17 лет;
постпубертатный - с 17 до 21 года.
Причины заболеваний пародонта у детей
К местным факторам, способствующим развитию заболеваний пародонта, можно отнести:
плохую гигиену полости рта (наличие налетов, зубных камней и бляшек),
тесное расположение зубов,
дистопию зубных рядов, у
потребление большого количества мягкой пищи (не требующей разжевывания),
жевание с одной стороны,
постоянно действующие травмирующие факторы (нависающие края пломб, ортодонтические аппараты, плохо прилегающие протезы),
уменьшение секреции слюны, гипосаливация или вязкая слюна,
действие токсичных веществ (химическая травма),
аномалии строения и прикрепления уздечек губ и языка, мелкое преддверие полости рта.
Общими факторами риска, приводящими к заболеваниям пародонта (влияют на состояние пародонта, усугубляют течение процесса, но не являются непосредственной причиной заболевания) являются:
различные эндокринные заболевания (сахарный диабет, гормональные нарушения функций половой системы),
неправильный обмен веществ.
Частота заболеваний пародонта в детском возрасте ниже, чем заболеваний кариесом, но с возрастом количество заболеваний возрастает. У детей особенно велика опасность получить заболевания пародонта в период полового созревания. Особенностью этих заболеваний у детей является редкое наличие отложений зубного камня. Чисто дистрофические процессы в детском возрасте встречаются крайне редко (за исключением наследственного заболевания).
Профилактика заболеваний пародонта направлена на устранение причин и факторов риска. Основное внимание должно быть направлено на рациональное питание, применение препаратов фтора, устранение аномалий прикуса и патологической окклюзии, аномалий строения и расположения некоторых мягких тканей и органов полости рта, наличие болезней зубов, функциональной перегрузки челюстно-лицевой области, недостаточной гигиены полости рта.
В зависимости от возраста профилактика заболеваний пародонта складывается из определенных мероприятий.
Профилактика заболеваний пародонта у детей
1. Первый год жизни. Обеспечение нормальной функции:
- обеспечение нормального смыкания губ.
2. Возраст 4 года (в этом возрасте должны быть тремы и нормальное соотношение челюстей): - санация полости рта (восстановление нормальной формы коронок зубов пломбированием и восстановление нормальной окклюзии);
- устранение вредных привычек (облизывание губ, кусание ногтей и т.д.);
- правильный прием пищи (тщательное разжевывание, не запивая).
З. Возраст 6-7 лет:
- устранение вредных привычек;
- формирование функций глотания (следить за правильным произношением звуков и т.д.);
- употребление жесткой пищи;
- гигиена полости рта;
4. Возраст старше семи лет:
- профилактика и своевременное лечение аномалий прикуса;
- окклюзиография (регулярное определение жевательной нагрузки);
- устранение аномалии уздечек;
- гигиена полости рта.
Первичная профилактика болезней пародонта во многом сходна с профилактикой кариеса зубов. Большое внимание уделяется нормализации питания с достаточным количеством белка, аскорбиновой кислоты, витаминов Е и Р, уменьшением количества мучнисто-кондитерских изделий, употребления жесткой пищи. Важно следить за развитием функций дыхания и глотания ребенка в момент формирования молочного прикуса. Устраняя пороки прикуса, которые изменяют распределение силовых нагрузок на зубы и альвеолярный отросток, можно предупредить развитие различных форм гингивита и пародонтита.
Патологическое влияние на пародонт оказывает аномальное прикрепление уздечки губы (на уровне верхушки десневого сосочка), особенно когда она массивная и плотная. При наличии мелкого преддверья полости рта наблюдается отслоение десны от шейки зуба. В результате чего развиваются гингивит и пародонтит. Поэтому профилактика должна заключаться в устранении выявленных причин. Для чего рекомендуются пластика уздечки, массаж десен, специальные физические упражнения, в 6-9 лет возможно оперативная коррекция тканей преддверья полости рта. Для профилактики болезней пародонта у детей необходимо лечение гормональных дисфункций совместно с педиатрами, эндокринологами.
Важно также своевременно и качественно лечить зубы, исключая повреждение десны и устраняя очаги одонтогенной инфекции, а также необходимо проводить ортодонтическое и ортопедическое лечение. Большое значение для профилактики заболеваний пародонта имеет активное жевание. Жесткая пища и активное жевание способствуют правильному формированию и развитию зубочелюстной системы. Людям, у которых имеются начальные признаки заболевания пародонта, необходима диета с ограничением употребления углеводов, жиров. Необходимо употреблять полноценные белки, которые играют важную роль в профилактике атеросклероза, влияющего на возникновение пародонтоза.
Особое место в профилактике заболеваний пародонта принадлежит рациональному уходу за полостью рта.
При удалении зубного налета устраняется главная причина, которая ведет к возникновению указанной патологии.
Врачебно-профилактическая помощь заключается в удалении зубных отложений, полировании пломб, обучении населения индивидуальной гигиене полости рта. Рекомендуется для борьбы с зубным налетом и профилактики заболеваний пародонта использовать 0,2 % -ный водный раствор хлоргексидина (или корсодил) для полоскания полости рта. В общем профилактическом комплексе имеет значение тренировка сосудов челюстно-лицевой области. Она достигается применением всех видов массажа (пальцевой массаж десен, гидромассаж альвеолярных отростков, точечный массаж). Необходимо диспансерное наблюдение.
Заболевания пародонта у детей является одной из первых проблем заболеваемости в детской стоматологии, необходимо больше уделять времени профилактики заболеваний пародонта, чтобы избежать заболеваемости, а также и снизить процент болезней пародонта в детском возрасте. Необходимо проводить беседы с родителями, о вреде вредных привычек, о правильном питании и последствии аномалий положения зубов и прикуса.
Список используемой литературы
пародонт заболевание периодонтит
Персин Л.С., Елизарова В.М., Дьякова С.В. «Стоматология детского возраста» - М.: Медицина, 2003.
Колесов А.А., Каспарова Н. Н., Жилина В.В. «Стоматология детского возраста» - М.: Медицина, 1991.
Леонтьев В.К., Кисельникова Л.П. «Детская терапевтическая стоматология. Национальное руководство» - М.: ГЭОТАР-Медиа, 2010.
Виноградова Т. Ф. «Стоматология детского возраста» - М.: Медицина, 1987.
Боровский Е.В. «Терапевтическая стоматология», 2003.
Куцевляк В.И. «Детская терапевтическая стоматология», 2002.
Часть I. Клиника, дифференциальная диагностика воспалительных заболеваний пародонта
Пародонт объединяет комплекс тканей, которые окружают зуб и имеют генетическую и функциональную общность: периодонт, кость альвеолы, десна, цемент корня зуба. Этот комплекс тканей обеспечивает надежную фиксацию зуба в челюстных костях.
Заболевания пародонта у детей широко распространены. По данным ВОЗ, 80 % детей имеют те или иные заболевания пародонта. Они могут быть воспалительного, дистрофического и опухолевого характера. Самой большой группой заболеваний пародонта являются воспалительные (гингивиты, пародонтиты). На их долю приходится 94-96 % всех заболеваний пародонта. Гингивит (катаральный или гипертрофический, отечная форма) и пародонтит имеют одинаковый причинный фактор. Это две взаимосвязанные формы заболевания. При гингивитах воспалительный процесс ограничен только десной. Распространение воспаления на другие ткани пародонта (периодонт, цемент корня, альвеолярную кость) приводит к развитию пародонтита. Распространенность гингивитов в детском возрасте составляет 80 %, пародонтитов - 3-5 %. Наиболее часто заболевания пародонта выявляются с 9-10 лет.
Гингивиты, пародонтиты подразделяются:
В зависимости от возраста ребенка пародонтит подразделяется:
Особенности развития заболеваний пародонта у детей связаны с тем, что, во-первых, патологический процесс развивается в растущих, постоянно перестраивающихся тканях, входящих в состав пародонта, в тканях морфологически и функционально незрелых, способных неадекватно реагировать даже на незначительные повреждающие факторы. С другой стороны, патология пародонта может развиваться на фоне диспропорции роста и созревания тканевых структур как внутри системы, имеющей единые функции (зуб, периодонт, альвеолярная кость и т.д), так и в структурах и системах, обеспечивающих весь организм и приспосабливающих его к изменениям внешней среды (нервная, гуморальная, эндокринная и др.), что обусловливает возникновение заболеваний пародонта в ювенильном периоде. Кроме того, на состояние пародонта может оказывать влияние отсутствие синхронности между скоростью прорезывания постоянных зубов и темпами построения альвеолярной кости, что приводит к уменьшению зоны прикрепленной (альвеолярной) десны, удлинению клинической коронки зубов на 2-5 мм, уменьшению глубины преддверия. Поэтому при оценке клинических и рентгенологических признаков заболеваний пародонта необходимо учитывать и особенности строения пародонта в детском возрасте. Десневая бороздка у детей более глубокая, до 3 мм, а в период прорезывания зуба до 4 мм; периодонтальная щель в пришеечной области в период незаконченного формирования корней в 2 раза шире, чем у взрослых, что необходимо учитывать при анализе рентгенограмм; минерализация верхушек межальвеолярных перегородок и компактной пластинки завершается одновременно с окончанием формирования корней, то есть во фронтальном участке в возрасте 8-9 лет, а в боковых - в 14-15 лет.
Этиологические факторы воспалительных заболеваний пародонта подразделяются на местные и общие. Это разделение является условным, поскольку этиологические факторы могут быть тесно связаны между собой и с организмом ребенка. Как местные, так и общие факторы по-разному влияют на незрелые ткани пародонта в детском возрасте.
По данным ВОЗ, ведущая роль в развитии заболеваний пародонта принадлежит микрофлоре зубной бляшки, зубного налета, которая представлена преимущественно грамотрицательными и грамположительными кокками, облигатными и факультативными анаэробами, актиномицетами, простейшими, фузобактериями, дрожжевыми грибами, спириллами, спирохетами, бактероидами и др.
Образование зубного налета в большом количестве наблюдается, с одной стороны, при плохой гигиене полости рта или ее отсутствии. С другой стороны, образование обильного налета и зубной бляшки связано с нарушением механизмов естественного самоочищения, которое может быть обусловлено рядом факторов, возникающих в полости рта у ребенка:
Все указанные выше факторы затрудняют вымывание микробов слюной, что приводит к нарастанию количества патогенных микроорганизмов в полости рта, нарушению динамического равновесия между нормальной и патогенной флорой ротовой полости. Под самоочищением понимают постоянную способность полости рта к очищению ее органов от детрита, остатков пищи, микрофлоры. Основную роль в этом играют слюнные железы, обеспечивающие адекватный объем секреции, ток и качество слюны, необходимые для формирования пищевого комка, удобного для разжевывания и проглатывания. Имеют значение движения нижней челюсти, языка, губ, щек, а также нормальное строение зубочелюстной системы, правильно протекающие функции жевания, глотания, дыхания, речи, полноценная нагрузка жевательного аппарата, характер питания (преобладание грубой, жесткой пищи). В самоочищении принимает участие и пульпа зуба за счет выделения зубного ликвора на поверхность зуба. Известно, что депульпированные и расположенные вне зубной дуги зубы плохо очищаются. Через пульпу, ее сосудистую сеть, соединительнотканные структуры реализуется влияние общего состояния организма ребенка на способность поверхности зубов к самоочищению.
До 60-х годов XX века развитие воспалительных заболеваний пародонта связывали, с одной стороны, с системными заболеваниями организма (однако не был понятен механизм изменений в пародонте), с другой - с окклюзионной травмой. Но перегрузка зубов приводит к деструктивным процессам в костной ткани пародонта, а не к воспалению, да и она не у всех пациентов имеет место. И только с 60-70-х годов прошлого столетия стоматологи стали связывать заболевания пародонта с зубной бляшкой.
Клинически и экспериментально было установлено: без зубной бляшки нет пародонтита . Все причинные факторы были разделены на первичные и вторичные. К первичному комплексу причин относили зубную бляшку и вызванные ею воспалительные реакции. Вторичный комплекс причин охватывал местные и системные факторы, позволяющие реализоваться первичному комплексу. При этом воспалительные заболевания пародонта рассматривались как следствие неспецифического инфицирования пародонта микробами зубной бляшки, зубного налета. А с конца 80-х годов прошлого столетия на первое место вышла гипотеза о существовании специфической микрофлоры зубной бляшки. Были обнаружены новые микроорганизмы из группы бактероидов: Actinobacylus actinomycetemcomintans, Prevotellaitermedia, Porphyromonasgingivalis, Bacteroidesmelanogenicus и др. Было признано существование пародонтопатогенных бактерий. Если в здоровом пародонте преобладают грамположительные аэробные микроорганизмы, а доля грамотрицательных составляет 10-15 %, то при пародонтите это соотношение становится обратным.
В настоящее время воспалительные заболевания пародонта рассматривают как оппортунистическую инфекцию, приспосабливающуюся к существованию в полости рта и вытесняющую другие, менее патогенные микроорганизмы. Эта инфекция зависит не только от присутствия патогенных специфических бактерий, но и от среды, способствующей их размножению, - локальных изменений рН, анаэробной ниши (десневые бороздки, карманы), а также от изменения резистентности организма.
В основе патогенеза воспалительных заболеваний пародонта (гингивит, пародонтит) лежит ответная иммунологически обусловленная воспалительная реакция в тканях пародонта под воздействием специфической микрофлоры. В реакции принимают участие системы неспецифического, специфического иммунитета (клеточный и гуморальный иммунитет), медиаторы воспаления.
Образующиеся медиаторы воспаления (гистамин, серотонин, брадикинин) повышают проницаемость сосудов, вызывают гиперемию, отек десны, периодонта, альвеолярной кости, а также болезненность десны. Вначале возникают симптомы гингивита (катарального или гипертрофического, отечная форма). При длительном его течении при отсутствии лечения происходит разрыхление и разрушение зубодесневого эпителиального прикрепления, прорастание эпителия в апикальном направлении с последующей резорбцией кости, за счет как цитотоксического действия микробных эндотоксинов и кислой среды, так и активации остеокластической резорбции под влиянием медиаторов воспаления (лимфокинов, лейкотриенов, интерлейкинов, простагландина Е2). Системные заболевания (эндокринные, заболевания ССС, крови, ЖКТ, гиповитаминозы, дисфункции половых желез, иммунодефицитные состояния и др.) приводят к изменению иммунобиологической реактивности организма, к снижению защитно-приспособительных реакций, обеспечивающих резистентность организма в целом и пародонта в частности. Имеются многочисленные исследования, которые свидетельствуют о существенном ослаблении неспецифических и специфических факторов иммунитета у больных с пародонтитами. В связи с этим создаются условия для реализации первичного комплекса причинных факторов. Различия в течении заболеваний пародонта определяются разным состоянием иммунитета у пациентов. Длительный контакт микрофлоры губной бляшки с тканями пародонта может приводить к развитию аутоиммунных процессов.
Читайте также:

