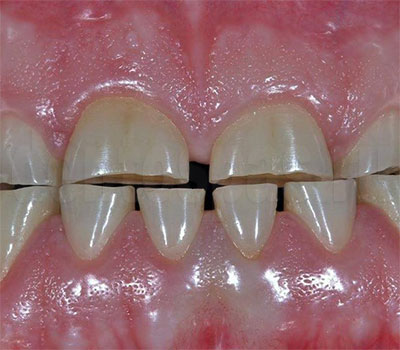
Кратерообразная форма стирания коронковой части зуба обусловлено
Опубликовано: 03.05.2024
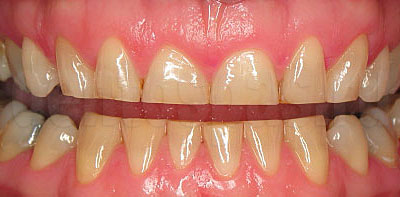
Твердые ткани зубов постепенно стираются. Этот процесс проходит естественно физиологически, корректировать его не нужно, но в 10% случаев стирание становится патологическим. Объем эмали, дентина быстро уменьшается, обнажается пульпа, резко увеличивается чувствительность. При такой стираемости начинать лечение нужно как можно раньше.
Разница между патологическим и физиологическим стиранием зубов
Скорость естественной убыли эмали, дентина не превышает 0,042 мм в год. Она проходит в течение всей жизни в три этапа:
- сглаживание бугров на жевательных поверхностях премоляров, моляров, зубцов на резцах — до 30 лет;
- убыль твердых тканей не глубже слоя эмали — до 50 лет;
- стирание в пределах границы с дентином (не вызывает высокой чувствительности к температурным или кислотным раздражителям) — после 50 лет.
Эти изменения обычно незаметны, они не причиняют дискомфорта, коронки сохраняют нормальную форму. Если истирание становится патологическим, внешний вид зубов меняется.
Выделяют четыре степени убыли эмали и дентина.
- Жевательные поверхности, режущие края немного сглаживаются, но стираются не глубже эмалевого слоя.
- Высота коронки уменьшается не больше, чем на треть, дентинный слой обнажается.
- Ткани убывают в пределах 2/3 высоты зуба.
- Коронка стирается больше, чем на 2/3 высоты.
Уже вторая степень визуально заметна, проявляется увеличением чувствительности к температурным, кислотным раздражителям.
Причины патологической стираемости зубов
Нарушения в распределении жевательной нагрузки, возникающие после удаления зубов, некачественного протезирования или реставрации коронок, по другим причинам.
Патологии прикуса или строения челюсти, нарушения окклюзии (смыкания зубных рядов).
Истончение эмали, снижение твердости тканей коронки из-за нарушений питания, эндокринных и некоторых специфических заболеваний.
Бруксизм. При ночном скрежетании зубами на них действует высокая нагрузка, провоцирующая стираемость, появление других механических дефектов.
Факторы, связанные с профессиональной деятельностью: работа с опасными, токсичными веществами, другие виды неблагоприятного воздействия.
Вредные привычки: употребление алкоголя, курение снижают качество эмали. Если человек часто грызет колпачки ручек, карандаши, другие твердые предметы, чтобы сосредоточиться, возможно появление локальных дефектов эмали из-за ее быстрого стирания.
Симптомы и диагностика
Патологическая стираемость зубов проявляется:
- изменением физиологической формы коронки;
- повышением чувствительности зуба на поврежденном участке;
- нарушением в соотношении, пропорции высоты зубных рядов нижней и верхней челюсти, из-за которого могут возникать дефекты окклюзии;
- патологическое состояние височно-нижнечелюстного сустава (проявляется щелчками при жевании, движениях нижней челюстью, ограничением ее подвижности и т.п.);
- расстояние от подбородка до носа уменьшается, образуются выраженные носогубные складки, лицо меняется, выглядит старым.
При патологической стираемости поверхность коронки может выглядеть отполированной, гладкой. В других случаях структура твердых тканей нарушается так, что их строение становится ячеистым, ступенчатым, неоднородным. Края коронок могут быть острыми, постоянно травмировать слизистые щек, губ, язык.
При диагностике врач осматривает зубы, опрашивает пациента, оценивает форму лица, состояние коронок, внешний вид эмали, наличие стертых участков, их протяженность, области с обнаженным дентином. При обследовании могут использоваться дополнительные методы, включая томографию ВНЧС, рентгенографию, снятие диагностических слепков, оттисков для анализа окклюзии и т.п. Задача стоматолога — не только выявить патологическую стираемость, но и точно определить вызвавшие ее причины.
Методы лечения
Терапия должна быть комплексной:
- устранение факторов, которые провоцируют убыль твердых тканей;
- восстановление стертой эмали, дентина;
- нормализация окклюзии, общего состояния зубочелюстной системы.
Чтобы убрать причины патологии, могут выполняться:
- лечение эндокринных заболеваний;
- восстановление нормального обмена веществ, минерального обмена;
- нормализация питания, прием витаминов, микроэлементов;
- установка протезов, их замена или коррекция;
- исправление прикуса.
Лечение на этом этапе может требовать обращения не только к стоматологам. Причины, провоцирующие патологическое стирание, нужно убрать до реставрации коронок, иначе ее результат будет временным, а убыль эмали продолжится.
На втором этапе стоматолог восстанавливает твердые ткани. Для этого проводят:
- комплексную ремотерапию: аппликации содержащих фтор препаратов, прием минеральных, витаминных добавок и т.п.;
- обработку острых краев, выступов, образовавшихся в результате стирания, их пришлифовывание;
- протезирование с использованием культевых вкладок, искусственных коронок;
- реставрация стоматологическим композитом;
- установка виниров при появлении дефектов на резцах, клыках.
Объем реставрации определяется степенью убыли твердых тканей. Если стираемость выявлена на раннем этапе, не вышла за пределы эмали, для восстановления достаточно реминерализации. При сглаживании режущих или жевательных поверхностей коронок может требоваться реставрация стоматологическим композитом. Если твердые ткани разрушены больше, чем на треть, проводится протезирование для моляров, премоляров.
Стоматологи «ДентоСпас» нормализуют окклюзию, выполняя:
- восстановление режущих и жевательных поверхностей при реставрации или протезировании. При этом используются диагностические слепки и оттиски, составляется окклюзионная модель, форма коронок восстанавливается так, чтобы обеспечить правильное смыкание зубных рядов;
- коррекцию прикуса с использованием брекет-систем. Нужна, если окклюзия нарушена из-за смещения отдельных зубов, неправильного строения зубных рядов.
Если стираемость вызывает бруксизм, для того, чтобы остановить ее, изготавливают индивидуальные капы, которые пациент надевает каждую ночь. Они защищают коронки от повреждения, уменьшают нагрузку на них при ночном скрежетании зубами.
Общая информация
Патологическая стираемость зубов – это стоматологическое заболевание, для которого характерно аномальное интенсивное уменьшение твердых тканей зуба и нарушение анатомической формы коронки зуба.
Следует учитывать, что в течение жизни у любого человека происходит естественное физиологическое стирание тканей зуба:
- До 25-30 лет постепенно стираются зубцы резцов и сглаживаются бугры моляров и премоляров
- До 45-50 лет происходит истирание зубов в пределах зубной эмали
- В возрасте от 50 лет и старше происходит истирание тканей зубов в пределах границы эмали и дентина, а также частичное истирание дентина
Однако иногда процесс истирания зубов становится патологическим, то есть ненормально интенсивным.

Причины патологической стираемости зубов
Патологическая стираемость зубов может быть вызвана следующими причинами:
- Аномальный прикус
- Перегрузка оставшихся зубов после утраты некоторых зубов
- Некорректное протезирование зубов
- Бруксизм (скрежетание зубами)
- Негативные издержки некоторых профессий (например, при непосредственной работе пациента с кислотой или в помещениях с избытком в воздухе механических частиц, способных оказать на зуб абразивное воздействие)
- Недостаточная твердость зубной эмали из-за некоторых заболеваний (флюороз, гипоплазия и др.)
- Наследственные нарушения в развитии зубов
Особенно благоприятные условия для патологической стираемости зубов создают прямой и глубокий прикусы, ведущие к ускоренному стиранию зубной эмали и обнажению дентина.
Иногда патологическая стираемость зубов возникает в случае некоторых эндокринных заболеваний – нарушений функций гипофиза, щитовидной железы и т.п., а также заболеваний центральной нервной системы, хронических интоксикаций и т.д. В данной ситуации развитию заболевания способствует снижение сопротивляемости тканей организма.
Стадии патологической стираемости зубов
В зависимости от масштабов истирания зубных тканей патологическая стираемость зубов делится на 4 степени:
- I степень - стирание эмали режущих краев резцов и клыков и верхней части жевательных бугров премоляров и моляров. Стирание происходит в пределах эмали зубов и частично дентина.
- II степень - полное стирание жевательных бугров с обнажением тканей дентина. Стирание происходит в пределах основного массива дентина без образования полости.
- III степень -уменьшение в результате стирания высоты коронки зуба до 2/3 нормального размера. Стирание тканей зуба происходит в пределах заместительного дентина с просвечиванием полости зуба
- IV степень - стирание до уровня шейки зуба. Стирается вся коронка зуба.
По форме истирания патологическая стираемость зубов делится на:
- Горизонтальную
- Вертикальную
- Фасеточную
- Узорчатую
- Ступенчатую
- Ячеистую
- Смешанную
Основные симптомы патологической стираемости зубов и возможные негативные последствия заболевания
- Искажение и разрушение поверхности зубов, в результате чего образуются острые края зубной эмали, которые могут травмировать язык, а также слизистую оболочку щек и губ
- Изменение высоты зубов (при дальнейшем развитии заболевания), ведущее к нарушению прикуса и искажению формы нижней части лица
- Изменение положения височно-нижнечелюстного сустава, которое может вызвать разного рода травмы челюсти
- Повышенная чувствительность зубов к разного рода температурным, химическим и механическим раздражителям (горячая, холодная, кислая , сладкая пища и т.д.)
Лечение патологической стираемости зубов
Лечение патологической стираемости зубов – довольно сложный процесс в силу разнородного характера причин, вызывающих данное заболевание.
Методика лечения в каждом случае подбирается индивидуально в зависимости от причин, стадии, характера заболевания и особенностей организма пациента.
В первую очередь необходимо выяснить и по возможности устранить непосредственные причины, вызывающие повышенную стираемость зубов.
Для этого могут потребоваться:
- Лечение неправильного прикуса
- Своевременное протезирование зубов
- Своевременная полная санация полости рта (в особенности лечение таких заболеваний, как флюороз, гипоплазия и др.)
- Лечение бруксизма (либо ношение специальных капп)
- Смена места работы или условий труда (использование респираторов при производстве абразивных веществ или полосканий содовым раствором при производстве кислоты)
- Профилактические меры по укреплению эмали зубов такими препаратами, как 10% раствор глюконата кальция, 2% раствор фторида натрия и т.п.
Прежде чем приступить к лечению патологической стираемости зубов проводится сошлифовывание острых краев зубов с целью остановить или предотвратить возможные травмы языка и слизистой оболочки щек, губ.
На начальных стадиях заболевания (I и II степени) лечение патологической стираемости зубов чаще всего проводится с помощью протезирования коронками (лучше всего из металлических сплавов и металлокерамики).
На более поздних стадиях заболевания (III и IV степени) протезирование зубов должно сочетаться с ортодонтическим лечением прикуса.
Коронковая часть – это видимая часть зуба, которая состоит из дентина и эмали. Именно на нее приходится вся основная нагрузка при пережевывании пищи, а также воздействие кислой среды, бактерий и целого ряда других факторов. Несмотря на свою прочность, коронковая часть (как и любая костная ткань) подвержена разрушению и при соблюдении правил ухода за зубами. Это может происходить постепенно в течение долгого времени или быть вызвано травмами и механическими повреждениями.
В любом случае необходимо обращать внимание даже на небольшие сколы, трещины эмали и особенно – на начинающийся кариес. Дентин не имеет способности к самовосстановлению, поэтому даже мелкие дефекты, которые поначалу не доставляют никакого дискомфорта, впоследствии приводят к видимым разрушениям. Достаточно сказать о том, что если проигнорировать проблему, то спустя всего полгода коронковая часть может быть разрушена наполовину.
Чтобы получить информацию о ценах и сроках лечения звоните:
или заполните форму обратной связи:
Причины повреждения коронковой части зуба
- Кариес. Наиболее частая причина, которая неизменно приводит не только к разрушению наддесневой части зуба, но и таким осложнениям, как пульпит. Кариес может быть и внутренним, что намного осложняет его своевременное обнаружение.
- Механические травмы. Второй по распространенности фактор, вызывающий как мелкие, так и глубокие повреждения. Даже постоянная чистка зубов жесткими щетками или преобладание в рационе твердой пищи способствуют постепенной стираемости эмали. Заметные повреждения вызывают удары и сильное давление на зубы, из-за чего могут образоваться сколы.
- Температурное воздействие. Постоянно чередование холодного и горячего способствует образованию трещин на эмали, которые со временем могут углубиться и затронут дентин.
- Депульпирование и вторичный кариес. Обработка больших кариозных полостей (особенно при вторичном вмешательстве) приводит к истончению коронковой части. Удаление пульпы (зубного нерва) также влияет на его более быстрое разрушение.
- Неправильное питание. Недостаточное поступление минералов, микроэлементов и витаминов, а также нарушение обмена веществ также постепенно разрушают коронковую часть зуба.
- Реминерализация эмали. Ослабление и истончение эмали происходит не только из-за недостатка кальция или фтора, но и по причине гормональных сбоев или различных заболеваний. Именно поэтому разрушение зубов часто происходит во время беременности и при болезнях эндокринной системы или органов пищеварения.
Как лечить разрушенную коронковую часть?
Методы лечение и восстановления определяются в зависимости от степени повреждения и его площади.
– Установка пломбы. Если разрушение зуба занимает около 20-30% площади, то выполняется пломбирование композитными материалами. Сначала расширяется полость и очищается от кариозных повреждений (при их наличии), после чего коронковая часть наращивается композитными материалами. В некоторых случаях может потребоваться удаление пульпы, даже если площадь небольшая – кариозный процесс проникает в глубокие слои, и нерв воспаляется.
– Восстановление коронкой. При более серьезных разрушениях установка пломбы часто становится неэффективной – например, если остается одна стенка. В этом случае выполняется установка металлокерамической коронки, которая полностью восстанавливает коронковую часть с ее жевательной и эстетической функцией. При сильном повреждении возникает необходимость и в укреплении корня. С этой целью сначала устанавливается штифт, а затем на него крепится коронка.
– Имплантация. Если не только разрушена коронковая часть, но и поврежден корень, то зуб придется удалить. Наиболее эффективным, надежным (а в некоторых случаях и единственным) способом восстановления станет дентальная имплантация. В корень вживляется имплантат, на который после полного приживления устанавливается коронка. Возможности современной ортопедии позволяет восстанавливать зуб там, чтобы он по форме, цвету и индивидуальным особенностям ничем не отличался от зубного ряда пациента.
Проблема протезирования пациентов с низкой коронковой частью зубов знакома практически всем стоматологам-ортопедам Причинами низкой коронковой части зубов могут быть разные факторы: аномалии прорезывания зубов, повышенная стираемость, деформации окклюзионной поверхности зубных рядов. Наиболее часто встречаются низкие коронки зубов при деформациях окклюзионной поверхности зубных рядов, связанных с кариозным разрушением твердых тканей зуба, несвоевременным терапевтическим лечением и следующим за этим вертикальным удлинением зубов-антагонистов (феномен Годона), а также повышенной стираемости зубов [2,3].
Естественная убыль эмали и дентина происходит в течение всей жизни человека. Выраженность этого естественного процесса зависит от вида прикуса, твердости эмали и дентина, величины жевательного давления и свойств употребляемой пищи. При стирании в горизонтальной плоскости снижение высоты коронок следует рассматривать как приспособительную реакцию организма, направленную на сохранение морфологической и функциональной целостности жевательного аппарата.
Наряду с этим, стирание зубов может быть и патологическим процессом, когда оно опережает возраст. Причинами повышенной стираемости зубов являются: фукнкциональная недостаточность твердых тканей зубов, обусловленная их морфологической неполноценностью; функциональная перегрузка зубов; профессиональные вредности [1].
Повышенная стираемость может носить ограниченный и разлитой характер. В данном исследовании мы рассматривали группу пациентов с локализованной формой повышенной стираемости.
Группа пациентов, обращающихся за ортопедическим лечением, уже имеет в полости рта ранее изготовленные функционально полноценные ортопедические конструкции, не затрагивающие зуб с низкой коронковой частью. Они отказываются от плана лечения, подразумевающего снятие этих несъемных протезов, что затрудняет выбор плана лечения.
Нередки случаи обращения за стоматологической помощью пациентов с наличием мостовидных протезов, фиксированных на зубах с низкой дистальной опорой. С течением времени происходит расцементировка опорной коронки на низком дистальном зубе, но пациенты продолжают пользоваться этими конструкциями, поскольку они фиксированы на медиальном опорном зубе с нормальной высотой коронковой части. Происходит травматическая перегрузка зубов. Зачастую после снятия мостовидного протеза степень патологической подвижности этого зуба бывает таковой, что стоит вопрос об удалении медиально расположенного опорного зуба и изготовлении съемной конструкции протеза, что воспринимается негативно и вызывает психо-эмоциональный дискомфорт у определенной части пациентов [2,4].
Из ортопедических конструкций, изготавливаемых на жевательной группе зубов, традиционно отдают предпочтение вкладкам, цельнолитым искусственным коронкам, разновидностям комбинированной колпачково-окклюзионной конструкции, состоящей из фиксирующей и восстанавливающей частей. Фиксирующая часть представлена тонкостенным колпачком, восстанавливающая разработана в трех вариантах – литая металлическая, пластмассовая и комбинированная конструкции. При III степени стирания предпочтение отдают коронкам на искусственной культе. Однако из-за облитерации корневых каналов нередко затрудненно эндодонтическое лечение, поэтому искусственную культю фиксируют с помощью парапульпарных штифтов с учетом зон безопасности [5].
Общепринятый план ортопедического лечения данной категории пациентов подразумевает предварительную специальную подготовку полости рта к протезированию.
Пациенты с локализованной компенсированной повышенной стираемостью нуждались в специальной подготовке, задачей которой являляется обеспечение места для ортопедической конструкции. С этой целью на лечебной накусочной пластинке либо каппе осуществляется перестройка альвеолярного отростка и перемещение зубов с повышенной стираемостью. Функциональная нагрузка в области стертых зубов вызывает перестройку в альвеолярном отростке через 3-4 месяца.
Для ускорения перестройки альвеолярного отростка у пациентов в возрасте после 30 лет следует проводить кортикотомию.
Кроме того, у пациентов с феноменом Годона обычно проводятся следующие подготовительные мероприятия: сошлифовыванпие выдвинувшихся зубов, их депульпирование. У лиц молодого возраста при недостаточности данных мероприятий проводится ортодонтический метод: поэтапная дробная дезоккллюзия по Пономаревой. У лиц старшего возраста данные мероприятия дополняются кортикотомией.
Наиболее распространенным методом в подготовке этой категории пациентов является пластика десневой части, способствующая увеличению клинической коронки за счет корневой части.
Все вышеперечисленные методы подготовки полости рта к протезированию данной группой пациентов были отвергнуты в силу их несогласия по ряду причин. Часть пациентов отвергла предварительную перестройку в связи с длительностью процесса (3-4 месяца), часть отказалась от хирургической подготовки в каком бы то ни было виде (пластика десневой части, кортикотомия).
В то же самое время все пациенты настаивали на ортопедическом лечении зуба с низкой коронковой частью, поставив условием долговременную и надежную фиксацию искусственной коронки.
В изученной нами литературе мы не нашли вид протеза, который решал бы сразу две проблемы: увеличения прочности искусственной коронки и надежной долговременной ее фиксации на зубах с низкой коронковой частью.
Цель исследования: разработать алгоритм ортопедического лечения пациентов с низкой коронковой частью зуба.
Материалы и методы исследования
Под нашим наблюдением находились 8 пациентов в возрасте от 30 до 50 лет (из них 5 женщин и 3 мужчины) с низкими коронковыми частями 36, 37, 38 и 46, 47 и 48 зубов. У 4 пациентов причиной низкой коронковой части зубов была повышенная стираемость компенсированной формы, при которой наряду с уменьшением высоты коронок зубов происходит увеличение альвеолярной части нижней челюсти или альвеолярного отростка верхней челюсти (вакатная гипертрофия), у 2-х – разрушение коронковой части вследствие кариозного процесса с последующей деформациией окклюзионной поверхности зубов в виде феномена Годона. Еще у 2-х пациентов имелись мостовидные протезы с расцементированной дистальной опорой.
У 3 пациентов зубы с низкой коронковой частью были покрыты одиночными цельнолитыми коронками, которые неоднократно расфиксировывались. 3 пациента дважды изготавливали металлические штампованные коронки, которые в течение короткого промежутка времени становились функционально и эстетически неполноценными вследствие их протертости. Кроме того, эти коронки глубоко смещались в десневую борозду, разрушая циркулярную связку и вызывая хронический воспалительный процесс в краевом пародонте.
У части пациентов зубы многократно пломбировались, однако пломбы были недолговременными и дальнейшее продолжение терапевтического лечения представлялось неэффективным. Кроме того, в силу значительно обширной по площади пломбы и постоянной жевательной нагрузки возникала опасность отлома части зуба и последующего его удаления.
Нами предложена усовершенстстванная конструкция искусственной коронки, которая помогает решить данную проблему.
Конструкция представляет собой цельнолитую коронку, дополненную вкладкой. Вкладка увеличивает общую поверхность ортопедической конструкции, находящуюся в контакте с твердыми тканями зуба, что обеспечивает большую надежность фиксации и продление сроков пользования ею.
Подготовка зуба под данный вид конструкции в целом не отличается от подготовки зуба под цельнолитую коронку. После обследования с целью лучшего доступа к придесневой части проводится ретракция десны. Затем зуб препарируют с проксимальных, оральной и вестибулярной поверхностей с соблюдением требований к препарированию под цельнолитую коронку. На жевательной поверхности препарирование проводят более щадяще. После этого на жевательной поверхности препарируют полость под вкладку. При этом стенки полости препарируют строго перпендикулярно к дну полости. Учитываются зоны безопасности.
По окончании препарирования с обеих челюстей снимается двухслойный двухэтапный оттиск силиконовой массой. Определяется центральная окклюзия .В лаборатории после отливки комбинировнной разборной модели техником моделируется восковая композиция будущей конструкции. Производят отливку из металла, обрабатывают и передают в клинику для припасовки. Обязательным условием в процессе лабораторного этапа является гипсовка моделей в артикулятор для выверения четких окклюзионных контактов при всех движениях нижней челюсти.
В клинике в процессе припасовки еще раз выверяются окклюзионные взаимоотношения, точность прилегания конструкции в области шейки зуба, наличие межконтактных зубных пунктов или площадок.
После полировки вкладочно-коронковой конструкции производят ее фиксацию на стеклоиономерный цемент, обладающий повышенными фиксирующими свойствами.
и их обсуждение
Динамическое наблюдение данной группы пациентов проводилось в течение 3-х лет через каждые 6-8 месяцев. В процессе наблюдения у всех пациентов отмечалась надежная фиксация вкладочно-коронковой конструкции. Помимо этого пациенты отмечали исчезновение явлений гиперестезии зуба (если этиологическим фактором являлась повышенная стираемость), прекращения процесса вертикального выдвижения зубов-антагонистов (в случае разрушения коронковой части зуба).
При изготовлении мостовидных протезов с низкими дистальными опорами также не отмечалось расцементировки ортопедической конструкции и травматической перегрузки пародонта опорных зубов. Все эти факторы в совокупности способствуют нормализации процесса жевания, улучшению психо-эмоциональной настроенности и улучшению качества жизни пациентов.
Таким образом, предложенная усовершенствованная несъемная цельнолитая вкладочно-коронковая конструкция зубных протезов позволяет решить вопросы надежной и долговременной фиксации одиночных коронок и мостовидных протезов у пациентов с низкой коронковой частью, что предотвращает дальнейшее разрушение коронковой части зуба, прогрессирование деформаций оккклюзионной поверхности, продлевает сроки пользования несъемными конструкциями. Это благоприятно сказывается на положительном психо-эмоциональном статусе пациентов и способствует улучшению качества их жизни.
И. К. Луцкая
д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО (Минск)
Н. В. Новак
д. м. н., доцент кафедры терапевтической стоматологии БелМАПО (Минск)
Значительное разрушение коронки зуба, вплоть до полного ее отсутствия, предполагает использование сохранившегося корня для моделирования ортопедической конструкции. Разработка качественных стоматологических материалов, инструментов, устройств позволяет выполнить реставрирование разрушенного зуба путем терапевтического эстетического лечения.
Используя современные технологии, стоматолог-терапевт может осуществлять весь объем работы, не обращаясь за помощью к ортопеду или хирургу, если того требует клиническая ситуация. В частности, при разрушении корня ниже уровня десны даже на ограниченном участке, развивается гиперплазия десневого края с прорастанием в полость зуба, препятствующая не только изготовлению конструкции, но и качественной обработке и пломбированию корневого канала.
Иссечение гиперплазированной ткани скальпелем выполняется в хирургическом кабинете и требует длительного времени для заживления. Использование тканевого триммера позволяет устранить гипертрофированную часть десны непосредственно перед эндодонтическими вмешательствами, исключая длительный период заживления. Изготовление внутрикорневых конструкций из эстетических материалов обеспечивает хороший эффект при достаточной прочности.
Приводим клинические примеры эстетического реставрирования зубов при сохранившемся ниже уровня десны корне.
Пациент А., 35 лет, обратился к стоматологу с жалобами на отлом коронки вследствие травмы, которая произошла месяц назад в результате удара о поручень во время спортивного соревнования. Кровотечение было остановлено. За помощью пациент не обращался. Спустя месяц спортсмен решил записаться на прием к стоматологу. В настоящее время его беспокоят эстетический дефект в переднем отделе зубного ряда и кровоточивость десны во время приема пищи и чистки зубов.
При осмотре определяется промежуток между 21 и 23 зубами по причине отсутствия коронки латерального резца. Десна в данной области гиперемирована и отечна, легко кровоточит. Гипертрофированный край практически полностью покрывает поверхность оставшейся части корня (рис. 1).
Рис. 1. Исходная клиническая ситуация.
На диагностической рентгенограмме определяется корень, изогнутый в апикальной трети, неравномерное расширение периодонтальной щели у апекса. Диагноз: хронический фиброзный периодонтит, требующий эндодонтического лечения с последующим изготовлением внутрикорневой конструкции.
Сколовшаяся коронка зуба сохранилась полностью, пациент держал ее в физрастворе и предъявил стоматологу.
При осмотре зуба с помощью бинокулярной лупы существенных повреждений, сколов или крупных трещин не было обнаружено, поэтому принято решение использовать естественную коронковую часть и стекловолоконный штифт для эстетического восстановления зубного ряда. С этой целью мелкозернистыми алмазными борами были сглажены острые края зуба, внутри него сформирована удлиненная полость, диаметром несколько превышающая параметры стекловолоконного штифта. Глубина «канала» соответствовала планируемой длине той части штифта, которая будет размещаться в коронке зуба.
При помощи специального керамического инструмента — тканевого триммера — произведено иссечение гипертрофированной десны (рис. 2) .
Рис. 2. Первый этап иссечения десневого края.
TissueTrimmer укрепляли в турбинном наконечнике, устанавливали под углом 45 о к поверхности и одним непрерывным движением при скорости вращения 300 000 об./мин. перемещали по периметру корня зуба, не прикасаясь к дентину во избежание повреждения инструмента, при этом водяное охлаждение не использовалось.
Правильное применение тканевого триммера позволяет предупредить кровотечение, поэтому имеется возможность выполнения эндодонтических манипуляций (рис. 3).
Рис. 3. Формирование «десневой манжетки» вокруг корня зуба.
Обработка и пломбирование канала осуществлялись в соответствии с техникой crowndown . Вначале была определена рабочая длина, которая в данном случае равнялась размеру корневого канала (от уровня скола до апикального сужения). Затем удалены путридные массы и проведена механическая обработка канала ручными и машинными инструментами (рис. 4).
Рис.4. Препарирование корневого канала.
Выполнена тщательная медикаментозная обработка 2%-ным раствором хлоргексидина и 3%-ным раствором гипохлорида натрия. Пломбирование канала осуществлялось методом латеральной конденсации гуттаперчевыми штифтами. В качестве силера использовался цинк-эвгенольный цемент, обеспечивающий хорошее скольжение штифтов и оптимальную обтурацию просвета корня. Рентген-контроль проводился на этапе установления первого штифта, а затем после завершения пломбирования (рис. 5, 6).

Рис. 5. Введен основной гуттаперчивый штифт.

Рис. 6. Рентген-контроль положения штифта в канале.
Мастер-штифт вводился до апикального сужения, а последующие дополнительные — каждый на 1 мм короче предыдущего (рис. 7).
Рис. 7. Канал запломбирован методом латеральной конденсации.
Штифты срезались горячим экскаватором максимально глубоко, верхняя треть канала освобождалась от корневого наполнителя карбидным бором: подобным способом формировалось ложе для внутриканальной части штифта (рис. 8).
Рис. 8. Извлечение гуттаперчи из устья канала.
Стекловолоконный штифт подбирался предварительно таким образом, чтобы корневой участок по длине равнялся коронковому, что обеспечит равновесное состояние зуба при нагрузке. Заостренным концом штифт будет вводиться в коронковую часть зуба, чтобы не было необходимости истончать дентин в направлении режущего края.
Внутрикоронковая часть штифта вначале обрабатывается адгезивом и отверждается галогеновым светом, а затем обволакивается текучим композитом двойного отверждения и погружается внутрь коронки по ходу сформированной полости. Свободная часть штифта, также покрытая текучим композитом, вводится в корневой канал, который предварительно был протравлен и обработан адгезив-бондом. После помещения штифтовой конструкции в корневой канал ее плотно прижимают к корню зуба, и фиксирующий материал фотополимеризуется. После отверждения композита удаляют его избытки (рис. 9). Затем осуществляется полирование борами, головками, пастой границы коронка — корень. Зуб покрывается фторлаком.
Рис. 9. Готовая реставрация.
Пациентка Б., 38 лет, обратилась с жалобами на косметический дефект во фронтальном отделе зубного ряда. Коронка депульпированного 21 зуба скололась при употреблении твердой пищи на уровне десневого края. Больших размеров полость привела к неравномерному сколу коронки зуба с образованием отдельных фрагментов.
При осмотре определяется отсутствие коронки центрального резца слева. Сохранившийся корень имеет неравномерные, острые края, частично покрыт грануляционной тканью вследствие гиперплазии десны (рис. 10).
Рис. 10. Фрактура коронковой части 21 зуба.
На термические раздражители корень зуба не реагирует. При зондировании инструмент испытывает сопротивление в канале. Реакция на перкуссию отрицательна. На рентгенограмме в корневом канале определяются островки рентгенконтрастного пломбировочного материала, что свидетельствует о некачественном его пломбировании. Периодонтальная щель у верхушки неравномерно расширена.
Поставленный диагноз — хронический фиброзный периодонтит — дает обоснование повторному эндодонтическому лечению с последующим реставрированием коронки зуба.
Выполнению основных манипуляций предшествуют этапы иссечения гиперплазированной десны, выбора оттенка композита, планирования размеров и формы реставрации, подготовки необходимых материалов и инструментов.
Иссечение десневого края производится при помощи тканевого триммера, что позволяет предотвратить кровоточивость.
Первым этапом лечения является выбор цвета после очищения фронтальных зубов от налета бесфтористой пастой. Зубы тщательно промываются струей воды. Подбор нужного оттенка пломбировочного материала проводится на симметричном и рядом стоящих зубах при естественном освещении по специальным эталонам с учетом особенностей физиологии и психологии зрительных ощущений. В данном случае при изготовлении конструкции на латеральный резец верхней челюсти потребуется 2 опаковых оттенка: для пришеечной области — с желтизной, а для центральной — светлее. Эмалевых тонов понадобится 3: для пришеечного участка, основной площади винира, режущего края. Тип прозрачности II (прозрачные режущий край и боковые стенки).
Осуществляется планирование размеров, формы, рельефа, которое представляет собой строго определенную последовательность действий с изучением размеров и описанием морфологии симметричного зуба. Измерение при помощи микрометра мезиодистальных размеров в области шейки, в области экватора и режущего края зуба позволило оценить форму коронок как овальную.
Признаки кривизны и угла коронки выраженны. Признак отклонения корня зуба, проявляющийся в полости рта дистальным смещением вершины зубо-десневого контура, не выражен. Описание индивидуальных особенностей включает тип макрорельефа. Зубо-десневой контур регистрируется как куполообразный. Протяженность проксимальных контактов между зубами планируется таким образом, чтобы было достаточно пространства для межзубного сосочка. Завершается этап планирования выбором округлой формы углов и режущего края в соответствии с симметричным зубом.
Далее осуществляется препарирование зуба: вначале сглаживаются острые края скола. Для иссечения эмали используются алмазные боры: шаровидные, конусные — с заостренным концом. Создается форма, необходимая для удобного проведения последующих манипуляций. Для полного раскрытия устьевой части канала используют эндоборы — твердосплавные или алмазные головки цилиндрической или конической формы с закругленной вершиной. Затем производят расширение устья корневого канала шаровидным бором № 1 и специальным инструментом Gates-Glidden.
Распломбирование и формирование корневого канала специальными инструментами позволяет придать конусовидную форму с минимальным диаметром в области физиологического сужения и максимальным у его входа. После медикаментозной обработки и высушивания корневой канал заполняется гуттаперчей с использованием силера методом латеральной конденсации.
Следующим этапом является установка укрепляющей конструкции, состоящей из анкера и парапульпарных штифтов. Предварительно на основании данных рентгенограммы определяется максимально возможная длина (по крайней мере, не меньше высоты коронки). Диаметр индивидуального «штифта» должен быть равен трети мезиодистального размера корня, а длина составлять 2/3 длины корня
При помощи «Гейтс Глиддена» формируется ложе под «штифт», для чего удаляется необходимое количество гуттаперчи: остается 3,5 мм в апикальной области.
Канал промывается, высушивается, стенки покрываются адгезивом, засвечиваются. В обработанный корневой канал вносится композитный цемент двойного отверждения, вкручивается анкерный штифт, после чего цемент фотополимеризуется (рис. 11). Для усиления антиротационных свойств анкера в проксимальные области и придесневые стенки корня устанавливаются два парапульпарных штифта (рис. 12). Далее осуществляется протравливание и адгезивная подготовка твердых тканей зуба (рис. 13).

Рис. 11. В корень 21 зуба введен анкерный штифт.

Рис. 12. Установлены парапульпарные штифты.

Рис. 13. Травление твердых тканей левого центрального резца.
Процесс восстановления анатомической формы и эстетической функции зуба предполагает создание базы, или основы, реставрации (контур геометрической формы дентина для обозначения боковых и нижних границ), моделирование признаков принадлежности к стороне, воспроизведение индивидуальных особенностей зуба, в том числе зубо-десневого контура, режущего края.
Опаковым оттенком композита воссоздается контур, который отличается меньшими размерами от оптимальных параметров реставрации в среднем на 1,0 мм (рис. 14). Подготовленную опаковую основу, восполняющую по форме и объему утраченный дентин зуба, покрывают эмалевыми оттенками материала в соответствии с выбранными ранее эталонами расцветки (рис. 15). Параллельно формируется зубо-десневой контур и пришеечная выпуклость.

Рис. 14. Моделирование основы реставрации.

Рис. 15. Воссоздание индивидуального типа прозрачности эмали.
Вестибулярная поверхность и контактные поверхности покрываются прозрачным композитом, который распределяется с учетом индивидуального типа прозрачности эмали. Этим же оттенком моделируются режущий край и углы коронки (рис. 16).
После финишного засвечивания проводится контурирование и обработка вестибулярной поверхности реставрации (рис. 17).

Рис. 16. Моделирование режущего края и углов коронки.

Рис. 17. Общий вид реставрации.
С целью полирования поверхности используются диски, воздействие проводится без значительного давления на поверхность реставрации. Для достижения блеска восстановленной поверхности применяются полировочные головки, содержащие в качестве абразива мелкодисперсный порошок оксида алюминия, используются губки и полировочные пасты.
Использование современных материалов и технологий позволяет стоматологу-терапевту изготавливать сложные конструкции, восполняющие значительный объем утраченных твердых тканей. Выбор показаний для планируемого лечения диктуется конкретной клинической ситуацией и зависит от ассортимента инструментов и материалов, которыми владеет специалист.
Читайте также:

