Нарушение формирования зубов дифференциальная диагностика
Опубликовано: 24.04.2024
Несовершенныйдентиногенез – генетически обусловленное заболевание, которое возникает вследствие нарушения закладки мезодермальной зародышевой ткани (или мезодермальной и эктодермальной при синдроме Стентона-Капдепона).
Наследственный фактор. Частота патологии составляет 33% от всех наследственных болезней развития зубов.Основной тип наследования - аутосомно-доминантный.
В основе формирования неполноценного дентина лежит неправильная наследственная функция эктодермальной или мезодермальной зародышевой ткани. Типично, что эта доминанта передается половине потомства, поражаются одинаково часто и мужчины и женщины. Страдают как молочные, так и постоянные зубы.
Несовершенныйдентиногенез развивается в результате нарушения формирования дентина на этапе дифференцировки тканей. Вследствие этого образуется аморфный, неорганизованный, атубулярный дентин с высоким содержанием органических веществ. Несовершенный дентиногенез 1 типа проявляется дефицитом образования коллагена. 2 тип заболевания связан с мутацией дентин-сиало-фосфопротеинового гена (DSPP), который кодирует образование специфического матричного белка (расположен в четвертой хромосоме). Причиной 3 типа несовершенного дентиногенеза являются нарушения дентинового матрикса фосфопротеина 1 (DMPI).
Патоморфология:
В поверхностном слое нормальная структура дентина сохранена. В околопульпарном дентине наряду с участками, содержащими аномальные дентинные канальцы, встречаются и зоны полного их отсутствия.
В дентине значительно больше воды, чем в норме, неорганических солей намного меньше.
При осмотре увидим:
Изменение цвета, размера, формы коронок зубов;
изменение размеров полости зуба, размера и формы корней;
отмечаются изменения в костной ткани, могут быть нарушения прорезывания зубов.
Различают три типа неполноценного дентиногенеза.
Тип I является одним из нескольких проявлений общих заболеваний скелета, называемых неполноценным остеогенезом. Различают врожденный и поздний неполноценный остеогенез.
Зубы, как молочные, так и постоянные, обладают янтарной полупрозрачностью.(могут быть поражены все зубы, либо единичных с легким обесцвечиванием)
Эмаль на таких зубах легко откалывается(повышенная ломкость), что способствует более быстрому стиранию обнаженного дентина
Дентин в полтора раза мягче, чем требуется в норме, его поверхность блестящая, гладкая, окраска от светло- до темно-коричневой. Через дентин светятся контуры полости зуба
Молочные зубы поражены сильнее, чем постоянные.
Жалобы на боль обычно не из-за повышенной чувствительности, а из-за травмы десны, губ и языка острыми краями зубов, стертости коронок зубов
Тип II, или синдром Стейнтона— Капдепона, имеет в основном те же клинические проявления, что и тип I.
изменение цвета зубов;
повышенная ломкость, при этом зубы очень редко поражаются кариесом;
корни зубов короткие и тонкие, в области верхушек нередко отмечаются очаги разрежения костной ткани, могут быть свищевые ходы, кисты, встречаются участки гиперцементоза
одинаково поражаются как молочные, так и постоянные зубы, полностью здоровых зубов обнаружить не удается.
Характерные признаки неполноценного дентиногенеза типа II:
в семьях у многих членов может быть неполноценныйдентиногенез типа II, но без признаков неполноценного остеогенеза;
высокая внутрисемейная корреляция степени выраженности заболевания, окраски и стирания зубов;
Клиника: такая же как и при 1, 2 типах, плюс
часто наблюдаются опалесцирующий (молочно-мутный) цвет зубов,
поражениекак молочных, так и постоянных зубов,
выявляемые при рентгенологическом исследовании так называемые раковинные зубы( зубы, в которых образование дентина не происходит после формирования плащевого дентина).
Диагностика:
Важным этапом диагностики является сбор анамнеза с целью выявления наследственных факторов заболевания. В ходе физикального осмотра врач-стоматолог определяет изменение цвета зубов. Коронки приобретают атипичную шаровидную форму вследствие значительного сужения в области шейки. Также выявляют патологическуюстираемость, снижение нижней трети лица.
Рентгенологическими признаками несовершенного дентиногенеза 1 типа являются истончение кортикального слоя челюсти, крупноячеистое строение губчатого вещества, медленно прогрессирующее кальцифицирование корней после прорезывания. При синдроме Стентона-Капдепона с помощью рентгенографии выявляют уменьшенные пульповые камеры, облитерированные каналы. Часто диагностируют периапикальные очаги разрежения костной ткани. При проведении электроодонтодиагностики определяют снижение показателей возбудимости пульпы.
Дифференциальная диагностика:
Несовершенный динтиногенез дифференцируют с :
Заболевание
Несовершенный
Синдром Стенто-на - Капдепона
Истирание зубов 2-3 степени
Кислот-ный некроз 2-3 степ степени
Множественное поражение зубов, быстрая убыль тканей
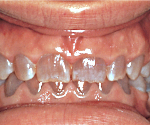
Несовершенный дентиногенез – наследственный порок развития дентина. При 1 типе заболевания зубы приобретают серый цвет, форма коронок чаще в пределах нормы, наблюдается патологическая стираемость. Дети жалуются на повышенную кровоточивость десен, появление подвижности зубов. При 2 типе выявляют зубы янтарного цвета с прогрессирующим стиранием эмали, вследствие чего возникает гиперестезия дентина. Диагностика включает сбор анамнеза, клинический осмотр, рентгенографию, ЭОД. При наличии показаний проводят эндодонтическое лечение с последующим покрытием зубов коронками. При утрате нескольких зубов целостность зубных рядов восстанавливают с помощью съемных протезов.
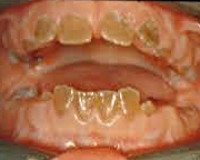
- Причины несовершенного дентиногенеза
- Классификация несовершенного дентиногенеза
- Симптомы несовершенного дентиногенеза
- Диагностика несовершенного дентиногенеза
- Лечение несовершенного дентиногенеза
- Цены на лечение
Общие сведения
Несовершенный дентиногенез (наследственная опалесцентность дентина) – генетически обусловленное заболевание, которое возникает вследствие нарушения закладки мезодермальной зародышевой ткани (или мезодермальной и эктодермальной при синдроме Стентона-Капдепона). В 50% случаев несовершенный дентиногенез 1 типа сочетается с несовершенным остеогенезом. Основной тип наследования - аутосомно-доминантный. Частота диагностирования несовершенного дентиногенеза 1 типа составляет 1:50000. Заболевание чаще выявляют у представителей мужского пола. Поражаться могут как временные, так и постоянные зубы, но во временном прикусе несовершенный дентиногенез выявляют чаще.
Несовершенный дентиногенез 2 типа передается аутосомно-доминантным путем с полной пенетрантностью. Является наиболее распространенной формой заболевания, частота встречаемости в популяции 1:8000. Поражаются в равной степени временные и постоянные зубы. Заболевание было описано в 1892 году Стентоном, через 13 лет в 1905 году - Капдепоном. Несовершенный дентиногенез 3 типа выявляют очень редко в изолированных популяциях США и среди евреев-ашкенази.

Причины несовершенного дентиногенеза
Несовершенный дентиногенез развивается в результате нарушения формирования дентина на этапе дифференцировки тканей. Вследствие этого образуется аморфный, неорганизованный, атубулярный дентин с высоким содержанием органических веществ. Несовершенный дентиногенез 1 типа проявляется дефицитом образования коллагена. 2 тип заболевания связан с мутацией дентин-сиало-фосфопротеинового гена (DSPP), который кодирует образование специфического матричного белка (расположен в четвертой хромосоме). Причиной 3 типа несовершенного дентиногенеза являются нарушения дентинового матрикса фосфопротеина 1 (DMPI).
Гистологические изменения при трех формах несовершенного дентиногенеза выглядят следующим образом: в поверхностном слое нормальная структура дентина сохранена. В околопульпарном дентине наряду с участками, содержащими аномальные дентинные канальцы, встречаются и зоны полного их отсутствия.
Классификация несовершенного дентиногенеза
Наиболее часто в стоматологии используют классификацию несовершенного дентиногенеза по Shields:
- 1 тип несовершенного дентиногенеза. Строение эмали в пределах нормы. Нарушается структура околопульпарного дентина. Дентинные трубочки сужены, облитерированы. Наблюдается гипоминерализация дентина. Преколлагеновые волокна не превращаются в коллагеновые.
- Синдром Стентона-Капдепона (2 тип). Характеризуется нарушением строения эмали, уменьшением ее толщины, неоднородной структурой дентина, прогрессирующей кальцификацией пульповой камеры, дегенеративными изменениями в цементе. В дентине уменьшено количество трубочек, отмечается низкое содержание минеральных веществ.
- 3 тип несовершенного дентиногенеза. Дентинный матрикс атипичен, с характерными проявлениями фиброза. Наблюдается увеличенное количество интерглобулярного дентина, неоднородное строение припульпарного дентина, расширение пульповой камеры.
Симптомы несовершенного дентиногенеза
При несовершенном дентиногенезе 1 типа величина и размеры зубов, сроки прорезывания - в пределах нормы. Основные жалобы сводятся к появлению кровоточивости десен, может наблюдаться подвижность зубов 1-2 степени. Иногда встречается луковицеобразная форма коронок. Зубы приобретают более интенсивную водянисто-серую окраску. Часто диагностируют переломы корней, признаки патологической стираемости. Если несовершенный дентиногенез 1 типа ассоциирован с несовершенным остеогенезом, то тяжесть поражения зубов не коррелирует с тяжестью основного заболевания.
Синдром Стентона-Капдепона, как правило, является изолированной патологией. Зубы янтарного, водянисто-серого цвета, опалесцируют. Зафиксированы редкие случаи фиолетовой окраски. Иногда встречаются укороченные клинические коронки в форме луковицы. При несовершенном дентиногенезе 2 типа наблюдается прогрессирующая облитерация пульповых камер, которая начинается еще до момента прорезывания. Эмаль быстро скалывается, что приводит к оголению дентина, снижению высоты прикуса, смещению головки височно-нижнечелюстного сустава.
Вследствие окрашивания дентина зубы приобретают коричневый оттенок. Корни искривлены и истончены. Возможна ретенция постоянных зубов или, наоборот, их ранняя смена. При несовершенном дентиногенезе 3 типа коронки постоянных зубов имеют форму колокола. Цвет может изменяться от желто-коричневого до серо-голубого. Наблюдаются множественные вскрытия пульповой камеры временных зубов.
Диагностика несовершенного дентиногенеза
Важным этапом диагностики является сбор анамнеза с целью выявления наследственных факторов заболевания. Клинические признаки варьируют в зависимости от формы несовершенного дентиногенеза. В ходе физикального осмотра врач-стоматолог определяет изменение цвета зубов. Коронки приобретают атипичную шаровидную форму вследствие значительного сужения в области шейки. Также выявляют патологическую стираемость, снижение нижней трети лица.
Рентгенологическими признаками несовершенного дентиногенеза 1 типа являются истончение кортикального слоя челюсти, крупноячеистое строение губчатого вещества, медленно прогрессирующее кальцифицирование корней после прорезывания. При синдроме Стентона-Капдепона с помощью рентгенографии выявляют уменьшенные пульповые камеры, облитерированные каналы. Часто диагностируют периапикальные очаги разрежения костной ткани. При проведении электроодонтодиагностики определяют снижение показателей возбудимости пульпы.
Дифференцировать несовершенный дентиногенез необходимо не только с несовершенным амелогенезом, дисплазией дентина, кислотным некрозом, аномалиями развития зубов, но и с другими изменениями дентина, ассоциированными с общими заболеваниями. Речь идет о брахиоскелетогенитальном синдроме, мраморной болезни, гипофосфатазии, синдроме Элерса-Данлоса. С целью выявления генетически детерминированных факторов заболевания показана медико-генетическая консультация.
Лечение несовершенного дентиногенеза
Лечение несовершенного дентиногенеза требует комплексного подхода. Основная задача – максимально щадящим способом сохранить зубы. С этой целью показана реминерализирующая терапия. В качестве препаратов для восстановления минерального состава используют кальций- и фторсодержащие средства. При наличии апикальных очагов разрежения костной ткани проводят эндодонтическое лечение с последующим покрытием зубов коронками. В случае утраты зубов показано ортопедическое лечение. Для замещения дефектов зубных рядов, а также с целью предотвращения развития зубочелюстных деформаций применяют съемные протезы. Несъемные мостовидные конструкции при несовершенном дентиногенезе используют редко. Повышение высоты прикуса проводят с помощью съемных капп.
Если несовершенный дентиногенез является изолированной патологией, прогноз более благоприятный. При раннем обращении пациентов, эффективном эндодонтическом лечении, своевременном покрытии пораженных зубов коронками функциональную целостность зубочелюстной системы удается сохранить.
Гипоплазия эмали зубов – это дефицит эмалевого слоя, который возникает в результате неправильного развития зачатков молочных или постоянных зубов. Проявляется нарушением формы, пигментации и поверхностной структуры зуба, а также его повышенной чувствительностью на различные раздражители. Чаще затрагивает внешний слой коронки, реже – дентин. Крайней степенью патологии является полное отсутствие зубной эмали – аплазия.
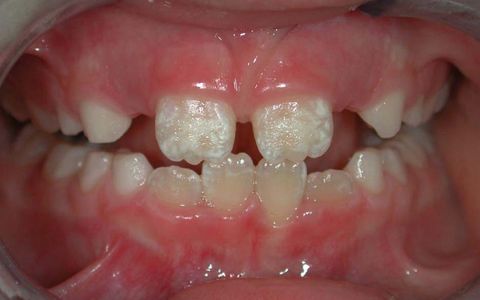
Гипоплазия эмали зубов – это дефицит эмалевого слоя, который возникает в результате неправильного развития зачатков молочных или постоянных зубов. Проявляется нарушением формы, пигментации и поверхностной структуры зуба, а также его повышенной чувствительностью на различные раздражители. Чаще затрагивает внешний слой коронки, реже – дентин. Крайней степенью патологии является полное отсутствие зубной эмали – аплазия.
Причины
Заболевание может быть генетически обусловленным или приобретенным на ранних стадиях развития организма. При этом, в зависимости от сроков проявления патологии, список ее причин может различаться.
Внимание! Генетическая гипоплазия передается через поврежденный ген в половой Х-хромосоме и наследуется как доминантный признак. В случае болезни отца поражает только дочерей (100% девочек рождаются с гипоплазий, мальчики здоровы), а в случае болезни матери – 50% всех детей обоего пола.
Помимо наследственности и спонтанных мутаций, основные патогенные факторы при гипоплазии молочных зубов – нарушения в организме матери и неонатальные осложнения. Другие факторы:
- гормональные сбои;
- вирусные инфекции (краснуха, сифилис, токсоплазмоз и т.п.);
- несовпадение резус-фактора матери и плода – развивается гемолитическая болезнь новорожденных;
- сильный токсикоз;
- злоупотребление алкоголем;
- облучение – разовое или накопительное;
- недостаток витаминов, микро- и макроэлементов;
- недоношенность, асфиксию и родовые травмы – за счет высокого риска развития энцефалопатий с нарушением регуляторных функций ЦНС.
Воздействие этих причин сбивает закладку зубных зачатков или нарушает обмен веществ, что незамедлительно сказывается на дальнейшем различных дентальных структур, в том числе эмали.
Внимание! Инфекции беременности нарушают формирование твердых тканей зародыша, в том числе эмали зубов. Исследования подтверждают, что тяжелые случаи аплазии чаще встречаются у детей, чьи матери во время беременности перенесли краснуху, токсоплазмоз, «банальную» ОРВИ или токсикоз. Более того, статистика показывает, что различные проявления гипоплазии эмали встречаются сегодня у каждого третьего ребенка дошкольного возраста.
Гипоплазия эмали постоянных зубов закладывается в детский период, начиная с 5–6 месяцев, и часто связана с нарушением обмена веществ:
- Сбои в ЦНС нарушают обмен основных минералов. Скелет, в том числе и зубы, недополучает необходимые элементы для построения своей структуры.
- Гормональные заболевания – гипотиреоз и недостаточность паращитовидных желез уменьшают содержание кальция и фосфора в костях, ногтях, зубах.
- Нарушения работы ЖКТ – различного рода диспепсии и ферментные проблемы снижают способность к усвоению необходимых микроэлементов.
- Гиповитаминозы, особенно с дефицитом витаминов Д, С, Е влияют на нормальное формирование скелета в целом (вплоть до рахита).
- Острые инфекционные заболевания в первые годы жизни замедляют минеральный обмен и тормозят естественное развитие организма.
Состояние молочных зубов также оказывает влияние на состояние развивающихся в непосредственной от них близости зубов постоянных. Хронические периодонтиты или травмы при неудачном удалении с повреждением зубного зачатка могут спровоцировать нарушение формирования эмали.
Симптоматика
Признаки патологического развития поверхностного слоя зубной коронки:
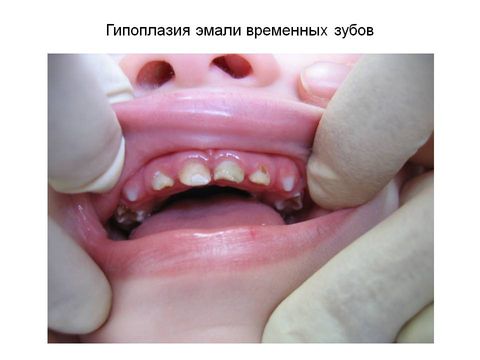
- нарушение целостности эмали в виде бороздок, гребней, линий, пятен, вплоть до полного отсутствия тканей;
- пигментация белого, желтого, желто-коричневого оттенка;
- деформация – укорочение корней, искривление коронковой части;
- повышенная чувствительность к раздражителям.
Эмаль при этом может сохранять гладкость и блеск, а имеющиеся при прорезании дефекты не склонны к разрастанию. Однако по внешнему виду дефекта можно судить и о некоторых характеристиках повреждающего фактора:
- Локализация на тех или иных зубах зависит от того, на каком этапе развития организм перенес негативное воздействие. Если ребенок болел в возрасте 5–6 месяцев, у постоянных зубов будут поражены края передних резцов и бугры «шестерок», в 8–9 месяцев – краевые резцы и режущая поверхность клыков.
- Размер дефекта определяет длительность воздействия. Если заболевание тянулось на протяжении всего дошкольного периода, гипоплазия равномерно охватывает всю поверхность зубов.
- Количество патогенных структур в пределах одного зуба зависит от кратности патогенного влияния. Например, если гипопластические изменения неровные и имеют волнообразную структуру, это говорит о наличии в анамнезе инфекций или хронических заболеваний с периодами ремиссий и обострений.
Классификация заболевания
Основная действующая систематика гипоплазий основана на этиологии патологического процесса и его размерах. Различают следующие виды:
- Системная гипоплазия поражает все зубы ротовой полости или отдельные симметричные группы со сходными сроками формирования. Основные дефекты располагаются параллельно десне, ближе к жевательной/режущей части, в основном на вестибулярной поверхности и заметны сразу после прорезывания.
- Местная гипоплазия повреждает отдельные зубы постоянного прикуса. Выглядит как белесое или желто-коричневое помутнение эмали с участками эрозивного процесса. Основная причина – острые периапикальные воспаления молочных зубов. Чаще поражает премоляры, реже – моляры.
- Очаговая – обычно вовлекает несколько последовательно расположенных зубов. Гипоплазия охватывает не только эмаль, но и дентин зуба с серьезным нарушением его функциональности. Такие структуры поздно прорезываются и на рентгене демонстрируют низкую плотность тканей, крупные пульповые камеры и широкие короткие корневые каналы.
На заметку! Местная гипоплазия внешне схожа с флюорозным поражением и первыми признаками кариеса, поэтому для вынесения диагноза требуется дифференциальная диагностика с окрашиванием твердых тканей (участки гипоплазии, в отличие от флюороза, окрашиванию не поддаются).
Распространенный тип детской гипоплазии – молярно-резцовая гипоминерализация, когда патология охватывает резцы и 1–4 моляра. Проявляется размытыми пятнами белого, желтого или желто-коричневого цвета на различных участках коронки. Такая эмаль проявляется повышенной чувствительностью, часто скалывается, обнажая дентин и способствуя развитию кариеса.
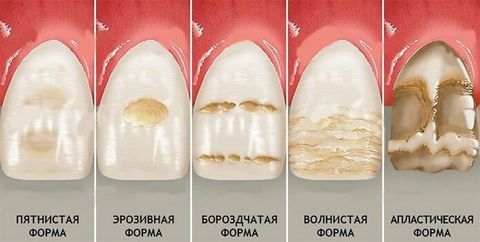
Кроме того, выделяют целый набор форм внешнего проявления патологии:
- Пятнистая – полоски или пятна белого, желтого, желтовато-коричневого цвета. Сами повреждения при этом могут располагаться в подповерхностном слое эмали, и тогда сама эмаль остается гладкой и блестящей, или непосредственно на поверхности – структура становится тусклой и шероховатой.
- Эрозивная – основные повреждения сосредоточены в поверхностном слое эмали и в виде пятнистых участков эрозий.
- Бороздчатая – полосы эрозий образуют бороздки параллельные режущему краю зубов.
- Волнистая – параллельные режущему краю тонкие участки гипоплазии почти сливаются друг с другом, образуя волнистую структуру поверхности.
- Апластическая – полное отсутствие эмали с выраженной коричневой пигментацией поверхности зуба.
Изменение формы зуба
В данном случае видимые изменения эмали отсутствуют, однако зуб в ходе неправильного развития принимает патологические формы. Наиболее распространенные варианты:
- шиповидные зубы – коронка принимает вид треугольника и напоминает зубы акулы;
- зубы Гетчинсона – резцы с изогнутым в виде кубышки краем;
- зубы Фурнье – широкое основание резцов сужается к лопатообразному режущему краю;
- зубы Пфлюгера – изменение аналогичное двум предыдущим, но характерно для первых премоляров (жевательная поверхность оказывается уже шейки зуба);
- зубы с неупорядоченным искажением формы (уродливые зубы).
Основная причина подобных изменений – поздний врожденные инфекции, преимущественно сифилис. Однако трепонема проникает в ткани плода при переходе на плацентарное кровообращение на 4–5 месяце беременности, поэтому при своевременном обнаружении инфекции и проведении специфического лечения, ребенок вполне может родиться полностью здоровым.
Диагностика и лечение
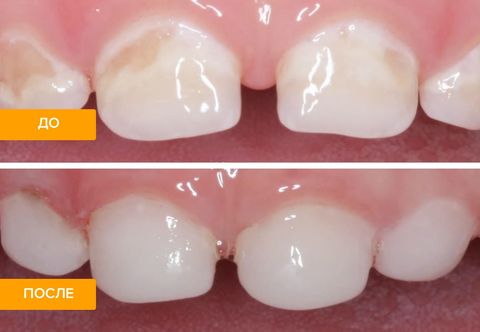
Гипоплазия легко выявляется при визуальном осмотре на приеме стоматолога. Для постановки точного диагноза дополнительно назначают рентгенографию и проводят дифференциальный анализ окрашиванием твердых тканей.
Выбор методов лечения зависит от типа дефекта, его глубины, площади и степени минерализации окружающих тканей. Полное восстановление не всегда возможно, поэтому конечная эстетика во многом зависит от технических возможностей клиники и стоматологии в целом, а также возможностей и желания родителей пациента.
Важно! Особое внимание при гипоплазии следует уделять профилактике кариеса. Истончение или частичное/полное отсутствие эмали открывает доступ микробам, которые при первом же благоприятном случае начинают свою патогенную активность.
Консервативное лечение
Подход актуален при повреждении поверхностного слоя эмали и общей слабой минерализации дентальных тканей. Включает:
- Эндогенный прием витаминов, минералов и препаратов, повышающих их усвоение организмом.
- Местная реминерализация твердых тканей зуба препаратами фтора, кальция, фосфора.
- Микроабразия или отбеливание – легкое протравливание и шлифовка эмали бором минимальной абразивности. После полировки зуб принимает естественный здоровый вид. Процедура позволяет устранить помутнение эмали и легкую эрозию ее верхнего слоя – во всех остальных случаях такая мера воздействия нецелесообразна.
Лечение с препарированием зуба
Как правило, проводят после предварительной минерализации тканей, для восстановления более обширных и глубоких эстетических дефектов. Для этого пораженный участок эмали обрабатывают под установку пломб и/или виниров. В тяжелых случаях гипоплазии, а также при полной аплазии эмали применяют более радикальные методы – в зависимости от состояния дентина назначают либо установку коронок, либо полное удаление с последующим протезированием.
Профилактика гипоплазии
Самое большое внимание следует уделять беременным женщинам и детям дошкольного возраста. Внутриутробный и младенческий период – особенно важны для формирования и роста здоровых зубов.
Базовые меры профилактики:
- На этапе планирования беременности обратите внимание на состояние здоровья (в том числе зубов) и рацион питания.
- На протяжение всех триместров избегайте инфекционных заболеваний и острого токсикоза.
- Обеспечьте будущей матери сбалансированный рацион питания, не допускайте авитаминозов и дефицита микроэлементов.
- После рождения обеспечьте малыша качественным питанием с достаточным уровнем витаминов А, В, С, Д, минералов кальция, фосфора, фтора. Идеальный вариант для первых месяцев жизни – грудное вскармливание (при условии полноценного питания матери). Это не только снабдит организм ребенка всем необходимым, но и даст надежный уровень иммунной защиты.
- Своевременно устраняйте соматические заболевания у детей дошкольного возраста.
- С первых дней жизни следите за гигиеной молочных зубов. Для это можно использовать специальные силиконовые напальчники или салфетки.
- Качественно и своевременно лечите молочные зубы – не допускайте развития осложненного кариеса. Если этого избежать не удалось, потребуется атравматичное удаление поврежденного зуба во избежание периапикального воспаления тканей.
- Старайтесь оберегать ребенка от возможных стоматологических травм.
Гипоплазия – это необратимое изменение тканей, поэтому несоблюдение этих простых профилактических норм впоследствии станет для человека «зубной болью» на всю его жизнь. Помните: лечение обеспечивает лишь временную защиту и эстетическое решение проблемы.
О дифференциальной диагностике различных форм пороков развития твердых тканей зубов.
Резюме
В статье приведены данные обследования пациентов с приобретенными и наследственными пороками развития твердых тканей зубов у детей. Представлена клиническая ситуация сочетания этих заболеваний у одного больного. Описаны ведущие клинические признаки приобретенного поражения зубов - флюороза, и наследственного порока развития твердых тканей зубов - опалесцируюшего дентина, или синдрома Стентона-Капдепона. Предложена тактика комплексного обследования и ведения больного с сочетанной патологией твердых тканей зубов, с привлечением специалистов - генетика, ортодонта, ортопеда.
Пороки развития твердых тканей зубов делят на приобретенные и наследственные. Диагностика и дифференциальная диагностика приобретенных и наследственных пороков развития твердых тканей зубов представляет определенные сложности: этиология и клинические проявления различны, разнообразны, но имеют некоторые сходные признаки. У детей и подростков с пороками развития твердых тканей зубов возникают жалобы на функциональный и косметический дефект, развивается комплекс неполноценности. Актуальной задачей стоматолога является восстановление функции, устранение косметического дефекта, реабилитация пациента. Ранняя диагностика и своевременное вмешательство предупреждают развитие осложнений.
В данной статье описаны два клинических наблюдения: у одного пациента - приобретенный порок развития твердых тканей зубов, у другого пациента - сочетание приобретенного порока развития с наследственным поражением твердых тканей.
Флюороз. МКБ - 10.КОО.ЗО.
Синонимы: крапчатая эмаль, пятнистая эмаль.
Флюороз - заболевание, развивающееся при поступлении в организм повышенных концентраций фторида, в основном из питьевой воды. Зубы поражаются флюорозом в период их минерализации.
Существуют эндемические очаги флюороза в определенных регионах с повышенным содержанием фтора в воде (свыше 1 мг/л).
Наследственный опалесцирующий дентин - синдром Стентона-Капдепона. МКБ - 10.К00.52.
Синонимы: дисплазия Капдепона, несовершенный одонтогенез.
При этом заболевании нарушается расположение кристаллов в эмали в период ее построения. Происходит истончение и деструкция эмали. В дентине уменьшается количество минералов, формируется атипичный дентин. Заболевание передается детям обоего пола.
Клиническая ситуация № 1
В клинику обратились родители мальчика 8,5 лет с жалобами на изменение цвета зубов и сколы эмали по режущему краю у передних верхних зубов. Из анамнеза выяснено, что ребенок родился и живет в регионе с повышенным содержанием фторидов в питьевой воде, который является эндемическим очагом флюороза. Беременность матери и роды протекали без осложнений. Ребенок находился на грудном вскармливании 11 месяцев, рос и развивался соответственно возрасту. В 2,5 года перенес острый герпетический гингивостоматит, в 5 лет - ветряную оспу. В настоящее время практически здоров. Прорезывание временных и постоянных зубов происходило в срок.
Со слов родителей, постоянные зубы прорезались с эмалью необычного цвета - меловидная с желто-коричневыми вкраплениями. Проведен осмотр: конфигурация лица не изменена, кожные покровы чистые, регионарные лимфоузлы не пальпируются.
В полости рта: слизистая оболочка преддверия рта и собственно полости рта бледно-розовая. Уздечки губ и языка пластичны, имеют правильное прикрепление и нормальную длину. Прикус сменный ортогнатический. Завершено прорезывание первых постоянных моляров, первых постоянных резцов и первых постоянных премоляров. В стадии прорезывания находятся вторые резцы на верхней челюсти. Значительная часть коронок постоянных зубов меловидная, без блеска, имеет светло-коричневую пигментацию. На фоне выраженной пигментации эмали определяются локальные дефекты глубиной 0,1 -0,3 мм, диаметром 1,5мм с гладким коричневым дном (рис. 1). Выражена стираемость эмали. На ортопантомограмме патологические изменения в зубах не выявляются: пульповые камеры и каналы не облитерированы, длина корней соответствует норме (рис. 2).

С целью достоверной качественной диагностики проведена профессиональная гигиена полости рта, высушивание и окрашивание эмали 2%-ным водным раствором метиленовой сини. В очагах поражения не отмечалось окрашивание эмали. На основании жалоб, анамнеза, клинической картины, по отсутствию патологических изменеий на рентгенограмме поставлен предварительный диагноз «флюороз, меловидно-крапчатая форма». С целью уточнения диагноза проведена дифференциальная диагностика между флюорозом, системной гипоплазией эмали, поверхностным кариесом. В отличие от системной гипоплазии эмали при флюорозе дефекты не имеют четких контуров, параллельных режущему краю, эмаль меловидная, поражены все зубы. При системной гипоплазии эмали поражена группа зубов одного периода минерализации. При поверхностном кариесе дефекты образуются после прорезывания зубов, локализуются в пришеечной области. Возникают жалобы на кратковременные боли от химических раздражителей (табл. 1). Диагноз «флюороз, меловидно-крапчатая форма» подтвержден.
Для решения проблем, связанных с нарушением эстетики и функции зубов, нарушением психологического состояния больного, рекомендовано лечение, состоящее из нескольких этапов: местная реминерализирующая терапия фосфорно-кальциевыми препаратами: R.O.K.S. Medical Minerals, Tooth Mousse, «Белагель Са/Р» и прием витаминно-минеральных комплексов. В подростковом возрасте возможно отбеливание эмали зубов.
У больного В. 8,5 лет в прорезавшихся постоянных зубах формирование корней не завершено, поэтому целесообразна реставрация стеклоиономерными цементами, а по завершению формирования корней - композиционными материалами. Даны рекомендации: соблюдать гигиену полости рта, ограничить употребление питьевой воды из водоисточника. Диспансерное наблюдение у стоматолога два раза в год
Таблица 1. Основные дифференциально-диагностические признаки флюороза, системной гипоплазии эмали, кариеса
Флюороз -меловидно-крапчатая форма
Меловидно-крапчатая форма не
Пульповая камера и каналы не
Системная гипоплазия эмали
Единичные темные пятна или горизонтальные полосы располагаются вдоль режущего края - при чашеобразной и бороздчатой форме.
Кариес в стадии пятна
Дефекты возникли после прорезывания зубов.
Дефекты участка минерализации расположены в пришеечной области, фиссурах, на контактных поверхностях зубов.
Кариозная полость формируется в пределах эмали.
Кариозные полости проецируются на R-грамме. Пульповая камера и каналы не изменены
Клиническая ситуация №2
В клинику обратились родители 9-летнего сына, проживающие в эндемическом очаге флюороза, с жалобами на изменение цвета зубов и на укорочение коронок передних зубов на нижней челюсти.
Из анамнеза выяснено: ребенок родился и живет в регионе с повышенным содержанием фторидов в питьевой воде. Беременность и роды у матери протекали без осложнений. Грудное вскармливание до 9 месяцев. Ребенок рос и развивался соответственно возрасту. В раннем детстве страдал пищевым экссудативным диатезом, в настоящее время частые ОРВ, хроническое воспаление гайморовых пазух. При осмотре отца ребенка выявлено: водянисто-коричневый цвет зубов, значительное укорочение коронок нижних передних зубов, связанное с повышенной стираемостью твердых тканей, снижение высоты нижнего отдела лица. Проведен осмотр ребенка: конфигурация лица изменена за счет снижения высоты нижнего отдела. Кожные покровы чистые. Регионарные лимфоузлы не пальпируются.
В полости рта: десневые сосочки у 41, 42, 31, 32 увеличены в размере за счет хронического катарального отека. Эмаль на передних зубах верхней челюсти меловидная, имеет матовый оттенок, на эмали - локальные крапчатые дефекты с пигментированным светло-желтым дном (рис. 3).
На режущих краях передних зубов отмечаются множественные микросколы эмали. На жевательной поверхности моляров имеются участки эмали водянисто-серого цвета (рис. 4).
На зубах 4.1, 4.2, 3.1, 3.2 выражена патологическая стираемость и сколы эмали, обнажен коричневый опалесцирующий дентин, напоминающий янтарь, при зондировании плотный, безболезненный. Пульповая камера не обнажена (рис. 5).

Проведена профессиональная гигиена полости рта, 2%-ный раствор метиленовой сини не окрасил эмаль. На ортопантомограмме определяется: длина сформированных корней у постоянных зубов соответствует норме, выражено сужение корневых каналов у зубов 12, 11, 21, 22, 16, 26, 36, 46. Отсутствует пульповая камера и значительно облитерированы каналы у 41, 42, 32, 31.
На основании анамнеза, жалоб на изменение цвета зубов, укорочение коронок, микросколы эмали, а также на основании клинических проявлений в виде меловидной эмали с пигментированными крапинками, разбросанными по поверхности эмали, поставлен предварительный диагноз «флюороз, меловидно-крапчатая форма».
На основании клинических проявлений в виде снижения высоты нижнего отдела лица, снижения высоты коронок зубов за счет патологической стираемости эмали и опалесцирующего дентина без обнажения пульпы, а также данных рентгенограммы: облитерация пульповой камеры и каналов, поставлен предварительный диагноз «наследственный опалесцирующий дентин». Для уточнения диагноза проведена дифференциальная диагностика между флюорозом и наследственным опалесцирующим дентином. При меловидно-крапчатой форме флюороза эмаль меловидная, матовая с углублениями в виде разбросанных по поверхности крапинок с пигментированным дном. По режущему краю передних зубов образуются сколы эмали.
На рентгенограмме патологические изменения в зубах, пораженных флюорозом, не определяются (рис. 6).

При наследственном пороке развития твердых тканей - опалесцирующем дентине - коронки зубов уменьшены в размере за счет патологической стираемости эмали и дентина. Дентин плотный, коричневого цвета, опалесцирующий -янтарный. Внешний вид сохранившейся эмали серо-водянистый.
На рентгенограмме определяется облитерация каналов и пульповой камеры, длина корней соответствует норме (табл. 2). Подтвержден диагноз сочетанной патологии у одного больного: флюороз, меловидно-крапчатая форма, с наследственным пороком развития - опалесцирующий дентин, или синдром Стентона-Капдепона.
Таким образом, у данного больного выявлено сочетание приобретенного порока развития - флюороза с наследственным пороком развития твердых тканей - опалесцирующим дентином.
С целью профилактики более тяжелых нарушений - полного стирания коронок до уровня десны, хронического катарального гингивита, и усугубления эстетических нарушений - рекомендовано восстановление жевательной функции и нормального соотношения нижнего и верхнего отделов лица. Возможно изготовление защитных капп, коронок. На зубах, пораженных флюорозом, рекомендовано пломбирование крапчатых дефектов материалами с адгезивными системами, адекватными стадии развития корней в постоянных зубах у данного больного.
Таблица 2. – Основные дифференциаьно-диагностические признаки флюорозв и наследственного опалесцирующего дентина.
Эмаль на всех зубах меловидная с пигментированными крапинками, глубиной 0,1-0,3 мм, со светло-желтым дном.
Длина корней соответствует норме.
Дентин просвечивает, прозрачен, имеет коричневый оттенок, опалесцирует.
Зубы напоминают янтарь.
Происходит стирание дентина.
Длина и форма корней соответствует норме.
Подобное комплексное вмешательство стоматолога-терапевта и ортодонта при последующем диспансерном наблюдении позволит нормализовать функцию, восстановить эстетические параметры, а также нормализовать психоэмоциональное состояние больного ребенка и его родителей. Рекомендована медико-генетическая консультация для выявления наследственных факторов в отношении данного заболевания и его прогнозирования.
Описанные клинические ситуации подтверждают целесообразность и необходимость тщательного сбора анамнеза, выявления жалоб, детального клинико-рентгенологического обследования и проведения тонкой дифференциальной диагностики для постановки правильного уточненного диагноза. Современные методы реабилитации на основе доказательной медицины способствуют полной адаптации к социальной среде.
Л.П. Кисельникова, д.м.н., проф., зав. кафедрой
Т.Д. Рзаева, к.м.н., доц.
О.С. Ковылина, к.м.н., доц.
Кафедра детской терапевтической стоматологии МГМСУ
опубликовано 20/05/2012 22:43
обновлено 26/06/2012
— Стоматология
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Общая информация
Краткое описание
Гипоплазия зубов - порок развития, заключающийся в недоразвитии или отсутствии тканей зуба.
1. Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| К00.4 | |||
2. Дата разработки/пересмотра протокола: 2016 год.
3. Пользователи протокола: врач общей практики, стоматолог.
4. Категория пациентов: взрослые.
5. Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |

Автоматизация клиники: быстро и недорого!
- Подключено 290 клиник из 4 стран
- 1 место - 800 руб / 4500 тг в мес.
- Регистратура + Касса - 15 800 руб / 79 000 тг в год

Автоматизация клиники быстро и недорого!
- С нами работают 290 клиник из 4 стран
- Подключение 1 рабочего места - 800 руб / 4500 тг в месяц
- Узнать больше о системе
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1]:
а) системная (общая);
б) местная;
по клиническим проявлениям:
- изменение цвета эмали;
- изменение структуры твердых тканей зуба.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ 3
Диагностические критерии 3:
Жалобы: множественные симметричные косметические дефекты, связанные с нарушением цвета эмали и структуры коронок зубов.
Анамнез: дефекты отмечаются с момента прорезывания зубов.
Физикальное обследование:
· системная гипоплазия – при визуальном осмотре множественные и симметричные поражения зубов в виде изменения цвета и рельефа эмали зубов. Гладкость и блеск эмали сохраняется.
· местная гипоплазия – при визуальном осмотре поражения одного или двух зубов в виде изменения цвета и рельефа эмали зубов. Гладкость и блеск эмали сохраняется.
· изменение цвета эмали – при визуальном осмотре множественные симметрично расположенные пятна белого цвета на вестибулярных поверхностях одноименных зубов. Гладкость и блеск эмали сохраняется. Форма, размеры и цвет пятен остаются неизменными.
· недоразвитие эмали – при визуальном осмотре обнаруживаются небольшие валики, между которыми имеются покрытые неизмененной эмалью углубления (волнистая эмаль), точечные углубления в эмали (точечная эмаль), наличие одиночной борозды и более на коронке (бороздчатая, лестничная гипоплазия). Целостность эмали не нарушена.
· отсутствие эмали – при визуальном осмотре на определенном участке коронки зуба эмаль отсутствует.
Лабораторные исследования: нет.
Инструментальные исследования: при зондировании очага поражения зонд скользит. Перкуссия зубов безболезненная.
Диагностический алгоритм:
· сбор жалоб и анамнеза заболевания;
· визуальный осмотр;
· зондирование;
· перкуссия;
· пальпация.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований*(четко прописывать с каким диагнозом дифференциальная диагностика и какие критерии):
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Начальный кариес | Изменение цвета эмали | Визуальный осмотр. Метод витального окрашивания. Метод трансиллюминации. | Одиночное пятно. Локализация – типичные для кариеса поверхности коронки. Процесс прогрессирует. Матовость и шероховатость эмали. Метод витального окрашивания-результат положительный. Метод трансиллюминации-результат положительный. |
| Поверхностный кариес | Наличие дефекта твердых тканей зуба | Визуальный осмотр. Зондирование. | Локализация – типичные для кариеса поверхности коронки. Одиночный дефект. Неправильной формы. Прогрессирование процесса. При зондировании происходит застревание зонда. |

Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Кальция глюконат (Calcium gluconate) |
| Кальция лактат (Calcium lactate) |
| Натрия фторид (Sodium fluoride) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ 2
Тактика лечения 5: определяется клиническими проявлениями: изменение цвета или изменение структуры твердых тканей зуба.
Немедикаментозное лечение: при нарушении структуры твердых тканей зуба и наличии дефектов формы коронок зубов проводят их восстановление современными фотополимерными композиционными материалами.
Медикаментозное лечение: при изменении цвета и перед реставрацией дефектов коронок зубов применяют комплексную (общую и местную) реминерализующую терапию.
Перечень основных лекарственных средств для реминерализующей терапии;
10% р-р глюконата кальция, 10% р-р лактата кальция, 2% р-р фторида натрия.
Алгоритм реминерализующей терапии:
1. Удаление зубного налета.
2. Изоляция зубов от слюны.
3. Высушивание зубов воздухом.
4. Нанесение на зубные ряды реминерализующего препарата.
5. Удаление реминерализующего препарата.
Таблица сравнения препаратов:
Алгоритм действий при неотложных ситуациях: нет.
Другие виды лечения: нет.
Показания для консультации специалистов: нет.
Профилактические мероприятия:
· соблюдение гигиены ротовой полости;
· правильная техника чистки зубов;
· применение фторированных и кальцинированных зубных паст;
· лечение заболеваний ротовой полости;
· реминерализирующая терапия зубов;
· лечение соматических болезней организма;
· устранение неправильного прикуса.
Мониторинг состояния пациента: (карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий); нет.
Индикаторы эффективности лечения:
· укрепление структуры твердых тканей зубов.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Терапевтическая стоматология: Учебник для студентов медицинских вузов / Под ред. Е.В. Боровского. — М.: «Медицинское информационное агентство», 2004. 2) Терапевтическая стоматология: Учебник / Под.ред. Ю.М.Максимовского. – М.: Медицина, 2002. -640с. 3) Муравянникова Ж.Г. Стоматологические заболевания и их профилактика. – Ростов н/Д: Феникс, 2007. -446с. 4) Диагностика в терапевтической стоматологии: Учебное пособие / Т.Л.Рединова, Н.Р.Дмитракова, А.С.Япеев и др. – Ростов н/Д.: Феникс, 2006. -144с. 5) Стоматологические композиционные пломбировочные материалы / Е.Н.Иванова, И.А.Кузнецов. – Ростов н/Д.: Феникс, 2006. -96с. 6) Луцкая И.К. Основы эстетической стоматологии. –Мн.: Современная школа, 2005. -332с. 7) Болезни зубов некариозного происхождения: Учебное пособие /Михальченко В.Ф., Алешина Н.Ф.,Радышевская Т.Н., Петрухин А.Г. –Волгоград, 2005.-89 с. 8) A National Clinical Guideline for the Use of Dental Filling Materials Information for Dental Health Care Personnel. The Directorate for Health and Social Affairs, Norway. National Clinical Guidelines. http://helsedirektoratet.no/publikasjoner/national-clinical-guideline-for-the-use-of-dental-filling-materials/Publikasjoner/national-clinical-guideline-for-the-use-of-dental-filling-materials.pdf For general practitioners, includes guidelines and evidence-based data on dental filling materials, restorative dentistry. 9) Сlinical guidelines for photocuring: restorative resins. w. frank caughman, frederick a. rueggeberg, james w. curtis jr.
Информация
Список разработчиков протокола с указанием квалификационных данных:
1) Есембаева Сауле Сериковна – доктор медицинских наук, профессор, директор института стоматологии «Казахского национального медицинского университета им. С.Д. Асфендиярова».
2) Баяхметова Алия Алдашевна – доктор медицинских наук, профессор, заведующая кафедрой терапевтической стоматологии «Казахского национального медицинского университета им. С.Д. Асфендиярова».
3) Мажитов Талгат Мансурович – доктор медицинских наук, профессор АО «Медицинский университет Астана», профессор кафедры клинической фармакологии и интернатуры, клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Жаналина Бахыт Секербековна – доктор медицинских наук, профессор РГП на ПХВ Западно-Казахстанский государственный медицинский университет им. М.Оспанова, заведующая кафедрой хирургической стоматологии и стоматологии детского возраста.
Читайте также:

