Препарат зубного налета микробиология
Опубликовано: 30.04.2024
Только совокупность всех доступных методов лабораторной диагностики позволяет всесторонне обследовать пациента для выявления этиотропного агента, постановки правильного диагноза и, соответственно, назначения адекватного лечения.
Методы лабораторной диагностики воспалительных заболевания тканей пародонта можно систематизировать следующим образом:
• микробиологические;
• иммунологические;
• биохимические;
• цитологические.
Развитие воспалительных изменений в пародонте является следствием повреждающего влияния зубного налета, бактериальная флора которого является первичным фактором, вызывающим поражения пародонта при гингивите и пародонтите.
Для адекватного лечения ВЗП необходимо знать механизмы формирования микробной зубной бляшки, как причинного фактора этих заболеваний.
Зубная бляшка является продуктом микробного размножения. Она состоит из микробных масс, которые прикрепляются к вторичной кутикуле (пелликуле).
Зубная бляшка — это структурированное формирование, состоящее, главным образом, из микроорганизмов, которое визуально определяется на зубах через 1 —2 дня после прекращения чистки зубов в виде белого, сероватого либо желтоватого зубного налета. Ее постоянный прогрессирующий рост сдерживается током слюны, движением губ, языка, пищевого комка, особенно на верхних 2/3 коронок зубов. Поэтому бляшка скапливается и созревает именно в придесневых областях и межзубных промежутках. В 1 мг субстрата зрелой зубной бляшки содержится до 300 млн микроорганизмов.
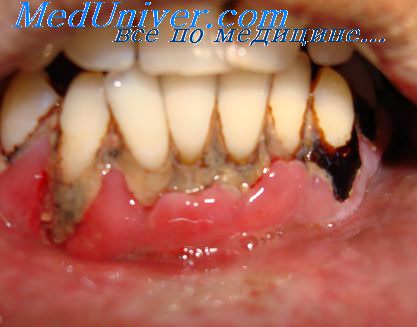
Наряду с плотно прикрепленной к зубу бляшкой существуют и рыхлые микробные скопления на стенках внутри ПК. В ряде случаев именно рыхло прикрепленные микроорганизмы имеют решающее значение в развитии агрессивных форм пародонтита.
В отличие от структурированной плотной тесно связанной с поверхностью зуба бляшки, мягкий зубной налет представляет собой неструктурированную аморфную практически не скрепленную с поверхностями зуба субстанцию. Эта субстанция состоит из микроорганизмов, слущившихся эпителиальных клеток, лейкоцитов и смеси слюнных белков и липидов с частицами пищи. Мягкий зубной налет легко определяется визуально без индикаторов и удаляется простой струей воды.
На основе исследования механизмов взаимодействия между различными бактериями налета и хозяином разработана классификация пародонтальных микробных комплексов. Микробные комплексы поддесневых бляшек различаются по частоте встречающихся в их составе микроорганизмов. Выделяют красный, зеленый, желтый, пурпурный, оранжевый микробные комплексы, которые также способны вызывать поражения пародонта и другие заболевания полости рта.
Данные литературы позволяют утверждать, что при поражениях пародонта как для диагностики, так и для выбора адекватного этиопатогенетического лечения необходим микробиологический анализ. Успех и неуспех лечения часто зависят от того, удается ли идентифицировать возбудителя того или иного заболевания.
В начале истории микробиологии микроорганизмы дифференцировали только с помощью красителей: например, микроорганизмы, окрашивающиеся красителем по Граму (грамположительные) и неокрашивающиеся (грамотрицательные). Разработанные более 100 лет назад техники окрашивания используются для идентификации отдельных видов микроорганизмов и сегодня.
При определении микрофлоры полости рта в настоящее время применяется целый ряд классических методов. Так, для изучения качественного состава микрофлоры идентифицируют микроколонии и/или микробные тела при микроскопии. Количественную оценку микрофлоры проводят путем посева на селективные и неселективные среды с последующим подсчетом колоний микроорганизмов. При выборе метода лечения оценивают чувствительность микрофлоры к лекарственным препаратам.
Вместе с тем за последние полтора столетия были разработаны и внедрены в лабораторную практику десятки новых методов изучения микрофлоры, такие как проточная цитометрия, серологические исследования, анализ белков, сравнение ДНК-последовательностей и др. Однако многие из этих методов требуют приготовления бактериальных культур, что радикально удлиняет время анализа (например, проточная цитометрия), к тому же после культивирования невозможно определить начальную концентрацию микроорганизма в образце, соотношение погибших и живых клеток.
Биохимические методы, основанные на определении специфических для каждого типа клеток соединений (ферментов, витаминов, кислот и пр.), также нельзя считать стопроцентно пригодными для идентификации, поскольку многие микроорганизмы имеют сходные характеристики.
Сравнительно недавно для идентификации бактерий стали использовать масс-спектроскопию. Масс-спектрометр сортирует молекулы клетки по соотношению молекулярная масса/заряд и составляет характеристические наборы значений для каждого типа клеток. Этот метод также ограниченно годен для диагностики, поскольку клетки разных видов микроорганизмов часто обладают очень сходными молекулами, а количество этих молекул может сильно варьировать на разных стадиях клеточного цикла.
Высокоспецифичными методами определения микробных антигенов являются иммуноблоттинг и полимеразная цепная реакция, но и они имеют свои недостатки.
- Вернуться в оглавление раздела "Стоматология."


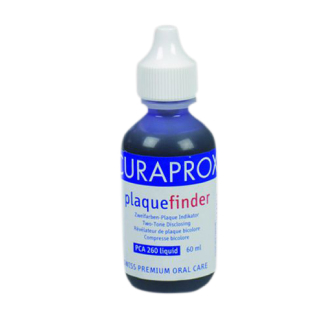
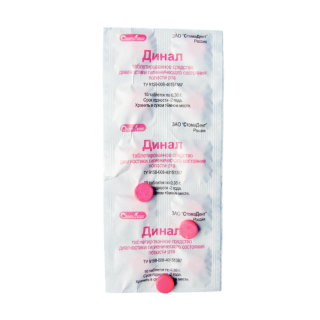

Заинтересовавшись проблемой устранения налета на зубах, ученые заметили, что бактерии в полости рта своеобразно связывают пищевые красители. Так появились индикаторы зубного налета — средства в жидкой и таблетированной форме, которые окрашивают скопления вредных микроорганизмов на поверхности зубов.

Как индикаторы «раскрашивают» зубы?
Все средства, которые производятся сегодня за границей, представляют собой смесь двух красителей:
- бриллиантового синего — используется для окрашивания кондитерских изделий;
- фиолетового — включается в состав губной помады насыщенных красных оттенков.
Оба красителя признаны абсолютно безопасными, так как добавляются в пищу по всему миру. Поэтому индикаторы зубного налета можно применять всем, независимо от возраста. Это главное преимущество индикаторов.
Для чего применяются индикаторы зубного налета? Если такой состав попадает на зубы, краситель взаимодействует с образовавшимся налетом и ярко проявляет его. Причем синий краситель лучше «прилипает» к плотному старому налету, с которым без профессиональной чистки не справиться, а фиолетовый хорошо взаимодействует со свежим налетом. Поэтому зубы при использовании индикаторов зубного налета могут становиться либо розоватыми, либо голубовато-синими в различных вариациях оттенков. Единственное последствие использования этих средств — язык насыщенного фиолетового оттенка на время до шести часов. Однако если для взрослых это смущающее неудобство, то для детей — забавная изюминка, которой можно похвастаться перед друзьями.
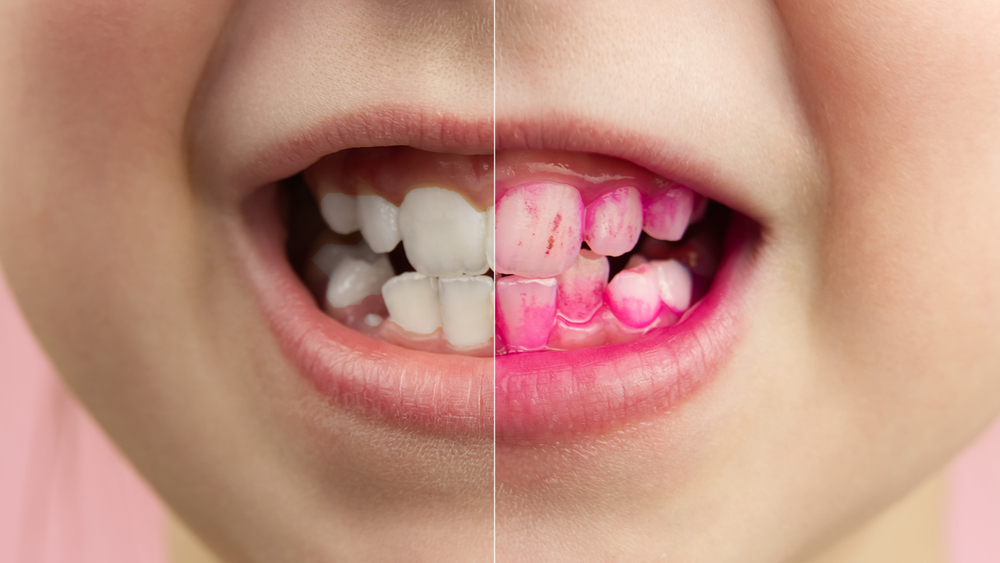
Виды индикаторов
Существуют два вида средств для выявления налета на зубах.
- Таблетки. Их необходимо разжевать и распределить языком по поверхности зубов. Налет окрашивается в различные оттенки, выявляя участки зубов, которым нужно дополнительное внимание.
- Раствор. Им необходимо прополоскать рот после чистки или нанести кисточкой, далее подождать несколько минут и оценить результат гигиенических процедур. После оценки результата обычно достаточно повторно воспользоваться зубной щеткой и пастой. Красители легко смываются с зубов вместе с опасными остатками налета.

Индикаторы зубного налета для детей
Малышам будет довольно сложно освоиться с индикатором в форме таблетки, поэтому специалисты рекомендуют начинать со средства в жидкой форме.
Индикатор налета для ребенка — хороший способ сформировать полезную привычку чистить зубки правильно с малых лет. Использование средства обычно превращается в игру: детям нравится наблюдать, как белые зубы меняют цвет, а потом «бороться» с бактериями на тех участках, которые ярко выделяет раствор.
Взрослым в этой игре отводится роль внимательного наблюдателя. Необходимо следить за дозировкой средства, за тем, чтобы состав не попал на одежду, так как может окрасить ее. После «битвы» с налетом жидкость не нужно проглатывать. После чистки все окрашенные участки зубов должны вновь стать привычного цвета.
Какой индикатор стоит выбрать?
Производители самых известных индикаторов на данный момент, в линейке которых можно найти и жидкие средства, и индикаторы в форме таблеток:
- Miradent;
- Curaprox.
Объем выпуска может быть различным, так что подобрать подходящий именно вам легко: упаковка таблеток может содержать от 6 до 250 штук. Флакон с жидкостью — от 10 до 500 миллилитров.
Некоторые производители выделяют отдельную линейку средств для детей, добавляя в раствор ароматизаторы, например, жевательной резинки, что нравится малышам.
На что обратить внимание
- В составе индикатора зубного налета могут содержаться ксилит или сахарин для придания раствору приятного вкуса, хотя средство может быть и абсолютно безвкусным.
- Отдавать предпочтение нужно индикаторам с красителями, которые воздействуют только на поверхность зубов и не затрагивают слизистую.
- Лучше избегать растворов или таблеток с глютеном или эритрозином в составе из-за восприимчивости организма к этим веществам.
Одно из важных правил соблюдения гигиены полости рта — тщательное удаление налета с поверхности зубов и языка. Не забывайте, что налет часто становится причиной стоматологических заболеваний. Используйте индикатор зубного налета в той форме, которая вам больше нравится. Это эффективно, безопасно и очень просто.

Зубы с момента своего появления и на протяжении всей жизни довольно уязвимы и часто подвергаются опасности. Даже дети знают, что кариес «съедает» зубы, но мало кто помнит о том, что проблемы начинаются с зубного налета. Он становится главным источником пищи для бактерий, которые образуют кислоты и разрушают зубную эмаль. На формирование кариеса уходит значительное время, а для образования отложений требуется всего несколько часов. Как избавиться от налета на зубах, рассказывает Startsmile.
Чем опасен налет на зубах
Зубной налет — это неминерализованные отложения, представляющие собой скопления бактерий на поверхности эмали. С этой проблемой сталкиваются и взрослые, и дети. В первую очередь налет появляется в труднодоступных для зубной щетки зонах, таких как фиссуры, межзубные промежутки, контактные поверхности. Также отложения в виде налета могут быть вдоль края десны, вокруг пломбы, на искусственных конструкциях.
Опасность налета заключается в его минерализации, то есть трансформации мягких отложений в зубной камень, удалить который в домашних условиях невозможно. Налет — основная причина возникновения заболеваний зубов и десен, так как он является питательной средой для патогенных микроорганизмов. Если пренебрегать гигиеной, не обращать внимания на образующиеся отложения, можно получить целый перечень стоматологических проблем, включая кариес, парадонтит, гингивит. Все это негативно отражается и на состоянии организма в целом, если человека не интересует, как убрать зубной налет.
- Из-за скопления бактерий в зубном налете развивается кариес.
- Бактерии распространяются по всей полости рта, вызывая воспаление десен, появляются гингивит, пародонтит. Кровоточивость десен, неприятный запах изо рта — это последствия зубного налета.
- Миллиарды бактерий в зубных отложениях — это очаг инфекции, которая может попасть в любой орган! Вот почему при различных заболеваниях желудочно-кишечного тракта, лор-органов, дыхательных путей, кожи обязательно рекомендуют посетить стоматолога.
Основные признаки налета:
- изменение цвета зубов;
- отсутствие блеска эмали;
- изменение вкусовых ощущений;
- шершавая поверхность зубов;
- галитоз — неприятный запах изо рта.
Налет на зубах под микроскопом
Рассмотреть фото, где зубной налет под микроскопом, будет полезно всем без исключения. Увидев, как выглядят зубы, покрытые налетом, вряд ли кто-то станет пренебрегать гигиеной.
При оптическом увеличении видно, что налет — это плотная пленка из бактерий, среди которых есть стрептококки и стафилококки, вейлонеллы, нейссерии, дифтероиды, лактобактерии, лептотрихии и др.
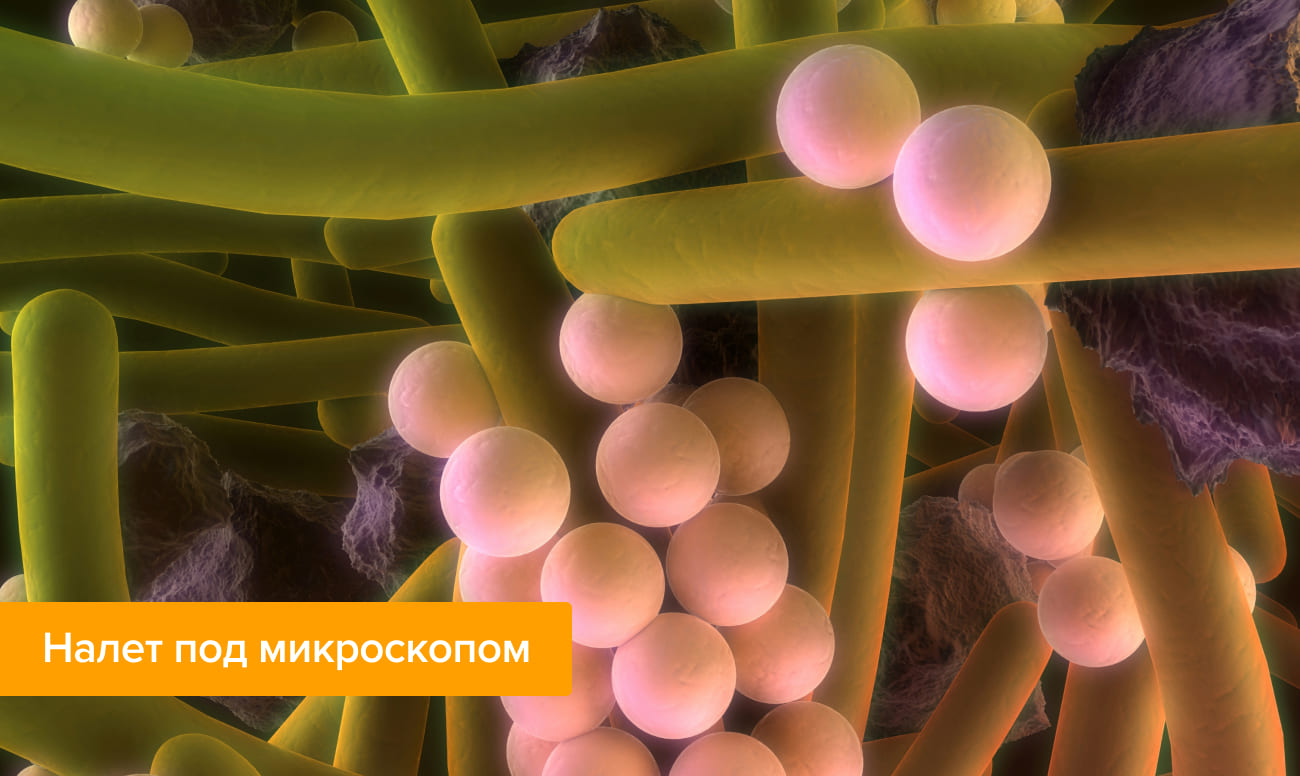
Выделим некоторые особенности мягких отложений и разберемся, почему появляется налет на зубах и из-за чего зубная эмаль меняет свой цвет.
- Пористая структура налета способствует накоплению различных веществ, особенно углеводов и красителей, что приводит к быстрому росту отложений и потемнению зубов.
- Электростатические силы к отрицательно заряженной липкой поверхности зубов притягивают микроорганизмы, заряженные положительно. При этом есть определенная последовательность: сначала появляется кокковая флора, затем по мере утолщения налета к ней присоединяются палочки и нитевидные бактерии.
- Особенности бактерий — в налете могут быть пигментообразующие микроорганизмы, придающие ему специфический оттенок (черный или зеленоватый).
Через несколько часов после чистки на зубах присутствуют десятки тысяч бактерий на 1 грамм (большая часть — аэробные). Они активно размножаются, их количество увеличивается до сотен миллиардов (в основном это анаэробные бактерии).
Виды зубного налета
Наверняка многие знакомы с этой проблемой и искали в интернете информацию, как удалить налет на зубах. Он бывает разного вида — как бесцветным, так и пигментированным.
✔ Белый, кремовый, желтоватый налет. Такие отложения формируются во время сна в условиях нарушенного питания и несоблюдения гигиены.
✔ Серый. Связан с нарушением минерализации эмали, приводящим к ее гипоплазии.
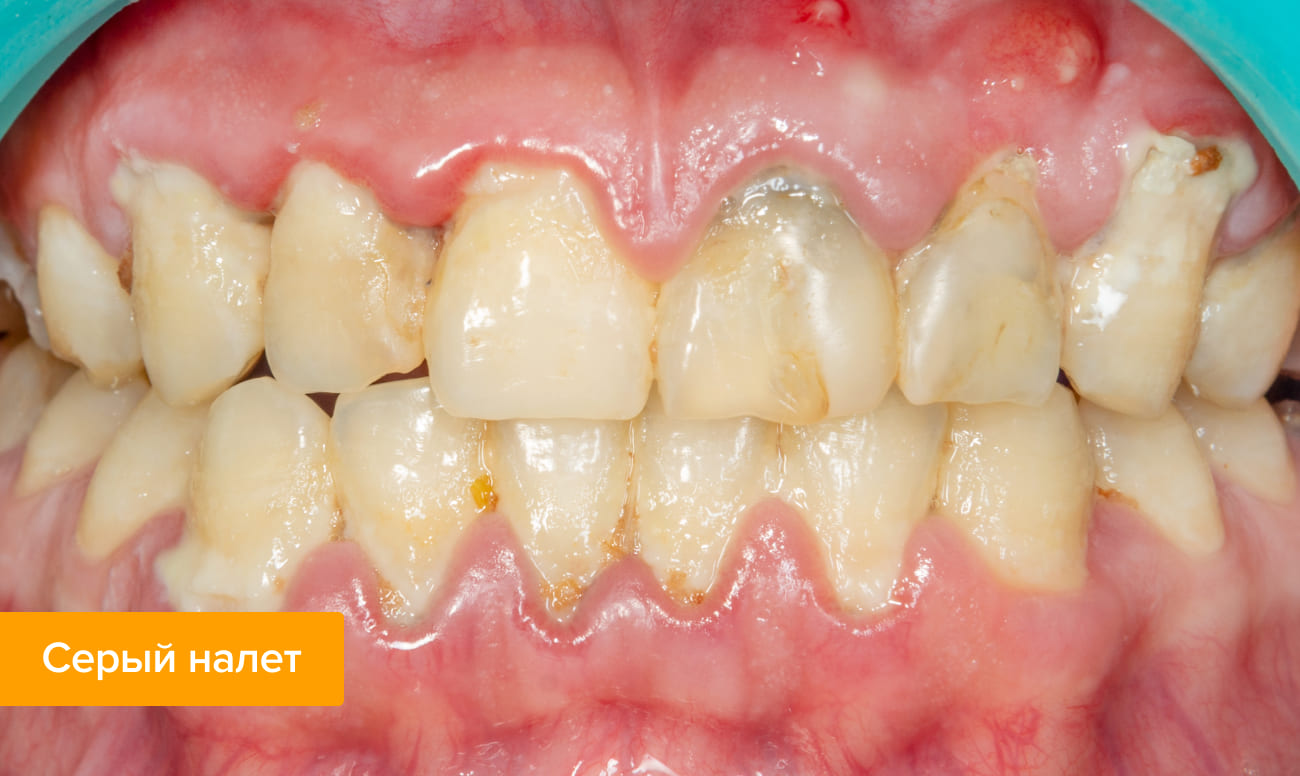
✔ Зеленый. Налет на фронтальных зубах у детей и взрослых, формирование которого обусловлено жизнедеятельностью бактерий с содержанием хлорофилла.
✔ Желтый — налет от чая на зубах, от никотина, пищевых красителей, а также появляющийся с возрастом.

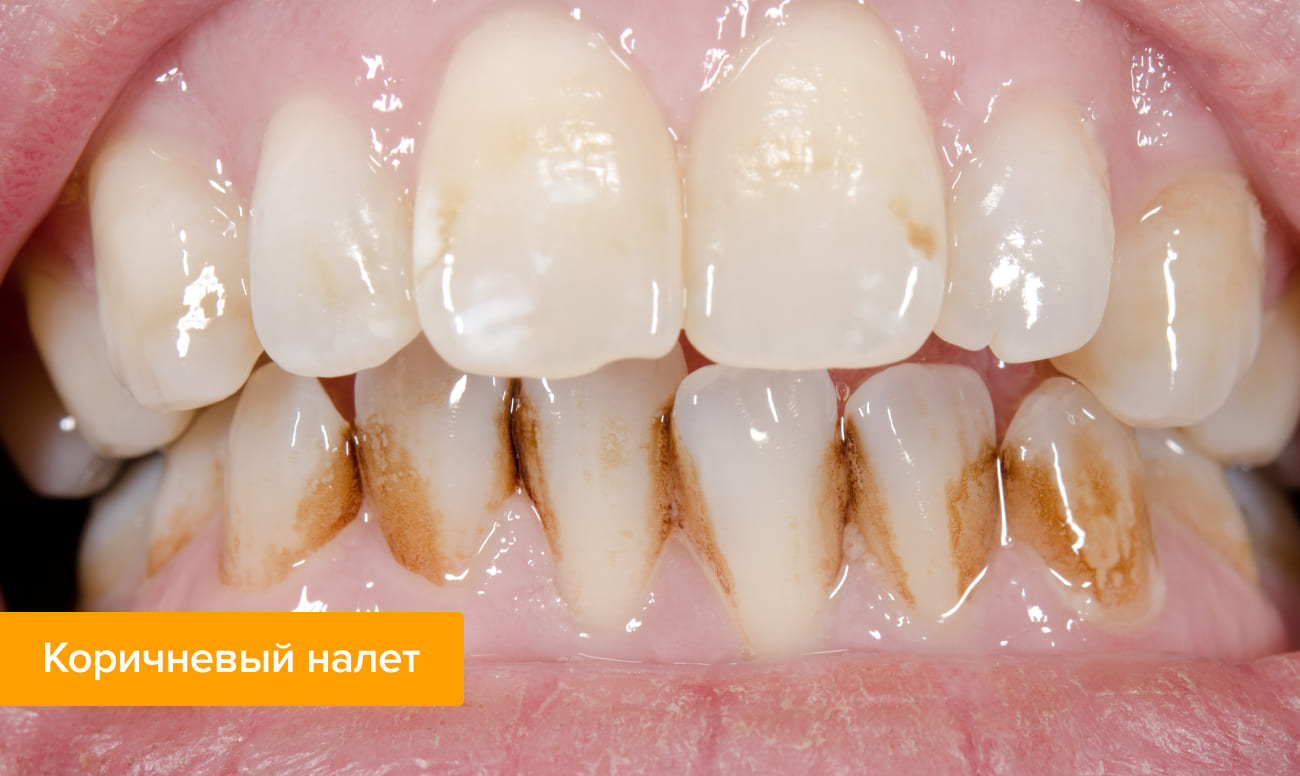
✔ Коричневый. Часто встречается у курильщиков и у тех, у кого установлены амальгамовые пломбы. В группе риска также люди, чья профессия связана с изготовлением металлических изделий из меди, латуни и бронзы. У детей образование такого налета наблюдается при выделении со слюной большого количества невосстановленного железа.
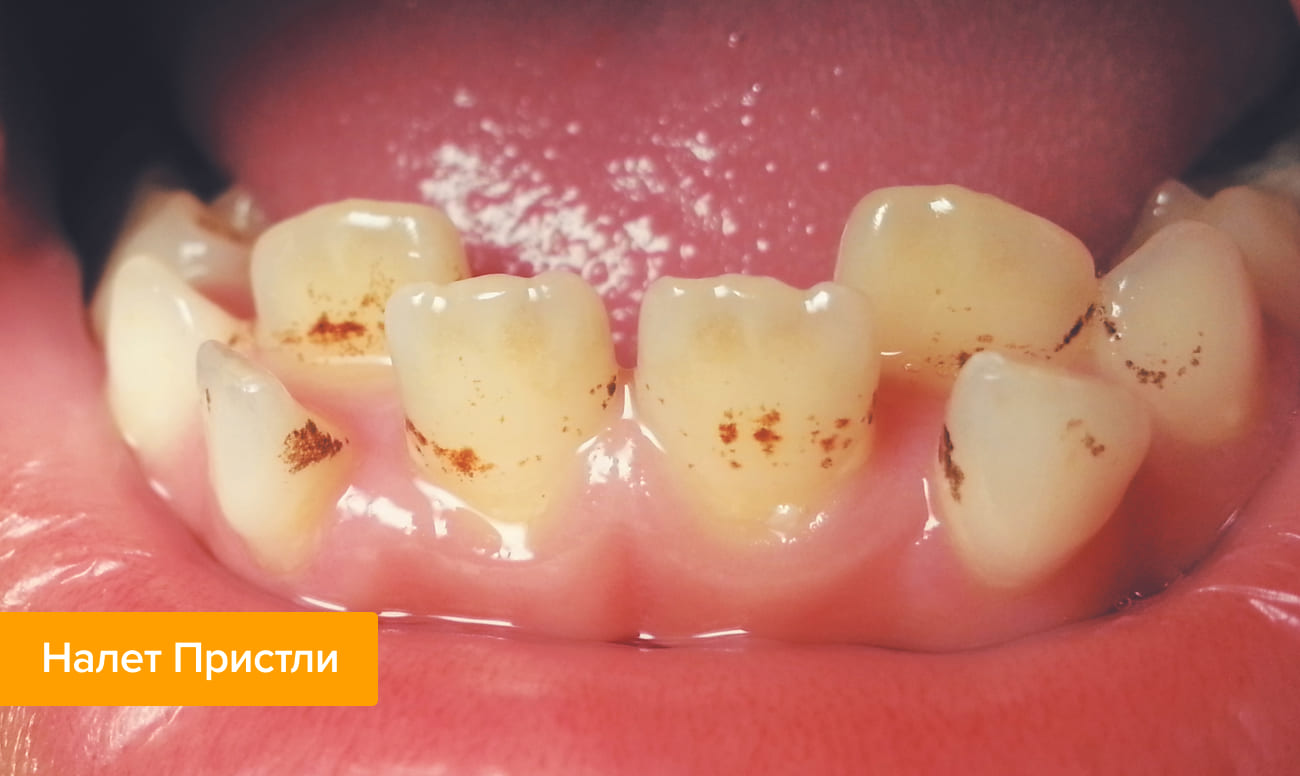
✔ Черный (налет Пристли). Пятна черного или темно-коричневого цвета на внутренней и внешней поверхности молочных зубов возникают при активации в полости рта ребенка пигментообразующих бактерий.
От чего появляется налет на зубах
Если у вас есть налет на зубах, причины его появления необходимо выявить в первую очередь. Это могут быть:
- проблемы с гигиеной, неправильно подобранные средства;
- погрешности в питании: недостаток твердой пищи и перевес в сторону легких углеводов, сахаров, напитков с красителями (кока-кола, кофе, чай, вино и т. д.). Бактерии уничтожают активные углеводы из пищи и образуют кислоту, которая разъедает эмаль. При этом важно не количество употребляемых сладостей, а именно длительность контакта сахара с зубами;
- затрудненная гигиена при ортодонтическом лечении;
- курение;
- нарушения обмена веществ и болезни пищеварительной системы;
- нарушения прикуса;
- прием лекарственных препаратов (железосодержащих, некоторых антибиотиков);
- особенности профессии (работа с медными, бронзовыми и латунными изделиями);
- нарушенное соотношение микроорганизмов в полости рта (преобладание пигментообразующих бактерий и т. д.);
- смена климата — еще одна причина налета на зубах (отдых на море, переезд в другую страну);
- нарушение процесса самоочищения зубов;
- возраст: с годами эмаль истончается и темнеет, при этом становится актуальным вопрос, как убрать желтый налет на зубах. Налет Пристли, наоборот, возникает на молочных зубах в юном возрасте, до 8—10 лет;
- наследственность.
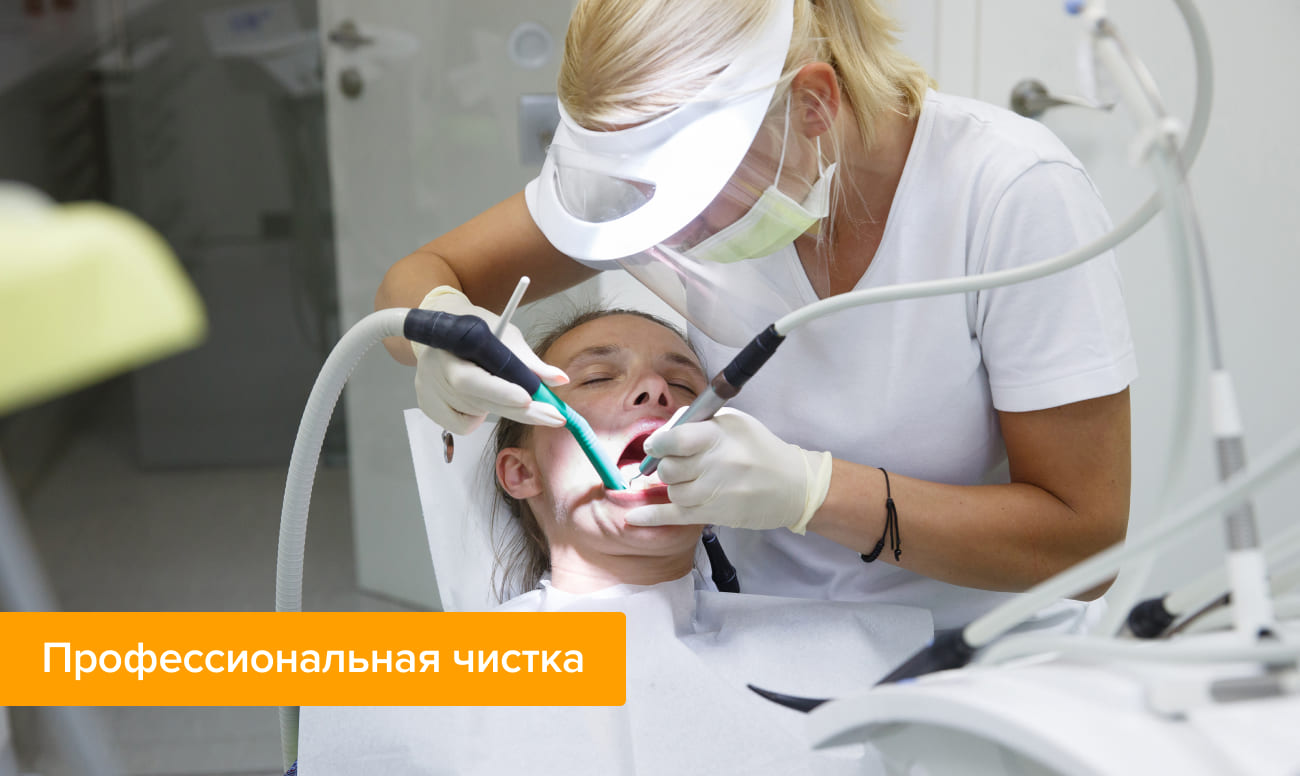
Как удаляют зубной налет в стоматологии
Первым делом врач проводит диагностику, определяя вид и возможные причины появления налета на зубах. Также может быть назначена консультация других специалистов.
Даже при идеальной гигиене на зубах со временем образуется налет, убрать который можно только в условиях стоматологии. Профессиональная чистка зубов рекомендована всем без исключения 1—2 раза в год. Родителям стоит учитывать, что налет Пристли у ребенка удалить дома невозможно, как бы вы ни старались. Агрессивные методики только усугубят ситуацию, приведут к повреждению десен или эмали молочных зубов.
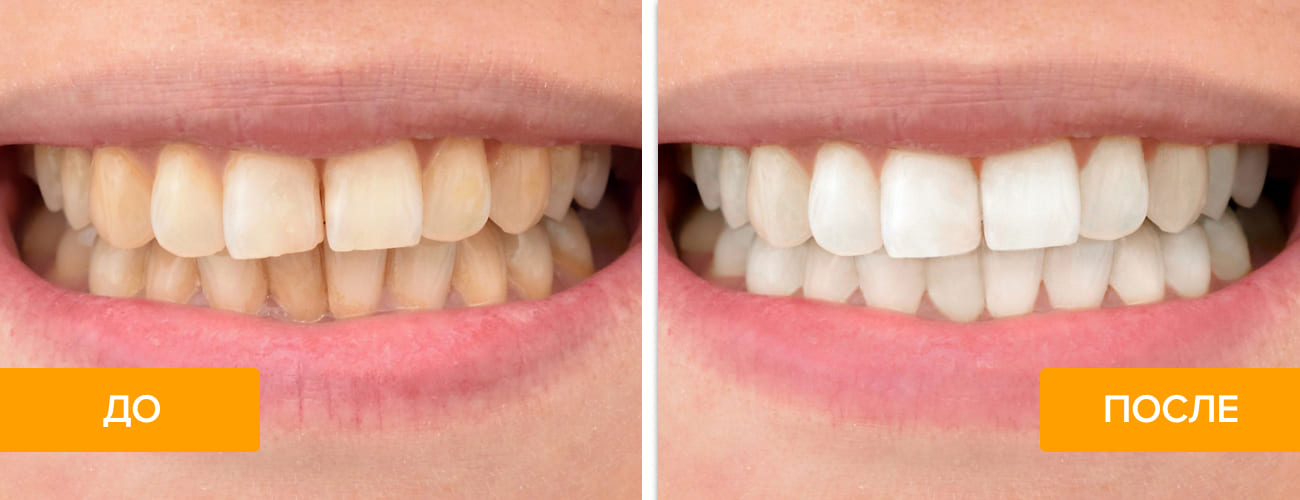
Как избавиться от желтого налета на зубах? В первую очередь провести профессиональную гигиену полости рта. Она состоит из нескольких этапов.
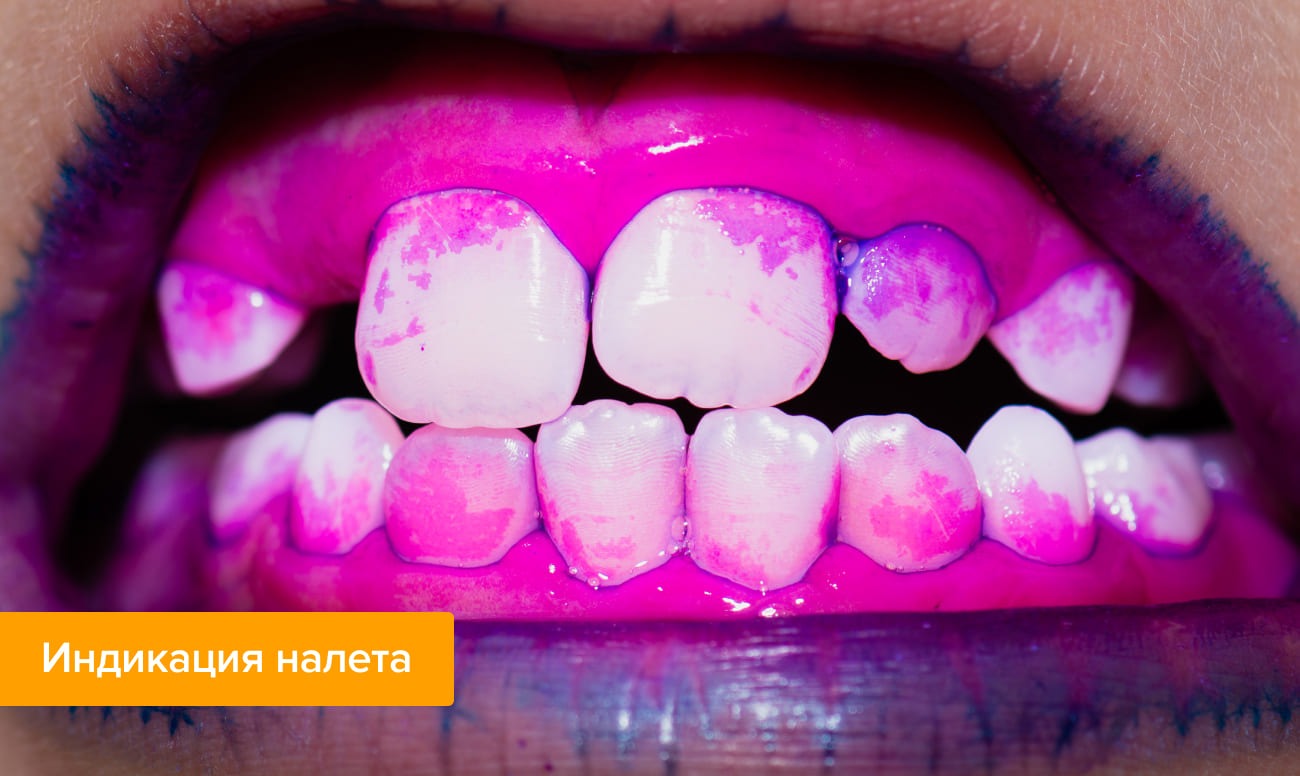
-
Предварительная индикация. С помощью специальных средств (индикаторов) гигиенист проводит окрашивание, то есть выявление всех участков, где накопились отложения.

Как избавиться от налета на зубах? Провести его мягкое удаление. Метод подбирается в соответствии с возрастом пациента и его индивидуальными особенностями. Может быть применена чистка с использованием пескоструйного аппарата с глицином (у детей). У взрослых — ультразвуковая чистка и/или удаление налета методом Air Flow.
Зубной налет: как избавиться в домашних условиях
Профессиональное удаление налета — это не повод расслабиться и пропускать ежедневную гигиену дома. Не забывайте, что образование налета идет непрерывно. Этот процесс можно замедлить, если соблюдать определенные правила.
- Исключить/ограничить потребление сахара, продуктов с красителями, курение.
- Использовать ирригаторы, флоссы и другие приспособления для очищения труднодоступных зон (пространство между зубами, брекетами, коронками, мостами и т. д.).
- Проводить качественную домашнюю гигиену (ежедневная чистка зубов утром и вечером, а при необходимости и возможности и после приема пищи, грамотный подбор щетки и пасты с учетом возраста и индивидуальных особенностей, правильная технология чистки зубов).
- Обязательно включить в рацион продукты, способствующие самоочищению зубов (например твердые фрукты и овощи).
- Вовремя лечить заболевания внутренних органов.

В интернете можно найти немало народных способов избавления от зубного налета. В ход идут сок лимона, сода, перекись водорода и другие подручные средства. Перед тем как нанести на зубы «самодельное лекарство», оцените риски. Вы можете повредить эмаль, увеличить риск развития кариеса и заболеваний десен. Проконсультируйтесь со специалистом! Если нет противопоказаний, можно использовать отбеливающие зубные пасты, но также после приема стоматолога.
Сохранить зубы здоровыми и избежать многих стоматологических проблем на самом деле несложно. Главное — проводить тщательную гигиену с соблюдением правил, не пропускать профилактические приемы и регулярно делать профессиональную чистку зубов.
Последнее обновление: 24.02.2021

От состояния микрофлоры полости рта зависит не только здоровье зубов и десен, но и работа органов пищеварения, иммунной и других систем и органов. Давайте разберемся, что представляет собой эта часть организма, что влияет на состояния полости рта и как быстро восстановить нормальную работу микрофлоры.

Что представляет собой микрофлора полости рта?
Удивительно, но во рту здорового человека живет примерно 160 видов микроорганизмов. Вам, наверное, приходилось слышать о том, что «рот — это самое грязное место в организме». Отчасти это утверждение верно: ротовая полость — один из наиболее заселенных отделов тела человека.
Микроорганизмы попадают в ротовую полость с пищей и водой, а также из воздуха. Именно во рту наблюдаются самые благоприятные условия для развития бактерий. В этой части тела всегда стоит равномерная влажность и температура (примерно 37 °С). Обилие питательных веществ, достаточное содержание кислорода, наличие складок в полости рта, межзубных промежутков и десневых карманов, слабощелочная pH провоцируют размножение различных бактерий.
Микроорганизмы неравномерно распределяются в полости рта. Максимальное их количество наблюдается на поверхности зубов и на спинке языка. В одном грамме зубного налета содержится примерно 300 миллиардов микробов, а в слюне — примерно 900 миллионов на 1 миллилитр.
- 30-60% микрофлоры составляют факультативно и облигатно анаэробные стрептококки;
- часть занимают вейллонеллы, коккобактерии, которые ферментируют уксусную, пировиноградную и молочную кислоты до воды и углекислоты. Именно вейллонеллы нейтрализуют кислые продукты, поэтому многие стоматологи рассматривают их как уничтожителей кариесогенных бактерий;
- во рту обязательно присутствуют и бактерии родов Propionibacterium, Corynebacterium и Eubacterium, которые активно производят молекулярный кислород, синтезируют витамин К и способствуют развитию облигатных анаэробов. Некоторые виды подобных бактерий провоцируют гнойные воспаления.
- Лактобактерии — строгие анаэробы. Во рту насчитывается более 10 видов подобных бактерий, которые образуют в полости биопленку. Жизнедеятельность именно этих микроорганизмов создает благоприятную среду для развития нормальной микрофлоры. Лактобактерии ферментируют углеводы для образования молочной кислоты, понижают рН, а главное — препятствуют развитию патогенной, гнилостной и газообразующей микрофлоры.
- Палочковидные лактобактерии в определенном количестве являются, как и стрептококки, продуцентами молочной кислоты.
- Бифидобактерии необходимы, чтобы сбраживать различные углеводы, а также вырабатывать витамины группы В и антимикробные вещества, которые подавляют рост патогенных микроорганимов. Более того, бифидобактерии являются связкой рецепторов клеток эпителия: они образуют пленку, препятствующую колонизации патогенных бактерий.
Можно очень долго перечислять все виды бактерий, заселяющих микрофлору полости рта. Важно понимать, что каждый человек уникален, и для оценки «нормальности» микрофлоры нужно знать особенности конкретного организма.
Например, в одном случае большое количество лактобактерий в полости рта будет сохранять зубы, а в другом — образование большого количества молочной кислоты в процессе их жизнедеятельности задержит рост других важнейших микроорганизмов. Снижается число стафилококков, дизентерийных и брюшнотифозных палочек, активизируются кариозные процессы, и микрофлору полости рта придется восстанавливать.
Нарушение микрофлоры полости рта: причины
Дисбактериоз ротовой полости могут спровоцировать самые разные заболевания и проблемы. Нарушение условно-патогенной микрофлоры полости рта чаще всего вызывают такие проблемы, как:
- Заболевания желудочно-кишечного тракта. Сбои работы органов пищеварения приводят к замедлению обменных процессов в организме. Всасываемость витаминов и полезных веществ ухудшается, нарушается баланс бактериальной среды кишечника, что провоцирует проблемы в других органах и системах.
- Снижение иммунитета. Если сопротивляемость организма ухудшается, ротовая полость автоматически становится более уязвимой для патогенной микрофлоры.
- Хронические заболевания. Зачастую небольшой кариес или стоматит, при отсутствии лечения, может из очага воспаления распространиться на всю ротовую полость.
- Вредные привычки, такие как систематический прием алкоголя, курение неизбежно влияют на качество работы слюнных желез. Долгое пересыхание или слишком сильное увлажнение ротовой полости пагубно влияют на состав микрофлоры.
- Неправильное питание и недостаток витаминов ухудшает качество слюны и делает более уязвимой микрофлору полости рта.
- Прием антибиотиков и некоторых лекарственных препаратов, например, гормонов.
Стадии дисбактериоза
В зависимости от степени развития заболевания стоматологи различают четыре стадии дисбактериоза:
- Латентную. Для первой, скрытой стадии, характерны едва заметные изменения количества микроорганизмов одного штамма. Пациент чувствует себя хорошо и не ощущает никаких симптомов воспаления.
- Субкомпенсированную. Снижается количество лактобактерий, болезнь имеет размытую картину. Пациент может ощущать дискомфорт в полости рта, но не всегда понимает, что это именно дисбактериоз.
- Патогенную. В минимальном количестве в полости рта наблюдаются лактобактерии. Ротовую полость начинает заселять факультативная болезнетворная среда.
- Декомпенсированную. Помимо выраженного воспаления во рту происходит неконтролируемый рост дрожжеподобных грибов. Нарушается работа слюнных желез, а во рту возникает неприятный привкус и жжение.
Для запущенных форм дисбактериоза характерны такие симптомы, как:
- воспаление десен и слизистых;
- налет на зубах и поверхности языка;
- кровоточивость десен;
- язвочки и пузырьки на слизистых;
- повышение температуры тела;
- отечность и болезненность языка;
- сухость кожи, «заед» в уголках рта.
Методы восстановления микрофлоры полости рта
Лечение дисбактериоза зависит, в первую очередь от характера возбудителя, который определяется на основании экспертизы в стоматологии.
К сожалению, зачастую постановка диагноза при дисбактериозе бывает затрудненной, так как на начальном этапе болезнь никак не проявляет себя. При малейших подозрениях на заболевание стоматолог направляет пациента на мазок с поверхности слизистых, анализы крови и мочи.
В зависимости от диагностированной причины дисбактериоза стоматолог может назначить следующие методы лечения заболевания:
- Санация полости рта. Врач удаляет зубной камень и в обязательном порядке пломбирует все пораженные кариесом зубы, а также по возможности проводит лечение десен и слизистых оболочек.
- Обработка полости рта антисептиками с целью устранения патогенных микроорганизмов.
- Прием иммуностимуляторов для укрепления организма и активации его защитных сил.
- Курс пробиотиков для восстановления баланса полезных бактерий в ротовой полости.
- Прием витаминных комплексов для общего укрепления организма при авитаминозе. Грамотно назначенные витамины способствуют регенерации клеток и укреплению костной ткани.
В редких случаях назначаются противогрибковые средства и антибиотики.
Как правило, длительность лечения дисбактериоза составляет 2-4 недели и зависит от состояния здоровья пациента, количества очагов воспаления и имеющихся осложнений заболевания.

Надежным помощником в борьбе с дисбактериозом станет пробиотический комплекс АСЕПТА PARODONTAL*, источник лактобактерий для восстановления микрофлоры полости рта. Этот уникальный комплекс с запатентованными штаммами лактобактерий и витамином D обладает способностью эффективно восстанавливать микрофлору полости рта. Комплекс нормализует бактериальную флору в ротовой полости, устраняет неприятный запах изо рта и препятствует образованию биопленок патогенных микроорганизмов.
Для улучшения эффективности назначенной терапии стоматологи рекомендуют отказаться от вредных привычек (хотя бы на время лечения), пересмотреть рацион, уделив внимание растительной пищи и обязательно ухаживать за полостью рта после каждого приема пищи.
Возможные осложнения дисбактериоза
Каждому пациенту важно внимательно следить за состоянием микрофлоры полости рта. Отсутствие лечения дисбактериоза может привести к таким неприятным заболеваниям, как:
- патологический галитоз – неприятный запах изо рта, вызванный дисбалансом микрофлоры полости рта;
- кариес – разрушение твердых тканей зуба;
- пульпит – воспаление пульпы – внутренних тканей зуба;
- периодонтит – воспаление оболочки корня зубов и примыкающей к ней тканей;
- гингивит– воспаление слизистой полости рта;
- стоматит – поражение слизистой оболочки полости рта;
- пародонтит – глубокое поражение околозубной ткани.
Кроме того, научно доказана тесная взаимосвязь состояния микрофлоры полости рта с состоянием сердечнососудистой системы. В 2008 году в США была доказано, что заболевания периодонта как источник хронического воспаления являются независимым фактором риска возникновения ишемической болезни сердца (ИБС).
Итак, теперь вам известна роль нормальной микрофлоры полости рта в организме человека. Относитесь к себе внимательно, и ваш здоровый организм будет радовать вас каждый день.
Клинические исследования
Проведенные в 10-ом отделении Cтоматологии и челюстно-лицевой хирургии Стоматологического факультета Международного университета Каталонии, доказали, что применение лактобактерий помогает снизить болевые ощущения и трудности с приемом пищи после удаления зубов у взрослых пациентов.
Эффективность применения комплексной терапии в лечении заболеваний пародонта. (кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва.)
Немерюк Д.А.- доцент, к.м.н., Дикинова Б.С.- аспирант кафедры пародонтологии СФ Царгасова М.О.- аспирант кафедры пародонтологии СФ Яшкова В.В.- аспирант кафедры пародонтологии СФ
кафедра пародонтологии СФ ГБОУ ВПО МГМСУИМ.А.И.Евдокимова. Москва
На середину обезжиренного предметного стекла нанесите петлей 1-2 капли бульонной культуры.
Осторожно покройте каплю чистым покровным стеклом.
Микроскопируйте с приспущенным конденсором. Используйте объективы с увеличением 40 х.
Можно также использовать иммерсионный объектив 100х, нанося на покровное стекло одну каплю иммерсионного масла.
При исследовании живых бактерий следует отличать активную подвижность у отдельных микроорганизмов, свидетельствующую о наличии у них жгутиков, от пассивного броуновского движения (движение бактерий в одном направлении).
Экология микроорганизмов Изучение микрофлоры ротовой полости
Практические навыки, осваиваемые студентами на занятии:
Приготовление мазка из зубного налета, окраска простым методом, микроскопия и зарисовка препарата.
Приготовление мазка из зубного налета
На обезжиренное предметное стекло нанесите петлей каплю физиологического раствора.
В правую руку возьмите деревянную палочку (зубочистку) и проведите ею между зубами и у основания зубов, снимая небольшое количество зубного налета.
Погрузите палочку в каплю физраствора, равномерно распределите зубной налет по стеклу и приготовьте мазок в виде небольшого круга (d2см).
Прожгите в пламени спиртовки конец палочки, потушите и выбросьте ее в урну.
После полного высушивания зафиксируйте мазок.
Окраска мазка простым методом с использованием метиленового синего:
После охлаждения предметного стекла нанесите 1-2 капли водного раствора метиленового синего на фиксированный мазок (чтобы он был полностью покрыт краской).
Окрашивайте в течение 2-3 минут.
Смойте краску водой.
Просушите препарат фильтровальной бумагой.

Основы учения об инфекции Биологический метод исследования
Приготовление мазков-отпечатков из органов трупа инфицированной мыши, окраска по Граму, микроскопия и зарисовка препаратов.
Для приготовления мазков-отпечатков вырезают из печени, селезенки, почек небольшие кусочки ткани, берут их пинцетом и прикасаются к предметному стеклу, прижимая кусочек ткани к поверхностью разреза.
Мазки-отпечатки фиксируют и окрашивают метиленовым синим или по Граму.
При микроскопии отмечают присутствие микроба-возбудителя в различных органах и тканях.
Микробиологические основы химиотерапии бактериальных инфекций Методы изучения чувствительности бактерий к антибиотикам
Определение чувствительности бактерий к антибиотикам методом дисков.
Определение бактериостатического и бактерицидного действия антибиотиков.
Качественный метод определения чувствительности бактерий к антибиотикам (метод дисков).
Бумажные диски, пропитанные определенными антибиотиками, помещают на поверхность мясо-пептонного агара в чашках Петри, предварительно засеянных «газоном» исследуемой бактериальной культуры.
Посевы инкубируют в течение 16—24 ч, после чего учитывают результаты опыта по образованию светлых зон задержки роста бактерий вокруг дисков. По диаметру этих зон ориентировочно судят о чувствительности бактерий к антибиотикам.
Так, зоны диаметром до 15 мм указывают на слабую, а с диаметром до 25 мм — на среднюю и более 25 мм — на сравнительно высокую чувствительность исследуемого микроорганизма к антибиотику.
Количественный метод определения чувствительности бактерий к антибиотикам (определение бактериостатического и бактерицидного действия антибиотиков).
Данный метод считается наиболее точным для количественного определения чувствительности бактерий к антибиотикам.
Основной раствор антибиотика, содержащий, например, 100 ЕД/мл, готовят с помощью буферного раствора или специального растворителя.
Серийные разведения препарата (двукратные – 1:2 1:4 1:8 1:16 1:32 1:64 1:128) готовят в пробирках, содержащих 1 мл мясо-пептонного бульона: в 1-ю пробирку вносят 1 мл исходного раствора препарата, перемешивают и переносят в следующую, в которой уже содержится 1 мл МПБ, и т.д. – таким методом делают серию (ряд) последовательных разведений препарата от 50 до 0,39 ЕД/мл в равных объемах питательной среды.
В каждую пробирку вносят 0,1 мл испытуемой бактериальной суспензии, густотой 1 млрд/мл по оптическому стандарту. Одновременно ставят контроли — бактерий (1 мл мясо-пептонного бульона+ +0,1 мл суспензии бактерий) и антибиотика (мясо-пептонный бульон + антибиотик).
Посевы инкубируют, после чего отмечают результаты. Отсутствие помутнения среды свидетельствует о задержке роста бактерий в присутствии данной концентрации препарата.
Бактериостатической дозой или минимальной ингибирующей концентрацией (МИК) называется наименьшая концентрация антибиотика, в присутствии которой угнетается видимый рост бактерий.
Для определения бактерицидного действия препарата дополнительно производят высевы из пробирок, в которых отсутствует видимый рост бактерий, на чашки Петри с плотной питательной средой, не содержащей антибиотика.
Наименьшая концентрация антибиотика, вызывающая полную гибель испытуемых бактерий, о чем свидетельствует отсутствие роста на агаре без антибиотинка, называется минимальной бактерицидной концентрацией (МБК).
Читайте также:

